Физиопроцедуры при костной мозоли
Обновлено: 25.04.2024
Переломы — полное или частичное нарушение целостности костной ткани, как правило возникающие в короткий период времени, с повреждением прилежащих к месту травмы мышц, тканей и нервов. Классификация переломов широкая, но мы возьмем за основу закрытые и открытые переломы.
По мере технического прогресса количество переломов так же растет в геометрической прогрессии. Например, все большее количество автомобилей так же дает и некоторые другие побочные эффекты в виде постоянно растущего травматизма на дорогах.
Но самой важной биологической особенностью костной ткани является ее способность к восстановлению. И способность организма к самовосстановлению очень высокая даже при таких видах повреждений.
Физиотерапия при переломах играет сопутствующую, но важную роль. И может рекомендоваться как в качестве лечения, так и в качестве профилактики. Скорость и эффективность восстановления зависит не только от костной ткани. Так же большое значение имеет общее состояние центральной нервной системы, эндокринной системы, минерального обмена. И даже не влияя напрямую на восстановление непосредственно костной ткани, на все эти системы и органы физиотерапия имеет прямое влияние.
Стадии восстановления костной ткани
Прежде чем обсуждать методы и подходы физиотерапии и реабилитации, нужно иметь базовое представление о восстановлении костной ткани в целом. Проходит оно в 3 этапа. На каждом из этапов реабилитация имеет свои особенности.
- 1 этап — стадия травматического воспаления. Начинается с момента травмы, когда происходит нарушение целостности кости и размозжение мягких тканей. Если повреждаются сосуды, процесс сопровождается кровоизлиянием. Эта стадия сопровождается всеми травматическими проявлениями перелома — острой болью, воспалением. Продолжается этот этап до 10 дня.
- Примерно с 10 — 15 дня начинается второй этап процесса. У больного снижается воспалительная реакция, стихают боли, уменьшается отек. На этом этапе образуется первичная костная мозоль.
- Третья стадия — стадия полного восстановления и формирования нормальной кости. Может сопровождаться усилением минерального обмена, повышением уровня кальция в крови.
Ключевым методом лечения перелома является репозиция отломков и удержание их в правильном положении. Физиотерапию начинают на 2 — 3 день лечения, после репозиции отломков. Объектом физиотерапии является как область перелома, так и пострадавшая конечность и весь организм в целом. Физические факторы стимулируют процессы восстановления костной ткани, способствуют восстановлению функции конечности, а так же нормализации состояния организма в целом.
Физиотерапия при закрытых переломах — подходы и методы
Как я уже писал выше, рассматривать методы физиотерапии при переломах мы будем в контексте открытых и закрытых переломов. Начнем с закрытых.
Основной задачей в первой стадии лечения является:
- устранение боли
- снижение и ликвидация воспаления
- снижения тонуса поврежденных мышц
- восстановление кровоснабжения
- восстановление нервной проводимости
С целью снижения болевого синдрома и воспаления наиболее эффективным является назначение с первых дней ЭП УВЧ. Конденсаторные пластины располагаются поперечно в зоне перелома. Продолжительность воздействия 5-15 минут, мощность 20 — 40 Вт. Курс лечения до 6 процедур. В особых случаях можно продлить курс до 10 процедур. УВЧ имеет регенеративные свойства, стимулирует образование костных клеток, ускоряет процесс образования первичной мозоли.
Клинически доказано, что противопоказаний для использования УВЧ при металлическом остеосинтезе нет, при безтемпературном режиме. Современные штифты производятся как правило из высококачественной стали, которая не окисляется и не участвует в проведении тока.
Так же в первые дни после повреждения назначают УФ облучение. Доза облучения 4 — 6 биоток, облучаемое поле до 200 см кв. Эффекттивность облучения определяется воздействием на рефлекторно-сегментарные зоны и вегетативную нервную систему. Воздействует УФ облучение на зоны кожи, интернируемые соответствующим нервным сегментом.
Электрофорез анестетиков и обезболивающих средств
Для более эффективного снятия болевого синдрома назначают электрофорез анестетиков на место перелома. Чаще всего назначают раствор новокаина в сочетании с 0,001% раствором адреналина. Гальванический ток вызывает понижение болевой и тактильной чувствительности, ускоряет восстановление костной ткани, улучшает кровообращение , нормализует тканевой обмен.
Для процедуры используют электрод площадью 100 -150 кв. сантиметров. Сила тока — 10 — 15 Ма, продолжительность воздействия 15-20 минут, курс лечения 10 — 15 процедур.
Как отмечалось, в первые сутки после перелома наряду с увеличением отека появляется гиперкоагуляция — повышенная свертываемость крови. Это определяет необходимость назначения магнитотерапии. Используют как постоянное, так и переменное магнитное поле. Процедуру можно продолжать в течении 15 дней, магнитотерапия в основном совмещается с другими физиопроцедурами.
Лазерное излучение
Лазерное излучение стимулирует регенерацию костной ткани, что послужило тому что лазеротерапия так же является одним из наиболее часто используемых методов. Гелий-неоновый лазер ускоряет восстановление костной и соединительной ткани, наращивает массу клеточных структур, улучшает трофику тканей в облученном органе. Лазерное излучение обладает противовоспалительным действием, оказывает благотворное влияние на иммунитет.
Мощность воздействия в месте поражения — до 2 мВт на сантиметр. Процедуры проводят ежедневно, курс лечения 10 — 12 процедур.
Клиническая эффективность лазерного излучения достигается сочетанием с воздействием магнитным полем. Магнитное поле увеличивает проникающую способность лазерного луча.
Во второй стадии лечения перелома главными задачами лечения становится ускорение процесса рассасывания погибших клеточных элементов, стимуляция развития костной ткани. В этот период, наряду с применением физических факторов непосредственно на место повреждения широко применяют процедуры общего воздействия — такие как транскраниальная электростимуляция, электросон.
ТЭС и электросон — механизм воздействия
В механизме воздействия электросна большое значение придается нервно-рефлекторному раздражению кожи век и глазниц. Сигнал по рефлекторной дуге передается в таламус и далее в кору головного мозга. Это приводит к формированию особого психофизиологического состояния организма, обеспечивающего восстановление неврологического, вегетативного и гуморального статуса. Таким образом электросон оказывает регулирующее и нормализующее влияние на все органы и системы организма, восстанавливает равновесие всех органов и систем. Благодаря электросну нормализуется:
- сосудистый тонус
- процессы микроциркуляции
- стимуляция кроветворения
- активируется секреторная и моторная функция желудочно-кишечного тракта
- улучшается деятельность эндокринных желез
- нормализуется функция половой системы
- нормализуется функция обмена веществ.
Продолжительность процедуры от 30 до 90 минут. Процедуры проводятся ежедневно, курс — 10 — 15 процедур.
Задачи физиотерапии в третьей стадии перелома
Третья стадия перелома характеризуется образованием окончательной костной мозоли. Задача физиотерапии в этот период — ускорение процесса образования окончательного окостенения. Для этого необходимо увеличить количество питательных веществ. С этой целью в основном используется электрофорез кальция и фосфора. Проводится процедура либо в зоне перелома, либо общим воздействием ( методика во Вермелю ).

Спустя 12 — 15 дней после перелома для стимуляции консолидации кости и формирования окончательной костной мозоли широко применяется общее УФ-облучение. Оно приводит к образованию витамина D, положительно влияющего на регуляцию кальциево — фосфорного обмена. Так же значительно увеличивается кровообращение в месте перелома, повышаются все виды обмена веществ и иммунитет. Облучение начинают с 1/4 биодозы и постепенно увеличивают до 3-х биодоз. Курс лечения 12 — 15 процедур.
Возможно применение динамической электронейростимуляции от аппаратов «СКЭНАР» и «ДЭНАС». Эффект достигается за счет активации кровообращения, что положительно сказывается на местной регуляции процессов обмена. Так же может оказываться противоотечный, противоболевой эффект. Продолжительность процедуры — 20- 60 минут, курс лечения 10 — 15 процедур.
В следующем материале мы рассмотрим чем отличается физиотерапия при переломах открытого типа, и в чем ее особенности при таких видах травмы…
Записаться на физиотерапию в Новосибирске

Врач физиотерапевт, реабилитолог Карасенко В.П. ГКБ №25 города Новосибирска.
Костная мозоль образуется довольно редко. Тем не менее, в группе риска находятся все пациенты, перенесшие пластическую операцию на носу. Образование мозоли ухудшает эстетику, приводит к нарушению симметрии и деформации. Что делать? Останется мозоль или уйдет со временем? Рассосется ли, и если да, то когда? Ответы на эти и другие вопросы вы найдете в данном материале.
Этапы образования
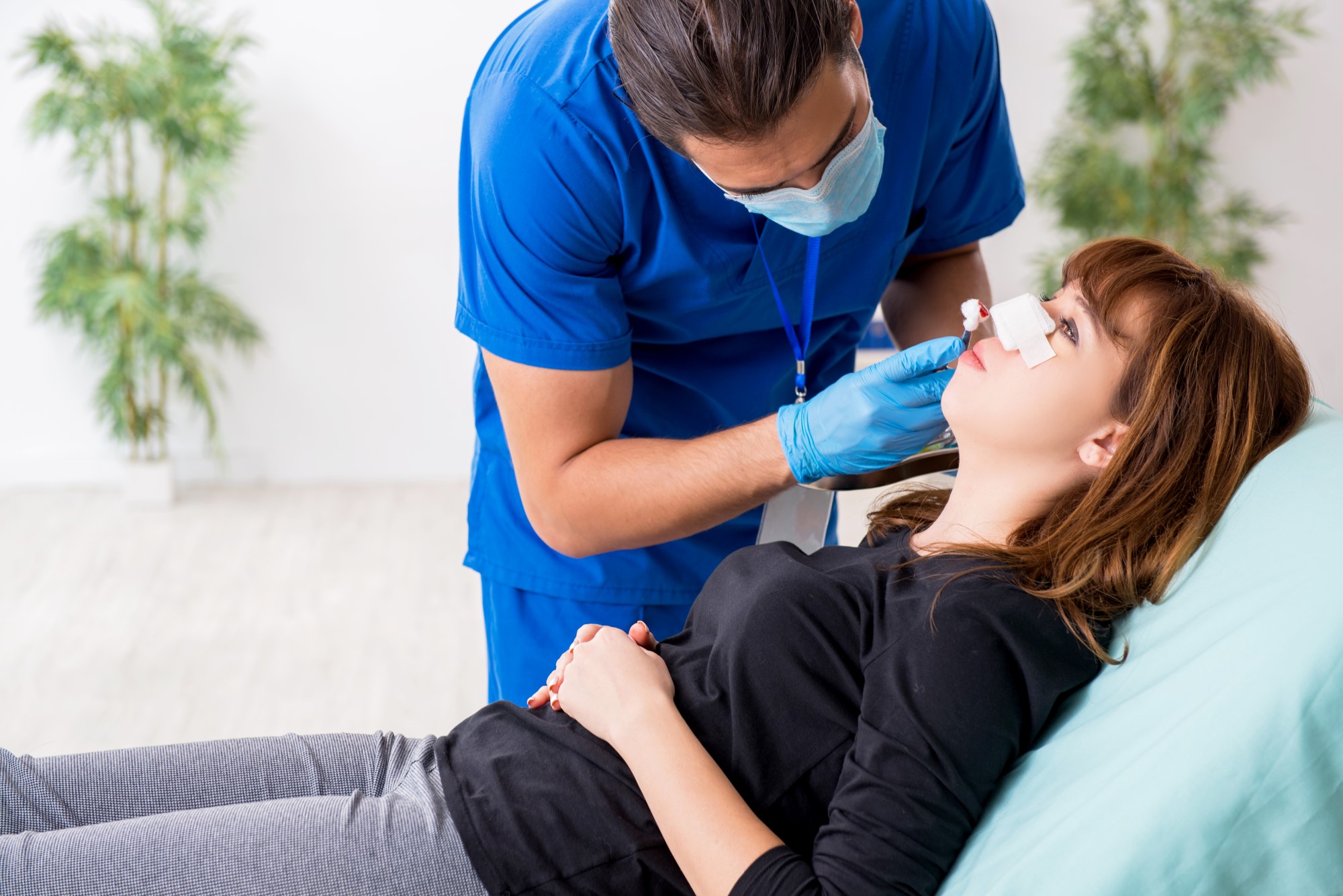
Как образуется и через сколько появляется костная мозоль?
Выделяют три основные стадии:
2. Формирование новой ткани. Происходит в течение 2-4 недель после операции. За это время соединительная ткань преобразуется в костные клетки, переплетенные с коллагеновыми волокнами.
3. Если процесс реабилитации идет правильно, то костная мозоль после ринопластики проходит примерно через месяц. Однако, в ряде случаев процесс нормальной регенерации нарушается, разрастание соединительной ткани продолжается и образуется гиперпластическая мозоль.
То, как выглядит костная мозоль после ринопластики зависит от ее типа. Образование бывает внешним, внутренним и промежуточным. Операцию рекомендуется делать после того, как пациенту исполнится 25-30 лет и все процессы роста и развития в его организме завершатся.
Внутренняя и внешняя мозоли формируются первыми. Они временно соединяют обломки костей и помогают их дальнейшему срастанию. Постепенно эти мозоли рассасываются и на их месте появляется костная ткань. Промежуточная мозоль формируется позже, но именно она собирает вместе все фрагменты костной ткани.
Причины возникновения
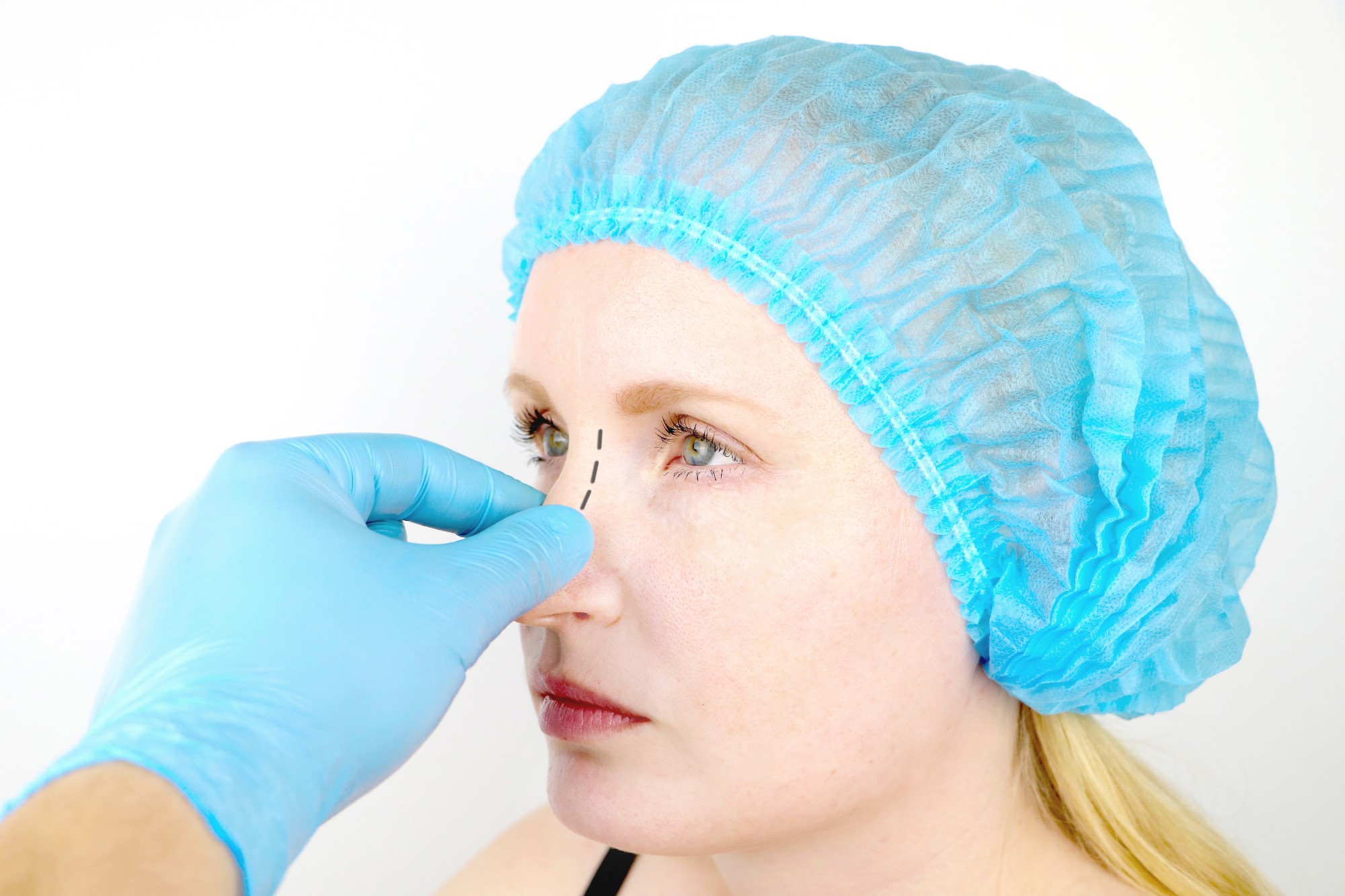
Патологическое разрастание является следствием неправильного сращения костей. Причиной этого может стать ошибочное наложение костей во время операции. Но чаще наросты после ринопластики возникают после травмы носа, полученной во время процесса регенерации.
Чтобы зафиксировать фрагменты костей в нужном положении пациенту накладывают на нос специальные лангеты.
Важно понимать, что в период восстановления носовая часть становится крайне уязвимой и любое, даже незначительное воздействие на нее может привести к нарушению регенерации. Кроме этого, на процесс восстановления оказывают влияние возраст пациента, общее состояние здоровья, скорость метаболизма, склонность к образованию келоидных рубцов.
Возможные осложнения
Чем опасна данная патология? Возможными последствиями могут быть:
- сильная отечность, которая приводит к изменению формы носа;
- появление горбинки;
- болевые ощущения в очаге поражения.
Варианты решения проблемы

Процесс реабилитации довольно долгий и основной целью лечения является остановка избыточного разрастания костной ткани. Решить этот вопрос можно комплексным путем. Как убрать костную мозоль после ринопластики? Терапию необходимо начинать сразу после операции.
Как избавиться и как вылечить мозоль? Существуют следующие основные методы:
1. Консервативное лечение. Пациенту назначают противовоспалительные препараты, которые помимо основного действия усиливают питание тканей. Кроме этого, показан прием противоотечных средств (обычно это глюкокортикостероиды).
В зависимости от показаний врач может назначить анальгетики, витамины, препараты, которые препятствуют образованию рубцов. Патологическое разрастание тканей может быть следствием инфекции. В этом случае показан прием антибиотиков. Внимание! Все препараты должен назначать только лечащий врач. Самолечение недопустимо и может привести к развитию целого ряда осложнений.
2. Физиотерапия. Не самый быстрый, но крайне эффективный метод решения проблемы. Если у пациента сильное воспаление, повышена температура, то проводить физиотерапию нельзя. Имеется и ряд других противопоказаний. Поэтому при проведении любых манипуляций нужна консультация специалиста.
3. Повторная пластика для удаления мозоли. Назначается редко, если другие методы терапии не дали результата. Кроме этого, показаниями для повторного хирургического вмешательства являются не спадающая отечность, воспаление, покраснение, другие симптомы, связанные с образованием нароста. Однако даже повторная операция не гарантирует отсутствие рецидивов. Как лечить дефект правильно? Необходимо точно следовать рекомендациям доктора, а также проводить своевременную профилактику повторного образования дефекта.
Профилактика
Для предотвращения осложнений необходимо соблюдать следующие рекомендации:
- при появлении первых признаков мозоли следует немедленно обратиться к специалисту;
- в течение нескольких дней следует соблюдать постельный режим;
- в течение 30 дней избегать любой физической активности;
- на время отказаться от ношения очков;
- две недели нельзя высмаркиваться;
- временно запрещено посещать бани, сауны, принимать горячую ванну;
- рекомендуется не находиться долго на солнце.
Выполняя вышеприведенные рекомендации, можно, с высокой долей вероятности, избежать образования костного выступа на носу и предотвратить развитие других возможных осложнений.
Информационные материалы на сайте размещены с целью ознакомления, а не самолечения. Любая пластическая операция — это хирургическое вмешательство. При принятии решения об операции, обязательно проконсультируйтесь с квалифицированным специалистом.

Переломы – полное или частичное нарушение целостности костной ткани быстродействующей силой с повреждением мышц, фасций, нервов. По происхождению делятся на врожденные и приобретенные. По состоянию кожных покровов – на закрытые и открытые.
Массаж облегчает продвижение крови по артериям и ускоряет отток венозной крови. Его назначают при замедленном сращении переломов, постиммобилизационных контрактурах, нейродистрофических синдромах.
Физиотерапия помогает сократить срок реабилитации при переломах конечностей и сохранить мышцы в случае тяжелых травм, требующих долгого восстановления.
Массаж при переломах конечностей
Массаж верхних конечностей
Задачи массажа
- Улучшить лимфо- и кровообращение в травмированных тканях;
- Уменьшить боль;
- При кровоизлияниях усилить рассасывающее действие;
- Ускорить восстановление функции поврежденной конечности;
- Предупредить атрофию мышц и контрактуры;
- Улучшить трофику мышц.
Методика
Массаж возможен при наличии гипсовой иммобилизации или скелетного натяжения. Начинают массаж с верхнегрудного отдела позвоночника, шеи. При первых процедурах следует исключить энергичные и интенсивные приемы, а также длительный массаж, так как это может вызвать усиление боли и отечности тканей.
Массаж пораженной конечности проводится по отсасывающей методике, начиная с вышележащих сегментов к дистальным отделам, применяя приемы: поглаживания, растирание, прерывистую вибрацию штрихование, строгание. ! Избегая зоны поражения , то есть выше или ниже в зависимости от локализации перелома. Заканчивать процедуру следует успокаивающим поглаживанием.
Массаж нижних конечностей
Задачи массажа
- Профилактика застойных явлений;
- Профилактика атонии кишечника;
- Улучшение лимфо- и кровообращения;
- Улучшить трофику мышц;
- Профилактика контрактур.
Методика
Массаж пораженной нижней конечности проводят по отсасывающей методике, начиная с вышележащих сегментов к дистальным отделам. Непосредственно на месте перелома используют приемы поглаживания, и растирания. Расположенные ниже участки конечности можно массировать более энергично, также применяя все приемы. В зависимости от состояния больного допускается применение прерывистой вибрации. Заканчивать массаж следует общим поглаживанием, встряхиванием и сотрясением всей конечности.
Время процедуры 7-10 минут постепенно увеличивается до 30 минут. Курсом – 15-20 сеансов. Эффективность массажа повышается при сочетании физиотерапии и ЛФК.
Физиотерапия при переломах
Ультрафиолетовое облучение (УФО)
Назначают рано – на 2-3 сутки после повреждения. Обычно пораженный сегмент конечности делят на несколько полей, каждое из которых излучают в определенной очередности. Вначале – первое поле, на следующий день – второе, на третий день третье. Проведя один «круг» облучения, вновь воздействуют на первое, увеличивая на 1 биодозу. Таким образом можно захватить большую часть пострадавшей конечности. Каждое поле подвергается облучению 2 раза.
УФО – оказывает анальгезирующее действие, снимает спазм сосудов, улучшая кровообращение, рассасывает гематомы, уменьшает отек, способствует снижению воспаления. Общий курс – 10-12 процедур. У лиц пожилого возраста биодозы должны быть уменьшены.
Электрофорез
Для снятия болей рекомендуется электрофорез местных анестетиков. Чаще всего назначают электрофорез 0,5% раствора новокаина. Электроды располагают на переднюю поверхность плечевого и тазобедренного суставов или на боковую поверхность локтевого и коленного и соединяют с анодом (+). Катод (-) накладывают на рефлекторно-сегментарную зону. Сила тока – 0,05-1 мА. Продолжительность 15-20 минут. Процедуры проводят ежедневно или через день 10-15 процедур.
Для ускорения образования костной мозоли и чтобы увеличить количество питательных веществ для ее формирования также используется электрофорез кальция и фосфора. Используя методику Вермеля – одна прокладка располагается циркулярно, а вторая в области соответствующих сегментов либо на конечности. Такой метод регулирует минеральный обмен.
Кроме того используется электорофорез рассасывающих веществ таких как 1-3% раствор йода, Ферменты- трипсин, Лидаза, химотрипсин.
При наличии умеренных болевых ощущений назначают смт/ддт-форез этих рассасывающих веществ.
При длительно неконсолидирующихся переломах в сочетании с посттравматическим остеоартрозом рекомендуется электрофорез 5% раствора фтористого натрия. Продолжительность процедуры 20 минут.
Импульсные токи
ДДТ/СМТ рекомендуют при наличии болевого синдрома. Электроды располагают поперечно в зоне травмы. Используется 1 режим работы, III — IV род работы, частота модуляции 100 Гц, глубина модуляции 50%, длительность – 2с + 3с. По 3 – 5 минут каждый род работы. Процедуры проводят ежедневно 10 – 15 на курс.
Индуктотермия
Она улучшает кровообращение, ускоряет распад клеток и способствует выведению продуктов распада, понижает мышечный тонус, ускоряет процессы репарации. Назначается с 3-4-го дня при использовании гипсовой повязки.
! Запрещается при использовании металоостеосинтеза
Магнитотерапия
Назначают с первых суток после перелома, до 14-ти дней что приводит к уменьшению отеков, нормализации кровообращения. Возможно применение и при открытом переломе, а также при наличии металоостеосинтеза. Аппарат устанавливают непосредственно на область перелома через гипсовую повязку. Используются аппараты «Полюс-1» , «Магнитер», «Маг-30» и др. назначают синусоидальное магнитное поле. Продолжительность воздействия – 15-20 минут, от 10 до 20-ти процедур на курс.
Лазерная терапия
При тяжелых контрактурах, которые возникают в результате внутрисуставных переломах, применяют ДМВ или СМВ микроволны. Двумя полями, устанавливают излучатель поочередно контактно в зависимости от аппарата (смотрите инструкцию) на латеральную и медиальную области по 7 минут.
Ультрафонофорез
Благодаря «микромассажу» и разрыхляющему действию на уплотненную и склерозированную ткань широко применяется ультрафонофорез. Он улучшает крово- и лимфообращение. Используются препараты лидазы, 5% бутадионовой, 2% аминозиновой, 1% гидрокортизоновой мазей, а также лечебные грязи. Методика воздействия лабильная, интенсивность воздействия от 0,1 до 0,6 явт/см, режим импульсный 4, 10 мс, а на 5-ю процедуру – непрерывный. 10-12 процедур, 3-5 минут на одно поле.
Бальнеотерапия
В период образования вторичной костной мозоли при замедлении сращивания перелома, поздних отеках, лимфостазе, тугоподвижности суставов, контрактурах назначают скипидаровые, хлоридные натриевые, сероводородные и радоновые ванны.
Записаться на физиотерапию в Новосибирске

Врач физиотерапевт, реабилитолог Карасенко В.П. ГКБ №25 города Новосибирска.
Костные мозоли появляются после перенесенного перелома в ходе восстановления костной ткани. Такие мозоли не являются патологией, они представляют собой небольшие участки уплотнения. Костные мозоли не следует путать с обычными мозолями.
Виды костных мозолей
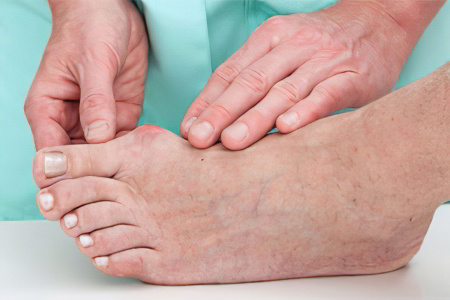
Костные мозоли могут быть следующих видов:
Эндостальная. Такая мозоль локализуется на внешней стороне костей. Она не снабжается кровеносными сосудами, поэтому часто утолщается и выступает над поверхностью кости.
Интермедиальная. Такая мозоль сосредоточена в области полученной травмы, между внешней и внутренней стороной кости. Рентгенологическое исследование не всегда позволяет обнаружить такую мозоль.
Периостальная. Такая мозоль растёт в месте сращения кости. Чаще всего она формируется у пациентов, которые долгое время были полностью иммобилизированы.
Околоостальная мозоль может появиться не только после полученного перелома кости, но и даже после сильного ушиба мягких тканей. Нарост часто достигает значительных размеров, поэтому от него сложно избавиться. В области формирования мозоли мышцы отёкают, человек жалуется на боль во время попытки совершить движение.
Параоссальная мозоль появляется на трубчатых костях. Лечение такого нароста длительное. Если эта мозоль локализуется на губчатых костях, то её размеры небольшие.
Патогенез
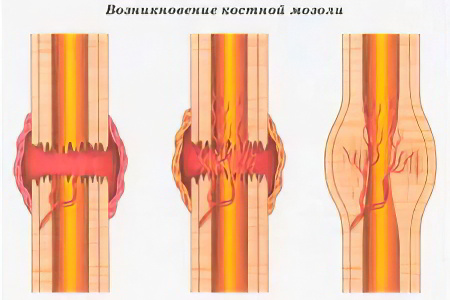
Мозоль не формируется за один день.
Процесс её образования проходит в несколько этапов:
В первую неделю после полученного перелома у человека появляется провизорная мозоль.
Затем запускается процесс формирования остеоидной ткани. За непродолжительный временной отрезок мозоль окостеневает.
Следующим этапом развития мозоли является формирование хрящевой мозоли.
Со временем хрящи уплотняются, в результате чего у пациента образуется костная мозоль.
Перед тем как у человека начнет формироваться мозоль, травмированные кости должны будут срастись. В целом, образование костной мозоли – это нормальный процесс, который сопутствует регенерации тканей.
За какое время формируется костная мозоль?
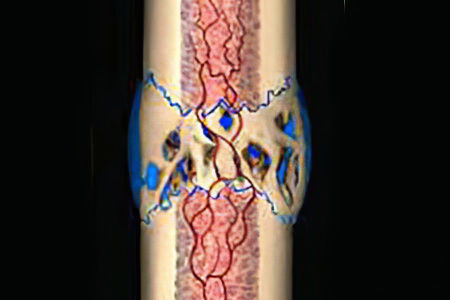
Время формирования мозоли зависит от некоторых причин, среди которых:
Как быстро пациенту была оказана квалифицированная медицинская помощь.
Размеры кости, которая подверглась травме.
Состояние нервной системы больного.
Скорость обменных процессов в организме.
Качество работы желёз внутренней секреции.
Средний срок формирования костной мозоли составляет 4-6 месяцев. Хотя иногда этот период может быть растянут во времени:
Если была повреждена ключица. Когда у человека была сломана ключица, время формирования мозоли составляет около 2 месяцев. После того как ключица полностью срастется, мозоль должна рассосаться, но в ряде случаев этого не происходит.
Если был поврежден палец ноги. После перелома пальцев ног мозоль может появиться на самих пальцах, либо в промежутках между ними. Срок формирования нароста составляет 4-6 недель. Чтобы мозоль не была травмирована, человек должен носить правильную и удобную обувь.
Если был сломан нос. После перелома носа мозоль появляется очень часто. Чем сильнее была повреждена костная ткань, тем больше будет нарост.
После перелома ребер. На сломанных ребрах мозоль формируется в течение 3-4 месяцев. Полностью она рассосется только через год после её образования. На ранних сроках развития мозоли человек может испытывать болезненные ощущения и чувство дискомфорта.
Если была сломана пятка. Сроки формирования мозоли после перелома пятки составляют 2-3 месяца.
После ринопластики. Когда в процессе проведения операции врач удалял костную ткань, то мозоль обязательно сформируется. Время её развития составляет 3-4 месяца. После этого она начнет трансформироваться в костную ткань. Полностью нос сформируется только через 12-24 месяца после вмешательства.
Симптомы костной мозоли
Чтобы понять, что у пациента формируется костная мозоль, необходимо пройти рентгенологическое обследование.
К симптомам, которые указывают на появление костной мозоли, относят:
Боль, которая сосредоточена в области полученной травмы на этапе сращения костей.
Гиперемия кожных покровов, их отечность.
Местное повышение температуры тела.
Организм может запускать защитный механизм и у человека разовьется остеопороз.
В области перелома может наблюдаться нагноение.
Если у пациента возникают такие симптомы, то процесс восстановления костной ткани нарушен. При этом ему должна быть оказана экстренная медицинская помощь.
Лечение костной мозоли

Лечить костную мозоль лучше всего консервативными методами, так как при хирургическом вмешательстве повышается вероятность воспаления.
Основные направления терапии:
Термолечение. Воздействие на повреждённый участок инфракрасными лучами позволяет ускорить регенеративные процессы, разогнать метаболизм, улучшить питание костной ткани.
Магнитотерапия. При обработке костей магнитными полями, они быстрее заживают.
Электрофорез. Токи высокой частоты способствуют укреплению костной ткани. Если мозоль крупная, то нужно использовать специальные крема и мази, которые ускорят процесс выздоровления.
В восстановительный период человек должен отказаться от чрезмерных физических нагрузок. Меню нужно обогатить продуктами, которые содержат витамин Д и кальций. Важно отказаться от вредных привычек, от злоупотребления спиртными напитками и кофе.

Автор статьи: Мочалов Павел Александрович | д. м. н. терапевт
Образование: Московский медицинский институт им. И. М. Сеченова, специальность - "Лечебное дело" в 1991 году, в 1993 году "Профессиональные болезни", в 1996 году "Терапия".
Наши авторы
Несрастающийся перелом – это патологическое состояние, при котором на месте повреждения не образуется полноценная костная мозоль. Сопровождается сохранением подвижности в зоне перелома, снижением функции конечности, нарастающей угловой деформацией. Отмечаются неинтенсивные боли. Могут выявляться отек, гиперемия, трофические расстройства. Диагноз устанавливается на основании жалоб, анамнеза, результатов внешнего осмотра, рентгеногра фии, КТ, других аппаратных и лабораторных методов. На ранних сроках возможно консервативное лечение с преимущественным использованием физиотерапевтических методик. В последующем показаны операции.
МКБ-10


Общие сведения
Несрастающийся перелом – понятие, которое объединяет три варианта нарушения консолидации: замедленное сращение, несросшийся перелом и ложный сустав. Перечисленные состояния являются фазами одного патологического процесса, последовательно сменяют друг друга при отсутствии лечения. По различным данным, проблемы восстановления кости наблюдаются в 15-30% случаев от общего количества переломов. Чаще встречаются при тяжелых оскольчатых и открытых повреждениях, сочетанных и множественных травмах, истощении, сопутствующей соматической патологии.

Причины
В 90% случаев основным этиофактором несрастающихся переломов становятся локальные нарушения в зоне поражения. На долю системных и общих причин приходится около 5% случаев, у остальных больных различные механизмы сочетаются между собой или остаются неустановленными. Перечень местных факторов включает:
- Тяжелые повреждения. Чем больше разрушается кость и мягкие ткани, тем обширнее очаги некроза и тем меньше клеток участвует в процессе восстановления. Из-за взаимного отягощения сращение ухудшается при множественных переломах соседних сегментов, одновременном воздействии различных повреждающих факторов (например, при сочетании с отморожением или ожогом).
- Потеря отломков и интерпозиция. Утрата фрагментов при открытых повреждениях или их неоправданное удаление в ходе ПХО приводят к уменьшению площади контакта костной ткани. При развороте отломка, попадании мягких тканей между отломками правильное сопоставление становится невозможным, кость не срастается.
- Некорректная репозиция. Отсутствие вправления, недостаточное сопоставление отломков или излишнее растяжение конечности при скелетном вытяжении препятствуют хорошему контакту фрагментов. При запоздалой репозиции оказывается упущенным время наиболее выраженной реакции организма на повреждение.
- Неадекватная иммобилизация. Недостаточная, непостоянная или преждевременно прерванная фиксация является причиной нарушений реваскуляризации пораженной зоны, нехватки кислорода и, как следствие, образования хрящевой и соединительной, а не костной ткани.
- Нарушения нервной регуляции. При травмах периферических нервов, синдроме Зудека возникают стойкие изменения со стороны сосудов, ухудшающие кровоснабжение пораженной зоны и нередко приводящие к несрастающимся переломам.
- Нагноение. Локальные гнойные процессы становятся причиной гипоксии и повреждения окружающих интактных тканей продуктами распада. При концевом остеомиелите в зоне контакта отломков образуются участки некроза, которые препятствуют соединению фрагментов.
Эпифизарные переломы срастаются лучше диафизарных и метаэпифизарных, поскольку эпифизы лучше кровоснабжаются и в них больше остеобластов. Консолидация ухудшается по мере старения. Образование костной мозоли замедляется при гормональных расстройствах, особенно – сопровождающихся остеопорозом. Отрицательную роль играют дефицит витаминов Д, С и А, наличие заболеваний с нарушениями питания: кахексии, анемии, туберкулеза, злокачественных опухолей. Сращение ухудшается на фоне приема кортикостероидов, НПВС, цитостатиков и антикоагулянтов.
Классификация
В зависимости от времени с момента травмы и характера изменений в зоне поражения выделяют три варианта несрастающихся переломов:
- Замедленная консолидация. Диагностируется при отсутствии или незначительной выраженности костной мозоли по истечении среднего срока сращения переломов данной локализации.
- Несросшийся перелом. Определяется при сохранении подвижности в случае удвоения стандартного срока консолидации и отсутствия признаков псевдоартроза.
- Ложный сустав. Отличается от предыдущего состояния образованием замыкательных пластинок на концах отломков, их соединением при помощи соединительнотканной капсулы, наличием пространства, заполненного жидкостью и напоминающего суставную щель.

Симптомы несрастающегося перелома
В покое болевой синдром выражен незначительно или отсутствует. Основной жалобой является ухудшение функции конечности из-за подвижности и болей при движениях. Рука или нога постепенно «усыхают» из-за атрофии мышц. В зоне несрастающегося перелома появляется угловая деформация, которая прогрессирует из-за нагрузки. При замедленном сращении обнаруживается умеренный или нерезко выраженный отек, возможна гиперемия.
При несросшихся переломах и ложных суставах отечность исчезает, выявляется локальное утолщение, обусловленное образованием крупной, но неполноценной мозоли из хрящевой и фиброзной ткани. Гиперемия часто сменяется усиленной пигментацией. Из-за трофических нарушений кожа становится сухой, бледной, приобретает мраморную окраску, шелушится. Могут образовываться трещины, язвы, келоидные рубцы.
Больная конечность тоньше здоровой, ее ось нарушена из-за деформации, возможно укорочение. При пальпации и постукивании определяется нерезко выраженная локальная болезненность. Местная температура при замедленной консолидации и несросшихся переломах повышена, при ложных суставах не изменена. Обнаруживается патологическая подвижность пружинящего характера при отсутствии крепитации. Объем движений в суставах снижен. Опороспособность нарушена.
Диагностика
Диагностические мероприятия при несрастающихся переломах проводят травматологи-ортопеды. Врач выясняет жалобы, устанавливает анамнез, включая вид повреждения, особенности первичных неотложных мероприятий, характер лечения, наличие осложнений, общее состояние здоровья. Существенную помощь в диагностике оказывают медицинские документы: выписки, заключения, рентгенограммы. В сроки 4-8 месяцев с момента повреждения можно заподозрить несросшийся перелом, свыше 8 месяцев – ложный сустав.
В ходе осмотра оценивают внешний вид конечности, определяют повышение температуры, наличие патологической подвижности и другие симптомы. Измеряют длину парных конечностей и объем движений в суставах. Для более точной оценки тяжести функциональных расстройств пациента просят совершать различные действия: стоять, идти (если это возможно), сидеть, вставать, одеваться и пр. В рамках аппаратного обследования назначают рентгенографию и КТ. По данным визуализационных методик выявляются следующие изменения:
- Замедленная консолидация. Визуализируется слабо выраженная периостальная костная мозоль, которая связывает фрагменты и частично перекрывает линию излома. На фоне мозоли прослеживаются участки с отсутствием сращения.
- Несросшийся перелом. Острые края отломков сглажены в результате резорбции. Костная мозоль отсутствует или слабо выражена, имеет беспорядочный характер. Линия излома хорошо просматривается на всем протяжении.
- Ложный сустав. Концы фрагментов утолщены, в их зоне выявляются выраженные склеротические изменения. Костномозговые каналы закрыты замыкательными пластинками.
При подозрении на местные нарушения кровоснабжения пациентам дополнительно назначают ангиографию, допплерографию или реовазографию. Больным с инфицированными несрастающимися переломами при наличии свищевых ходов производят фистулографию, выполняют забор отделяемого с последующим бактериологическим исследованием для выделения возбудителя и определения антибиотикочувствительности.

Лечение несрастающегося перелома
Целью лечения несрастающихся переломов является восстановление функции конечности. Основными задачами считаются обеспечение полноценной консолидации, устранение деформации, устранение тугоподвижности суставов, санация инфекционных очагов. При наличии общих провоцирующих факторов (гормонального дисбаланса, авитаминоза и др.) проводят соответствующие общие терапевтические мероприятия. Программу местного лечения составляют с учетом вида несрастающегося перелома.
Лечение замедленной консолидации
Возможна консервативная терапия. Конечность фиксируют с помощью гипсовой повязки или ортеза на срок, необходимый для сращения фрагментов. Для стимуляции консолидации назначают ударно-волновую терапию, УВЧ, электрофорез солей кальция, электромагнитные волны. Применяют анаболические стероиды. В несрастающийся перелом вводят костно-хрящевой экстракт, изготовленный из эмбриональной ткани.
Плюсами консервативной терапии являются отсутствие дополнительной травматизации, наркозных и послеоперационных рисков. Минусами – продолжительная фиксация, которая может обернуться тугоподвижностью суставов и атрофией конечности. Для предупреждения перечисленных осложнений или при отсутствии эффекта от консервативных мероприятий прибегают к оперативному лечению. Возможны следующие варианты:
- Остеосинтез. Проводится с использованием винтов, компрессионных пластин, внутрикостных штифтов и аппаратов внешней фиксации. Показан при наличии элементов сращения, отсутствии выраженного смещения и нарушения оси конечности.
- Костная пластика. Используют аутотрансплантаты, которые, как правило, берут из крыла подвздошной кости пациента. Перемещенная губчатая кость способствует перестройке окружающей мозоли в нормальную костную ткань.
- Стимуляция остеогенеза. Осуществляется с использованием биологических методик – декортикации и туннелизации. При декортикации с помощью острого остеотома вокруг перелома создают муфту из большого количества костных фрагментов, соединенных с надкостницей. При туннелизации формируют туннели, активизирующие костеобразование.
Перечисленные методы могут сочетаться между собой в различных вариациях. При обнаружении интерпозиции фрагменты разъединяют, мешающие сращению мягкие ткани удаляют. Деформации устраняют с помощью аппарата Илизарова. После операции применяют консервативные методики для стимуляции остеогенеза.
Лечение несросшихся переломов
Безоперационные способы неэффективны, показана оперативная коррекция. При наличии противопоказаний к хирургическому лечению пациентам с несрастающимися переломами рекомендуют ношение ортезов. Вмешательства включают удаление рубцов и измененных тканей в зоне повреждения, обнажение фрагментов с последующей обработкой концов, сопоставление отломков, биологическую стимуляцию костеобразования. Фиксацию в большинстве случаев осуществляют аппаратом Илизарова.
Попеременное сдавление и растяжение фрагментов в компрессионно-дистракционном аппарате дополнительно активизирует образование сосудов и замещение фиброзно-хрящевой мозоли нормальной костью. При значимых костных дефектах осуществляют аутопластику (например, недостающий фрагмент большеберцовой кости заменяют частью малоберцовой). В послеоперационном периоде назначают стимулирующие методики, проводят комплексную реабилитацию.
Лечение ложных суставов описано в соответствующей статье.
Прогноз
Прогноз в значительной степени зависит от типа несрастающегося перелома. Чем раньше начато лечение – тем легче достигнуть нормальной консолидации. В отдаленные сроки восстановление целостности кости возможно, но требует длительного лечения и последующей реабилитации. В исходе могут наблюдаться достижение хорошего функционального результата, сохранение тугоподвижности суставов, остаточные нарушения функции конечности на фоне атрофии.
Профилактика
Профилактика несрастающихся переломов включает раннюю адекватную репозицию, устранение интерпозиции, отказ от удаления жизнеспособных костных фрагментов, своевременное проведение операций при неэффективности вправления, соблюдение сроков иммобилизации, постепенное увеличение нагрузки на конечность с учетом клинических и рентгенологических признаков сращения.
1. Осложнения при лечении переломов (замедленно срастающиеся и несросшиеся переломы, ложные суставы). Учебное пособие/ Маланин Д.А. и др. – 2007.
2. Лечение больных с осложнениями и последствиями переломов длинных костей конечностей. Автореферат диссертации/ Елдзаров П.Е. – 2015.
4. Способ прогнозирования нарушения регенерации костной ткани при переломах длинных костей конечностей в послеоперационном периоде/ Мироманов А.М., Усков С.А.//Гений ортопедии – 2011 – № 4.
Читайте также:

