Если высыпала аллергия у ребенка 6 месяцев от
Обновлено: 04.05.2024
Расширение рациона грудного ребенка происходит за счет того, что малыш в течение своего первого года жизни пробует новые продукты. Многие мамы обеспокоены распространенностью пищевой аллергии у детей. Несомненно, новые продукты питания, — а это могут быть и смеси, и прикорм, — требуется вводить с осторожностью, чтобы не спровоцировать аллергию. Рассказываем, как понять, что у ребенка пищевая аллергия, как не спутать ее с реакциями, которые внешне похожи на аллергию, но могут развиться из-за других проблем, например, пищевой непереносимости, и как предупредить или снизить проявления аллергии с помощью специального лечебного питания.
В чем причина аллергии в грудном возрасте?
Пищевая аллергия имеет отношение к процессу, при котором организм «не распознает» белки, содержащиеся в пище, из-за нарушения работы иммунной системы. При рождении иммунитет и желудочно-кишечный тракт ребенка незрелые, поэтому у грудных детей повышена вероятность развития аллергической реакции. Если же близкие родственники новорожденного страдают аллергическими заболеваниями, специалисты говорят о генетической предрасположенности к аллергии.
Индивидуальная повышенная чувствительность (гиперчувствительность) может быть к различным вариантам питания, необходимого для роста и развития малыша в течение первого года (молоко и молочные продукты, различные виды каш, овощные, мясные пюре). Но это не означает, что, повзрослев, ребенок не сможет их переносить.
Обычно связана с рационом кормящей мамы. В большинстве случаев пищевыми аллергенами в диете матери являются коровье молоко, рыба и морепродукты, яйца, пшеница, соя, лесные орехи, арахис, мед. При исключительно грудном вскармливании, если малыш хорошо ест и развивается, питание кормящей мамы не требует особых ограничений. При появлении изменений у малыша маме необходимо записывать все, что она съела за день, чтобы можно было проследить связь между определенной едой и детским здоровьем при подозрении на аллергию.
На искусственном вскармливании ребенок может реагировать на любые компоненты смеси, но наиболее вероятной причиной пищевой аллергии являются белки коровьего молока.
Прикорм в возрасте 4—6 месяцев должны получать все малыши независимо от типа вскармливания. Не следует слишком рано давать твердую пищу или отодвигать знакомство с некоторыми продуктами, чтобы снизить вероятность развития аллергии. Возраст введения прикорма связан с созреванием иммунитета и может повлиять на развитие аллергической реакции.
Белки коровьего молока — самый значимый аллергенный компонент в питании детей первого года жизни.
Белки козьего молока по составу ближе к белкам грудного молока, они легче и быстрее усваиваются. Поэтому при выборе детской смеси стоит обратить внимание на смеси, изготавливаемые на основе козьего молока.
Однако при подтвержденной аллергии к белкам коровьего молока следует исключить и козье из-за возможной перекрестной аллергии.
Как проявляется пищевая аллергия у детей?
Родителям важно знать, что пищевая аллергия связана с иммунитетом, ее проявления очень разнообразны и при этом схожи с признаками других детских болезней в грудном возрасте. Это может затруднить диагностику. Для того чтобы поставить правильный диагноз, врачи учитывают возраст, жалобы, локализацию симптомов, степень тяжести и форму заболевания.
Пищевая аллергия у ребенка: симптомы
Пищеварительный тракт
Дыхательные пути (после трех лет)
Иные признаки
- покраснения
- сыпь в виде крапивницы на лице и на теле
- отеки
- мокнутие
- сухость
- зуд
- боли, урчание в животе
- скопление газов в кишечнике
- срыгивания и повторяющаяся рвота
- частый понос
- кровь, слизь в стуле
- чихание
- заложенность носа
- хрипы
- затрудненное дыхание
- слезотечение и конъюнктивит
- плохая прибавка в весе
- отказ от еды, капризы при сосании
- общее недомогание, слабость или, наоборот, очень беспокойное поведение
У детей с рождения и до года, как правило, наблюдается кожная форма пищевой аллергии. Покраснение щек, высыпания на руках, ногах, изменения кожи в области локтевых и коленных сгибов могут быть временными — с возрастом большинство детей «перерастают» младенческие аллергические реакции. Однако у некоторых малышей симптомы пищевой аллергии сохраняются и позднее сменяются проявлениями других аллергических болезней.
С чем можно спутать пищевую аллергию?
У грудничков пищевую аллергию часто путают с пищевой непереносимостью, когда в организме не хватает ферментов, которые расщепляют определенные компоненты пищи. Например, непереносимость лактозы у новорожденных (лактоза — основной углевод грудного молока, компонент молочных смесей) вызвана недостаточностью фермента лактазы, который начинает вырабатываться в нужном количестве в возрасте примерно 4—6 месяцев. Лактазная недостаточность обычно проявляется симптомами нарушения пищеварения: вздутием животика, пенистым стулом с характерным кисловатым запахом, большим количеством газов, которые вызывают боли и спазмы в кишечнике.
Кроме того, стоит быть внимательными к другим кожным заболеваниям. Так, акне у новорожденных, пеленочный дерматит не связаны с реакцией на еду. В этих случаях нужен правильный уход за кожей под медицинским наблюдением. Однако пищевая аллергия может обострить кожные высыпания.
Проявления аллергии со стороны желудка или кишечника легко принять за пищевое отравление или кишечную инфекцию — но последние начинаются внезапно: у деток резко поднимается температура на фоне обильной рвоты и острой диареи.
Как лечить пищевую аллергию у детей?
Основной лечащий врач детей — педиатр, и когда у малыша появляется кожная сыпь, самое верное решение — как можно быстрее попасть к нему на прием. Педиатр выслушает жалобы родителей, осмотрит кожные покровы малыша. После выявления причины высыпаний и постановки диагноза он расскажет о том, как правильно лечить пищевую аллергию у детей. Если для решения проблемы необходимы другие специалисты, педиатр направит на консультацию к детскому аллергологу, гастроэнтерологу и дерматологу. Все лекарственные препараты для наружного и внутреннего применения назначаются врачом и должны применяться родителями под строгим врачебным контролем.
Если малыш находится на грудном вскармливании, кормящей маме назначается безмолочная диета. Придется исключить из своего рациона коровье молоко, йогурты, сметану, творог, кефир, сливочное масло, то есть все продукты из молока, а также телятину и говядину. Отказываться от грудного вскармливания и переводить ребенка на лечебное питание не придется, если через некоторое время появятся заметные улучшения. Если у грудничка нет проявлений аллергии, то диета маме не нужна.
При искусственном вскармливании ребенку с подтвержденной аллергией обычную молочную смесь заменяют специальной смесью на основе гидролизата молочных белков, которая обладает выраженными лечебными свойствами. Белок в таких смесях расщеплен на мелкие фрагменты, что позволяет снизить или устранить аллергизирующие свойства питания. На вкус такая смесь горчит и порой не нравится ребенку, но при правильном ее введении капризов и отказа можно избежать. Лечебную смесь прописывает врач — при самостоятельном выборе мама не учтет все особенности детского здоровья.
Здоровым детям на искусственном вскармливании можно рекомендовать детское питание на основе козьего молока: детские смеси MAMAKO ® Premium.
В основе смесей MAMAKO ® Premium — адаптированное козье молоко, в котором благодаря современным технологиям сохранены все наиболее ценные компоненты этого полезного для малышей продукта.
Детские смеси MAMAKO ® Premium содержат:
- Белки козьего молока, более приближенные по составу к компонентам грудного молока. Они легко и мягко перевариваются в желудке новорожденных подобно белкам грудного молока.
- Пребиотики олигосахариды 2’-FL, идентичные олигосахаридам грудного молока, и GOS, которые в сочетании с пробиотиком, бифидобактериями B. LACTIS, обеспечивают комфортное пищеварение и поддерживают иммунитет.
- IQ-комплекс — лютеин и полиненасыщенные жирные кислоты DHA и ARA, необходимые для мозга и зрения.
Диетотерапия в период прикорма сохраняется. При аллергии к белкам коровьего молока молочные продукты исключают из рациона. Детские каши на воде, овощные, мясные и фруктовые пюре добавляют в рацион постепенно, по графику, который рекомендует врач ребенка. Новые продукты прикорма пробуют вне обострения заболевания, с обязательным ведением пищевого дневника и наблюдением за побочными реакциями.
Как быстро проходит пищевая аллергия у новорожденных?
При пищевой аллергии важно прекратить поступление причинно-значимого аллергена и полностью вывести его из организма. На это требуется время. Как быстро наступит улучшение после исключения аллергена и каким будет прогноз, зависит от степени тяжести и формы заболевания у конкретного малыша, соблюдения рекомендаций по питанию.
При грудном или искусственном вскармливании кожа способна очиститься, а стул возвращается к норме примерно через 1,5—2 месяца диеты мамы или лечения специальной смесью.
Во время прикорма повторное введение в пищу «виновника» аллергии следует отложить на более длительный срок.
Проявления аллергии могут полностью уйти к возрасту 2-3 лет, но иногда сохраняются до школьного возраста.
Дети грудного возраста от природы склонны к аллергическим реакциям. Важно быть готовыми к любым из них, но ограничивать здорового малыша в продуктах и чрезмерно избегать аллергенов только «из соображений безопасности» не следует. Если у ребенка имеется предрасположенность к пищевой аллергии, она может проявиться в любом возрасте при кормлении грудью, смесями, продуктами прикорма. Важно не пропустить первые симптомы и вовремя обратиться за подбором питания к своему врачу.
* Идеальным питанием для грудного ребенка является молоко матери. ВОЗ рекомендует исключительно грудное вскармливание в первые 6 мес. МАМАКО ® поддерживает данную рекомендацию. Перед введением в рацион малыша новых продуктов проконсультируйтесь со специалистом.
Информационные источники
Баранов А. А., Намазова-Баранова Л. С., Хаитов Р. М. и др. Современные принципы ведения детей с пищевой аллергией. — Педиатрическая фармакология. — 2021. — Т. 18. — № 3. — С. 245—263.
Вы смотрели на малыша всего несколько минут назад, отвлеклись на свои дела, бросаете взгляд снова, и. что произошло? Откуда на коже ребенка появились розовые волдыри, как будто он обжегся крапивой? Это крапивница, и она всегда появляется быстро и неожиданно. Что делать при появлении таких симптомов? В чем причина заболевания? Чем его нужно лечить? Мы постараемся рассказать обо всем максимально подробно.
Каковы причины крапивницы у ребенка?
Ответить на этот вопрос в двух словах не получится. Ее может вызвать огромное количество раздражителей, поэтому источник проблемы нужно искать в каждом конкретном случае. Вот лишь некоторые причины этого заболевания 1 .
Аллергическая
Широкий ряд пищевых продуктов, в частности рыба, моллюски, яйца, орехи, томаты, клубника. Различные пищевые добавки — красители, консерванты (сульфиты, салицилаты) и другие.
Токсическая
Укусы ос, пчел, комаров, блох, пауков и других насекомых. Контакт с некоторыми растениями, в частности с крапивой. Контакт с медузами и другими морскими жителями.
Физическая
Механические воздействия, такие как давление или вибрация. Воздействие холода, тепла, солнечного света. Высокие физические нагрузки, стрессы.
Псевдоаллергическая
Лекарственные средства, в частности препараты пенициллинового ряда, нестероидные противовоспалительные препараты (например, аспирин), некоторые антибиотики, инсулин, рентгеноконтрастные вещества и другие.
Аутоиммунная
Идиопатическая
Без явной причины.
Кроме прямых причин, перечисленных в таблице, крапивница у ребенка может быть связанной, т.е. являться симптомом другого заболевания 1 . Иногда она возникает как одно из проявлений бактериальной, вирусной или грибковой инфекции, дефицита определенных ферментов в организме малыша, наследственных заболеваний.
Как видите, причин — море. Радует лишь то, что возникает она очень быстро после воздействия раздражителя, поэтому часто его удается вычислить «по горячим следам».
Что такое острая и хроническая крапивница?
Несмотря на название, острую форму можно считать легким течением заболевания. Она отличается быстрым появлением волдырей или отеков и часто столь же быстрым их исчезновением. У детей она может пройти всего за несколько часов без каких-либо следов.
Главным признаком хронической крапивницы является ее продолжительность 2 . Считается, что заболевание перешло в хроническую форму, если симптомы проявляются более 6 недель подряд.
Как часто встречается крапивница у детей?
Это довольно распространенное заболевание. По разным оценкам, хотя бы раз она случалась у 15–25% населения 3 . Другими словами, ей переболел каждый шестой — каждый четвертый человек в мире. Однако чаще она встречается во взрослом возрасте, а статистика по данному заболеванию среди детей не такая пугающая — всего 2,1—6,7% 4 .
Полина Васильева
Отдельно хотелось бы рассказать о проявлениях крапивницы у беременных и кормящих мам и разобраться, опасно ли это. Впервые появившаяся крапивница во время беременности — довольно частое явление, и причина этому — чрезмерная чувствительность к плацентарным белкам, а также сопутствующие патологии во время беременности (гестационный диабет, например). Если же женщина до беременности уже была «знакома» с крапивницей, то в ряде случаев ее состояние в период вынашивания малыша может ухудшиться из-за изменений гормонального фона. Важно помнить, что чаще всего крапивница не несет никакого отрицательного влияния на плод (во время беременности) и на новорожденного (в период грудного вскармливания), но вот с приемом лекарственных средств (антигистаминных и гормональных) в эти периоды надо быть осторожней. Обязательно проконсультируйтесь с вашим лечащим врачом.
Дети до двух лет обычно болеют только острой формой. В возрасте от 2 до 12 лет крапивница иногда становится хронической, но чаще все равно протекает в острой форме. В подростковом возрасте хроническая форма берет верх над острой.
Как понять, что мой ребенок в группе риска?
Часто дети, склонные к крапивнице, вообще довольно аллергичны. Вспомните, были ли у вашего малыша случаи заболеваний из этого списка?
По статистике, более 50% детей с острой крапивницей страдают и другими аллергическими заболеваниями 5 .
Как выглядит крапивница у детей?
Название этого заболевания неслучайно: оно действительно похоже на ожог от крапивы. Характерными симптомами являются волдыри розового, иногда красного цвета. Их размер может варьироваться в широких пределах — от нескольких миллиметров до 10 сантиметров, соседние волдыри могут сливаться друг с другом 1 . Волдыри имеют четкую границу и возвышаются над поверхностью кожи. При надавливании они пропадают, затем появляются вновь. Другой частый симптом заболевания — кожный зуд.
На фото ниже приведены примеры, как может выглядеть крапивница. В интернете вы можете найти и другие фото.
Чем опасна крапивница?
В большинстве случаев она доставляет дискомфорт, но не более того. Сама по себе она не способна привести к повреждениям органов и систем ребенка. Однако есть ряд ситуаций, в которых она может быть смертельно опасна 1 :
Острая крапивница может сопровождаться анафилактической реакцией. У ребенка быстро развивается отек гортани, и он начинает задыхаться. При первых подозрениях на отек немедленно звоните в скорую!
Если причиной крапивницы стал холод, это может привести к удушью и падению артериального давления, что тоже смертельно опасно. Набирайте 112 без раздумий, если видите, что после переохлаждения ребенок покрывается крапивницей и чувствует себя плохо!
Такие случаи происходят нечасто, но лучше знать об опасных симптомах, чтобы они не застигли вас врасплох.
Полина Васильева
Если вы или ваш малыш столкнулись с проявлением крапивницы в той или иной форме, важно знать несколько правил оказания первой помощи. Они заключаются в наложении холодного компресса в сочетании с приемом антигистаминных препаратов 2-го поколения. Если крапивница сопровождается удушьем, осиплостью голоса, затруднением при глотании и дыхании, посинением лица, а также симптомами анафилаксии (падение давления, головокружение, потеря сознания), необходимо немедленно вызвать скорую помощь! Врач сделает укол адреналина, который действует на анафилаксию молниеносно (в отличие от антигистаминных и гормональных препаратов). Также по возможности нужно максимально оперативно устранить аллерген и обеспечить больного обильным питьем.
Заразна ли крапивница у детей?
Крапивница — аллергическое заболевание. Как любая другая аллергия, она является особенностью организма и не может передаться другому человеку никаким образом 1 . Возникающие высыпания не содержат никаких «возбудителей аллергии». Заразить ей нельзя!
Теоретически возможна следующая ситуация: крапивница у ребенка является не самостоятельным заболеванием, а признаком инфекции. Если он передаст инфекцию другому малышу, реагирующему на нее крапивницей, высыпания появятся и у него. Однако даже в этом случае можно винить родителей ребенка лишь в том, что они принесли в детсад или на игровую площадку инфекцию.
Как лечить крапивницу у ребенка?
Лечение всегда начинается с устранения причин. Если ситуация простая, и понятно, что именно стало «спусковым крючком» заболевания, необходимо оградить ребенка от повторного воздействия этого фактора. Например, если крапивница развилась после укуса осы, достаточно лишь постараться, чтобы малыш больше не встречался с этими насекомыми. Если карапуз покрылся волдырями после назначения определенного лекарственного препарата, лечение методом исключения также не займет много времени.
Полина Васильева
Существует несколько важных правил профилактики с целью предупреждения повторного возникновения крапивницы. Среди них — устранение или ограничение триггеров крапивницы и обращение к врачу (педиатру или аллергологу) для выявления аллергена, чтобы максимально ограничить взаимодействие с ним. Больному, склонному к проявлению анафилактических реакций, также рекомендуется носить браслет или записку с информацией о вызывающих их аллергенах.
Встречаются ситуации, и они не единичные, когда не удается понять, какой раздражитель вызвал симптомы крапивницы. Особенно часто это происходит, если родители вовремя не обратились к врачу, посчитав, что досадное высыпание пройдет само собой, а этого не случилось.
Если раздражитель неизвестен, ребенку назначается лечение в виде гипоаллергенной диеты. Из его рациона должны быть исключены все продукты, содержащие гистаминолибераторы 6 . В список риска входят:
Яркие красные и оранжевые фрукты: апельсин, ананас, томат, клубника и т.д.
Шоколад, кофе, какао.
Бобовые, включая продукты с соей.
Пшеница и другие злаки, содержащие глютен.
Ферментированные сыры и сыры с плесенью.
Маринованные, соленые, квашеные продукты.
Рыба и морепродукты.
Ветчина и копчености.
Специи, травы и овощи с острым вкусом, такие как редис, хрен и т.д.
Пищевые добавки — красители, консерванты, ароматизаторы.
Диета назначается на время, пока не пропадут симптомы. После этого можно начинать возвращать в рацион малыша продукты по одному, отслеживая реакцию организма.
Если в течение 1–2 месяцев диета не принесла результата, необходимо переходить к медикаментозному лечению. Его назначает доктор, наблюдающий ребенка.
Как понять, у ребенка сильная крапивница или не очень?
Для оценки признаков заболевания разработан специальный метод, который называется «Индекс активности крапивницы за 7 дней» 7 . Он очень простой, и вы его без труда освоите.
В течение семи дней необходимо оценивать два признака крапивницы — волдыри и зуд. Ежедневно ставьте каждому симптому балл от 0 до 3 в зависимости от того, насколько они выражены.
Суммарная оценка за 1 день для обоих признаков составит от 0 до 6. Чтобы получить общую оценку за 7 дней, сложите все ежедневные цифры вместе. Результат покажет, насколько сильна крапивница у ребенка:
Полученный результат позволит вам оценить, насколько эффективно проходит лечение.
Пищевая аллергия (ПА) – одно из наиболее распространенных видов аллергических реакция, встречающихся у детей до года. При появлении любых симптомов ПА следует как можно скорее обратиться к врачу и пройти комплексное обследование. Ни в коем случае не стоит игнорировать проявления пищевой аллергии, так как со временем симптомы могут усилиться и привести к негативным последствиям.
Основные проявления пищевой аллергии в зависимости от возраста ребенка
- Первое полугодие жизни малыша. В это время нередко отмечается кожная сыпь, возникающая на фоне кормления грудью, а также введения докорма или прикорма. Кроме проявлений на коже может наблюдаться присоединение диспепсических расстройств: срыгиваний, рвоты, диареи, метеоризма, колик и запоров.
- Второе полугодие жизни ребенка. У детей до года может наблюдаться распространение и утяжеление симптоматики с присоединением гипохромной анемии (снижение уровня гемоглобина) и респираторных расстройств: кашля, ринита и пр.
Пищевая аллергия у ребенка характеризуется наличием широкого спектра клинических признаков. Реакции могут возникнуть со стороны кожи, дыхательных путей, слизистой желудка, толстого и тонкого кишечника.
Покраснение, сухость и шелушение, сыпь (не связанная с инфекциями), упорные опрелости, зуд кожи.
- Проявления со стороны дыхательных путей
Насморк, затрудненное дыхание, хронический кашель (также не связан с инфекцией).
Частые срыгивания, нарушения глотания, боль в животе и колики, снижение аппетита и отказ от еды, диарея или запор.
Это важно!
Иногда из-за большого разнообразия симптоматики пищевую аллергию можно принять за ОРЗ или другое вирусное заболевание. Ребенка следует сразу показать врачу, который изучит жалобы, осмотрит малыша и назначит при необходимости диагностику.
Чем опасна аллергия у ребенка до года
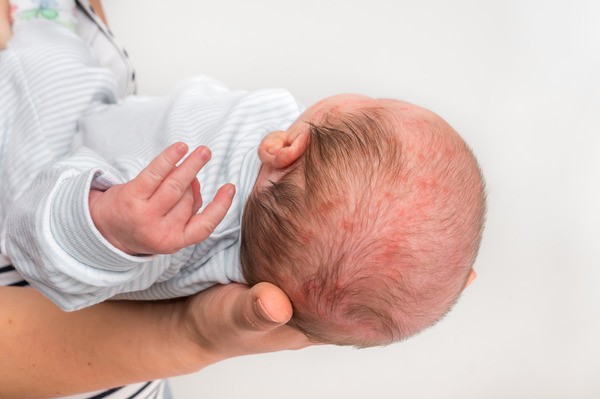
- дефицит массы тела из-за частых и обильных срыгиваний;
- развитие железодефицитной анемии;
- нарушение дыхания (вследствие отека и спазма дыхательных путей);
- с возрастом пищевая аллергия у ребенка может трансформироваться в аллергический ринит или бронхиальную астму.
Особенности лечения аллергии у малышей
Лечение пищевой аллергии обычно базируется на трех основополагающих принципах: соблюдении элиминационной диеты, лекарственной симптоматической терапии, а также специфической иммунотерапии. Выбирать, чем конкретно лечить пищевую аллергию у детей, может только врач после тщательной диагностики малыша.
Детям на искусственном вскармливании необходимо назначение лечебных смесей на основе высокогидролизованных (расщепленных) белков, которые не вызывают аллергии и способствуют нормализации функции желудочно-кишечного тракта. Например, Nutrilak Пептиди СЦТ, в составе которого также есть такие важные компоненты, как омега-3 и омега-6 жирные кислоты, нуклеотиды и сбалансированный витаминно-минеральный комплекс, рекомендован при аллергии на белок коровьего молока и пищевой аллергии.

Детям на искусственном вскармливании, но для профилактики аллергии или при ее легких проявлениях (с учетом причинно-значимого аллергена и по согласованию с врачом) могут назначаться специальные гипоаллергенные смеси, например Nutrilak Гипоаллергенный. В состав данной смеси входят лактобактерии L.Rhamnosus LGG ® – пробиотик с доказанной эффективностью профилактики и лечения атопического дерматита и экземы у младенцев. Nutrilak Гипоаллергенный содержит гидролизованный белок, а также бифидобактерии ВВ-12, которые усиливают действие пробиотика и способствуют улучшению баланса микрофлоры.

- Лекарственная симптоматическая терапия
Терапия пищевой аллергии в зависимости от симптомов может быть общей или местной. Медикаментозное лечение обычно включает прием антигистаминных препаратов, а также нанесение наружных средств: мазей и кремов с местным противовоспалительным и увлажняющим действием. Чтобы остановить анафилактическую реакцию, врач может использовать адреналин.
В процессе этого лечения происходит воздействие на механизм развития аллергической реакции. Пациенту вводится препорат, содержащий аллерген. Постепенно врач повышает дозу для уменьшения выраженности симптомов или полной победы над болезнью. Это лечение проводится только в лечебных учреждениях по строгим показаниям и в исключительных случаях, если вышеописанные способы неэффективны.

Главный педиатр ЦФО РФ, заслуженный врач Российской Федерации и доктор медицинских наук Ирина Николаевна Захарова в беседе с Юлией Чередниченко, опубликованной в журнале «Медицинский совет», поделилась интересной информацией. Пищевая аллергия – это не новое открытие, она встречалась и ранее, еще в XVIII–XIX веках. Но сам термин появился позднее, в 1906 году. Тогда австралийский педиатр К. Пирке неадекватный ответ организма на пищу назвал «иным действием» (allos – «другой», ergon – «действие»). Некоторые специалисты называют такую сильную чувствительность неинфекционной эпидемией XXI века. И действительно, все чаще и чаще вы слышите рассказы об аллергии от соседей и знакомых. Около 8 % детей подвержены возникновению аллергии, среди них около 30 % детей – малыши до года. В России каждый 4-й ребенок имеет предрасположенность к развитию аллергии.
Ошибка иммунной системы
Пищевая аллергия - это реакция иммунной системы человека на продукт (обычно – белки). Некоторые компоненты пищи не «признаются» организмом, и он вырабатывает к ним антитела, защищая себя. Давайте посмотрим, как начинается аллергическая реакция. Но для начала обсудим, у кого чаще появляется аллергия: у детей или у взрослых.
Почему аллергия у маленьких детей встречается чаще
Как начинается истинная аллергическая реакция
Вы слышали слово «сенсибилизация»? Сложный на первый взгляд термин как раз означает процесс, когда иммунная система «помечает» продукт как аллерген. И в следующий раз, когда человек съест такой же или похожий по составу продукт, возникнет аллергическая реакция. Она бывает разной и может выражаться как в зудящей сыпи, так и в затруднении дыхания. Важно отметить, что реакция начнется даже при минимальном объеме поступившего продукта.
Об особенностях аллергии на смесь

Зачастую с проблемой пищевой аллергии у ребенка встречаются родители малышей, находящихся на смешанном или исключительно искусственном вскармливании. Причем марка производителя продукта не всегда имеет значение. Проявление непереносимости молочных смесей, не являющихся лечебными, объясняется тем, что большинство из них производится на основе коровьего молока. Белки коровьего молока являются самым распространенным аллергеном для детей первого года жизни.
Что может вызвать аллергическую реакцию на смесь
Как мы уже говорили, повышенная восприимчивость организма малыша к содержанию белков (белковым компонентам) обуславливает запуск иммунных реакций. Эти процессы вызывают появление аллергических симптомов. Началу аллергии на смесь у грудничков способствуют:
• наследственная предрасположенность – если у родителей, родных братьев и сестер есть аллергия – малыш попадает в группу риска
• ранний перевод на искусственное вскармливание,
• неправильный подбор смеси,
• частые необоснованные переходы с одной марки смеси на другую,
Несмотря на то, что механизмы развития истинной аллергии и псевдоаллергии различны, они имеют одинаковые симптомы. Однако прогноз заболевания и подходы к лечению могут существенно различаться. Поэтому при возникновении у ребенка признаков аллергии на смесь необходимо пройти обследование с выполнением специальных анализов.
Как проявляется аллергия на смесь
Как выглядит аллергия на детскую смесь? Ее симптомы достаточно многообразны, и часто неспециалисту крайне сложно разобраться в них. У новорожденных аллергия на смесь может протекать достаточно тяжело. Вот несколько вариантов аллергии.
- Высыпание на коже. Участки красноты с сухостью и шелушением, ярко-розовая пятнистая или пятнисто-папулезная (похожая на прыщи) сыпь, элементы которой могут сливаться и обычно зудят, причиняя беспокойство младенцу. При тяжелом течении сыпь может распространяться на обширные участки тела, появляется мокнутие и корочки, ребенок становится беспокойным, капризничает, плохо спит и худеет.
- Нарушение работы желудочно-кишечного тракта. Сюда входят различные проявления: от вздутия живота и колик до диареи, или наоборот запора, частых срыгиваний и рвоты.
Что делать при аллергии на смесь
При возникновении у ребенка симптомов аллергии следует обязательно обратиться к педиатру, поскольку необходимо обследование и уточнение диагноза. Конкретные меры также должен назначить врач. Обычно борьба с аллергией идет по следующим направлениям.
- Коррекция питания. При установленном диагнозе аллергии на белок коровьего молока ребенка переводят на питание лечебными смесями на основе глубокого гидролизата белка, например, Nutrilak Premium Пептиди СЦТ.

Тиунова Елена
К.М.Н, врач-педиатр высшей категории, врач-диетолог
“Если крупную молекулу белка коровьего молока разбить на части – она теряет свои аллергенные свойства. Свойства белка при этом сохраняются, но организм не воспринимает её как чужеродную и опасную. Чем больше расщеплены молекулы – тем менее они аллергенны. Этот процесс называется гидролиз, а полученные смеси гидролизаты. Для профилактики и лечения аллергии к белкам коровьего молока у ребенка нужны смеси с расщепленным белком – гидролизаты.”
- Правильный уход. Для ухода за кожей малыша используйте специальные лечебно-косметические продукты из гипоаллергенной серии.
- Медикаментозное лечение. Проводится строго по назначению врача. Лекарственные препараты не устраняют причину аллергии, а лишь облегчают ее симптомы.
Вместо заключения
Итак, теперь вы чуть больше знаете об аллергии, в том числе и о реакции на сухие молочные смеси. В заключение дадим несколько полезных рекомендаций, чтобы у вас было понимание, что делать при возникновении аллергии. Вы сейчас можете найти в магазине или аптеке смеси самых разных видов. Среди них есть и базовые (для здоровых деток), и специализированные (для недоношенных, при коликах, запорах, срыгиваниях), и лечебные. Для выбора продукта стоит проконсультироваться с врачом. Он поможет разобраться в возможных реакциях на питание и оптимально подобрать смесь для искусственного вскармливания вашего ребенка.
Довольно распространенным проявлением аллергической реакции являются высыпания на коже. Вид сыпи и масштаб ее распространения по кожным покровам отличается в зависимости от причины возникновения. Аллергию на коже у ребенка может вызвать практически любое вещество, с которым он контактирует в окружающей среде или употребляет внутрь. Под воздействием аллергена сыпь может появляться на лице и шее, на руках и ногах, а также на других частях тела.
Причины аллергии на коже у ребенка
Ученые продолжают проводить исследования в отношении того, почему именно развиваются аллергические реакции. При этом они уже четко могут выделить ряд факторов, значительно повышающих риск возникновения патологии как у взрослых, так и у детей:
- предрасположенность, заложенная на генетическом уровне;
- склонность к частым респираторным заболеваниям;
- неблагоприятная экологическая обстановка того региона, где проживает ребенок;
- постоянные попытки родителей создать для своего ребенка «стерильные условия» проживания;
- ранний отказ от лактации, слишком раннее и неконтролируемое введение прикорма.
Непосредственно аллергическая реакция развивается при проникновении в детский организм аллергенов, которые выступают веществами раздражителями. Они могут попадать в организм одним из способов: пероральный (ребенок потребляет их с пищей, питьем или лекарствами), респираторный (малыш вдыхает аллергены), контактный (ребенок напрямую соприкасается с раздражителем).
У детей, которым еще не исполнился один год, развитие патологического состояния прежде всего провоцируют пищевые аллергены: коровье молоко, яйца, рыба, злаковые, овощи и оранжевые или красные фрукты.
У детей постарше и у взрослых лиц в ответе за аллергию на коже выступают другие раздражители:
- бытовые (пыль, скапливающаяся на различных предметах в доме, пылевые клещи);
- пыльцевые (пыльцевые зерна различных трав, деревьев и злаковых культур);
- животные аллергены (частицы кожного покрова, шерсть, протеины, вырабатываемые сальными или слюнными железами);
- грибковые (плесневые или дрожжевые грибы);
- бактериальные (токсины, продуцируемые золотистым стафилококком).
Уязвимость детских организмов перед воздействием аллергенов повышают: ухудшающаяся экологическая обстановка, изменение климатических условий, несбалансированное питание, злоупотребление лекарственной терапией (бесконтрольное употребление антибактериальных средств и НПВС), гиподинамия, частая подверженность стрессовым ситуациям.
Важно! В том что у ребенка формируется непереносимость определенных веществ большую роль играет наследственный фактор. В большинстве случаев склонность к атопии передается от родителей.
Симптомы
В зависимости от раздражителя, который спровоцировал появления кожной аллергии, выделяют несколько видов сыпи. Возможные экзантемы (общее название сыпей) на кожных покровах ребенка делятся на такие виды:
- пустулы — полостной элемент кожной сыпи, заполненный гноем;
- бляшки — патологические элементы с четкими краями;
- пятна (макулы) — локальное изменение цвета кожного покрова;
- везикулы — водянистые образования;
- пузыри — крупные водянистые образования, достигающие в диаметре более 0,5 см.
Если у малыша развилась пищевая аллергия, то высыпания прежде всего обнаруживаются на щеках или в периоральной области. Если ребенок столкнулся с контактной аллергией, то сыпь на кожных покровах появится там, где произошло непосредственное соприкосновение с аллергеном. Если в качестве аллергена выступают лекарственные средства, то проявления аллергии на коже будут локализованы прежде всего в области лимфатических узлов.
Кожную аллергию делят на 3 основных заболевания со своими симптомами:
- Крапивница. Для такой патологии характерно появление мелкой красной сыпи, которая сильно зудит и хорошо заметна на коже. Она не проходит на протяжении 3-24 часов. Затем сыпь исчезает и через время появляется снова на новых участках тела. Наряду с сыпью у 40% пациентов с крапивницей также появляются отеки в области лица, рук и ног. Особенно опасно, когда отечность распространяется на язык и глотку.
- Атопический дерматит (атопическая экзема). Распространенная патология, проявляющаяся преимущественно зудом, высыпаниями. Они чаще всего локализованы на лице, в области локтевых и коленных суставов. У малышей, в семейном анамнезе которых имеется склонность к аллергии, при проявлениях атопии возможно появление зудящей красной сыпи. Также могут появляться мелкие пузырьки, наполненные жидкостью, которые лопаются с образованием мокнущих участков.
- Контактный дерматит. Под воздействием раздражителя или аллергена на кожных покровах развиваются воспалительные процессы. При такой форме дерматита появляются везикулы, кожа краснеет, становится сухой, шелушится. Появляются трещины, границы которых распространяются за пределы области непосредственного контакта с раздражающим веществом.
Аллергия на коже у ребенка может развиваться спустя сутки или двое после непосредственного контакта с веществом. Проявления аллергии могут давать о себе знать на протяжении 2-4 недель. Иногда симптоматика полностью не проходит даже после получения должной терапии.
В зависимости от характера аллергена реакция организма может быть сезонной или круглогодичной. Последнюю провоцируют аллергены, постоянно присутствующие в среде обитания ребенка: домашняя пыль, плесневые грибки, обитающие в ванных комнатах, лекарства, бытовая химия и подобные им. Периоды обострения сезонной аллергии достаточно легко определяются, поскольку связаны с временем года и жизнедеятельностью растений.
Важно! Довольно часто встречается аллергическая реакция немедленного типа, которая подразумевает появление высыпаний на покровах в считанные секунды после контакта с раздражителем.
Аллергия на коже и психосоматика
Чтобы объяснить негативное влияние эмоций на общее состояние организма, ученые используют теорию стресса. Согласно ей, отдельные заболевания возникают при психологической перегрузке организма, когда резко меняется привычный уклад жизни (переезд на новое место жительства, расставание с друзьями, смерть одного из родителей или их развод).
Эмоциональный всплеск и степень тяжести патологического процесса, который развивается на его фоне, имеют прямую взаимосвязь. Под влиянием стресса серьезно нарушается работа сердечно-сосудистой, иммунной, эндокринной и нервной системы. Аллергия на коже у ребенка может быть спровоцирована следующими эмоциональными состояниями:
- сильный испуг, паника;
- угрызения совести;
- глубокая печаль;
- сексуальное возбуждение на фоне раннего полового созревания;
- ревность.
На фоне отрицательных эмоций может состояться дебют аллергической реакции или произойдет обострение аллергии.
Диагностика аллергии
Прежде чем начать лечение аллергии на коже у ребенка, выполняют диагностику на основе клинического осмотра, анамнеза, а также дополнительных обследований:
- общий и биохимический анализ крови;
- анализ крови на IgE;
- кожные аллергопробы;
- элиминационный тест.
Терапию начинают с элиминации аллергена. Также локально наносят кремы и мази с антигистаминными и глюкокортикоидными компонентами. При необходимости подключают системные средства для борьбы с аллергией.


Важно! Кожные скарификационные пробы проводят у больных старше 3 лет, поскольку у маленьких детей реактивность кожи повышенная и в большинстве случаев возможен ложноположительный результат.

Диета при аллергии
Если на коже у ребенка выявляют признаки аллергии и есть вероятность, что она была спровоцирована пищевым продуктом, то наряду с медикаментозным лечением назначается неспецифическая диета. Конечно, если конкретный пищевой продукт, вызвавший реактивность кожи известен, то диета подразумевает исключение этого продукта из рациона питания. Но чаще всего конкретный продукт неизвестен, поэтому назначается диета, исключающая из пищи все продукты, способные вызвать аллергию.
Чаще всего детям с аллергией на коже назначают диету по А.Д. Адо. Ее разработал советский патофизиолог и основоположник отечественной аллергологии. Согласно такой диете, из рациона рекомендуется исключить:
- цитрусовые (апельсины, мандарины, помело, лимоны);
- яйца и всевозможные соусы на их основе;
- орехи (арахис, фундук, миндаль);
- рыбу и рыбные продукты (в любом виде);
- птицу (курица, утка, индейка) и продукты, приготовленные из нее;
- горчицу, уксус и всевозможные специи;
- томаты, баклажаны;
- редис, редьку, хрен;
- грибы;
- цельное коровье молоко;
- сладости, содержащие какао-бобы, мед;
- кофейные напитки, какао;
- кондитерские изделия;
- клубнику, дыню, ананас, арбуз.
Такая система питания предполагает исключение из рациона питания ребенка всех потенциальных пищевых аллергенов. После стабилизации самочувствия эти специфические продукты поочередно вводят в меню. Диета по Адо помогает нейтрализовать симптомы аллергии и снизить риск их появления в дальнейшем. Также с ее помощью удается наверняка выявить конкретные пищевые аллергены.
Профилактика
Чтобы минимизировать вероятность появления на коже ребенка аллергии целесообразно придерживаться следующих профилактических мер:
- максимально долго кормить ребенка материнским молоком, на которое у малыша не может развиться аллергическая реакция;
- не спешить вводить в меню грудничка «нестабильные» продукты до тех пор, пока его иммунная система не укрепится;
- кормящая женщина должна следить за своим рационом, вводя новые продукты постепенно и контролируя реакцию организма малыша;
- если лактацию необходимо приостановить, то для грудничка важно грамотно подобрать сухую смесь;
- минимум до 5 месяцев, а лучше до 12 месяцев не давать ребенку продукты животного происхождения (мясо, мед, яйца, сливочное масло);
- до полутора лет не давать ребенку потенциальные аллергены — цитрусовые, шоколад, экзотические фрукты, клубнику, малину, помидоры, и продукты, содержащие краситель и ароматизаторы;
- регулярно делать влажную уборку в помещении, бороться с грибком;
- минимизировать контакты малыша с домашними животными.
При соблюдении таких несложных правил, ребенок будет реже соприкасаться с возможными аллергенами, а защитные силы его организма будут укреплены.
Средства при дерматите
Если аллергия на коже у ребенка проявляется в виде атопического или контактного дерматита, то наряду с элиминационной терапией полезно применять комплексные эмоленты. Хорошо себя в этом вопросе зарекомендовали серии средств «Эмолиум». Дерматологи разработали такие косметические продукты для ухода за кожей, страдающей от сухости, раздражения и зуда.
Читайте также:

