Если воспалился палец на руке под кожей
Обновлено: 25.04.2024
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Боль в суставах кистей рук
Боль в суставах кистей рук: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Определение
Боли в суставах кистей рук ограничивают их подвижность, лишают возможности длительно выполнять работу, связанную с мелкой моторикой. Человека могут беспокоить боли как при движении, так и в покое, наблюдается покраснение кожи над патологическим суставом, отек и локальное повышение температуры.
Разновидности боли в суставах кистей рук
По характеру патологического процесса выделяют следующие группы поражения суставов:
- Артрит – воспаление синовиальной оболочки сустава.
- Артроз – поражение хрящевых структур сустава.
- Периартрит – воспаление мягких тканей, окружающих сустав (сухожилий, серозных сумок, мышц).
-
Боль, ставшая следствием воспалительного процесса, имеет различную интенсивность, чаще усиливается во второй половине ночи и уменьшается после начала двигательной активности.
Травматическое повреждение суставов кистей характеризуется наличием отека, покраснения, ограничением движений в поврежденных суставах.
После получения травмы необходимо обратиться за медицинской помощью, т.к. важно исключить вывихи, растяжения и переломы, определить тактику лечения для уменьшения риска последующих осложнений.
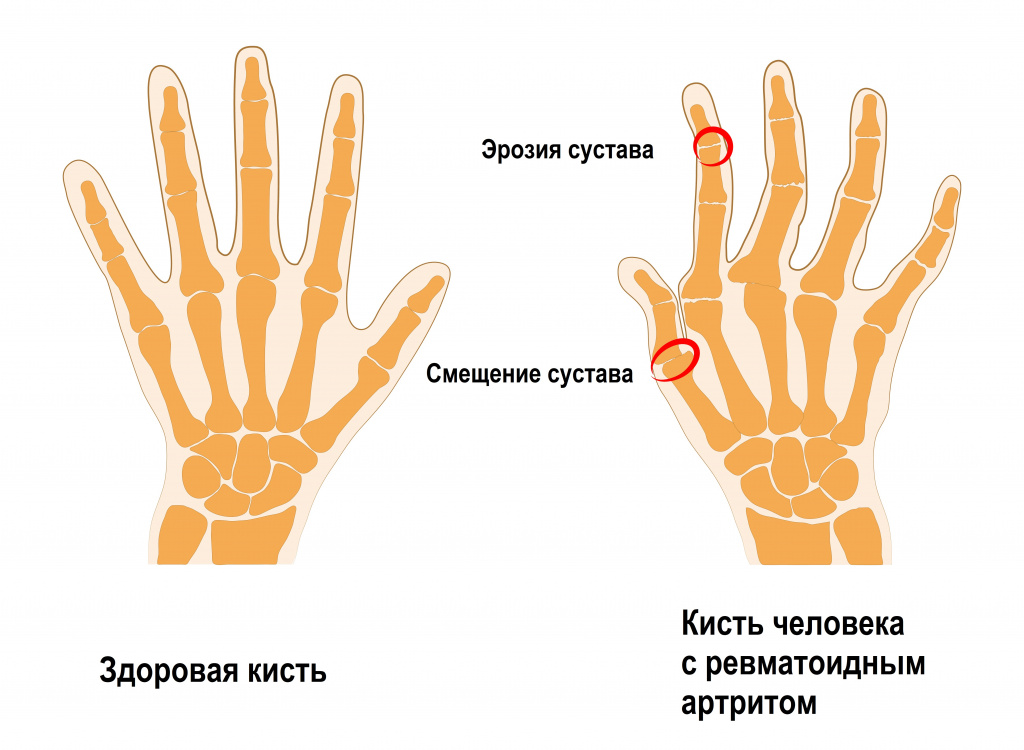
Ревматоидный артрит занимает 1-е место среди всех причин хронических болей в суставах кистей. Для заболевания характерно асимметричное поражение суставов пальцев с изменением структуры синовиальной оболочки и окружающих тканей. Ранним признаком этих изменений является утренняя скованность кистей рук, длящаяся более 1 часа после пробуждения. Появляются затруднения при сжатии руки в кулак. При ревматоидном артрите поражаются как межфаланговые суставы пальцев, так и лучезапястные суставы кистей.
В запущенных случаях формируются различные деформации кисти и происходит грубое нарушение ее функции вплоть до невозможности самостоятельно удерживать ложку.
Реактивный артрит – иммунная патология, при которой собственная иммунная система атакует различные суставы, в результате чего в них развивается аутоиммунное воспаление. В отличие от других аутоиммунных заболеваний (например, ревматоидного артрита, системной красной волчанки, в возникновении которых инфекционная составляющая может только предполагаться) реактивный артрит напрямую связан с недавно перенесенным инфекционным заболеванием желудочно-кишечного тракта или мочеполовой системы.
Псориатический артрит – распространенное хроническое воспалительное заболевание суставов, ассоциированное с псориазом (неинфекционным кожным заболеванием, проявляющимся сухими красными бляшками на коже). Чаще всего поражаются концевые фаланги пальцев и ногтевые пластины. Пальцы набухают, краснеют и приобретают сосискообразный вид (псориатический дактилит). Возможно разрушение ногтя (онихолизис) и в редких случаях (около 5%) – укорочение пальца.
Артрит при системной красной волчанке встречается в том или ином виде у 50% больных. Возможно поражение как одного, так и нескольких суставов, при этом практически всегда есть и другие проявления заболевания: характерная сыпь на скулах, поражение почек, плеврит. При хроническом течении артрита нередко наблюдается деформация пальцев в виде «шеи лебедя», «пуговичной петли», ульнарной девиации. Иногда случаются ревматоидоподобные явления – утренняя скованность с частым и стойким артритом разных групп суставов.
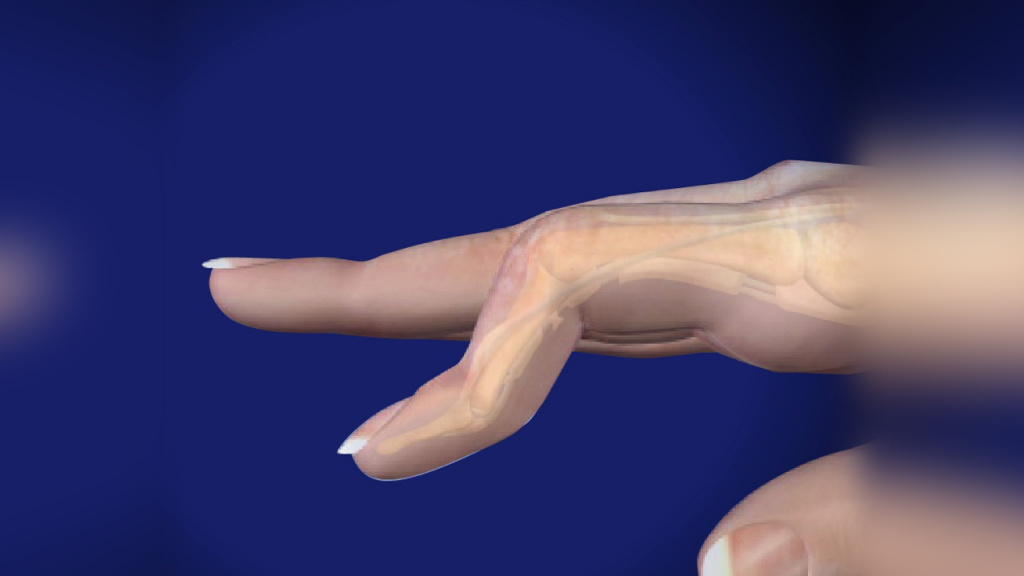
Деформация пальцев по типу «лебединая шея»
Подагра, или как ее называли раньше «болезнь богачей», – это заболевание, при котором происходит отложение кристаллов уратов (солей) в различных тканях. Преимущественно поражается 1-й плюснефаланговый сустав стопы, однако возможно поражение и суставов кистей рук.
Суставы припухают, краснеют, отмечается выраженная болезненность, возможно появление узелковых образований (тофусов).
Остеоартрозы – группа заболеваний, возникающих по различным причинам, но со сходными клиническими проявлениями и поражением всех компонентов сустава:
- после перенесенной травмы;
- при некоторых заболеваниях, связанных с метаболическими нарушениями (охронозе, гемохроматозе, болезни Вильсона–Коновалова);
- при эндокринологических заболеваниях (гипотериозе, гиперпаратиреозе, акромегалии);
- в постменопаузальном периоде (по причине изменения гормонального фона и кальциевого обмена).
- утренняя скованность или боль менее 30 минут;
- костные разрастания двух и более суставов, а также деформация одного из десяти оцениваемых суставов;
- менее двух припухших суставов.

Инфекционный, или гнойный, артрит является воспалительной причиной поражения суставов при попадании в их полость инфекции. Часто возникает при открытой травме в области сустава с повреждением кожи или в результате переноса инфекции из гнойного очага через кровь.
При инфекционном артрите сустав быстро набухает, становится красным и горячим, резко ограничены движения и может наблюдаться гнойное отделяемое из раны. Возможно повышение температуры тела и озноб.
Среди инфекционных артритов отдельно следует выделить артрит при гонорее. Он возникает чаще у женщин спустя 3–4 недели после заражения и соответствующих гинекологических проблем, может сопровождаться сыпью.
Больные с туберкулезом внутренних органов могут страдать от туберкулезного аллергического синовита. Для него характерно поражение кистей рук, боль и отечность суставов, симметричность поражения (с двух сторон) и отсутствие утренней скованности.
Важно сообщать врачам о перенесенном ранее туберкулезе, чтобы провести дифференциальную диагностику с данной патологией и исключить повторную активацию инфекции.
К каким врачам обращаться при появлении боли в суставах кистей рук
При появлении боли в суставах кистей рук, утренней скованности суставов, отека, покраснения или высыпаний над областью пораженного сустава необходимо обратиться к терапевту или педиатру. В зависимости от сопутствующих симптомов может потребоваться консультация инфекциониста, ревматолога, артролога, эндокринолога , фтизиатра.
В случае предшествующей травмы необходим осмотр травматологом или хирургом для исключения вывиха, растяжения или перелома.
Диагностика и обследования при боли в суставах кистей рук
Во время обследования врач учитывает выраженность поражения сустава, стойкость поражения, наличие или отсутствие скованности в движениях, а также степень изменения окружающих тканей.
Обследование по поводу болей, возникающих в суставах кистей рук, может включать:
-
рентгенологическое исследование суставов кистей рук;
Рентгенологическое исследование костей кисти предназначено для диагностики травматических повреждений, патологических изменений, а также оценки развития костей соответственно возрасту пациента.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Панариций: причины появления, симптомы, диагностика и способы лечения.
Определение
Панариций — острое гнойное воспаление тканей пальцев верхних и, реже, нижних конечностей. Заболевание считается одним из самых частых в гнойной хирургии и составляет до 46% случаев от всех обращений, потребовавших хирургического лечения в условиях поликлиники.
Причины возникновения панариция
Панариций может образоваться в результате видимой или незаметной микротравмы. В 33% случаев за развитие воспаления ответственны мелкие колотые раны и занозы, в 25% – ссадины и мелкие царапины. Причиной панариция могут стать травмы, полученные во время выполнения маникюра или инъекции, заусенцы, вросший ноготь (из-за особенностей его анатомического строения или неправильного подстригания).
Некоторые химические вещества, попадая на кожу пальцев, оказывают на нее токсическое воздействие, создавая условия для проникновения возбудителей инфекции. Через поврежденную кожу пальца проникают бактерии, которые и вызывают гнойно-воспалительный процесс, – чаще всего речь идет о золотистом стафилококке, реже – о стрептококке, кишечной палочке, протее. Микрофлора в гнойном очаге может быть представлена микробными ассоциациями из трех и более микроорганизмов.

К возникновению панариция предрасполагают сахарный диабет 2 типа, авитаминозы, нарушения кровообращения.
Классификация заболевания
Выделяют поверхностные и глубокие формы панариция.
- костный панариций (острый и хронический),
- сухожильный панариций,
- суставной панариций,
- костно-суставной панариций,
- пандактилит.
Симптомы панариция
Основным симптомом заболевания всегда является интенсивная пульсирующая боль. Иногда боль усиливается в ночные часы и лишает пациента сна, служит признаком необходимости срочного обращения за медицинской помощью и, возможно, проведения операции.
Гнойник может самопроизвольно вскрыться, в этом случае болевой синдром стихает, что создает ложное впечатление улучшения состояния.
Боль сопровождается отеком мягких тканей и покраснением, но при глубоких панарициях покраснение может отсутствовать или быть незначительным. По мере развития воспалительного процесса ограничивается движение в пальце, особенно при глубоких формах с поражением суставов или сухожилий. У пациента могут наблюдаться повышением температуры тела, слабость, недомогание.
Самой легкой формой заболевания считается кожный панариций. Гнойный очаг формируется в толще кожи, под эпидермисом, в то время как остальные ткани не поражены. Образующийся серозный, серозно-геморрагический или гнойный экссудат приводит к отслойке эпидермиса и формированию пузыря. Около 80% случаев кожного панариция регистрируются на ладонной поверхности пальцев.
Одна из самых частых форм заболевания – подкожный панариций, проявляющийся воспалительным процессом в подкожной жировой клетчатке. В 80-90% случаев процесс локализуется на ладонной поверхности дистальной фаланги, чаще I, II и III пальцев руки. Воспаление клетчатки вызывает отек, который сдавливает сосуды и вызывает сильные пульсирующие боли.
Пораженная фаланга становится красной, отечной, горячей. При этой форме температура может повышаться до 38оС.
При подногтевом панариции воспаление развивается под ногтевой пластиной в результате травмы или попадания занозы под ноготь. Пациент испытывает постоянную распирающую боль, усиливающуюся при надавливании на ноготь, палец отекает, становится горячим. Накапливающийся гнойный экссудат может отслоить ноготь. Возможно повышение температуры тела.
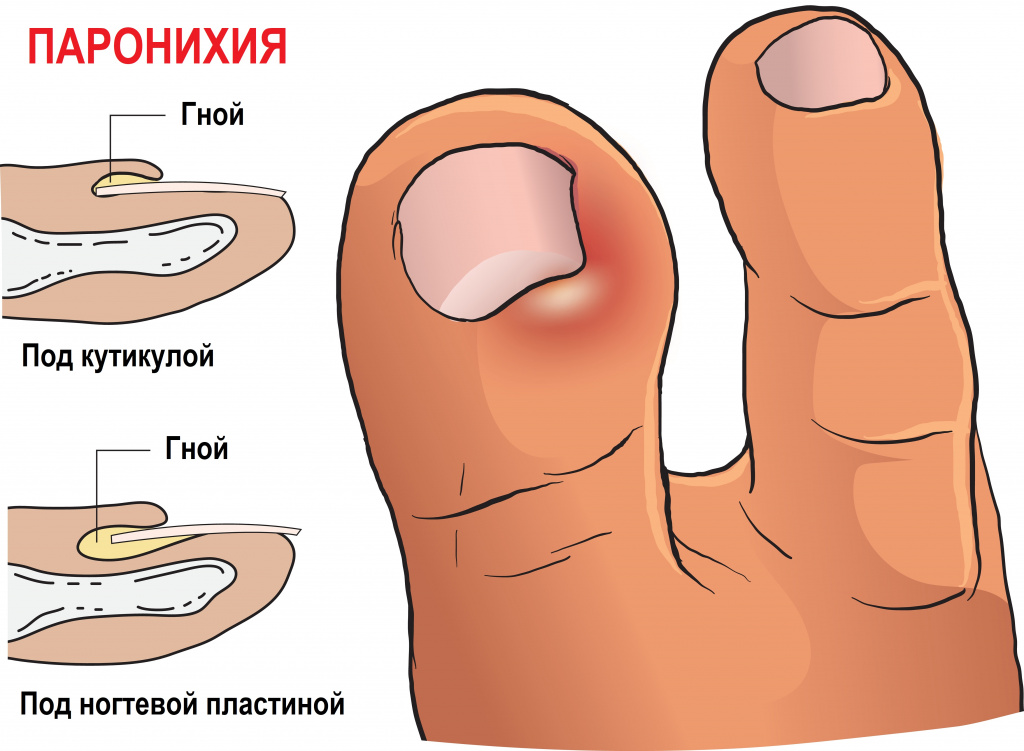
Паронихия – это воспаление околоногтевого валика, которое возникает при его повреждении. Валик становится отечным, гиперемированным, гной скапливается под ногтевым валиком и может просвечивать через кожу.
Сухожильный панариций (гнойный тендовагинит) представляет собой глубокую, тяжелую форму воспалительного процесса, который чаще всего развивается в результате позднего или неэффективного лечения подкожного панариция или как следствие травмы. При сухожильном панариции пациенты отмечают интенсивную дергающую и распирающую боль вдоль всего сухожилия, усиливающуюся при сгибании и разгибании пальца, пассивные движения сильно ограничены. Палец может находиться в вынужденном полусогнутом положении и отекать на всем протяжении, иногда воспаление переходит на кисть и предплечье.
Суставной панариций возникает как следствие прогрессирования подкожного и сухожильного панариция, а также в результате травмы тыльной стороны пальца с первичным повреждением капсулы межфалангового сустава. При суставном панариции воспаляются межфаланговые или пястно-фаланговые суставы, в которых накапливается воспалительный экссудат. В результате палец приобретает колбообразный или веретенообразный вид с максимальным объемом в области сустава. Кожа над суставом становится гладкой, блестящей и гиперемированной. Боль усиливается при попытке совершить любое движение. Длительное течение заболевания чревато разрушением суставных хрящей и распространением процесса на костную ткань.
Костный панариций – это воспалительный процесс, протекающий в костях пальцев. Он возникает в результате перехода инфекции с окружающих тканей на кость или как следствие обширной травмы. Для костного панариция характерна распирающая, пульсирующая боль. При локализации процесса на ногтевой фаланге возникает отек, а фаланга становится похожа на колбу. Кожа сильно гиперемирована, горячая. Появляются признаки общей интоксикации: повышение температуры, озноб, головная боль, слабость. Формирование гнойного свища свидетельствует о развитии хронического панариция.
Наиболее тяжелая гнойная патология пальца – пандактилит. Он характеризуется поражением всех анатомических структур пальца (кожи, клетчатки, сухожилий, костей и суставов) и распространяется минимум на две фаланги.
Пандактилит чаще всего рассматривается как следствие запоздалого/недостаточного лечения других форм панариция или как результат обширной травмы пальца. На всем протяжении воспаления наблюдается отек, палец резко утолщен, имеет багрово-синий цвет, очень болезненный, активные и пассивные движения невозможны. Часто образуются множественные свищи, из которых сочится гнойное отделяемое. Палец принимает вынужденное полусогнутое положение. Наблюдается общая интоксикация, регионарные лимфоузлы увеличены и болезненны. При этой форме очень высок риск потери фаланги или всего пальца.
Диагностика панариция
Диагноз панариция врач может установить на основании клинического осмотра. Рекомендованные обследования:
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ См. также: Общий анализ – см. тест № 5, Лейкоцит.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Бурсит: причины появления, симптомы, диагностика и способы лечения.
Определение
Бурсит – это острое или хроническое воспаление бурсы (синовиальной сумки), которая выполняет функцию амортизатора в суставе, уменьшает трение между элементами сустава, облегчает движение. Она представляет собой специальное образование из прочной соединительной ткани снаружи и слизистой ткани внутри. Бурса отграничена от окружающих тканей капсулой и заполнена синовиальной жидкостью, которая вырабатывается в суставе и улучшает скольжение. Кроме того, именно эта жидкость содержит в себе компоненты, которые, проникая в хрящевую ткань, обеспечивают ее питание и увлажнение.
При воспалении бурсы увеличивается количество и меняется состав синовиальной жидкости – в ней появляются соли кальция, возрастает уровень белка, могут быть следы крови и воспалительные элементы. Суставная сумка отекает, причиняет боль, что приводит к нарушению подвижности в пораженном суставе.
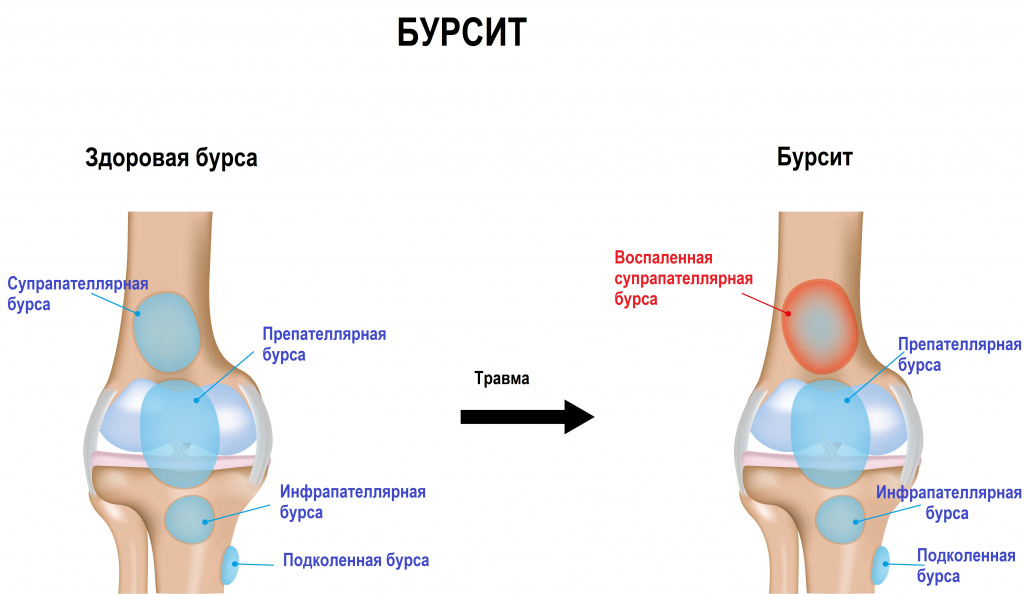
Чаще всего воспаление синовиальной сумки развивается в плечевом, локтевом, коленном или бедренном суставах, а также в области пяточной кости. Иногда бурсит индуцирует воспаление в смежном суставе.
Причины появления бурсита
Согласно современным представлениям, ключевым фактором развития бурсита является механическое повреждение околосуставной сумки, реже – инфекция, нарушения обмена веществ, интоксикация, аллергические реакции, аутоиммунные процессы. Механическое повреждение может быть связано с действием чрезмерной нагрузки или снижением толерантности к прежней нагрузке при возрастных изменениях тканей сустава.
К наиболее частым причинам бурсита относятся:
- профессиональная или другая деятельность, которая требует выполнения однообразных повторяющихся движений. Локтевые суставы часто поражаются у тех, кто работает за компьютером, занимается теннисом, бейсболом, тяжелой атлетикой, а также у кожевников, граверов, полировщиков, чеканщиков. Коленные – у тех, чья рабочая поза предусматривает опору на колени (у плиточников, паркетчиков, шахтеров, садоводов, механиков, представителей некоторых других профессий). Плечевые – у кузнецов, грузчиков; бурсит передней поверхности лопатки – у землекопов и пильщиков; пяточной бурсит – у продавцов, балерин и танцоров;
- бурсит может стать осложнением воспалительных процессов кожи и подкожной жировой клетчатки (пиодермии, флегмоны, фурункула, карбункула), костей (остеомиелита);
- аллергические реакции, аутоиммунные заболевания, интоксикации;
- воспалительные поражения суставов при подагре, ревматоидном артрите, псориатическом артрите, спондилите;
- инфекционные заболевания, например, сифилис, бруцеллез, туберкулез, гонорея;
- длительный прием антибиотиков, кортикостероидов и некоторых других препаратов;
- неправильно подобранная обувь и нарушение осанки;
- сахарный диабет, ожирение и другие заболевания, связанные с нарушениями обмена веществ;
- спортивные и бытовые травмы, в результате которых повреждается синовиальная сумка и ее сосуды. Это могут быть как однократные травмы (удары, падения на сустав с образованием гематом, разрывы сухожилий и связок), так и повторяющиеся повреждения, например, при занятиях контактными видами спорта.
Первоначально возникшее воспаление (острый бурсит) может развиться после непривычной нагрузки, травмы.
Хронический бурсит может развиться вследствие предыдущих эпизодов острого бурсита или повторных травм, может продолжаться несколько месяцев и часто рецидивировать. При этом заболевание имеет тенденцию обостряться каждый раз, когда снижается иммунитет.
Классификация заболевания
Формальной системы классификации бурсита не существует, но его можно описать согласно локализации воспаленной синовиальной сумки. Самыми распространенными являются:
- препателлярный бурсит коленного сустава («колено домохозяйки», или «колено горничной»);
- инфрапателлярный бурсит коленного сустава («колено священника»);
- анзериновый бурсит (бурсит «гусиной лапки» — применяется для классического описания припухлой синовиальной сумки, поддерживаемой тремя расположенными выше сухожилиями — портняжной мышцей, стройной мышцей и полусухожильной мышцей);
- бурсит локтевого отростка («локоть студента», «локоть шахтера или пьяницы»);
- бурсит участка возле седалищного бугра («ягодица ткача»);
- задний бурсит ахиллова (пяточного) сухожилия;
- бурсит тазобедренного сустава;
- плечелопаточный (поддельтовидный) бурсит.
- септический (инфицированный) бурсит появляется из-за бактериального заражения, чаще вызванного золотистым стафилококком (порядка 80% случаев), стрептококками, гонококками, пневмококками, туберкулезной или кишечной палочкой и др.;
- асептический (неинфицированный) бурсит развивается из-за неинфекционных причин.
- серозный – асептический воспалительный процесс, при котором в сумке образуется плазма с примесью небольшого количества форменных элементов крови;
- геморрагический – большое количество эритроцитов в экссудате;
- гнойный – в полости сумки присутствуют болезнетворные микроорганизмы и разрушенные клетки, вызывающие образование гноя.
Пациенты с острым бурситом обычно жалуются на боль, локализованную в месте синовиальной сумки, особенно при движении.
Если бурса расположена поверхностно, могут наблюдаться отек и эритема (покраснение).
В число основных признаков бурсита входят:
- боль в пораженном суставе, усиливающаяся при движении или давлении на сустав;
- округлая припухлость упругого типа в месте воспаления;
- отклонение, колебание отека при надавливании (подтверждает скопление выпота);
- ограничение движения в полном объеме или частично;
- локальное повышение температуры кожи над суставом и покраснение;
- слабость, повышенное потоотделение;
- иногда воспаление сопровождается местным целлюлитом.
При гнойных бурситах местные симптомы сочетаются с картиной общей интоксикации. Возможно повышение температуры до фебрильных значений, слабость, вялость, головная боль и озноб.
Септический бурсит чаще всего наблюдается в области коленного сустава и локтевого отростка по причине поверхностного размещения бурсы.
Диагностика бурсита
Для постановки диагноза в первую очередь назначают рентгенографическое исследование пораженного сустава:
-
рентгенография плечевого/локтевого, лучезапястного, коленного, голеностопного сустава;
Рентгенологические исследования суставов предназначены для поиска травм и других патологических изменений.
Рожистое воспаление кожи, в народе просто «рожа» – острое воспалительное поражение кожных покровов инфекционного происхождения. Болезнь вызывается агрессивной разновидностью стрептококка: бета-гемолитическим стрептококком группы A.
Недугом страдают чаще взрослые люди, но вероятность заболеть есть даже у младенцев.
Еще столетие назад рожа считалась крайне опасной и часто приводила к летальному исходу. В настоящее время благодаря появлению антибактериальных препаратов, она стала относиться к излечимым болезням. Однако продолжает оставаться серьезной инфекцией, требующей своевременной эффективной терапии, и пристального внимания врачей.
Причины возникновения рожи
Стрептококк может долгое время находится в организме в «спящем» состоянии, когда его активное размножение подавляется иммунной системой. В этом случае заболевание развиваться не будет. Но одновременное воздействие нескольких неблагоприятных факторов может привести к болезни.
Для возникновения воспалительного процесса необходимо совпадение сразу нескольких обстоятельств:
- повреждение кожных покровов любого типа: аллергического, травматического или ожогового;
- понижение иммунитета в результате хронических заболеваний, грибковых инфекций, авитаминоза или истощения организма;
- инфицирование травмированных кожных участков бета-гемолитическим стрептококком.
Немаловажную роль играет гигиена тела – рожа возникает значительно чаще в регионах с плохими санитарно-гигиеническими условиями.
Имеются наблюдения, что заболевание более типично для людей белой расы.
Симптомы рожистого воспаления
Заболевание начинается резко и протекает остро. Пациенты, как правило, могут указать даже час его возникновения.
Начало схоже с тяжелым ОРВИ – быстро поднимается температура, возникает общая интоксикация организма. Наблюдается озноб (нередко сотрясающий), головные боли, тошнота, рвота, боли и ломота в спине и суставах. При тяжелом течении возможно возникновение судорог и бреда.
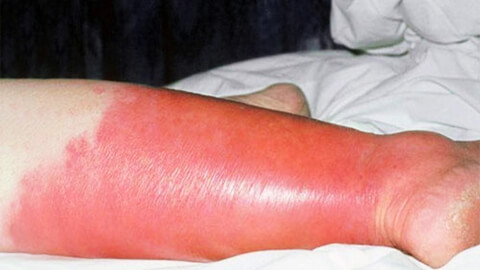
Поражение кожных покровов начинает развиваться через 10-20 часов с момента возникновения общих симптомов. Начинается с зуда кожи, ощущения ее стянутости, потения. Затем кожа в месте заражения начинает краснеть и отекать, возникает выраженная эритема.
Характерным признаком рожи является очень яркая гиперемия (краснота) пораженного участка с четкими неровными границами, которые называют «языками пламени» или «географической картой». Края участка приподняты в виде инфильтрационного валика. Воспаленная область горячая на ощупь, отечная, уплотненная, лоснящаяся. При надавливании на нее возникает легкая болезненность, после надавливания краснота под этими участками пропадает на несколько секунд.
Также характерен лимфаденит – уплотнение лимфатических узлов, снижение их подвижности и болезненность при надавливании. У некоторых больных на коже возникает розовая полоса, которая соединяет воспаленный участок с ближайшей группой лимфоузлов.
Классификация
Рожистое воспаление кожи обычно классифицируют по нескольким параметрам.
По кратности возникновения рожи ее делят на 3 вида:
- Первичная–первый случай возникновения заболевания.
- Повторная–возникает обычно через какой-то период (год и более).
- Рецидивирующая–возникает периодически с неопределенными интервалами от нескольких недель до нескольких лет, с той же локализацией, что и предыдущая, и обычно связана с иммунодефицитными состояниями организма.
Классификация по распространению на теле:
- Локализованная – имеет четкий очаг локализации в пределах анатомической области тела (лица, ноги, спины).
- Распространенная – проявлена на нескольких близлежащих участках тела (например, одновременно на бедре и голени).
- Мигрирующая (ползучая) – после излечения на одном участке тела рецидив возникает на другом.
- Метастатическая – очаги локализации располагаются на удаленных друг от друга участках тела (например, лицо и голень).
Также могут встречаются смешанные формы. Особо неприятным является рожистое воспаление кожи лица. Оно причиняет не только физическое, но и моральное страдание из-за ухудшения внешнего вида больного.
По характеру проявления на кожных покровах:
- Эритематозная – наблюдается покраснение участка кожи, зуд, жжение и отечность.
- Эритематозно-буллезная – к предыдущим симптомам добавляется возникновение пузырьков с прозрачной жидкостью, которые потом растрескиваются, и заболевание переходит в следующую форму.
- Эритематозно-гемораргическая – на воспаленном участке появляются пятна подкожного кровоизлияния, которые причиняют больше дискомфорта и требуют больше времени на излечение.
- Эритематозно-буллезно-гемораргическая – самая тяжелая форма, при которой кожный участок поражается максимально глубоко.
Наибольшую опасность для пациента представляет последняя форма заболевания.
По тяжести протекания болезнь делится на 3 формы:
- Легкую – температура повышается незначительно, напоминая обычную простуду, длится недолго (1-3 дня) при этом поражается незначительный участок кожи чаще всего без глубоких структурных изменений (эритематозное проявление).
- Средней тяжести – лихорадка длится более 3-х дней, температура повышается значительно, возможны головные боли, боли в суставах и другие симптомы, напоминающие грипп, поражаются большие участки кожи.
- Тяжелую – лихорадка проявлена очень высокими температурами, длится более 5 дней, поражаются обширные участки тела с геморрагическими и буллезными проявлениями.
Халатное отношение к легкой стадии и отсутствие адекватного лечения приводит к прогрессированию недуга и возникновению тяжелых форм заболевания.
Поэтому при подозрении на рожистое воспаление необходимо срочно обратиться к врачу.
Какие части тела чаще всего поражает рожа
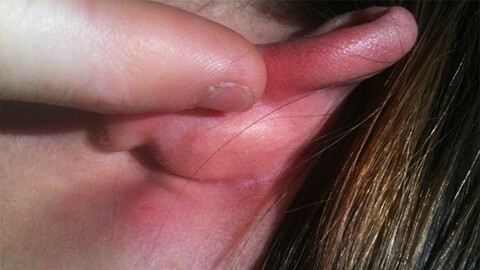
Рассмотрим на каких участках тела наиболее часто возникает воспалительный процесс:
- Ноги в районе голени. Из-за плохого кровообращения или недостаточного оттока лимфы в этой части тела возникают застойные явления, и происходит скопление инфекции. Поэтому рожистое воспаление ноги относится к наиболее распространенным его видам.
- Кожа лица и головы. Данной локализации способствуют застойные явления, вызванные ЛОР-заболеваниями.
- Туловище. Риск рожистого воспаления повышается в местах повышенной потливости и потертостей, а также на поверхности шрамов.
- Руки. Наиболее редко поражение, так как это самая подвижная часть человеческого тела, что препятствует возникновению застойных явлений.
Диагностика
Так как симптоматика рожистого воспалительного процесса ярко проявлена и специфична, врач может поставить даже при первичном осмотре, исходя из следующих симптомов:
- внезапное проявление болезни в виде лихорадочного состояния с признаками острой интоксикации организма;
- характерные кожные проявления;
- увеличение лимфоузлов;
- приглушенность сердечных тонов, учащенное сердцебиение;
- снижение давления.
Специальная лабораторная диагностика не нужна. Но для подтверждения диагноза следует обратить внимание на следующие параметры общего анализа крови:
- СОЭ, как при любом остром воспалительном процессе, более 20 мм/час;
- возросшее количество лейкоцитов;
- пониженное количество эритроцитов;
- пониженный гемоглобин, особенно при геморрагических проявлениях.
Также рекомендуется определить лабораторно штамм стрептококка, для подбора наиболее эффективной схемы лечения.
Рожистое воспаление кожи – лечение
Основной метод терапии этой болезни – медикаментозный.
Применяются такие препараты:
- Антибактериальные (антибиотики) – являются главным элементом терапии. Принимаются около 2-х недель.
- Противовоспалительные и жаропонижающие – необходимы для снижения лихорадки.
- Обезболивающие – используются, как местно, так и перорально.
- Противогистаминные – нужны для купирования аллергоподобных реакций в очаге воспаления.
- Нестероидные противовоспалительные препараты – для снижения интенсивности воспаления и обезболивания.
- Мази и кремы непосредственно в местах выраженных кожных повреждений.
- Антисептические повязки – необходимы при глубоком поражении кожи;
- Стероидные или иммуномодулирующие препараты – назначают при тяжелом течении болезни.
Чаще всего назначаются сразу несколько классов лекарств, так как для полного излечения необходим комплексный подход.

Для купирования острой фазы необходимо до 2-х недель. Но и после этого не следует прекращать лечение.
Кожа в местах, подвергавшихся воспалению, очень уязвима в ближайшие несколько недель, возможно ее шелушение. Ни в коем случае нельзя подвергать интенсивному воздействию солнечных лучей пострадавшие места минимум месяц после снятия острой фазы. Также необходимо дополнительное увлажнение специальными мазями и кремами для полного восстановления структуры кожи.
После прохождения острой фазы рекомендуется физиотерапия.
- ультрафиолетовое излучение – для угнетения роста стрептококков;
- электрофорез – для более эффективного введения препаратов;
- УВЧ – для улучшения лимфотока, кровообращения и местного иммунитета.
Изредка приходится прибегать к хирургическому методу лечения. Он становится необходим при глубоких поражениях кожных покровов.
Особое внимание следует уделить рецидивирующей роже. Лечение острой её фазы не отличается от лечения при первичном заболевании. После снятия острых симптомов необходим дополнительный курс для восстановления иммунитета и избавления от стрептококковой инфекции.
Лечение неосложненных форм заболевания проводится амбулаторно, под наблюдением лечащего врача. Тяжелое течение может потребовать госпитализации пациента.
Самолечение может быть смертельно опасным из-за вероятности тяжелых осложнений.
Осложнения
Рожистое воспаление относится к излечимым недугам, однако без адекватного лечения, и при сопутствующих заболеваниях, оно может приводить к тяжелым осложнениям.
Типичные виды осложнений при роже:
- Некроз – отмирание кожных покровов в местах поражения. Если некротизированные участки обширны, может понадобиться хирургическое вмешательство.
- Абсцесс – гнойное воспаление. Бывает при буллезной форме, проявляется в возникновении подкожных гнойных очагов. Обязательно их оперативное удаление.
- Флегмона – большой гнойный очаг. Также требует хирургического вмешательства.
- Гнойный флебит – образование гнойных очагов вокруг сосудов конечности. В результате давления на сосуд снижается кровоток, что приводит к кислородному голоданию окружающих тканей. Может стать причиной обширных некрозов.
- Сепсис – попадание большого количества стрептококков в кровоток. Смертельно опасное состояние.
- Поражения сердечной мышцы – возникает при попадании стрептококков в миокард.
- Гнойный менингит – если участок воспаления расположен на голове, и перешел в гнойную стадию, стрептококки могут попасть в спинной мозг и вызвать менингит.
- Ухудшение зрения – при локализации рожистых поражений в районе глаз из-за отечных явлений происходит нарушение увлажнения и кровоснабжения глазного яблока. Может привести к необратимому падению остроты зрения.
Риск осложнений значительно повышают следующие факторы:
- грибковые инфекции;
- сахарный диабет;
- лимфостаз;
- варикозное расширение вен;
- отеки различного происхождения;
- гиповитаминоз или истощение организма;
- иммунодефицит;
- сильная интоксикация организма.
Если есть хоть один из факторов риска, требуется более серьезное отношение к лечению и более внимательный контроль лечащего врача.
Профилактика осложнений и рецидивов
Заболевание имеет явно выраженную симптоматику. При обнаружении двух и более симптомов необходимо срочно обратиться к врачу и незамедлительно начать лечение. Строгое соблюдение рекомендаций и выполнение всех необходимых процедур позволит избежать осложнений.
Важно довести лечение до конца даже после устранения острых проявлений заболевания. Особенно важно не прекращать курс антибиотиков раньше установленного времени, так как это ведет к хронизации заболевания и выработке привыкания к данному виду антибактериальных препаратов – в следующий раз они могут оказаться для вас бесполезными.
Чтобы не случилось рецидива важно поддерживать хороший кровоток и лимфоток в местах воспаления, и следить за чистотой и сухостью кожных покровов.
Костный панариций – это гнойное воспаление костных структур пальца. Может быть первичным (реже) или вторичным. Первичная патология проявляется интенсивной дергающей болью и значительной гипертермией в сочетании с гиперемией, отеком и ограничением движений, возникающими через несколько дней после травмы пальца или на фоне отдаленного гнойного процесса. Вторичный костный панариций развивается вследствие распространения инфекции при других формах заболевания, сопровождается субфебрилитетом и продолжающимся гноетечением. Диагностируется на основании данных осмотра, рентгенографии, лабораторных исследований. Лечение оперативное – вскрытие, кюретаж, костная резекция. При значительном разрушении кости показана ампутация.
МКБ-10
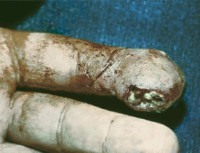
Общие сведения
Костный панариций – разновидность гнойного воспаления тканей пальца с поражением кости (остеомиелитом). Является достаточно часто встречающейся патологией, по различным данным, составляет от 37 до 60% в общей структуре гнойно-воспалительных процессов в области пальцев кисти. Первичный остеомиелит фаланги выявляется всего у 5-10% больных, у остальных пациентов наблюдается вторичное воспаление кости. В подавляющем большинстве случаев (около 80%) страдает ногтевая фаланга. Заболевание чаще обнаруживается у работников производств с повышенной вероятностью травмирования и интенсивного загрязнения рук раздражающими веществами – у трактористов, слесарей, грузчиков, разнорабочих и пр. Патология может диагностироваться во всех возрастных группах, отмечается преобладание больных среднего возраста.

Причины
Непосредственной причиной костного панариция являются пиогенные бактерии, обычно – стафилококки, реже их ассоциации с другими микроорганизмами, синегнойная палочка, кишечная палочка и кокковая флора (энтерококки, стрептококки). Первичная форма развивается при гематогенном заносе инфекции из отдаленных гнойных очагов и при параоссальных гематомах. Причинами вторичного гнойного процесса становятся:
- Подкожный панариций. Встречается в преобладающем количестве случаев, что связано с выраженной локальной интоксикацией, тяжелыми нарушениями местного кровообращения, возникающими при воспалении прилегающей к кости клетчатке пальца. Чаще поражает дистальную фалангу.
- Сухожильный и суставной панариций. Выявляется в анамнезе реже подкожного панариция. Обычно предшествует гнойному расплавлению костей основной и средней фаланг.
- Другие формы панариция. В отдельных случаях остеомиелит дистальной фаланги обнаруживается при паронихии, подногтевом или околоногтевом панариции, однако такие случаи составляют незначительную долю в структуре заболеваемости.
Из-за высокой вероятности развития костного панариция при подкожной форме болезни в специальной литературе встречаются указания на то, что при нагноении клетчатки, сохраняющемся в течение двух и более недель, остеомиелит следует рассматривать как закономерный итог воспаления мягких тканей. Предрасполагающими факторами к гнойному поражению кости при любой этиологии процесса считаются эндокринные заболевания, истощение, снижение иммунитета различного генеза (при некоторых заболеваниях, химических зависимостях, приеме гормональных средств), обменные расстройства, трофические и микроциркуляторные нарушения, являющиеся результатом продолжительного воздействия холода, вибрации, влаги или раздражающих веществ на кожу кистей рук.
Патогенез
При гематогенном распространении инфекции гноеродные микробы проникают в костное вещество через питающие сосуды. Надкостница и мозговое вещество воспаляются, в костной ткани формируются секвестры. При вторичной патологии воспаление из мягких тканей распространяется на надкостницу. Развитию гнойного процесса способствуют патолого-физиологические условия, особенно выраженные при воспалении мягкотканных структур в зоне дистальных фаланг, в частности – незначительный объем тканей, обуславливающий формирование мощного очага локальной инфекции, и тяжелые нарушения местного кровообращения в области надкостницы.
Особенностью остеомиелита фаланг пальцев является склонность к масштабному разрушению надкостницы. При остеомиелите других локализаций надкостница реагирует на воспаление образованием так называемого «костного ящика», обеспечивающего возможность последующего восстановления костных структур даже при их значительном разрушении. При гнойном процессе в области фаланг этого не происходит, надкостница быстро некротизируется, ее регенерация становится возможной только после иссечения секвестра. При значительном расплавлении оставшихся участков надкостницы оказывается недостаточно для восстановления и образования полноценной кости. Этим объясняется низкая вероятность излечения и необходимость ампутаций при продолжительном или объемном воспалительном процессе.
Классификация
С учетом этиологии различают первичный (возникший на фоне травмы или гематогенный) и вторичный (контактный при других типах заболевания) костный панариций. Поскольку остеомиелит поражает преимущественно дистальные фаланги, разработана классификация, позволяющая обоснованно определять тактику лечения при данной разновидности патологии. Выделяют три вида поражения костных структур:
- Краевой или продольный секвестр. Разрушение кости имеет локальный характер, надкостница расплавлена незначительно, возможно полное восстановление кости. При наличии краевого секвестра подвижность пальца после выздоровления сохраняется. При продольной секвестрации в процесс вовлекается дистальный сустав пальца, исходом становится анкилоз.
- Секвестр с сохранением основания фаланги. Гнойный процесс локализуется выше основания кости, эпифиз не изменен. Независимое кровоснабжение эпифизарной и диафизарной зон кости обеспечивает благоприятные условия для ее восстановления при достаточном сохранении надкостницы. Решение о сохранении или ампутации пальца принимается индивидуально с учетом размера секвестра и продолжительности заболевания.
- Полная секвестрация фаланги. Измененная кость со всех сторон окружена полостью, заполненной гноем. Нагноение распространяется на сустав и сухожильное влагалище. Надкостница разрушена полностью либо сохраняются ее небольшие участки, неспособные к полноценной регенерации. Требуется ампутация.
Симптомы костного панариция
При вторичном поражении обычно страдают дистальные фаланги I, II и III пальцев. Вначале наблюдается характерная клиническая картина подкожного панариция, сопровождающаяся локальным отеком, гиперемией, пульсирующей болью по ладонной поверхности пальца, слабостью, разбитостью, повышением температуры. Затем в пораженной области образуется очаг нагноения, который самостоятельно вскрывается на кожу или дренируется гнойным хирургом, местные и общие признаки воспаления уменьшаются. Распространение гноя на костные структуры проявляется повторным усилением симптоматики, которая на начальных стадиях остеомиелита, однако, не достигает степени выраженности, характерной для подкожного панариция.
При первичном поражении панариций развивается остро. Фаланга отекает, кожа краснеет, а затем становится багрово-синюшной, возникают интенсивные дергающие боли. Палец находится в положении вынужденного сгибания, активные и пассивные движения вызывают усиление болевого синдрома. Отмечается значительная общая гипертермия, температура тела иногда достигает 40˚C, возможны ознобы. При прогрессировании первичного и вторичного процесса выявляется колбообразное расширение пальца. Кожа на пораженной фаланге напряженная, гладкая, блестящая. Фаланга болезненна на всем протяжении. Образуются участки некроза. Формируются свищи, обычно расположенные в подногтевой зоне. Могут возникать деформации, связанные с разрушением мягкотканных и костных структур.
Осложнения
При нарушениях иммунитета, неправильном или несвоевременном лечении костный панариций может переходить в пандактилит – воспаление всех тканей пальца, включая суставы и сухожилия. В некоторых случаях гнойный процесс распространяется в проксимальном направлении. Возможны флегмона кисти, глубокая флегмона предплечья, гнойный артрит лучезапястного сустава. В тяжелых случаях развивается сепсис, представляющий угрозу для жизни пациента. В исходе нередко наблюдаются контрактуры, тугоподвижность или анкилозы, вызванные грубым рубцеванием, поражением близлежащих сухожилий и суставов, продолжительной иммобилизацией.
Диагностика
Диагноз выставляется специалистами в области гнойной хирургии при обращении пациента в поликлинику, реже – при экстренной госпитализации в связи с выраженными явлениями гнойного процесса. В процессе диагностики учитывается характерный анамнез, типичная клиническая картина заболевания и данные дополнительных исследований. План обследования включает в себя следующие мероприятия:
- Опрос, осмотр. При первичном процессе в анамнезе выявляется травма пальца либо наличие отдаленного гнойного очага. При вторичном варианте устанавливается, что больной в течение предыдущих двух или более недель страдал от другой формы панариция. При осмотре обнаруживается отек, покраснение и свищ с гнойным отделяемым. При аккуратном введении зонда определяется изъеденная поверхность кости.
- Рентгенография. Рентгенологическим признаком заболевания является неравномерное просветление фаланги, обусловленное реактивным остеопорозом, в сочетании со стертостью контуров, позже – изъеденностью контуров и очагом деструкции. Иногда при прогрессировании воспаления кость на рентгенограмме пальца почти не просматривается, что может быть ошибочно расценено, как некроз. При некрозе тень кости сохраняется, на ее фоне просматривается секвестр, который может смещаться с течением времени. При вовлечении сустава суставная щель сужается, сочленяющиеся поверхности костей становятся неровными.
- Лабораторные анализы. Гнойное воспаление сопровождается характерными лабораторными изменениями: повышением СОЭ, лейкоцитозом со сдвигом влево, наличием в крови ревматоидного фактора, С-реактивного белка и антистрептолизина-О. Посев раневого отделяемого свидетельствует о наличии гноеродной микрофлоры, позволяет определить ее чувствительность к антибиотикам.
Лечение костного панариция
Лечение только хирургическое. Место разреза выбирают с учетом расположения свища и данных рентгенограммы, основываясь на принципах максимального сохранения функций и рабочей поверхности пальца. Обычно вскрытие панариция осуществляют путем расширения свищевого хода. Иссечению подлежат как костные секвестры, так и пораженная окружающая клетчатка. Удаление нежизнеспособных участков имеет свои особенности, связанные с незначительным объемом тканей в данной зоне. При иссечении клетчатки не используют скальпель или обычные ножницы, измененные дольки захватывают москитом, подтягивают на себя и участок за участком аккуратно отрезают остроконечными ножницами.
Затем приступают к удалению пораженной кости, которое также должно быть предельно экономным. Свободно лежащие костные секвестры иссекают. Отдельно расположенные здоровые участки, сохранившие контакт с периостом, оставляют даже при неопределенном прогнозе их восстановления. Рану промывают тугой струей гипертонического раствора из шприца. В последующем осуществляют перевязки, общую антибиотикотерапию дополняют введением антибиотиков в очаг воспаления.
При отсутствии перспектив восстановления фаланги, угрозе дальнейшего распространения инфекции производят ампутацию или экзартикуляцию пальца кисти. При принятии решения об ампутации I пальца учитывают его функциональное значение, по возможности пытаются сохранить каждый миллиметр длины даже при угрозе деформации и анкилоза, поскольку деформированный или неподвижный палец зачастую более функционален, чем его культя. При значительном поражении остальных пальцев уровень ампутации выбирают так, чтобы создать функциональную культю со свободной от рубцов рабочей поверхностью.
Прогноз и профилактика
Прогноз костного панариция определяется распространенностью остеомиелитического процесса, сохранностью надкостницы и степенью вовлеченности ок ружающих структур. При своевременном лечении краевых секвестров исход обычно благоприятный. В остальных случаях в отдаленном периоде возможно укорочение и/или нарушение подвижности пальца, рубцовые деформации. Профилактика заключается в предупреждении производственных и бытовых травм, использовании защитных средств (перчаток) при работе с раздражающими веществами, своевременном обращении к врачу-хирургу при воспалении и травмах пальцев, адекватном вскрытии и дренировании других форм панариция.
Читайте также:

