Если в генах кожные заболевания
Обновлено: 28.04.2024
Генодерматозы — это генетически обусловленные заболевания с преимущественным поражением кожи. В настоящее время насчитывается более двухсот генетически обусловленных дерматозов, что составляет 35% от всех генетических заболеваний и примерно 10% от всех кожных болезней.
Как проявляются генетические кожные заболевания?
Некоторые генодерматозы проявляются исключительно кожной патологией, но чаще всего это комплексное поражение кожи и внутренних органов, поэтому таких пациентов должны наблюдать врачи разных специальностей.
Для современной дерматологии генетические заболевания являются серьезной проблемой, т.к. не существует терапии, воздействующей на причины появления генодерматозов, а также есть определенные сложности в лечении из-за мультисистемного поражения.
Генетические кожные заболевания не всегда проявляются сразу после рождения, многие из них манифестируют в детстве, юности и даже в более зрелом возрасте. Время появления первых симптомов болезни нередко связано с типом наследования. Одни и те же генетические заболевания могут наследоваться по-разному, что отражается и на особенностях клинической симптоматики, течении и прогнозе заболевания.
Как наследуются генетические кожные заболевания?
Генодерматозы имеют различные типы наследования, при чем доминантно наследуемые формы заболеваний нередко проявляются менее клинически выраженными расстройствами и совместимы с жизнью, в то время как рецессивно наследуемые формы этого же заболевания проявляются более тяжелой клинической симптоматикой.
Согласно классификации, предложенной Блумом (D. Bloom, 1965), генодерматозы имеют:
аутосомно-доминантный тип наследования;
аутосомно-рецессивный тип наследования;
сцепленное с полом доминантное наследование.
Какие генетические кожные заболевания встречаются чаще всего?
Самые распространенные и часто встречающиеся кожные генетические заболевания, при которых особенно четко видна роль наследственного фактора:
Буллезный эпидермолиз
Тип наследования буллезного эпидермолиза может быть как доминантным, так и рецессивным. Эпидермолиз характеризуется образованием пузырей и эрозий на коже и слизистых вследствие незначительного механического трения. Это происходит за счет нарушения межклеточных связей в эпидермисе и в дермо-эпидермальном соединении.
Клиническая картина этого генетического кожного заболевания включает в себя пузыри, эрозии и милиумы на коже, поражение ногтевых пластин (ониходистрофия), алопецию и аплазию кожи, а также ладонно-подошвенную кератодермию и пятнистую пигментацию.
Стоит отметить, что на месте крупных пузырей возникают БЭ-невусы, а эрозии и милиумы разрешаются в атрофию, рубцы и сращивание.
Лечение ВБЭ включает в себя:
заместительную терапию (переливают альбумин, кровь, плазму, иммуноглобулины);
коррекции анемий (назначают препараты железа);
антибиотикотерапию (при необходимости);
профилактику и лечение осложнений (стриктуру пищевода, остеопороз, остеопению, мониторинг новообразований);
коррекцию нутритивного статуса (исключение грубой пищи, увеличение белковых продуктов в пищевом рационе, употребление специализированных смесей для младенцев).
Помимо лечения, необходимо учитывать и основные принципы ухода за ребенком с буллезным эпидермолизом. Он заключается в следующем:
предупреждение травматизации кожного покрова — это необходимо, чтобы избежать появления новых пузырей и эрозий;
тщательный уход за эрозиями с применением современных атравматических перевязочных материалов из специальных видов ткани;
поддержание адаптивного питания для улучшения эпителизации эрозий;
психоэмоциональная поддержка как детей, так и их родителей.
Важным пунктом при уходе является подборка перевязочного материала. Основные типы классических перевязочных материалов включают в себя:
повязки на основе альгината кальция;
повязки с альгинатом и коллагеном;
повязки на основе целлюлозы;
повязки с активированным углем и импрегнацией серебра.
На данный момент продолжаются исследования на тему лечения буллезного эпидермолиза, и существуют несколько перспективных методов, которые пока что являются экспериментальными. К ним относится клеточная, генная и заместительная белковая терапии.
Ихтиозы
Ихтиозы — группа наследственных генетических кожных заболеваний, характеризующихся генерализованным нарушением ороговения кожного покрова по типу гиперкератоза.
Предположительная частота встречаемости — 0,15–0,2%, то есть 1:300 тысяч человек. В 77,5% случаев это первые дети в семье, рожденные у молодых родителей (22–25 лет). Соотношение заболеваемости по полу ж:м = 1,55:1,0.
В международной классификации болезней ихтиозы классифицируются на:
ихтиоз, связанный с Х-хромосомой;
врожденная буллезная ихтиоформная эритродермия;
ихтиоз плода, более известный как «плод Арлекин».
Каждый вид ихтиоза имеет свою специфическую клиническую картину, но существуют и общие проявления, такие как эритродермии, гиперкератозы, шелушение, контрактуры суставов, дистрофии ногтей и неприятный запах от пациента.
Основой ухода при данном генетическом кожном заболевании в первый год жизни ребенка является применение ванн с добавками масла, а после трех лет поочередно применяют ванны с маслом и с пищевой содой.
Также важной составляющей ухода является механическое удаление выраженных участков кератоза. После 10–20 минут размягчения кератозов в ванне необходимо использовать шелковые лоскуты или мочалки-рукавички для мягкого удаления элементов. В среднем, уход за всем телом при тяжелом ихтиозе занимает 60–90 минут в день.
Исходя из современных исследований, для купирования зуда и уменьшения ксероза кожи рекомендовано применение 10% парафина и 15% глицерола, а также кремы с 10% мочевиной в составе. В качестве альтернативы используют местные ретиноиды (0,05% ретиноевая мазь), а в случае присоединения вторичной инфекции применяют наружные антисептики.
Тяжелые формы ихтиоза направляют на стационарное лечение, где назначают системные глюкокортикостероиды, ретиноиды, внутривенное введение иммуноглобулинов и проводят дезинтоксикационную терапию.
Нейрофиброматоз
Нейрофиброматоз I типа (Болезнь Реклингхаузена) является самым распространенным из всех аутосомно-доминантных заболеваний, с частотой встречаемости 1:2500–1:30000. Лица мужского пола страдают данным генодерматозом чаще женщин.
Диагноз ставится на основании клинической картины и при наличии не менее двух нижеперечисленных критериев:
Пятна цвета «кофе с молоком» на коже. При количестве 6 и более таких пятен в размере до 0,5 см, в совокупности с другими критериями можно предполагать данный генодерматоз.
Две и более нейрофибромы любого типа. Нейрофибромы — это мягкие узлы на коже различного размера и цвета (от телесного до коричневого).
Веснушчатость в интертригинозных участках. Наличие мелких гиперпигментрированных пятен на таких участках, как подмышечные впадины, паховая область, под молочными железами у женщин.
Глиома зрительного нерва — опухоль глиальных клеток зрительного нерва.
Узелки Лише — коричневые пигментные пятнышки на радужной оболочке. Наличие двух и более узелков является диагностическим критерием НФ-I.
Изменение костей (дисплазия клиновидной кости, истончение длинных трубчатых костей с псевдоартрозами и др.).
Наличие нейрофиброматоза у родственников первой степени родства.
Стоит отметить, что общее количество пятен не коррелирует с тяжестью НФ, а узелки Лиша не влияют на функцию зрения.
Пациенты с данным генетическим кожным заболеванием наблюдаются у ряда специалистов — генетика, офтальмолога, дерматолога и других, но, к сожалению, лечение нейрофиброматоза все еще остается невозможным.
Иногда выполняют полную резекцию элементов хирургическим путем либо частичную резекцию с помощью лазера СО2. В некоторых случаях назначают химио- либо лучевую терапию.
Тактику ведения пациента выбирает консилиум врачей, исходя из формы, симптомов и степени тяжести нейрофиброматоза.
Многие генодерматозы выглядят устрашающе, да и само словосочетание «генетическое кожное заболевание» пугает родителей. Но важно понимать, что при вовремя поставленном диагнозе, своевременной терапии и правильном уходе, прогнозы многих генодерматозов благоприятные.
Список литературы
Беленький Г. Б. Генетические факторы в дерматологии, М., 1970; Суворова К. Н. Генодерматозы, ч. 1–2, М., 1969–1972;
Butterworth Т. a. Streаn L. P. Clinical geno dermatology, Baltimore, 1962; Desmons F. et Walbaum R. Les affections cutan£es h6r£ditaires liees au sexe, Lille med., t. 17, p. 447, 2002;
Кубанов А. А., Альбанова В. И., Карамова А. Э. и др. Распространенность врожденного буллезного эпидермолиза у населения Российской Федерации // Вестн. дерматологии и венерологии. 2015. № 3. С. 21-30.
Снарская Е. С., Кряжева С. С., Карташова М. Г., Бобров М. А., Филатова И. В. Врожденный дистрофический гиперпластический буллезный эпидермолиз Коккейна — Турена // Рос. журн. кожных и венерич. болезней. 2011. № 5. С. 34-41.
Коталевская Ю. Ю., Марычева Н. М. Буллезный эпидермолиз: основные клинические проявления // Педиатрия. № 4. 2014. С. 70-72.
Kelsell D.P., Norgett E.E., Unsworth H. et al. Mutations in ABCA12 underlie the severe congenital skin disease harlequin ichthyosis // Am. J. Hum. Genet., 2005. Vol. 76. № 5 Р. 794-803.
Клинические рекомендации Союза педиатров России. Ихтиоз у детей. М., 2016. С. 39
Тальникова, Е.Е. Ихтиоз: к вопросу наследования (обзор) / Е.Е. Тальникова, В.Н. Шерстнева, А.В. Моррисон, С.Р. Утц // Саратовский научно-медицинский журнал. — 2016. — № 12(3). — С. 513-517
Генодерматозы — это общее название неоднородной группы наследственных заболеваний с преимущественным поражением кожи. Они характеризуются значительным полиморфизмом клинических проявлений, подразделяются на 6 групп соответственно фенотипическим признакам и основному механизму развития. К специфическим симптомам относят очаги гипер- или гипопигментации, участки повышенного ороговения и чешуйчатости кожи, накожные опухолевые образования. План диагностики состоит из клинических, биохимических, гистологических и молекулярно-генетических методов. Лечение поддерживающее, определяется типом генодерматоза, тяжестью симптоматики.
МКБ-10

Общие сведения
Насчитывается около 200 генетически обусловленных кожных болезней, которые составляют 35% от наследственных нозологий, до 10% от всех дерматологических заболеваний. Поражение кожного покрова может быть единственным проявлением патологии, но чаще оно возникает в комплексе с мультиорганными нарушениями. Генодерматозы представляют серьезную проблему в современной дерматологии, что вызвано сложностью их лечения, отсутствием этиопатогенетической терапии, повышенным риском появления опухолей при ряде кожных заболеваний.

Причины генодерматозов
Истинные генодерматозы имеют моногенную природу — развиваются при мутации определенного гена в соматических или половых хромосомах. По характеру наследования на первом месте находится аутосомно-доминантный вариант, когда ребенку для развития болезни достаточно получить генную аномалию от одного родителя, а риск возникновения синдрома составляет 50% для младенцев обоего пола. Реже встречаются аутосомно-рецессивный, Х-сцепленный типы наследования.
При мультифакториальных генодерматозах для манифестации процесса необходимы экзогенные провоцирующие воздействия. К распространенным триггерам относят эндокринные нарушения (патологии гипоталамуса, эпифиза, щитовидной железы), хронические очаги инфекции (тонзиллит, кариес, риносинуситы), аллергические расстройства. Важными провоцирующими факторами являются повышенные психоэмоциональные нагрузки, неблагоприятная экологическая ситуация.
Патогенез
Учитывая большую вариабельность заболеваний, входящих в группу генодерматозов, выделить типичные патогенетические особенности не представляется возможным. В основе большинства пигментных нарушений лежит повышенная чувствительность клеток кожи к УФ-лучам, на фоне чего формируются очаги гиперпигментации. Генодерматозы, проявляющиеся гипопигментацией, возникают при снижении или отсутствии выработки меланина вследствие мутаций соответствующих ферментов.
Ихтиозы характеризуются нарушениями процессов кожного ороговения, замедлением отшелушивания отмерших кератиноцитов, что сопровождается утолщением и изменением внешнего вида кожных покровов. При опухолевых кожных синдромах патогенез связан с мутациями генов, отвечающих за подавление роста новообразований, в результате чего больные сталкиваются с множественными доброкачественными неоплазиями.
Классификация
В отечественной медицинской литературе распространено разделение заболеваний на 10 групп по локализации и характеру поражения. В международной дерматологической практике чаще используется классификация с учетом механизма развития и фенотипических проявлений генодерматозов, согласно которой выделяют следующие формы:
- Генодерматозы с нарушением репарации ДНК: пигментная ксеродерма, синдром Вернера, синдром Ротмунда-Томсона.
- Генодерматозы с нарушенной кератинизацией: ихтиоз, врожденный дискератоз, синдром эпителиального невуса.
- Генодерматозы с лентигинозной гиперпигментацией: синдром Пейтца-Егерса-Турена (гамартомный полипоз ЖКТ).
- Генодерматозы с кожной гипопигментацией: альбинизм, синдром Германски-Пудлака.
- Буллезные генодерматозы: буллезный эпидермолиз.
- Наследственные опухолевые синдромы: нейрофиброматоз, туберозный склероз, синдромы Кауена, Гарднера, Мюира-Торре.
В отдельную категорию выделяются мультифакториальные заболевания, которые характеризуются наследственной предрасположенностью, но для их манифестации требуется негативное влияние внешних факторов. К этой группе относят псориаз, атопический дерматит, витилиго. Большую гетерогенную группу представляют врожденные нарушения обмена веществ, которые сопровождаются кожным поражением, — болезнь Нимана-Пика, фенилкетонурия, гомоцистинурия.
Симптомы генодерматозов
Большинство заболеваний проявляются в первые месяцы после рождения ребенка. Настораживающими признаками являются патологии вынашивания беременности, преждевременные роды, симптомы задержки внутриутробного развития плода. Отдельные нозологии, например, болезнь Вернера, манифестируют у взрослых, пик их диагностики приходится на возраст 20-30 лет.
Генодерматозы с пигментными нарушениями
Для генодерматозов, протекающих с гиперпигментацией, характерны участки фотодерматита, веснушки и крупные коричневые пятна на открытых зонах тела ребенка, сухость и гиперкератоз. При прогрессировании процесса появляются участки атрофии, депигментации, деформации ушных раковин, кончика носа. У страдающих альбинизмом, напротив, отмечается неестественная бледность кожи, красноватый оттенок зрачков, отсутствие пигмента в волосах, ресницах, бровях.
Генодерматозы с нарушениями кератинизации
Генодерматозы из группы ихтиоза имеют патогномоничные проявления: обилие плотных чешуек на кожных покровах, которые придают вид змеиной кожи. Чешуйки имеют темно-коричневый цвет, плотно связаны с эпидермисом, практически не удаляются при гигиенических процедурах и трении мочалкой. Врожденный дискератоз отличается дистрофическими изменениями ногтей, лейкоплакией слизистых оболочек.
Опухолевые генодерматозы
При факоматозах (опухолевых синдромах) характерным является сочетание кожных признаков с поражением нервной системы. На теле появляются множественные болезненные новообразования темно-розового или коричневого оттенка, достигающие диаметра несколько сантиметров. По ходу нервных стволов также прощупываются многочисленные плоские опухоли. Патогномонична кожная пигментация в виде молочно-кофейных пятен.
Осложнения
Генодерматозы, как правило, сопровождаются поражением глаз по типу блефарита, кератита, эктропиона. Реже наблюдаются изъязвление роговицы, папилломы, базальноклеточный рак века. Наиболее опасным осложнением большинства опухолевых и пигментных кожных изменений является высокий риск малигнизации — образования злокачественных неоплазий. Они являются основной причиной смерти больных с генодерматозами.
При части наследственных дерматозов, например, гамартомном полипозе ЖКТ в процесс вовлекаются многие внутренние органы. Такие пациенты страдают от мультисистемных нарушений, определяющих тяжесть состояния. Обычно нозологии сочетаются с нервно-психическими расстройствами: у детей возникает синдром дефицита внимания и гиперактивности (СДВГ), расстройства аутистического спектра, проблемы с социализацией из-за нетипичной внешности.
Диагностика
Основу постановки диагноза составляет клинический осмотр пациента у детского или взрослого дерматолога. При выявлении типичных признаков (участки гипопигментации, плотные чешуйки, буллезные высыпания) удается установить предварительный диагноз, чтобы целенаправленно проводить лабораторно-инструментальную диагностику проблемы. Затем назначается комплекс диагностических мероприятий:
- Гистология кожи. Основной метод исследования, который применяется для изучения микроструктуры кожного покрова, обнаружения избыточных пигментных клеток, гиперкератоза, истончения росткового слоя. При большинстве болезней определяется отечность, воспалительная инфильтрация дермы.
- Дополнительные инструментальные методы. Зачастую генодерматозы комбинируются с соматической патологией. Поэтому больным показаны визуализационные исследования. При неопластических синдромах обязательно проводится КТ или МРТ головного мозга. Для оценки структурно-функциональных особенностей ЖКТ рекомендуются УЗИ органов брюшной полости, рентгенография.
- Биохимические анализы. При кератозах исследуется активность STS в лейкоцитах, выполняется электрофорез сывороточных протеинов для дифференцировки разных форм ихтиозов. Ценную информацию в уточнении причины генодерматозов играют иммунофлюоресцентные, иммуногистохимические методики.
- Генетическое тестирование. Обследование генома пациента — самый точный диагностический метод. Применяются методики секвенирования экзона или генома, флюоресцентной гибридизации (FISH). Поскольку исследования дорогостоящие и трудоемкие, они назначаются по строгим показаниям при невозможности установить диагноз другими способами.
Ряд моногенных кожных патологий подлежит диагностике еще во внутриутробном периоде, если родители больны или являются носителями мутантных генов. Для пренатального обнаружения генодерматозов используются ультраструктурный анализ биоптатов кожи плода, определение активности галактозидазы в амниотической жидкости, исследование уровня стероидной сульфатазы. При необходимости производится генотипирование биоматериала после амниоцентеза, биопсии хориона.
Лечение генодерматозов
Поскольку патологии вызваны мутациями в генетическом аппарате клеток, этиопатогенетического лечения не существует. Заболевания требуют пожизненной поддерживающей терапии, чтобы контролировать интенсивность кожных проявлений, нормализовать самочувствие больных, по возможности устранить неэстетичные очаги на коже. Программа лечения включает следующие направления:
- Подбор плавильной косметики. Для ухода за поврежденной кожей используются средства с кератолитиками, смягчающими и питательными компонентами, органическими кислотами. При некоторых болезнях рекомендованы топические стероиды, местные ретиноиды.
- Защита от солнца. Ультрафиолет является основным триггером развития злокачественных опухолей кожи при генодерматозах, поэтому в теплое время года обязательно наносить кремы с SPF 30-50 на всех открытых участках тела. При альбинизме нужно носить контактные линзы или очки, блокирующие УФ-лучи.
- Малоинвазивные методики. При доброкачественных опухолевых образованиях возможно их удаление с помощью электрокоагуляции, криодеструкции, лазерного излучения. Для улучшения состояния кожных покровов может назначаться дермабразия и другие косметологические процедуры.
Прогноз и профилактика
Хотя генодерматозы невозможно полностью вылечить, многие из них удается успешно контролировать поддерживающей терапией, чтобы минимизировать клинические симптомы, улучшить качество жизни больных. Менее благоприятен прогноз для пациентов с неопластическими синдромами, которые часто заканчиваются смертью от злокачественных новообразований, а также отягощении генодерматоза тяжелыми метаболическими или соматическими системными патологиями.
Учитывая наследственный характер болезней, основу профилактики составляет медико-генетическое консультирование пар из групп риска в периоде планирования зачатия. При наличии сведений о тяжелых семейных генодерматозах целесообразно проводить пренатальный скрининг либо предимплантационную генетическую диагностику (при прохождении протокола ЭКО). Для предупреждения осложнений требуется пожизненный особый уход за кожей, диспансерное наблюдение у дерматолога.
1. Факоматозы: диагностика, клиника и особенности течения различных форм заболевания/ Л. А. Юсупова, Е. И. Юнусова, З. Ш. Гараева, Г. И. Мавлютова// Лечащий врач. — 2018. — №5.
2. Федеральные клинические рекомендации. Дерматовенерология 2015: Болезни кожи. Инфекции, передаваемые половым путем. — 2016.
3. Подходы к формированию генетического прогноза развития мультифакториальных заболеваний/ А.М. Федота// Вестник биологии и медицины. — 2014. — №4.
Дерматология (греч. derma – кожа, logos – учение, буквально «учение о коже») – медицинская дисциплина, объектами изучения которой являются кожа, её придатки (волосы, ногти, сальные и потовые железы), слизистые оболочки, их строение и функционирование, а также заболевания и диагностика, профилактика и лечение. Внутри дерматологии как медицинской науки существуют специальные клинические разделы, изучающие отдельные болезни и их лечение (микология, трихология). Дерматология теснейшим образом связана с венерологией, косметологией, аллергологией и другими медицинскими дисциплинами.
Х-сцепленный ихтиоз — это распространенный генодерматоз, который проявляется избыточным ороговением кожного покрова, образованием чешуек. Заболевание обусловлено мутацией гена стеролсульфатазы в женской половой хромосоме. Основные симптомы: плотные темные чешуйки на коже, поражение шеи, туловища, разгибательных поверхностей конечностей, начало болезни в младенческом возрасте. Диагностика базируется на дерматологическом осмотре и сборе семейного анамнеза, для уточнения проводятся биохимические, молекулярно-генетические, инструментальные методы. Больным назначается специальный уход за кожными покровами с применением кератолитиков, смягчающих компонентов, AHA/BHA кислот. .
Абсцесс кожи – это локальное гнойное воспаление кожных покровов, характеризующееся образованием полости, ограниченной так называемой пиогенной мембраной. Симптомами абсцесса служат покраснение, отек, иногда болезненность, на месте которых затем формируется скопление гноя. Все это может сопровождаться общими симптомами интоксикации (повышение температуры, слабость, головные боли). Диагностика абсцесса кожи осуществляется на основании осмотра пациента, в некоторых случаях дополнительно назначают базовые исследования (общие анализы крови и мочи). Местное лечение производится хирургом – полость вскрывается и обрабатывается антисептиком, в ряде случаев может быть назначена общая антибактериальная терапия. .
Аденома сальной железы ‒ это кожное новообразование доброкачественного характера, развивающееся из эпителия протоков себожелез. Клинически характеризуется наличием узелка жёлтого или розового цвета различного диаметра с медленным ростом и наиболее частой локализацией на лице или шее. При различных типах аденом имеются свои особенности в клинической картине. Диагностика основывается на визуальном осмотре, сборе анамнеза. Подтверждающими диагноз являются данные гистологического и цитологического исследования. Терапия включает хирургическое лечение: криодеструкцию, электро- и лазеркоагуляцию, эксцизию. .
Акариазы – это группа инфекционных заболеваний, вызываемых паукообразными. Патогномоничными симптомами для инвазивных патологий являются органные дисфункции, для наружных – воспалительные явления на коже и придатках. При высокой сенсибилизации на первый план выходят аллергические симптомы. Диагностика основывается на обнаружении возбудителя в различных биологических материалах, определении уровня IgE. Лечение комплексное, осуществляется с использованием этиотропных акарицидных лекарственных средств, противовоспалительных и десенсибилизирующих препаратов, местного и симптоматического воздействия. .
Аквагенная крапивница – иммунопатологическая реакция кожи, индуцированная контактом с водой любой температуры. Сопровождается появлением волдырей, окруженных эритематозным венчиком, кожного зуда, иногда – бронхоспазма или одышки. Диагноз подтверждается положительным тестом при проведении пробы с водой, результатами лабораторных исследований (определение уровня гистамина, сывороточного иммуноглобулина Е, ингибитора С1), биопсии кожи. Лечение включает нанесение на кожу барьерных средств перед взаимодействием с водой, прием антигистаминных препаратов, СИОЗС, анаболических стероидов, фототерапию. .
Акне - это хроническое поражение кожи, сопровождающееся полиморфными воспалительными и невоспалительными высыпаниями. Основными элементами при акне являются пустулезные и папулезные угри, комедоны, узловые образования и кистозные полости. Они располагаются на лице, груди, спине, плечах. Заболевание диагностируется по данным клинического осмотра, посева из очагов воспаления. Лечение проводится с применением наружных (топические ретиноиды, кислоты, кератолитики) и системных средств (антибиотики, антиандрогены), фототерапии, лазеротерапии. .
Акрогерия семейная – это крайне редкое наследственное заболевание, которое относится к группе атрофических дерматозов. Симптомами заболевания является истончение и атрофия кожных покровов на дистальных участках конечностей, в некоторых случаях могут поражаться предплечье и лицо. Диагностика производится на основании исследования состояния кожи у больных семейной акрогерией, гистологического изучения материала биопсии, составления наследственного анамнеза. Эффективное лечение на сегодняшний момент не разработано, с переменным успехом используют витаминные препараты и биогенные стимуляторы. .
Акродерматит – это несколько различных по этиопатогенезу нозологий, объединенных единым термином по признаку локализации патологического процесса на коже дистальных отделов конечностей. В основе каждого из заболеваний лежит воспаление дермы. Энтеропатический акродерматит возникает у детей на фоне дефицита цинка. Атрофический акродерматит является кожным проявлением боррелиоза (инфекционного заболевания после укуса клеща). Пустулёзный акродерматит – результат трофоневроза, который принято рассматривать как нарушение работы вегетативной нервной системы в результате сбоя обменных процессов и питания тканей. Диагностика, лечение и прогноз любого из акродерматитов индивидуальны. .
Акродерматит Аллопо – это пустулёзное заболевание кожи неясной этиологии и патогенеза, характеризующееся локализацией патологического процесса в области конечностей. В клинике преобладает высыпание первичных элементов в виде пустул, имеющих тенденцию к слиянию. Первоначально, как правило, поражается большой палец кисти, затем другие пальцы, тыл кистей и стоп. Кожа отёчна, синюшного оттенка; ногтевое ложе утолщено, покрыто корками; ногтевая пластинка грязно-желтого цвета; движения причиняют боль. Диагноз ставится на основании клинических проявлений, подтверждённых гистологически. Лечение симптоматическое, антибактериальное, противовоспалительное. .
Актинический дерматит — это воспаление кожи, возникающее в результате лучевого воздействия. Актинический дерматит может быть вызван солнечными лучами, искусственными источниками УФ-излучения и ионизирующей радиацией. Клиническая картина дерматита зависит от интенсивности и времени воздействия излучения на кожу. Лечение актинического дерматита включает применение заживляющих кремов и средств для лечения ожогов, профилактику инфицирования и борьбу с болевым синдромом. При некротических изменениях больших участков кожи может потребоваться пластическое закрытие дефекта. .
Актинический кератоз – это широко распространённое (особенно среди пожилых людей) заболевание с медленным, неуклонно прогрессирующим течением, возникновение которого спровоцировано воздействием на кожу прямых солнечных лучей. Первичным элементом является овальное шелушащееся пятно, локализующееся на открытых участках кожи, достаточно быстро трансформирующееся в кератоакантому – доброкачественное новообразование, расположенное в эпидермисе и верхних слоях дермы. Самочувствие пациентов не нарушено. Возможно как саморазрешение процесса, так и перерождение в рак. Диагностика строится на основании данных биопсии. Лечение аппаратно–косметическое или радикально-хирургическое. .
Актиномикоз — инфекционное заболевание, вызываемое лучистыми грибами (актиномицетами) и имеющее первично-хроническое течение с образованием плотных гранулем, свищей и абсцессов. Актиномикоз может поражать не только кожу, но и внутренние органы. Диагностика заболевания основана на обнаружении характерного мицелия грибов в отделяемом и выявлении роста специфических колоний при посеве на питательные среды. В лечении актиномикоза применяется введение актинолизата в сочетании с антибиотикотерапией, УФО кожи, электрофорезом йода. По показаниям производится вскрытие абсцессов, оперативное лечение свищей, дренирование брюшной и плевральной полости. .
Аллергическая крапивница – это кожная патология аллергического характера, которая может иметь острый или (реже) хронический характер. Ее симптомами являются кожный зуд, появление возвышающихся над кожей эритематозных элементов, схожих с высыпаниями, остающимися после ожога крапивой – отсюда и название патологии. Диагностика производится на основании осмотра пациента, анализа крови, определения уровня иммуноглобулина Е; возможно проведение иммунологических исследований – аллергических проб для выявления аллергена. Лечение аллергической крапивницы производится с использованием антигистаминных средств, гипоаллергенной диеты, иммуномодулирующих препаратов. .
Аллергический контактный дерматит — это воспалительное заболевание кожи, возникающее в месте ее непосредственного контакта с аллергеном. Аллергический контактный дерматит характеризуется отечностью и покраснением тканей, контактровавших с аллергеном, зудом, появлением папул и пузырьков. Диагностика основывается на анамнезе и клинических данных, результатах аллергопроб и лабораторных анализов. В лечении основная роль принадлежит устранению контакта с веществом или предметом, обусловившим возникновение дерматита. Для устранения отечности и зуда возможно применение кортикостероидных мазей, современных антигистаминных препаратов. .
Амилоидоз кожи – это следствие хронического патологического процесса, при котором в коже в виде округлых или остроконечных очагов откладывается амилоид – несвойственное организму в норме нерастворимое соединение фибриллярного белка и полисахарида. Отложения имеют вид папул, узелков, бляшек телесного, коричневатого или синюшного оттенка. В основе диагностики – выявление амилоида в образцах ткани, полученных методом биопсии. Лечение направлено на устранение причин, вызвавших развитие заболевания, нормализацию состояния внутренних органов, устранение местных симптомов поражения кожных покровов. .
Ангидроз – это патология потоотделения, при которой выделение пота резко снижается или прекращается полностью. Локальное нарушение приводит к сухости и растрескиванию кожи, развитию дерматита; общее характеризуется расстройством терморегуляции, снижением толерантности к физическим нагрузкам, выраженной интоксикацией. При остром общем ангидрозе пациент должен находиться под пристальным вниманием медиков в связи с высокой вероятностью нарушения жизненно важных функций организма. Диагноз ангидроза ставится на основании специальных тестов. Лечение расстройства потоотделения симптоматическое. По возможности проводится устранение причин возникновения патологии. .
Ангиокератома – это образование на коже, состоящее из расширенных субэпидермальных капилляров и сопровождающееся гиперкератозом и другими нарушениями ороговения. Представляет собой новообразования различного размера (от 2 до 15 миллиметров) красноватого, коричневого или почти черного цвета. Диагностика осуществляется на основании осмотра кожных покровов пациента, дерматоскопии, гистологического изучения образований, при некоторых типах ангиокератом – генетических исследований. Лечение сводится к удалению новообразований различными методами – путем хирургического иссечения, криодеструкции, лазерного прижигания. .
Ангиокератома Фордайса — это частный случай сосудистого дерматоза с наиболее частой локализацией на коже мошонки. Новообразования единичные или множественные, напоминают небольшие темные узелки фиолетового или красноватого оттенка с чешуйчатой поверхностью. Патология бессимптомна, но может присутствовать зуд или болезненность, усиливающиеся после полового контакта или раздражения. Диагноз подтверждают жалобы, анамнез, осмотр (включая дерматоскопию) и результаты биопсии. Специфического лечения нет, при кровоточивости и частом инфицировании возможно хирургическое удаление. .
Анетодермия – это очаговая атрофия кожи с неясной этиологией, при которой происходит преимущественное поражение эластических волокон дермы. Симптомами этого заболевания служит появление на кожных покровах туловища и конечностей очагов различной формы и размеров, уровень которых находится ниже или выше поверхности неизменной кожи (в зависимости от формы заболевания). Диагностика анетодермии основывается на данных дерматологического осмотра, в спорных случаях производят биопсию кожи в очагах поражения с дальнейшим гистологическим изучением. Ввиду неопределенности этиологии заболевания специфическое лечение не разработано, используют некоторые антибиотики, витаминные препараты, средства, улучшающие регенерацию тканей. .
Аргироз – это дерматологическое заболевание, возникающее по причине повышенного поступления ионов серебра в организм и его последующего отложения в кожном покрове и его придатках. Основным симптомом заболевания является потемнение кожи и слизистых оболочек вплоть до синевато-серого оттенка, в тяжелых случаях также наблюдаются нарушения зрения. Диагностика аргироза основывается на данных анамнеза (выявление контакта с серебром), осмотра пациента, иногда также используют гистологическое изучение кожи и офтальмологический осмотр. Лечения данного заболевания не существует, можно лишь незначительно осветлить кожу посредством методом медицинской косметологии (например, лазерной дермабразии). .
Кожные болезни
Дерматология (греч. derma – кожа, logos – учение, буквально «учение о коже») – медицинская дисциплина, объектами изучения которой являются кожа, её придатки (волосы, ногти, сальные и потовые железы), слизистые оболочки, их строение и функционирование, а также заболевания и диагностика, профилактика и лечение. Внутри дерматологии как медицинской науки существуют специальные клинические разделы, изучающие отдельные болезни и их лечение (микология, трихология). Дерматология теснейшим образом связана с венерологией, косметологией, аллергологией и другими медицинскими дисциплинами.
Кожа является частью целостного строения организма и представляет собой самый крупный орган человека, видимый для глаза. Она, как индикатор, отражает состояние всех органов и систем организма, защищает их от механических повреждений и проникновения инфекции. Как правило, кожные заболевания свидетельствуют о каком-либо нарушении функций внутренних органов, нездоровых привычках и образе жизни пациента. Заболевания кожи, в свою очередь, могут привести к серьезным последствиям для организма в целом, если своевременно не начать их лечение.
Особенности строения кожи, многообразие ее функций и воздействие большого числа внутренних и внешних факторов, обусловливают разнообразие кожных заболеваний, или, дерматозов.
Воздействие внешних, или экзогенных, факторов очень многообразно. Физические и химические агенты вызывают воспалительные заболевания кожи - дерматиты (ожоги, потертости, опрелости и др.). Биологические факторы приводят к грибковым поражениям кожи – микозам (эпидермофития, микроспория), гнойничковым заболеваниям – пиодермиям (импетиго, фурункулез, гидраденит), паразитарным инвазиям (педикулез, чесотка), вирусным поражениям кожи (герпес, бородавки).
Большую роль в возникновении кожных заболеваний играют внутренние, или эндогенные, факторы: это заболевания внутренних органов, хронические очаги инфекции, нарушение метаболизма, гиповитаминозы, расстройство функций нервной системы. Все эти факторы могут вызывать различные патологические процессы в коже и ее придатках, слизистых оболочках: воспаление, геморрагии, изменение пигментации и даже гибель отдельных кожных структур (волосяных луковиц, волокон соединительной ткани и т.д.).
При появлении первых признаков кожных заболеваний (таких как, зуд, жжение, болезненность, изменение цвета и рельефа кожи, кожные высыпания) следует обратиться к специалисту дерматологу. Опытный врач уже при первом внимательном осмотре кожных покровов и тщательном сборе анамнеза жизни пациента может поставить верный диагноз. Для уточнения или подтверждения диагноза в дерматологии широко используются дополнительные методы исследования кожи, слизистых, волос, ногтей: инструментальные, лабораторные, рентгенологические, специальные кожные тесты и др.
Лечение кожных заболеваний требует от пациента терпения и четкого соблюдения алгоритма лечения. Важную роль в успешном лечении играет гигиенический уход за пораженной кожей, соблюдение диеты и режима медикаментозной терапии. Медикаментозное лечение кожных заболеваний может быть общим и местным. В дерматологической практике широко используются физиотерапевтические и аппаратные процедуры, психотерапия, санаторно-курортное лечение, фитотерапия, гомеопатия. В ряде случаев при отсутствии клинического эффекта от консервативного лечения показано хирургическое вмешательство или подключение узких специалистов. Чаще всего лечение заболеваний кожи является комплексным и сочетает в себе сразу несколько разных методов. Сегодня с помощью новейших лечебно-диагностических методик дерматология позволяет добиться излечения таких заболеваний, которые еще совсем недавно считались неизлечимыми.
Кожные болезни относятся к числу наиболее распространенных заболеваний человека, и с теми или иными их проявлениями за свою жизнь сталкивается практически каждый. Согласно данным Всемирной Организации Здравоохранения (ВОЗ), свыше 20% всего населения Земли страдает заболеваниями кожных покровов.
Многие дерматозы носят хроническое рецидивирующее течение и трудно поддаются лечению. Наиболее распространенными заболеваниями кожи являются дерматиты различного генеза, экземы, грибковые заболевания, угри (акне), кожные бородавки, простой герпес, псориаз, рак кожи.
Современная дерматология уделяет большое внимание вопросам восстановления здоровья кожи, изучению механизмов возрастных и патологических изменений кожи, ногтей и волос, лечения онкологических заболеваний, поиску новых методов диагностики и лечения дерматологических болезней.
С сайтом «Красота и медицина» вы будете всегда в курсе самой актуальной информации о заболеваниях кожи и методах их лечения.
Научно-популярное интернет-издание «Справочник дерматологии», входящее в размещенный на сайте Медицинский справочник болезней, не претендует на исчерпывающее изложение всех сведений о кожных болезнях, но содержит самые необходимые в повседневной жизни обще-практические рекомендации.

Ученые установили, что существует генетическая предрасположенность при возникновении акне. Гены «предсказывают» вероятность развития болезней кожи более чем на 50%. Предрасположенность может быть исследована по так называемым генам кожи. Также не стоит забывать, что у причины акне могут быть связаны не только с наследственностью, но и с заболеваниями внутренних органов, неправильным питанием, ошибками в гигиене, стрессом и т.д.
Что такое акне: причины и симптомы
Акне – это хроническое воспалительное заболевание сальных желез и волосяных фолликулов, а вовсе не косметический дефект, как многие думают. Угревая болезнь встречается у 72-95% подростков. Ученые отмечают, что заболевание «повзрослело» и все чаще диагностируется у людей старше 25 лет, значительно снижая качество жизни пациентов. 18
Симптомом угревой болезни являются разного рода высыпания – комедоны, папулы, пустулы. Для заболевания характерно появление сыпи на лице, груди и спине, то есть в местах с наибольшим расположением сальных желез. У акне разные причины появления 41,50 :
- гинекологические заболевания;
- болезни ЖКТ;
- стресс;
- механическое воздействие (постоянное надавливание, натирание, пр.);
- эндокринные нарушения;
- неправильная гигиена (слишком частое умывание, использование агрессивных косметических средств);
- применение косметики с комедогенными компонентами;
- эндокринные нарушения, пр.
При выборе методов лечения учитываются причины развития акне на лице и теле. Например, если появление высыпаний связано с питанием, может быть рекомендована диета.

Гены кожи как причина возникновения акне
Гены кожи предопределяют, какими свойствами будут обладать эпидермис и дерма. Например, IL4, IL13, IL6, TNFa отвечают за формирование воспаления 12 . Если в них обнаружены полиморфизмы, это указывает на склонность к развитию воспалительных процессов в коже, например, к акне.
TNFa, FLG, IL6R – гены, определяющие предрасположенность к атопическому дерматиту, он связан с угревой болезнью, влияет на местный иммунитет кожи, что может привести к обострению прочих кожных заболеваний. 260
Гены CAT, SOD1, SOD2, SOD3 ответственны за оксидативный стресс. Он определяет влияние активных форм кислорода на клетки, в результате которого накапливаются свободные радикалы, запускающие воспаление. Люди, у которых выявлена наследственная склонность к оксидативному стрессу, больше других подвержены развитию угревой болезни. 260
То, насколько быстро будет обновляться кожа, также заложено генетически. Если по наследственности передается хорошая восстановительная функция кожи, то и терапия акне будет проходить успешнее. Следующие гены ответственны за регенерацию эпителия 260 :
Полиморфизмы в следующих генах могут определить склонность к рубцеванию в процессе заживления акне 260 :
Также к важным генам, которые влияют на вероятность развития акне являются гены половых гормонов, в частности 17α- гидроксилаза и ароматаза. Полиморфизм «АА» в них приводит к возрастанию выработки половых гормонов (эстрогенов, андрогенов), что провоцирует гиперандрогению (повышение уровня мужских половых гормонов) или гиперэстрогению (гипервыработку женских половых гормонов). 260
Если вырабатывается слишком много тестостерона, сальные железы начинают вырабатывать больше кожного сала, происходит закупорка пор. 260
Появление угревой сыпи и генетически предсказанный метаболизм витаминов
Здоровье кожи во многом зависит от метаболизма витаминов. При их хроническом дефиците эпидермис теряет естественную защиту и не может полноценно противостоять опасному влиянию окружающей среды. Показатель усвоения витаминов также заложен в генах. 260
Витамин А оказывает антиоксидантное действие, влияет на иммунитет кожи, является одним из регуляторов синтеза кожного сала. За метаболизм ретинола ответственен ген ВСMO1. Определенные его модификации приводят к развитию склонности к низкой концентрации витамина А в крови. Это может привести к расположенности пациента к истончению кожных покровов, формированию воспаления, угревой болезни. 260

Витамин С способствует обновлению кожи, выполнению ею защитных функций. Аскорбиновая кислота участвует в выработке стероидных гормонов, интерферона, коллагена. Его усвоение возложено на ген SLC23A1. Если данный ген нарушен, наблюдается предрасположенность к истончению стенок кровеносных сосудов, сухости кожи, снижению местного иммунитета, замедлению регенеративных процессов. В результате повышается риск развития акне. Кроме этого, кожа будет медленнее восстанавливаться, а эффективность терапии будет ниже. 260
Дефицит витаминов группы В приводит к усиленной десквамации, покраснению, появлению угревой сыпи. За каждый витамин из группы В отвечает свой ген, вот несколько из них 260 :
- В6 − NBPF3, ALPL;
- В9 – MTHFR;
- В12 − TCN1, FUT2, MTHFR.
Теоретически современная медицина позволяет спрогнозировать появление акне. Путем генетического тестирования можно выявить склонность пациента к угревой сыпи. Но так как акне может быть вызвано не только генетическими факторами, полезность такой информации остается под вопросом.
Как гель Клиндовит® помогает в борьбе с акне?
Гель Клиндовит® является топическим антибиотиком. Он создан на основе клиндамицина фосфата (основной компонент), аллантоина и эмолента (вспомогательные компоненты, входящие в состав основы) 6 . Клиндамицина фосфат гидролизуется фосфатазами в протоках сальных желез, в результате чего образуется клиндамицин, обладающий антибактериальной активностью в отношении пропионибактерий 6 .
Что такое синдром Жильбера? Причины возникновения, диагностику и методы лечения разберем в статье доктора Васильева Романа Владимировича, гастроэнтеролога со стажем в 15 лет.
Над статьей доктора Васильева Романа Владимировича работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
Синдром Жильбера — это генетический пигментный гепатоз с аутосомно-доминантным типом наследования, протекающий с повышением уровня неконъюгированного (свободного) билирубина, чаще проявляющееся в период полового созревания и характеризующийся доброкачественным течением [1] .
Краткое содержание статьи — в видео:
Синонимы названия болезни: простая семейная холемия, конституциональная или идиопатическая неконъюгированная гипербилирубинемия, негемолитическая семейная желтуха.
По распространённости данное заболевание встречается не менее, чем у 5 % населения, в соотношении мужчин и женщин — 4:1. Впервые заболевание описал французский терапевт Августин Жильбер в 1901 году.
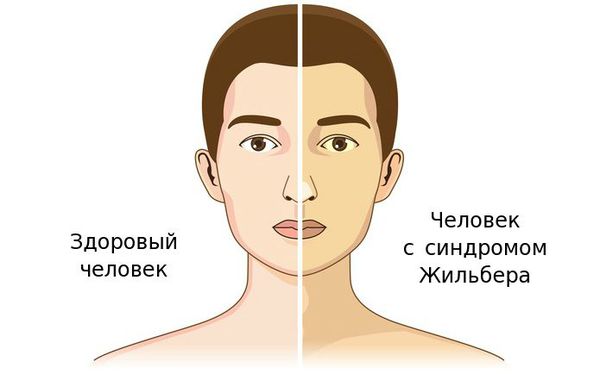
Чаще синдром Жильбера проявляется в период полового созревания и характеризуется доброкачественным течением. Основным проявлением этого синдрома является желтуха.
К провоцирующим факторам проявления синдрома можно отнести:
- голодание или переедание;
- жирную пищу;
- некоторые лекарственные средства;
- алкоголь;
- инфекции (грипп, ОРЗ, вирусный гепатит);
- физические и психические перегрузки;
- травмы и оперативные вмешательства.
Причина заболевания — генетический дефект фермента УДФГТ1*1, который возникает в результате его мутации. В связи с этим дефектом функциональная активность данного фермента снижается, а внутриклеточный транспорт билирубина в клетках печени к месту соединения свободного (несвязанного) билирубина с глюкуроновой кислотой нарушается. Это и приводит к увеличению свободного билирубина.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы синдрома Жильбера
Некоторые специалисты трактуют синдром Жильбера не как болезнь, а как физиологическую особенность организма.
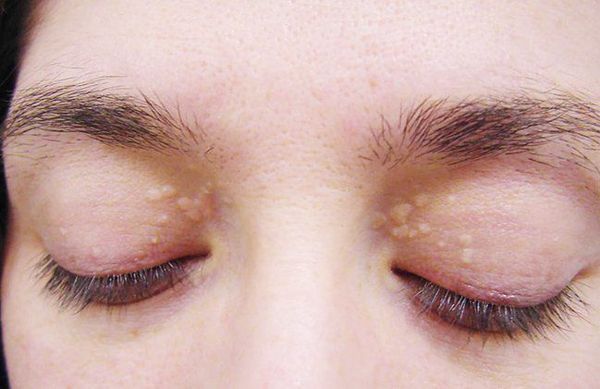
До периода полового созревания данный синдром может протекать бессимптомно. Позже (после 11 лет) возникает характерная триада признаков:
- желтуха различной степени выраженности;
- ксантелазмы век (жёлтые папулы);
- периодичность появления симптомов [1] .
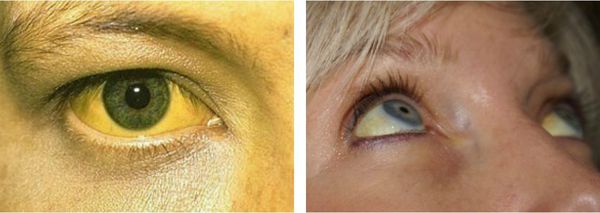
Желтуха чаще всего проявляется иктеричностью (желтушностью) склер, матовой желтушностью кожных покровов (особенно лица), иногда частичным поражением стоп, ладоней, подмышечных впадин и носогубного треугольника.
Заболевание нередко сочетается с генерализованной дисплазией (неправильным развитием) соединительной ткани.
Усиление желтухи может наблюдаться после перенесения инфекций, эмоциональной и физической нагрузки, приёма ряда лекарственных препаратов (в частности, антибиотиков), голодания и рвоты.
Клиническими проявлениями заболевания общего характера могут быть:
- слабость;
- недомогание;
- подавленность;
- плохой сон;
- снижение концентрации внимания.
В отношении ЖКТ синдром Жильбера проявляется снижением аппетита, изменением привкуса во рту (горечь, металлический привкус), реже возникает отрыжка, тяжесть в области правого подреберья, иногда наблюдается боль ноющего характера и плохая переносимость лекарственных препаратов.
При ухудшении течения синдрома Жильбера и существенном повышении токсичной (свободной) фракции билирубина может появляться скрытый гемолиз, усиливая при этом гипербилирубинемию и добавляя в клиническую картину системный зуд.
Патогенез синдрома Жильбера
В норме свободный билирубин появляется в крови преимущественно (в 80-85 % случаев) при разрушении эритроцитов, в частности комплекса ГЕМ, входящего в структуру гемоглобина. Это происходит в клетках макрофагической системы, особенно активно в селезёнке и купферовских клетках печени. Остальная часть билирубина образуется из разрушения других гемсодержащих белков (к примеру, цитохрома P-450).
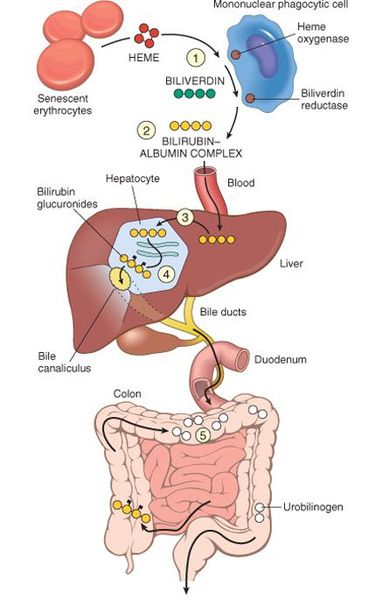
У взрослого человека в сутки образуется приблизительно от 200 мг до 350 мг свободного билирубина. Такой билирубин слаборастворим в воде, но при этом хорошо растворяется в жирах, поэтому он может взаимодействовать с фосфолипидами ("жирами") клеточных мембран, особенно головного мозга, чем можно объяснить его высокую токсичность, в частности токсичное влияние на нервную систему.
Первично после разрушения комплекса ГЕМ в плазме билирубин появляется в неконъюгированной (свободной или несвязанной) форме и транспортируется с кровью при помощи белков альбуминов. Свободный билирубин не может проникнуть через почечный барьер за счёт сцепления с белком альбумином, поэтому сохраняется в крови.
В печени несвязанный билирубин переходит на поверхность гепатоцитов. С целью снижения токсичности и выведения в клетках печени свободного билирубина при помощи фермента УДФГТ1*1 он связывается с глюкуроновой кислотой и превращается в конъюгированный (прямой или связанный) билирубин. Конъюгированный билирубин хорошо растворим в воде, он является менее токсичным для организма и в дальнейшем легко выводится через кишечник с желчью.
При синдроме Жильбера связывание свободного билирубина с глюкуроновой кислотой снижается до 30% от нормы, тогда как концентрация прямого билирубина в желчи увеличивается.
В основе синдрома Жильбера лежит генетический дефект — наличие на промонторном участке A(TA)6TAA гена, кодирующего фермент УДФГТ1*1, дополнительного динуклеотида ТА. Это становится причиной образования дефектного участка А(ТА)7ТАА. Удлинение промонторной последовательности нарушает связывание фактора транскрипции IID, в связи с чем уменьшается количество и качество синтезируемого фермента УДФГТ1, который участвует в процессе связывания свободного билирубина с глюкуроновой кислотой, преобразуя токсичный свободный билирубин в нетоксичный связанный.
Вторым механизмом развития синдрома Жильбера является нарушение захвата билирубина микросомами сосудистого полюса клетки печени и его транспорта глутатион-S-трансферазой, которая доставляет свободный билирубин к микросомам клеток печени.
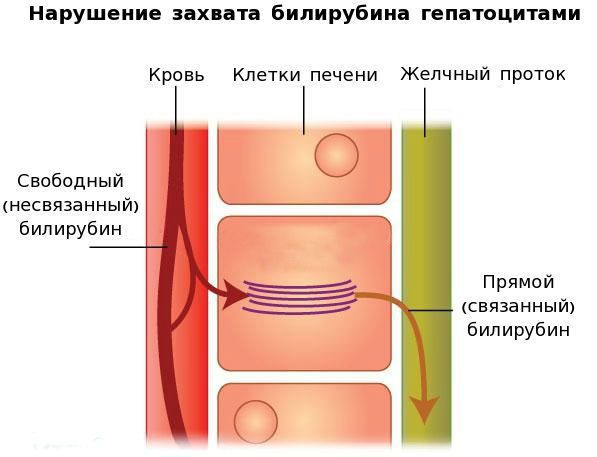
В конечном итоге вышеперечисленные патологические процессы приводят к увеличению содержания свободного (несвязанного) билирубина в плазме, что обуславливает клинические проявления заболевания [6] .
Классификация и стадии развития синдрома Жильбера
Общепринятой классификации синдрома Жильбера не существует, однако условно можно разделить генотипы синдрома по полиморфизму.
Читайте также:

