Если в гематоме появился гной
Обновлено: 19.04.2024

Здравствуйте.
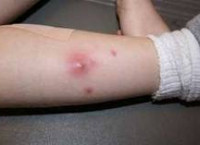
Вероятнее всего есть подкожная гематома, которач не дает зажить ссадине. Поэтому дождитесь завтра, если действительно есть, конечно надо вскрыть и убрать сгусток крови.
Временно, обработайте перекисью водорода и прикладывайте влажную повязку, смоченную раствором магния сульфата +мазь Левомеколь.
Антибиотик не нужен. Сейчас воспаления нет.
Если завтра уберут гематому, то рана и без антибиотика быстро заживёт.


В данной ситуации поверхностная мышечная ткань, никакими осложнениями это не чревато, если там начинает образовываться абсцесс, гематома достаточно большая рассосаться Она не сможет, её придется вскрыть. Дождитесь приёма хирурга

Здравствуйте. За 3 недели у молодого человека уже давно должно было все зажить, если не зажило есть субстрат (причина ) . Пока соблюдайте рекомендации докторов , если завтра будут сомнения на приеме у доктора то аккуратно посанирует рану . По фото к сожалению сделать выводы крайней сложно. Нужен осмотр вживую.
Здоровья вам и вашему ребенку!

Здравствуйте, фото неудачное, сложно сказать. Сдайте общий анализ крови ( если необходимо, подключить антибактериальную терапию), измеряйте температуру тела, помимо повязок с мазью Левомеколь, перед нанесением можно положить на 10 минут спиртовичок 10 дней. Перевязки 2 раза в сутки. Детский хирург не вскрыл, скорее всего потому, что на момент осмотра там нечего было вскрывать. На разных этапах воспалительного процесса тактики ведения разные.


Здравствуйте , Алёна !
3 недели это многовато ! Если за это время гематома не рассосалась , то значит и далее не рассосётся , нужно вскрывать !
По фото можно ошибиться и просто отёк принять за гематому !
Нужно сделать УЗИ и с результатом обратиться к хирургу (возможно , не к прежнему , раз он пассивно относится к ситуации ) ! В любом случае никакого усугубления ситуации нет и не будет ! После вскрытия гематомы всё вытечет и заживёт недели за 2 ! Нога никак не пострадает , будет как раньше + рубец , длиной 4 - 5 см !
Антибиотиков делать сейчас нет смысла , если во время вскрытия выяснится ,что гематома инфицированная , с примесью гноя , что маловероятно, то возможно тогда назначат антибиотик на несколько дней !
Повода для тревоги нет, всё исправимо !
Удачи Вам !
Возникнут вопросы, - напишите !
На сервисе СпросиВрача доступна консультация травматолога онлайн по любой волнующей Вас проблеме. Врачи-эксперты оказывают консультации круглосуточно и бесплатно. Задайте свой вопрос и получите ответ сразу же!

Юлия, добрый день.
При обращении в травму (на 7 день после удара) выкачали шприц гноя, до этого гной не выделялся, т.е. накапливался внутри. На 9 день после удара гноя стало больше, на 11 день еще больше и ему поставили ленточный дренаж, на 12 день обратились к платному хирургу, который выполнил процедуры указанные во вложении, перевязки сейчас делаются согласно описанных рекомендаций. Фото самой раны пока возможности выложить нет.



1. Стандарты лечения предусматривают посев содержимого из раны на чувствительность к антибиотикам для последующей адекватной антибактериальной терапии. Посев тем более желателен, что после антибиотика Ципролета улучшения не наступило.
2. Сейчас Вам назначили другие антибиотики широкого спектра действия. Более обоснованными кажутся Флемоклав и Солютаб ибо они из другой группы, а ципрофлоксацин это тот же самый ципролет только еще и без тинидазола. Но гарантии, что Флемоклав и Солютаб подействуют то же нет. Гарантия после определения, к какому антибиотику чувствительна микрофлора, то есть после посева.
3. Большое значение имеют правильные ежедневные перевязки, но здесь заочно ничего сказать нельзя - нужно видеть рану.
4. Госпитализация на усмотрение лечащего врача. Однозначного требования к госпитализации нет, но Вы можете обратиться с такой просьбой к зав поликлиники или гл врачу.
На сервисе СпросиВрача доступна консультация хирурга онлайн по любой волнующей Вас проблеме. Врачи-эксперты оказывают консультации круглосуточно и бесплатно. Задайте свой вопрос и получите ответ сразу же!


Правильно в вашей ситуации было бы : 1) обращение к хирургу 2) проведение рентгена пальца с целью исключения перелома. 3) удаление ногтевой пластины под местной анестезией. Если из под ногтя выходила гематома - значит ноготь все равно отслоится, а остатки гематомы гарантировано будут нагнаиватсья. Поэтому лучше сделать это не затягивая
Владислав, скажите , а подождать это может до субботы, дело в том, что нет возможности раньше попасть в поликлинику! Может быть что то пока поделать , чтобы исключить загноение?

Это займет у вас где-то 10-15 минут суммарно - осмотр-рентген- удаление пластины. По фото воспаление уже есть. Пока можно перфориоовать ногтевую пластину в месте наибольшего скопления гематомки - над зажигалкой нагреть иглу и аккуратно перфорировать ноготь - это абсолютно не больно, затем выдавить содержимое из под ногтя. На место воспаления нанести гель димексид или сделать примочку из раствора димесида развести с водой 1 к 4 2 раза в день. Важно понимать что скорей всего с большой долей вероятности эти мероприятия не помогут. До субботы может стать значительно хуже. В целом дело конечно ваше, поступите правильно . Будьте здоровы!

Здравствуйте !
У Вас изначально имела место подногтевая гематома(скопление крови под ногтевой пластиной), в которую попала инфекция и наступило нагноение !
Вам необходимо :
- ЗАВТРА УТРОМ ОБРАТИТСЯ К ХИРУРГУ СВОЕЙ ПОЛИКЛИНИКИ, КОТОРЫЙ НАЗНАЧИТ ВАМ РЕНТГЕНОГРАФИЮ ПАЛЬЦА, ИСКЛЮЧИТ ПОЛНОСТЬЮ ПЕРЕЛОМ ФАЛАНГИ, ПОД МЕСТНЫМ ОБЕЗЮОЛИВАНИЕМ УДАЛИТ НОГТЕВУЮ ПЛАСТИНУ, ПРОМОЕТ НОГТЕВОЕ ЛОЖЕ АНТИСЕПТИКАМИ , НАЛОЖИТ ПОВЯЗКУ(ВСЁ ЭТО НЕ СТРАШНО, ЗАЙМЁТ ВСЕГО 7 -10 МИНУТ);
- ДАЛЕЕ ВЫ ВЕРНЁТЕСЬ ДОМОЙ И БУДЕТЕ ПРОДОЛЖАТЬ ПЕРЕВЯЗКИ ДОМА(В ТЕЧЕНИЕ НЕДЕЛИ ПРОМЫВАТЬ МИРАМИСТИНОМ И ПЕРЕВЯЗКИ ДЕЛАТЬ С ЛЕВОМЕКОЛЕВОЙ МАЗЬЮ , А ЗАТЕМ ПРОСТО ОБРАБАТЫВАТЬ ФУКОРЦИНОМ ИЛИ ЗЕЛЁНКОЙ ) !
Удачи Вам !
Возникнут вопросы, - напишите !
Яков, спасибо большое, я бы так и сделала , но дело в том, что завтра я уезжаю до субботы , может ли это потерпеть? Нагноения я не чувствую , ноготь не дёргает и в покое не болит, только нажимать больно!

Ноготь не дёргает потому, что скопившаяся там инфицированная кровь нашла выход в наружу !
Я, Вам написал лучший вариант, но если никак невозможно завтра обратиться, то рекомендую подстричь ноготь как можно короче, тем самым облегчить выход отделяемого из под ногтя !
Кроме этого :
- 2 РАЗА В ДЕНЬ ТЩАТЕЛЬНО ПРОМЫТЬ ФАЛАНГУ МИРАМИСТИНОМ, ПО ВОЗМОЖНОСТИ УДАЛИТЬ ИЗ ПОД НОГТЯ ОТДЕЛЯЕМОЕ ;
- НА ВСЮ ФАЛАНГУ НАНОСИТЬ МАЗЬ ЛЕВОМЕКОЛЬ, В КОТОРОЙ СОДЕРЖИТСЯ АНТИБИОТИК ЛЕВОМИЦЕТИН И ЗАБИНТОВАТЬ ПАЛЕЦ ;
- СУПРАКС 400МГ. ПО 1 КАПСУЛЕ 1 РАЗ В ДЕНЬ , 6 ДНЕЙ (ЭТО ТОЖЕ АНТИБИОТИК, ЧТОБЫ ИНФЕКЦИЯ НЕ ПРОШЛА В КОСТЬ, В СУСТАВ );
- ЕСЛИ В ЛЮБОЕ ВРЕМЯ ПОЯВИТЬСЯ СИЛЬНАЯ ПУЛЬСИРУЮЩАЯ БОЛЬ, КОТОРАЯ НЕ ДАСТ ВАМ ЗАСНУТЬ , ТО НЕСМОТРЯ НА СРОЧНЫЕ ДЕЛА, НУЖНО БУДЕТ ИХ БРОСИТЬ И ОБРАТИТЬСЯ К ХИРУРГУ РАДИ СПАСЕНИЯ ФАЛАНГИ !

Здравствуйте! Увы-уже ничем не лечить. Это подногтевая гематома : кровь изнутри давит и отслаивает ногтевую пластину, это очень больно. Ногтевую пластину надо удалить. Это-лучший вариант. Иногда пациенты отказывпются удалять. Что тогда? Ну что. мучаются от болей..ждут, когда ногтевая пластина начнет отходить сама.
Елена, спасибо! Но сейчас у меня палец не болит в покое, только нажимать больно! Очень много крови темной вышло позавчера! После чего я почувствовала облегчение! Сейчас он чуть припухший и покрасневший около ногтя!

Нет там никакого нагноения.
Давайте так: я Вам скажу что делать ( старый хирургический прием)-а Вы попробуете сделать.
Сначала запомните:
1. Ногтевая пластина НЕ имеет болевых рецепторов
2. А вот ногтевое ложе-очень даже имеет.
Наша задача : перфорировать пластину(наделать в ней дырочек и выпустить кровь).
Но. Работа ювелирная.
Сможете.?
Слушайте внимательно: нам нужна игла от шприца и свеча.
Берем иглу и самый кончик раскаляем прямо докрасна
Быстро подносим к ногтю и как бы выжигаеи дырочку.
Так надо хотя бы 3 дырочки сделать.
Потом сделать раствор теплый : 1 ст ложка соли на 2 стакан воды и туда палец погрузить, слегка выдавливать кровь-сколько выйдет. Повязку с тем де солевым раствором.

Здравствуйте, попробуйте поделать повязки смоченные магнезией пару дней если боль будет усиливаться, возникнет подергивание тогда к хирургу, у вас есть шанс что гематома организуется, ноготь отрастет и всё будет в порядке
Абсцесс мягких тканей — это расположенная в мышцах или подкожной жировой клетчатке, отграниченная от окружающих тканей и заполненная гнойным содержимым полость. Характеризуется наличием отека, гиперемии, болезненности кожи и симптома флюктуации в зоне поражения. Сопровождается общесоматическими изменениями: головной болью, гипертермией, недомоганием, расстройством сна. Обследование включает осмотр, УЗИ, рентгенографию, диагностическую пункцию абсцесса и бактериологическое исследование его содержимого. После формирования абсцесса производится его вскрытие с последующим послеоперационным дренированием и промыванием растворами антисептиков.
МКБ-10


Общие сведения
Абсцесс мягких тканей отличается от других гнойно-воспалительных заболеваний наличием инфильтративной капсулы (пиогенной мембраны). Капсула ограничивает абсцесс от близлежащих анатомических структур и препятствует распространению гнойного процесса. Однако накопление значительного количества гнойного экссудата, увеличение абсцесса и истончение его капсулы могут привести к прорыву с выходом гнойного содержимого в окружающую клетчатку или межмышечные пространства и развитием разлитого гнойного воспаления — флегмоны.

Причины
Абсцесс мягких тканей обусловлен попаданием в ткани гноеродных микроорганизмов. Примерно в четверти случаев патология вызвана стафилококковой инфекцией. Возбудителями также могут являться стрептококки, кишечная палочка, протей, синегнойная палочка, клостридии и пр. патогенные микроорганизмы. Зачастую отмечается полимикробная этиология. При костном туберкулезе может наблюдаться «холодный» абсцесс, вызванный микобактериями. Основные причины заболевания:
- Травматические повреждения. Проникновение гноеродных микроорганизмов чаще происходит при нарушении целостности кожного покрова в результате ранений, травм, микротравм, ожогов, отморожений, открытых переломов.
- Отдаленные очаги инфекции. Абсцесс мягких тканей может возникать при распространении микроорганизмов лимфогенным и гематогенным путем из имеющихся в организме гнойных очагов, например, фурункула, карбункула, пиодермии и пр.
- Врачебные манипуляции. Инфицирование может произойти ятрогенным путем при проведении инъекции инфицированной иглой.
- Разъедающие жидкости. В редких случаях наблюдается асептический абсцесс, возникающий в результате попадания в ткани вызывающих их некроз жидкостей (керосин, бензин и др.).
Факторы риска
По наблюдениям специалистов в сфере гнойной хирургии, благоприятствующим фоном является:
- наличие в организме очага хронической инфекции (синусит, хронический тонзиллит, фарингит);
- длительно протекающее заболевание желудочно-кишечного тракта (гастроэнтерит, энтерит, колит);
- расстройства периферического кровообращения (при атеросклерозе, варикозе, посттромбофлебитической болезни);
- обменные нарушения (ожирение, гипотиреоз, авитаминоз).
Особенно значимую роль в развитии и прогрессировании гнойного процесса играет сахарный диабет с выраженной ангиопатией.

КТ живота и таза. Ограниченное гиподенсное скопление жидкости в толще левой подвздошно-поясничной мышцы (псоас-абсцесс).
Симптомы
Абсцесс мягких тканей характеризуется наличием местных и общесоматических симптомов. К местным признакам относится болезненность, припухлость и покраснение участка кожи, расположенного над абсцессом. Надавливание в пораженной области вызывает усиление боли. При поверхностном расположении местная симптоматика отчетливо выражена. Через несколько дней появляется симптом флюктуации, свидетельствующий о скоплении жидкого содержимого внутри воспалительного очага.
При глубоко расположенном абсцессе местные симптомы не так заметны, флюктуация отсутствует, на первый план выходят изменения в общем состоянии больного. Общесоматические признаки неспецифичны. Пациенты отмечают повышенную утомляемость, периодическую головную боль, разбитость, нарушение сна, подъем температуры тела, которая может достигать 39-40° С и сопровождаться ознобом.
Осложнения
Возможно распространение гнойного процесса с развитием сепсиса, представляющего угрозу для жизни больного. Другими осложнениями абсцесса являются:
- флегмоны мягких тканей, распространяющиеся по межмышечным и клетчаточным пространствам;
- гнойное расплавление стенки близлежащего крупного сосуда с возникновением кровотечения;
- вовлечение в процесс нервного ствола с формированием неврита;
- распространение процесса на твердые структуры с развитием остеомиелита близлежащей кости.
Диагностика
В ходе консультации гнойный хирург обращает внимание на наличие в анамнезе указания на появление воспалительных симптомов после перенесенной травмы, ранения или инъекции. Для выявления фоновых заболеваний по показаниям привлекают терапевта и других специалистов. План обследования включает следующие диагностические процедуры:
- Объективный осмотр. Поверхностно расположенный абсцесс мягких тканей легко выявляется при осмотре пораженной области. Определяется локальная резкая болезненность, отек, гиперемия и гипертермия, в ряде случаев выявляется флюктуация.
- Дополнительные исследования. Глубокие абсцессы требуют назначения УЗИ мягких тканей и диагностической пункции. Полученный материал подвергают бактериологическому исследованию для определения чувствительности гноеродной микрофлоры к антибиотикам. При подозрении на «холодный» абсцесс производят рентгенологическое обследование пораженной области и ПЦР-диагностику туберкулеза.

Лечение абсцесса мягких тканей
Основной метод лечения – оперативный. Тактика определяется локализацией, объемом и стадией гнойного процесса, наличием или отсутствием осложнений. При небольших поверхностных абсцессах возможно амбулаторное наблюдение. Госпитализация необходима при рецидивировании, наличии осложнений и тяжелых фоновых заболеваний, выявлении анаэробной инфекции, высоком риске распространения гнойного воспаления при расположении абсцесса на лице, вблизи крупных сосудов и нервов.
Консервативная терапия
В начальной стадии рекомендованы консервативные мероприятия: противовоспалительные средства и УВЧ. В последующем медикаментозную терапию применяют в дополнение к хирургическому лечению. Назначают антибиотики широкого спектра действия, после получения результатов бакисследования схему корректируют с учетом чувствительности возбудителя. При генерализации инфекции необходимо проведение массивной антибактериальной терапии, дезинтоксикационных, инфузионных и симптоматических лечебных мероприятий.
Хирургическое лечение
Сформировавшийся абсцесс мягких тканей подлежит обязательному оперативному лечению. Вскрытие и дренирование обычно проводится хирургом в амбулаторной операционной. В хирургии в настоящее время применяется открытое и закрытое оперативное лечение абсцесса. Закрытое вмешательство производится через небольшой разрез, включает кюретаж стенок и аспирацию содержимого абсцесса, использование двупросветной трубки для дренирования, активную аспирацию и промывание полости после операции.
Открытый способ лечения предусматривает опорожнение и промывание абсцесса антисептиком после его широкого рассечения, дренирование при помощи широких полосок, ежедневный послеоперационный туалет полости абсцесса и перевязки. Швы не накладывают. После санации очага и формирования грануляций применяют мазевые повязки. Рана заживает вторичным натяжением.
Прогноз и профилактика
При своевременном адекватном лечении прогноз благоприятный. Позднее обращение за медицинской помощью может стать причиной развития опасных осложнений. Предупреждение образования абсцесса заключается в соблюдении правил асептики и техники выполнения инъекций, применении только одноразовых шприцев и игл, своевременном лечении гнойных процессов различной локализации, повышении неспецифической резистентности организма, адекватной тщательной первичной обработке ран при травматических повреждениях.
Гематома мягких тканей – это полость, образовавшаяся в результате травмы и заполненная кровью или сгустками. Возникает при излитии крови в ткани из поврежденного сосуда. Представляет собой плотное или флуктуирующее опухолевидное образование, болезненное при пальпации, сопровождающееся отеком и изменением цвета кожи. При глубоком расположении проявляется нарушением формы и локальным увеличением объема пораженного участка. Патология диагностируется на основании жалоб, данных анамнеза и внешнего осмотра. В сомнительных случаях назначается ультрасонография. Лечение – местные консервативные мероприятия, в тяжелых случаях показано вскрытие, дренирование.
МКБ-10


Общие сведения
Гематома мягких тканей – распространенное патологическое состояние в современной травматологии. Может выявляться в области конечностей, лица или туловища, быть небольшой или обширной, располагаться подкожно, внутримышечно, подфасциально, под слизистой оболочкой. Мелкие поверхностные гематомы чаще обнаруживаются в области пальцев рук, обширные скопления крови – в зоне нижних конечностей (голени и бедра). Небольшие образования нередко рассасываются самостоятельно. При попадании инфекции наблюдается нагноение. Патология диагностируется у всех групп населения, отмечается некоторое преобладание людей с высоким уровнем физической активности (детей, молодых мужчин).
Причины
Гематомы могут обнаруживаться при любых видах травматических повреждений (автодорожных, производственных, падениях с высоты и пр.), но наиболее распространенной причиной их образования является бытовая травма. Патология обычно возникает после прямого удара при ушибе, может формироваться вследствие интенсивного сдавления, разрыва сосуда при переломах, вывихах и других повреждениях. Предрасполагающими факторами, увеличивающими вероятность развития данного состояния, являются заболевания, сопровождающиеся нарушениями со стороны свертывающей системы крови и повышенной хрупкостью сосудистой стенки.
Патогенез
В основе механизма формирования гематомы мягких тканей лежит разрыв кровеносного сосуда без наличия раны, реже – при небольшой ране (обычно колотой). Интенсивное локальное травматическое воздействие при ушибе, повреждение костным отломком, резкое противоестественное смещение одних анатомических структур относительно других при переломе или вывихе становится причиной нарушения целостности сосудистой стенки. Кровь под давлением вытекает и «раздвигает» ткани, формируя полость.
Часть крови пропитывает ткани, поэтому в дальнейшем наблюдаются цикличные изменения цвета кожных покровов, обусловленные распадом эритроцитов с образованием гематоидина и гематосидерина. Вначале место повреждения становится багровым или багрово-синюшным, позже приобретает зеленоватый, а затем желтоватый оттенок. При глубоких гематомах цвет кожи может оставаться неизмененным.
В последующем гематома либо рассасывается, либо длительно сохраняется, претерпевая ряд последовательных изменений, завершающихся рубцеванием. При вскрытии свежих образований кровь алая, вязкая, густая, иногда желеобразная, что объясняется активностью факторов свертывания. Позже в полости обнаруживаются либо старые сгустки, либо темная жидкая лизированная кровь. При опорожнении застарелых гематом сгустки могут быть твердыми, образовывать цельную массу, плохо отделяться от окружающих тканей, что связано с начавшимся процессом рубцевания и перерождения в фиброзную ткань. Инфицированные полости заполнены серозным или гнойным содержимым.
Классификация
Систематизация осуществляется по нескольким признакам. Целью деления на группы является оценка тяжести патологии, выбор лечебной тактики, определение необходимости проведения хирургического вмешательства и наиболее вероятного прогноза. В клинической практике различают следующие виды гематом:
- По локализации. Гематомы могут быть расположены под кожей, в подслизистом слое, под фасцией, в толще мышечной ткани. Наиболее крупные полости локализуются внутри мышц или подфасциально (между мышцей и фасцией), что обусловлено богатым кровоснабжением и эластичностью скелетной мускулатуры.
- По состоянию сосуда. Пульсирующие гематомы формируются при повреждении сосуда большого калибра, отличаются отсутствием тромба в зоне повреждения, возможностью свободного движения крови из полости образования в полость сосуда и обратно. Непульсирующие гематомы обнаруживаются при нарушении целостности мелких и средних сосудов, дефект стенки которых быстро закрывается тромбом.
- По состоянию излившейся крови. Несвернувшиеся (свежие) гематомы выявляются в первые часы или дни после травмы, свернувшиеся – спустя несколько суток, лизированные (заполненные старой кровью, неспособной к свертыванию) – через несколько недель. Указанные сроки могут колебаться в зависимости от активности факторов свертывания, размера образования и иных обстоятельств. При проникновении инфекции наблюдается инфицирование, позже – нагноение.
- По отношению к тканям. При развитии диффузных гематом процесс пропитывания тканей кровью преобладает над процессом их «раздвигания», полость небольшая или отсутствует. При формировании ограниченных образований ткани пропитаны незначительно, основная масса излившейся крови находится в полости. Осумкованные гематомы определяются в отдаленные сроки, характеризуются наличием слоя плотной соединительной ткани, отделяющей полость от окружающих структур.
- По степени тяжести. Легкие гематомы возникают примерно через сутки после травматического эксцесса, чаще рассасываются самостоятельно. Образования средней тяжести формируются в течение 3-5 часов, требуют проведения консервативных или оперативных мероприятий. Тяжелые повреждения диагностируются через 1-2 часа после травмы, являются показанием для вскрытия и дренирования.

КТ ОГК. Гиперденсное скопление крови в толще мышечного массива грудной стенки справа, окруженное зоной отека.
Симптомы
Первыми проявлениями патологии становятся боль и местный отек. Характерным отличием гематомы от других травм мягких тканей на ранней стадии является более выраженная ограниченность припухлости, отсутствие постепенного перехода от отечных структур к неизмененным. В последующие часы отек начинает распространяться. Болезненность усиливается, движения ограничиваются из-за боли. Пациенты предъявляют жалобы на ощущение давления или напряжения в пораженной зоне. При поверхностном расположении гематомы кожа становится синюшно-багровой. При глубокой локализации полости может выявляться локальная гиперемия кожных покровов, иногда цвет кожи не изменяется.
При пальпации на начальном этапе флуктуация обычно отсутствует, определяется уплотнение и резкая болезненность. После формирования ограниченной полости, содержащей жидкую кровь, выявляется положительный симптом зыбления. Вначале пораженная область при ощупывании напряженная, после спадания отека плотность тканей может снижаться. При благоприятном течении припухлость постепенно уменьшается в размере и исчезает, при неблагоприятном – сохраняется в течение длительного времени, вызывает болезненность при движениях.
Осложнения
Основным возможным негативным последствием гематомы мягких тканей является ее нагноение с образованием абсцесса. Осложнение чаще обнаруживается при сопутствующих повреждениях кожных покровов. При попадании инфекционных агентов в полость образования болевой синдром усиливается, отмечается локальная гиперемия и гипертермия, присоединяются симптомы общей интоксикации. В отдельных случаях возможно распространение гнойного процесса с формированием флегмоны или развитием сепсиса.
Диагностика
Диагностика осуществляется врачом-травматологом. При отсутствии признаков поражения костей и суставов дополнительные исследования обычно не требуются, диагноз выставляется с учетом данных анамнеза (наличие свежей травмы с характерным механизмом), жалоб больного и результатов физикального обследования. При глубоко расположенных гематомах для оценки тяжести повреждения и дифференцировки с ушибом может назначаться УЗИ мягких тканей. При сопутствующем поражении твердых структур выполняется рентгенография соответствующего сегмента. Кроме ушиба дифференциальную диагностику иногда приходится проводить с переломами, надрывами связок и мышц, реже – с синдромом позиционного сдавления, острым миозитом, ишемией при тромбозе сосуда мелкого или среднего калибра и некоторыми другими состояниями, сопровождающимися плотным локальным отеком.

Лечение гематомы мягких тканей
Лечение обычно осуществляется амбулаторно, тактика определяется тяжестью процесса и временем с момента травмы. При свежих повреждениях конечности придают возвышенное положение, прикладывают холод (грелку с холодной водой, пакеты со льдом, завернутые в полотенце), накладывают давящую повязку для уменьшения кровотечения. После организации небольших образований назначают УВЧ, применяют теплые грелки для ускорения рассасывания. Небольшие поверхностно расположенные гематомы вскрывают в условиях травмпункта. При крупных и глубоких полостях, появлении признаков инфицирования показана госпитализация в травматологическое отделение, вскрытие и дренирование на фоне антибиотикотерапии. При неинфицированных гематомах после вскрытия рекомендовано тугое бинтование для устранения полости и ускорения заживления.
Прогноз и профилактика
Прогноз обычно благоприятный. Большинство гематом рассасывается самостоятельно в течение 2-3 недель. Средний срок нетрудоспособности после вскрытия полости составляет около 2 недель, исходом становится полное выздоровление. При отсутствии лечебных мероприятий возможно образование массива фиброзной ткани (рубца) с формированием внешнего дефекта. При наличии инфекции сроки лечения и прогноз могут колебаться, зависят от тяжести процесса. Профилактика включает предотвращение травм и раннее обращение за медицинской помощью при получении повреждений.
Читайте также:

