Если у ребенка выступила сыпь по телу что может быть
Обновлено: 25.04.2024
Что такое клубничный язык и синдром нашлепанных щек? Почему корь называют первой болезнью, а скарлатину – второй? Почему банальная розеола так пугает родителей? В честь Дня защиты детей говорим про детские инфекции.
Любой студент-медик знает про шесть первичных экзантем. Это инфекционные болезни с похожими проявлениями: они всегда начинаются с лихорадки и сопровождаются кожными высыпаниями, которые и называются иначе экзантемами. Болеют ими в основном дети – обычно легко, но некоторые инфекции из этого списка могут быть опасными, а другие хоть и безобидны, однако часто заставляют родителей понервничать. Вот эта знаменитая классическая шестерка.
Первая: корь
Корь, с которой практикующие педиатры долгое время не сталкивались, сейчас у всех на слуху – вспышка первой болезни распространилась на полтора десятка европейских стран, растет заболеваемость и в России. Корь не такое легкое заболевание, как принято считать. Болеть ею неприятно даже в детском возрасте, а взрослые из-за особенностей работы иммунной системы переносят ее тяжело. Кроме того, она опасна осложнениями, которые могут развиться у любого: коревой пневмонией, гнойным отитом, стенозом гортани, бронхитом, поражениями почек, печени и головного мозга. Последствием кори могут быть глухота или слепота, от нее до сих пор умирают.
Типичный симптом: пятна Бельского – Филатов – Коплика – похожая на манную крупу белая сыпь, окруженная красной каймой. Они появляются на слизистой щек примерно за сутки до коревой сыпи.
Профилактика и лечение: лекарств от кори нет, самая надежная профилактика заражения – двукратная вакцинация.
Вторая: скарлатина
О существовании этой болезни знали все советские школьники – из мрачной поэмы Эдуарда Багрицкого «Смерть пионерки», героиня которой умирала в больнице. В 30-е годы прошлого века, когда было написано это произведение, скарлатина была одной из самых тяжелых детских инфекций. В наше время она протекает несравнимо легче – специалисты связывают это как с улучшением качества жизни детей, так и с доступностью антибиотиков.
Скарлатину вызывает гемолитический стрептококк группы А. Она похожа на ангину, но проявляется не только высокой температурой, общим недомоганием и болью в горле, но и мелкой сыпью, которая обычно через сутки после начала болезни выступает на щеках, на сгибах рук и ног, под мышками, по бокам тела. Скарлатина – очень заразная болезнь, по санитарным нормам она подлежит контролю: поставив такой диагноз, врач должен сообщить в орган эпидемического надзора. После выздоровления устанавливается карантин до 12 дней.
Типичный симптом:клубничный язык – поверхность языка алого цвета, усеяна белыми точками.
Профилактика и лечение:гемолитический стрептококк передается воздушно-капельным путем, риск заражения снижает личная гигиена — мытье рук, влажная уборка и пр. Лечат скарлатину антибиотиками.
Третья: краснуха
Учитывая высокую заразность краснухи и тот факт, что выделять вирус больной начинает задолго до появления первых симптомов, заболеть ею легко, если нет прививки. Часто краснуха протекает очень легко, порой только с сыпью, а то и вообще бессимптомно. Иногда, когда высыпаний нет, ее принимают за легкое ОРВИ. При этом больной все равно заразен.
Главную опасность краснуха представляет для беременных женщин: заражение во время беременности может привести к прерыванию или тяжелым патологиям у плода. Риск тем выше, чем меньше срок беременности, именно поэтому анализ крови на антитела к краснухе и, если он отрицательный, последующая прививка, входят в план подготовки к зачатию. Детей от краснухи прививают одновременно с корью – в 12 месяцев и 6 лет.
Типичный симптом: увеличение шейных лимфоузлов перед появлением сыпи, красные точки на небе – так называемые пятна Форксгеймера. Сама сыпь на ощупь гладкая, похожа на капли краски. Она выступает сначала на лице и за ушами, потом на остальных участках кожи.
Профилактика и лечение: от краснухи есть вакцина, а специфического лечения нет.
Четвертая: мононуклеоз
Раньше четвертой была болезнь Филатова-Дьюкса – скарлатинозная краснуха. Ее описывали как легкую форму скарлатины – с невысокой температурой, увеличением лимфоузлов и похожей сыпью, которая проходила сама и не давала осложнений. Впоследствии она перестала считаться самостоятельным заболеванием.
Сейчас четвертой болезнью называют инфекционный мононуклеоз, хотя сыпью он сопровождается далеко не всегда. Симптомы этого заболевания, вызванного вирусом Эпштейна-Барр, очень разнообразны – обычно оно проявляется лихорадкой, болью в горле, увеличением печени, общим недомоганием, но могут возникать и боли в суставах, головные боли, герпес на коже и пр. Сыпь при мононуклеозе похожа на красные пятна неправильной формы и возникает примерно в 25 процентах случаев. Есть еще один вид сыпи, характерный для этой болезни: в том случае, если больной принимает антибиотики, назначенные по ошибке или «на всякий случай», может развиваться так называемая ампициллиновая сыпь. Она, в отличие от обычной, не связанной с антибиотиками, может зудеть – в том числе по ночам, причиняя сильный дискомфорт.
Типичные симптомы: длительная лихорадка, воспаление миндалин, значительное увеличение лимфоузлов, ампициллиновая сыпь.
Профилактика и лечение:личная гигиена – вирус Эпштейна-Барра очень распространен и легко передается воздушно-капельным путем и при бытовом контакте (мононуклеоз еще называют болезнью поцелуев). Лечат заболевание противовирусными и симптоматическими препаратами.
Пятая: инфекционная эритема
Пятая болезнь, парвовирусная инфекция, болезнь пощечины — все это инфекционная эритема, очень распространенная среди детей. Начинается она с лихорадки, головной боли и насморка, но от ОРЗ отличается высыпаниями на щеках, а потом и на теле. Сыпь медленно проходит, иногда зудит, становится ярче, например, на жаре. Пятая болезнь, которую вызывает парвовирус B19, протекает легко и без последствий. Однако есть две категории людей, для которых эта инфекция может быть опасна – беременные, особенно на ранних сроках, и больные анемией, в частности серповидноклеточной. Им при заражении парвовирусом нужно обратиться к врачу.
Типичный симптом:у детей – синдром нашлепанных щек (ярко-красная кожа на щеках), у взрослых – боль в суставах. Сыпь на теле похожа на кружева.
Профилактика и лечение:личная гигиена, лечение обычно не требуется.
Шестая: розеола
Эта болезнь очень пугает родителей, а врачи не всегда ее узнают, что приводит к ненужному назначению антибиотиков. У ребенка внезапно поднимается высокая температура, которая плохо поддается снижению с помощью жаропонижающих средств. Никаких других симптомов нет — ни кашля, ни насморка, ни каких-либо болей.
На самом деле в розеоле нет ничего опасного. Она развивается, когда ребенок заражается вирусом герпеса 6 типа. Происходит это настолько часто, что до 5 лет розеолой успевают переболеть практически все дети. Перенести ее можно только один раз в жизни.
Типичный симптом: ровно через 3 суток температура резко нормализуется (отсюда другое название розеолы – детская трехдневная лихорадка) и еще через сутки появляется сыпь.
Профилактика и лечение: не требуются — розеола не опасна и проходит самостоятельно.
Как узнать скарлатину и почему «звездочки» на коже — это тревожно
Конечно, этими шестью болезнями список инфекций, которые могут сопровождаться высыпаниями, не исчерпывается. Он довольно большой – это и ветрянка, и энтеровирусная инфекция, и иерсиниоз, и опоясывающий лишай, и многие другие. К сожалению, среди таких инфекций есть и очень опасные, при которых промедление может привести к тяжелым последствиям и гибели человека. Как не пропустить подобные ситуации, на что обращать особое внимание, когда сыпь – тревожный симптом, в каких случаях нужны лабораторные исследования рассказывает врач-педиатр Елена Никифорова, медицинский эксперт лаборатории персонифицированной медицины ЛабКвест.
В каких случаях нужно сдавать анализы?
– Как правило эти заболевания диагностируются клинически, потому что есть типичная картина болезни. Это касается кори, краснухи, розеолы, инфекционной эритемы, при которых сыпь появляется в определенный момент и поэтапно. При кори диагноз в дальнейшем подтверждается в инфекционном отделении – эту болезнь не лечат на дому. При краснухе врач может назначить общие анализы крови и мочи, если есть подозрения, что присоединилась бактериальная инфекция.
При скарлатине диагностикой является тест на стрептококк группы А. Есть домашние тесты, которые помогают на месте дифференцировать возбудителя, в лаборатории берется мазок из зева. Сдать анализ нужно оперативно, при первых симптомах, до начала лечения и даже использования симптоматических средств – спрея для горла, таблеток для рассасывания и пр. Если результат положительный, а у ребенка температура, красное горло, налеты на миндалинах, назначается антибиотик.
Сейчас массово назначают анализ крови на антитела к вирусу Эпштейна-Барр, который вызывает мононуклеоз. И зачастую лечение назначается даже в том случае, если выявляются антитела типа IgG, которые говорят о перенесенной ранее инфекции и сформировавшемся иммунитете. Мононуклеоз же лечится только в острый период – определить это можно с помощью исследования крови на антитела типа М (IgM).
Когда лихорадка и сыпь – повод вызвать скорую помощь?
– Есть принцип, которого придерживаются врачи и который стоит взять на заметку родителям: любая лихорадка и сыпь – повод сразу же вызвать скорую помощь. В первую очередь это нужно, чтобы диагностировать менингококцемию. Менингококковая инфекция поражает оболочки головного мозга. Очень редко это происходит молниеносно, при менингите есть хотя бы сутки, чтобы диагностировать это заболевание и начать его лечить. Менингококцемия развивается, когда инфекция начинает поражать стенки сосудов, она активно размножается, происходит выброс токсина в крови, развивается сепсис. Это молниеносное заболевание, при котором ребенок может погибнуть буквально за считанные часы. Сыпь в таком случае специфическая – она напоминает геморрагические «звездочки». Если у ребенка повышена температура тела, а на коже есть хотя бы один-два таких элемента, это повод немедленно вызвать скорую помощь или самостоятельно везти его в инфекционное отделение ближайшей больницы.
Геморрагическая сыпь может появиться и при таком заболевании, как идиопатическая тромбоцитопения. Это аутоиммунная болезнь, которое может развиться на фоне любого инфекционного процесса. У больного падает уровень тромбоцитов в крови и может появиться характерная сыпь – обычно на ногах, на животе. Идиопатическая тромбоцитопения может быть жизнеугрожающей, поэтому при обнаружении на коже пурпурной сыпи, пятен, мелких синяков нужно обратиться к врачу.
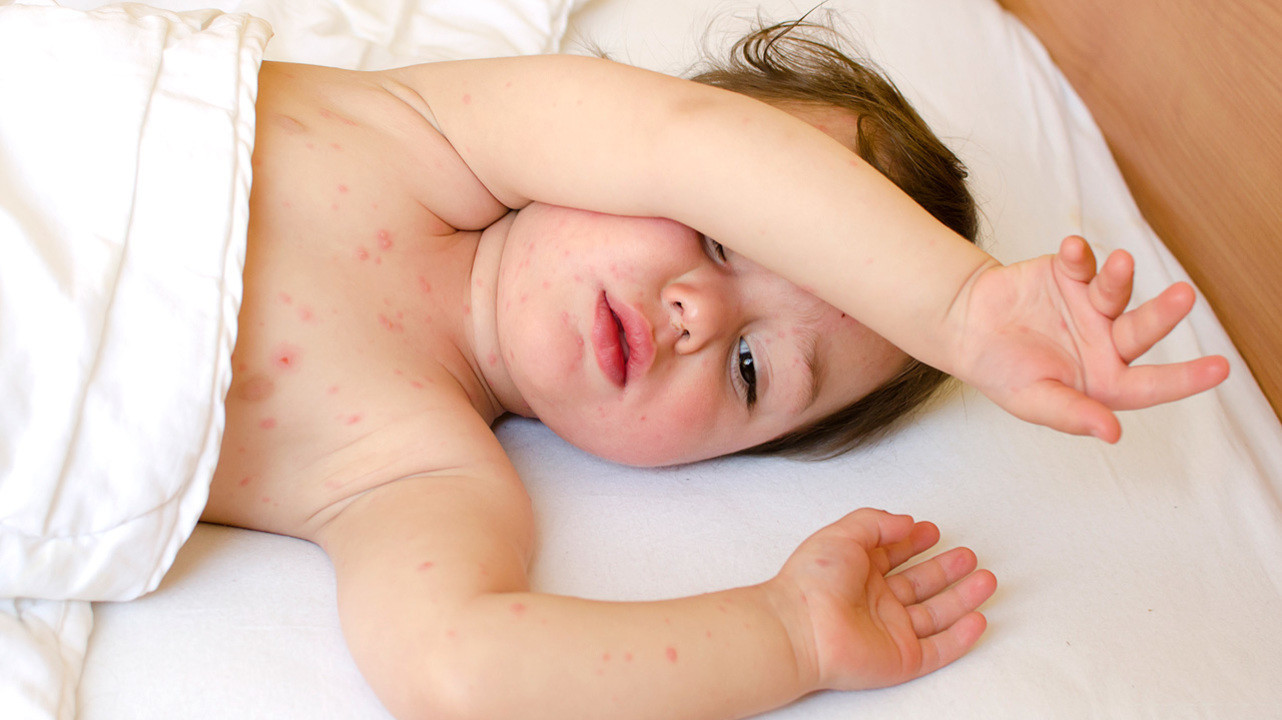
Многие родители сталкиваются с тем, что у их маленьких детей появляется сыпь на разных участках тела, которая может идти вслед за высокой температурой. Такое встречается и у взрослых, причем обычно, такое явление не вызывает сильного беспокойства — оно быстро проходит и не несет каких либо последствий. Однако отсутствие внимательного наблюдения и отсутствие своевременного оказания медицинской помощи может привести к ряду осложнений, влияющих на здоровье человека.
Сыпь, сопровождающаяся температурой, может возникнуть по нескольким причинам. Некоторые лекарственные препараты и аллергические реакции могут спровоцировать это явление как у взрослых, так и у детей.
Наиболее распространенной причиной сыпи с температурой – ряд вирусных инфекций. Дети до двух лет наиболее подвержены таким заболеваниям. Их иммунная система еще не функционирует в полной мере и может остро реагировать на внешних возбудителей. У взрослых подобная клиническая картина наблюдается реже, и в основном как осложнение другого заболевания или из-за ряда внешних факторов.
Несмотря на то, что некоторые из этих инфекций могут привести к ряду негативных последствий, большинство из них не нуждаются в лечении, а симптомы исчезают самостоятельно.
Важно: В некоторых случаях, сыпь может возникнуть уже после того, как температура тела начала приходить в норму. Это является своеобразным признаком эффективной борьбы организма с инфекцией. Однако некоторые пациенты могут начать паниковать, полагая что их состояние усугубляется.
Помимо лихорадки и сыпи, у пациента могут наблюдаться следующие общие симптомы:
- Быстрая утомляемость;
- Озноб;
- Сильный зуд и боли на пораженных участках кожи;
- Головные боли.
Сама сыпь, в зависимости от вида инфекции, может выглядеть как обычные красные пятна, так и в виде шишек или папул с жидкостью внутри. Локализация сыпи также зависит от типа инфекции, что позволяет сузить круг заболеваний при диагностике.
Следует помнить, что вирусные заболевания передаются воздушно-капельным путем при разговоре, кашле или чихании. Человек может распространять болезнь уже за несколько дней до того как появиться сыпь. При этом контакт с пораженным участком кожи пациента не вызывает заражения.
Несмотря на то, что подхватить вирусное заболевание может любой человек, дети уязвимы к ним в большей степени. Самые распространенные инфекции, которые вызывают лихорадку, сопровождающуюся сыпью, поражают преимущественно детей до 5 лет.
Розеола
Один из самых распространенных видов заболевания, при котором наблюдается сыпь с температурой. Вызывается вирусом герпеса 6-го типа. Поражает детей в возрасте от 6 месяцев до 2 лет. Взрослые подвержены данному заболеванию значительно реже.
Розеола не нуждается в активном лечении, потому что болезнь не опасна для здоровья ребенка и проходит за 7-10 дней как обычная простуда. В данном случае сыпь возникает после лихорадки и представлена плоскими или выпуклыми розовыми пятнами. Они начинают развиваться на животе, постепенно переходят на руки и лицо.
Инкубационный период составляет 5 - 15 дней, после которого начинают проявляться симптомы:
- Диарея;
- Боль в горле и легкий кашель;
- Раздражительность;
- Плохой аппетит;
- Опухшие гланды.
Ветрянка
Ветрянку вызывает вирус ветряной оспы. Обычно её считают детской болезнью (хотя если заболеть ей в старшем возрасте, то она может стать значительно опаснее). Переболев ветрянкой 1 раз, человек приобретает к ней иммунитет на всю жизнь.
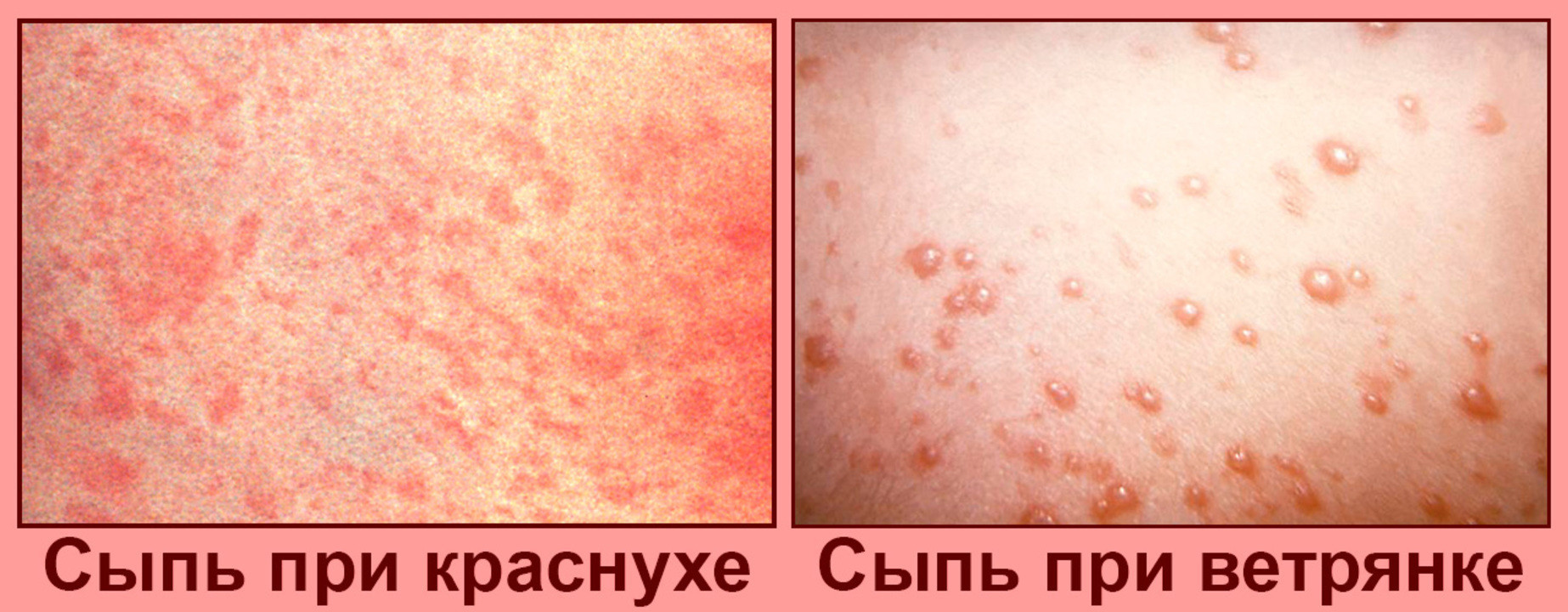
Рисунок 1. Сыпь при краснухе и при ветрянке. Источник: PHIL CDC
Инкубационный период от 7 до 21 дня, после которого появляется сыпь: красные или розовые шишки, которые в течении 14 дней покрываются коркой и исчезают. Сыпь сопровождается головными болями и лихорадкой.
Лечение ограничивается мазями местного применения и изоляцией больного от окружающих. Также рекомендуются теплые ванны.
Ветрянка наиболее опасна для беременных. Возрастает риск рождения детей со следующими отклонениями:
- Проблемы с интеллектуальным развитием;
- Патологии глаз;
- Физическая недоразвитость (малый рост).
Краснуха
Заболевание, которое обычно поражает детей от 5 до 9 лет. Помимо температуры и сыпи наблюдается увеличение лимфатических узлов. Краснуха представляет собой легкую инфекцию, которая проходит в течение одной недели даже без лечения.
Сыпь представляет собой розовые или красные пятна, которые возникают на лице, постепенно распространяясь на другие части тела.
Данное заболевание может представлять опасность для беременных, так как это может привести к хронической краснухе плода, что повышает вероятность выкидыша или физических отклонений после рождения малыша.
Мононуклкоз
Мононуклеозу подвержены все возрастные группы, но наиболее он распространен у подростков. Распространяется через слюну, поэтому его еще иногда называют болезнью поцелуев.
Инкубационный период длится в течении 4-6 недель, после чего проявляются такие симптомы:
- Головная боль;
- Быстрая утомляемость;
- Сыпь, в виде розовых и пурпурных бляшек или дисков на коже или во рту;
- Воспаление миндалин;
- Повышенная потливость.
Симптомы наблюдаются от 1 до 2 месяцев и их иногда сложно отличить от симптомов гриппа.
Болезнь может протекать незаметно без вреда для организма, но в редких случаях может вызвать осложнения:
- Ангина;
- Тонзиллит;
- Анемия;
- Менингит.
Вирусные заболевания, которые опасны для здоровья взрослого человека

Источник: Polina Tankilevitch: Pexels
Существует ряд вирусных заболеваний, которые могут вызвать сыпь с лихорадкой и у взрослого человека. Эти болезни не распространены в России, но ими можно заразиться во время отпуска в тропических и жарких странах.
Вирус Зика. Заболевание распространено в Центральной и Южной Америке. Передается через укусы насекомых, переливании крови и половом акте. Симптомы представляют собой сыпь в виде розовых плоских пятен или гноящихся бугорков. Часто болезнь проходит бессимптомно.
Сама сыпь не опасна для здоровья, но заболевание может вызвать ряд осложнений, особенно у беременных женщин:
- Увеличивается вероятность рождения детей с микроцефалией (маленькой головой или головным мозгом);
- Менингит;
- Менингоэнцефалит;
Синдром Гийена-Барре — аутоиммунного заболевания способного привести к параличу.
Лихорадка Западного Нила. Вирус передается человеку от птиц через укус насекомых. Симптомы развиваются редко, однако они могут привести к серьезным последствиям:
- Потеря зрения;
- Паралич;
- Судороги;
- Кома.
Заболеванию наиболее подвержены люди пожилого возраста (от 60 лет).
Лихорадка денге. Также распространяется преимущественно через укусы насекомых. Симптомы схожи с симптомами гриппа и длятся около 10 дней.
У небольшого процента заболевших может развиться более тяжелая форма заболевания – геморрагическая лихорадка денге. В таком случае у пациента могут наблюдаться такие признаки:
- Кровотечение из носа и десен;
- Нарушение кровообращения и повреждение сосудов;
- Увеличение печени.
Эти симптомы могут привести к шоковому синдрому денге, который может привести к смерти.
Когда обращаться за врачебной помощью
Многие вирусные заболевания не несут серьезной опасности для организма. Болезнь протекает гладко и проходит без особых осложнений в течении 7-14 дней. Несмотря на это, такие заболевания могут с трудом поддаваться лечению. Некоторые вирусные заболевания полностью резистентны к антибиотикам и требуют особого подхода и наблюдения специалистов.
Симптомы, при которых необходимо обратиться за врачебной помощью:
- Сыпь не проходит долгое время (более 10 дней) и не наблюдается признаков улучшения;
- Температура выше 39 градусов;
- Вместо пятен начинают образовываться пузырьки c жидкостью;
- Сыпь распространяется очень быстро по всему телу;
- Сыпь вызывает явно выраженные болевые ощущения;
- Пораженные части тела опухают.
Особое внимание следует уделять и общему состоянию пациента. Плохой аппетит, быстрая утомляемость и постоянная слабость, при которой больной не может выполнять повседневные действия, говорят о необходимости консультации с лечащим врачом.
Беременным женщинам следует внимательно относится к таким симптомам, потому что вирусные заболевания могут негативно повлиять на здоровье ребенка.
Важно: При появлении симптомов вирусных заболеваний во время посещения тропических районов или после возвращения из них, необходимо немедленно обратиться за медицинской помощью. Такие заболевания могут быть крайне опасны для здоровья человека.
Диагностируются такие заболевания быстро. Врач может установить тип заболевания по характеру сыпи и другим характерным симптомам. Для подтверждения диагноза, в большинстве случаев, достаточно анализа крови.

Источник: Howcast / YouTube
При обычных условиях, во время лечении подобных вирусных заболеваний, врач назначает курс антибиотиков, в зависимости от типа заболевания.
Чтобы бы смягчить симптомы, назначают мази или кремы местного применения. Для большего эффекта, при больших площадях поражения – компрессы.
Облегчить симптомы позволяют не сложно, например можно:
- Носить свободную и мягкую одежду;
- Принимать теплые ванны;
- Соблюдать постельный режим.
Самый эффективный метод профилактики таких заболеваний — вакцинация. Обычно детям её назначают в возрасте от 12 до 15 месяцев. Повторную вакцинацию проводят в 4-6 лет.
Не следует забывать о том, что такие заболевания заразны, и поэтому важно иметь возможность изолировать пациента — или как минимум обеспечить здоровых членов семьи средствами индивидуальной защиты. При этом и заболевшим и ухаживающим важно соблюдать правила личной гигиены, чтобы снизить риск развития осложнений.
К вирусным заболеваниям, которые сопровождаются сыпью и лихорадкой, следует относится внимательно, но без излишней осторожности. В подавляющем большинстве случаев, такие болезни проходят сами, не вызывая значительного дискомфорта и вреда. Наблюдение за симптомами и общим состоянием здоровья позволят избежать редких осложнений, а постельный режим и хороший уход ускорят выздоровление.
В ноябре 2021 года мир узнал о новом штамме, которому дали название «омикрон». Всего за несколько недель омикрон вызвал невиданную волну заражений. В США, Франции, Германии и других странах Европы суточные показатели инфицирования коронавирусом бьют рекорды. Случаи заражения стремительно растут и в России. Наблюдения показывают, что омикрон, хоть и более заразен, но менее опасен для взрослых. Но у маленьких детей новый штамм может вызвать тяжелые осложнения, поэтому родителям нужно проявлять бдительность. Рассказываем, чем опасен омикрон для детей и что делать при заражении ребенка.
Омикрон — что о нем известно
Новый штамм впервые выявили в Южно-Африканской Республике. Врачи заметили нетипичный для этого региона всплеск заражений, что могло указывать на появление более заразного варианта коронавируса. После исследования генома коронавирусов, взятых у больных, были обнаружены многочисленные мутации, в том числе и в спайк-белке коронавируса¹. Эти изменения позволили коронавирусу стать более заразным. Он размножается в несколько десятков раз быстрее варианта дельта, а рост числа инфицированных сейчас в 5-6 раз превышает показатели предыдущего года².
Симптомы омикрона у детей
«Все последние исследования указывают на то, что омикрон более заразный, но менее смертоносный. Кроме того, эпидемиологи отмечают, что из-за своей заразности омикрон-штамм все больше распространяется среди детей.
При заражении омикроном происходит поражение бронхолегочного дерева, и это чрезвычайно опасно для детей, особенно до 2 лет. Развивается такое заболевание, как бронхиолит, которое сопровождается резким и быстрым нарастанием дыхательной недостаточности, падением сатурации и критическим состоянием ребенка. У детей дошкольного и школьного возраста чаще ковид протекает под маской бронхообструктивного синдрома (свистящее, шумное дыхание), приступов удушья, участия вспомогательной мускулатуры в акте дыхания, часто развивается малопродуктивный кашель. При выраженной обструкции может появиться шумный выдох, увеличение частоты дыхания, развитие дыхательной недостаточности. Как осложнение возникает пневмония.
При этом температура редко достигает критических цифр. В некоторых случаях могут отмечаться диспепсические расстройства: рвота, понос, но намного реже, чем при штамме дельта».


эксперт

Руководитель Детской клиники ЕМС, врач-педиатр
В середине января 2022 года в США суточный показатель заражений доходит до миллиона, во Франции это 200-300 тысяч. Глава Роспотребнадзора Анна Попова допускает, что из-за нового штамма коронавируса число заражений в России может достичь отметки в 100 тысяч в сутки уже в ближайшие недели³.
Предварительные наблюдения за течением болезни показывают, что омикрон менее опасен для здоровья. Несмотря на то, что в США количество инфицированных по сравнению с январем 2021 года увеличилось в 4-5 раз, количество госпитализаций выросло на 15-20%, а количество смертельных исходов снизилось в 1,5-2 раза. Естественно, большую роль в этом сыграла вакцинация, но, как показывают исследования, омикрон практически не проникает в нижние отделы дыхательной системы, чем и объясняют более легкое течение болезни.
5 фактов о лечении коронавируса, о которых нужно знать родителям
1. Результаты ПЦР-теста могут быть негативными, особенно в начале заболевания
У вашего ребенка могут быть «классические» симптомы ковида, но результат ПЦР-теста при этом может быть отрицательным. Часто ложноотрицательные результаты бывают, когда вы слишком рано сдаете анализы.
Сделайте тест через 2-4 суток после появления первых симптомов. С учетом новой волны коронавируса, все простудные симптомы воспринимайте как ковид. Свяжитесь с врачом и четко следуйте всем рекомендациям.
2. Комфортная одежда и обильное питье
3. Сбивайте температуру парацетамолом или ибупрофеном
Среди жаропонижающих для детей отдавайте предпочтение парацетамолу или ибупрофену. У разных детей эти лекарства срабатывают по-разному. Это самые безопасные для детей жаропонижающие препараты. У других таких лекарств список побочных эффектов больше.
4. Четко следуйте рекомендациям врача
Не занимайтесь самолечением, а также не отменяйте самостоятельно препараты, которых назначил врач. У ребенка могут быть и сопутствующие заболевания, нуждающиеся в специальном лечении. В таком случае иногда требуется консультация сразу нескольких врачей.
5. Вызывайте скорую помощь если:
- состояние ребенка стремительно ухудшается;
- высокая температура держится более 3-5 дней;
- температура тела 40°С и выше;
- аномальное поведение ребенка;
- затрудненное дыхание.
Болеют ли дети омикроном?
Да, омикрон настигает и детей. И как показывают статистические данные из США, по сравнению с волной заражений годичной давности, у детей динамика роста выше, чем у взрослых. Заболеваемость в январе 2022 года по сравнению с аналогичным периодом 2021 года у детей до 4-х лет выросла в 2,6 раза. Это самый большой прирост среди всех возрастных групп. Одно из объяснений такой динамики — отсутствие вакцинации среди малышей данной возрастной категории. Кроме того, маленькие дети чаще других болеют острыми респираторными заболеваниями. Еще один фактор, способствующий распространению коронавируса среди детей — это работающие школы и детские сады. Если в 2020 году почти весь мир переходил на дистанционное образование, то сейчас к таким мерам прибегают значительно реже.
Примечательно, что на такую картину по заболеваемости коронавирусом в США могут оказывать влияние также некоторые социальные и регуляторные аспекты. В частности, пожилые люди ведут себя куда осторожнее детей, и их круг общения значительно уже. Второй немаловажный фактор — порядок тестирования в ряде штатов. Так, с открытием школ детей стали регулярно тестировать (чаще, чем взрослых), а многие взрослые болеют в легкой форме и не тестируются.
Когда ребенку с ковидом нужна госпитализация?
«Основной причиной госпитализации детей при ковиде является развитие бронхиолитов и пневмоний. Мнения врачей противоречивые: одни утверждают, что у госпитализированных детей течение легче, чем при дельте. Другие отмечают развитие серьезных осложнений: дыхательной недостаточности, гипертермии, обезвоживании. Но все сходятся во мнении, что омикрон чрезвычайно заразен, чем и вызывает такое быстрое распространение. Согласно клиническим рекомендациям Минздрава, лечение ковида проводят с помощью рекомбинантных интерферонов альфа, умиферона и симптоматической терапии. При более тяжелом течении показана госпитализация».


эксперт

Руководитель Детской клиники ЕМС, врач-педиатр
Симптомы и признаки омикрона у детей
Симптомы при заражении штаммом омикрон у детей мало чем отличаются от коронавируса, вызванного другими штаммами. Однако некоторые отличия все же есть. Например, если для других штаммов инкубационный период составляет 4-5 суток, то для омикрона это всего 2-3 дня. У омикрона ускоренный жизненный цикл. Это значит, что инфицированный человек быстрее заражает других.
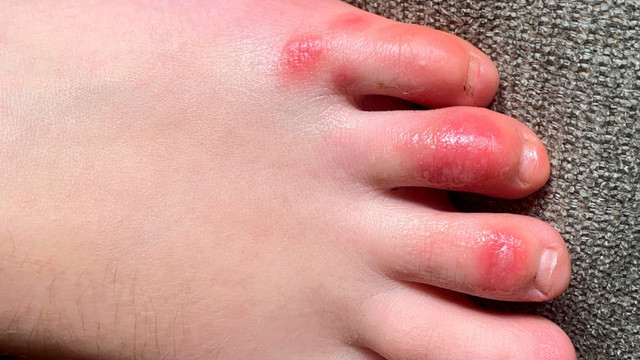
Ковидные пальцы — один из симптомов коронавируса у детей. Фото: Dr. Amy Paller, Northwestern University
К наиболее частым симптомам омикрона у детей относятся:
- боль в горле;
- кашель;
- заложенность носа;
- головная боль;
- высокая температура тела;
- боли в мышцах;
- симптомы со стороны органов пищеварения (тошнота, рвота, диарея);
- необычная сыпь (примерно у 15% детей);
- ковидные пальцы.
Поскольку штамм омикрон интенсивно размножается в верхних и средних отделах дыхательных путей, он способен вызвать воспаления в соответствующих зонах. В частности, это бронхиты, бронхиолиты средних дыхательных путей, а также круп (воспаление гортани). Родители должны внимательно следить за симптомами у своего ребенка и держать в курсе лечащего врача.
Как отличить омикрон от обычной простуды?
«Специфичных симптомов, по которым можно опознать омикрон или отличить его от других вариантов коронавируса, нет. Любое ОРВИ стоит рассматривать как потенциальный ковид».


эксперт

Руководитель Детской клиники ЕМС, врач-педиатр
Сыпь у детей при омикроне
COVID-19 и ранее у некоторых пациентов сопровождался необычной сыпью. Однако с появлением штамма омикрон частота такого симптома возросла, в том числе и среди детей.
Чаще всего это высыпания на руках, пальцах и в области рта. Точные причины таких высыпаний при коронавирусной инфекции неизвестны. Вероятно, что сыпь вызвана непосредственным поражением вируса клеток кожи, что приводит к небольшим очагами воспаления. При этом врачи подчеркивают, что практически любая инфекция может сопровождаться сыпью на коже. В этой связи в медицинских и научных кругах идут споры, считать ли сыпь отличительным признаком омикрона или нет.
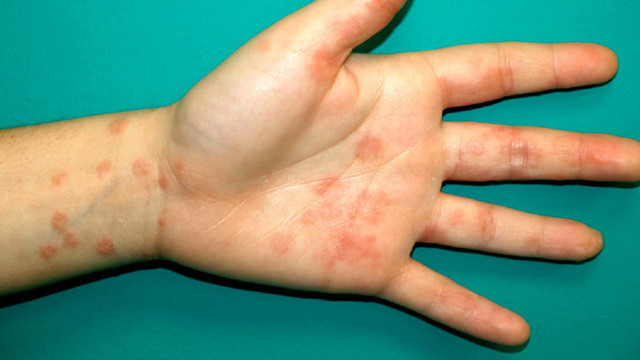
Один из вариантов ковидной сыпи у ребенка. Фото: Actas Dermosifiliogr. / ResearchGate (CC BY-NC-ND 4.0)
Как правило, сыпь при ковиде зудит, особенно в ночное время, что может стать причиной проблем со сном. Среди других кожных симптомов при ковиде также отмечают повышенную чувствительность кожи к ультрафиолетовому излучению (в частности, солнечным лучам).
5 распространенных вопросов о сыпи у ребенка при ковиде
Для родителей (и не только) отвечаем на самые распространенные вопросы о кожной сыпи при ковиде.
Как выглядит сыпь при ковиде?
- Очаговые высыпания, похожие на крапивницу. Это могут быть белые, розовые, красные или фиолетовые пятна. Чаще всего они зудят.
- Несимметричные пятна (напоминают те, что бывают после обморожения). Как правило, такой симптом держится не более двух недель.
- Очаговые высыпания в виде мелких волдырей. Могут возникать до появления других симптомов коронавируса.
- Высыпания в виде плоских или выпуклых волдырей. Часто появляются вместе с другими симптомами коронавирусной инфекции.
- Появление на коже сосудистой сетки. В очень редких случаях высыпание протекает в виде некроза (отмирание тканей).
Где чаще всего появляется сыпь?
Как правило, это руки (чаще пальцы рук). Также сыпь может появиться в области рта и на других участках тела.
Какова причина кожной сыпи? Указывает ли она на проблему со здоровьем?
Причина кожной сыпи при коронавирусе пока неизвестна. У ученых несколько теорий на этот счет. Наиболее реалистичные две — непосредственно поражение кожи или же специфическая реакция иммунной системы.
О наличии каких-либо других проблем со здоровьем у пациентов с кожной сыпью при ковиде ничего неизвестно. Однако если подтвердится теория о специфической реакции иммунной системы, то таким пациентам может быть рекомендована консультация врача-аллерголога или иммунолога.
У меня кожная сыпь, но тест негативный. Что это значит?
Если у вас или вашего ребенка на фоне кожной сыпи отрицательный тест на коронавирус, то это может быть любое кожное или иммунологическое заболевание (например, аллергия). При этом нужно помнить, что результаты тестов могут быть ложноотрицательными. Если помимо сыпи у ребенка или взрослого отмечаются и другие симптомы ковида, то исключать коронавирусную инфекцию нельзя. Врач порекомендует вам сделать повторный тест.
Нужно ли как-то лечить сыпь или она пройдет самостоятельно после выздоровления?
Сыпь со временем уйдет, после выздоровления. Однако если кожные высыпания для вас мучительны (например, сильно зудят, не давая возможности уснуть), врач может порекомендовать местные противовоспалительные или противозудные препараты. Обязательно проконсультируйтесь по этому поводу со своим врачом. Важно, чтобы доктор исключил другие кожные заболевания.
Лечение омикрона у детей
Лечение при заражении штаммом омикрон такое же, как и при других вариантах коронавируса. Схема лечения подбирается индивидуально в зависимости от клинической картины заболевания. В большинстве случаев это легкая форма болезни. В таком случае ребенок остается дома. Лечение такое же, как и при других ОРВИ: обильное питье, домашний режим, прием жаропонижающих препаратов (при необходимости). Если болезнь протекает тяжело, то ребенка госпитализируют.

При коронавирусе, как и при любой другой ОРВИ, рекомендовано обильное теплое питье. Фото: kopitin / Depositphotos
Как протекает омикрон у детей и как они его переносят
Как и в случае с другими штаммами коронавируса, омикрон дети переносят легче, чем взрослые. При этом пациенты до 3-4 лет болеют тяжелее детей более старшего возраста. По данным Роспотребнадзора, омикрон наиболее опасен для детей от 2 до 5 лет.
Важно понимать, что увеличение числа госпитализаций среди детей главным образом связано со стремительным распространением штамма и отсутствием вакцинации для маленьких детей. В России одобрена вакцина для подростков «Спутник М» (с 11 до 17 лет), вакцинация детей стартовала в конце января 2022 года. В это же время начались клинические испытания вакцины против коронавируса для детей 6-11лет.
Вакцинировать ли детей?


эксперт

Руководитель Детской клиники ЕМС, врач-педиатр
Опасность омикрона для детей
Основная опасность омикрона в том, что он чрезвычайно быстро распространяется. Несмотря на то, что новый штамм менее опасен для человека (как показывают результаты предварительных исследований), высокий уровень заразности может привести к серьезным сбоям работы системы здравоохранения.
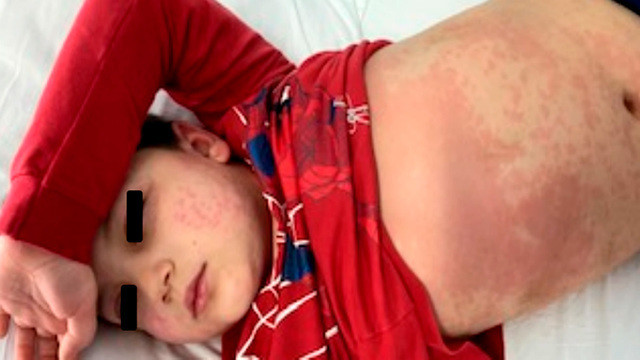
Ребенок с мультисистемным воспалительным синдромом. Это тяжелое осложнение коронавирусной инфекции. Фото: Journal of Biosciences and Medicines / ResearchGate (CC BY 4.0)
Отметим, что текущая волна пандемии привела не только к стремительному увеличению числа инфицированных среди детей, но и госпитализаций. Потребность в стационарном лечении среди взрослых в США в январе 2022 года, по сравнению с январем 2021 года, увеличилась примерно на 25%. В то время как среди детей эта цифра выросла в 4-5 раз!
Одно из объяснений учащенной госпитализации среди детей (помимо отсутствия вакцинации) связано с особенностями инфекции, вызванной штаммом омикрон. По сравнению с дельтой, омикрон хуже размножается в нижних отделах легких, но легко — в бронхах. Из-за анатомических особенностей дыхательной системы у маленьких детей часто развиваются бронхиты и их осложнения — бронхиолиты, которые могут протекать достаточно тяжело. Поскольку у детей просвет бронхов меньше, чем у взрослых, то при воспалении бронхи быстрее закупориваются, что приводит к дыхательной недостаточности. Отметим, что при заражении предыдущими штаммами коронавируса бронхиолиты почти не встречались.
Среди детей, заболевших коронавирусом, регистрируют и смертельные исходы. Как и прежде, уровень смертности среди детей крайне низок. Вероятность летального исхода увеличивается у детей с ожирением, пороками развития сердца и другими хроническими или врожденными заболеваниями.
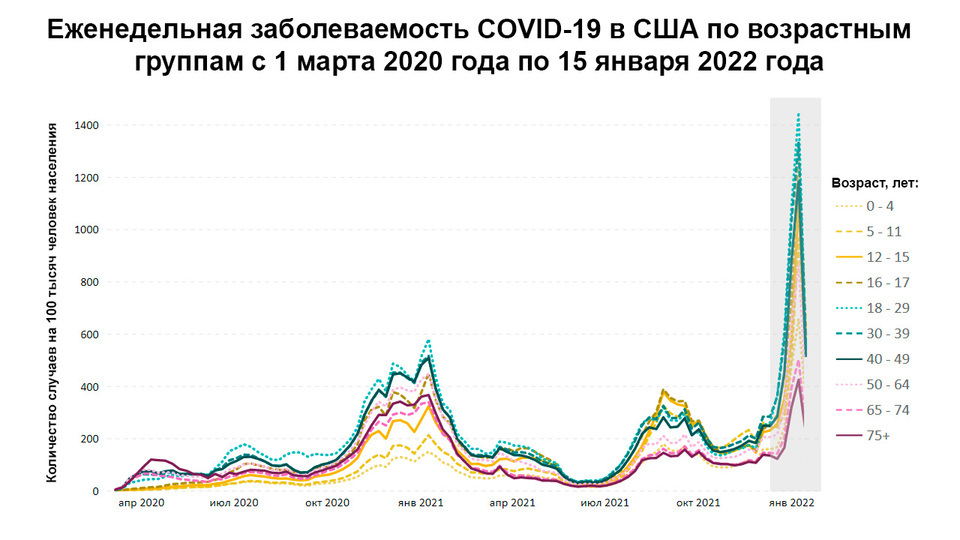
Рисунок 1. Еженедельная заболеваемость коронавирусной инфекцией в США с 1.03.20 по 15.01.22 по возрастным группам. Источник: CDC COVID Data Tracker
Случаи заболевания детей омикроном в России
Коронавирус и диабет у детей
В начале января 2022 года Центр по контролю и профилактике заболеваний США опубликовал на своей странице статью о взаимосвязи между коронавирусной инфекцией и риском развития диабета у лиц младше 18 лет⁴. Данные собирались с марта 2020 по июнь 2021 года. Результаты исследований показывают, что у детей, переболевших ковидом, вероятность развития сахарного диабета 1-го типа возрастает в 2,7 раза (или на 166%).
Причины такого осложнения коронавирусной инфекции пока неизвестны, но, как предполагают ученые, вирус, возможно, атакует и бета-клетки поджелудочной железы. Именно в них синтезируется инсулин, который необходим для утилизации глюкозы.
Такие симптомы, как учащенное мочеиспускание, жажда и беспричинная потеря веса должны насторожить родителей. Они могут указывать на сахарный диабет.
Как говорить с ребенком о коронавирусе?
Мы лечим детей по принципам доказательной медицины: выбираем только те методы диагностики и лечения, которые доказали свою эффективность. Никогда не назначим лишних обследований и лекарств!
Крапивница у детей
Крапивница — кожное заболевание аллергического происхождения, реакция на какой-либо раздражитель.
Главный симптом крапивницы у ребенка — появление сильно зудящих бледно-розовых волдырей, похожих на ожоги от крапивы.

Доктор лечит по принципам доказательной медицины.
Диагностирует и лечит атопический дерматит, себорейный дерматит, экзему, псориаз, угревую болезнь, контагиозный моллюск, бородавки, герпес, грибковые инфекции кожи и ногтей.
Дерматоскопия новообразований кожи. Наблюдение за пигментными образованиями кожи
Крапивница у детей: симптомы
Как выглядит крапивница у детей? Если на коже у ребенка появилась сильно зудящая сыпь, которая выглядит как красные выпуклые пятна, возможно, это крапивница. Высыпания при крапивнице похожи на комариные укусы или следы от прикосновений крапивы. Они могут покрыть все тело или сосредоточиться только на одном участке, например, на лице.
Обычно пятна исчезают в течение нескольких часов, появляясь уже в другом месте, и, в конце концов, проходят полностью. Иногда пятна могут шелушиться и быть бледнее к центру. Как правило, болезнь длится 3-4 дня, в редких случаях затягиваясь до 10-ти дней.
Причины крапивницы у ребенка
Причин крапивницы у детей много. Самые распространенные:
- Бактериальные инфекции, вирусные инфекции;
- Употребление каких-либо продуктов, провоцирующих болезнь (арахис, лесные орехи, кунжут, яичные белки, молоко, морепродукты);
- Реакция на лекарства;
- Укусы пчел или других насекомых;
- Воздействие на кожу: холод, жара, солнце;
- Прикосновение к некоторым видам растений;
Лечение крапивницы у детей
На приеме у дерматолога родители должны постараться вспомнить, что происходило в жизни ребенка в момент начала крапивницы. Если закономерность возникновения крапивницы обнаружена, нужно оградить ребенка от того, что провоцирует болезнь.
Доктор назначит препараты для облегчения симптомов и предотвращения крапивницы.
Одна из самых распространенных причин заболевания крапивницей у детей - непереносимость тех или иных пищевых продуктов. В таком случае важную роль в выздоровлении играет правильный рацион питания. Диета при крапивнице у детей составляется исключительно врачом.
Довольно распространенным проявлением аллергической реакции являются высыпания на коже. Вид сыпи и масштаб ее распространения по кожным покровам отличается в зависимости от причины возникновения. Аллергию на коже у ребенка может вызвать практически любое вещество, с которым он контактирует в окружающей среде или употребляет внутрь. Под воздействием аллергена сыпь может появляться на лице и шее, на руках и ногах, а также на других частях тела.
Причины аллергии на коже у ребенка
Ученые продолжают проводить исследования в отношении того, почему именно развиваются аллергические реакции. При этом они уже четко могут выделить ряд факторов, значительно повышающих риск возникновения патологии как у взрослых, так и у детей:
- предрасположенность, заложенная на генетическом уровне;
- склонность к частым респираторным заболеваниям;
- неблагоприятная экологическая обстановка того региона, где проживает ребенок;
- постоянные попытки родителей создать для своего ребенка «стерильные условия» проживания;
- ранний отказ от лактации, слишком раннее и неконтролируемое введение прикорма.
Непосредственно аллергическая реакция развивается при проникновении в детский организм аллергенов, которые выступают веществами раздражителями. Они могут попадать в организм одним из способов: пероральный (ребенок потребляет их с пищей, питьем или лекарствами), респираторный (малыш вдыхает аллергены), контактный (ребенок напрямую соприкасается с раздражителем).
У детей, которым еще не исполнился один год, развитие патологического состояния прежде всего провоцируют пищевые аллергены: коровье молоко, яйца, рыба, злаковые, овощи и оранжевые или красные фрукты.
У детей постарше и у взрослых лиц в ответе за аллергию на коже выступают другие раздражители:
- бытовые (пыль, скапливающаяся на различных предметах в доме, пылевые клещи);
- пыльцевые (пыльцевые зерна различных трав, деревьев и злаковых культур);
- животные аллергены (частицы кожного покрова, шерсть, протеины, вырабатываемые сальными или слюнными железами);
- грибковые (плесневые или дрожжевые грибы);
- бактериальные (токсины, продуцируемые золотистым стафилококком).
Уязвимость детских организмов перед воздействием аллергенов повышают: ухудшающаяся экологическая обстановка, изменение климатических условий, несбалансированное питание, злоупотребление лекарственной терапией (бесконтрольное употребление антибактериальных средств и НПВС), гиподинамия, частая подверженность стрессовым ситуациям.
Важно! В том что у ребенка формируется непереносимость определенных веществ большую роль играет наследственный фактор. В большинстве случаев склонность к атопии передается от родителей.
Симптомы
В зависимости от раздражителя, который спровоцировал появления кожной аллергии, выделяют несколько видов сыпи. Возможные экзантемы (общее название сыпей) на кожных покровах ребенка делятся на такие виды:
- пустулы — полостной элемент кожной сыпи, заполненный гноем;
- бляшки — патологические элементы с четкими краями;
- пятна (макулы) — локальное изменение цвета кожного покрова;
- везикулы — водянистые образования;
- пузыри — крупные водянистые образования, достигающие в диаметре более 0,5 см.
Если у малыша развилась пищевая аллергия, то высыпания прежде всего обнаруживаются на щеках или в периоральной области. Если ребенок столкнулся с контактной аллергией, то сыпь на кожных покровах появится там, где произошло непосредственное соприкосновение с аллергеном. Если в качестве аллергена выступают лекарственные средства, то проявления аллергии на коже будут локализованы прежде всего в области лимфатических узлов.
Кожную аллергию делят на 3 основных заболевания со своими симптомами:
- Крапивница. Для такой патологии характерно появление мелкой красной сыпи, которая сильно зудит и хорошо заметна на коже. Она не проходит на протяжении 3-24 часов. Затем сыпь исчезает и через время появляется снова на новых участках тела. Наряду с сыпью у 40% пациентов с крапивницей также появляются отеки в области лица, рук и ног. Особенно опасно, когда отечность распространяется на язык и глотку.
- Атопический дерматит (атопическая экзема). Распространенная патология, проявляющаяся преимущественно зудом, высыпаниями. Они чаще всего локализованы на лице, в области локтевых и коленных суставов. У малышей, в семейном анамнезе которых имеется склонность к аллергии, при проявлениях атопии возможно появление зудящей красной сыпи. Также могут появляться мелкие пузырьки, наполненные жидкостью, которые лопаются с образованием мокнущих участков.
- Контактный дерматит. Под воздействием раздражителя или аллергена на кожных покровах развиваются воспалительные процессы. При такой форме дерматита появляются везикулы, кожа краснеет, становится сухой, шелушится. Появляются трещины, границы которых распространяются за пределы области непосредственного контакта с раздражающим веществом.
Аллергия на коже у ребенка может развиваться спустя сутки или двое после непосредственного контакта с веществом. Проявления аллергии могут давать о себе знать на протяжении 2-4 недель. Иногда симптоматика полностью не проходит даже после получения должной терапии.
В зависимости от характера аллергена реакция организма может быть сезонной или круглогодичной. Последнюю провоцируют аллергены, постоянно присутствующие в среде обитания ребенка: домашняя пыль, плесневые грибки, обитающие в ванных комнатах, лекарства, бытовая химия и подобные им. Периоды обострения сезонной аллергии достаточно легко определяются, поскольку связаны с временем года и жизнедеятельностью растений.
Важно! Довольно часто встречается аллергическая реакция немедленного типа, которая подразумевает появление высыпаний на покровах в считанные секунды после контакта с раздражителем.
Аллергия на коже и психосоматика
Чтобы объяснить негативное влияние эмоций на общее состояние организма, ученые используют теорию стресса. Согласно ей, отдельные заболевания возникают при психологической перегрузке организма, когда резко меняется привычный уклад жизни (переезд на новое место жительства, расставание с друзьями, смерть одного из родителей или их развод).
Эмоциональный всплеск и степень тяжести патологического процесса, который развивается на его фоне, имеют прямую взаимосвязь. Под влиянием стресса серьезно нарушается работа сердечно-сосудистой, иммунной, эндокринной и нервной системы. Аллергия на коже у ребенка может быть спровоцирована следующими эмоциональными состояниями:
- сильный испуг, паника;
- угрызения совести;
- глубокая печаль;
- сексуальное возбуждение на фоне раннего полового созревания;
- ревность.
На фоне отрицательных эмоций может состояться дебют аллергической реакции или произойдет обострение аллергии.
Диагностика аллергии
Прежде чем начать лечение аллергии на коже у ребенка, выполняют диагностику на основе клинического осмотра, анамнеза, а также дополнительных обследований:
- общий и биохимический анализ крови;
- анализ крови на IgE;
- кожные аллергопробы;
- элиминационный тест.
Терапию начинают с элиминации аллергена. Также локально наносят кремы и мази с антигистаминными и глюкокортикоидными компонентами. При необходимости подключают системные средства для борьбы с аллергией.


Важно! Кожные скарификационные пробы проводят у больных старше 3 лет, поскольку у маленьких детей реактивность кожи повышенная и в большинстве случаев возможен ложноположительный результат.

Диета при аллергии
Если на коже у ребенка выявляют признаки аллергии и есть вероятность, что она была спровоцирована пищевым продуктом, то наряду с медикаментозным лечением назначается неспецифическая диета. Конечно, если конкретный пищевой продукт, вызвавший реактивность кожи известен, то диета подразумевает исключение этого продукта из рациона питания. Но чаще всего конкретный продукт неизвестен, поэтому назначается диета, исключающая из пищи все продукты, способные вызвать аллергию.
Чаще всего детям с аллергией на коже назначают диету по А.Д. Адо. Ее разработал советский патофизиолог и основоположник отечественной аллергологии. Согласно такой диете, из рациона рекомендуется исключить:
- цитрусовые (апельсины, мандарины, помело, лимоны);
- яйца и всевозможные соусы на их основе;
- орехи (арахис, фундук, миндаль);
- рыбу и рыбные продукты (в любом виде);
- птицу (курица, утка, индейка) и продукты, приготовленные из нее;
- горчицу, уксус и всевозможные специи;
- томаты, баклажаны;
- редис, редьку, хрен;
- грибы;
- цельное коровье молоко;
- сладости, содержащие какао-бобы, мед;
- кофейные напитки, какао;
- кондитерские изделия;
- клубнику, дыню, ананас, арбуз.
Такая система питания предполагает исключение из рациона питания ребенка всех потенциальных пищевых аллергенов. После стабилизации самочувствия эти специфические продукты поочередно вводят в меню. Диета по Адо помогает нейтрализовать симптомы аллергии и снизить риск их появления в дальнейшем. Также с ее помощью удается наверняка выявить конкретные пищевые аллергены.
Профилактика
Чтобы минимизировать вероятность появления на коже ребенка аллергии целесообразно придерживаться следующих профилактических мер:
- максимально долго кормить ребенка материнским молоком, на которое у малыша не может развиться аллергическая реакция;
- не спешить вводить в меню грудничка «нестабильные» продукты до тех пор, пока его иммунная система не укрепится;
- кормящая женщина должна следить за своим рационом, вводя новые продукты постепенно и контролируя реакцию организма малыша;
- если лактацию необходимо приостановить, то для грудничка важно грамотно подобрать сухую смесь;
- минимум до 5 месяцев, а лучше до 12 месяцев не давать ребенку продукты животного происхождения (мясо, мед, яйца, сливочное масло);
- до полутора лет не давать ребенку потенциальные аллергены — цитрусовые, шоколад, экзотические фрукты, клубнику, малину, помидоры, и продукты, содержащие краситель и ароматизаторы;
- регулярно делать влажную уборку в помещении, бороться с грибком;
- минимизировать контакты малыша с домашними животными.
При соблюдении таких несложных правил, ребенок будет реже соприкасаться с возможными аллергенами, а защитные силы его организма будут укреплены.
Средства при дерматите
Если аллергия на коже у ребенка проявляется в виде атопического или контактного дерматита, то наряду с элиминационной терапией полезно применять комплексные эмоленты. Хорошо себя в этом вопросе зарекомендовали серии средств «Эмолиум». Дерматологи разработали такие косметические продукты для ухода за кожей, страдающей от сухости, раздражения и зуда.
Читайте также:

