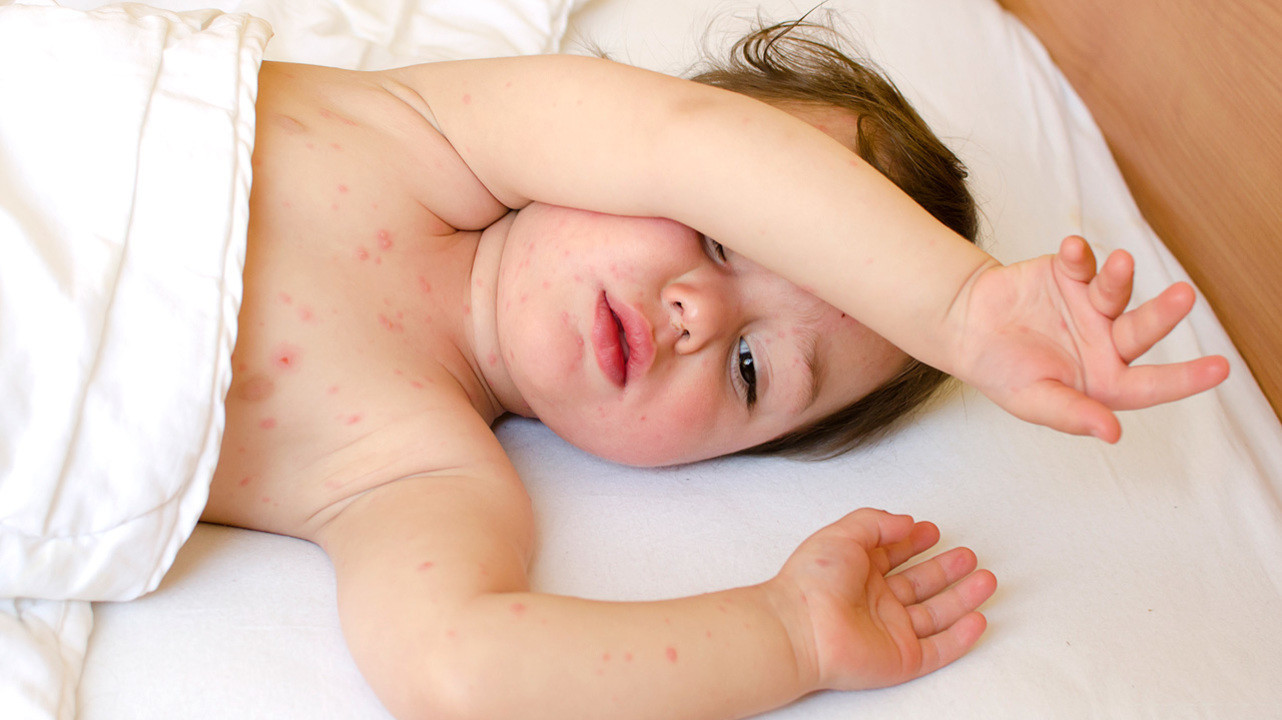
Если у ребенка на ногах появились высыпания на ногах
Обновлено: 28.04.2024
Атопический дерматит (АД, экзема) — это хроническая болезнь кожи, которая сопровождается сухостью, покраснением и зудом.
В каком возрасте проявляется атопический дерматит?
Атопический дерматит — это наиболее распространенная кожная болезнь, с которой сталкиваются детские дерматологи. У 65 % маленьких пациентов с таким диагнозом симптомы развиваются в возрасте до 1 года, у 90 % — в возрасте до 5 лет. Большинство детей к 4 годам перерастают атопический дерматит, у некоторых он проходит только в подростковом возрасте, но кожа и после остается сухой и чувствительной. В редких случаях атопический дерматит остается на всю жизнь. Родителям следует знать, как можно помочь при экземе и при необходимости облегчить состояние ребенка.
Атопический дерматит обычно встречается у детей, в семьях которых уже есть экзема или другие аллергические заболевания, например сенная лихорадка или астма. Атопический дерматит при этом не заразен.
Симптомы атопического дерматита
Поскольку атопический дерматит — это хроническая болезнь кожи, его симптомы могут исчезать и снова появляться. Периоды обострения (когда симптомы усиливаются) чередуются с периодами ремиссии (когда состояние кожи улучшается или симптомы полностью проходят).
Симптомы атопического дерматита индивидуальны и могут отличаться у каждого ребенка, но к общим относятся сухость, покраснение кожи, зуд и сыпь. Кожа настолько сухая, что иногда на ней могут образовываться даже трещины.
Экзема может появиться на любом участке тела и даже сразу в нескольких местах.
- У грудничков сыпь обычно бывает на лице и волосистой части головы.
- У дошкольников и детей младшего школьного возраста — на локтевых и коленных сгибах.
- У детей среднего и старшего школьного возраста сыпь чаще всего появляется на руках и ногах.
Как избежать обострения болезни?
Чтобы предотвратить обострение атопического дерматита, придерживайтесь приведенных ниже рекомендаций.
- Используйте эмоленты (увлажняющие кремы или мази). Кожа ребенка должна быть увлажненной, поэтому применение эмолентов должно стать частью ежедневного ухода за ребенком.
- Выбирайте эмоленты без запаха. При покупке средства учтите, что крем или мазь эффективнее увлажняют кожу, чем лосьон.
- После ванны аккуратно промокните кожу полотенцем, а затем нанесите эмолент на влажную кожу.
- Наносите увлажняющий крем хотя бы один раз в день, а при необходимости и чаще.
- Избегайте раздражающих веществ и тканей. Если вы или ваш ребенок чувствительны к «раздражающим» тканям или химическим веществам в средствах по уходу за кожей, то:
- выбирайте одежду из мягких натуральных тканей, например 100 %-ного хлопка;
- используйте только средства по уходу за чувствительной кожей, желательно без запаха;
- ограничьте время пребывания в душе или в ванной до 5–10 минут, используйте воду комнатной температуры, но ни в коем случае не горячую;
- выбирайте гипоаллергенные средства для стирки (без красителей и отдушек);
- избегайте частого применения кондиционеров для белья.
- Следите за тем, чтобы ребенок не расчёсывал поврежденные места, старайтесь отвлекать его от этого. Царапины могут ухудшить состояние кожи, к тому же велик риск инфицирования ранок. Следите за ногтями вашего ребенка — они должны быть короткими и без острых краев.
- Аллергия может быть причиной атопического дерматита, так что обсудите с педиатром этот вопрос. Некоторые виды аллергии, например, пищевая, аллергия на шерсть домашних животных, на пыль или на пылевых клещей (тех, которые обитают в подушках, матрацах и одежде), проявляются сыпью и ухудшают состояние кожи. Если причиной атопического дерматита у вашего ребенка признана аллергия, по возможности избегайте контакта с аллергеном.
- Узнайте у педиатра о других причинах, которые могут спровоцировать обострение экземы (перегрев, стресс и т. п.).
Лечение
Педиатр может назначить лекарства, чтобы помочь вашему ребенку и улучшить состояние его кожи. Выбор лекарства будет зависеть от формы атопического дерматита и от локализации его очагов на теле. При атопическом дерматите есть два способа применения лекарств. Их можно:
- нанести на кожу (местное применение) в виде крема или мази;
- принять внутрь (перорально) в таблетках или в виде жидкости.
Перед тем как дать ребенку какие-либо лекарства, убедитесь, что вы знаете, как именно их необходимо применять. Поговорите с педиатром, если у вас возникли вопросы или сомнения по поводу способа применения лекарства.
Безрецептурные лекарства
- Топические стероиды (к примеру, гидрокортизоновая мазь или крем) могут снять зуд кожи и уменьшить воспаление. Лучше всего они помогают при лёгкой форме атопического дерматита.
- Местные антигистаминные препараты могут быстро облегчить состояние сухой зудящей кожи с минимальными побочными эффектами. Некоторые из этих препаратов содержат спирт, который может вызвать ощущение жжения.
- Антигистаминные препараты для приема внутрь могут облегчить зуд (особенно те, которые вызывают сонливость).
Лекарства по рецепту
- Топические стероиды назначают для уменьшения воспаления (покраснения и отека) и зуда. Эти эффективные и безопасные препараты широко используются для лечения атопического дерматита. Если использовать препарат не по инструкции, иногда могут возникнуть такие побочные эффекты, как истончение кожи, растяжки или акне.
- Местные иммуномодуляторы (нестероидные препараты) используются для уменьшения воспаления и зуда. Это новый класс препаратов, эффективность применения которых у детей старше 2 лет превышает 80 %.
- Пероральные антигистаминные средства в некоторых случаях могут быть достаточно эффективными.
- Пероральные антибиотики назначают при наличии вторичной инфекции.
- Пероральные стероиды редко назначают детям, т. к. они небезопасны. После отмены подобных препаратов часто возникают обострения.
Помните:
Атопический дерматит — это хроническая болезнь кожи, симптомы которой могут исчезать и снова появляться. Решение этой проблемы зависит от вас, вашего ребенка и вашего педиатра. Если вы соблюдаете данные рекомендации, но состояние кожи вашего ребенка не улучшается, обратитесь за консультацией к врачу.
Комментарии 15
Для того чтобы оставить комментарий, пожалуйста, войдите или зарегистрируйтесь.
Виктория Украина, Мелитополь
Хочу тоже поделиться опытом лечения атопического дерматита у ребенка. Началось у нас все в 2 месяца. Ребенок на ИВ, смесей перепробовали и переменяли целую кучу ситуация только усугублялась. Разнообразные схемы лечения которые нам назначали врачи только временно снимали симптомы. Мы начали замечать, что еда не всегда влияет на появление сыпи. Бывало просто не с того не с сего краснеет как "синьор-помидор" в течении 10 минут, а потом в течении дня сыпь сходит но зуд все равно беспокоил постоянно. В возрасте 8 месяцев попали к аллергологу-иммунологу который перевернул наши познания об атопическом дерматите с ног на голову. Он объяснил, что проблема атопического дерматита в первую очередь это проблема сухой кожи, а только потом аллергии. И пока кожа не востановит свой липидный слой ни какое лечение аллергии не поможет, потому как поврежденная кожа (сухая, без защитного жирового слоя) может давать аллегрическую реакцию даже на механическое трение хлобчато-бумажной ткани. Назначил схему лечения Эмолент (ТОПИКРЕМ) первую неделю 4-5 раз в сутки ополаскивания в душе и после этого хороший слой эмолента. Когда кожа достаточно насытится влагой эмолент можно использовать реже 1-2 раза в сутки. И пользоваться им до 14 лет пока не произойдет половое созревание и кожа не станет более жирной. Кортикостероид Локоид липокрем (на основе гидрокартизона) 15дней два раза в день на поврежденные места. После 1раз через день, потом через два и так в течении трех месяцев сойти на нет. Кетотифен по 1/2 таблетке раз в сутки в течении 6месяцев (нам 8мес). Т.к. лечение на пол года я расчитывала что результаты я увижу не раньше чем спустя 2-3месяца. Но на третьи сутки после интенсивного увлажнения у нас полностью пропал зуд и практически исчезли все "сыпучки". Осталась еденичная сыпь под коленками и в области контакта с памперсам. Лечением очень довольна , малышу купаться и мазаться нравиться. Может кому нибудь наш опыт поможет. Желаю всем скорейшего выздоровления.
Света
Вот прям на прошлой неделе столкнулись с этой проблемой. У дочери, 12 лет, на локтях появилась сыпь, и под коленками чуть-чуть. Ходила чесала, сковыривала маленькие корочки. Пошли к врачу, говорит что это дерматит, но вот только на что именно нам только предстоит узнать. Анализы еще не сдавали. А пока нам прописали крем Неотанин, чтобы увлажнять проблемные места и от зуда избавиться.
Гость
Всем кто имеет дело с атопическим дерматитом, хочу посоветовать одну мазь украинского производства, называется "асквама". У моего малыша АТ проявился на певом месяце от роду, а уже в полгода красноватые шелушения покрыли практическу всю волосяную часть головы, а также участки возле ушей. С переменным упехом высыпания то исчезали, то появлялись, но дерматит прогрессировал, и в 2,5 года нас обсыпало практически полностью. Не буду перечислять к каким специалистам мы обращались, но их было много.Мы хорошо ознакомились с медикаментозными способами лечения, которые имели кратковременный эффект, соблюдали диету и т. п. но все старания были безполезными. В конце-концов нашли толкового гастроэнтеролога, который нам прописал противогелминтную терапию и нашли никому неизвестную мазь- бальзам "асквама". На счет этого бальзама у меня сложилось очень хорошее мнение. Во-первых он состоит из натуральных компонентов, в нем нет гормонов; во-вторых реально увлажняет кожу; в-третьих отлично заживляеи трещинки и образует защитный слой. Минус лиш в том, что он не убирает зуд, но для этого он и не предназначен. После назначений гасто в комплексе с этим бальзамом у нас была хорошая ремисия 3 мес. Сейчас начало опять подсыпать опять мажемся - для кожи очень хорошо! P.S. психологи утверждают, что АТ - это классика жанра психосоматических заболеваний, и причину нужно искать не тольно в аллергенах или в неправильной работе органов, но и в психоэмоциональной среде с которой контактирует ребенок.
Танюшечка
Katry_n Россия, Новосибирск
Здравствуйте, у меня большая надежда на вашу помощь. Ребенку 1год и 4мес, на данный момент мы прошли вторичное лечение на фоне золотистого стафилококка, Кандиды и клепсиеллы, это у нас с 3 месяцев. Причину откуда все этому ребенка таким не выяснили, но факт второе лечение и атопический дерматит. Дерматит не проходит. Подскажите как быть? Ребенка он беспокоит когда совсем кожа сухая, вода очень хлористая, мажем каждый день. Кушаем домашний йогурт виво, заметно улучшился кал, хотя после лечения не особо радовал глаз, как будто пища плохо переваренная. Дак еще и диагноз фимоз, хорошо что есть вы, а то мы уже вторую неделю ребенку там все задираем и промываем. Помогите разобраться с выше описанным состояние и что делать дальше?
Ysagi Россия, Москва
Добавлю про Элидел. Причем что радует его нужно не так-то уж и много. В том смысле, что 2 раза в день мажешь поврежденные места и в течении нескольких недель видишь недурственные результаты.
Sunshine Россия, Зеленоград
Наталья Россия, Нальчик
спасибо за статью! информация очень актуальна для многих(( в самой статье опечатки или как их по другому назвать- лишние буквы "о" в первой половине текста в начале предложений.
Marie_Moineau Украина, Никополь
Очень жаль, что у нас часто ищут проблему у таких детей. в кишечнике. Годами пичкают дорогими и ненужными бактериями, фагами, а когда ребенок перерастает - это "ура, наконец то помогло" - а дешевле было бы соблюдать рекомендации из этой статьи.
НинаНина Германия, Bielefeld
Сергей Бойко Украина, Киев
Евгения
Кстати, а у моей дочери атопический дерматит еще и сильно зависит от окружающей среды: малейший перегрев - сухие руки-ноги аж до струпьев, что только стероидная мазь помагает. Из-за этого трудно в зимний период, уже наловчились быстро-быстро раздеватся в подьезде, пока дойдет до дома с улицы, где -12, то уже и перегреется(((
mamaEmila Беларусь, Могилев
Айкануш, у моих сыновей атопический дерматит, и у старшего бронхиальная астма. Диета нужна обязательно, и пробы реально помогают убрать из рациона только то, что нельзя именно вашему ребенку. Если Вы не уверены в списке запрещенных для Вас продуктов, то проба очень помогает. Но делать ее нужно только вне периода обострения и за две недели до анализа убрать капли от аллергии (или таблетки). Мази и крема можно оставить.
Екатерина Россия, Санкт-Петербург
Айкануш Украина, Одесса
спасибо за статью!
а как на счет диеты? нам 4,3 года, атопический дерматит начался с 2,5 лет. и у нас очаги - не на локтевых и коленных сгибах, а на попе. иногда сильно проявляется, иногда не очень. вот недавно пошли к аллергологу взять отвод от манту, так она надавала сдать анализы (аллергопробы) на 840 грн:((( во многих источниках читала, что до 5 лет они не очень информативны. стоит ли сдавать эти анализы?
Дети - это самые любимые, беззащитные человечки. Именно от взрослых зависит порою здоровье малыша. Наше внимание им необходимо в первую очередь. Кожа у детей еще несовершенна и очень восприимчива к разным инфекциям. Так, появление сыпи на руках и ногах может оказаться невинным проявлением, а может быть сигналом опасного заболевания. Ниже рассмотрим, по какой причине может появиться сыпь у ребенка и как действовать в этой ситуации.
Сыпь - что это такое?
Что же представляет собой такое явление? Сыпь - это патологические изменения кожных покровов, слизистых оболочек, которые отличаются от нормальной кожи внешним видом, структурой, цветом. Она может быть первичной и вторичной, то есть появляться на месте прежних высыпаний. Сочетание первичных и вторичных элементов определяют картину сыпи при заболевании. Это может быть реакция на какой-то аллерген, а может оказаться, что сыпь - это признак какого-либо заболевания.
Виды
Оказывается, высыпания бывают различной природы и типа. Выделяют первичные и вторичные высыпания. Такой бывает сыпь у ребенка на ногах и руках:
- Бугорки - не имеют полости, располагаются глубоко в дерме, до 1 см в диаметре. При этом окрас и рельеф кожи отличен. Могут после себя оставлять шрамы, перерастать в язвы.
- Волдыри - без полости, имеют размытые очертания и розовый цвет. Появляются из-за отека сосочкового слоя дермы. Проходят бесследно, чешутся.
- Папулы или узелки - не имеют полости. Могут быть воспалены или нет, окраска изменена. Проходят, не оставляя следов
- Пузырьки - имеют дно, покрышку, полость. После того как их раскрывают, может образоваться эрозия.
- Пустулы или гнойнички - имеют внутри гной. Могут быть поверхностными или глубокими.
- Розеола представляет собой пятна розового цвета неправильной формы. При растягивании кожи пятно исчезает.
Если сыпь появилась вторично, то могут образовываться:
- Рубцы.
- Ссадины.
- Трещины.
- Чешуйки.
- Эрозии.
- Язвы.
Диагностика
Если появилась сыпь у ребенка на ногах и руках, нужно срочно обратиться за помощью к педиатру и врачу-дерматологу. Сначала доктор должен внимательно изучить:
- Вид.
- Форму.
- Цвет.
- Количество.
- Характер высыпаний.
- Также важна локализация сыпи.
- Наличие или отсутствие лихорадочного состояния.
- Какие инфекционные заболевания перенесены.
- Какие имеются наследственные недуги.
- Склонность к аллергии.
- Светочувствительность.
Как правило, сыпь - не основное заболевание, а является симптомом какой-либо болезни. Она выступает знаком того, что в организме произошел сбой. Чтобы установить причину такого проявления, врач назначает анализы. В первую очередь - анализ крови и мочи. Также возможно проведение анализа секрета гнойников. После осмотра и анализа врач назначает лечение. Каковы могут быть причины того, что появилась сыпь у ребенка на ногах и руках?
Источники проблемы
Для детского организма сыпь - это очень важный симптом проявления некоторых заболеваний, поэтому важна консультация врача. Причины ее могут быть следующими:
- Аллергические заболевания.
- Инфекционные.
- Паразитные инфекции.
- Сосудистые заболевания и болезни крови.
- Нарушения правил гигиены.
Если сыпь сопровождает инфекционное заболевание, непременно будет повышена температура тела. Имеются и другие признаки, это могут быть:
Давайте рассмотрим некоторые заболевания, которые сопровождаются, помимо сыпи, еще и температурой.
Сыпь с повышенной температурой
Когда в организм попадает инфекция, первая его реакция - температура. Кожные высыпания могут появиться как вместе с температурой, так и без нее. Существует несколько инфекционных заболеваний, признаком которых является сыпь.
К этой группе относят:
- Ветряную оспу.
- Краснуху.
- Скарлатину.
- Корь.
- Энтеровирусную инфекцию.
- Менингококцемию.
Каждой болезни характерны свои особенности распространения высыпаний. Особенно это касается детских заболеваний. Рассмотрим, при каких из них выступает сыпь у ребенка на ногах и руках, а также на теле и лице.
Ветрянка
Эта болезнь у детей встречается чаще всего. От нее не делают прививок. Первый признак этого заболевания - появление красных пятнышек, которые очень быстро переходят в стадию волдырей. Помимо волдырей на лице, голове, теле, также есть сыпь у ребенка на ногах и руках. Температура повышена, некоторое время малыш может испытывать слабость, головную боль.
Если волдырь содрать, то остаются рубцы. Основная проблема этого заболевания в том, что сыпь у ребенка на руках и ногах чешется, возникает риск занесения инфекции. Доктор может назначить препараты, снимающие зуд.
Краснуха
Это заболевание протекает с повышенной температурой. У старших детей возможны суставные боли, общая интоксикация. Высыпания показываются в 1-й день или на вторые сутки. Сначала - на лице, шее, туловище, далее распространяется мелкая сыпь у ребенка на руках и ногах, преимущественно на сгибах. Чем младше ребенок, тем легче протекает это заболевание. Однако у подростков возможны осложнения, такие как энцефалит, менингоэнцефалит. Особенно опасно это заболевание для беременных женщин, возможны пороки развития плода. Также запрещена вакцинация пациентам с ослабленным иммунитетом. Однако краснуха протекает легче, чем скарлатина.
Корь
Опасное инфекционное заболевание, легко передается по воздуху при незначительном контакте с носителем инфекции
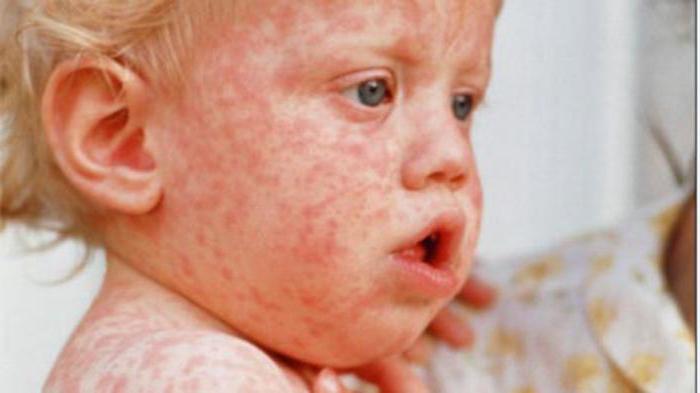
От кори существует прививка. Это заболевание сопровождается интоксикацией организма. Присутствуют симптомы, характерные для простуды, - кашель, слезотечение, чиханье. Температура повышается до высоких значений. Высыпания начинаются со слизистой щек, далее переходят на лицо, все туловище, на конечности (в виде папул, возвышающихся над кожей). Опасно осложнениями на бронхи, может вызвать пневмонию.
Скарлатина
Это инфекционное заболевание, передающееся воздушно-капельным путем, через грязные руки, предметы. Начинается с боли в горле, озноба. Затем появляется мелкая сыпь у ребенка на руках и ногах с температурой. Чаще всего в местах сгибов рук, ног. Затем сыпь распространяется на лицо, шею, туловище. Источник высыпаний - стрептококк. Начинает болеть горло, что очень схоже с вирусной инфекцией. Главным для определения является язык. Он будет малинового цвета. Как только температура начнет снижаться, начинается пластинчатое шелушение кожи рук и ног. При этом заболевании очень важно соблюдать постельный режим и питьевой. Для лечения обязательны антибиотики. Возможны осложнения на сердце и почки.
Энтеровирусная инфекция
Этим заболеваниям подвержены дети дошкольного возраста. Появляется сыпь у ребенка на ногах и руках без температуры. Она, как правило, не чешется
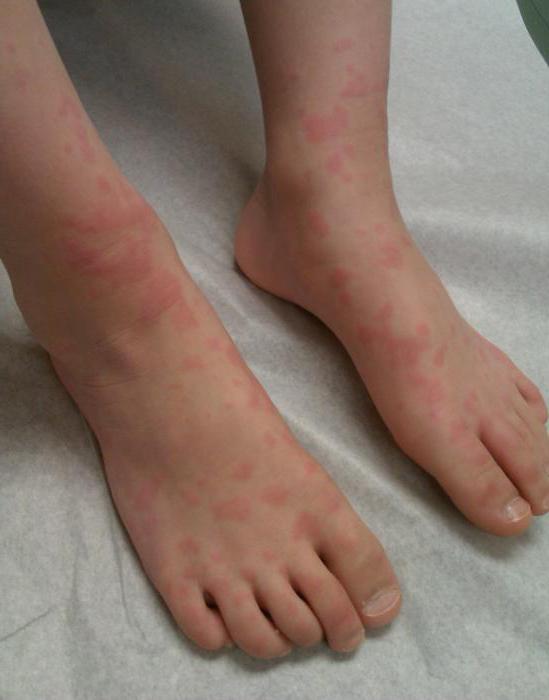
Ребенок может быть здоров или наблюдается повышение температуры до незначительных показателей в течение одного, двух дней. Это происходит вследствие несовершенства, восприимчивости детской кожи.
Менингококцемия
Это очень опасное заболевание. Температура повышается до высоких значений за короткий промежуток времени. Появляется сыпь у ребенка на ногах и руках (не чешется) в виде геморрагии неправильной формы, а также есть на ягодицах. При обнаружении таких высыпаний нужно срочно вызвать врача и определить ребенка в реанимацию.
Геморрагический васкулит
Для этой болезни характерна сыпь у ребенка на руках и ногах с температурой, преимущественно в районе сгибов. Вначале появляются маленькие пузырьки или уплотнения, затем сыпь краснеет, приобретает цвет ржавчины и совсем проходит. Считается, что заболевание может быть вызвано аллергией, травмой, выступать следствием острых инфекционных заболеваний, таких как ангина, фарингит. Сопровождается повышением температуры, суставными болями. При молниеносном течении этого заболевания возможен летальный исход. Необходимо внимательно отнестись к лечению.
Высыпания неинфекционного происхождения с зудом
Существует ряд болезней, при которых высыпания сильно чешутся. Например, при чесотке появляется сыпь у ребенка на ногах и руках без температуры, чаще всего на сгибах между пальцами. Как правило, она сильно чешется, особенно в ночное время. Также при гельминтозах высыпания чешутся

Присутствие на коже грибка у детей - одна из причин высыпаний в виде пузырей, эрозий, красных пятен. Места локализации грибка, как правило, на ногах, ладонях, стопах, запястьях. Особенно быстро распространяется сыпь на влажных участках кожи. Может легко передаваться через соприкосновения с зараженным объектом. Особенно часто заражения происходят в местах, где влажная среда (душ, ванная). Сопровождается заболевание сильным зудом без температуры.
Мелкая сыпь без зуда
Если появилась мелкая сыпь у ребенка на руках и ногах, не чешется, возможно, на начальной стадии развития находится псевдотуберкулез. Эта болезнь передается грызунами - после контакта с вещами, к которым они имели доступ. Данная болезнь появляется у детей очень редко, но все-таки она существует.
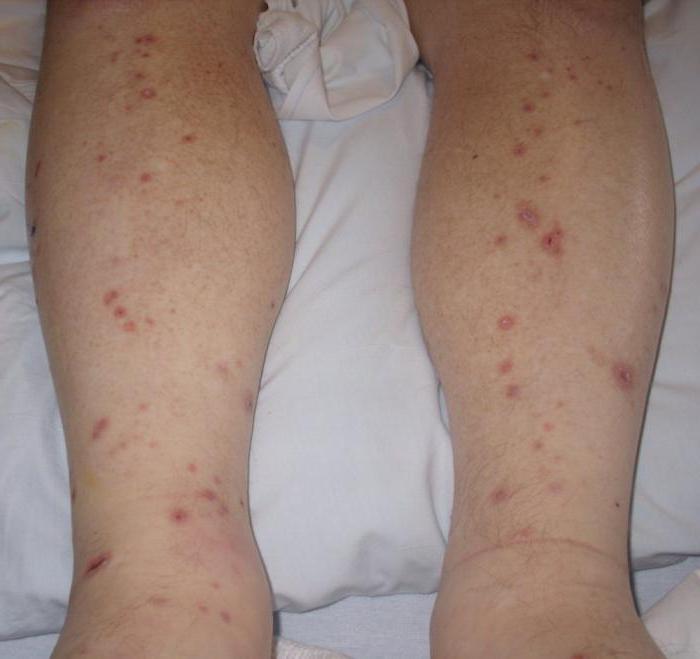
Если ребенок родился с врожденным сифилисом, был инфицирован внутриутробно, сыпь может появляться время от времени, не беспокоя его. Это папулы с гнойничковым стержнем. Такие высыпания не сопровождаются зудом и температурой. Также мелкая сыпь может быть результатом наследственного инфекционного заболевания, такого как псориаз. У детей до 2-х лет оно бывает редко, однако в более старшем возрасте риск развития, имея наследственность, вполне возможен. Начинается с мелкой сыпи в виде сухих бляшек круглой и овальной формы красно-розового цвета, сверху заметно шелушение. Распространяется на обширных участках кожи, в области коленок, локтей, голове - это характерный признак псориаза. Такая сыпь не зудит. У младенцев может появиться и пройти, а в более взрослом возрасте - вновь вернуться.
Аллергическая реакция
При аллергическом дерматите, помимо высыпаний на лице, туловище, может быть сыпь у ребенка на ногах и руках. Фото наглядно демонстрируют проявление аллергической реакции. Высыпания могут присутствовать как на небольшом участке кожи, так и на обширном. Как правило, сопутствующие признаки - шелушение и сильный зуд. Температура тела при этом остается в пределах нормы, интоксикации организма не происходит. Такая реакция возможна на продукты питания, бытовую химию, лекарственные препараты. Если у ребенка есть аллергия, нужно быть крайне осторожным с аллергенами, исключить их по возможности из рациона, так как есть риск отека Квинке. Возможны остановка дыхания, отек гортани.
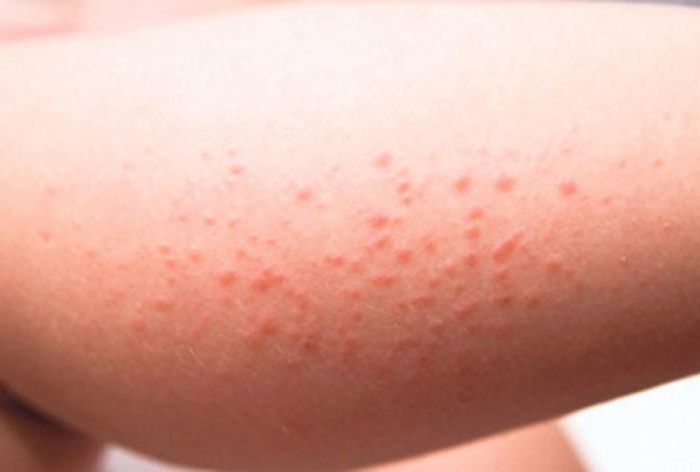
Крапивница - мелкая сыпь - может быть реакцией на температурные факторы, холод, солнце.
Что нельзя делать при обнаружении сыпи у ребенка
Прежде всего, строго запрещено в ситуациях, когда вы увидели высыпания на теле своего малыша:
- Выдавливать гнойнички.
- Вскрывать пузыри.
- Обрабатывать зеленкой или другими средствами до осмотра врача.
- Заниматься самолечением.
Если сыпь у ребенка на руках и ногах чешется, не давайте ему ее расчесывать. При обнаружении сыпи необходимо ограничить контакты с другими, так как болезнь может оказаться заразной. Как мы убедились ранее, сыпь может быть важным симптомом или результатом заболевания. Обязателен осмотр врача для постановки правильного диагноза и назначения соответствующего лечения, чтобы исключить возможные осложнения.
Терапия
Лечение высыпаний – это, прежде всего, устранение заболевания, которое вызвало их. При инфекционных недугах рекомендовано соблюдение постельного режима, прием жаропонижающих средств, антигистаминных препаратов, обработка высыпаний. Если есть необходимость, назначается прием антибиотиков (для исключения развития побочных эффектов). Аллергики должны обязательно наблюдаться у врача-аллерголога. Необходимо исключить аллергены из своего рациона. А также следует соблюдать предписания врача, принимать антигистаминные препараты или глюкокортикостероиды. При грибковых заболеваниях или чесотке необходимо наблюдение у врача-дерматолога.
Профилактика сыпи
Кожа в детском возрасте еще не адаптирована к проявлениям внешней среды, поэтому ей требуются особое внимание и забота. Прежде всего, необходимо соблюдать правила гигиены. Родителям следует позаботиться о том, чтобы были сделаны все необходимые прививки от опасных заболеваний. Если ваш малыш страдает проявлением аллергии, обязательно наблюдайтесь у врача-аллерголога. Правильное лечение, наблюдение помогут перерасти ребенку этот сложный период. Исключите аллергены из рациона малыша. Укрепляйте иммунитет ребенка, чтобы он мог легко и без последствий бороться с болезнями.
Не оставляйте появившуюся сыпь, даже незначительную, без внимания!
Довольно распространенным проявлением аллергической реакции являются высыпания на коже. Вид сыпи и масштаб ее распространения по кожным покровам отличается в зависимости от причины возникновения. Аллергию на коже у ребенка может вызвать практически любое вещество, с которым он контактирует в окружающей среде или употребляет внутрь. Под воздействием аллергена сыпь может появляться на лице и шее, на руках и ногах, а также на других частях тела.
Причины аллергии на коже у ребенка
Ученые продолжают проводить исследования в отношении того, почему именно развиваются аллергические реакции. При этом они уже четко могут выделить ряд факторов, значительно повышающих риск возникновения патологии как у взрослых, так и у детей:
- предрасположенность, заложенная на генетическом уровне;
- склонность к частым респираторным заболеваниям;
- неблагоприятная экологическая обстановка того региона, где проживает ребенок;
- постоянные попытки родителей создать для своего ребенка «стерильные условия» проживания;
- ранний отказ от лактации, слишком раннее и неконтролируемое введение прикорма.
Непосредственно аллергическая реакция развивается при проникновении в детский организм аллергенов, которые выступают веществами раздражителями. Они могут попадать в организм одним из способов: пероральный (ребенок потребляет их с пищей, питьем или лекарствами), респираторный (малыш вдыхает аллергены), контактный (ребенок напрямую соприкасается с раздражителем).
У детей, которым еще не исполнился один год, развитие патологического состояния прежде всего провоцируют пищевые аллергены: коровье молоко, яйца, рыба, злаковые, овощи и оранжевые или красные фрукты.
У детей постарше и у взрослых лиц в ответе за аллергию на коже выступают другие раздражители:
- бытовые (пыль, скапливающаяся на различных предметах в доме, пылевые клещи);
- пыльцевые (пыльцевые зерна различных трав, деревьев и злаковых культур);
- животные аллергены (частицы кожного покрова, шерсть, протеины, вырабатываемые сальными или слюнными железами);
- грибковые (плесневые или дрожжевые грибы);
- бактериальные (токсины, продуцируемые золотистым стафилококком).
Уязвимость детских организмов перед воздействием аллергенов повышают: ухудшающаяся экологическая обстановка, изменение климатических условий, несбалансированное питание, злоупотребление лекарственной терапией (бесконтрольное употребление антибактериальных средств и НПВС), гиподинамия, частая подверженность стрессовым ситуациям.
Важно! В том что у ребенка формируется непереносимость определенных веществ большую роль играет наследственный фактор. В большинстве случаев склонность к атопии передается от родителей.
Симптомы
В зависимости от раздражителя, который спровоцировал появления кожной аллергии, выделяют несколько видов сыпи. Возможные экзантемы (общее название сыпей) на кожных покровах ребенка делятся на такие виды:
- пустулы — полостной элемент кожной сыпи, заполненный гноем;
- бляшки — патологические элементы с четкими краями;
- пятна (макулы) — локальное изменение цвета кожного покрова;
- везикулы — водянистые образования;
- пузыри — крупные водянистые образования, достигающие в диаметре более 0,5 см.
Если у малыша развилась пищевая аллергия, то высыпания прежде всего обнаруживаются на щеках или в периоральной области. Если ребенок столкнулся с контактной аллергией, то сыпь на кожных покровах появится там, где произошло непосредственное соприкосновение с аллергеном. Если в качестве аллергена выступают лекарственные средства, то проявления аллергии на коже будут локализованы прежде всего в области лимфатических узлов.
Кожную аллергию делят на 3 основных заболевания со своими симптомами:
- Крапивница. Для такой патологии характерно появление мелкой красной сыпи, которая сильно зудит и хорошо заметна на коже. Она не проходит на протяжении 3-24 часов. Затем сыпь исчезает и через время появляется снова на новых участках тела. Наряду с сыпью у 40% пациентов с крапивницей также появляются отеки в области лица, рук и ног. Особенно опасно, когда отечность распространяется на язык и глотку.
- Атопический дерматит (атопическая экзема). Распространенная патология, проявляющаяся преимущественно зудом, высыпаниями. Они чаще всего локализованы на лице, в области локтевых и коленных суставов. У малышей, в семейном анамнезе которых имеется склонность к аллергии, при проявлениях атопии возможно появление зудящей красной сыпи. Также могут появляться мелкие пузырьки, наполненные жидкостью, которые лопаются с образованием мокнущих участков.
- Контактный дерматит. Под воздействием раздражителя или аллергена на кожных покровах развиваются воспалительные процессы. При такой форме дерматита появляются везикулы, кожа краснеет, становится сухой, шелушится. Появляются трещины, границы которых распространяются за пределы области непосредственного контакта с раздражающим веществом.
Аллергия на коже у ребенка может развиваться спустя сутки или двое после непосредственного контакта с веществом. Проявления аллергии могут давать о себе знать на протяжении 2-4 недель. Иногда симптоматика полностью не проходит даже после получения должной терапии.
В зависимости от характера аллергена реакция организма может быть сезонной или круглогодичной. Последнюю провоцируют аллергены, постоянно присутствующие в среде обитания ребенка: домашняя пыль, плесневые грибки, обитающие в ванных комнатах, лекарства, бытовая химия и подобные им. Периоды обострения сезонной аллергии достаточно легко определяются, поскольку связаны с временем года и жизнедеятельностью растений.
Важно! Довольно часто встречается аллергическая реакция немедленного типа, которая подразумевает появление высыпаний на покровах в считанные секунды после контакта с раздражителем.
Аллергия на коже и психосоматика
Чтобы объяснить негативное влияние эмоций на общее состояние организма, ученые используют теорию стресса. Согласно ей, отдельные заболевания возникают при психологической перегрузке организма, когда резко меняется привычный уклад жизни (переезд на новое место жительства, расставание с друзьями, смерть одного из родителей или их развод).
Эмоциональный всплеск и степень тяжести патологического процесса, который развивается на его фоне, имеют прямую взаимосвязь. Под влиянием стресса серьезно нарушается работа сердечно-сосудистой, иммунной, эндокринной и нервной системы. Аллергия на коже у ребенка может быть спровоцирована следующими эмоциональными состояниями:
- сильный испуг, паника;
- угрызения совести;
- глубокая печаль;
- сексуальное возбуждение на фоне раннего полового созревания;
- ревность.
На фоне отрицательных эмоций может состояться дебют аллергической реакции или произойдет обострение аллергии.
Диагностика аллергии
Прежде чем начать лечение аллергии на коже у ребенка, выполняют диагностику на основе клинического осмотра, анамнеза, а также дополнительных обследований:
- общий и биохимический анализ крови;
- анализ крови на IgE;
- кожные аллергопробы;
- элиминационный тест.
Терапию начинают с элиминации аллергена. Также локально наносят кремы и мази с антигистаминными и глюкокортикоидными компонентами. При необходимости подключают системные средства для борьбы с аллергией.


Важно! Кожные скарификационные пробы проводят у больных старше 3 лет, поскольку у маленьких детей реактивность кожи повышенная и в большинстве случаев возможен ложноположительный результат.

Диета при аллергии
Если на коже у ребенка выявляют признаки аллергии и есть вероятность, что она была спровоцирована пищевым продуктом, то наряду с медикаментозным лечением назначается неспецифическая диета. Конечно, если конкретный пищевой продукт, вызвавший реактивность кожи известен, то диета подразумевает исключение этого продукта из рациона питания. Но чаще всего конкретный продукт неизвестен, поэтому назначается диета, исключающая из пищи все продукты, способные вызвать аллергию.
Чаще всего детям с аллергией на коже назначают диету по А.Д. Адо. Ее разработал советский патофизиолог и основоположник отечественной аллергологии. Согласно такой диете, из рациона рекомендуется исключить:
- цитрусовые (апельсины, мандарины, помело, лимоны);
- яйца и всевозможные соусы на их основе;
- орехи (арахис, фундук, миндаль);
- рыбу и рыбные продукты (в любом виде);
- птицу (курица, утка, индейка) и продукты, приготовленные из нее;
- горчицу, уксус и всевозможные специи;
- томаты, баклажаны;
- редис, редьку, хрен;
- грибы;
- цельное коровье молоко;
- сладости, содержащие какао-бобы, мед;
- кофейные напитки, какао;
- кондитерские изделия;
- клубнику, дыню, ананас, арбуз.
Такая система питания предполагает исключение из рациона питания ребенка всех потенциальных пищевых аллергенов. После стабилизации самочувствия эти специфические продукты поочередно вводят в меню. Диета по Адо помогает нейтрализовать симптомы аллергии и снизить риск их появления в дальнейшем. Также с ее помощью удается наверняка выявить конкретные пищевые аллергены.
Профилактика
Чтобы минимизировать вероятность появления на коже ребенка аллергии целесообразно придерживаться следующих профилактических мер:
- максимально долго кормить ребенка материнским молоком, на которое у малыша не может развиться аллергическая реакция;
- не спешить вводить в меню грудничка «нестабильные» продукты до тех пор, пока его иммунная система не укрепится;
- кормящая женщина должна следить за своим рационом, вводя новые продукты постепенно и контролируя реакцию организма малыша;
- если лактацию необходимо приостановить, то для грудничка важно грамотно подобрать сухую смесь;
- минимум до 5 месяцев, а лучше до 12 месяцев не давать ребенку продукты животного происхождения (мясо, мед, яйца, сливочное масло);
- до полутора лет не давать ребенку потенциальные аллергены — цитрусовые, шоколад, экзотические фрукты, клубнику, малину, помидоры, и продукты, содержащие краситель и ароматизаторы;
- регулярно делать влажную уборку в помещении, бороться с грибком;
- минимизировать контакты малыша с домашними животными.
При соблюдении таких несложных правил, ребенок будет реже соприкасаться с возможными аллергенами, а защитные силы его организма будут укреплены.
Средства при дерматите
Если аллергия на коже у ребенка проявляется в виде атопического или контактного дерматита, то наряду с элиминационной терапией полезно применять комплексные эмоленты. Хорошо себя в этом вопросе зарекомендовали серии средств «Эмолиум». Дерматологи разработали такие косметические продукты для ухода за кожей, страдающей от сухости, раздражения и зуда.
Среди энтеровирусных заболеваний чаще всего встречаются две формы — болезнь «рука-нога-рот» и герпангина.
Атипичные проявления энтеровирусных сыпей встречаются гораздо реже и могут имитировать краснуху, скарлатину, болезнь Кавасаки, внезапную экзантему и многие другие болезни, однако даже при атипичном течении при ближайшем рассмотрении у ребенка все же находятся афты во рту или зеве, и/или типичные плотные пузырьки на сгибательных поверхностях ладоней и стоп. Именно эти типичные проявления и позволяют поставить верный диагноз.
Предметом же нашего рассмотрения станут типичные формы проявления этих энтеровирусных заболеваний.
БОЛЕЗНЬ «РУКА-НОГА-РОТ»

Название этого заболевания происходит от английского Hand, Foot and Mouth Disease (HFMD).
Болезнь «рука-нога-рот» (HFMD) вызывается вирусом Коксаки из семейства энтеровирусов. HFMD чаще всего поражает детей в возрасте до 10 лет, однако заболеть этой инфекцией могут люди любого возраста.
Симптомы
Болезнь проявляется лихорадкой (высокой температурой) и красными пятнами с пузырьками в центре. Чаще всего сыпь при HFMD располагается во рту (язык, десны), на руках и ногах (отсюда название болезни), но может поражать также ягодицы, особенно перианальную область, и проявляться единичными элементами на любом участке тела. Как правило, HFMD длится около 10 дней, подъем заболеваемости обычно приходится на конец лета и осень.
Вопреки устоявшемуся мнению, ваш ребенок не может заразиться HFMD от животных.
Лечение

- Не существует противовирусных препаратов, способных подавлять энтеровирусы. Организм справляется с этим заболеванием самостоятельно. Суть лечения сводится к облегчению имеющихся у ребенка симптомов, профилактике обезвоживания и выявлению осложнений.
- Лихорадку у ребенка можно снять препаратами на основе ибупрофена или парацетамола, их же можно принять для облегчения боли во рту. Только нужно посоветоваться с врачом об оптимальной дозе и методе введения препарата.
Никогда не давайте вашему ребенку аспирин, без разрешения врача — аспирин провоцирует развитие крайне тяжелого заболевания - синдрома Рейе.
Встречаются рекомендации о применении гелей с лидокаином для местной анестезии язвочек и воспалений во рту.
Режим дня
Если ребенок чувствует себя уставшим или больным, нужно разрешить ему отдыхать как можно больше. Если же ребенок энергичен и весел, то не стоит настаивать на отдыхе, пусть играет и проводит день в обычном режиме.
Питание
Если у ребенка есть болезненные язвы в полости рта, он, скорее всего, станет меньше есть или полностью откажется от еды и питья. Важно не только обезболивать высыпания, но и предлагать ему пюреобразные легкоусвояемые продукты, не раздражающие слизистую рта. К ним относятся йогурты, пудинги, молочные коктейли, желе, пюре и т.д. Лучше есть эти продукты прохладными или комнатной температуры, но не горячими.

Не стоит давать ребенку острых, соленых и кислых продуктов. Не нужно поить его цитрусовыми соками и газированными напитками. Эти жидкости могут усилить боль во рту ребенка. Предлагайте пить из чашки, а не из бутылки — отрицательное давление при сосании также усиливает боль и способствует травматизации слизистой и кровотечению. Пить через соломку безопасно — она может стать полноценной альтернативой бутылочке, особенно при афтах на губах и кончике языка.
Детские учреждения
Ребенок может вернуться в детский коллектив после нормализации температуры тела и общего состояния, но главным показателем станет исчезновение элементов сыпи. До этого момента выход в «люди» нецелесообразен, так как ребенок может быть заразен для окружающих.
Свяжитесь с вашим врачом, если:
- Пузырьки наполнились гноем или стали резко болезненными. Это может быть признаком вторичной инфекции.
- Афты в полости рта вашего ребенка настолько болезненные, что он не открывает рот, полностью отказываясь от еды и питья.
Обратитесь к врачу немедленно или вызовите «скорую помощь», если:
- Ваш ребенок обезвожен из-за полного отказа от еды и питья. Об обезвоживании можно говорить, если:
- ребенок не мочился более 8 часов
- у младенца прощупывается резко впавший родничок на голове
- ребенок плачет без слез
- его губы потрескались и сухие.
ГЕРПАНГИНА
Герпангина — это вирусное заболевание, которое вызывается теми же вирусами Коксаки и проявляется образованием болезненных язв (афт) в зеве и ротовой полости, а также выраженной болью в горле и лихорадкой.
Герпетическая ангина относится к числу распространенных детских инфекций. Чаще всего она возникает у детей в возрасте от 3 до 10 лет, однако может поражать людей в любой возрастной группе.
Симптомы герпангины:
![]()
- Лихорадка
- Головная боль
- Потеря аппетита
- Боль в горле: постоянная или только при глотании
- Язвы в полости рта и горла, которые могут также сопровождаться единичными элементами сыпи на ногах, руках и ягодицах (как при болезни «рука-нога-рот»).
- Афты обычно имеют размер от 1 до 6 мм , белого или беловатого-серого цвета, с красной каймой по краям. Они могут быть очень болезненными.
Обычно не требуется никаких дополнительных методов диагностики — врач выставляет диагноз, основываясь на физикальном обследовании и анамнезе болезни.
Лечение
Лечение и уход аналогичны тем, которые были описаны для болезни «рука-нога-рот». Герпангина обычно проходит в течение недели.
![]()
Как и при болезни «рука-нога-рот», так и при герпангине главными осложнениями считаются обезвоживание и асептический менингит. Поэтому вам следует строго следить за признаками обезвоживания и уровнем головной боли у ребенка, и при подозрении на осложнения немедленно обратиться к врачу.
К счастью, осложнения встречаются довольно редко, большинство детей выздоравливает в течение 10 дней.
Во время болезни ребенка все члены семьи должны соблюдать тщательную гигиену: чаще, чем обычно, проводить влажную уборку, раздельно пользоваться посудой, часто мыть руки и обрабатывать их антисептиками.
опубликовано 08/08/2017 07:00
обновлено 10/08/2017
— Инфекционные болезни![Сыпь с температурой]()
Многие родители сталкиваются с тем, что у их маленьких детей появляется сыпь на разных участках тела, которая может идти вслед за высокой температурой. Такое встречается и у взрослых, причем обычно, такое явление не вызывает сильного беспокойства — оно быстро проходит и не несет каких либо последствий. Однако отсутствие внимательного наблюдения и отсутствие своевременного оказания медицинской помощи может привести к ряду осложнений, влияющих на здоровье человека.
Сыпь, сопровождающаяся температурой, может возникнуть по нескольким причинам. Некоторые лекарственные препараты и аллергические реакции могут спровоцировать это явление как у взрослых, так и у детей.
Наиболее распространенной причиной сыпи с температурой – ряд вирусных инфекций. Дети до двух лет наиболее подвержены таким заболеваниям. Их иммунная система еще не функционирует в полной мере и может остро реагировать на внешних возбудителей. У взрослых подобная клиническая картина наблюдается реже, и в основном как осложнение другого заболевания или из-за ряда внешних факторов.
Несмотря на то, что некоторые из этих инфекций могут привести к ряду негативных последствий, большинство из них не нуждаются в лечении, а симптомы исчезают самостоятельно.
Важно: В некоторых случаях, сыпь может возникнуть уже после того, как температура тела начала приходить в норму. Это является своеобразным признаком эффективной борьбы организма с инфекцией. Однако некоторые пациенты могут начать паниковать, полагая что их состояние усугубляется.
Помимо лихорадки и сыпи, у пациента могут наблюдаться следующие общие симптомы:
- Быстрая утомляемость;
- Озноб;
- Сильный зуд и боли на пораженных участках кожи;
- Головные боли.
Сама сыпь, в зависимости от вида инфекции, может выглядеть как обычные красные пятна, так и в виде шишек или папул с жидкостью внутри. Локализация сыпи также зависит от типа инфекции, что позволяет сузить круг заболеваний при диагностике.
Следует помнить, что вирусные заболевания передаются воздушно-капельным путем при разговоре, кашле или чихании. Человек может распространять болезнь уже за несколько дней до того как появиться сыпь. При этом контакт с пораженным участком кожи пациента не вызывает заражения.
Несмотря на то, что подхватить вирусное заболевание может любой человек, дети уязвимы к ним в большей степени. Самые распространенные инфекции, которые вызывают лихорадку, сопровождающуюся сыпью, поражают преимущественно детей до 5 лет.
Розеола
Один из самых распространенных видов заболевания, при котором наблюдается сыпь с температурой. Вызывается вирусом герпеса 6-го типа. Поражает детей в возрасте от 6 месяцев до 2 лет. Взрослые подвержены данному заболеванию значительно реже.
Розеола не нуждается в активном лечении, потому что болезнь не опасна для здоровья ребенка и проходит за 7-10 дней как обычная простуда. В данном случае сыпь возникает после лихорадки и представлена плоскими или выпуклыми розовыми пятнами. Они начинают развиваться на животе, постепенно переходят на руки и лицо.
Инкубационный период составляет 5 - 15 дней, после которого начинают проявляться симптомы:
- Диарея;
- Боль в горле и легкий кашель;
- Раздражительность;
- Плохой аппетит;
- Опухшие гланды.
Ветрянка
Ветрянку вызывает вирус ветряной оспы. Обычно её считают детской болезнью (хотя если заболеть ей в старшем возрасте, то она может стать значительно опаснее). Переболев ветрянкой 1 раз, человек приобретает к ней иммунитет на всю жизнь.
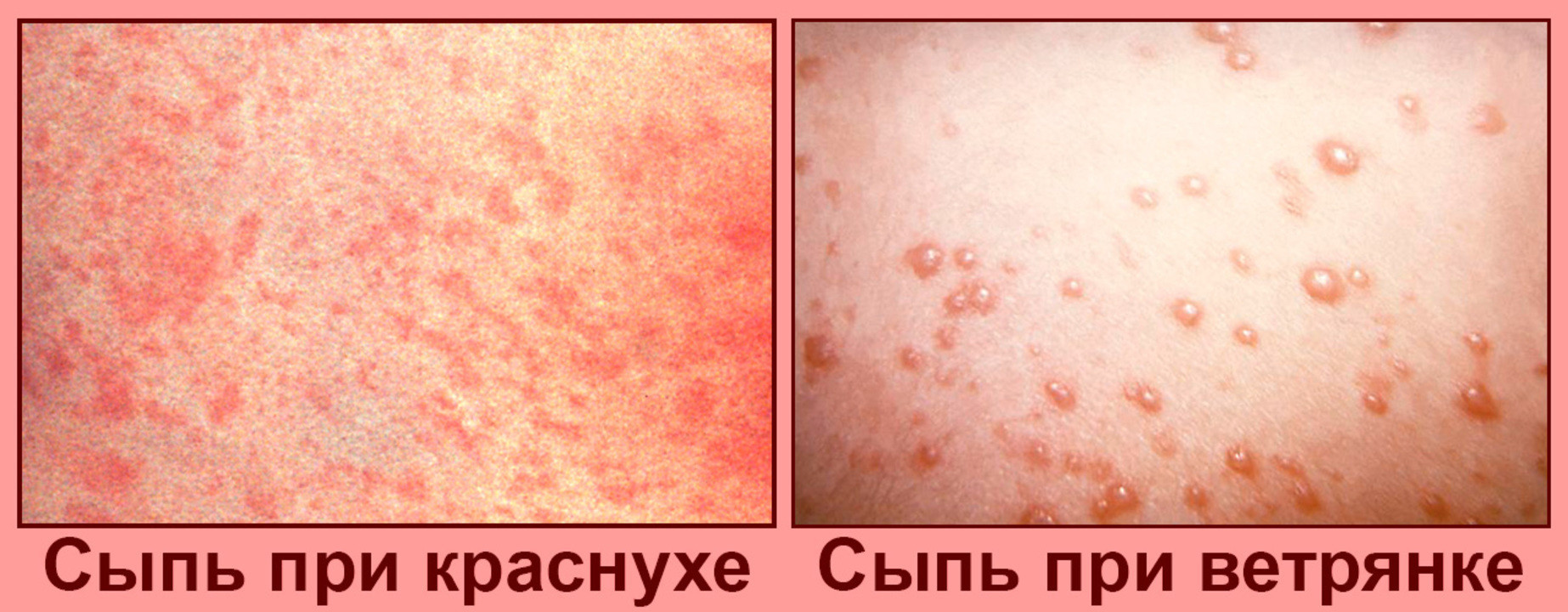
![]()
Рисунок 1. Сыпь при краснухе и при ветрянке. Источник: PHIL CDC
Инкубационный период от 7 до 21 дня, после которого появляется сыпь: красные или розовые шишки, которые в течении 14 дней покрываются коркой и исчезают. Сыпь сопровождается головными болями и лихорадкой.
Лечение ограничивается мазями местного применения и изоляцией больного от окружающих. Также рекомендуются теплые ванны.
Ветрянка наиболее опасна для беременных. Возрастает риск рождения детей со следующими отклонениями:
- Проблемы с интеллектуальным развитием;
- Патологии глаз;
- Физическая недоразвитость (малый рост).
Краснуха
Заболевание, которое обычно поражает детей от 5 до 9 лет. Помимо температуры и сыпи наблюдается увеличение лимфатических узлов. Краснуха представляет собой легкую инфекцию, которая проходит в течение одной недели даже без лечения.
Сыпь представляет собой розовые или красные пятна, которые возникают на лице, постепенно распространяясь на другие части тела.
Данное заболевание может представлять опасность для беременных, так как это может привести к хронической краснухе плода, что повышает вероятность выкидыша или физических отклонений после рождения малыша.
Мононуклкоз
Мононуклеозу подвержены все возрастные группы, но наиболее он распространен у подростков. Распространяется через слюну, поэтому его еще иногда называют болезнью поцелуев.
Инкубационный период длится в течении 4-6 недель, после чего проявляются такие симптомы:
- Головная боль;
- Быстрая утомляемость;
- Сыпь, в виде розовых и пурпурных бляшек или дисков на коже или во рту;
- Воспаление миндалин;
- Повышенная потливость.
Симптомы наблюдаются от 1 до 2 месяцев и их иногда сложно отличить от симптомов гриппа.
Болезнь может протекать незаметно без вреда для организма, но в редких случаях может вызвать осложнения:
- Ангина;
- Тонзиллит;
- Анемия;
- Менингит.
Вирусные заболевания, которые опасны для здоровья взрослого человека
![]()
Источник: Polina Tankilevitch: Pexels
Существует ряд вирусных заболеваний, которые могут вызвать сыпь с лихорадкой и у взрослого человека. Эти болезни не распространены в России, но ими можно заразиться во время отпуска в тропических и жарких странах.
Вирус Зика. Заболевание распространено в Центральной и Южной Америке. Передается через укусы насекомых, переливании крови и половом акте. Симптомы представляют собой сыпь в виде розовых плоских пятен или гноящихся бугорков. Часто болезнь проходит бессимптомно.
Сама сыпь не опасна для здоровья, но заболевание может вызвать ряд осложнений, особенно у беременных женщин:
- Увеличивается вероятность рождения детей с микроцефалией (маленькой головой или головным мозгом);
- Менингит;
- Менингоэнцефалит;
Синдром Гийена-Барре — аутоиммунного заболевания способного привести к параличу.
Лихорадка Западного Нила. Вирус передается человеку от птиц через укус насекомых. Симптомы развиваются редко, однако они могут привести к серьезным последствиям:
- Потеря зрения;
- Паралич;
- Судороги;
- Кома.
Заболеванию наиболее подвержены люди пожилого возраста (от 60 лет).
Лихорадка денге. Также распространяется преимущественно через укусы насекомых. Симптомы схожи с симптомами гриппа и длятся около 10 дней.
У небольшого процента заболевших может развиться более тяжелая форма заболевания – геморрагическая лихорадка денге. В таком случае у пациента могут наблюдаться такие признаки:
- Кровотечение из носа и десен;
- Нарушение кровообращения и повреждение сосудов;
- Увеличение печени.
Эти симптомы могут привести к шоковому синдрому денге, который может привести к смерти.
Когда обращаться за врачебной помощью
Многие вирусные заболевания не несут серьезной опасности для организма. Болезнь протекает гладко и проходит без особых осложнений в течении 7-14 дней. Несмотря на это, такие заболевания могут с трудом поддаваться лечению. Некоторые вирусные заболевания полностью резистентны к антибиотикам и требуют особого подхода и наблюдения специалистов.
Симптомы, при которых необходимо обратиться за врачебной помощью:
- Сыпь не проходит долгое время (более 10 дней) и не наблюдается признаков улучшения;
- Температура выше 39 градусов;
- Вместо пятен начинают образовываться пузырьки c жидкостью;
- Сыпь распространяется очень быстро по всему телу;
- Сыпь вызывает явно выраженные болевые ощущения;
- Пораженные части тела опухают.
Особое внимание следует уделять и общему состоянию пациента. Плохой аппетит, быстрая утомляемость и постоянная слабость, при которой больной не может выполнять повседневные действия, говорят о необходимости консультации с лечащим врачом.
Беременным женщинам следует внимательно относится к таким симптомам, потому что вирусные заболевания могут негативно повлиять на здоровье ребенка.
Важно: При появлении симптомов вирусных заболеваний во время посещения тропических районов или после возвращения из них, необходимо немедленно обратиться за медицинской помощью. Такие заболевания могут быть крайне опасны для здоровья человека.
Диагностируются такие заболевания быстро. Врач может установить тип заболевания по характеру сыпи и другим характерным симптомам. Для подтверждения диагноза, в большинстве случаев, достаточно анализа крови.
![]()
Источник: Howcast / YouTube
При обычных условиях, во время лечении подобных вирусных заболеваний, врач назначает курс антибиотиков, в зависимости от типа заболевания.
Чтобы бы смягчить симптомы, назначают мази или кремы местного применения. Для большего эффекта, при больших площадях поражения – компрессы.
Облегчить симптомы позволяют не сложно, например можно:
- Носить свободную и мягкую одежду;
- Принимать теплые ванны;
- Соблюдать постельный режим.
Самый эффективный метод профилактики таких заболеваний — вакцинация. Обычно детям её назначают в возрасте от 12 до 15 месяцев. Повторную вакцинацию проводят в 4-6 лет.
Не следует забывать о том, что такие заболевания заразны, и поэтому важно иметь возможность изолировать пациента — или как минимум обеспечить здоровых членов семьи средствами индивидуальной защиты. При этом и заболевшим и ухаживающим важно соблюдать правила личной гигиены, чтобы снизить риск развития осложнений.
К вирусным заболеваниям, которые сопровождаются сыпью и лихорадкой, следует относится внимательно, но без излишней осторожности. В подавляющем большинстве случаев, такие болезни проходят сами, не вызывая значительного дискомфорта и вреда. Наблюдение за симптомами и общим состоянием здоровья позволят избежать редких осложнений, а постельный режим и хороший уход ускорят выздоровление.
Читайте также: