Если рубец внутри груди
Обновлено: 24.04.2024
Современные хирургические методы лечения новообразований желез ориентированы на сохранение оперируемого органа и его функций.
- Резекция – это удаление
- Сектор – треугольный участок с вершиной у соска, составляющий не более 12–13 % железы
Секторальная резекция молочной железы – точная хирургия, которая позволяет удалить локальную опухоль, практически не затрагивая здоровые ткани. Выполняются такие операции с применением методов эстетической хирургии. Деформация груди после операции минимальна, швы носят косметический характер. Малоинвазивность позволяет выполнять манипуляции под местной анестезией и существенно сокращает срок реабилитации.
Вмешательство возможно при опухолях малых размеров на ранних стадиях заболевания. Удалению подлежат как образования злокачественной природы, которая подтверждена биопсией, так и доброкачественные, способные к перерождению, а также очаги хронического воспаления с необратимой деформацией тканей.
Метод используется также для первичного исследования ткани новообразований.
Что такое секторальная резекция?
Лампэктомия или секторальная резекция молочной железы – удаление пораженного сегмента с лечебной и диагностической целью. В результате операции выделяется и избирательно удаляется опухоль до 3 см в диаметре с подлежащими тканями (не менее 1 см вокруг опухоли – для предотвращения рецидивов). Опухоль отправляется на гистологическое исследование.
Одновременно удаляются один или несколько лимфатических узлов, вовлеченных в процесс – при их увеличении в размере, которое позволяет заподозрить наличие метастазов в лимфатическую систему. Ткань лимфоузлов также направляется на анализ.
Метод позволяет сохранить большую часть желез, которые остаются способными к естественному функционированию – после перенесенной операции женщина способна к кормлению грудью.
Показания для операции
Показаниями к проведению операции служит наличие подтвержденной фиброаденомы или аденокарциномы молочной железы. Для этого пациент проходит ряд последовательных исследований, которые ему назначает лечащий врач-гинеколог или маммолог:
- УЗИ или соноэластографию грудных желез
- Маммографию или компьютерную томографию с контрастированием – введением вещества, накапливающегося в атипичной опухолевой ткани и делающего опухоль наиболее яркой на снимках
- Пункцию (биопсию) – забор специальной иглой столбика ткани из подозрительного новообразования для дальнейшего исследования на атипичность составляющих ее клеток
- Быстро растущие доброкачественные железистые узлы (фиброаденомы)
- Аденокарциномы на ранней стадии
- Внутрипротоковые папилломы, также способные к перерождению и создающие предпосылки к лактостазу (задержке молока) у женщин, планирующих беременность
- Липомы – патологические разрастания жировой ткани, локализованные в пределах одного сегмента или одиночные
- Гранулемы – капсулированные очаги воспаления
- Очаги гнойного расплавления ткани, гнойные инфильтраты, не поддающиеся лечению и восстановлению
Противопоказания к проведению
- Залегание очага в глубоких слоях тканей
- Размер образования более 3 см
- Системные заболевания крови и других соединительных тканей
- Диабет
- Наличие других онкологических заболеваний
- Беременность и лактация
- Острый инфекционный процесс
Можно ли избежать секторальной резекции железы?
На этапе диагностики новообразования, если позволяет его расположение, допустимо заменить иссечение очага методом секторальной резекции груди на биопсию, однако биопсия не позволяет полностью удалить опухоль, и при подтверждении ее злокачественной природы операции не избежать.
Растущие фиброаденомы также подлежат обязательному удалению, так как не поддаются консервативной терапии и не рассасываются самостоятельно, а кроме того имеют тенденцию к довольно быстрой малигнизации (озлокачествлению).
То же касается и гнойных абсцессов, не поддающихся терапии медикаментами – наличие гнойных инфильтратов в тканях при отсутствии лечения рано или поздно приводит к сепсису (генерализованной бактериальной инфекции крови).
По сравнению с другими методами радикального лечения секторальная резекция железы имеет ряд достоинств:
- Малоинвазивность – сохранение функций грудной железы и внешнего облика пациента
- Низкий риск развития осложнений как в ходе операции, так и в послеоперационном периоде
- Быстрое восстановление – выписка осуществляется на третий день после процедуры
Поэтому возможность проведения такой операции при хирургических заболеваниях рассматривается как преимущество пациента.
Подготовка
Перед плановой госпитализацией по поводу операции пациенту необходимо собрать ряд актуальных сведений о своем состоянии. Оценивается отсутствие кровяных инфекций, состояние системы гемостаза, гормональный фон, функция сердца, щитовидной железы.
Хирургу необходимо предоставить:
- Анализы крови:
- Коагулограмма (протромбиновый индекс, МНО, фибриноген, АЧТВ)
- Группа крови, резус
- Уровень тиреотропного гормона (ТТГ)
- Женских половых гормонов (эстрогены, гестагены, тестостерон, пролактин)
- Биохимия крови (АЛАТ, АСАТ, мочевина, креатинин, билирубин, глюкоза)
- Маркеры к гепатитам и ВИЧ
- Электрокардиографии
- УЗИ щитовидной железы
- УЗИ и маммографии молочных желез
Ход выполнения операции
В зависимости от типа анестезии (общий наркоз или местный) пациенту запрещается принимать пищу в течение 12 или 4 часов до манипуляции. Воду можно выпить последний раз за 3 часа до вмешательства.
- Пациент укладывается на спину на кушетку, под контролем маммографии хирургом размечается операционное поле, от точности будет зависеть длительность операции и ее эффективность
- Затем пациент обезболивается и накрывается стерильными хирургическими простынями, открытым остается только операционное поле. Как правило, перед анестезией проводится премедикация, позволяющая снизить уровень тревоги
- Полуовальные надрезы по линиям разметки от периферии к центру (от края железы к ареоле) завершаются в трех сантиметрах от места локализации опухоли
- Мягкие ткани отделяются от мышечной фасции большой грудной мышцы с помощью тупого инструмента
- Опухоль фиксируется в пальцах хирурга и иссекается
- Удаляются ткани в радиусе 10 мм вокруг опухоли
- Сосуды коагулируются или ушиваются
- Устанавливается дренаж для отвода крови и лимфы
- Затем рана либо ушивается, либо накрывается стерильным материалом до получения результатов гистологического исследования
- Поверх шва накладывается стерильная повязка, которая затем регулярно меняется на перевязках
- Пациент выводится из наркоза и транспортируется в палату, где остается под наблюдением в течение 3 дней
Каковы осложнения секторальной резекции?
- Гематома (скопление крови в полости раны и близлежащих тканях) – устраняется при повторном вмешательстве ушиванием сосуда, введением гемостатических препаратов
- Серома (отек из-за скопления лимфы) – убирается с помощью пункции, полученная жидкость отправляется на исследование с целью исключения инфекционных осложнений
- Инфицирование (попадание гноеродной флоры в рану с последующим развитием гнойно-септических осложнений) – проводится антибактериальная терапия
- Лимфатический отек (руки и шеи со стороны прооперированной железы) – возникает в результате резекции не одного, а целой группы лимфоузлов при злокачественном процессе; требует длительного специфического лечения
Остается ли после секторальной резекции деформация молочной железы?
При таком виде вмешательства деформация минимальна: грудь сохраняет прежний размер, уменьшение объема незначительно и практически незаметно – после удаления новообразования грудь возвращается к исходному размеру, который был у пациента до развития опухоли.
Швы носят косметический характер, со временем они бледнеют и становятся практически незаметными.
Сохраняются также функциональные возможности желез, поэтому после родов возможно естественное вскармливание.
Восстановительный период
- После секторальной резекции молочных желез пациент выписывается из стационара на третьи сутки. Дренаж удаляется на 2–3 день. Повязка остается на теле до 5–7 дней – в течение ближайшей недели необходимо ходить на перевязки, затем будет достаточно обрабатывать послеоперационные швы раствором бриллианта зеленого
- Необходимо провести профилактический курс антибактериальной терапии с целью предотвратить развитие гнойных осложнений
- Затем для заживления швов и предотвращения грубого рубцевания тканей по назначению врача могут применяться коллагеновые и силиконовые крема, ускоряющие регенерацию мази
- Рекомендуется также обогатить рацион животными белками, микроэлементами и витаминами для преодоления послеоперационного стресса и восполнения запасов железа, потерянных с кровью
Важно следить за своим состоянием в течение первой недели после вмешательства:
- Измерять температуру 2 раза в день (может быть повышена до субфебрильных значений в первые 2 дня после операции – это физиологическая реакция)
- Соблюдать режим инфекционной безопасности
- Следить за состоянием кожных покровов вокруг раны, интенсивностью болевых ощущений
При сохранении температуры долее 3 дней или ее значительном повышении, появлении боли, сильного покраснения кожи, отека груди, обильных или гнойных выделений (непрозрачных, бело-желтого или зеленоватого цвета) из раны – немедленно обратиться в стационар или к лечащему врачу.
Преимущества проведения процедуры в МЕДСИ:
- Прием маммологов и гинекологов международного класса
- Полное аппаратное обследование, онкопоиск
- Сегментарная резекция молочных желез ведущими хирургами Москвы
- Комфортное пребывание в стационаре клиники
- Помощь с размещением иногородних пациентов на время реабилитационного периода
- Обратная связь со специалистами
Записаться на консультацию просто – достаточно позвонить по телефону (звонки принимаются круглосуточно).
![]()
Послеоперационный рубец может иметь разную форму и длину. Это зависит от выбранного метода подтяжки груди. Так после якорной подтяжки груди рубец значительно больше, чем после вертикальной или подтяжке по ареоле.
Как правило, грубый рубец – это выступающий на поверхности кожи широкий рубец, отличающийся по цвету от окружающей кожи. В некоторых случаях , рубец может быть болезненным при пальпации. Наибольшей выраженности рубцы достигают к 2-3 месяцам после операции. В этот период они наиболее плотные, имеют алый цвет и выступают над поверхностью кожи. Если процесс заживления рубцов не нарушен, то в дальнейшем, они становятся менее заметными, светлеют, сравниваются с уровнем кожи, напоминая белую ниточку. Следует помнить, что послеоперационный рубец все равно останется заметным, но так как он проходит по линии бикини, его легко скрыть под одеждой.
Причины образования грубого рубца:
- Предрасположенность пациента к избыточному образованию соединительной ткани.
- Грубая работа хирурга с тканями.
- Сильное натяжение на края операционной раны, что ведет к растяжению рубца и его последующей гипертрофии.
- Избыточное применение электрокоагуляции в области рубца, т.е. в непосредственной близости к дерме кожи.
- Ушивание операционной раны рассасывающимся шовным материалом близко к поверхности кожи.
Операционную рану надо ушивать таким образом, чтобы все рассасывающиеся швы находились глубоко внутри.
Виды рубцов:
Эластичный, состоящий из нормальной соединительной ткани. Обычного цвета по сравнению с окружающей кожей. По мягкости никак не отличающийся от окружающей кожи.
Прочность и устойчивость к повреждениям рубцовая ткань приобретает постепенно. К трем месяцам после операции рубец набирает 50% своей нормальной прочности. К году после операции рубец по прочности становится 100%.
Одним из осложнений, относящихся к подтяжке груди, является образование гипертрофических и келоидных рубцов.
При избыточном синтезе коллагена формируется гипертрофический рубец, состоящий из плотной фиброзной ткани. Характеризуются такие рубцы красноватым оттенком, возвышением над поверхностью кожи, чувствительностью и болезненностью, могут вызывать зуд.
Виды гипертрофических рубцов:
Гипертрофический рубец никогда не выходит за границу раны. Причинами его образования служит большой размер раневой поверхности и наличие постоянной травматизации рубца, например, трение о джинсы. Также гипертрофический рубец может образоваться в результате реакции на шовный материал.
Одной из особенностей гипертрофических рубцов является доброкачественное течение. В течение нескольких месяцев или лет они постепенно становятся меньше и превращаются в обычные нормотрофические рубцы.
![]()
Келоидный рубец выходит за границу раны, распространяясь на нормальные ткани. Формирование келоидного рубца происходит обычно через 1-3 месяца после образования эпителия на месте поврежденной поверхности кожи. Рубец постоянно растет и становится грубым, выпячивающимся над поверхностью кожи.
Келоидный рубец не становится со временем лучше, а в редких случаях имеет склонность к прогрессированию.
Образование келоидных рубцов связано с индивидуальными особенностями процесса заживления. Поэтому, людям, у которых есть предрасположенность к образованию келоидных рубцов, нужно выбирать методики с наименьшими разрезами.
Гипертрофические рубцы также могут являться следствием таких послеоперационных осложнений как гематомы, нагноение или расхождение швов.
Профилактика образования рубцов
- Стараться в ходе операции минимизировать натяжение на послеоперационные швы. Разумеется, сам смысл подтяжки противоречит этому, но надо помнить, что натяжение должно быть разумным.
- Подтяжка груди более 4-го размера, как правило, будет иметь сильное натяжение и, соответственно, более грубые рубцы.
- Бережное обращение с мягкими тканями во время операции. Это целиком зависит от хирурга.
- Аккуратное ушивание послеоперационной раны. Также забота хирурга, но не всегда самое бережное ушивание послеоперационной раны гарантирует качественный рубец.
Лечение грубых рубцов
![]()
Лечение грубых рубцов может быть как медикаментозным, так и хирургическим.
Хирургическое лечение подразумевает иссечение рубца с пластикой местными тканями. Существует множество методик пластики рубцов, которые подбираются под каждый конкретный случай.
Медикаментозное лечение включает в себя ношение специальных пластырей, использование мазей, блокирующих избыточное образование соединительной ткани.
В особо тяжелых случаях, когда рубец продолжает гипертрофироваться, применяют глюкокортикоидные препараты в инъекционной форме. Использовать такие препараты надо аккуратно, чтобы не перевести гипертрофический рубец в атрофический.
Вопросы по грубым рубцам
Такого способа не существует. В некоторой степени можно ориентироваться на уже существующие рубцы, но и это не дает объективного прогноза.
Нужно пройти необходимый курс лечения и если будет признано целесообразным, то можно выполнить пластику рубца.
Некрасивые рубцы это всегда результат комплекса неблагоприятных факторов среди которых доктор занимает не самое главное место. Надо лечить рубцы, результат лечения, как правило, очень хороший.
Такая вероятность выше чем, например, при увеличении груди и по моему опыту составляет 3-8% от всех операций. Обращаю внимание, что речь идет о грубых рубцах, а не о келоиде. Келоидов меньше в разы.
![You are currently viewing Ушибы и гематомы молочной железы]()
Врач онколог, маммолог, хирург Алексей Галкин. Стаж 18+ лет. Принимает в Университетской клинике. Стоимость приема от 2000 руб.
- Запись опубликована: 09.10.2020
- Reading time: 4 минут чтения
Травмы груди встречаются очень часто. Получить их очень легко при занятиях спортом, поездках в транспорте, даже дома. Ткань груди довольно чувствительна, и нередко кажущаяся незначительной травма приводит к повреждению – ушибу и/или гематоме.
Важно не игнорировать их, а своевременно обратиться к маммологу, поскольку ушибы могут сопровождаться развитием серьезных осложнений (воспалением, нагноением, некрозом тканей груди).
Что понимают под травмой грудных желез
Различают следующие виды повреждений молочных желез, полученных в результате травмы:
- Закрытые. К ним относят ушиб, гематому грудных желез;
- Открытые. Это раны различного характера (резаные, полученные в результате ожога, укуса, колотые);
- Изолированные;
- Комбинированные (сочетанные). Такие повреждения сочетаются с серьезными травмами грудной клетки, например, с переломом и/или ушибом грудины, ребер, с пневмотораксом (скоплением в плевральной полости воздуха), с гемотораксом (наличием в ней крови).
Травма почти всегда вызывает внутреннее кровотечение, повреждение ткани груди или их сочетанию. Наиболее часто встречаются ушиб и гематома груди.
Под ушибом грудных желез понимают повреждение тканей груди травматического характера закрытое, когда значительного нарушения их структуры нет.
Гематома образуется в результате внутреннего кровотечения, которое может быть:
- легким – это простой синяк;
- серьезным, что приведет к значительной гематоме , большому скоплению сгустков крови, которая собирается за пределами кровеносных сосудов. По сути, гематома – это просто более крупный ограниченный синяк, сопровождающийся разрывом сосудов.
Распространенность травматических повреждений грудных желез составляет около 2-3% от всех маммологических заболеваний. Но, это просто статистика. На самом деле, травма груди встречается гораздо чаще. В быту, на производстве или во время занятий спортом получить травму груди очень легко. Просто женщина не всегда придает значение возможным повреждениям и не всегда может их вспомнить.
После травмы груди пациентов обычно отправляют на диагностическую визуализацию груди, чтобы оценить изменения в молочной железе, замеченные либо самим пациентом, либо маммологом.
Причины травм груди
Закрытые травмы (ушиб, гематома). В большинстве случаев, такие повреждения развиваются в результате:
- Бытовых травм, полученных при уборке, работе в огороде, игр с животными, детьми;
- Несчастных случаев в транспорте, например, в метро, в автомобиле. Травма также может быть результатом автомобильной аварии. Ремни безопасности спасают жизни, но они также значительно увеличивают количество травм грудной железы. Срабатывание подушки безопасности также может вызвать травму груди;
- Занятий спортом (удар мячом, падение).
Открытые повреждения груди. Возникают в результате неосторожного обращения с острыми предметами, из-за укусов животных, покушений и т. д. Все открытые повреждения молочных желез (даже незначительные царапины домашних питомцев) потенциально достаточно опасны, поскольку часто развивается бактериальное инфицирование раны. Причем лечить их не всегда легко. Инфекция может быть анаэробная, либо вызвана сразу несколькими возбудителями, часто устойчивыми к распространенным антибактериальным средствам.
Дополнительные факторы, повышающие риск развития ушиба/гематомы у пациентов, включают определенные генетические нарушения свертывания крови и препараты для разжижения крови, такие как аспирин.
Симптомы ушиба и гематомы молочных желез
В результате полученных закрытых травм грудных желез появляются следующие симптомы:
- Боль в груди . Молочная железа хорошо иннервируется, причем, даже при незначительных на нее воздействиях импульсы проводятся быстро. Боль может быть тупая, ноющая, усиливающаяся во время сна на боку или острая, выраженная. Если удар был сильным, возможно развитие болевого шока с потерей сознания, что требует неотложной медицинской помощи со стимуляцией сердечно-сосудистой и дыхательной систем;
- Гематома . Кровоподтек и гематома сопровождаются изменением цвета кожи груди. При кровоподтеке вначале поврежденный участок приобретает красный или багровый цвет, затем сменяется на сине-фиолетовый и, наконец, на зеленый. Потом синяк желтеет и проходит. Такое изменение цвета обусловлено окислением, распадом форменных элементов крови и превращениями гемоглобина. В отличие от незначительного ушиба и синяка, “цветение” гематомы начинается позднее и более длительное. Гематома сопровождается припухлостью и болью в груди;
- Повышение температуры, ухудшение общего самочувствия . Развиваются в результате реакции организма на полученную травму. Часто также возникают: слабость и снижение АД, головная боль головокружение, тошнота и рвота;
- Выделения из сосков . Развиваются в не сразу, в более поздних сроках после травмы груди в результате омертвения тканей (серозные выделения), повреждения протоков (кровянистые выделения) или присоединения вторичной инфекции (гнойные выделения желто-зеленого цвета).
![Ушибы и гематомы молочной железы]()
![Ушибы и гематомы молочной железы]()
Выраженность симптоматики зависит от степени повреждений. Если травма груди незначительная, в основном развиваются боль, отек и синяки. При более серьезных – боль, гематома, ухудшение общего состояния. При серьезных сочетанных травмах груди с переломами, ушибами грудной клетки симптомы нарастают бурно с развитием гипотонии, тошноты и других неврологических расстройств.
Осложнения ушибов и гематом молочных желез
Осложнения травм груди развиваются в результате несвоевременного обращения к врачу. К ним относятся:
- Воспаление, нагноение и некроз поврежденных тканей. Незначительная гематома может рассосаться самостоятельно, но глубокая часто сопровождается некрозом тканей. Жировой некроз (асептический очаг омертвения жировой ткани груди) заканчивается формированием рубцовой ткани и деформацией молочной железы. Подкожная гематома может инфицироваться. в таком случае развивается нагноение, нелактационный мастит и абсцесс молочной железы, которые требуют комплексного лечения (антибактериальные препараты, хирургическое вмешательство – вскрытие и дренирование очага, физиолечение);
- Деформация молочных желез. Поврежденные омертвевшие участки могут замещаться соединительнотканными фиброзными тканями с образованием рубцовых изменений. Появляется деформация груди – втягивание тканей, изменение соска;
- Малигнизация. Не ушиб, ни гематома не могут превратиться в рак груди, независимо от того, сколько времени потребуется для восстановления от травмы. Однако, травматические повреждения могут стать провоцирующими факторами роста уже имеющейся, но пока не выявленной злокачественной опухоли. В анамнезе некоторых женщин с раком груди были закрытые повреждения молочной железы. Особенно опасны в этом отношении травмы, если присутствует мастопатия.
Диагностика травм груди
Некоторые женщины после получения казалось бы незначительной травмы груди не обращаются к маммологу. Кроме того, не все повреждения становятся заметными, что оттягивает визит к врачу. Но в результате любой травмы развивается патологический процесс, который затрагивает кожу, жировую или железистую ткань (все зависит от степени повреждения). Определить характер патологии, ее последствия, способен только маммолог, используя прежде всего визуализирующие методы диагностики.
Вначале проводится осмотр молочных желез, пальпация (стоя и лежа) и выяснение жалоб. Последовательно обследуется каждая грудь, подмышечные впадины и лимфоузлы. В первую очередь необходимо обратить внимание на:
- изменение цвета кожных покровов (есть ли синяки, кровоподтеки, пятна);
- наличие втянутости кожи, соска;
- наличие уплотнений, бугорков, болезненности.
После этого назначается УЗИ. УЗИ молочных желез относится к базовому необходимому методу диагностики травм груди у женщин любого возраста. Картина УЗИ зависит от давности травмы груди. В остром периоде (свежая травма, до 5 дней) структура тканей поврежденного участка нарушена, микрокровоизлияния выглядят как включения гипоэхогенной структуры. В промежуточном (от 5 до 14 дней) периоде гематома выглядит как овальной неправильной формы образование, в котором могут быть гиперэхогенные включения (сгустки крови), стенки образования утолщены.
Затем гематома в норме рассасывается. Если отсутствует лечение могут развиться посттравматические кисты, если была поражена жировая ткань – очаги ее некроза (стеатонекроз или жировой некроз груди).
Такие изменения видны при УЗИ исследовании, поэтому рекомендуется его повтор примерно через 3 недели после травмы. При старых травмах очаги поражения могут выглядеть как участки микрокальцинатов, либо фиброза (если образуется шрам).
Маммография назначается при подозрении на злокачественный процесс, при неоднозначных результатах УЗИ и женщинам после 40-45 лет. Маммограмма не всегда дает точные результаты в отношении ушибов и гематом:
Но она позволяет дифференцировать посттравматические изменения от злокачественных. Большую пользу принесет сравнение ранее сделанных снимков (если они есть).
Радиотермометрия (измерение температуры как на поверхности, так и в тканях молочной железы) назначается, чтобы определить наличие воспаления тканей.
Клинический анализ крови назначается, чтобы узнать СОЭ и содержание лейкоцитов (при воспалительном процессе они повышены).
Редко, если не удается установить характер образования перечисленными выше методами, назначается МРТ молочных желез.
Лечение травм груди
Лечение ушибов и травм зависит от стадии и выраженности процесса, жалоб и результатов обследования.
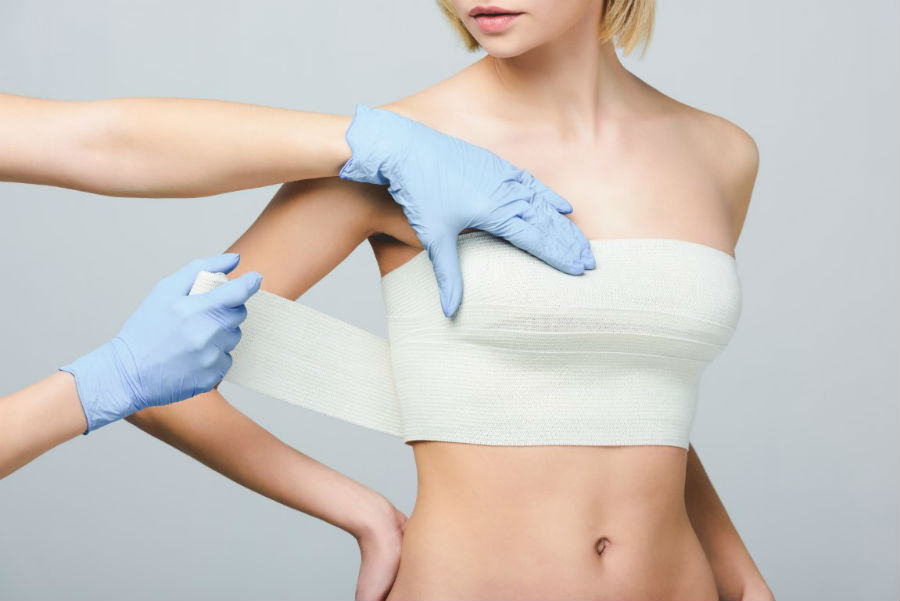
В первую очередь, грудь необходимо иммобилизировать (наложить фиксирующую повязку ).
![Фиксирующая повязка для лечения травм груди]()
Фиксирующая повязка для лечения травм груди
Симптоматическая терапия зависит от жалоб пациентки и включает:
- Обезболивающие средства. Лучше использовать средства на основе парацетамола, если назначаются НПВС, то только коротким курсом при отсутствии противопоказаний. Бесконтрольный прием НПВП даже в течение относительно короткого промежутка времени (2 недели) увеличивает риск кровотечений;
- мочегонные коротким курсом при отеках;
- противорвотные, противотошнотные (метоклопрамид) при соответствующих симптомах.
На травмированные участки назначаются мази, гели для рассасывания подкожных кровоизлияний и гематом, содержащие гепарин (Троксевазин Нео, гепариновая мазь).
- Антибактериальная терапия назначается только маммологом при присоединении вторичной инфекции и формировании воспалительного процесса (мастит, абсцесс).
- Если гематома значительная, проводится эвакуация крови с помощью пункционной биопсии.
- Физиолечение (сухое тепло) назначается для рассасывания гематомы.
Самостоятельно до визита к врачу на грудь можно наложить холодный компресс, чтобы уменьшить отек и боль. Другое самолечение до диагностики поражения и консультации маммолога не допускается. Массажи, растирания в остром периоде не проводятся, поскольку это может увеличить отечность, боль, кровоизлияние.
Восстановительное лечение назначается в позднем периоде (через 2-4 недели и позже после травмы, все зависит от характера повреждения). Оно включает витаминотерапию, средства для улучшения обмена веществ, если нет противопоказаний, например, предрасположенности к новообразованиям.
Необходимо объяснить пациентке, что она должна посетить маммолога и сделать повторное УЗИ хотя бы один раз после первоначальной оценки (через 4-6 недель), чтобы убедиться, что ушиб улучшился. Для устранения некоторых ушибов могут потребоваться месяцы, поскольку организм медленно реабсорбирует кровь, которая накопилась в тканях. Специалисты считают ультразвук наиболее полезным при оценке интервального улучшения последствий ушибов и гематом.
Профилактика травм груди
К сожалению, травму груди из-за несчастного случая предупредить нельзя. А вот при занятиях спортом можно, необходимо носить правильный спортивный бюстгальтер. У хорошего спортивного бюстгальтера должны быть цельные чашечки, чтобы грудь не двигалась во всех направлениях. Также должны быть широкие неэластичные бретели, застежки не должны мешать.
При любом открытом или закрытом травматическом повреждении груди необходимо обратиться к маммологу, чтобы оценить поражение, назначить лечение и предупредить осложнения.
Задать вопрос онлайн
Заказать обратный звонок
Какие факторы влияют на формирование рубцов? Почему иногда они получаются совершенно незаметными, а иногда очень широкими и грубыми? Доктор Сергеев много лет специализируется в области пластики груди. Поэтому темой нашего разговора стала тема о формирования незаметных рубцов при проведении пластических операций груди.
Пластика груди. Как сделать шов невидимым?
Большинство женщин, планирующих пластику груди, волнует проблема послеоперационных рубцов. Не будут ли следы работы хирурга заметными? Не сформируется ли грубый рубец, который может испортить результат операции. Эти вопросы мы задали известному пластическому хирургу Илье Вячеславовичу Сергееву – основателю крупнейшей московской клиники DoctorPlastic уже много лет лидирующего в области пластической хирургии груди.
![Сергеев Илья Вячеславович]()
Доктор Сергеев много лет специализируется в области маммопластики. Поэтому темой нашего разговора стала методика формирования незаметных рубцов именно при проведении пластических операций груди. Илья Вячеславович считает, что здесь важно и то как именно доктор накладывает швы, и то как и в каких условиях формируется рубец в послеоперационном периоде.
Методика наложения швов доктора Сергеева
Нельзя заниматься пластической хирургией не изучив секретов и закономерностей формирования незаметного рубца. В клинике DoctorPlastic над этой задачей работают на протяжении многих лет. Как же сделать так, чтобы послеоперационные рубцы получались максимально тонкими и незаметными? Илья Сергеев приоткрыл нам некоторые тонкости своей методики:
Все хирурги знают азбуку - нельзя использовать пинцеты с зубцами и грубые зажимы, швы не должны подвергаться растяжению и трению. Чем больше натяжение шва – тем шире получится рубец. Поэтому, прежде всего, необходимо исключить поперечное растяжение швов. С накоплением практического опыта приходит понимание более тонких, но не менее значимых факторов. Например, тонкости правильной и точной работы с краями разреза, которые исключают излишнее травмирование тканей во время наложения шва.
«Чтобы снять напряжение с послеоперационного рубца и не допустить его растяжения, вначале мы сшиваем внутренние слои дермы. Именно эти швы примут на себя все напряжение и будут удерживать ткани, а потом уже свободно, без всякого натяжения сшиваются средние и поверхностные слои»,- говорит доктор Сергеев.
«Фирменный шов» хирургической школы клиники DoctorPlastic сразу после наложения имеет форму выпуклого валика, который постепенно разглаживается и становится через несколько недель практически незаметным. Главный секрет - внутренний жесткий шов, который принимает на себя все натяжение, оберегая верхние слои кожи от малейшего натяжения, благодаря чему и формируется особенно тонкий послеоперационный рубец. Помимо этого очень важно исключить риск некрозов и постараться уменьшить реакций на шовный материал. Для этого при наложении шва применяется специальная техника шва без узлов. Ведь именно в местах расположения узлов чаще всего происходят воспаления, небольшие некрозы ткани и выход нитей на поверхность. Все это может впоследствии оставить следы в виде дополнительных рубчиков.
![увеличение груди Сергеев шов 1]()
Рубцы – 6 недель после операции по увеличению груди
![увеличение груди Сергеев шов 2]()
Рубцы – 6 недель после ареолярной подтяжки груди
Проблема швов особенно актуальна при проведении подтяжек и уменьшения груди, поскольку операции по увеличению груди практически не оставляют заметных рубцов, кроме каких-то особых случаев связанных с индивидуальными особенностями организма, о которых мы поговорим ниже. Делая вертикальную подтяжку, хирурги клиники DoctorPlastic используют другую специально разработанную технику наложения швов, которая сводится к меньшему количеству и более глубокому расположению узлов, которые, держат в натяжении глубокие слои дермы.
Важное место занимает и подбор шовного материала. В клинике доктора Сергеева предпочитают использовать рассасывающиеся нити, которые вызывают меньше нежелательных реакции организма и не требуют снятия швов, которое может лишний раз травмировать кожу.Шить или клеить?
Говорит доктор Сергеев: «К клею я отношусь хуже, он не может избавить от рубцов, поскольку если есть разрез он не может исчезнуть без следа. На его месте обязательно формируется рубец независимо от того, сошьем мы его или склеим. Наша задача сделать рубец как можно более тонким и незаметным впоследствии, но, во-первых, на клей часто возникает реакция отторжения, которая ухудшает состояние рубца, а во-вторых, это материал не достаточно надежен – он не всегда хорошо держит швы, позволяя им растягиваться и «играть», что тоже весьма нежелательно» .
Стрипы или силиконовые пластыри?
Для формирования незаметных рубцов очень важно их правильное созревание. Нужно максимально исключить травмирование, растяжение и раздражение кожи в области шва.
Не все пациентки понимают, зачем вообще нужны стрипы и пластыри. Это не просто перевязочный материал. Стрипы фиксируют швы, не позволяя им растягиваться и обеспечивая таким образом тонкий рубец. Кроме того, стрипы и пластырь защищают швы от натирания и механического раздражения, что не менее важно.
Опытные хирурги предпочитают проклеивать швы именно стрипами. Это также обеспечивает формирование более тонких рубцов. По утверждению Сергеева преимущество стрипов над силиконовыми наклейками заключается в том, что они жестче и надежнее держат края раны, обеспечивая правильное формирование соединительной ткани рубца.
По мнению хирургов клиники DoctorPlastic раннее снятие стрипов – самая частая ошибка, которая может приводить к формированию грубых рубцов. Поэтому пациентки доктора Сергеева носят стрипы дольше, чем это принято у многих российских хирургов – до полутора месяцев. Другая крайность – практика многих европейских клиник, где напротив, стрипы используют аж до полугода. Однако, опыт д-ра Сергеева показывает, что настолько длительное ношение стрипов не только неудобно для пациентки, но и не слишком оправданно. Что касается использование силиконовых пластырей после операции, многолетний опыт работы работали с такими пластырями в клинике DoctorPlastic показал, что они не дают заметного эффекта. Если шов начинает расходиться через 3-4 недели после операции - никакой пластырь его не удержит.
«Я накладываю стрипы на месяц, а поверх еще заклеиваю их салфетками, рассказывает д-р Сергеев, - эти салфетки я снимаю через 3-4 дня после операции, после чего разрешаю пациентке полноценно мыться в душе». Все полтора месяца пациентки клиники Сергеева моются со стрипами (не снимая и не меняя их!), а лишь обрабатывая стрипы спиртом или водкой после приема душа. Сергеев против переклеивания стрипов каждую неделю, по его мнению, это слишком раздражает шов, и он может стать рубец только хуже.
Женщин часто пугают корочки, которые образуются на месте шва. Этого бояться не стоит, корочки не сильно влияют на качество рубца, если, конечно, это не широкие корки, с ними шов действительно может получиться несколько грубее. Но тоненькие корочки, никак не сказываются на шве и после того как снимаются стрипы, их не нужно удалять насильственно – в течение первой недели они сами отпадут.
Применение этих и некоторых других принципов разработанных доктором Сергеевым позволяет добиться лучших результатов – более тонких и незаметных рубцов у пациенток клиники DoctorPlastic.![увеличение груди Сергеев шов 10 лет назад]()
![увеличение груди Сергеев шов сегодня]()
Послеоперационный рубец формируется до полутора лет, но обычно уже через месяц шов становится малозаметным и не доставляет огорчений пациенткам. Критический срок в формировании послеоперационных рубцов наступает через месяц-полтора после операции. В это время рубец может стать шире. Поэтому именно первые месяц-полтора важно его хорошо фиксировать, избегать механического раздражения и правильно за ним ухаживать.
Швы после подтяжки груди
Не все швы заживают одинаково успешно. При подтяжке груди лучше всего заживает шов по ареоле. Золотое правило ареолярной подтяжки - иссекать не более трех сантиметров тканей. Это ограничивает возможности операции при коррекции более сильного птоза. Ареолярная подтяжка, конечно, наиболее красива, именно она дает мало заметные рубцы. Более проблемным в эстетическом плане является вертикальный рубец, а шов под грудью еще более сложен. По мнению Сергеева, подгрудный рубец часто хуже заживает еще и потому, что хирурги часто обращают на него меньше внимания и хуже его адаптируют.
Еще одна частая проблема - капризный стык вертикального рубца с горизонтальным. При всем внимании к этому участку шва, осложнения в этом месте встречаются достаточно часто, поэтому, несмотря на все усилия иногда через 4-6 месяцев все-таки требуется небольшая коррекция этого треугольничка под местной анестезией. Согласно статистике DoctorPlastic такие мини-коррекции шва делаются примерно для 5% пациенток, сделавших вертикальную подтяжку груди в этой клинике.
Гипертрофия рубцов
Гипертрофию рубцов в основном вызывают воспалительные процессы, являющиеся следствием главных ошибок при наложении швов:
- Много шовных материалов, много узлов. Могут возникать воспаления, которые порой распространяются и вызывают расхождение и гипертрофию рубца.
- Сильное натяжение краев раны и адаптация только поверхностных слоев кожи. Это почти всегда приводит к гипертрофии рубца.
Существуют косметологические и медикаментозные способы коррекции гипертрофированных рубцов Можно сделать рубец ровнее за счет шлифовки, за счет уколов чуть осадить его, но совсем тонким его этими способами не сделать. Доктор Сергеев предпочитает перешить такой рубец, добиваясь при этом гораздо лучшего эффекта.
Келоиды
Что касается маммопластики, то чаще всего келоиды возникают при подгрудном доступе. Однако, при правильной технике шитья послеоперационный рубец в этой области также получается достаточно тонким. Под мышкой келоиды тоже встречаются. К сожалению, вообще вся зона декольте, плеч и подмышек очень подвержена формированию келоидных рубцов. А вот келоидов при увеличении груди (в отличие от подтяжки через ареолярный доступ) практически не бывает.
«Когда речь идет о келоиде в его чистом классическом виде, лучше не рисковать, - говорит Илья Вячеславович, если у пациентки склонность и келоиды возникают при каждом удобном случае – любая царапина переходит в келоидный рубец - тогда все наши старания и вся техника безрезультатна. Мы, к сожалению, вынуждены отказывать таким пациенткам».
Болевой синдром и пальпируемое уплотнение в груди может быть проявлением различных заболеваний. В большинстве случаев они имеют доброкачественную природу. Злокачественные заболевания развиваются намного реже. Для того чтобы определить точную причину данных симптомов, необходимо обратиться к врачу.
Почему появляется уплотнение в груди
Уплотнение в груди совместно с болезненными ощущениями возникает при различных заболеваниях. К ним относятся:
- Доброкачественная опухоль груди. В зависимости от происхождения различают аденому, липому, фиброму и другие новообразования. Опухоль представляет собой объемное уплотнение. В тканях молочной железы может быть одно или несколько таких образований. Уплотнение может сопровождаться болью или может быть безболезненным. В некоторых случаях дискомфорт в груди возникает перед или во время менструации.
- Киста молочной железы. Это шаровидное или овальное уплотнение, представленное полостью, наполненную жидким содержимым. Для данного состояния наиболее характерна боль и выделения из соска.
- Узловая или диффузная мастопатия. Характеризуется появлением единичных или множественных уплотнений в тканях молочной железы в результате нарушения гормонального статуса. Симптомами данного состояния являются очаги пальпируемых уплотнений и кист в тканях, боль и набухание молочной железы перед менструацией, выделения из соска.
- Злокачественные опухоли груди. Характеризуются появлением уплотнения, изменением формы молочной железы, деформацией соска и патологическими выделениями из него, а также изменением рельефа кожи в проекции новообразования. При прогрессировании заболевания и появлении метастазов увеличивается размер близлежащих лимфатических узлов, отмечается их уплотнение и боль при пальпации. На начальных стадиях симптомы рака груди могут быть недостаточно выражены.
Уплотнения и болезненность в молочной железе при беременности и кормлении грудью
Во время беременности и в период кормления грудью изменяется соотношение уровня гормонов в организме женщины. Во время вынашивания ребенка желтое тело и плацента синтезируют прогестерон, под действием которого в тканях груди активно развиваются ацинусы и протоки — структуры, необходимые для выработки и выделения молока. В послеродовом периоде молочная железа уже способна к лактации. При нарушении данного процесса могут развиваться различные заболевания, среди которых отмечаются:
- Лактостаз — застой грудного молока в ткани молочной железы. Как правило, развивается в раннем послеродовом периоде. Характеризуется нагрубанием молочной железы, появлением уплотнения в тканях, чувством распирания, болезненностью при пальпации.
- Мастит. Это воспалительное заболевание груди инфекционной природы. Наиболее часто возникает во время лактации. 95% всех случаев приходятся на послеродовой период, 5% развиваются у беременных женщин. Провоцирующими факторами служат неудовлетворительная гигиена груди, лактостаз, снижение резистентности к инфекции и трещины соска. Клиническая картина мастита протекает по стадиям. В начале заболевания молочная железа увеличена в размере, отечна, наблюдается покраснение и резкая боль при пальпации. Дополнительно отмечается лихорадка и симптомы интоксикации. Далее воспаление локализуется и проявляется в виде единичных или множественных уплотнений. Без своевременного лечения мастит может закончиться тяжелыми осложнениями — абсцессом или флегмоной груди.
Определить причину уплотнения и боли в области груди без визита к специалисту и дополнительного обследования невозможно. Однако определенную диагностику можно провести самостоятельно. Если женщина обнаружит признаки того или иного заболевания, то необходимо в кратчайшие сроки получить консультацию врача.
Самостоятельное обследование молочных желез
Основным правилом при самостоятельном осмотре и пальпации груди является регулярность проведения. Специалисты рекомендуют выполнять самообследование не реже одного раза в месяц и в один и тот же день менструального цикла. Первым этапом является осмотр груди. Женщина тщательно исследует кожу на наличие покраснений, посинений, высыпаний или изменений, напоминающих «лимонную корочку». Также следует проверить симметричность молочных желез. Небольшие отличия в форме или размере не являются симптомом какого-либо заболевания и считаются вариантом нормы. Если же асимметрия появилась внезапно, ярко выражена или продолжает нарастать, женщина должна сообщить об этом врачу. В ходе дальнейшего осмотра груди женщина становится перед зеркалом и поднимает руки вверх. Наличие втяжений может говорить о наличии злокачественной опухоли.
Следующим шагом является пальпация груди. Рука со стороны исследуемой молочной железы поднимается за голову. Пальцы плашмя расположены на груди. Обследование проводится по кругу груди — от соска к периферии или наоборот. Все участки молочной железы должны быть изучены.
Также стоит обращать внимание на выделения из соска. Они могут проявляться пятнами на одежде, которая соприкасается с грудью или появляться при надавливании на сосок.
![]()
Диагностика
При наличии у женщины характерных жалоб выполняется ряд диагностических исследований:
- Рентгенография груди. Маммография является скрининговым методом диагностики, который позволяет подтвердить наличие патологического очага в молочной железе. Дуктография — это рентгенконтрастное исследование, которое позволяет визуализировать систему протоков груди.
- Ультразвуковое исследование молочных желез. Помогает определить локализацию, форму и распространенность патологического уплотнения в тканях груди. Метод является безопасным и может выполняться беременным или кормящим женщинам.
- Биопсия груди. Гистологическое исследование уплотнения молочной железы помогает достоверно определить природу заболевания, отличить доброкачественную опухоль от злокачественной.
- Термография области груди — регистрация теплового излучения тканей. Метод основан на том, что активно делящиеся клетки злокачественных образований испускают больше энергии и выглядят на снимке более красными, чем окружающие здоровые ткани.
Для диагностики уплотнения и болевого синдрома в груди в обязательном плане проводится консультация онколога-маммолога. Могут привлекаться эндокринолог, гинеколог и другие специалисты.
Лечение
Тактика лечения зависит от причины уплотнения и болевого синдрома в груди.
При лактостазе главной задачей является опорожнение молочной железы. Для этого выполняют массаж груди, женщине рекомендуют избегать переохлаждения, своевременно прикладывать ребенка к груди. Не лишним будет полноценный отдых, полноценное питание. Ночной сон рекомендуется в положении на боку. В некоторых случаях назначается прием окситоцина, который стимулирует процесс лактации и опорожнение молочной железы.
В лечении мастита главную роль играет антибиотикотерапия. Уплотнение при рациональном лечении, как правило, рассасывается. Развитие гнойного мастита является показанием для оперативного вмешательства.
Множественная или узловая мастопатия подлежит консервативной терапии. Используются препараты, которые нормализуют гормональный фон. К ним относят комбинированные оральные контрацептивы, ингибиторы рецепторов эстрогена и другие препараты.
Уплотнение доброкачественного характера, как правило, лечится оперативным путем, поскольку консервативные методы оказываются малоэффективны. Используется энуклеация или секторальная резекция молочной железы. В первом случае хирурги производят удаление опухоли. Косметических дефектов груди при данной процедуре обычно не остается. Секторальная резекция — это иссечение новообразования в пределах здоровых тканей. После выполнения этого вмешательства остается небольшая деформация груди, которую можно устранить с помощью пластической операции.
Уплотнение злокачественной природы подлежит хирургическому лечению. Рекомендуется мастэктомия с удалением регионарных лимфатических узлов. В некоторых случаях может выполняться иссечение новообразования груди в пределах здоровых тканей. Объем операции определяет онколог с учетом распространенности опухолевого процесса. Альтернативными методами лечения являются химиотерапия лучевая терапия, таргетная терапия. Они назначаются в различной комбинации друг с другом.
Профилактика
Для профилактики заболеваний груди, сопровождающихся уплотнением и болезненностью, женщинам стоит придерживаться здорового образа жизни: рационально питаться, соблюдать режим труда и отдыха, регулярно выполнять физические нагрузки, избегать стрессовых ситуаций, отказаться от курения и злоупотребления алкогольными напитками. При избыточной массе тела необходимо уменьшить вес. Также следует выбирать комфортный бюстгальтер, который не сдавливает и не травмирует грудь.
Читайте также: