Если при высоком давлении чешется голова
Обновлено: 24.04.2024
Зуд волосистой части головы отмечается при перхоти, себорее, педикулезе, некоторых видах лишая, гиповитаминозах, аллергических реакциях, соматических и эндокринных заболеваниях, сопровождающихся сухостью кожи и нарушением обменных процессов. В число физиологических причин входят несоблюдение правил окрашивания и ухода за волосами, слишком тугая прическа. Симптом часто сопровождается ухудшением состояния волос. Причину патологии устанавливают на основании жалоб, данных трихологического осмотра и дополнительных исследований. Лечение производится с использованием местных средств. Реже применяются препараты общего действия, проводятся физиотерапевтические процедуры.
Почему возникает зуд волосистой части головы
Физиологические причины
Зуд нередко вызывается сухостью эпидермиса, обусловленной частым мытьем, использованием слишком горячей воды, злоупотреблением феном и другими приспособлениями для тепловой укладки, длительным пребыванием на солнце. Симптом также появляется из-за несоблюдения правил гигиены – скопления жира, пыли и кожного сала при редком мытье. У женщин с густыми длинными волосами причиной становится недостаточно тщательное промывание головы с оставлением остатков шампуня и бальзама на коже.
Зудящие ощущения могут возникать на фоне микротравматизации кожи, обусловленной использованием острой расчески, большого количества средств для укладки, агрессивных и неподходящих шампуней либо нарушением правил окрашивания. Провоцирующим фактором зуда, стягивания, жжения и дискомфорта становятся тугие прически: стянутые хвосты и пучки, африканские косички и пр. Иногда неприятные ощущения объясняются длительным пребыванием в вынужденной позе, сопровождающимся нарушениями микроциркуляции в шейно-воротниковой зоне.
Болезни волос
Волосистая часть головы чешется при следующих патологиях:
- Перхоть. Считается наиболее распространенной причиной симптома, периодически обнаруживается у 70% людей. Проявляется образованием белых чешуек, тусклостью и повышенной ломкостью волос.
- Сухая себорея. Наблюдается нарастающий кожный зуд, шелушение с симметричным распространением воспаления по затылку и границе роста волос, последующим переходом на гладкую кожу, появление бляшек, пятен, расчесов.
- Жирная себорея. Чешуйки плотно покрывают всю волосистую часть, волосы сальные, слипшиеся, быстро загрязняются, со временем истончаются, расслаиваются, становятся ломкими. Зуд и ощущение стягивания усиливаются после мытья.
- Себорейный дерматит. Характеризуется образованием четко очерченных красных воспалительных очагов, покрытых чешуйками, склонных к увеличению размера и слиянию между собой. Наряду с волосистой частью головы, поражает лицо и верхние отделы туловища. Волосы выпадают. Из-за сильного зуда возникают расчесы, наблюдается присоединение вторичной инфекции, развитие пиодермий.

Педикулез
Развивается при заражении через предметы (расческу, шапку, полотенце) или напрямую от больного. Сопровождается зудом, который наиболее сильно выражен в местах скопления вшей (затылок, заушные области), усиливается по ночам. При большом количестве паразитов возможны субфебрилитет и регионарный лимфаденит. В местах укусов образуются папулы с воспаленной основой. Пациенты с педикулезом страдают от нервозности, раздражительности и нарушений сна, обусловленных постоянным зудом.
Лишай
Лишаи представляют собой группу кожных заболеваний, провоцируемых грибками и вирусами. Зудом волосистой части головы сопровождаются лишь некоторые разновидности патологии:
- Микроспория. Диагностируется у детей 5-12 лет. У взрослых не выявляется. Наблюдается обламывание волос. Зуд возникает у пациентов, зараженных антропофильным вариантом возбудителя, беспокоит при присоединении воспаления. Эпицентр неприятных ощущений находится в зоне поражения – на границе между гладкой кожей и волосами. При другом виде стригущего лишая (трихофитии) зудящие ощущения отсутствуют.
- Розовый лишай. Чаще встречается у людей 20-40 лет, но зудом, как правило, сопровождается у детей, поскольку в этом возрасте протекает с более выраженной воспалительной реакцией. Поражает туловище, реже – голову (лицо и волосистую часть). Проявляется образованием крупного округлого или овального пятна, покрытого чешуйками, от которого в дальнейшем распространяются более мелкие высыпания.
- Отрубевидный лишай. Чаще обнаруживается на спине и груди, у детей может располагаться на волосистой части головы. Сопровождается появлением многочисленных округлых мелких пятен, склонных к слиянию. Зуд незначительный, беспокоит преимущественно при вторичном инфицировании очагов.
Демодекоз
Провоцируется микроскопическим клещом. Демодекоз поражает гладкую кожу, иногда – волосистую часть головы. При локализации на голове вызывает припухлость кожи, зуд, жжение, появление перхоти, быстрое загрязнение и потускнение волос. Возможно образование гнойничков, окруженных зоной отека, или пузырьков и плотных узелков. Иногда перечисленные виды высыпаний сочетаются между собой.
Другие причины
Зуд кожи головы может развиваться на фоне следующих состояний:
- Гиповитаминозы. Дефицит витаминов А, В и С вызывает сухость кожи, негативно влияет на состояние ее придатков. В результате повышается чувствительность кожных покровов, возникает зуд.
- Аллергия. Симптом чаще всего наблюдается при использовании уходовых средств с аллергенными компонентами. Может отмечаться при других вариантах контакта с аллергеном, сочетаться с крапивницей, конъюнктивитом, ринитом.
- Экзогенные интоксикации. При хроническом отравлении ртутью, бериллием, алюминием и некоторыми другими токсичными веществами обнаруживаются изменения кожи и ее придатков, сочетающиеся с зудом головы.
- Эндокринные и соматические патологии. Причиной появления симптома становятся болезни с накоплением определенных веществ в организме (цирроз, хронические гепатиты, холестаз) или сухостью кожных покровов (гипотиреоз). Неприятные ощущения беспокоят не только на волосистой части головы, но и по всему телу.
- Частые стрессы. Повышение уровня адреналина сопровождается сужением периферических сосудов. Питание эпидермиса ухудшается, кожа головы становится сухой или слишком жирной, что проявляется зудом.

Диагностика
При поражении волос диагностические мероприятия проводит врач-трихолог. Для установления причины развития заболевания больных направляют на консультации к неврологу, гастроэнтерологу, иммунологу и другим специалистам. Пациентов с болезнями кожи обследует дерматолог. Перечень дополнительных методик при зуде волосистой части головы может включать следующие процедуры:
- Осмотр кожи головы. В большинстве случаев позволяет определить болезнь волос. Является основным методом обследования при педикулезе, дает возможность выявить экскориации, типичные макулы и папулы. Вычесывание волос на лист бумаги подтверждает наличие подвижных паразитов.
- Дерматоскопия. При трихологических патологиях могут обнаруживаться перхоть, раздражение, воспаление, избыточное количество кожного сала, гиперкератоз. У больных микроспорией определяются нити мицелия и изменения, характерные для грибкового поражения.
- Другие аппаратные методы. При подозрении на педикулез в сомнительных случаях волосы осматривают с помощью лампы Вуда для визуализации флюоресцирующих гнид. Люминесцентное исследование используется для оперативной диагностики микроспории и исключения заражения контактных лиц, благодаря характерному зеленому свечению мицелия.
- Лабораторные анализы. Микроскопия соскоба является основным способом, применяемым для подтверждения демодекоза. Информативна при микроспории, однако не позволяет дифференцировать данную патологию от трихофитии. При необходимости уточнения диагноза и подбора более эффективных лекарственных средств выполняют посев на питательные среды.
Лечение
Требуется консервативная терапия, включающая медикаментозные и немедикаментозные мероприятия. Пациентам с заболеваниями волос рекомендуют ограничить количество сладкого, жирного и острого в рационе, добавить в меню достаточно продуктов, богатых витаминами. Следует отказаться от применения агрессивных шампуней, сушки феном, окрашивания, использования расчесок с острыми зубьями. Список лечебных процедур при зуде головы зависит от особенностей дерматологической или трихологической патологии:
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Зуд кожи головы: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Определение
Желание почесать голову, наверняка, знакомо каждому. У некоторых людей почесывание головы связано с эмоциональным напряжением, у других – с неправильным уходом за волосами, у третьих - является симптомом дерматологической проблемы или заболевания внутренних органов и систем.
Разновидности кожного зуда
Кожный зуд может быть хроническим (более 6 недель) или носить ситуативный характер, являясь защитным рефлексом, направленным на удаление попавших на поверхность кожи раздражающих веществ или объектов.
Зуд кожи головы классифицируется по тому же принципу, что и любой другой кожный зуд:
- дерматологический, или пруритогенный зуд (при кожных заболеваниях – атопическом дерматите, псориазе, чесотке, педикулезе и др.);
- системный зуд (при патологиях внутренних органов – первичном билиарном циррозе, болезни Ходжкина и др.);
- неврологический/нейропатический (при поражении нервной системы);
- психогенный (при стрессах и эмоциональном напряжении);
- идиопатический (неустановленной этиологии);
- соматоформный (при психических расстройствах);
- многофакторный (при сочетании двух и более вышеперечисленных факторов).
Патологии кожи волосистой части головы
- Сухость эпидермиса. Возникает в результате нарушения работы сальных желез, проявляется снижением выработки кожного сала, что ведет к ломкости волос, появлению мелкой перхоти и гиперреактивности (повышенной чувствительности) кожи.
- Механическое или химическое травмирующее воздействие на кожу головы. К таким воздействиям относят частое использование средств для укладки волос, острую расческу, сушку волос горячим воздухом, окраску волос агрессивными красителями, мытье головы шампунями с агрессивными ПАВ.
- Мышечное перенапряжение часто развивается у людей, которые предпочитают тугие прически с длительной жесткой фиксацией волос, а также у тех, чей род деятельности требует пребывания в одной и той же позе в течение длительного времени. Такое перенапряжение вызывает спазм мышц спины, шейно-воротниковой зоны и нарушение микроциркуляции, что, в свою очередь, приводит к неприятным болезненным ощущениям в области кожи головы, зуду.
- Педикулез. Заражение вшами все еще встречается в популяции. Оно происходит от инфицированного человека при использовании общих бытовых предметов (расчески, полотенца), одежды (шапки, резинки для волос).
Клиническая картина этого заболевания: зуд и жжение кожи, шелушащиеся пятна розового или алого цвета, окруженные раздраженной кожей.
Себорея может развиться у пациентов с сахарным диабетом, болезнью Паркинсона, синдромом приобретенного иммунодефицита.
Частые стрессы могут вызвать зуд кожи головы. Это объясняется повышенным выбросом адреналина в кровь, что приводит к периферической вазоконстрикции (спазму сосудов) и, как следствие, к ухудшению кровоснабжения и питания эпидермиса.
При появлении зуда кожи головы необходимо обратиться к трихологу или дерматологу, которые помогут установить причину патологии и назначат необходимые обследования.
Диагностика и обследования при наличии зуда кожи головы
Диагностика педикулеза заключается в тщательном осмотре головы пациента с целью обнаружения вшей и гнид.
Для выявления грибкового поражения проводят цитологическое исследование.
При подозрении на гиповитаминоз врач может назначить ряд анализов крови для верификации диагноза - например, определение концентрации витаминов, при нехватке которых отмечается ухудшение состояния кожи, волос и ногтей.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Кожный зуд – одна из частых причин обращения к врачу. Подчас кожный зуд становится столь невыносимым, что приводит к повышению раздражительности, нарушению сна, снижению работоспособности. Все это значительно снижает качество жизни. Однако чувство дискомфорта – не единственная проблема, которая сопровождает зуд.
Расчесы зудящих мест становятся входными воротами для инфекции, что, в свою очередь, может привести к гнойно-воспалительным осложнениям.
- дерматологический, или пруритоцептивный зуд, возникающий при заболеваниях и патологических состояниях кожного покрова (например, зуд при чесотке, при укусах насекомых и т. д.);
- системный зуд, причиной которого становятся различные продукты метаболизма, циркулирующие в крови (например, зуд, возникающий под действием билирубина при желтухе или под действием продуктов азотистого обмена при почечной недостаточности);
- нейропатический, или нейрогенный зуд, возникающий при поражении нервной системы. При этом зуд начинается без воздействия какого-либо фактора, только вследствие поражения нервных волокон (например, зуд после опоясывающего лишая, причина которого – поражение вирусом герпеса нервных узлов);
- психогенный зуд. Его причиной является не реально существующий фактор (паразит при чесотке, вещество или поражение нерва), а расстройства исключительно в психической сфере человека (например, зуд при неврозах, истерии).
- локализованный, возникающий на определенном участке кожи;
- генерализованный, ощущаемый сразу по всей поверхности тела.
В зависимости от длительности ощущений выделяют зуд острый (возникает внезапно) и хронический (отличается продолжительностью).
Традиционно возникновение зуда объясняется раздражением нервных окончаний, локализованных в коже. Далее импульс по нервным волокнам поступает в сенсорную зону коры головного мозга.
Таким образом, наиболее частой причиной возникновения кожного зуда становится именно раздражение нервных окончаний факторами внешней среды или продуктами обмена собственного организма.
Тем не менее, поражение нервных волокон и расстройства психики, о которых упоминалось выше, тоже может приводить к возникновению зуда.
Среди множества заболеваний, которые сопровождаются возникновением кожного зуда, стоит отметить встречающиеся наиболее часто:
- атопический дерматит – воспалительное заболевание, возникающее в ответ на контакт организма с различными аллергенами и проявляющееся сыпью, покраснением, отечностью кожи и кожным зудом;
- псориаз – хроническое воспалительное заболевание кожи с характерными изменениями кожного покрова: бляшками розово-красного цвета, покрытыми серебристыми чешуйками;
- грибковые поражения кожи (микозы);
- чесотка и другие болезни, вызываемые кожными паразитами;
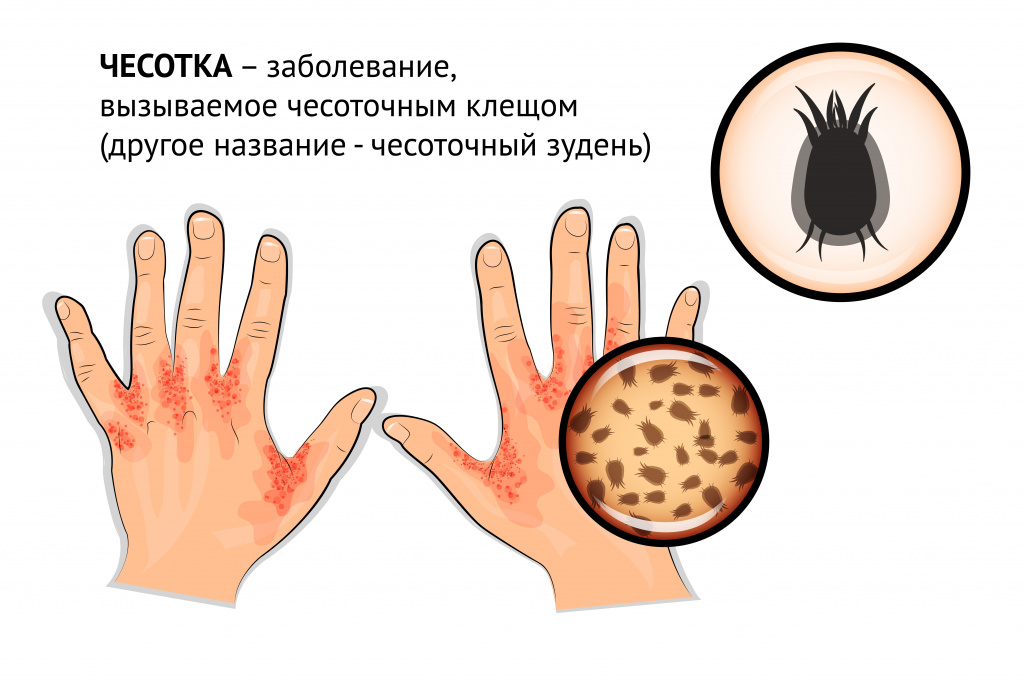
- кишечные гельминтозы (глистные инвазии);
- холестатическая (связанная с нарушением оттока желчи из печени и желчного пузыря) желтуха, возникающая при желчнокаменной болезни, циррозе печени;
- хроническая почечная недостаточность.
Определить возможную причину появления кожного зуда поможет терапевт или врач общей практики . В зависимости от выявленных отклонений терапевт направит вас на дополнительные лабораторно-инструментальные обследования и к более узким специалистам: дерматовенерологу, аллергологу-иммунологу, гастроэнтерологу , хирургу , нефрологу.
На приеме у врача необходимо максимально точно описать, когда и при каких условиях возник кожный зуд, что предшествовало его появлению.
Если ранее проводились какие-либо обследования, если вы наблюдались у специалистов по поводу хронических заболеваний, необходимо предоставить врачу эту информацию.
- клинический анализ крови с развернутой лейкоцитарной формулой (поможет выявить воспалительные изменения при различных инфекционно-воспалительных, аллергических заболеваниях);
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ См. также: Общий анализ – см. тест № 5, Лейкоцит.
- общий анализ мочи (для выявления признаков хронической почечной недостаточности, поражения печени и желчевыводящих путей);
Метод определения Определение физико-химических параметров выполняется на автоматическом анализаторе методом «сухой химии». Аппаратная микроскопия проводится методом планарной цитометрии с использованием осевого гидродинамического фокусирования и автоматического распозна.
- анализ кала на яйца глист и соскоб на энтеробиоз (для выявления глистных инвазий);
Синонимы: Кал на яйца глист; Анализ кала на яйца глистов. Ova and Parasite Exam; O&P; Stool O & P test. Краткое описание исследования «Анализ кала на яйца гельминтов» Гельминты – это общее название паразитирующих в организме человека плоских и круглы.
Энтеробиоз — гельминтоз, клиническими проявлениями которого являются перианальный зуд и кишечные расстройства. Возбудитель - острица (Enterobius vermicularis или Охуuris vermicularis). Это мелкая нематода, которая обитает в толстом кишечнике, а выползая из прямой кишки, откладывает яйца.
- биохимический анализ крови (для выявления признаков хронических заболеваний печени, почек и других органов, воспалительных изменений);
- аллергологическое исследование (выявление наличия гиперчувствительности к определенным аллергенам);
Панель разные аллергены: Смесь аллергенов травы: колосок душистый; рожь многолетняя; тимофеевка; рожь культивированная; бухарник шерстистый (GP3) IgE Рожь многолетняя (G5) IgE Подорожник (W9) IgE Полынь обыкновенная (W6) IgE Соевые боб.
- ультразвуковое исследование органов брюшной полости (выявление поражения печени, желчевыводящих путей, почек).
Ультразвуковое сканирование печени, позволяющее оценить структуру органа, выявить изменения паренхимы (ткани органа) и другие патологические изменения.
Исследование желчного пузыря с целью диагностики состояния органа и наличия патологических изменений.
Ультразвуковое сканирование надпочечников и органов мочевыделительной системы для выявления органической патологии и функциональных нарушений.
Ультразвуковое сканирование желчного пузыря до и после нагрузки желчегонным завтраком с целью выявления функциональных нарушений.
Кожный зуд чаще всего выступает лишь симптомом, поэтому лечение направлено на терапию основного заболевания.
При аллергиях назначают гипоаллергенную диету, минимизируют контакт с бытовыми аллергенами, с животными, пыльцой. При необходимости назначают антигистаминные препараты, в более тяжелых случаях – гормональную терапию. При выявлении паразитов, как причины кожного зуда, будь то кишечные паразиты или чесоточный клещ, терапию проводят антипаразитарными средствами. В случае хронической почечной недостаточности лечение проводится совместно терапевтом , нефрологом, кардиологом и направлено на выведение продуктов азотистого обмена из организма, снижение артериального давления, защиту почек и сердца.
При возникновении зуда следует обратиться к врачу. Поскольку наиболее частой причиной является аллергия, исключите из питания такие продукты, как шоколад, цитрусовые, морепродукты, рыбу, мясо, цельное молоко, орехи.

Зачастую аллергическая реакция развивается в ответ на бытовую химию (например, новый стиральный порошок) и косметику. К сожалению, причина возникновения зуда не всегда очевидна. Часто необходимы дополнительные медицинские исследования, назначаемые врачом. Помните, что правильно поставленный диагноз является залогом эффективной терапии и приближает ваше выздоровление.
- Клинические рекомендации «Атопический дерматит». Разраб.: Российское общество дерматовенерологов и косметологов, Российская ассоциация аллергологов и клинических иммунологов, Союз педиатров России, Союз «Национальный альянс дерматовенерологов и косметологов». – 2021.
- Клинические рекомендации «Псориаз». Разраб.: Российское общество дерматовенерологов и косметологов. –2020.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Онемение лица: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Определение
Онемение лица происходит при нарушении чувствительности рецепторов кожи и мышц к воздействию различных импульсов. Этот симптом может развиваться постепенно или появиться внезапно. Нарушение чувствительности лица описывают как жжение, покалывание, иногда боль, а в некоторых случаях как полное отсутствие ощущений. При онемении лица может поменяться цвет кожи над пораженным участком в виде бледности или покраснения.
В тяжелых случаях нарушение чувствительности сопровождается снижением двигательной функции мышц лица.
Разновидности онемения лица
Любое внешнее воздействие, будь то тепло или холод, легкое прикосновение или сильное нажатие, ведет к активации рецепторов кожи и мышечных структур. Каждый рецептор связан с определенным типом нервных волокон, передающих конкретный вид чувствительности (ощущение давления на кожу, вибрации, растяжения кожи, а также температурная чувствительность). В рецепторе образуется импульс, который по нервным волокнам с высокой скоростью направляется в нервные узлы, представляющие собой совокупность чувствительных нейронов. Здесь происходит первичная обработка информации для активации жизненно важных рефлексов. В дальнейшем импульс идет в головной мозг, где в специальных нервных центрах обрабатывается, и человек чувствует боль, давление, вибрацию и т.д. Таким образом, мы можем говорить о следующих разновидностях нарушения чувствительности:
- Нарушение поверхностной чувствительности возникает при поражении рецепторов (температурных, тактильных, болевых и т.д.) и нервных волокон кожи лица.
- Нарушение глубокой чувствительности возникает при поражении рецепторов и нервных волокон мышц лица.
- Нарушение сложных видов чувствительности. Подобный вид нарушения возникает при поражении коры головного мозга. Отсутствует узнавание двух различных раздражителей, которые одновременно воздействуют на кожу, или человек не может определить место прикосновения.
Это происходит из-за сдавливания нервных волокон и временного нарушения проводимости импульса. Появляется ощущение жжения и покалывания в пораженной области. Частичная потеря чувствительности наблюдается при длительном нахождении на холоде из-за спазма сосудов. После постепенного согревания кожи чувствительность восстанавливается.
Однако онемение лица может быть симптомом серьезного заболевания.
Острое нарушение мозгового кровообращение, или инсульт – частая причина внезапного онемения лица в сочетании с нарушением мимической активности. Происходит кровоизлияние или закупорка тромбом (кровяным сгустком) сосудов головного мозга, развивается острый дефицит кислорода и повреждение нейронов с нарушением их функций. Симптомы развиваются неожиданно, иногда сопровождаются головной болью.
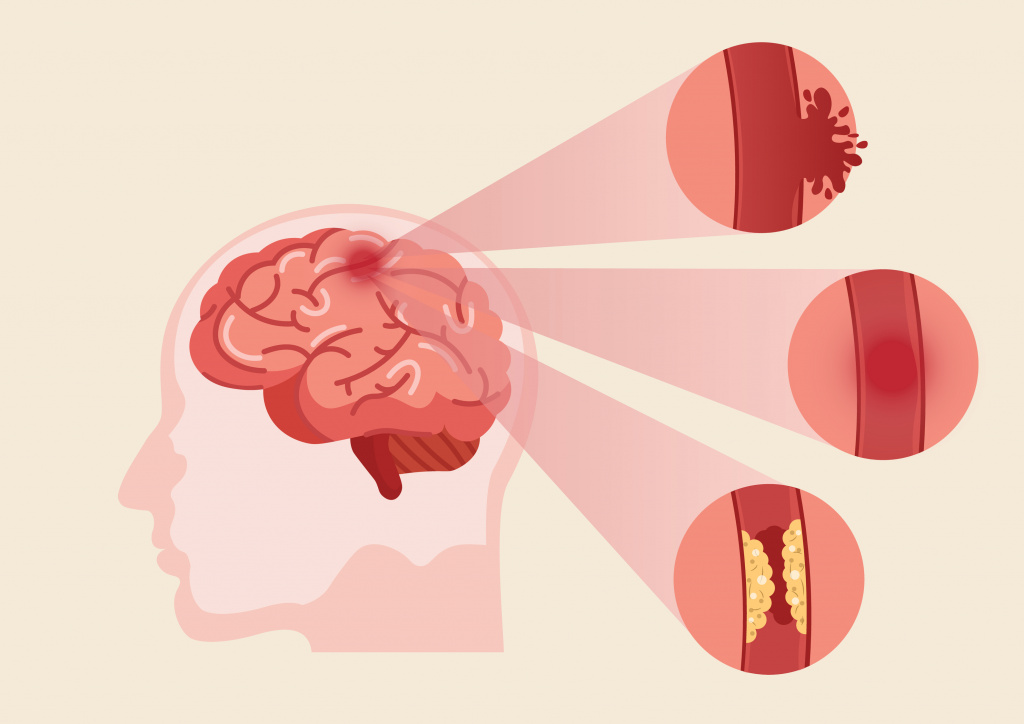
Основными признаками инсульта являются: онемение лица, конечностей с одной или двух сторон, внезапная слабость, нарушение речи (невозможность четко выговорить слова), опущение уголка / уголков рта, раскоординация движений. При появлении этих симптомов необходимо срочно обратиться за медицинской помощью.
Аневризма сосудов головного мозга может быть причиной онемения лица при сдавлении нервных волокон и чувствительных центров головного мозга. Обычно развивается постепенно, в дебюте заболевания симптомы могут вовсе отсутствовать. Онемение сначала затрагивает одну область лица (например, периоральную), а при дальнейшем росте аневризмы площадь поражения постепенно расширяется. Также могут изменяться ощущения: от покалывания, жжения вначале – до полного отсутствия ощущений впоследствии.
Существует опасность разрыва аневризмы сосуда головного мозга, в этом случае симптомы схожи с признаками инсульта и появляются быстро.
Неврит тройничного нерва часто сопровождает воспалительные заболевания полости рта (кариес, пародонтит), уха (отиты), околоносовых придаточных пазух носа (гайморит, фронтит, этмоидит), околоушных желез (паротит). Происходит раздражение ветвей тройничного нерва, которое чревато онемением соответствующих зон лица.
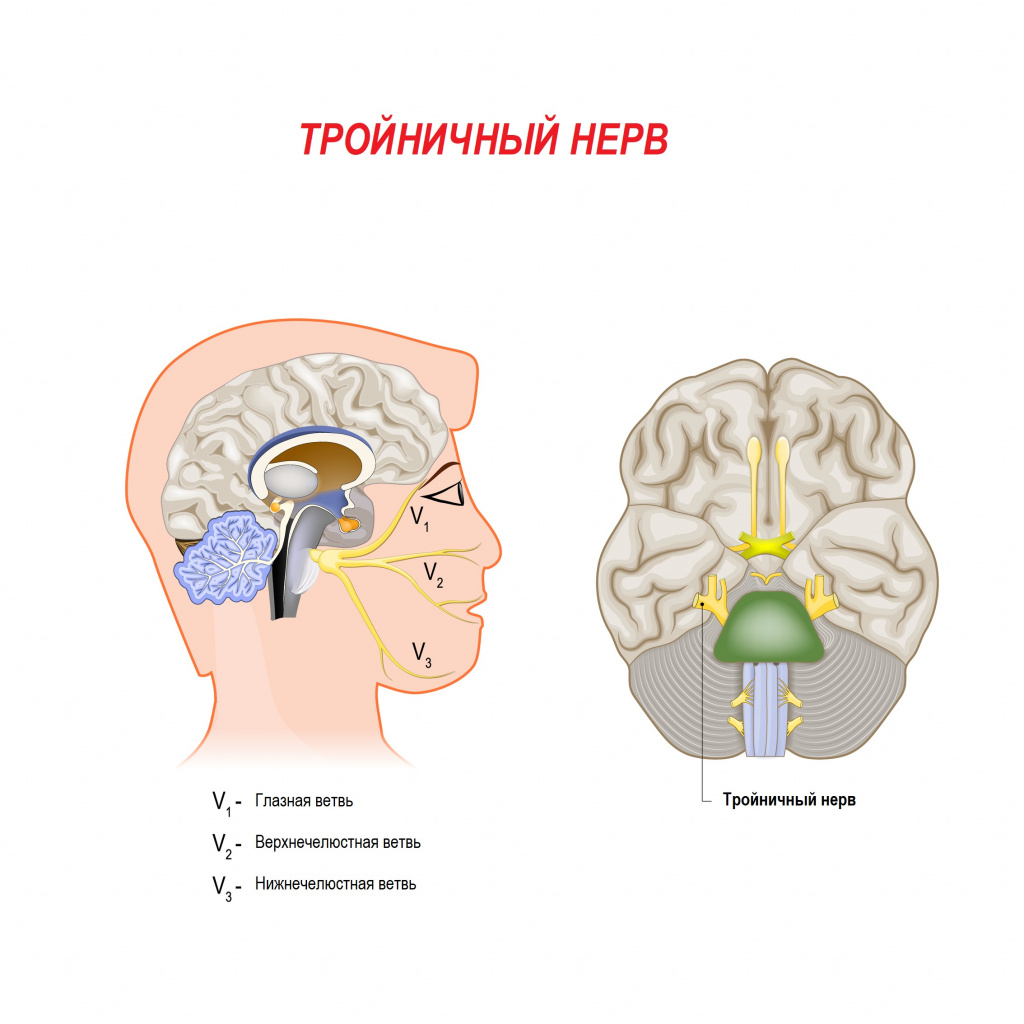
Нарушение чувствительности при повышенном тонусе жевательных мышц возникает из-за сдавления ветвей тройничного нерва мышечными волокнами. Гипертонус жевательных мышц характерен для поражения височно-нижнечелюстного сустава при артритах и артрозах, неправильно подобранных брекетах, некоторых заболеваниях глотки, например при паратонзиллярном абсцессе.
Сахарный диабет – при этом заболевании нарушается процесс утилизации глюкозы из крови, что приводит к повреждению сосудистой стенки и нарушению питания нервных пучков. При отсутствии поддерживающей терапии может наблюдаться покалывание и частичная потеря чувствительности тех зон, где нарушено кровоснабжение.
Онемение лица при рассеянном склерозе возникает вследствие демиелинизации (исчезновения наружной оболочки) нервных волокон тройничного нерва. Часто онемению предшествует выраженная боль не только в области лица, но и в конечностях.
Опухоли головного мозга и его оболочек приводят к нарушению чувствительности в области лица вследствие сдавления сосудисто-нервных пучков или прорастания в них опухоли.
К каким врачам обращаться при онемении лица?
При онемении лица следует обратиться к неврологу или терапевту. В некоторых случаях может потребоваться консультация отоларинголога, эндокринолога, стоматолога.
Диагностика и обследования при онемении лица
В зависимости от предполагаемой причины, вызвавшей онемение лица, могут потребоваться следующие лабораторно-инструментальные исследования:
-
клинический анализ крови;
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ См. также: Общий анализ – см. тест № 5, Лейкоцит.

Артериальная гипертензия — состояние, при котором артериальное давление превышает показатель 140 мм рт.ст. Однако важно отметить, что вывод о своем давлении можно делать только при правильном его измерении — троекратно, сидя, в спокойной обстановке.
Если удается выявить причины артериальной гипертензии, то ее считают вторичной или симптоматической. При отсутствии явной причины она называется первичной, или гипертонической болезнью. Последняя встречается гораздо чаще, ею болеют больше 90% людей с повышенным давлением.
Артериальной гипертензией страдает 30-45% взрослого населения. До 50-летнего возраста заболевание чаще наблюдается у мужчин, после 50 лет – у женщин. Артериальная гипертензия — главный фактор риска развития сердечно-сосудистых заболеваний: инфарктов, инсультов, патологий почек.
Почему высокое давление нужно лечить?

При артериальной гипертензии кровь с большей силой давит на стенки сосудов и тем самым поражает их внутренний слой. При его повреждении в стенку сосудов встраиваются жиры и развиваются атеросклеротический бляшки. Бляшки перекрывают кровоток и органы испытывают нехватку кислорода и питательных веществ.
Кроме того, при высоком давлении в артериальном русле сердцу нужно приложить больше усилий, чтобы вытолкнуть кровь. Поэтому сердце гипертрофируется — увеличивается масса сердечной мышцы. Сердечная мышца растет быстро, а сосуды, которые ее питают — медленно. Интенсивность кровотока в сердце падает, что ведет к стенокардии — болям за грудиной.
Факторы риска гипертонии:
— возраст старше 55 лет
— избыточная масса тела
— потребление алкоголя, курение
— низкая физическая активность
— высокий холестерин
— сахарный диабет
— наследственность
Как отличить высокое давление от гипертонического криза?
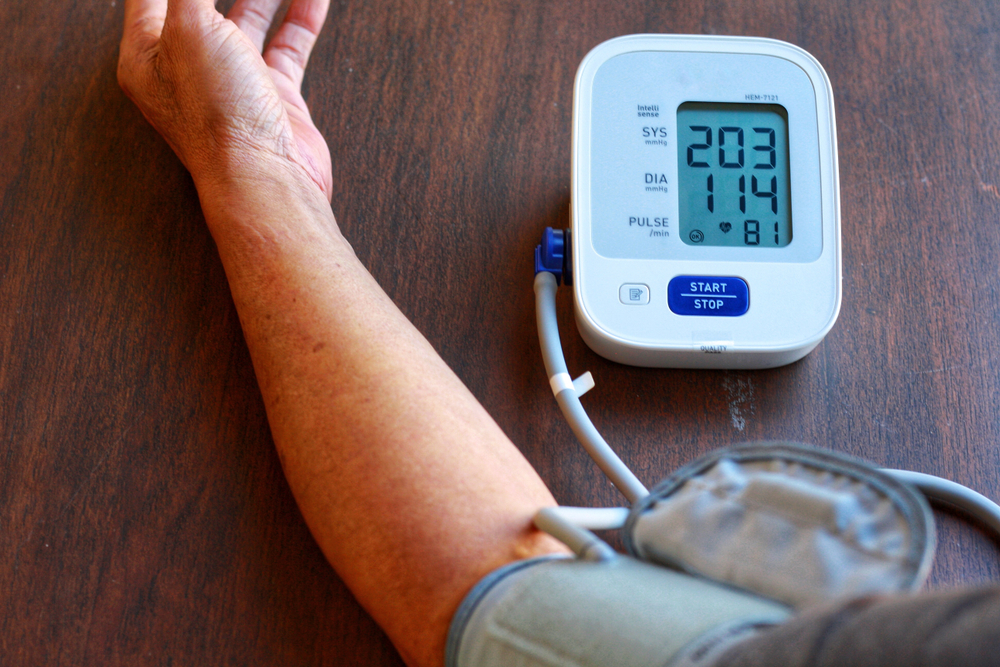
Криз — это не просто повышение артериального давления, а его критический скачок, когда показатель на тонометре поднимается выше 180/120. При этом, чтобы назвать криз кризом человек должен испытывать определенные симптомы:
— Тошнота и рвота
— Несвязная речь
— Спутанность сознания
— Нарушение зрения
— Изменение мимики
— Боли в сердце
— Одышка
Почему это происходит?
В норме в ответ на повышение давления сосуды расширяются, тем самым компенсируя состояние и защищая стенку сосудов и органы от поражения. При кризе на высоких цифрах артериального давления происходит срыв компенсаторных возможностей организма и сосуды сужаются, тем самым еще больше повышая давление. Через суженные сосуды кровь хуже притекает к органам, и они испытывают состояние ишемии. Особенно страдают мозг, сердце и почки.
Что делать, если у вас криз?
![]()
- Если вы почувствовали описанные симптомы при высоком давлении — необходимо срочно вызвать скорую помощь, потому что гипертонический криз может закончиться инсультом и инвалидностью.
- Приоткройте дверь в вашу квартиру, чтобы врачи могли быстро и беспрепятственно войти.
- Лягте на несколько подушек, чтобы ваша голова была выше положения тела — кровь оттечет в ноги и давление в артериях мозга немного снизится.
- Укройте ноги теплым одеялом. От тепла сосуды ног расширится и в них притечет кровь, тем самым также снизив артериальное давление в сосудах мозга.
- Примите таблетку каптоприла.
Почему именно каптоприл?
Время действия препарата — 40 минут. Это не слишком быстро и не слишком медленно. Нельзя сбивать давление быстро — резкое падение давления приведет к инсульту. При этом эффект нужен не через 3-4 часа, как действуют другие препараты, а быстрее, поэтом это не слишком медленно.
Читайте также: