Если не трогать болячку когда чешется
Обновлено: 23.04.2024
Автор этого афоризма, как никто иной, знал, каким образом энергия чесания связана с массой причин, вызывающих зуд, и скоростью обращения к врачу ( Е=mс2 ). Проблема - к какому врачу? Если на Западе, из врачей всех специальностей, 45-50% - врачи общей практики (семейные), то чаще всего к ним и обращаются. В России “универсальных врачей” 10-12% (включая участковых терапевтов; почему так произошло - отдельный разговор), поэтому с жалобой на зуд обращаются к любому специалисту, но в качестве вторичной жалобы: «Доктор, а у меня еще это…», - на что чаще всего слышат ответ: «Чеши отсюда к кожнику». А «дочешет» (время и деньги) пациент до дерматолога или нет – бог его знает.
Одна из проблем российской медицины – узость клинического мышления (конечно, не у всех врачей); любой “узкий” доктор (эндокринолог, невролог, кардиолог и т.д.), конечно же, вправе сказать: это не мое, идите к специалисту. Причин тому много: зачем напрягать мозги, если можно не напрягать; зачем брать на себя ответственность, если можно не брать и пр. Если обойтись без пафоса: прежде всего интересы пациента; это наш долг и другие чиновничьи шаблоны - то, рано или поздно, доход врача будет зависеть (у многих уже сейчас зависит) и от обращаемости к нему пациентов, т.е. популярности в хорошем смысле этого слова. Основа этому две вещи: первое – знания, хотя бы поверхностные, смежных патологий (знать, что за патология может быть и что назначить на первое время до обращения к специалисту, т.е. устранить неопределенность, как один из факторов стресса) и второе – коммуникативные способности врача, которые включают и доступное объяснение проблемы, и умение дать ощущение контроля над ситуацией (отсутствие контроля – второй важный фактор стресса). Зачем я это объясняю - чтобы решили для себя, а оно вам надо или нет: знания, перспективы в будущем, а может, что-то личное для вас?
Зуд – неприятное ощущение с желанием расчесывать кожу. Вот такое немудреное определение было предложено S. Hafenreffer в 1660 году. В настоящее время само определение несколько изменилось, а вот желание почесаться осталось. Наряду с болью, зуд выполняет защитную функцию, являясь сигналом для устранения повреждающих факторов с кожи. Но в отличие от боли, которая вызывает рефлекс “избегания” (горячо – отстранись), зуд вызывает рефлекс “обработки”, то есть почесывание приводит к быстрому, но краткосрочному удовлетворению. В процессе расчесывания модулируются сильные сигналы (вплоть до болевых), которые подавляют более слабые сигналы зуда. Любое болевое раздражение (которое и подавляет зуд) вызывает выброс эндогенных медиаторов (опиаты, ацетилхолин и др.), что способствует возникновению в мозге очага патологического возбуждения. Плюс к этому длительное расчесывание вызывает изменение периферических рецепторов, что приводит к снижению порога восприятия зуда, т.е. формируется “порочный круг”: чем больше чешем, тем больше чешется. В связи с этим вспоминается старый советский анекдот: «Что-то меня Гондурас беспокоит! – А ты его не чеши!»
В настоящее время, по данным нейрофизиологических исследований, зуду можно дать следующее определение: чувство, которое сопровождается активацией передней коры, моторных областей и нижней теменной доли мозга, что вызывает расчесывание соответствующих участков кожи. Поэтому и возможно возникновение психогенного зуда, что отражает факт того, что чешется не cтолько кожа, сколько мозг. На этом и основан в некоторой степени эффект антидепрессантов при зуде.
В общей популяции зуд встречается в 9-14%, в возрастной группе старше 50 лет - в 29%. Основная причина – дерматологические проблемы, так при атопическом дерматите и крапивнице зуд встречается в 80-100%. Зуд более 6 недель считается хроническим. Идиопатический зуд (не находят ясную причину) у пожилых, который еще называют сенильным, встречается почти у 50% лиц старше 70 лет, у мужчин чаще.
Если встает вопрос, какова причина зуда, то вспомнить надо следующие понятия: кожа, внутренние болезни, лекарства, психика и “фиг знает” - идиопатический зуд. Естественно, первым вспомнится “фиг знает”, но в большинстве случаев причиной зуда будут проблемы кожи.
– зуд при патологии кожи: атопический дерматит (наследственно-предрасположенная кожная аллергия), псориаз, крапивница, лишай, дерматомикозы, чесотка, головные и лобковые вши (да, существуют).
Многие не придают значения такой невидимой кожной патологии, как сухость кожи (ксероз или астеатоз - отсутствие жирности), при увеличении видны эпидермальные микротрещины. Преимущественно астеатоз обостряется в зимние месяцы. Предрасполагающие факторы: частое мытье, сухой воздух в помещении, атопия (аллергия) в анамнезе, пожилой возраст;
– зуд при системных заболеваниях:
· болезни почек (почечная недостаточность, диализ);
· болезни печени (первичный билиарный цирроз, склерозирующий холангит, холестаз при обструкции протоков и холестаз беременных, вирусные гепатиты);
· онкологические заболевания (в основном при онкологии крови — гемобластозах; лимфома Ходжкина и полицитемия);
· неврологические заболевания (рассеянный склероз, болезнь Паркинсона, диабетическая нейропатия, брахиорадиальный зуд - при компрессии или травме нервных стволов);
· другие заболевания (патология щитовидной железы, ВИЧ);
· паразитарные заболевания (описторхоз, острицы и др.).
– лекарственный зуд, довольно часто встречается, но вспоминают о нем редко (часто вызывают зуд следующие препараты: пенициллины и цефалоспорины, тетрациклин, метронидазол, АПФ-ингибиторы, статины, НПВС, аллопуринол, сульфонилмочевина, тамоксифен);
– психогенный зуд (депрессия, биполярное расстройство, психоз, шизофрения). Помнить, что психогенный зуд является диагнозом исключения;
- идиопатический зуд, или сенильный — обычно у лиц пожилого возраста и чаще всего связан с сухостью кожи (увлажнение кожи и является основным лечением), но может быть и без неё, при изменениях в нервных волокнах, что приводит к нарушению ингибирования зуда. Как и психогенный, идиопатический зуд всегда диагноз исключения.
Если есть первичные кожные проявления, то понятно, что проблема дерматологическая. Вопросы возникают, когда зуд есть, а кожных проявлений нет - о чем нужно думать в первую очередь?
Если это генерализованный зуд , то причинами могут быть:
● сухость кожи (астеатоз);
● зуд как проявление дерматитов (могут быть и локальными); атопия, контактные, генодерматозы (пузырчатка, буллезные эпидермолизы, ихтиоз);
● лекарственный зуд;
● ситемные соматические заболевания;
● психогенный зуд (может быть и локальным);
● идиопатический зуд.
Если это локальный зуд, то причинами могут быть:
● брахиорадиальный зуд (при компрессии или травме нервных стволов);
● диабетическая нейропатия;
● парестетическая ноталгия - зуд в межлопаточной области (предполагается, что это сенсорная нейропатия, связанная с патологией грудных нервных корешков);
● дерматиты (см. выше).
– лекарственный зуд устанавливается на его взаимосвязи с началом приема какого-либо препарата. Отменить препарат на 4-6 недель и проследить эффект;
– зуд при системных заболеваниях или связанный с онкологией, как правило, сопровождается сопутствующими симптомами: потеря веса, изменения в анализах крови, увеличение лимфатических узлов и т.д.;
– многие авторы предлагают провести короткий курс противозудной терапии и, если нет эффекта, делать исследования, в зависимости от того, какую патологию подозреваете;
– психогенный и идиопатический зуд — диагнозы исключения.
Зуд — симптом, а значит и лечение симптоматическое - что вижу, то и лечу. Если причина ясна, то проводится лечение и основного заболевания. Чаще всего симптоматическое лечение помогает даже при неясной причине зуда.
– сухость кожи - увлажнение косметическими средствами, не пользоваться моющими средствами с сильной щелочной реакцией, избегать теплого и сухого воздуха (тепловые пушки и кондиционеры), мыть кожу теплой, а не горячей водой.
– Эмолиенты (гипоаллергентная дерматокосметика) – используется в течение первых 3-х минут после контакта с водой.
– Синдет-косметика – безщелочное синтетическое моющее средство с высоким содержанием свободных жирных кислот.
– Различные масла для гигиены кожи;
– исключить “распаривающие” процедуры – баня, сауна, бассейн, длительная ванна;
– избегать одежду из тканей, раздражающих кожу: шерсть, синтетика. К телу только х/б и уже поверх шерсть и другое. При мытье посуды тонкие перчатки из х/б под латексные;
– попытаться разорвать порочный круг — зуд, расчесывание, зуд. Закрыть зудящие участки, остричь ногти или надеть легкие хлопковые перчатки на ночь.
- Глюкокортикоидные мази и кремы . Если кожное заболевание известно, то надо смотреть соответствующие рекомендации. Если причина зуда неизвестна, назначают пробное лечение на 2-3 недели. Мази умеренно сильного действия или сильного действия (Элоком, Акридерм, Афлодерм, Адвантан Комфодерм и др.);
- Охлаждающие кремы . Кремы, содержащие ментол, в том числе знаменитая вьетнамская «Золотая звезда» или просто «Звездочка» в народе. Использовать несколько раз в день (если сможете открыть);
- Кремы с ингибиторами кальциневрина (Элидел, Протопик). Применяется при атопическом дерматите, но помогает также и при уремическом зуде. Применяются х 2 р/день до купирования симптомов, затем х 2 раза в неделю, при необходимости.
При зуде неясной этиологии можно начать лечение с назначения:
- Гидроксизин (Атаракс) – обладает антигистаминным, седативным и умеренным противотревожным действием. На ночь 25-50 мг. При необходимости по 25 мг х 3,4 р/день (осторожно с вождением при приеме днём);
- Цетиризин (Цетрин, Зиртек, Зодак) – антигистаминный препарат без седативного эффекта (можно водить машину, но не исключаются индивидуальные реакции), по 10 мг 1-2 р/день. Можно и Лоратадин 10 мг 1 р/день;
- Амитриптилин – трициклический антидепрессант. Достаточно широко применяется за рубежом (у нас почему-то его боятся) в малых дозировках для лечения головной боли напряжения и как противозудный препарат, 10-25 мг на ночь;
- Антидепрессанты – ингибиторы обратного захвата серотонина. Пароксетин – 20-50 мг в день. Серталин – 50-100 мг в день;
- Преднизолон, возможно назначение в тяжелых случаях (нестерпимый зуд), утром 20-40 мг, 7-14 дней.
При уремическом зуде (диализ, почечная недостаточность) - Габапентин (Катэна, Габагамма), Прегабалин (Лирика, Прегабио).
При холестатическом зуде - Урсодезоксихолевая кислота (Урсосан, Урдокса), Холестирамин (Квестран).
По сути, при обращении с жалобами на зуд (Доктор, а у меня ещё это…) алгоритм достаточно простой:
- если нет кожных проявлений, в первую очередь думаем об атопическом дерматите и назначаем антигистаминные (Атаракс или Цетрин, например);
- если есть проявления тревожно-депрессивного расстройства, можно назначить антидепрессанты (см. выше);
- при локальном зуде добавить местное лечение (см. выше);
- при изнурительном, тяжелом зуде назначить короткий курс преднизолона;
- при зуде у пожилых – основная причина сухость кожи. Использовать средства, увлажняющие кожу;
- при подозрении на системные заболевания - соответствующие анализы.
Как говорит Ричард Брэнсон (британский предприниматель): не приходите ко мне со своими проблемами – предложите мне их решение. Если к вам пришел пациент с жалобами на зуд, вы, конечно, можете его сразу послать к “кожнику” (проблема), а можете предложить лечение (решение), ещё до того, как он попадет к специалисту. Выбор за вами.
Зуд кожи – это раздражение сенсорных рецепторов, представляющих собой свободные нервные окончания. Сильное раздражение сенсорных рецепторов ощущается как боль, незначительное – как зуд. Однако порою зуд вытерпеть гораздо сложнее; человек неизбежно начинает чесаться, а делать это не следует. При сильном зуде человек может расчесать себя до крови. Следует помнить, что расчёсывании кожа травмируется, а через ранки в организм может попасть инфекция. Расчесывание часто становится причиной развития местного воспаления.
Каким бывает и чем вызывается зуд кожи?
Различают локализованный и генерализованный зуд кожи.
Локализованный зуд кожи
Локализованным называют зуд, сосредоточенный в каком-либо одном месте. Наиболее часто такой зуд отмечается в области:
- заднего прохода (при геморрое, глистах, воспалении прямой кишки);
- наружных половых органов (в случае заболевания этих органов, а также у женщин – в период климакса);
- волосяного покрова головы (педикулёз).
Локализированный зуд может вызываться также сухостью кожи, укусами насекомых и аллергическими реакциями.
Зуд по всему телу
Генерализованный (то есть распространённый по всему телу) зуд может вызываться различными причинами, среди которых:
- заболевания печени (в том числе – вирусный гепатит);
- эндокринные заболевания (например, сахарный диабет);
- некоторые заболевания крови;
- заболевания кожи;
- психические расстройства;
- некоторые онкологические заболевания.
Оставьте телефон –
и мы Вам перезвоним
Когда при зуде следует обратиться к врачу?
Консультация врача необходима, если зуд:
- продолжается в течение значительного времени (более недели);
- создаёт значительный дискомфорт, мешает спать;
- распространяется на всё тело (то есть имеет место генерализированный зуд);
- сопровождается другими тревожащими симптомами (сыпью, утомляемостью, потерей веса, изменением стула и т.п.).
К какому врачу надо обращаться при зуде?
В случае локализованного зуда кожи следует обращаться к врачу-дерматологу. Иногда аллергическое происхождение зуда является несомненным; в этом случае рекомендуется посетить аллерголога-иммунолога. Женщинам при зуде в области половых органов требуется консультация гинеколога.
Если же зуд кожи является генерализованным, то в первую очередь следует обратиться к терапевту. Скорее всего, потребуется комплексное обследование, чтобы установить причину зуда.
Квалифицированный и опытные врачи "Семейного доктора" помогут Вам выявить причину зуда и назначат эффективный курс лечения.
Не занимайтесь самолечением. Обратитесь к нашим специалистам, которые правильно поставят диагноз и назначат лечение.
Пытаетесь бороться с зудящим чувством во влагалище? Правда, есть много причин, которые могут вызвать зуд в области вульвы и влагалища, и многие из них могут быть легко устранены. Вот 11 причин от молочницы до половой инфекции, по которым вы можете страдать, и как вылечить этот зуд.
Из всех деликатных мест, где может возникнуть раздражающий зуд, влагалище - одно из самых худших. Это не только неудобно и приводит в бешенство (в конце концов, почесывание промежности на публике не совсем социально приемлемое поведение), но и может сильно беспокоить женщину. Ведь почесать влагалище внутри не так просто: тем более в общественном месте. Так и вертится в голове немой вопрос "ну почему, ну почему ты зудишь, и есть ли шанс, что у меня "там" что-то более серьезное. ".
11 причин вагинального зуда

По правде говоря, существует множество причин, по которым есть ощущение, будто колючий шерстяной свитер постоянно прикреплен к вашему влагалищу. Мы поговорим с консультантом гинекологом "Центра Женского Здоровья" (на Кутузовском проспекте в г.Москва) о наиболее распространенных (и не очень) причинах зуда влагалища и как их лечить.
1. Кандидоз
Самая распространенная причина вагинального зуда, если он является кратковременным, это вагинальный кандидоз. Также известный как молочница или дрожжевая инфекция, это распространенная инфекция и связано с беловатым, творожистым выделением внутри по стенкам влагалища, на вульве и симптомами зуда.
✔️ Что делать.
Вагинальный зуд, вызванный кандидозом, относительно легко устраняется с помощью влагалищных свечей и приема пероральной таблетки по схеме, которую можно получить у вашего гинеколога. Кремы, содержащие активное противогрибковое вещество, чтобы до визита к врачу помочь облегчить зудящее влагалище при молочнице, можно купить в аптеке без рецепта.
2. Гарднереллез
Бактериальный вагиноз - это распространенное патологическое состояние микрофлоры, которое может возникнуть, когда естественный баланс бактерий во влагалище меняется. Кроме специфического "рыбного" запаха, это может вызвать интенсивное раздражение, покраснение, сухость влагалища и сильный зуд.
✔ Как лечить.
Визит к вашему врачу будет необходим, чтобы сдать анализы на гарднереллу для подтверждения диагноза. После этого может быть рекомендовано соответствующее лечение, которое включает в себя либо свечи, либо пероральные антибиотики, либо все в комплексе.
3. Болезни кожи
Еще одна распространенная причина зуда во влагалище у женщины - это состояние, называемое "склерозирующий лихен". Это более вероятно, если ваши симптомы продолжаются уже длительное время. Он представляет собой пятнистую белую сыпь и часто встречается в области гениталий (хотя может появляться в других местах на теле). Некоторые кожные заболевания, такие как экзема и псориаз, также могут вызвать покраснение и зуд в области влагалища и наружных половых органов.
✔ Лечение.
Лихен вульвы - это состояние, которое очень просто контролировать, но не так легко вылечить. Вам необходимо будет обратиться к специалисту дерматологу для получения экспертного заключения, может ли быть зуд влагалища вызван лихеном, и что делать дальше. При подтверждении диагноза и выявлении причины лечат данное заболевание мазями со стероидами.
4. Климактерические изменения
Это связано со снижением уровня эстрогена, возникающего при приближении и во время менопаузы, что приводит к атрофии внутри влагалища. Это истончение слизистой оболочки, которое может привести к чрезмерной сухости вагины. Сухость может вызвать зуд и раздражение, если вы не лечитесь от этого. Иначе говоря, недостаток эстрогена после наступления менопаузы может сделать слизистую оболочку влагалища и кожу вульвы более склонными к нарушению структуры.
Врач гинеколог-эндокринолог в таких случаях назначает местное лечение в виде кремов, содержащих гормональные компоненты в своем составе.

5. Кормление грудью
Многие женщины не знают, что грудное вскармливание может привести к тому, что слизистая оболочка влагалища станет более атрофичной и склонной к сухости и раздражению. Попробуйте использовать смазку на водной основе, чтобы облегчить неприятные признаки, особенно после полового акта с мужем. При отсутствии положительной динамики в течение недели другой - проконсультируйтесь с вашим акушером.
6. Аллергическая реакция
Недавно вы использовали новый гель для душа, пенную ванну или моющее средство для одежды. Зуд во влагалище после секса появился из-за нового презерватива? Причина вашего беспокойства может быть сведена просто к аллергии на новый состав!
Другая распространенная причина симптомов вагинальног зуда - аллергическая реакция на смягчитель ткани, гигиенические средства или мыльные продукты, используемые для стирки.
✔ Как избавиться.
Вы можете увидеть, если ваши симптомы облегчаются или проходят, если быстро отказаться от этих продуктов. А на первое время облегчите состояние с помощью антигистаминного препарата, который может быть получен в любом аптечном пункте без рецепта.
7. Половые бородавки / кондиломы
Остроконечные кондиломы в интимной зоне могут вызвать зуд. У входа или внутри влагалища они появляются в виде одиночных или множественных новообразований или сосочков с неровной поверхностью и вызваны различными типами вируса папилломы человека (ВПЧ), обычно низкого риска. Инфицирование микроорганизмом слизистых влагалища может сопровождаться зудом неопределенной локализации с переменной интенсивностью.
✔️ Лечение.
С тех пор, как началась программа вакцинации против ВПЧ, заболеваемость бородавками снизилась. При наличии видимых образований проводится их радиоволновое устранение.
⚠️ Важно посетить хорошую гинекологию как можно раньше, если думаете, что у вас есть генитальные бородавки. При подтверждении подозрений на их наличие пациентка будет направлена к врачу для удаления кондилом.
8. Гигиена
Правильность соблюдения всего спектра гигиенических интимных процедур могут играть определенную роль в возникновении зуда вульвы и влагалища. Если вы сидите в потной спортивной одежде или не меняете свое нижнее белье ежедневно, это может закончиться знакомством с вагинальным зудом. Но точно так же душистые средства для душа, спреи для женской гигиены, пузырьковые ванны, душистые прокладки для трусиков и даже цветная туалетная бумага в определенных случаях могут вызывать раздражение слизистой. То есть эти раздражители могут вызвать аллергическую реакцию, которая вызывает зудящую сыпь на различных участках тела, включая влагалище. Затруднения поддержания чистоты между ног из-за большого размера половых губ также является частой причиной неприятных симптомов.

✔️ Что предпринять.
Следует соблюдать простые меры предосторожности, например, как можно чаще менять одежду для спорта на иную подходящую, использовать простые увлажняющие мыла и выйти из этого порочного круга "зуд-царапина-зуд". Излишки кожи гениталий хорошо устраняются посредством операции лабиопластика.
9. Предраковые изменения или онкология
Если ваше влагалище чешется внутри и на входе сильная сухость, пожалуйста, не паникуйте и не спешите с этим выводом - рак вульвы встречается крайне редко. Одна из вышеперечисленных причин (№№1-8) является гораздо более вероятной причиной вагинального зуда, чем рак. Однако, если симптомы сохраняются без видимых на то причин, важно посетить врача, чтобы исключить что-либо более серьезное. Это еще одна причина того, что ежегодные осмотры у гинеколога имеют важное значение. Кстати, онкологические болезни влагалища и наружных половых органов чаще встречается в пожилом возрасте (60+).
✔️ Лечение:
Если у вас диагностирован рак вульвы или предрак, лечение обычно проводится путем местного иссечения очага. Иногда может потребоваться дополнительные воздействия.
10. ЗППП
Разнообразные ИППП у женщин могут передаваться во время незащищенного полового акта и вызывать зуд во влагалище. В таких случаях врачи рекомендуют женщине сдать анализы (мазки и ПЦР) на такие болезни, как:
- хламидиоз
- генитальные бородавки
- гонорея
- генитальный герпес
- трихомониаз
Эти состояния также могут вызывать дополнительные симптомы, в том числе зеленые или желтые выделения из влагалища, неприятный запах и боль при мочеиспускании.

11. Лобковые вши
Никто не хочет думать о жуках, ползающих по какой-либо части их тела, но особенно "там". К сожалению, это именно то, что лобковые вши (Pthirus pubis - лат., иначе, крабы) - легко передаваемое заражение маленькими жуками в ваших гениталиях, которые заставляют вас чесать свое влагалище. Есть две причины зуда: это укусы вшей и яйца (гниды), которые они откладывают на вашей коже. Оба этих фактора вызывают раздражение.
Теперь о действительно плохая новость: секс - не единственный способ получить вши на лобке. Например, вы идете в грязную гостиницу и на простынях, на которых вы спали, есть гниды или вши, а затем вы идете домой к своему партнеру и занимаетесь сексом. Или, может быть, вы одолжите кому-то свои брюки и затем наденете их, и спустя некоторое время почувствуете, как насекомые по одиночке и группами вползают и начинают знакомиться с вашим влагалищем.
Хотя этот зуд во влагалище можно лечить с помощью безрецептурных препаратов, мораль этой истории такова:
✔ практикуйте безопасный секс,
✔ внимательно читайте рейтинги отелей и,
✔ возможно, никому не позволяйте одолжить ваши штаны.
Что делать при зуде влагалища
Важно обратиться к гинекологу для выявления причины вагинального зуда, если он достаточно сильный, чтобы нарушить вашу повседневную жизнь или сон. Вам также следует пойти к врачу и узнать, как и чем лечиться, если влагалищный зуд, жжение и выделения длятся более одной недели или если все это возникает вместе со следующими симптомами:
- язвы или волдыри на вульве;
- боль или нежность в области половых органов;
- генитальное покраснение или отек;
- проблемы с мочеиспусканием;
- необычные выделения из влагалища;
- дискомфорт во время полового акта.
Если вы обеспокоены каким-либо из вышеперечисленных симптомов, всегда посещайте своего врача для выяснения их причин и назначения правильного лечения.
Фурункул – это гнойное воспаление волосяного мешочка (фолликула) с вовлечением в воспалительный процесс сальной железы и окружающих их тканей. Если воспаление охватывает сразу несколько фолликулов, развивается карбункул – обширное и быстро развивающееся воспаление, заболевание более опасное, чем фурункул. Если одновременно возникает несколько фурункулов (на разных участках тела), говорят о фурункулёзе. Широко известно и народное название фурункула – чирей.
Оставьте телефон –
и мы Вам перезвоним
Причины фурункула
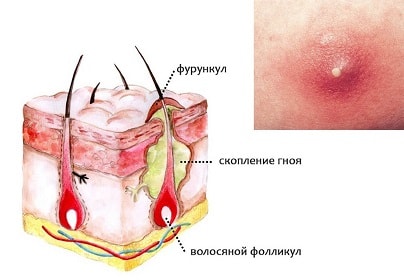
Причиной фурункула выступает бактериальная инфекция. Чаще всего – золотой стафилококк. Бактерии попадают в волосяной фолликул, вызывая воспаление. Проникновение инфекции облегчается при наличии повреждений кожи, в том числе:
- потертости, царапины, ссадины. У мужчин образованию фурункулов на лице могут предшествовать порезы при бритье;
- расчесы при дерматологических заболеваниях;
- нарушения защитных свойств кожи при длительном контакте с жидкостью. Поэтому повышенная потливость является фактором, повышающим риск возникновения фурункула. Также фурункулы могут возникать внутри слухового прохода или в носу, при этом провоцирующим фактором является длительное воздействие на кожу слизистых или гнойных выделений при заболеваниях, – соответственно, отите (воспалении уха) или рините (воспаления слизистой носа);
- постоянное загрязнение кожи, в том числе связанное с профессиональной деятельностью (при контакте кожи со смазочными маслами, цементной, угольной или известковой пылью и т.п.).
В обычных условиях защитная система организма препятствует развитию воспаления. Однако если иммунитет ослаблен, риск образования фурункулов возрастает. В случае множественных фурункулов (фурункулёза) фактор снижения иммунитета присутствует практически всегда. Образованию фурункулов способствуют:
- хронические инфекционные заболевания (туберкулёз, гепатит, синусит, тонзиллит, бронхит, пиелонефрит);
- ВИЧ;
- переохлаждение или, наоборот, перегревание. Переохлаждение часто становится фактором, провоцирующим образование фурункулов у подростков;
- неправильное питание (истощение организма, гиповитаминоз);
- заболевания, проявляющиеся в виде метаболических патологий (сахарный диабет, эндокринные нарушения);
- лечение препаратами, подавляющими иммунную систему (используются при лечении онкологических заболеваний и в некоторых других случаях);
- хроническое переутомление;
- стресс.
Симптомы фурункула
Фурункул может образоваться везде, где есть волосяные фолликулы (то есть практически везде, кроме ладоней и стоп). Чаще всего фурункул возникает там, где кожа больше всего потеет, трётся и загрязняется – на шее, предплечьях, в подмышечной или паховой области, на пояснице, бедрах и ягодицах. Нередко фурункулы возникают и на лице.
В своём развитии фурункул проходит несколько стадий:
На первой стадии вокруг устья волосяного фолликула возникает инфильтрат – отечный участок с выраженным покраснением и уплотнением кожи. Инфильтрат постепенно увеличивается и может достигать в диаметре от 1 до 3 см. Кожа вокруг инфильтрата натягивается и становится тоже болезненной, иногда ощущается покалывание. В народе в этом случае говорят «чирей назревает».
Следующая стадия называется гнойно-некротической. В среднем, через 3-4 дня после появления первых признаков образования фурункула, появляется характерный стержень, состоящий из гноя и отмерших тканей, конец которого приподнимается над поверхностью кожи в виде гнойничка-пустулы. Если фурункул расположен на лице, в ухе, на шее, в этот период возможны повышение температуры до 38 °C, общая слабость, ухудшение аппетита, головная боль.
В какой-то момент пустула прорывается, некротический стержень выходит. Неприятные симптомы исчезают, начинается заживление. В течение 3-4-х дней ранка на месте фурункула заживает. Образуется рубец, который со временем может стать практически незаметным.
Методы лечения фурункула
Ни в коем случае не следует пытаться выдавить фурункул самостоятельно, массировать его и давить на область вокруг фурункула. Инфекция может попасть в кровь и вызвать заражение крови (сепсис). Стоит помнить, что внутри гнойника находятся активные патогенные бактерии. Поэтому фурункул не надо трогать, а если всё же случилось потрогать, необходимо сразу же вымыть руки с мылом.
При одиночном фурункуле небольшого размера возможно лечение в домашних условиях. Обязательно надо обратиться к врачу, если:
- в течении 3-х дней у фурункула не возникает головка и болезненность только нарастает;
- фурункул слишком большой или болезненный;
- фурункул расположен на шее, в ухе, в носу, на лице, в области позвоночника или анального отверстия. Эти зоны наиболее опасны с точки зрения развития осложнений;
- повысилась температура;
- появились расходящиеся от фурункула красные полосы (это симптом воспаления лимфатических сосудов – лимфангита);
- при множественных фурункулах (фурункулёзе). В случае фурункулёза обязательно надо обратиться к врачу, даже при небольших фурункулах;
- фурункул возник на фоне сахарного диабета.
Лечением фурункулов занимается хирург. При возникновении крупных фурункулов проводится хирургическое вскрытие, санация и дренирование раны. Лечение фурункулёза, как правило, комплексное, включающее применение как местных средств, так и общей терапии, необходимой, прежде всего, для повышения иммунитета организма.
Не занимайтесь самолечением. Обратитесь к нашим специалистам, которые правильно поставят диагноз и назначат лечение.
Жжение кожи встречается при ожогах, аллергических поражениях, дерматозах вирусной, бактериальной или грибковой природы. Симптом наблюдается при хронических дерматологических проблемах: псориазе, экземе. Изредка жжение развивается как компонент клинической картины сенестопатии. Для диагностики этиологического фактора проводится дерматоскопия и осмотр под лампой Вуда, микроскопия соскоба кожи, гистологическое исследование. Купировать жжение помогают наружные средства с охлаждающим действием. Комплексное лечение включает местные и системные препараты, физиотерапевтические методы.
Причины
Физиологические факторы
Жжение обычно возникает у людей с чувствительной кожей даже при отсутствии патологического фактора. Неприятный симптом провоцируется ношением колючей одежды или вещей из синтетических материалов. Женщины могут ощущать жжение лица после нанесения уходовой или декоративной косметики, даже если эти продукты не вызывают аллергию. Типичная причина покалывающих и жгучих ощущений кожи ног — усталость после длительной ходьбы.
Ожоги
Чаще всего симптоматика обусловлена воздействием высокой температуры или солнечного излучения. Любой ожог сопровождается сильным жжением кожи, которое начинается ещё во время действия повреждающего фактора и сохраняется от нескольких дней до нескольких недель. Кожные покровы выглядят розовыми или ярко-красными по цвету, при более глубоком поражении формируются пузыри, наполненные прозрачным или мутным содержимым.
Жжение беспокоит человека постоянно. Симптом становится более ощутимым при прикосновении к пораженному участку, нанесении лекарственных мазей и спреев. Дискомфорт резко усугубляется, если зона ожога попадает под теплую или горячую воду (например, при купании). По мере заживления жжение стихает, сменяется периодическим покалыванием и зудом кожных покровов.
Для химических и электрических ожогов характерно глубокое проникновение повреждающего агента — вплоть до гиподермы, мышц и подлежащих тканей. При таких травмах жжение отходит на второй план, поскольку основной жалобой являются нестерпимые боли в участке разрушенного эпидермиса и дермы. Жгучие ощущения в коже возникают непосредственно в момент повреждения, когда еще не произошла массивная деструкция тканей.

Аллергия
Реакция кожной гиперчувствительности — вторая по распространенности причина жжения кожи. Симптом определяется у предрасположенных людей при контакте с аллергенами: пыльцой растений, косметикой, шерстью животных, продуктами питания. Аллергическое жжение сочетается с крапивницей, зудящими высыпаниями на коже в виде папул и везикул. Часто присоединяется слезотечение, чихание, выделение прозрачной слизи из носа.
Жжение может быть одним из компонентов сезонной аллергии (поллиноза). Иногда этот симптом становится предвестником приступа бронхиальной астмы: в таком случае неприятные проявления локализованы на ограниченном участке, сопровождаются наличием красных пятен на кожных покровах. Зачастую жгучие ощущения сопутствуют псевдоаллергии на фоне приема гистаминолибераторов (шоколада, цитрусовых, клубники).
Контактный дерматит
Жжение кожи типично для острой эритематозной формы контактного дерматита, спровоцированной воздействием раздражителя. Пациент испытывает болезненные и жгучие ощущения, покалывание, зуд в пораженном участке. Кожный покров приобретает ярко-красный оттенок. При буллезном варианте болезни жжение дополняется образованием пузырей, наполненных прозрачной жидкостью. Незначительная выраженность симптома встречается при хронической форме дерматита.
Псориаз
Умеренный зуд и жжение кожных покровов развиваются при экссудативной форме заболевания, которая проявляется образованием чешуек и выраженным мокнутием. Жгучие ощущение в пораженных участках беспокоят при обострении псориаза. Симптоматика усиливается при расчесывании поврежденной кожи, купании. Как правило, экссудативный процесс выявляется у страдающих эндокринными патологиями (сахарным диабетом, гипотиреозом).
Герпес
Мучительные симптомы при внешне неповрежденных кожных покровах характерны для опоясывающего герпеса. Пациенты жалуются, что кожу постоянно жжет, чтобы уменьшить дискомфорт, ее хочется почесать. Неприятные ощущения возникают внезапно, длятся 12-24 часа, затем на этом месте формируются специфические пузырьковые высыпания. При этом сильные жгучие боли сохраняются до выздоровления, и могут беспокоить человека длительное время после исчезновения сыпи.
При простом герпесе жжение кожи выражено не так интенсивно. Симптоматика развивается одновременно с появлением пузырьков, заполненных прозрачным экссудатом. Больные отмечают зуд, неприятное покалывание в пораженной области. Болезненность выражена умеренно, в отличие от опоясывающего лишая. Жжение прекращается, когда элементы сыпи заживают и исчезают.
Кожные инфекции
Жжение — один из основных симптомов бактериального (импетиго, рожистое воспаление), вирусного (контагиозный моллюск, ВПЧ) или грибкового (дерматофития, рубромикоз) поражения кожи. С учетом этиологии заболевания жгучим ощущениям сопутствуют различные локальные симптомы: везикулезные и пустулезные высыпания, шелушение, лихенификация.
Сенестопатии
Осложнения фармакотерапии
Жжение кожного покрова появляется при лекарственном дерматите. Неприятные симптомы развиваются как при нанесении препаратов наружно (мази, гели), так и при пероральном или парентеральном методе введения медикаментов. На коже образуются участки высыпаний либо мокнутия, которые сопровождаются неприятными жгучими ощущениями. При каждом последующем применении аллергенных лекарств зона поражения увеличивается.
Редкие причины
- Врожденные заболевания: болезнь Хартнупа, порфирия.
- Поражение соединительной ткани: склеродермия, системная красная волчанка, болезнь Шульмана.
- Сосудистые нарушения: купероз, розацеа, облитерирующий атеросклероз.
- Злокачественные новообразования: плоскоклеточный рак кожи, базалиома, меланома.
Диагностика
Выяснением причины симптома занимается специалист в сфере дерматологии, при необходимости к обследованию подключают врачей другого профиля. Дерматолог проводит визуальный осмотр участков кожи, где больной ощущает жжение, после чего забирает материал для лабораторных анализов. Диагностический поиск включает следующие методы исследования:
- Дерматоскопия. Под микроскопом врач рассматривает структуры кожного покрова, выявляет начальные стадии патологических изменений. Это простой и неинвазивный метод, который показан при наличии у пациента жжения в области новообразований или подозрительно измененных участков кожи.
- Люминесцентная диагностика. Осмотр пораженной зоны с помощью лапмы Вуда позволяет быстро подтвердить стригущий лишай, отрубевидный лишай, эритразму. Методика применяется для экспресс-диагностики псевдомонадной инфекции, угревой сыпи.
- Исследование соскоба. Верхний слой эпидермиса из пораженного участка берут для микроскопического изучения. Такой способ информативен в диагностике грибковых, бактериальных инфекций. Если дерматологу нужно уточнить характер патологического процесса, назначается гистологическое изучение биоптата кожи.
- Анализы крови. Клиническое исследование производится для обнаружения признаков воспалительных или аутоиммунных заболеваний. Повышение эозинофилов в гемограмме указывает на аллергическую природу жжения. Для оценки активности дерматологических болезней назначают биохимический анализ с острофазовыми показателями, протеинограммой.
В периоде ремиссии аллергических дерматозов рекомендованы прик-тесты для определения провоцирующих факторов и подбора АСИТ. При жжении нижних конечностей у пожилых пациентов обязательно выполняют дуплескное сканирование периферических артерий, артериографию. Если жалобы на жжение кожи сочетаются с неадекватным поведением больного, назначается психиатрическое освидетельствование.

Лечение
Помощь до постановки диагноза
Консервативная терапия
Терапия определяется основным заболеванием. Зачастую жжение кожи обусловлено дерматологическими патологиями, для устранения которых практикуется комплексный подход. При нетяжелом течении болезни достаточно местных средств: примочек и влажно-высыхающих повязок при мокнутии, мазей и жирных кремов — при шелушении. Используют лекарства с антисептиками и антибиотиками, топическими стероидами, антимикотиками.
При аллергических дерматозах назначается системная дезинтоксикационная терапия: антигистаминные препараты, седативные средства, методы экстракорпоральной гемокоррекции. Для лечения распространенных микозов рекомендованы противогрибковые препараты в таблетках. Опоясывающий герпес требует внутривенного введения или перорального приема ацикловира.
В комплексной лечебной схеме эффективны методы физиотерапии. Для ликвидации высыпаний, ускорения заживления кожи и стимуляции иммунной защиты назначают лазеротерапию, магнитотерапию, озонотерапию. В фазе ремиссии хронических дерматозов применяют облучение кожи ультрафиолетом, грязелечение. При сенестопатиях больным требуется помощь психиатра.
1. Дерматовенерология. Национальное руководство. Краткое издание/ под ред. Ю. С. Бутова, Ю. К. Скрипкина, О. Л. Иванова. — 2013.
2. Основные принципы фармакотерапии экземы/ Думченко В.В., Орлов М.А., Дорфман И.П.// Русский медицинский журнал. — 2015.
3. Современные методы коррекции синдрома раздраженной кожи лица/ М.М. Тлиш, О.А. Катаханова, Т.Г. Кузнецова, Ж.Ю. Наатыж и др.// Клиническая дерматология и венерология. – 2014.
Читайте также:

