Если не появляется шрам от оспы
Обновлено: 26.04.2024
Осложнения после ветряной оспы довольно редки (примерно 5 случаев из 100). Самое простое осложнение – это рубцы после ветряной оспы. От них можно избавиться методом лазерной терапии.
В основном осложнения ветряной оспы бывают у детей до года. Это связано с неокрепшей иммунной системой, не имеющей возможности сопротивляться вирусу.
Специалисты выделяют два вида осложнений после ветряной оспы, которые могут быть и у детей, и у взрослых:
1) Бактериальные, возникающие при попадании вредных бактерий в ранки, которые появляются при расчесывании везикул. Эти осложнения могут быть различными:
Для взрослых это нагноение сыпи. Появляются кожные отеки, кожа вокруг везикул уплотняется, может развиться некроз. Если не принять меры на всю жизнь останутся глубокие рубцы;
Бактериальная пневмония бывает и детей и взрослых. При этом осложнении бактерии поражают легкие. Очень сильно повышается температура, появляется сухой кашель, который переходит во влажный;
Бактериальный энцефалит бывает у детей и взрослых. Бактерии поражают нервную систему. У больного нарушается координация, появляется тошнота, головные и мышечные боли, резкое повышение температуры;
Гангренозная форма ветряной оспы бывает у детей и проявляется увеличением размеров и состояния сыпи (везикулы наполнены гнойной жидкостью). Очень сильно повышается температура. Может произойти заражение крови или развиться некроз кожи. При некрозе возможна ампутация конечности, а при заражении крови – летальный исход.
2) Инфекционные, возникающие если вирусом поражен весь организм. Инфекционные осложнения характерны для детей и взрослых с врожденным или приобретенным иммунодефицитом. Наиболее часть встречающимися являются:
Ветряная пневмония поражает органы дыхания на 1-6 день после высыпаний. Симптомы: кашель, одышка, боль при дыхании, кровохарканье. У взрослых при таком осложнении ветряной оспы возможен летальный исход. К сожалению, от заболевания ветряной пневмонией не застрахованы меленькие дети, а так же беременные женщины. У рожениц есть риск преждевременных родов;
Вирусный трахеит или ларингит чаще бывает у взрослых. Поражаются слизистые оболочки горла. В горле появляется болезненная сыпь, вызывающая дискомфорт;
Вирусный энцефалит бывает и у детей, и у взрослых. При этом осложнении вирус поражает головной мозг и провоцирует сильные головные боли, частичный паралич мышц, нарушение координации движений, бред и т.д.;
Острый стоматит возникает у детей и взрослых при попадании вируса в полость рта. Симптомы: многочисленные язвочки во рту, вызывающие боль и дискомфорт при пережевывании пищи из-за частичного разрушения слизистой;
Геморрагической формой ветрянки болеют дети при распространении вируса по всему организму в больших количествах. Симптомы похожи на проявление гангренозной формы, но везикулы наполнены жидкостью с примесью крови. Возможны кожные кровотечения, кровь из носа и т.д.
Также у взрослых во время болезни и после могут воспалиться суставы (инфекционный артрит), который проходит вместе с инфекцией или чуть позже.
Если сыпь появилась в области половых органов, осложнением становится воспаление крайней плоти у мужчин, и воспаление половых губ (вульвит) у женщин. Это осложнение очень болезненно.
Материал подготовил: Раводин Роман Анатольевич, дерматовенеролог, дерматоонколог, дерматокосметолог. Доктор медицинских наук, доцент
Наличие вакцинации от натуральной оспы в прошлом может способствовать менее тяжелому течению заболевания оспой обезьян, заявили в Роспотребнадзоре. В ведомстве отмечают, что эффективность вакцинации в прошлом достигала 85%. В настоящее время ее уже не проводят.

По словам министра здравоохранения Михаила Мурашко, до 1980 года вакцинация против оспы была обязательна, поэтому в настоящее время есть «определенный пул иммунного населения».
Почему больше не делают прививку от оспы?
Вакцинация против оспы проводилась до 1980 года. 8 мая 1980 года во время 33-й сессии Всемирной ассамблеи здравоохранения ВОЗ официально объявила: «Мир и все народы земли одержали победу над оспой». В связи с этим было принято решение о всеобщем прекращении прививок от этой болезни.
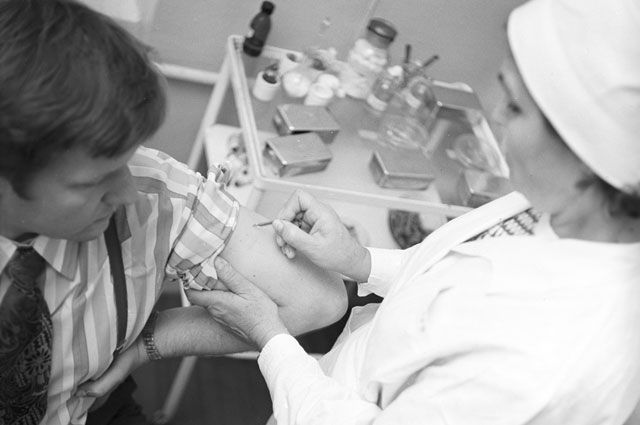
Как узнать, есть ли прививка от оспы?
В России и странах бывшего СССР вакцинацию против оспы проводили в детском возрасте. В левое плечо ставили две прививки — это прививки от оспы и туберкулеза (вакцина БЦЖ), после которых на руке остаются рубцы. У поколений, родившихся после 1980-1982 гг., шрам на плече только один — оставшийся от вакцинации против туберкулеза.
Как выглядит рубец?
После прививки БЦЖ на левом плече можно увидеть шрам — небольшой и незаметный (2-5 мм), а после вакцины от оспы отметины могут быть неправильной формы, структуры, утопленными относительно поверхности кожи и большого размера (до полутора сантиметров).
Почему остается шрам от прививки от оспы?
Появление шрамов вызвано тем, что под кожу вводятся ослабленные, но живые бактерии — они вызывают естественную реакцию организма в виде воспаления и образования пузырька в месте укола. Такой иммунологический ответ необходим для выработки иммунитета.
Рубец на плече считается индикатором, что прививка сделана правильно и дала нормальную реакцию. Ее отсутствие может означать, что вакцина была введена неверно либо что у ребенка был иммунитет против заболевания — врожденный или приобретенный в результате контакта с больным.

Можно ли сейчас пройти вакцинацию от оспы?
В настоящее время вакцинация от натуральной оспы необязательна. Прививку делают взрослым и детям в следующих случаях:
- при выезде в места вспышек эпидемий;
- при работе в лабораториях, изучающих и производящих вирусы, и эпидемиологических компаниях.
В гематологическом научном центре «Вектор» сообщили, что сейчас медицинских работников прививают от натуральной оспы, вакцина от нее эффективна также и от оспы обезьян, случаи которой регистрируются в ряде стран мира. В «Векторе» пояснили, что прививку ставят только медикам, поскольку риск завоза в РФ обезьяньей оспы оценивается как крайне низкий.
Что такое ветряная оспа (ветрянка)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Александрова Павла Андреевича, инфекциониста со стажем в 14 лет.
Над статьей доктора Александрова Павла Андреевича работали литературный редактор Елена Бережная , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
Ветряная оспа (Chickenpox) — острое инфекционное заболевание, вызываемое вирусом ветряной оспы, поражающим кожные покровы и нервную систему.
Симптомы ветрянки: умеренно выраженная общая интоксикация и везикулёзная экзантема. При длительной персистенцией вируса в виде латентной инфекции, при активизации которой (чаще после 60 лет) протекает в форме опоясывающего лишая. Течение доброкачественное при отсутствии осложнений.
Этиология
Возбудитель принадлежит к семейству Herpesviridae (от греч. herpes — ползучая), роду Varicellavirus. Вирус герпеса 3 типа — Varicella zoster. ДНК-содержащий, покрыт липидной оболочкой. Антигенная структура вируса устойчива, и не было выявлено измененных вариантов возбудителя. Крайне неустойчив во внешней среде, солнечная радиация, свежий воздух при проветривании, дезинфицирующие средства убивают вирус почти мгновенно. [1] [3] [5]
Эпидемиология
Антропоноз. Источник инфекции — больной человек (ветряной оспой и опоясывающим лишаём) независимо от степени тяжести и клинических проявлений. Больной заражает неболевших восприимчивых людей (восприимчивость 100%) с последних 48 часов инкубационного периода и до 5 суток с момента появления последнего свежего элемента сыпи.
Пути заражения
Механизм передачи воздушно-капельный (пути — аэрозольный, контактно-бытовой). Заболевание очень контагиозно, но для реализации заражения необходим тесный контакт больного и восприимчивого организма.
До 50% заболеваний приходится на возраст 5-9 лет, к 15 годам остается неиммунной прослойка не более 10% населения. Заболеваемость повышается в холодное время года.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы ветряной оспы
Сколько длится ветряная оспа (ветрянка)
Инкубационный период длится от 10 до 21 дня. В типичных случаях (у детей и подростков) заболевание начинается остро. В среднем ветряной оспой болеют 7-10 дней.
Симптомы ветряной оспы у взрослых и детей
Ветрянка у взрослых из-за утраты лабильности иммунной системы проявляется подострым и постепенным началом (т. е. основной синдром появляется на 2-3 и более поздние дни от начала заболевания). Дети, как правило, заболевание переносят легче.
Симптомы ветрянки у детей и взрослых:
- общая инфекционная интоксикация (СОИИ);
- везикулёзная экзантема;
- везикулёзная энантема (афты);
- лимфаденопатия (ЛАП);
- лихорадка постоянного типа.
В типичных случаях разгару заболевания предшествует продромальный период длительностью до одних суток, маловыраженный, сопровождающийся небольшой слабостью, субфебриллитетом, редко мелкопятнистой rash-сыпью.
Очень характерна динамика высыпаний: вначале появляется округлое красноватое пятно размерами 5-10 мм, далее в центре образуется папула, далее — везикула (пузырёк) с прозрачным содержимым до 10 мм (однокамерная и спадающаяся при проколе). Далее при присоединении вторичной флоры возможно её нагноение, после — подсыхание и образование корочек, отпадение которых происходит через 6-8 дней, обычно без последующих дефектов. В редких случаях (выраженное нагноение, расчесывание) могут образовываться рубчики.
Одновременно с высыпаниями на кожных покровах на слизистой оболочке рта образуются нежные везикулы, которые, быстро вскрываясь, образуют афты (эрозии) и могут вызывать чувство дискомфорта, жжения во рту.
Ветряная оспа у новорождённых
Грудные дети ветряной оспой болеют редко, так как большинство из них защищены материнскими антителами. Если ребёнку от матери передались антитела против вируса, то болезнь может протекать стёрто в лёгкой форме. Если защитных материнских антител нет, то ветрянка протекает бурно: выражены симптомы интоксикации, возможны судороги, нарушается сознание, возникают осложнения со стороны внутренних органов и нервной системы.
Ветряная оспа у беременных
Виду широкого распространения заболевания преимущественно в детском и подростковом возрасте к моменту наступления беременности женщины оказываются в большинстве случаев иммунны к вирусу ветряной оспы (т. е. если ветрянка была перенесена до беременности, риска повторного заболевания и угрозы для ребёнка нет, соответственно, нет рисков при контакте беременной с больным ветряной оспой или опоясывающим лишаём). В редких случаях, когда беременная не имеет титра протективных антител и вступает в контакт с больным человеком, возможны различные исходы, зависящие от срока беременности. Значительную опасность представляет острое заболевание ветряной оспой для самой беременной (о чём зачастую забывает как сама женщина, так и врач, диагностировавший заболевание).
Патогенез ветряной оспы

Излюбленная локализация вируса ветряной оспы — это клетки эпителия кожи и слизистых оболочек — образование везикул. При генерализованных формах поражаются и внутренние органы, нервные ганглии (тройничный, лицевой нерв), где вирус сохраняется длительное время. При снижении иммунологической резистентности наступает «возврат» инфекции, вирус по чувствительным нервам поднимается к коже и вызывает специфические изменения (опоясывающий лишай). [1]
Классификация и стадии развития ветряной оспы
1. По клинической форме:
- рудиментарная (отсутствует синдром общей инфекционной интоксикации, из сыпи — розеолы);
- пустулёзная (присоединение вторичной — бактериальной флоры, нагноение и выраженное усиление интоксикации, частое образование рубчиков);
- буллёзная (выраженные проявления интоксикации, образование пузырей с жидкостью до 3 см);
- геморрагическая (геморрагическое пропитывание содержимого пузырьков, нейротоксикоз);
- гангренозная (образование язв, нейротоксикоз, развитие сепсиса);
- генерализованная (врожденная у детей, прогноз неблагоприятен);
- абортивная (быстрое обратное развитие сыпи).
2. По степени тяжести:
- легкая (умеренный СОИИ, повышение температуры тела до 38°С, необильные высыпания);
- средняя (выраженный СОИИ, повышение температуры тела до 39°С, обильные высыпания);
- тяжелая (резко выраженный СОИИ, повышение температуры тела свыше 39°С, гиперинтенсивные высыпания, сопровождающиеся образованием язв, геморрагиями). [1][2][3]
Стадии заболевания
Осложнения ветряной оспы
Осложнения ветрянки у детей и взрослых
Ветряная оспа у детей и взрослых протекает схоже, но у взрослых осложнения развиваются чаще.
Специфические осложнения:
- стенозирующий ларинготрахеит;
- неврологические осложнения — менингит, энцефалит, миелит;
- кератит;
- геморрагический нефрит.
Неспецифические осложнения:
- абсцессы;
- флегмоны;
- отит;
- пневмония;
- сепсис.
Осложнения ветрянки у беременных
По разным данным, развитие пневмонии у беременных при ветрянке достигает в среднем 22% от общего числа заболевших, а из них 42% случаев заканчивается летально. Вирус проникает через плацентарный барьер и может поражать ребёнка, выраженность проявлений зависит от сроков беременности. Так, при заражении в 1 триместре абортов не отмечается, но риск развития пороков развития достигает 5%, смертность от которых у новорожденных доходит до 34%. Во 2-3 триместрах тяжесть поражения возрастает, однако частота заражения ребёнка резко падает. Наибольший риск для ребёнка представляет заболевание матери за 5 дней до родов и 5 дней после них (риск врожденной инфекции до 20% и смертность до 30%), поэтому при развитии заболевания в предродовом периоде вариантом спасения может быть задержка родов на 5-7 дней (при возможности) и введение специфического иммуноглобулина. [1] [4] [5]
Что такое ветряночная пневмония
Ветряночная пневмония — это опасное осложнение, которое в основном возникает у беременных. Для заболевания характерно двустороннее воспаление лёгких, в тяжёлых случаях приводящее к их отёку и дыхательной недостаточности.
Диагностика ветряной оспы
При каких симптомах нужно обратиться к врачу
В каких случаях проводят анализ крови на ветряную оспу
В общей практике лабораторная диагностика ветряной оспы проводится редко. При необходимости в сомнительных или сложных случаях могут использоваться:
- клинический анализ крови с лейкоцитарной формулой (лейкопения и нормоцитоз, лимфо- и моноцитоз, при наслоении бактериальных осложнений — нейрофильный лейкоцитоз со сдвигом влево, т. е. изменения, свойственные большинству вирусных инфекций);
- общий анализ мочи (изменения редки, указывают на степень интоксикации);
- биохимические анализы крови (иногда повышение АЛТ как проявление герпетического гепатита, креатинина при поражениях почек);
- серологические реакции (возможна ретроспективная диагностика методами РСК, РА, ИФА классов IgM и G наиболее широко применяемый метод, позволяет провести дифференциальную диагностику между острой инфекцией и более старым инфекционным процессом, что наиболее важно при беременности. Достаточно информативен метод ПЦР).
Специальная подготовка для сдачи анализов не требуется. Расшифровкой анализов занимается врач.
При риске или произошедшем развитии осложнений производятся соответствующие лабораторные и инструментальные исследования (люмбальная пункция, рентген придаточных пазух носа, органов грудной клетки, КТ, МРТ и др.). [2] [4]
Как отличить ветрянку от других заболеваний

Лечение ветряной оспы
Ввиду всеобщей заболеваемости и в большей степени наличия форм лёгкой и средней тяжести заболевания больные ветряной оспой проходят лечение дома, в случае тяжелого заболевания (с риском развития и развившимися осложнениями), лица, проживающие в организованных коллективах, беременные должны проходить терапию в условия инфекционного стационара (до нормализации процесса и появлении тенденций к выздоровлению).
Самолечение ветряной оспы недопустимо. При появлении первых признаков нужно обратиться к терапевту или педиатру. Далеьнейшим ведением пациента занимается инфекционист.
Больной должен быть изолирован от окружающих (неболевших) людей до 5 дня со времени появления последнего свежего элемента сыпи.
Режим дня
Желателен постельный режим, строгое соблюдение санитарных норм (чистое бельё, коротко остриженные ногти, интимная гигиена).
Питание
Пища должна быть разнообразная, механически и химически щадящая, богатая витаминами, показаны мясные нежирные бульоны, обильное питьё до 3 л/сут. (теплая кипяченая вода, чай, морсы).
Медикаментозная терапия
Лечение ветрянки включает в себя этиотропную (т. е. воздействующую на возбудителя заболевания), патогенетическую (дезинтоксикация) и симптоматическую (облегчающую состояние больного путем уменьшения беспокоящих симптомов) терапию.
Этиотропная терапия назначается лишь при заболеваниях тяжелой степени тяжести и риске развития осложнений. Отдельно стоит указать на желательность данного вида лечения ветрянки и у взрослых больных, т. к. именно у них есть повышенный риск развития осложнений.
В качестве патогенетической и симптоматической терапии могут быть использованы препараты следующих групп:
- точечная обработка высыпаний растворами антисептиков (несмотря на многообразие и более высокую эффективность современных средств предпочтение следует отдавать всем известной «зелёнке», которая помимо антисептического и подсушивающего эффекта позволяет достоверно оценить наличие или отсутствие новых подсыпаний и период заразности);
- жаропонижающие при температуре у взрослых свыше 39,5℃, у детей свыше 38,5℃ (парацетамол, ибупрофен);
- противовирусные и антибактериальные глазные капли при конъюнктивите;
- противоаллергические препараты при аллергическом компоненте ветрянки;
- средства противовоспалительного и противомикробного действия местного действия в виде спреев и таблеток, растворов (при афтозном стоматите);
- антибиотики широкого спектра действия (при нагноении элементов сыпи — присоединении вторичной бактериальной флоры и развитии осложнений).
Особенности ухода и лечения детей с ветрянкой
Ветряную оспу у детей и взрослых лечат схоже. Жаропонижающие детям следует давать при температуре свыше 38,5℃ (взрослым от 39,5℃). При уходе за ребёнком с ветрянкой важно не допускать расчёсывания кожи и срывания корочек.
Признаки выздоровления
К критериям выписки пациента, переболевшего ветрянкой, относятся:
- с момента появления последнего свежего элемента сыпи прошло не менее пяти дней;
- нормализация температуры тела;
- отсутствие изменений лабораторных показателей (при тяжёлом течении);
- отсутствие осложнений.
Ввиду нестойкости вируса в окружающей среде заключительную дезинфекцию в очаге заболевания не проводят (достаточно проветривания). [1] [2] [4]
Прогноз. Профилактика
- ведущую роль в профилактике распространения ветряной оспы играет изоляционное разобщение больных и здоровых (детей до 7 лет, не болевших, разобщают с 9 по 21 день с момента контакта с больным);
- мытьё рук и лица с мылом после общения с больными;
- прогулки на свежем воздухе;
- здоровое питание, поливитамины;
- частое проветривание помещения.
Вакцинация. Стоит ли делать прививку от ветрянки взрослым
Вакцинация в раннем возрасте предотвращает в 99 % развитие заболевания у детей, при контакте в подавляющем большинстве случаев — в первые 72 часа, предотвращает развитие тяжёлых форм и патологий плода у беременных. Однако есть ряд ограничений, существенно препятствующих распространению вакцинации в нашей стране — высокая стоимость вакцины, отсутствие массового вакцинирования (по данным ВОЗ, для реализации коллективного иммунитета необходимо привить не менее 90% детского населения, иначе возрастает риск заболевания неболевших и непривитых лиц взрослого состава). [1] [5]
- небеременным женщинам детородного возраста;
- медицинским работникам;
- людям с ослабленным иммунитетом и родственникам, проживающим с ними;
- учителям и воспитателям;
- персоналу домов престарелых и людям, проживающих в них;
- международным путешественникам [6] .
Можно ли второй раз заболеть ветрянкой
Иммунитет после болезни стойкий, повторные заболевания возможны у лиц с иммунодефицитом, врожденным дефицитом иммуноглобулина А. [1] [2] [5]
К заражению устойчивы:
- люди, переболевшие ветряной оспой;
- новорождённые с защитными антителами, которые передались им от матери;
- вакцинированные пациенты.
Постконтактная профилактика
Предотвратить развитие инфекции или ослабить её течение поможет внутримышечное введение иммуноглобулина к вирусу ветряной оспы (VariZIG).
Профилактика после контакта с заболевшим показана:
- пациентам с лейкемией, иммунодефицитом или другими тяжёлыми заболеваниями;
- беременным женщинам, не имеющим антител к вирусу;
- новорождённым, чьи матери были инфицированы ветряной оспой за пять дней до родов или через два дня после них;
- новорождённые младше 28 недель, контактировавшие с возбудителем не через мать, даже если у неё есть специфический иммунитет [7] .
Профилактика рубцов и шрамов
Как правило, изменения кожи при ветряной оспе полностью исчезают после выздоровления. Важно лишь не расчёсывать кожу, не срывать корочки и ограничить применение косметических средств.

По данным ежегодной статистики, около 95% заболевших ветрянкой – дети (от 0 до 17 лет), на долю взрослых случаев заболевания приходится 5%. Таким образом, заразиться ветряной оспой можно в любом возрасте. К 15 годам ветрянкой переболевают 90% всех детей, поэтому у непереболевших (и непривитых) есть все шансы заразиться уже во взрослом возрасте.
Чем старше человек, тем тяжелее он переносит болезнь. У взрослых риск развития осложнений после ветрянки значительно выше, чем у детей.
Дети до 1 года
Дети до 6 месяцев практически не болеют ветрянкой, т.к. сохраняется собственный иммунитет, переданный от матери. Чаще всего ветряная оспа у детей от 6 месяцев до 1 года протекает в лёгкой форме и не вызывает дискомфортных ощущений (наблюдается незначительное повышение температуры и небольшая сыпь).
Длительность заболевания – не более 7 дней.
Дети от 1 года до 3 лет
В этом возрасте болезнь может протекать как в лёгкой, так и в среднетяжелой форме (с большим количеством высыпаний по всему телу, температурой до 38 градусов).
Длительность заболевания – не более 14 дней.
Дети от 3 лет
Около 60% всех заболеваний приходится на детей в возрасте 3-6 лет. В этом возрасте ребёнок переносит болезнь значительно сложнее:
Наблюдается большое количество высыпаний по всему телу (в том числе и на слизистых оболочках), которые чешутся, болят и вызывают зуд. Дети в таком возрасте очень часто становятся беспокойными и расчёсывают волдыри, сдирая корки, поэтому возможно образование нагноения в связи с присоединением вторичной бактериальной инфекции.
Длительность заболевания – 21 день и больше (зависит от формы инфекционного поражения).
Тяжелое течение ветряной оспы чаще всего наблюдается в группе риска – это дети, подростки и взрослые с нарушениями иммунного ответа и серьёзными сопутствующими заболеваниями. У них могут развиваться тяжелые формы инфекции и опасные осложнения болезни:
- бактериальные инфекции (пневмония)
- поражения нервной системы (менингит, энцефалит)
- патологии сердца (миокардит)
- поражение почек (нефрит)
- поражение печени (гепатит)
- заболевание суставов (артрит)
- патология глаз (конъюнктивит, кератит)
- гнойные поражения кожи и внутренних органов (абсцессы)
Поражение нервной системы при ветряной оспе встречается в 5-9% случаев. Неврологические осложнения чаще возникают с 4 по 9 день болезни, но могут диагностироваться и в другие сроки заболевания. Для поражения центральной нервной системы (энцефалита) характерны тяжелое состояние, повышение температуры тела, головная боль, в ряде случаев рвота, возможно развитие повторных судорог.
Из клинических рекомендаций по ветряной оспе (2015 г.)
Наш врач-инфекционист Иван Вячеславович Коновалов уже говорил в эфире «Вести FM» об опасностях «ветряночных вечеринок» для детей:
Ни один родитель не может знать, в какой форме его ребёнок заболеет ветряной оспой, будут ли у него возможные осложнения. Более того, заражение человека ветряной оспой означает, что вирус пожизненно остаётся в организме и спустя десятки лет может стать причиной развития опоясывающего лишая (он же – опоясывающий герпес). От этого заболевания страдает большое количество людей, перенёсших тяжелую инфекцию, особенно, старшего возраста. Оно часто сопровождается сильными невралгическими болями, а также имеет ряд осложнений в виде поражений нервной системы и внутренних органов. Люди с опоясывающим герпесом могут быть источником заражения ветряной оспой.
Самой эффективной защитой от ветрянки в настоящее время является иммунопрофилактика. Она входит в национальный календарь и положена детям бесплатно. Вакцинация нужна как детям, так и взрослым (как не болевшим, так и переболевшим – для профилактики опоясывающего лишая)
Преимущества вакцинации:
- Предупреждает развитие осложнений, форма которых не поддаётся прогнозированию.
- Избавляет от возможных долгосрочных последствий наличия вируса ветряной оспы в организме – опоясывающего лишая, шрамов и т.д.
Чаще всего после болезни формируется долгосрочный (10-15 лет) иммунитет, но если переболеть ветряной оспой в детстве до 3 лет в лёгкой форме, то стойкий иммунитет не будет сформирован и есть вероятность повторно заразиться в старшем возрасте. Повторное заболевание обычно протекает тяжелее, вероятность тяжелых осложнений выше.
Наверное, каждый из нас расскажет, как выглядит ребёнок, больной ветрянкой. Настоящая роспись из множества зелёных точек, сделанных обычной зелёнкой! А между тем, не все знают, что зелёнкой эта болезнь не лечится (антисептик из неё совсем никакой), она служит скорее средством контроля за новыми высыпаниями.
В настоящее время многие врачи не рекомендуют обрабатывать новые пузырьки зелёнкой (из-за красителя можно пропустить изменения высыпаний при присоединении бактериальной инфекции). Поэтому лучше использовать для снятия зуда и в качестве антисептика современные средства – Каламин или Поксклин (из недорогих – Циндол)
Этот миф давно в прошлом. Все современные педиатры не только не запрещают, а очень даже советуют принимать гигиенические процедуры во время заболевания ветряной оспой.
Но есть исключения:
- первые 1-2 дня болезни
- период высокой температуры (более 38 градусов)
- наличие гнойников на месте высыпаний
Вода облегчает зуд, поддерживает чистоту тела и осуществляет профилактику инфицирования.
Важно! После купания ни в коем случае не растирать больного полотенцем, лучше слегка промокнуть и сразу же намазать высыпания антисептиком.
Возбудитель ветряной оспы – вирус Varicella Zoster (VZV). Он передаётся только воздушно-капельным путём (при кашле и чихании), может разноситься от больного на расстояние до 20 метров! Достаточно одного чихнувшего в метро больного, чтобы инфицировать весь вагон. Или же зайти в лифт после кашлянувшего в нём ребёнка. Но вирус очень неустойчив во внешней среде, поэтому даже оставшись на поверхности поручня или ручки двери, он быстро теряет свою силу в течение 10 минут.
Сама по себе ветряная оспа не поражает глубокие слои кожи (в отличие от натуральной оспы), но если места высыпаний расчесать и занести инфекцию, то бактерии могут попасть в глубокие слои и вызвать повреждение базального слоя, а это приведёт к последующему образованию шрамов.
Мы отвечаем на интересующие вас вопросы в специальном разделе! Чаще всего это вопросы индивидуального характера в отношении вакцинации, иммунитета и тому подобного.

Прыщи — проблема, которая портит настроение и внешний вид, как у подростков, так и у взрослых людей. Однако она достаточно быстро решается: при правильном уходе за кожей даже большой прыщ исчезнет не позднее, чем через неделю.
Но если прыщ выдавливали, занесли грязь и травмировали эпидермис, после него может остаться рубец. Этот дефект сам не уйдет, и без лечения сохранится на многие годы. Как убрать шрамы от прыщей, тем более, если некоторые из них склонны расти со временем?
Виды прыщей

Причины возникновения прыщей могут быть абсолютно разными: неправильное питание, аллергия, гормональные нарушения в организме или просто несоблюдение гигиены. Предотвратить высыпания можно употребляя полезную пищу, подобрав хорошие средства по уходу за кожей и, в первую очередь, посетив врача.
От вида прыща зависит как за ним ухаживать, и каких последствий стоит опасаться от неправильного лечения. Чаще всего на лице возникают следующие дефекты:
- пустулы;
- фурункулы;
- угри;
- закрытые комедоны;
- кистозные акне;
- акне фульминанс;
- узелки;
- «механические» акне.
Пустулы — бугорки на коже, заполненные гноем или жидкостью. Возникают в результате бактериальных инфекций в порах, поэтому при этой проблеме стоит обратить внимание на соблюдение личной гигиены: умывать лицо два раза в день со специальной косметикой, не трогать в течение дня грязными руками и т. д. Обязательно обратиться к дерматологу за консультацией и ни в коем случае не выдавливать! Иначе инфекция попадет вглубь ткани, а это верный путь к образованию келоидного рубца.
Фурункулы — острая инфекция волосяного фолликула, причину появления эксперты приписывают бактерии золотистого стафилококка. Выглядит как шишка с гноем, возникает из-за несоблюдения гигиены: бактерии стафилококка находятся в носу и в промежности, переносятся по телу грязными руками. Фурункулез способен «путешествовать», то есть появляться снова и снова как в разных местах на теле человека, так и у его членов семьи. Шрамы после фурункула лечить сложно, но возможно — подробнее об этом в читайте в отдельной статье.
Угревая сыпь — возникает при закупорке пор кожным салом или грязью (пылью, выхлопными газами, несмытой косметикой и т. д.). Кожа не покрывает угри, поэтому на них воздействует воздух, и возникает характерный черный цвет. Предотвратить сыпь можно простым соблюдением гигиены, косметологической чисткой лица и правильным питанием.
Закрытые комедоны, иначе милиумы, выглядят как белые круглые угри, выступающие над рельефом кожи. Представляют собой тонкий слой кожи, которая закрывает «мусор»: избыточное сало, мертвые клетки и т. д. При выдавливании милиумов велика вероятность не избавиться от шлака, а наоборот, занести его глубже в эпидермис.
Кистозные акне — возникает из-за гормональных изменений. Находятся глубоко в тканях эпидермиса, поэтому особенно болезненные и неприятные. При выдавливании гной растекается внутри тканей и очаг воспаления разрастается в несколько раз.
Акне фульминанс — довольно редкая форма кистозного акне, выражается открытыми язвами, бляшками и воспаленными узелками.
Узелки (папулы) — сопровождаются нагноением и отеком ближайших участков кожи. Одна из тяжелых форм акне, поэтому стоит незамедлительно посетить дерматолога.
«Механические» акне — возникает из-за долгого трения и тепла, например, при ношении спортивной одежды. Трение способствует образованию сальных сгустков, которые приводят к прыщу.
Все перечисленные виды прыщей могут стать большой проблемой, если начать их выдавливать: в открытую рану проще всего занести инфекцию, а значит, способствовать образованию шрама.
Причины возникновения и виды шрамов после прыщей

Помимо уже названных причин образования рубцов на чистоте кожи может сказаться перенесенная детская болезнь, например, ветрянка, генетическая предрасположенность к появлению шрамов, недостаточная или избыточная выработка вещества коллагена и сниженный иммунитет, а также другие нарушения в организме.
Чтобы понять, как избавиться от шрама после прыща, необходимо определить его характер. Рубцы бывают:
- нормотрофические;
- келоидные;
- атрофические;
- гипертрофические.
Нормотрофические — самые безобидные из всех. Находятся на одном уровне со здоровой кожей, цвет чуть светлее общего тона. Возникают при нормальном срастании тканей и со временем исчезают.
Келоидные — самые неприятные. В поврежденных тканях образуется избыток коллагена — основного строительного материала клеток. Из-за этого шрам находится выше рельефа кожи, со временем может разрастаться. Молодой келоид красных и розовых оттенков (это связано с увеличением давления избытка волокон на ближайшие капилляры), а старые рубцы обычно белые. Подробнее о том, как убрать келоидный рубец читайте в нашей статье.
Атрофические — находятся ниже уровня кожи. По-другому их называют ямками, оспинами или рытвинами. Образуются в результате нехватки коллагена в поврежденном месте, иногда сами проходят через год-два, но чаще требуется медицинское или косметологическое вмешательство.
Гипертрофические — по характеру и внешнему виду похожи на келоидные, однако, остаются в пределах травмированного участка, не захватывая со временем соседнюю здоровую кожу. Однако так же, как и келоидные, гипертрофические шрамы склонны увеличиваться.
Любой из перечисленных видов заметен на теле даже под плотным загаром: в отличие от здоровой кожи, в клетках рубца отсутствует вещество, отвечающее за выработку пигментации. К сожалению, варианты спрятать некрасивый дефект под толстым слоем косметики или перебить татуировкой не всегда выполнимы — забивая поры кожи или травмируя эпидермис иглой велика опасность только усугубить ситуацию.
Профилактика

Прежде чем думать, как убрать шрамы после прыщей, лучше всего предпринять доступные процедуры, чтобы вовсе избежать их появления.
- Во-первых, ни в коем случае нельзя выдавливать прыщ, лучше использовать специальные высушивающие крема или прижечь спиртовой салфеткой.
- Во-вторых, соблюдать гигиену: умывать лицо с гелем или пенкой, не пользоваться грязным полотенцем или постельным бельем.
- В-третьих, не есть вредную жирную пищу и следить за здоровьем.
Избавиться от молодого рубца намного быстрее и проще, чем от застарелого. Поэтому специалисты рекомендуют приступать к лечению сразу, как только вы заметили шрам.
Читайте также:

