Если грязь лежит на коже
Обновлено: 28.04.2024
Современный ритм жизни диктует свои условия. Мы все время спешим, живем словно на бегу, порой не обращая внимания на сигналы уставшего организма. Плохая экология, ненормированный рабочий день, неправильное и нерегулярное питание – и вот из зеркала на вас смотрит кто-то, кого вы отказываетесь принимать за самого себя, настолько изможденным и усталым он выглядит.
На помощь, как всегда, приходит природа. В ней мы черпаем силы и возможности для борьбы со своими недостатками и болезнями. Одним из универсальных средств является грязевое обертывание, которое справляется не только с избыточным весом, но и с большим списком иных проблем и заболеваний.
Свойства лечебной грязи
Грязевое обертывание – процедура очень востребованная. Это неудивительно, ведь она считается одним из наиболее эффективных воздействий на тело, способствует оздоровлению и омоложению. Разные виды грязи (морская, торфяная, вулканическая), которые используются в процедуре, насыщают организм полезными веществами, способствуют процессам обновления тканей.

Благодаря целебным свойствам лечебной грязи улучшается кровоснабжение, лимфоток, организм освобождается от токсинов, кожа подтягивается – так как активные вещества в процессе обертывания достигают глубоких слоев эпидермиса, очищая клетки и защищая от воздействия негативных факторов.
Рекомендуемые статьи по теме:
Косметологи рекомендуют грязевое обертывание для тела как эффективный способ избавления от морщин, дряблости, чрезмерной сухости кожи. Органические грязи, используемые для процедуры, помимо визуального эффекта омоложения, дают организму насытиться гуминовыми и карбоновыми кислотами, которые способствуют оздоровлению, но не вырабатываются им.
Благодаря обертываниям с лечебной грязью происходят следующие процессы:
расщепляются жиры, спадает лишний вес;
кожа становится более упругой, гладкой и эластичной;
проходит усталость, появляется позитивный настрой;
укрепляется психическое и соматическое здоровье;
наблюдается торможение процессов старения;
улучшается обмен веществ;
улучшается кровоток и циркуляция лимфы;
отшелушиваются омертвевшие клетки кожи;
сглаживаются шрамы и рубцы;
постепенно исчезают растяжки и целлюлит.
В основе принципа действия такого обертывания лежит способность грязи долгое время сохранять тепло (за счет внутренней передачи энергии от одной частицы к другой). Из-за этого целебная смесь долго не остывает, что обеспечивает максимальный эффект процедуры.
Благодаря теплу, которое исходит от грязевого состава, ткани тела хорошо прогреваются, сосуды расширяются, кровь и лимфа лучше циркулируют.
В процессе обильного потоотделения поры раскрываются, и целебная грязь через них вытягивает на поверхность кожи содержимое жировых клеток. В результате проявления целлюлита становятся значительно меньше, масса тела тоже снижается. За одну процедуру клиент может потерять от 400 до 700 граммов жира.
Состав и виды лечебной грязи
Составы на основе лечебных грязей, которые применяются для обертываний в косметологических целях, содержат органические кислоты, йод и другие полезные вещества. Свойства у различных грязей разные, например, некоторые обладают сильным бактерицидным действием и хорошо выводят токсины из организма. В любом случае подбирать состав надо индивидуально, исходя из задач, которые требуется решить.

Грязевое обертывание помогает насытить организм:
Составы для обертываний бывают нескольких разновидностей:
На основе торфяных, болотных грязей. Богаты липидами и гуминовыми кислотами. Отличаются высоким тепловым эффектом, поэтому применяются для горячих обертываний.
На основе сапропелевых грязей (добываются со дна пресных водоемов). Обладают высокой биологической активностью.
На основе иловых сульфидных грязей (добываются со дна соленых водоемов, таких как Мертвое море, Саки). Благодаря большому содержанию соли и сероводорода дают хороший бактерицидный и терапевтический эффект. Помимо того, что помогают эффективно сбросить вес, такие грязевые обертывания способствуют ускоренной регенерации клеток эпидермиса, поэтому применяются в лечении дерматологических заболеваний.
На основе вулканических отложений. Очень популярно, например, антицеллюлитное грязевое обертывание с использованием камчатских грязей. Такая процедура эффективна не только в борьбе с «апельсиновой коркой», но и с ожирением 1 и 2 степени, а также с начальными формами варикозного расширения вен.
Виды грязевых обертываний
Грязевые обертывания, нацеленные на борьбу с целлюлитом, делятся на 2 категории: холодные и горячие. В принципе, они похожи, но каждое имеет свои особенности.

Холодное обертывание
Преимуществом холодного обертывания является то, что его можно делать даже при наличии варикозного расширения вен. Мало того, процедуру даже рекомендуют при этом заболевании. И вообще, у данного вида воздействия на организм гораздо меньше противопоказаний, чем у горячего обертывания, а эффект отличается:
задача обертывания с охлаждающей лечебной грязью – вызвать резкое сужение пор и кровеносных сосудов;
в результате процедуры происходит мощный отток крови и лимфы из тканей, расположенных в подкожном слое;
печень и почки под воздействием холодной грязи выводят из организма токсины;
состав для обертывания содержит много элементов, полезных для кожи;
чтобы согреться после прикладывания холодной грязевой смеси, организму требуется много энергии, для получения которой он начинает интенсивно сжигать запасы жира – это приводит к похудению;
холодное грязевое обертывание, судя по отзывам, дает хорошие результаты снижения объемов в области живота и бедер;
воздействие на тело холодной грязевой массой позволяет быстро снять отеки;
регулярные процедуры помогают сделать менее заметными растяжки – результат виден уже спустя несколько сеансов;
холодное обертывание приводит кожу в тонус;
под воздействием холодной лечебной грязи постепенно снижается вес, исчезает целлюлит, кожа становится более гладкой и упругой;
холодное грязевое обертывание помогает избавиться от отеков и тяжести в ногах, это особенно чувствуется после длительного трудового дня.
Максимальный эффект дает холодное грязевое обертывание, проведенное в салоне – там используют криотерапию (проблемные зоны обрабатывают жидким азотом).
Горячее обертывание
Основной эффект от горячей процедуры – разогревающий, она помогает расширить поры и сосуды и как следствие – улучшить кровоснабжение и вызвать усиленное потоотделение.
Обертывание горячими грязевыми смесями способствует устранению мышечных и суставных болей, оказывает антицеллюлитный эффект. Но у него, в отличие от холодного обертывания, немало противопоказаний.
Показания и противопоказания к применению грязевых обертываний
Грязевые обертывания рекомендуются при:
болях в суставах и мышцах;
наличии так называемой апельсиновой корки;
потребности в восстановлении эластичности кожи, нарушенной в результате родов (процедура проводится по согласованию с гинекологом);
необходимости избавиться от лишнего веса;
дряблой, тонкой, морщинистой коже и других признаках старения;

Процедуру нельзя делать:
при наличии инфекционных заболеваний в острой стадии;
если есть варикозное расширение вен (разрешено только холодное обертывание);
когда на коже в зоне предполагаемого воздействия имеются ссадины, царапины и другие повреждения;
при онкологических заболеваниях;
при наличии миомы матки и кист яичников;
если имеются заболевания сердечно-сосудистой системы;
при нарушении функций щитовидной железы.
Техника грязевых обертываний
Применяя готовые грязи для оздоровления, необходимо тщательно изучить инструкцию к ним и точно ей следовать. Хоть грязевое обертывание и считается пассивной процедурой, оно оказывает на организм немалую нагрузку, поэтому имеет ряд противопоказаний и ограничений. Производитель обязательно должен указать их на упаковке.
Клиенту, который намерен сделать грязевое обертывание в салоне, следует очень подробно рассказать косметологу, каких результатов он ждет от процедуры, и дать развернутые ответы на вопросы специалиста о состоянии здоровья.
Чтобы провести процедуру в домашних условиях, нужно подготовить твердую поверхность (наподобие кушетки), расстелить на нее плед или одеяло, сверху положить полиэтилен или клеенку (материал обязательно должен быть водо- и воздухонепроницаемым). Предварительно нужно сделать пилинг, чтобы активные компоненты целебной грязи могли через подготовленную и очищенную кожу глубже проникнуть в организм.
Грязевую смесь нужно нанести на тело (можно попросить кого-нибудь помочь), лечь на полиэтилен и укрыться теплым одеялом. Это обязательное условие: только так можно сохранить тепло и нагреть массу. Чем выше будет температура лечебной грязи, тем более эффективной окажется процедура. С нанесенной маской необходимо полежать неподвижно 15–40 минут, затем смыть ее теплой водой и после душа полежать еще минут 15.
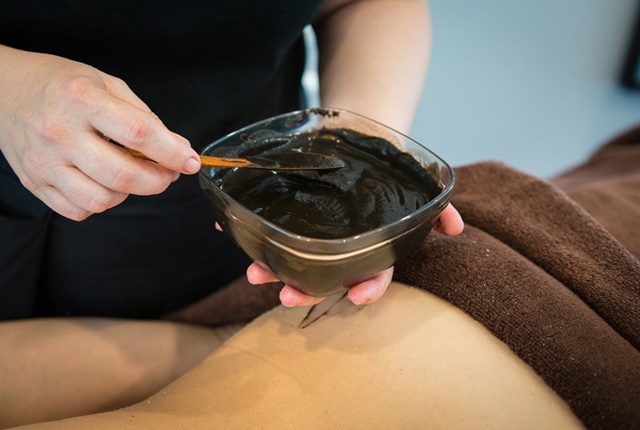
Это традиционная техника самостоятельного обертывания. Она может меняться в зависимости от вида используемого состава и дополнительных материалов: холодное обертывание или бинтование тела эластичными жгутами требует иных действий.
Обертывание может охватывать все тело от шеи до ступней (полное) или проводиться только на отдельных участках (частичное): ногах, ягодицах, животе, верхней части туловища. Целебный состав оставляют для воздействия на разное время – от 15 минут до 1,5 часов. Время процедуры целиком, включая подготовительные этапы (пилинг, небольшой массаж, заматывание в пленку или бинтование, разматывание), достигает двух часов. Курс обертываний может состоять из 1 процедуры, а может включать и 20 – все зависит от желаемого результата и препаратов, которые наносятся на тело.
Рекомендуем
Обертывание может проводиться путем плотного бинтования тела эластичными бинтами (бандажи), которые предварительно пропитывают раствором действующего вещества. Пока бандажи находятся в емкости с препаратом и впитывают состав, можно подготовить тело – сделать пилинг и легкий массаж. Далее бинты извлекают из емкости с грязевым составом и после легкого отжима бинтуют ими тело снизу вверх: сперва ноги, затем туловище. Чтобы такое грязевое обертывание дало хороший эффект, бинтовать все зоны необходимо равномерно, с одинаковым усилием, не слишком туго и не очень слабо.
Результат будет еще более ощутимым, если использовать в процессе термоодеяло, то есть большую грелку, которой можно укутать все тело или какую-то часть. Тепло активизирует полезные элементы в составе целебной грязи, в результате улучшается обмен веществ в коже и подкожно-жировом слое. Но такой вариант обертывания противопоказан тем, у кого высокое артериальное давление, есть тромбофлебит и болезни сердечно-сосудистой системы.
Специалисты рекомендуют сразу после обертывания выпить около 300 мл чистой воды и в день процедуры не давать мышцам большой нагрузки.
Многие считают, что грязевое обертывание делают только те, кто хочет похудеть или избавиться от целлюлита. Но это ошибочное мнение: у процедуры гораздо больше возможностей оздоровления организма, в частности, она полезна для суставов и благотворно сказывается на работе всех внутренних органов.
Почему клиенты выбирают центр красоты и здоровья Veronika Herba:
Это центр красоты, где вы сможете ухаживать за своим телом по умеренной стоимости, при этом вами будет заниматься не рядовые специалисты, а одни из лучших профессионалов в Москве. Это совершенно другой, более высокий уровень сервиса!
Получить квалифицированную помощь вы можете в любое удобное для себя время. Центр красоты работает с 9:00 до 21:00 без выходных. Главное — заранее согласовать с врачом дату и час приема.

Массаж лица против морщин: 10 эффективных техник

Как убрать второй подбородок быстро и навсегда

Полезные витамины для волос: от выпадения и для роста

Прессотерапия: худеем без нагрузок, диет и таблеток
Диабетическая стопа: симптомы, лечение и профилактика
Биохимический анализ крови как способ контроля за состоянием своего здоровья
Что такое комедоны (чёрные точки)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Алфимовой Валерии Дмитриевны, косметолога-эстетиста со стажем в 6 лет.
Над статьей доктора Алфимовой Валерии Дмитриевны работали литературный редактор Маргарита Тихонова , научный редактор Татьяна Репина и шеф-редактор Лада Родчанина
Определение болезни. Причины заболевания
Комедоны — это невоспалительные мелкие узелки белого или чёрного цвета, которые создают на коже ощущение неровности. Они возникают при закупорке устьев волосяных фолликулов. С остоят из клеток кожи — кератиноцитов, и кожного сала — себума.

Обычно комедоны — это одно из проявлений акне. Но иногда они возникают самостоятельно [17] .
Основная причина появления комедонов — избыток кожного сала и нарушение кератинизации — образования и отшелушивания клеток кожи. Эти изменения приводят к появлению так называемой "пробки", которая заполняет сально-волосяной проток.
Факторы риска
Комедональная форма акне , как правило, возникает в период полового созревания — 12-16 лет . В это время у подростков формируется свой гормональный статус, который может повлиять на состояние кожи. Под воздействием гормонов она становится более жирной, что способствует развитию комедонов.
Но иногда комедоны образуются после 20 лет. Этому способствуют факторы, которые стимулируют выработку кожного сала. К таким факторам относят:
- наследственную предрасположенность;
- гормональные изменения;
- неправильный уход за кожей;
- неадекватное питание — чрезмерное употребление сладких, рафинированных, цельномолочных и мучных продуктов;
- частые стрессовые ситуации.
В основном работу сальных желёз регулируют гормоны. Поэтому пациентам с комедонами и другими проявлениями акне рекомендуется обратиться к эндокринологу ил гинекологу-эндокринологу. Он оценит гормональный статус и при необходимости поможет его скорректировать.
Усугубить течение комедональной формы акне могут эндокринные нарушения:
-
; ; — СПКЯ;
- гиперандрогению; ; и 2-го типа;
- инсулинорезистентность [12] .
Комедоны, появившиеся на фоне этих заболеваний, хуже поддаются лечению.
Предположительно к причинам развития комедонов относят нарушения работы пищеварительного тракта, такие как гастрит, язва желудка, дисбактериоз и др. Их взаимосвязь с акне подтверждается рядом исследований, но влияние таких заболеваний на появление комедонов пока не доказана [6] [18] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы комедонов
Комедоны хаотично располагаются на лице, декольте и спине. Их к оличество зависит от состояния организма и особенностей кожи: размера сальных желёз и количества выделяемого себума. Поэтому у кого-то на коже образуется всего 5-10 комедонов, а у кого-то — 100 и более элементов.

Из-за длительного присутствия комедона в сально-волосяном протоке запускается воспалительная реакция . В ней участвуют грибы рода Malassezia и бактерии рода Cutibacterium acne . В результате воспаления развиваются более тяжёлые формы акне.

Американская академия дерматологии выделяет четыре степени тяжести акне:
- I степень — наличие комедонов и до 10-ти папул — небольших розовых узелков , иногда с чёрной точкой в центре;
- II степень — сочетание комедонов и папул, появление не более 5-ти гнойничков — пустул;
- III степень — сочетание комедонов и папуло-пустулёзной сыпи, появление не более 5-ти узлов;
- IV степень — явное воспаление кожи с образованием болезненных узлов и кист [2] .
Патогенез комедонов
В основе образования комедонов лежит нарушение нормальной работы сальных желёз. Они расположены в глубоких слоях кожи, у корня волоса.
Сальные железы продуцируют собственный секрет — себум, или кожное сало. Продвигаясь вверх по сально-волосяному протоку , он создаёт на коже защитный барьер, придаёт ей эластичность, поддерживает нормальный уровень pH, способствует сохранению влаги.
Клетки, которые вырабатывают себум, постоянно обновляются: они смещаются в сторону устья сальной железы, постепенно накапливают секрет и разрушаются. Кератиноциты, которые выстилают в ыходной проток фолликула, тоже постоянно обновляются и отшелушиваются.
Когда функция сальных желёз нарушается, происходит следующее:
- Сальные железы начинают вырабатывать слишком много себума. Он превращается в густую липкую массу, которая полностью заполняет проток.
- Образование кератиноцитов усиливается, клеток становится больше. Они застревают в густом себуме и закупоривают выходной проток сальной железы.
Когда просвет канала полностью заполнен, содержимое сально-волосяного протока начинает давить на стенки канала. Устье протока расширяется, в итоге образуется комедон. В такой среде со временем активируется условно-патогенная флора. Она начинает поглощать избыток себума, который является для неё питательной средой. В результате сально-волосяной фолликул воспаляется — развивается акне [3] .
Наследственность, гормональные нарушения и питание
Генетическая предрасположенность к образованию комедонов может быть связана с одной из четырёх особенностей:
- большим размером сальной железы;
- гиперчувствительностью рецепторов сальных желёз к половым гормонам — андрогенам;
- гиперандрогенией — высоким уровнем андрогенов;
- повышенной активностью фермента 5-альфаредуктазы при нормальном уровне половых гормонов.
Последняя особенность связана с переходом андрогена в дигидротестостерон — ДГТ. Такой переход происходит под влиянием фермента 5-альфаредуктазы .
ДГТ контролирует активность сальных желёз и процесс кератинизации. Этот гормон связывается с андрогенными рецепторами по принципу "ключ-замок", где "ключ" — это гормон, а "замок" — это андрогенный рецептор. Но "открыть замок" можно только с помощью другого гормона — инсулина или инсулиноподобного фактора роста — IGF-1 [3] .
Сами по себе инсулин и глюкоза необходимы для организма. Их уровень повышается после употребления любых продуктов. Но при чрезмерном количестве сладостей, рафинированных и других продуктов концентрация инсулина и глюкозы становится больше. Причём сначала увеличивается уровень глюкозы в крови, а потом — инсулина. И дальше всё развивается по тому же сценарию, приводя к активной выработке кожного сала и образованию комедонов.
Уровень инсулина также повышается при употреблении цельномолочных продуктов. Инсулин связывается с андрогенными рецепторами и повышает уровень ДГТ. Этот гормон, в свою очередь, связывается с рецепторами сальных желёз и стимулирует выработку себума.
Поэтому людям, генетически склонным к повышенному салоотделению, следует быть особо осторожными и контролировать употребление сладостей, молочных и рафинированных продуктов.
Неправильный уход за кожей
Кожа, склонная к развитию комедональной формы акне, нуждается в грамотном уходе.
Мыло, жёсткие скрабы и спиртовые средства с поверхностно-активными веществами только травмируют кожу, приводя к появлению новых комедонов. Эти средства нарушают рН кожи — её защитный барьер, из-за чего она становится пересушенной. О рганизм будет пытаться восстановить кожный барьер, усилив выработку себума и образование кератиноцитов. Но это лишь усугубит состояние кожи.
Людям, склонным к образованию комедонов, также не рекомендуется пользоваться маслами, плотными кремами и массировать кожу. Плотные кремы и масла могут ещё больше закупорить сально-волосяной проток, а усиленное разминание, растирание и давление на кожу привести к обострению болезни.
Стресс
Стрессовые ситуации являются триггерным фактором комедональной формы акне [4] [5] . Это связано с выработкой нейромедиаторов, в частности субстанции Р. Это вещество передаёт сигнал, запускает процесс воспаления, расширяет сосуды и увеличивает проницаемость капилляров.
Сальные железы обладают повышенной чувствительностью к субстанции Р. Поэтому нейромедиаторы связываются с клетками сальных желёз и стимулируют их активность. В результате усиливается образование себума [7] .
Классификация и стадии развития комедонов
Комедоны бывают закрытыми и открытыми.
Закрытые комедоны — это белые подкожные узелки около 1 мм в диаметре. Из-за маленького отверстия в коже содержимое таких узелков почти не контактирует с внешней средой, а кератиноциты, которые образуются в устье протока, не могут "прорваться" на поверхность кожи и увеличивают давление внутри.
Иногда закрытые комедоны появляются у новорождённых в первые недели жизни. В этом возрасте болезнь проходит самостоятельно, лечение не требуется. В остальных случаях закрытые узелки перерастают в открытые комедоны [3] .

Открытые комедоны — это чёрные точки размером 0,5-1,0 мм . Причина их тёмного цвета — пигмент меланин и кислородное окисление содержимого комедона через большое отверстие в коже [1] . После исключения триггерного фактора они, как правило, перестают расти и исчезают.

Осложнения комедонов
Если не устранить триггерные факторы и вовремя не обратиться к дерматологу, комедоны могут увеличиться и привести к развитию более тяжёлых форм анке, таким как пустулы (гнойнички), узлы и кисты.

Узлы — это подкожные уплотнения. Чаще возникают на лице и спине. Кожа над узлами становится синюшной, истончается, в ней появляются отверстия, из которых выделяется гной. Заживают узлы с образованием рубцов.

Киста — это подкожное полостное образование. Оно формируются при расплавлении содержимого узла. Заживают с образованием грубых рубцов [9] .

Осложнения самолечения
Пациенты часто пытаются самостоятельно "выдавить" комедоны. Тем самым они рискуют травмировать кожу и сосуды. Эти повреждения могут привести к отёку, воспалению, присоединению бактериальной инфекции и поствоспалительному покраснению кожи — эритеме.
Поствоспалительная эритема — это длительно заживающее покраснение. Оно возникает из-за травмы сосудов при чрезмерном надавливании на поверхность кожи.

Вторичная бактериальная инфекция проникает в комедон через открытое устье фолликула. Она приводит к появлению гнойничковой сыпи.

Диагностика комедонов
Первым делом врач осматривает пациента и проводит пальпацию. Доктор определяет тип кожи и количество комедонов, оценивает место их расположения, размер и глубину залегания, осматривает кожу на наличие воспаления, узлов и кист.
При сочетании комедонов с акне тяжесть течения болезни оценивается по шкале Кука [2] [16] . Чем выше показатель, тем тяжелее течение:
- 0 баллов — на коже есть несколько небольших комедонов или папул, которые заметны только при близком рассмотрении;
- 2 балла — на коже есть несколько открытых или 20-30 закрытых комедонов, четверть лица покрыта небольшими папулами — до 6-12 штук;
- 4 балла — почти половина лица покрыта небольшими папулами или комедонами, на коже есть несколько пустул и больших выступающих комедонов;
- 6 баллов — примерно ¾ лица покрыто папулами и/или большими открытыми комедонами, есть множество пустул;
- 8 баллов — поражена почти вся площадь лица, особое внимание на себя обращают большие выступающие пустулы.
После осмотра доктор собирает полный анамнез — историю болезни, и затем назначает лечение.
Дифференциальная диагностика
Иногда комедоны похожи на образования, возникающие при гиперплазии сальных желёз — их доброкачественном увеличении. В этом случае образование представляет собой одну увеличенную сальную железу, дольки которой расположены вокруг сального протока. При надавливании на такое образование содержимое не выделяется.

Внешне напоминать комедоны могут плоские бородавки — наросты на поверхности кожи. Эти образования отличаются плоской формой, но при этом слегка выпуклые.

Бородавки и гиперплазия сальных желёз не связаны с образованием комедонов. Для устранения этих патологий используют другие способы коррекции.
Также комедоны нужно отличить от милиумов — эпидермальных или фолликулярных роговых кист. Эти кисты внешне напоминают небольшие узелки белого цвета. Часто они появляются на коже вместе с комедонами, но отношения к ним не имеют [13] .

Лечение комедонов
Основа лечения — индивидуальный подход. Первым делом врач разъясняет пациенту особенность его состояния и причину проявления комедонов. Затем проводит терапию, назначает лечение и корректирует домашний уход.
Вывести пациента из комедональной формы акне в продолжительную ремиссию может только комплексным подход. Он состоит из трёх этапов:
- назначение комедонолитиков;
- аккуратное удаление комедонов;
- нормализация питания.
Комедонолитики — это средства, которые предотвращают закупорку сально-волосяных протоков. Наиболее эффективным является ретинол , или ретиноевая кислота — форма витамина А. Это вещество стимулирует рост клеток, уменьшает сальные железы и объём вырабатываемого себума.
К другим комедонолитикам с доказанной эффективностью относят азелаиновую , салициловую и АНА-кислоту, цинк, серу и резорцин . Они регулируют салоотделение, убивают бактерии, уменьшают покраснение и отёчность кожи [7] .
Лечение стойких и распространённых комедонов проводится с помощью наружных средств, в состав которых входят ретиноиды, бензоилпероксид и азелаиновая кислота. При сочетании комедонов с папулами, пустулами, узлами и кистами доктор назначает изотретиноин для приёма внутрь. Все эти средства должны использоваться строго по показаниям и под наблюдением врача.
Механическое удаление комедонов выполняется дерматологом. Перед этим врач может назначить гигиеническую чистку лица — химический пилинг. Процедура позволяет избежать осложнений и улучшить текущее состояние кожи.

Нормализация питания направлена на исключение продуктов, которые стимулируют выработку кожного сала. Поэтому людям с жирным типом кожи, склонной к появлению комедонов, рекомендуют ограничить употребление цельномолочных продуктов и продуктов с высоким гликемическим индексом. Это позволит избежать излишней стимуляции сальных желёз.
Особенности домашнего ухода :
- Очищающее средство не должно пениться, содержать спирт и ПАВы — поверхностно-активные вещества. Стоит отдавать предпочтение мягким очищающим гелям или эмульсиям без масел.
- Тоник для дополнительного очищения и увлажнения должен быть мягким. Желательно, чтобы в его состав входил комедонолитик, например салициловая кислота.
- Крем не должен утяжелять кожу, делать её более жирной. Рекомендуется выбирать средство с более жидкой текстурой, без интенсивных жирных компонентов.
- Домашние пилинги и полирующие средства помогут регулярного поддерживать эффект лечения. Концентрация активных компонентов в них должна быть низкой. Жёсткие скрабы могут травмировать кожу, поэтому пользоваться ими не рекомендуется.
- Чтобы усилить действие косметических средств, можно воспользоваться сывороткой с активными компонентами.
- Для дополнительного очищения кожи от избытка жиров можно делать подсушивающие, салорегулирующие маски.
Все средства домашнего ухода должны содержать в себе АНА-кислоты, ретинол, салициловую кислоту, серу или цинк. Конкретную комбинацию ингредиентов назначает врач.
Прогноз. Профилактика
При соблюдении всех рекомендаций и устранении триггерных факторов комедональную форму акне можно устранить за несколько месяцев в зависимости от степени поражения.

С проблемой возникновения комедонов на коже лица и тела сталкивается 85% населения, причем не только в момент подростковой гормональной перестройки. Обладатели жирной кожи всю жизнь вынуждены справляться с данной проблемой любыми доступными способами. В нашей статье мы расскажем, что такое комедоны, почему они появляются и как от них избавиться.
Что такое комедоны и какими они бывают
Клетки эпидермиса постоянно обновляются в течение жизни человека. И при нормальном протекании данного процесса ороговевшие клетки слущиваются самостоятельно, а сальные протоки выполняют функцию выделения кожного сала (себума). Себум образует гидролипидную защитную пленку на поверхности кожи.
Однако в некоторых случаях омертвевшие клетки не удаляются самостоятельно, а образуют ороговевший слой, который забивает сальные протоки. Кожное сало также может становиться более густым по разным причинам, в том числе из-за заполненности токсинами. Из-за подкожной пробки в сальной железе образуется капсула, в которой создается идеальная среда для развития бактерий. Все это приводит к возникновению воспалений, которые и называются комедонами.
Рассмотрим основные виды комедонов
Открытые комедоны – это так называемые черные точки. Они представляют собой закупоренные окисленным кожным салом и ороговевшими клетками поры с частицами меланина. Из-за этого они имеют темный оттенок и плотную структуру.

Закрытые комедоны – это небольшие подкожные узелки белого оттенка. Они образуются при закупорке сальных протоков отмершими клетками кожи и себумом. В отличие от черных точек, у закрытых комедонов пробка образуется подкожно, и проток не имеет выхода наружу. Папулы довольно часто воспаляются, также вызывают болевые ощущения, вокруг них появляется красноватый оттенок.

Оба типа комедонов портят внешний вид, образуют неровности, пигментные пятна, углубления (как последствие), а неправильное лечение и удаление могут вызвать появление новых очагов.
Множество комедонов образуют акне – болезнь кожных высыпаний.
Важно не путать закрытые комедоны с милиумами (эпидермальными кистозными образованиями), аденомой сальных желез (доброкачественными кожными образованиями, характерными для зрелого возраста) и аллергической сыпью. Избавление от этих видов кожных заболеваний возможно только в условиях косметологического кабинета, под наблюдением врача.
Где чаще всего появляются комедоны
Комедоны обоих типов появляются там, где больше всего сальных желез, а именно:
- Т-зона – лоб, нос, подбородок и области вокруг них;
- вдоль линии роста волос;
- скулы и щеки;
- ушные раковины;
- спина, плечи, грудь.
Что является причиной возникновения комедонов
На самом деле причин образования комедонов множество, и для борьбы с ними нужен комплексный подход. Поэтому необходимо исключать все возможные провоцирующие факторы, менять образ жизни, нацеливаться на постоянную поддержку своего здоровья. Улучшить ситуацию безусловно можно, но нужно понимать, что у внешнего проявления проблемы всегда есть внутренние причины, которые следует изучить и ликвидировать, а это процесс небыстрый и системный.
Итак, назовем основные причины появления комедонов:
- гормональный сбой (возрастные изменения, беременность или нарушение работы желез);
- генетическая предрасположенность;
- неправильное питание;
- несоблюдение гигиены;
- плохая экологическая обстановка;
- длительный стресс;
- недостаток сна;
- неверно подобранные косметические средства (что приводит к аллергии или закупорке пор);
- вредные привычки;
- неправильное питание и нарушение питьевого режима (что приводит к нарушению пищеварения).

Стадии появления комедонов
- Себум накапливается в волосяном фолликуле и застревает в протоке в том числе из-за плотного ороговевшего слоя клеток (гиперкератоза).
- Выход токсинов из глубоких слоев дермы затрудняется.
- Кожное сало загустевает и наполняется токсинами и бактериями.
- Проток расширяется под давлением скопившихся в нем вредных веществ.
- Далее стадии развития различаются в зависимости от того, появляется ли открытый или закрытый комедон:
- Либо на поверхности кожи образуется темная пробка, когда кожное сало окисляется, и проступает мелатонин (пигмент).
- Либо папула остается под кожей, вызывает внутреннее воспаление и со временем прорывается наружу (закрытый комедон).
Осложнения комедонов
Комедоны не только портят внешний вид, но и могут привести к следующим неприятным последствиям:
- развитие более тяжелых форм акне;
- расширение поры и образование рубца;
- нарушение пигментации;
- патологическое изменение рельефа кожи;
- рецидивирующие воспаления из-за расширенного и травмированного сального протока.
Как избавиться от закрытых комедонов на лице

Для полного избавления от комедонов необходимо принимать комплексные меры: обратиться к дерматологу или врачу-косметологу, а также соблюдать все предписания в домашних условиях.
Итак, на дому необходимо:
- делать лечебные маски, содержащие в составе голубую глину, а также легкие пилинги и скрабы для домашнего использования;
- включить в меню антиоксиданты: свежие фрукты и ягоды, шпинат, салатные листья, зеленый чай, — это поможет вывести токсины из организма;
- применять косметику, содержащую кератолитики.
Кератолоитики необходимы для истончения ороговевшего слоя кожи, из-за которого риск возникновения комедонов увеличивается. Среди них:
- салициловая кислота 2-4% (с большим процентом содержания кислоты косметические средства подходят для кожи спины, шеи и т.п.);
- фруктовые кислоты AHA (или гидроксикислоты), т.к. они окисляют PH кожного сала, что препятствует размножению бактерий;
- ретинол (в том числе в пилингах) – как правило, назначается для наружного применения на длительный период, до полугода, с постепенным увеличением количества препарата и частоты нанесения. Подходит для лечения акне и множественных комедонов. Системные ретиноиды внутрь назначаются врачом при необходимости.
Применение кератолитиков оказывает комплексное воздействие на эпидермис: очищающее, смягчающее, антисептическое, осветляющее, стимулирующее удаление ороговевшего слоя, вскрытие комедонов и обновление клеток.
Однако их использование также и истончает кожу, делает ее более чувствительной, незащищенной, в том числе от солнца. Подходящее в каждой клинической ситуации средство и длительность его применения выбирает врач-косметолог. Он же предложит оптимальный солнцезащитный крем и расскажет о других методах протекции кожи.
Рассмотрим варианты решений и лечебных процедур, которые может предложить современная профессиональная косметология
Механическая чистка
Механическая чистка выполняется специальными инструментами вручную. Как правило, перед процедурой применяются специальные расширяющие поры и разогревающие маски. В завершение наносят успокаивающие, антисептические средства и солнцезащитный крем.
Лечебная процедура на аппарате М22
Принцип лечения основывается на направленном действии световых лучей в диапазоне 311 нм. Процедура фототерапии абсолютно безболезненна и безопасна, и при этом весьма эффективна. После нее не требуется период длительного восстановления. Дополнительные преимущества состоят в том, что на один сеанс требуется всего около 30 минут, и воздействие оказывается точечно лишь на проблемные зоны.

Помимо лечения комедонов и акне, происходит также фотоомоложение, лечение пигментации, лифтинг, а также оказывается антисептическое действие. На аппарате устанавливаются необходимые параметры: длина волн и глубина воздействия, интенсивность излучения, интервалы между вспышками и их продолжительность. Перед процедурой косметолог очищает кожу, наносит проводящий гель и защищает глаза себе и пациенту специальными очками.
Аппаратная процедура М22 рекомендуется не только для лечения, но и для профилактики акне.
Химический пилинг
Как упоминалось выше, легкие пилинги можно проводить и дома, однако более интенсивные и, безусловно, эффективные химические пилинги можно проводить только в стенах косметологической клиники под строгим контролем врача-косметолога во избежание кожных ожогов. Химический пилинг отшелушивает отмершие клетки кожи, сужает поры, оказывает антисептическое и осветляющее действие.

Рассмотрим наиболее популярные виды химических пилингов.
Молочный пилинг подойдет для очень чувствительной кожи. Его можно делать в любое время года. Молочная кислота содержится в солениях и продуктах молочнокислого брожения. Помимо нее в состав входят мочевина и комплекс аминокислот. Такой пилинг бережно отшелушивает и одновременно увлажняет кожу, а также стимулирует рост новых клеток,
Миндальный может быть на гелевой или водно-спиртовой основе, а также может содержать в составе не только основной компонент (миндальную кислоту), но и другие виды кислот. Применяется для улучшения качества кожи, регуляции выработки себума, уменьшения появления морщин и пигментных пятен.
Азелаиновый пилинг нормализует кератинизацию в протоках фолликул и выработку себума, оказывает отшелушивающий, антибактериальный и противовоспалительный эффект. В его составе нонандиовая, 1.7-гептанндикарбоновая кислота, которая содержится в пшенице, ячмене, сирени и прочих растениях.
Гликолевый и салициловый пилинги (AHA и BHA) нередко проводятся одновременно. Они в тандеме оказывают максимальное терапевтическое действие: не только вызывают отмирание старых клеток, вызывают их слущивание, но и стимулируют выработку естественного коллагена, а также регенерацию кожи. Они также обесцвечивают пигментные пятна и постакне, улучшают обменные процессы.
Микродермабразия

Это механическая шлифовка специальными насадками с абразивным покрытием из окиси алюминия или алмазным напылением. Микро кристаллический пилинг удаляет ороговевший слой кожи, улучшает ее цвет, тонизирует, стимулирует рост новых клеток.
Ультразвуковая чистка
Этот нетравматичный метод основан на колебании тканей под действием ультразвука. Данное колебание приводит к экстракции комедонов и сужению пор.
Запись на приём
Как избежать появления комедонов
- соблюдать гигиену, в том числе регулярно менять полотенца для лица и постельное белье;
- избежать прикосновения к лицу руками;
- нормализовать питание (избегать сладких, жирных, мучных, жареных продуктов и фастфуда), соблюдать питьевой режим, принимать витамины;
- соблюдать режим сна и стараться избегать переутомлений и стрессов;
- не пренебрегать физической активностью – это способствует ускорению обменных процессов, насыщению клеток кислородом и выведению токсинов;
- отказаться от вредных привычек;
- применять препараты и лечебные средства, которые пропишет врач-косметолог;
- следить за гормональным фоном и избегать любых его изменений;
- избегать длительного нахождения на открытом солнце;
- не заниматься самолечением и не применять бездоказательные методы народной медицины.

Как правильно ухаживать за кожей с комедонами открытого и закрытого типа
Если кожа склонна к жирности и образованию закрытых и открытых комедонов, она требует особого ухода. Необходимо:
Грязелечение – метод лечения с использованием лечебных грязей или пелоидов, применяемый на курортах. Терапевтический эффект грязелечения зависит от происхождения и химических свойств грязи, а также от методики ее нанесения, которая подбирается врачом индивидуально, в зависимости от медицинских показаний.
Методики применения лечебной грязи:
- Общие грязевые ванны
- Грязевые аппликации (общие и местные)
- Грязевые тампоны (ректальные и вагинальные)
- Электрогрязь (грязевые аппликации в сочетании с током)
Когда люди впервые начали лечиться грязью?
О том, что черная маслянистая субстанция, скапливающаяся на дне соленых озер или рядом с минеральными источниками, может иметь целебные свойства, люди догадывались с незапамятных времен. Они ничего не знали о химическом составе лечебных пелоидов, но подмечали, что если нанести такую грязь на открытую рану, больной сустав или «золотушную» кожу, то боль хотя бы на время затихает, рана затягивается быстрее, а на коже пропадают язвы и высыпания. В каждом регионе были свои пелоидные месторождения. Древние римляне пользовались глинистыми грязями вулканического происхождения, смешивая их с водой из минеральных источников. Черкесские племена, жившие в районе современного Сочи, обмазывались грязью из сероводородных источников Мацесты. Крымские племена лечились иловыми отложениями Сакского озера. А кавказские горцы залечивали полученные в бою раны грязью соленого озера Тамбукан.
Как грязь становится лечебной?
Пелоиды формировались на протяжении многих тысяч лет. За это время они обогатились ценными минералами и биологически активными веществами, которые и сделали их лечебными. При этом химический состав пелоида во многом зависит от его географического и геологического происхождения. Сульфидно-иловые и «сопочные» отложения, образующиеся на дне соленых озер, богаты минеральными веществами, такими как кальций, магний, натрий, калий, железо. А торфяные и сапропелевые, формирующиеся на дне торфяных болот и пресных водоемов, богаты органикой: гуминовыми кислотами, гормонами, а также антибактериальными веществами, сходными с действием антибиотиков. Чем больше органических и неорганических веществ в пелоидах – тем они целебнее. В настоящее время наиболее ценными в бальнеологии признаны сульфидно-иловые грязи Мертвого моря и пятигорского озера Тамбукан.

Как лечебная грязь действует на организм?
- Химический фактор обусловлен тем, что содержащиеся в пелоидах лечебные компоненты проникают через кожу в организм человека, попадают в кровь и могут оказывать влияние на функции определенных органов и систем.
- Механический фактор связан с тем, что грязевая масса оказывает давление на рецепторы кровеносных сосудов, кожи и слизистых оболочек, что приводит к улучшению микроциркуляции крови и метаболизма во всех тканях и органах.
- Температурное воздействие связано с высокой теплоемкостью пелоидов. Нанесенная на тело грязевая масса долго не остывает и постепенно прогревает глубокие слои кожи, распространяя тепло на большую глубину.
Общие грязевые ванны, или Что такое «болтушка»?

Общая грязевая ванна – это основная процедура грязелечения, при которой пациент целиком погружается в ванну, наполненную… нет, не грязью (это было бы довольно затруднительно), а «болтушкой». «Болтушка» - это грязевая масса, смешанная с минеральной или морской водой в определенных пропорциях. «Болтушка» может быть густая или жидкая - в зависимости от медицинских показаний. Но как правило, она разводится в соотношении один к семи: на одну часть грязи семь частей воды. Вода для «болтушки» берется родственная – то есть та, которая находится ближе к грязевому месторождению, поскольку по своему химическому составу она будет наиболее близка к используемым пелоидам. «Болтушка» может использоваться не только для общих ванн, но и для приготовления ректальных и вагинальных тампонов, а также – в редких случаях – для внутреннего употребления.

«Брюки», «трусы» или «перчатки»?
Общая грязевая ванна – методика внешне эффектная, но менее эффективная, чем грязевые обертывания или аппликации, поскольку механическое давление «болтушки» практически не ощущается, да и вода в ванне остывает быстро, и температурный фактор, подразумевающий постепенный разогрев тела, также сводится на нет. Поэтому в санаториях и грязелечебницах чаще всего применяют аппликационный метод. Он представляет собой нанесение грязи или прикладывание грязевых «лепешек» на конкретный участок тела – например, только на шейно-воротниковую зону или на коленные суставы. Для удобства врачей и пациентов все тело условно поделено на зоны, названные как элементы одежды: «брюки», «воротник», «чулки», «трусы», «перчатки»… Поэтому не удивляйтесь, если в назначениях врача вы прочтете фразу «чулки – 10 раз». Это значит, что при вашем заболевании вам рекомендуется наносить грязевую аппликацию на ноги, захватывая область чуть выше колена.
Есть ли разница между аппликацией и обертыванием?
Если область нанесения грязи большая (например, на всю спину и ноги), то такую процедуру еще могут называть обертыванием. Например, среди женщин очень популярно антицеллюлитное обертывание, при котором грязевая масса наносится на ягодичную область и всю поверхность бедер. Однако, в медицинских учреждениях предпочтение все же отдается слову «аппликация» (которая может быть как местной, так и общей), поскольку оно является устоявшимся медицинским термином. А модное слово «обертывание» чаще используют в спа-салонах и салонах красоты. Кстати, антицеллюлитные грязевые обертывания вы вполне можете проводить и в домашних условиях – купив в аптеке баночку расфасованной косметической грязи.
Почему электрогрязь считается эффективнее обычной?
В санаториях и грязелечебницах аппликационный метод грязелечения часто комбинируется с электролечением (физиотерапией). Алгоритм проведения процедуры грязелечения в этом случае такой: на больное место прикладывается грязевая «лепешка», и к ней подсоединяются проводки, через которые подаются слабые разряды электрического тока. При этом грязевая «лепешка» служит одновременно и источником лечебных компонентов, и электродом, через который проводится ток. Такая методика считается более эффективной, чем обычная аппликация, но ее выполнение возможно только при отсутствии у пациента проблем с сердцем.
Что выбрать – лечение в санатории или «египетский метод»?
Многие отдыхающие, приезжающие на популярные грязевые курорты (например, в Саки, Пятигорск или на Мертвое море), считают, что нет смысла тратиться на грязевые аппликации в санатории, когда лечебная грязь лежит буквально под ногами и ею можно пользоваться абсолютно бесплатно. Отдыхающие просто приходят к озеру, на дне которого залегают пелоиды, черпают со дна целебный ил, обмазываются им с головы до ног, дают грязи высохнуть под солнцем, а затем ополаскиваются все в том же водоеме. У такого «дикого» метода лечения даже появилось свое название – «египетский метод». С одной стороны, в нем нет ничего страшного – ведь грязь, которую вы черпаете со дна озера, ничем не отличается от той, которую вам нанесут в санатории или грязелечебнице. Но есть одно существенное «но». Грязевая корка на теле создает эффект скафандра: она перегревает организм и дает серьезную нагрузку на сердечно-сосудистую систему. Кроме того, как только грязь высыхает, она перестает отдавать человеку свои целебные свойства и только зря нагревает тело. Поэтому, если уж вы решили отдать предпочтение «египетскому методу», позаботьтесь о том, чтобы грязевой слой был все время влажным и не сидите на солнце. И помните, что грязелечение имеет много противопоказаний, поэтому какой бы метод лечения вы ни выбрали - «дикий» или организованный – перед процедурой нужно обязательно проконсультироваться с врачом.
Текст: Екатерина Маслова

журналист, автор журналов «Pro КМВ», «Кавказское гостеприимство», «Элитный Кавказ», «Туризм и Отдых». Эксперт по оздоровительному туризму, знаю все о курорте Кавказские Минеральные Воды. Живу в г. Ессентуки

Гиперкератоз – общее название для группы патологий, основным признаком которых служит неумеренное ороговение кожи. Клетки внешнего, рогового слоя под действием определенного фактора активизируют процесс деления, при этом слущивание отмерших клеток замедляется. В результате кожа покрывается роговым слоем, толщина которого варьирует от долей миллиметра до нескольких сантиметров. Ороговению могут подвергаться любые участки тела, в зависимости от причин патологии.
Разновидности процесса ороговения
Различают наследственный и приобретенный гиперкератоз кожи. В зависимости от клинических проявлений, патология может принимать различные формы:
- фолликулярную – чешуйки отслаивающейся кожи закупоривают протоки фолликулов, из-за чего на коже появляются многочисленные мелкие бугорки, похожие на прыщики;
- лентикулярную – на волосяных фолликулах нижних конечностей появляются роговые папулы, при их удалении на коже остаются небольшие углубления;
- диссеминированную – на коже появляются образования, напоминающие короткие и утолщенные волоски;
- себорейную – на волосистой части головы, иногда на коже лица образуются участки шелушения в виде жирной, легко удаляемой корки, под которой обнаруживаются красноватые пятна кожи;
- диффузную – поражаются большие участки кожи на любых частях тела, иногда даже вся кожа полностью, сальные железы перестают работать, кожа иссушается и шелушится;
- бородавчатую – на коже появляются образования, напоминающие бородавки, но без участия папилломавируса, причем иногда они перерождаются в опухоли;
- старческую – на коже пожилых людей появляются темные ороговевшие пятна.
Диссеминированная и лентикулярная формы, как правило, развиваются у пожилых мужчин. Женщин и молодежь они поражают крайне редко.
Симптоматика

Основным симптомом гиперкератоза служит появление на каких-либо участках тела утолщений кожного покрова с пониженной чувствительностью, нередко с измененным цветом, отличающимся от основного оттенка. В начальной стадии кожа производит впечатление огрубевшей, затем толщина ороговевшего слоя увеличивается, иногда до такой степени, что начинает доставлять дискомфорт. В частности, запущенный гиперкератоз стоп может привести к изменению походки. Ороговевшая кожа шелушится или частично отслаивается, на наиболее утолщенных и сухих участках могут появляться болезненные трещины, которые долго заживают и становятся местами проникновения инфекции. Часто патология сопровождается сухостью кожи, снижением функции сальных желез.
Причины развития патологии
Все вызывающие развитие кератоза причины можно разделить на две группы. В первую входят внешние воздействия – тесная обувь или натирающая определенные участки кожи одежда, интенсивный физический труд, постоянный контакт с химическими реагентами или другими веществами, негативно воздействующими на кожу, несоблюдение правил гигиены и т. д.
Вторая группа включает заболевания и патологические состояния, которые приводят к чрезмерному образованию рогового слоя:
- системные нарушения, врожденные либо приобретенные – ихтиоз, сахарный диабет, псориаз, кератодермия и др.;
- нарушения кровообращения, наиболее часто возникающие в нижних конечностях, – варикозная болезнь, облитерирующий атеросклероз;
- недостаток витаминов;
- грибковые заболевания кожи (лишай) и стоп;
- желудочно-кишечные заболевания;
- стрессы;
- лишний вес, патологии стопы, хромота.
Под влиянием тех или иных факторов в верхнем слое кожи нарушается капиллярное кровоснабжение, ухудшается иннервация. Из-за этого активизируется процесс деления клеток рогового слоя с одновременным замедлением их слущивания и образованием утолщенных ороговевших участков.
Диагностические методы
Как правило, при гиперкератозе диагностика заключается в выявлении заболевания, которое привело к образованию ороговевших участков. Дерматолог проводит наружный осмотр и опрос пациента, проверяет, нет ли признаков кожных заболеваний. Как правило, квалифицированный специалист может распознать заболевание по внешним признакам. Для уточнения может понадобиться дифференциальная диагностика, которая необходима при сходстве проявлений патологии с другими кожными заболеваниями, для которых тоже характерны шелушение и сухость кожи. При затруднениях с определением диагноза проводят биопсию пораженного участка кожи с гистологическим исследованием ткани.
Лечение
Метод лечения гиперкератоза зависит от формы заболевания и от причины, которая его вызвала. Как правило, в периоды обострения показано местное применение кортикостероидных мазей, которые снимают воспаление и отшелушивают ороговевшую кожу. Мягкий кислотный пилинг при помощи специальных кремов помогает освободиться от затвердевших слоев кожи. Механическое удаление огрубевших участков не рекомендуется, так как из-за него образование рогового слоя может усилиться. Хороший эффект дают теплые ванны с добавлением соли, пищевой соды либо крахмала, после которых на кожу наносят увлажняющий крем.
Гиперкератоз кожи головы лечат при помощи смягчающих компрессов, для которых используют касторовое масло, вазелин или глицерин, рыбий жир и т. д. При необходимости могут быть назначены мази с содержанием гормонов. При фолликулярной форме заболевания наружное лечение пне приносит большой пользы, поэтому терапия направлена на устранение нарушений в работе организма.
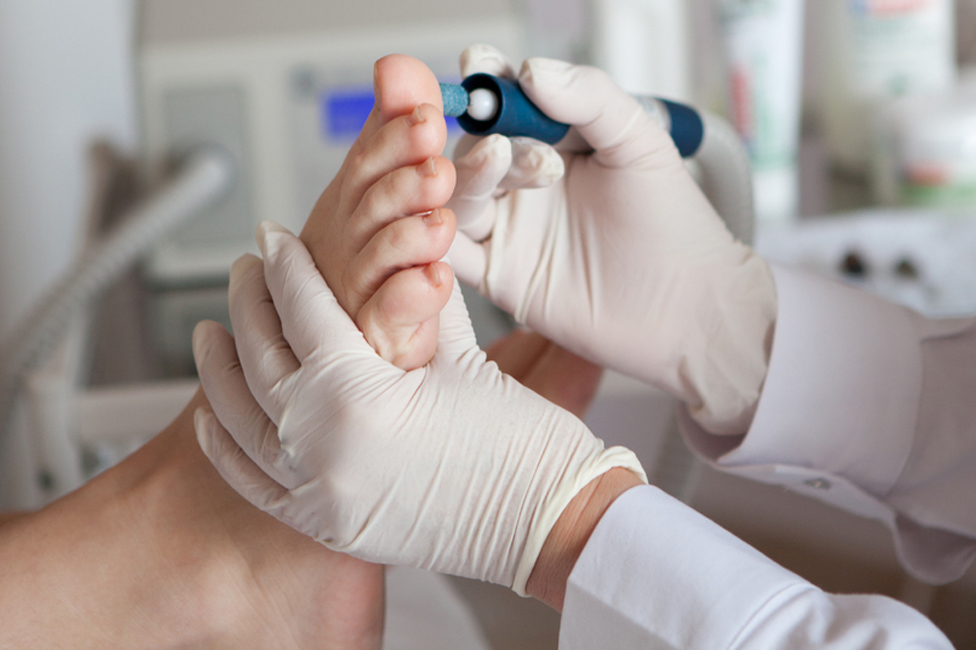
При гиперкератозе кожи стоп необходимо вначале устранить фактор, вызывающий патологию. Часто в роли патологического фактора выступает грибок кожи, от которого избавляются при помощи специальных противогрибковых мазей. Хороший эффект дают ножные теплые ванночки с поваренной солью, после которых распаренный ороговевший слой снимают при помощи пемзы, а кожу смазывают смягчающим кремом. Необходимо выбрать удобную обувь, которая не сдавливает и не натирает стопу. Если пациент страдает косолапостью или плоскостопием, следует позаботиться о выборе специальной обуви.
Профилактика
Чтобы не допустить повторного развития гиперкератоза, необходимо ухаживать за кожей, обеспечивать ее питание и гигиену. Предупредить рецидивы заболевания помогут:
- нормализация питания, обеспечение разнообразного сбалансированного рациона;
- отказ от длительного пребывания на солнце или переохлаждения кожи;
- соблюдение гигиены, уход за кожей;
- использование защитных средств при работе с химическими реагентами.
Некоторые формы заболевания крайне тяжело поддаются лечению и остаются с человеком в течение всей жизни. В этом случае особенно важно уделять внимание профилактическим мерам, которые снижают риск рецидивов.
Вопросы и ответы
Какой врач лечит гиперкератоз?
По поводу диагностики и лечения гиперкератоза следует обратиться к дерматологу. Если речь идет о заболевании стоп, то желательно проконсультироваться у подолога. В ходе лечения, возможно, придется обратиться к флебологу, эндокринологу или другим специалистам, в зависимости от выявленных заболеваний.
Как лечить гиперкератоз народными методами?
Домашние рецепты народной медицины при гиперкератозе помогают только на начальных стадиях и при легкой форме заболевания. Неплохой эффект дают смягчающие кожу аппликации с листьями алоэ, компрессы с прополисом или с отваром луковой шелухи. Можно использовать березовый деготь – действенное противовоспалительное средство, а также барсучий жир для смягчения потрескавшейся кожи.
Чем опасен гиперкератоз?
При отсутствии лечения могут развиться осложнения. Так, при ороговении кожи стоп у пациента нередко появляются трещины и натоптыши, а также высок риск заражения грибком. Бородавчатая форма патологии может оказаться предраковым состоянием кожи. Фолликулярная форма часто сопровождается пиодермией.
Читайте также:



