Если грибок есть в ухе может ли быть еще в горле
Обновлено: 01.05.2024
Грибковые заболевания или микозы уха, горла и придаточных пазух носа поддаются лечению на любой стадии, даже после многократных рецидивов. Для этого необходимо точно установить источники заболевания (разновидность грибка, причину снижения иммунитета), удалить или отмыть слежавшиеся грибковые массы и провести лечение, направленное на причины проблемы. У нас есть серьезный опыт лечения грибковых инфекций, грамотные врачи и современное оборудование. Будем рады помочь Вам!
Где лечить грибковые инфекции уха, глотки, миндалин, гайморовых пазух. Эффективное лечение микозов у взрослых и детей в клинике «Эхинацея»
Грибковые инфекции или микозы могут поражать различные органы. Возбудители этих инфекций – болезнетворные грибы – могут «поселиться» в полости рта или носа, а также в ушах. В большинстве случаев грибковые инфекции ЛОР-органов вызывают дрожжеподобные грибы рода Candida (возбудитель молочницы) или плесневые грибки, особенно, если Вы им слабо сопротивляетесь. Здоровая иммунная система довольно легко «бьёт» почти любые опасные виды грибков, поэтому в комплексе лечения мы предложим Вам и противогрибковые лекарства и средства, укрепляющие противогрибковый иммунитет. Одновременно отмоем или удалим грибковые массы.
Что именно мы будем делать:
- Механически удалим грибковые массы. При обнаружении грибка уха лечение обязательно включает туалет уха, который выполняется только врачом. Процедура состоит из тщательного очищения слухового прохода от грибковых отложений и промывания местными противогрибковыми препаратами. Если у Вас грибок на миндалинах, мы предложим Вам промывание эффективными противогрибковыми препаратами, в нашей клинике эта процедура выполняется вакуумным и шприцевым методами. Уже в первые дни лечения вы почувствуете значительное облегчение.
- Определим тип возбудителя грибковой инфекции. Разные виды грибка – разные лекарства. Чтобы назначить эффективное лечение, очень важно определить тип грибка, вызвавшего болезнь. С этой целью опытный ЛОР-врач проведет полный осмотр и назначит необходимые анализы: мазок (посев на грибы) из пораженной грибком области – зева, носа или уха, а также ПЦР слюны на грибы.
- Выясним причину развития грибковой инфекции. Грибок в ушах, грибок в горле часто возникает на фоне недолеченных инфекций, неправильного лечения антибиотиком и слабого иммунитета, поэтому врач подробно расспросит Вас о том, чем вы болели незадолго до этого, как протекало заболевание, какие лекарства вы принимали. При необходимости мы привлечем врача-иммунолога, который поможет с восстановлением иммунной системы.
- Подберем индивидуальную схему лечения. При микозах носа, фарингомикозе, отомикозе лечение будет направлено на устранение причины, вызвавшей развитие заболевания. Мы составим индивидуальную схему лечения, назначив специфические препараты, губительные для конкретного типа грибка.

Промывание миндалин противогрибковыми препаратами вакуумным и шприцевым методом
Отомикоз, микоз глотки (фарингомикоз) при сниженном иммунитете
Сам факт появления грибка в горле, носу или ушах говорит о том, что Ваш иммунитет снижен. В свою очередь, грибковая инфекция подавляет защитные возможности организма, еще больше ослабляя иммунную систему.
Именно поэтому одним из принципов лечения грибковой инфекции в клинике «Эхинацея» является восстановление иммунной системы. Мы назначим Вам препараты, которые помогут укрепить иммунитет и ускорить выздоровление. Комплексное лечение позволит Вам уже через несколько дней почувствовать себя намного лучше.
Микозы горла, носа и ушей – инфекция, которая легко передается при непосредственном контакте с возбудителем. Но само заболевание развивается лишь при наличии располагающих к этому факторов, чаще всего – на фоне сниженного иммунитета, например, после операции, когда организм сильно ослаблен или в результате продолжительного лечения антибиотиками. В группу риска входят и грудные дети, у которых иммунная система еще недостаточно хорошо развита.
Грибковые инфекции уха, глотки, миндалин, гайморовых пазух. Что и как называется.
- Микоз – это грибковое заболевание. Бывает микоз различных органов и слизистых оболочек.
- Отомикоз – это грибок (микоз) уха или обоих ушей. В этом случае грибки могут поселиться в слуховом проходе, на барабанной перепонке и более глубоких отделах уха.
- Фарингомикоз – это грибок (микоз) глотки и миндалин. Обычно фарингомикоз вызывает возбудитель молочницы – грибок Кандида.
- Грибковый гайморит / синусит это грибок (микоз) носа и околоносовых пазух. В околоносовых пазухах встречаются довольно большие грибковые разрастания.
Особенность грибковых инфекций уха, горла и носа заключается в их трудной диагностике и «любви» грибков к антибиотикам, особенно при неправильном применении последних. Микозы ЛОР-органов поддаются лечению на любой стадии, для этого необходимо точно установить причину заболевания и подобрать подходящее лечение. Мы будем рады помочь Вам.
Симптомы и причины грибковых инфекций ушей, миндалин, глотки, носа
Грибковые заболевания уха
Возбудители грибковых инфекций часто селятся в ушах. Грибы активно размножаются в теплой и влажной среде, поэтому грибок в ушах часто появляется у любителей плавания, а также у тех, кто живет в жарком и влажном тропическом климате. Основные симптомы отомикоза – боль в ушах, заложенность, снижение слуха, зуд в ушах.
Отомикоз наружного уха или наружный грибковый отит начинается с небольшой отечности слухового прохода, из-за чего у пациента возникает ощущение заложенности. Затем появляется ощущение зуда в ухе. Думая, что подобные симптомы вызваны обычным загрязнением слухового прохода или скоплением в нем серы, пациент может попытаться очистить ухо, травмируя тем самым поверхность кожи и способствуя проникновению грибка.
В острой стадии из слухового прохода появляются выделения – желтоватые, зеленоватые, коричневые: цвет зависит от вида грибка в ушах. С развитием заболевания количество отделяемого увеличивается, что становится причиной выраженной тугоухости. Боли при наружном отомикозе ярко выражены, усиливаются при глотании.
Отомикоз среднего уха или микотический средний отит часто развивается на фоне хронического гнойного отита. При присоединении грибковой инфекции боль в ухе усиливается, выделения становятся обильными, присоединяется головная боль.
Отомикоз послеоперационной полости развивается после хирургических вмешательств в области уха. Грибок проникает вглубь через микротравмы на поверхности кожи.
Грибковые заболевания глотки и миндалин
Грибковые поражения миндалин и глотки более опасны, чем другие инфекционные заболевания, но мы точно определим вид грибка и своевременно назначим Вам эффективное лечение.
Грибок в глотке может появиться в любом возрасте. Тонзилломикоз – грибок на миндалинах – часто встречается у детей. Грибок на гландахнередко появляется у тех, кто болеет хроническим тонзиллитом. Микотическое поражение этой области обычно вызывают дрожжеподобные грибы, кандида на миндалинах – самый частый «гость». Грибок на миндалинах проявляется следующими симптомами: ощущение сухости и жжения в горле, повышение температуры, головная боль.
При фарингомикозе грибок локализуется на слизистой глотки. Грибок в глотке может появиться в результате травмирования слизистой, например, при использовании съемных зубных протезов. Как и при тонзилломикозе, кандида в горле селится чаще других видов грибов. Заболевание проявляется першением и покалыванием в горле, болью, которая усиливается при глотании, слизистая отечная, на ней появляется налет беловатого или желтоватого цвета.
Грибковые заболевания носа и околоносовых пазух
Кариозные зубы – один из основных факторов, способствующих развитию микотических поражений носа и околоносовых пазух. Микотические процессы вызывают грибковый синусит и могут поражать только слизистую оболочку (неинвазивная форма) или проникать в надкостницу и кость (инвазивная форма). Последний вид микоза наиболее опасен, поскольку грибы могут проникнуть в глазницу и вызвать ухудшение зрения.
Основные симптомы грибкового синусита – заложенность носа, головная боль, ощущение давления в области околоносовых пазух, обильные выделения из носа: творожистые, белого цвета – при поражении кандидами, плотные, кашицеобразные, с неприятным запахом – если причиной микоза стали плесневые грибы.

Лечение грибковых инфекций ушей, миндалин, глотки, носа у детей
Обращаясь в нашу клинику, вы можете быть уверены в том, что мы сможем оперативно поставить точный диагноз грибкового синусита и назначить эффективное лечение. Мы предпримем все меры для того, чтобы избежать обострения процесса и последующего хирургического вмешательства.
Чем опасны микозы миндалин, глотки, уха для детей
Грибковые инфекции ЛОР-органов часто встречаются у детей, поскольку их иммунитет еще только формируется, и не всегда может противостоять грибковой инфекции. Малыши больше подвержены воздействию дрожжеподобных видов грибка, например, кандида на миндалинах, кандида в горле чаще появляется в младшем возрасте. Нередко заражение кандидозом происходит в процессе родов от матери, у которой отмечалась грибковая инфекция. С возрастом более вероятно поражение плесневыми грибами.
Симптомы микозов у детей выражены не так явно, что зачастую осложняет диагностику. Поэтому мы рекомендуем при малейших признаках грибковой инфекции обратиться в нашу клинику, где прием детей ведет опытный ЛОР-врач. При обнаружении грибка у ребенка лечение будет назначено своевременно, что позволит избежать перехода заболевания в затяжную хроническую стадию.

Типичными клиническими проявлениями болезни являются першение в горле, сухость слизистой, болезненность лимфоузлов и незначительное повышение температуры. Для определения возбудителя инфекции и последующей схемы лечения проводится культурное исследование биоматериала (мазка из зева), микроскопический анализ и фарингоскопия.
Лечение кандидозного фарингита осуществляется с помощью системных противогрибковых средств (антимикотиков), препаратов противовоспалительного действия и антипиретиков (жаропонижающих лекарств).
Особенности фарингомикоза
Грибковый фарингит диагностируется примерно в 40% случаев при обращении пациентов к отоларингологу с жалобами на першение и сухость в горле. Инфекционное заболевание достаточно редко развивается самостоятельно.
Как правило, появлению грибковой флоры в слизистой гортаноглотки предшествует вирусный тонзиллит, грипп, ОРВИ и другие простудные заболевания.
В большинстве случаев фарингомикоз вызывают дрожжеподобные (Candida albicans) и плесневые (Aspergillus glaucus) грибки. Развитию болезнетворной флоры способствуют такие провоцирующие факторы:
- злоупотребление лекарствами – кортикостероидами, антибиотиками, цитостатиками;
- пагубные привычки – табакокурение, злоупотребление алкоголем, употребление чрезмерного количества углеводной пищи;
- общие заболевания – туберкулез, сахарный диабет, гипотиреоз;
- обострение хронических болезней – гнойного тонзиллита, бактериального фарингита и т.д.
Опасность грибкового фарингита заключается в том, что при прогрессировании патогенной флоры может развиться микоз внутренних органов или сепсис.
Как и большинство других заболеваний вирусной или бактериальной этиологии, грибки начинают активно размножаться только при снижении реактивности организма. Следует понимать, что дрожжеподобные грибки в небольшом количестве постоянно «проживают» в слизистой ЛОР-органов. Однако иммунные клетки сдерживают их активное размножение. Если микрофлора в горле нарушается, количество патогенов начинает расти, что и приводит к септическому воспалению мягких тканей.
Формы фарингомикоза
Симптомы грибка в горле неспецифичны и определяются характером протекания патологических процессов в органах дыхания. Если вовремя не диагностировать кандидозный фарингит, воспаление приобретет вялотекущее течение. В связи с этим выделяют две формы ЛОР-заболевания – острую и хроническую.
Вне зависимости от интенсивности протекания воспалительных реакций, грибковая флора локализуется преимущественно на задней стенке глотки, небных дужках и гландах. При прогрессировании инфекции в патологические процессы вовлекаются гортань, пищевод, носовая полость, трахея, бронхи и т.д. Следует отметить, что грибок горла может стать причиной образования абсцесса в околоминдаликовой области.
Плесневые грибки выделяют ядовитые вещества, провоцирующие нагноения в слизистых оболочках. При загнивании тканей клетки-защитники (лейкоциты) устремляются в очаги воспаления и образуют вокруг пораженной области что-то наподобие кокона из гранулезной ткани. Заключенный в капсулу гнойный экссудат со временем увеличивается в размерах. При самопроизвольном вскрытии абсцесса часть патологического содержимого может проникнуть вглубь мягких тканей и спровоцировать еще большее воспаление и, как следствие, стеноз гортани.
Стеноз гортани характеризуется критическим сужением просвета воздухоносных каналов, что препятствует проникновению воздуха в трахею и легкие.
Общие симптомы
Каковы основные симптомы грибка в горле? Клинические проявления кандидозного фарингита выражены достаточно ярко, за исключением болевого синдрома. При грибковом поражении ЛОР-органов больные жалуются на умеренные боли в голове и глотке, которые незначительно усиливаются при глотании слюны или во время приема пищи.
Симптоматическая картина фарингомикоза:

- повышение температуры (до 38,5°C);
- жжение и саднение в горле;
- ощущение инородного тела в районе кадыка;
- сухость слизистых гортаноглотки;
- затрудненное глотание;
- умеренные головные боли.
При прогрессировании инфекции боль в горле может иррадиировать в нижнюю челюсть или шею, что свидетельствует об инфицировании регионарных лимфоузлов. Из-за отравления организма метаболитами плесневых и дрожжеподобных грибков у пациентов часто снижается аппетит, возникают проблемы со сном, болит живот и появляется тошнота.
Кандидозный фарингит при несвоевременном лечении часто осложняется поражением соматических органов, а иногда и заражением крови.
У маленьких детей фарингомикоз протекает значительно тяжелее, чем у взрослых. Кандидозное заболевание горла часто осложняется микозом ротовой полости. Характерный белый налет образуется не только на задней стенке глотки или гландах, но и на внутренней поверхности щек. Грудные дети отказываются от питания, так как грудное молоко еще больше раздражает слизистую и усиливает дискомфортные ощущения в дыхательных путях.
Местные симптомы
В случае появления дискомфортных ощущений при глотании, нужно самостоятельно осмотреть горло. Местные симптомы грибка в горле определяются возбудителем инфекции. Характер белого налета на небных миндалинах, стенках глотки и небных дужках и выраженность симптоматики зависит от того, какой именно грибок стал причиной воспаления слизистой.
При грибковом заболевании, спровоцированном дрожжеподобными грибками рода Candida, отмечается умеренная гиперемия (покраснение) слизистых оболочек. К классическим проявлениям кандидозного фарингита относят:
- покраснение и отечность небных дужек;
- образование белого налета на стенках горла;
- незначительное увеличение гланд;
- болезненность подчелюстных лимфоузлов.
По внешнему виду белый налет на стенках гортаноглотки может отличаться. У одних пациентов он может быть творожистым, а у других – пористым. При кандидозном воспалении ЛОР-органов налет легко снимается с помощью медицинского шпателя. Очищенные от грибковой флоры участки слизистой могут кровоточить или покрываться небольшими язвами.
В случае развития плесневого грибка в горле налет имеет желтоватый оттенок. Он практически не отделяется от слизистой и локализуется преимущественно на задней стенке горла. Болевой синдром выражен значительно ярче, чем при кандидозном фарингите. Навязчивые боли в горле со временем начинают иррадиировать в ухо на стороне поражения или шею.
Если не лечить фарингомикоз, в местах появления налета образуются язвенно-некротические участки, которые можно будет удалить только хирургическим путем.
Спутники фарингомикоза
При генерализации патологических процессов споры грибков могут проникать в ротовую полость, вызывая местные осложнения. Кандидозное поражение слизистой рта и лимфатических узлов – частые спутники фарингомикоза. К наиболее распространенным местным осложнениям грибкового фарингита относятся:
- кандидомикотический ангулит (заеды) – инфекционное поражение слизистой ротовой полости и кожи в уголках губ; заболевание характеризуется образованием ярко-красных эрозий, окруженных шелушащейся кожей;
- шейный лимфаденит – гнойное воспаление шейных и подчелюстных лимфатических узлов, вызывающее боли при повороте головы, разговоре и пальпации;
- кандидозный хейлоз – грибковое поражение кожи в уголках рта, сопровождающееся образованием трещинок; патология развивается в том случае, если инфицированная спорами грибков слюна попадает на кожные покровы.
У разных пациентов симптомы фарингомикоза могут значительно отличаться. В частности у детей и беременных женщин кандидозное воспаление горла протекает в более тяжелой форме.
При отсутствии адекватного лечения у них нередко возникают местные осложнения, в особенности заеды вокруг рта. Если вовремя не диагностировать заболевание и не провести антимикотическую терапию, инфекция может распространиться на кожные покровы и спровоцировать развитие фурункулеза.
Классификация фарингомикоза
Кандидозному фарингиту очень часто сопутствуют другие инфекционные заболевания. Примерно в 43% случаев у больных попутно диагностируют риносинусит, ларингит, бронхит, тонзиллит, грипп и т.д. В зависимости от клинико-морфологических проявлений грибкового воспаления ЛОР-органов, выделяют 4 типа фарингомикоза:

- эритематозный – на задней поверхности горла образуются гладкие «лакированные» островки ярко-красного цвета, вызывающие першение, жжение или зуд;
- псевдомембранозный – характеризуется образованием творожистого белого налета на гландах и стенках горла; при снятии налета обнаруживаются кровоточащие участки слизистой, иногда с язвенными образованиями;
- гиперпластический – в местах локализации грибков слизистая утолщается и покрывается белым пористым налетом, который трудно счистить с помощью шпателя;
- эрозивно-язвенный – самая тяжелая форма заболевания, при которой на гландах, корне языка и небных дужках образуются кровоточащие язвы, вызывающие боль при глотании и употреблении соленой или кислой пищи.
Грибковая флора может поражать гортань и голосовые связки, провоцируя развитие кандидозного ларингита. В связи с интоксикацией организма и, соответственно, возникновением аллергических реакций, слизистые дыхательных путей сильно отекают. Сужение просвета в горле приводит к затруднению дыхания, вследствие чего пациенты начинают жаловаться на быструю утомляемость, плохой сон, головокружение и т.д.
Фарингомикоз у детей
Невысокая реактивность организма – одна из ключевых причин развития фарингомикоза у детей. Практическое отсутствие в организме антител против грибков, стимулирует размножение условно-патогенных микроорганизмов. В большинстве случаев развитию болезни способствуют авитаминоз, в частности недостаток в организме витамина В2 (лактофлавина).
Как правило, грибковое заболевание протекает тяжело и осложнениями, если возбудителем инфекции стали плесневые грибки. К основным проявлениям фарингомикоза у детей относят:
- затрудненное глотание;
- вялость и сонливость;
- головные боли;
- першение в горле;
- отсутствие аппетита;
- боли в животе;
- жидкий стул;
- субфебрилитет.
Важно! Большинство антимикотиков содержат в себе компоненты, вызывающие у детей отравление, поэтому подбором подходящих лекарств должен заниматься только специалист.
При обнаружении хотя бы нескольких патологических симптомов нужно показать ребенка педиатру. Лечение детей дошкольного возраста должно проводиться только под наблюдением специалиста. Если заболеванию сопутствуют еще какие-то патологии, в частности кандидозный ларингит, глоссит или тонзиллит, больного госпитализируют.
Что такое отомикоз? Причины возникновения, диагностику и методы лечения разберем в статье доктора Саидовой Бурлият Солтанпашаевны, ЛОРа со стажем в 4 года.
Над статьей доктора Саидовой Бурлият Солтанпашаевны работали литературный редактор Юлия Липовская , научный редактор Евгений Буданов и шеф-редактор Маргарита Тихонова

Определение болезни. Причины заболевания
Отомикоз — это заболевание наружного или среднего уха, вызванное грибами, чаще всего дрожжеподобными и плесневыми.
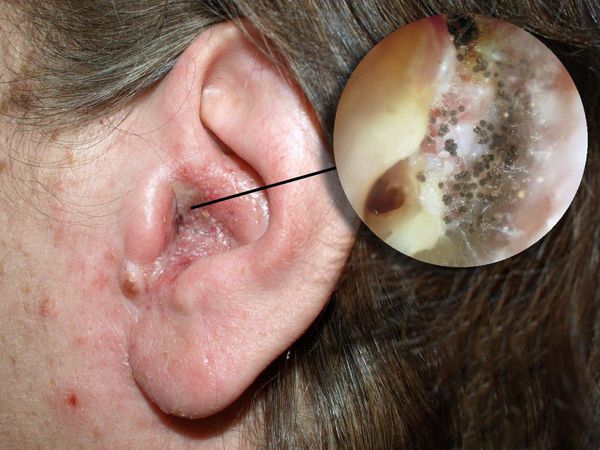
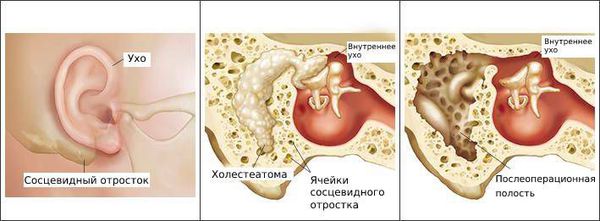
Болезнь развивается в наружном слуховом проходе, иногда процесс затрагивает кожу ушной раковины и барабанную перепонку. Также отомикоз может развиваться в барабанной и послеоперационной полости среднего уха, которая образуется в результате удаления патологически изменённых тканей среднего уха (например, при гнойном среднем отите с холестеатомой ) .
Чаще всего отомикоз начинается с зуда, возможно покалывание в ухе, а в дальнейшем появляются заложенность, ушной шум и выделения [7] .
В группу заболеваний, относящихся к отомикозам, включают [2] [4] :
- Наружный грибковый отит. Затрагивает кожу ушной раковины, стенки наружного слухового прохода и барабанную перепонку.
- Грибковый средний отит. Грибы развиваются в барабанной полости.
- Грибковый мирингит. Грибковое заболевание поражает барабанную перепонку.
- Микоз послеоперационной полости. Процесс развивается в послеоперационной полости среднего уха.
Распространённость
Среди взрослого населения частота развития отомикозов составляет 18,6 %. У детей распространённость заболевания 26,3 % [1] . Чаще всего отомикоз встречается в жарких и влажных климатических зонах, так как влажность и тепло благоприятно влияют на рост грибов. Также существует связь между заболеваемостью и временем года: в весенне-летний период она растёт [10] .
Среди отомикозов самым распространённым является наружный грибковый отит: 62 % от общего числа. Грибковый средний и послеоперационный отит составляют 20 % и 17 %, соответственно. На долю грибкового мирингита приходится 1 % случаев [2] [5] [10] [12] [15] .
Причины и факторы риска развития отомикоза
Причиной развития отомикозов являются грибы, которые входят в состав нормальной микрофлоры уха. В обычных условиях они себя никак не проявляют и не представляют опасности. Но когда появляются благоприятные для грибов условия, они начинают размножаться и приводят к развитию отомикоза. Возбудителями могут стать плесневые грибы рода Aspergillus или дрожжеподобные грибы рода Candida, иногда Mucor, Cladosporium, Alternaria, Penicillium, Geotrichum или Aspergillus и Candida в сочетании друг с другом [4] .
Предрасполагающими факторами, которые могут запускать развитие болезни, являются различные эндогенные (внутренние) и экзогенные (внешние) обстоятельства, а также их сочетания.
Основной экзогенный фактор — это механическая травма кожи наружного слухового прохода при слишком тщательной гигиене ушей с использованием ватных палочек и других подручных средств. Когда пациент слишком тщательно проводит эту процедуру, он не только травмирует кожу, но и удаляет главный фактор защиты — ушную серу. Это приводит к тому, что полезная микрофлора погибает и её место занимают грибы, для размножения которых имеются все условия: тёплая влажная среда и отсутствие защитного барьера — серы [8] .
- Лечение антибиотиками, что приводит к нарушению микрофлоры и размножению грибов.
- Цитостатическая и лучевая терапия, которые обладают иммуносупрессивным действием, т. е. подавляют работу иммунитета.
- Кожные заболевания в виде дерматитов и экземы.
- Длительный приём гормональных препаратов, например глюкокортикостероидов при аутоиммунных заболеваниях.
- Производственные и бытовые вредности: работа во влажных, сырых и пыльных помещениях.
- Гнойные отиты.
- Нарушенный обмен веществ: прежде всего сахарный диабет и гиперкортицизм (повышенное выделение корой надпочечников гормона кортизола), так как они способствуют росту грибов [2][7][11][19] .
- Гипо- и авитаминозы.
- Длительный воспалительный процесс в послеоперационной полости с повреждением эпителия. Образующийся при этом воспалительный экссудат выступает в роли хорошей питательной среды, богатой белками, углеводами, минеральными солями и другими веществами. В совокупности с постоянной температурой, влажностью, свободным доступом воздуха в послеоперационной полости среднего уха появляются благоприятные условия для размножения грибов.
- Послеоперационная травма уха, а также попадание нестерильной воды могут запускать процесс развития микоза послеоперационной полости среднего уха [11] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы отомикоза
Первый симптом отомикоза — зуд внутри уха. Сначала зуд ненавязчивый, возникает периодически и не доставляет сильного дискомфорта. Но потом становится постоянным, нестерпимо сильным и снижает качество жизни пациента [7] [9] [12] . По мере распространения инфекции и прорастания мицелия грибов в кожу возникает повышенная чувствительность и болезненность кожи наружного уха и слухового прохода [2] .
С первых дней заболевания пациенты отмечают появление патологических выделений из уха. Цвет может быть от светло-жёлтого до коричнего-чёрного, консистенция — от жидкой или кашицеобразной до плотной. Возможно образование себорейных корочек [10] .
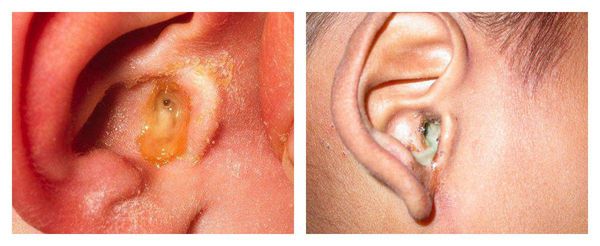
Выделения пациент может заметить на подушке после сна, если они достаточно жидкие и вытекают из наружного слухового прохода. Также их может заметить человек, стоящий рядом.
У некоторых пациентов снижается слух со стороны больного уха. Это возможно при поражении барабанной перепонки и полостей среднего уха, в редких случаях причиной становится повреждение наружного слухового прохода. Иногда отмечают появление шумов в ухе, заложенность, дискомфорт и ощущение полноты внутри уха. Часто имеются неспецифические симптомы, такие как повышение температуры тела и общее недомогание [2] [10] .
Патогенез отомикоза
Ушная раковина представляет собой эластический хрящ, покрытый кожей. Полость ушной раковины воронкообразно углубляется и переходит в наружный слуховой проход. Функцией данной структуры является улавливание звуков, их концентрация и направление в наружный слуховой проход.
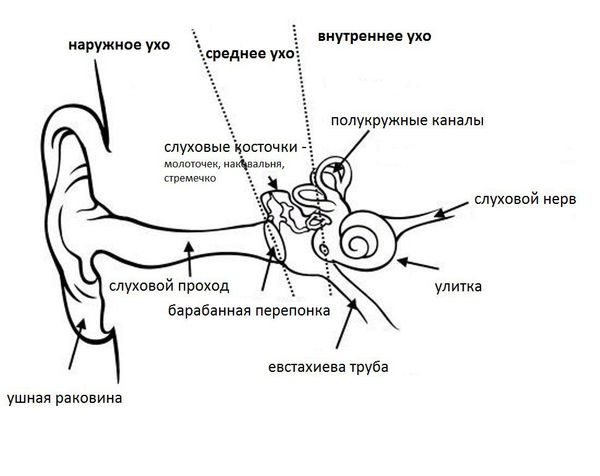
Наружный слуховой проход представляет собой полую трубку диаметром 0,3-1,0 см и длиной около 2,5 см у взрослых. Он состоит из хрящевой части, которая является продолжением хряща ушной раковины, и костной части, занимающей 2/3 наружного слухового прохода. Кожа в наружных отделах слухового прохода содержит волосы, сальные и серные железы [2] .
Барабанная перепонка проводит наружные колебания и является границей, которая отделяет наружное ухо от среднего. Среднее ухо состоит из центральной части, которая представлена барабанной полостью. Кпереди и книзу от барабанной полости находится слуховая труба (евстахиева труба). Кзади от барабанной полости находятся сосцевидные ячейки.
В норме полость среднего уха стерильна, т. е. грибков и других микробов в ней нет. Их попаданию препятствует изоляция от внешней среды за счёт барабанной перепонки, дренажной функции слуховой трубы и местного иммунитета. Тем не менее, грибы могут проникать в среднее ухо через слуховую трубу из глотки либо через систему крово- и лимфообращения.
Основными патогенетическими звеньями возникновения микоза являются адгезия грибов, т. е. прикрепление гриба к коже или раневой поверхности, колонизация гриба и инвазивный рост [7] . При тяжёлой форме микоза может произойти генерализация процесса, т. е. проникновение возбудителя в кровь с распространением по организму и появлением вторичных очагов грибковой инфекции в различных органах и тканях. Микозы могут выступать своеобразными "маркерами" нарушения иммунитета, так как иммунодефицит является одним из основных моментов в патогенезе грибковой инфекции.
Классификация и стадии развития отомикоза
По характеру возбудителя:
- дрожжеподобный — возбудителем выступают дрожжеподобные грибы рода Candida;
- плесневой — выделяют плесневые грибы рода Aspergillus;
- смешанный — присутствует сочетанное поражение грибами родов Aspergillus и Candida.
По локализации:
- наружный грибковый отит — процесс расположен в наружном слуховом проходе;
- грибковый мирингит — при поражении барабанной перепонки;
- грибковый средний отит и грибковый средний послеоперационный отит — при поражении среднего уха;
- сочетанное поражение наружного и среднего уха.
По стороне поражения:
По клиническому течению:
- Острый. Под острым отомикозом понимают впервые выявленный случай грибкового поражения, если речь идёт об острой фазе процесса продолжительностью до 3-4 недель. Пациент при этом жалуется на впервые возникшие симптомы, характерные для этой патологии: зуд в ушах, выделения из слухового прохода, болевой синдром и др.
- Хронический [18] . Этот диагноз пациенту уже ставили ранее и он получал лечение, но спустя какое-то время снова обратился с такими же жалобами. Характерно длительное и вялое течение свыше трёх месяцев с периодами улучшения и повторяющимися обострениями, при которых возобновляются боли в ухе и выделения.
Осложнения отомикоза
- Местное распространение. При вовремя начатом и адекватном лечении осложнения встречаются редко, но при отсутствии лечения отомикоз может приводить к обширному поражению всего слухового прохода, барабанной перепонки и окружающих ухо тканей [2] .
- Генерализация заболевания. Грибковая инфекция опасна тем, что быстро распространяется и угрожает поражением внутренних органов, особенно в послеоперационный период. При неблагоприятном течении отомикоз может являться причиной распространённого микоза внутренних органов и грибкового сепсиса. Такие осложнения возникают достаточно редко, обычно при сопутствующих патологиях: снижении общих иммунных сил организма, ВИЧ, аутоиммунных заболеваниях и т. д.
- Хронизация заболевания. При локализации патологического процесса в среднем ухе часто происходит хронизация процесса, выражающаяся в длительных и многократных обострениях.
- Рубцово-спаечный процесс. В течение времени могут образоваться спайки в полости среднего уха (адгезивный отит). Это будет затруднять нормальное звуковосприятие и приведёт к тугоухости, которая может носить необратимый характер [15] . Также из-за спаек возможно сужение (стеноз) наружного слухового прохода. Однако отомикоз не приводит к полной потере слуха.
Диагностика отомикоза
Опрос, сбор анамнеза
Диагностика начинается со сбора анамнеза. Врач задаёт ряд вопросов:
- Когда началась болезнь и как протекала.
- Был ли у пациента ранее средний отит.
- Было ли грибковое поражение других органов и систем, например урогенитального тракта.
- Как долго пациент болеет, с какой частотой, были ли обострения.
- Принимает ли пациент антибиотики, стероидные препараты, цитостатики (чаще всего используются при лечении онкозаболеваний) и химиотерапевтические препараты.
- Страдает ли пациент аллергией [2][3] .
- Есть ли неблагоприятные факторы в быту и производстве.
- Какими сопутствующими заболеваниями болел пациент.
- Есть ли хронические инфекции [6] .
Осмотр, оценка жалоб
Если речь идёт о кандидозе, пациенты жалуются на беловатые выделения из уха творожистой консистенции. При отоскопии наблюдается сужение слухового прохода в хрящевой части и гиперемия (покраснение) барабанной перепонки [6] [11] .
При аспергиллёзном поражении выделения тёмные, почти чёрные, имеют густую консистенцию. При отоскопии наблюдаются сужения в костной части слухового прохода, барабанная перепонка может выпирать и терять свои опознавательные знаки [13] [15] .
При пенициллиозе зуд более выражен, выделения напоминают жидкую ушную серу, хрящевой участок инфильтрирован, на барабанной перепонке может наблюдаться выпячивание, гиперемия или эрозия, что ложно указывает на перфорацию (сквозное повреждение).
Если говорить о поражении микозом среднего уха и послеоперационной полости, то основными жалобами являются снижение слуха, выделения из уха, периодический зуд, также может наблюдаться головокружение [9] .
Как правило, при любой форме грибкового поражения наружного уха слух не страдает или выявляются незначительные нарушения по типу звукопроводимости: ухудшается передача звуковой волны по слуховому проходу к среднему уху. В этом случае возникает ощущение заложенности уха. Такие симптомы, как боль и зуд, могут наблюдаться при любом типе грибкового поражения [3] [6] [20] .
Некоторые пациенты в остром периоде обращаются с жалобами на головную боль на стороне поражения, повышение температуры тела до 38 °C , гиперчувствительность ушной раковины, наружного слухового прохода и заушной области [6] .
Лабораторная диагностика
Из лабораторных методов исследования основным является взятие мазка из уха и его микологический посев на специальные питательные среды (Сабуро, Чапека и др.). Специалист берёт образцы с помощью аттикового зонда ATIC или ложки Фолькмана. Материал берётся под контролем зрения, чтобы не повредить барабанную перепонку, поскольку субстрат собирается из глубоких отделов слухового прохода [12] .
Помимо микологического посева собранного материала, проводится его микроскопия с использованием 10 % гидроксида калия, если это нативный материал. Иногда проводится окрашивание по Романовскому — Гимза. Эти 2 исследования вместе позволяют точно определить возбудителя процесса. Для диагностики микоза титр культуры (количество в 1 мл) должен быть не менее 10 4 КОЕ/мл.
Также проводится ряд общеклинических исследований, таких как клинический и биохимический анализы крови с определением уровня глюкозы, общего белка, АсАТ (аспартатаминотрансферазы), АлАТ (аланинаминотрансферазы) и креатинина. Выполняется анализ крови на сифилис, ВИЧ-инфекцию и гепатиты В и С с целью исключить эти заболевания и выявить сопутствующие патологии [9] .
Инструментальная диагностика
Из инструментальных методов исследования следует выделить отомикроскопию больного уха с использованием бинокулярных линз, микроскопической оптики или с помощью эндоскопа [12] [15] .
Дифференциальный диагноз
Дифференциальный диагноз необходимо проводить с воспалительными процессами наружного и среднего уха негрибовой этиологии (например, с бактериальным или вирусным средним и наружным отитом), с серными пробками и новообразованиями уха, такими как холестеатома.
Окончательный диагноз отомикоза может быть поставлен только при комплексном микологическом исследовании [9] [11] .
Лечение отомикоза
При выборе терапии врач учитывает эффективность ранее проведённого лечения, если оно имелось. Если у пациента есть хронические заболевания, то в первую очередь необходима их коррекция [2] . Например, при сахарном диабете важно контролировать уровень глюкозы, так как его повышение провоцирует развитие отомикоза [3] .
Лечение инфекции начинается с устранения возбудителя, при этом используется сочетание местных лекарственных форм и препаратов системного действия. Перед применением препаратов важно тщательно очистить ухо от патологических выделений, ведь даже небольшое количество грибковых масс может негативно сказаться на эффективности медикаментозной терапии [18] .
Если при отоскопии наблюдаются полипы или грануляции в слуховом проходе, то предварительно нужно обработать их 5-10 % раствором нитрата серебра и удалить [7] [15] .
Местное лечение
Препаратом выбора для местного лечения является хлорнитрофенол и 1 % раствор нафтифина. Препараты используются в качестве аппликаций на коже наружного слухового прохода в течение 10-14 дней. Лечение необходимо продолжать ещё 14 дней после исчезновения клинических признаков и/или до получения трёхкратного отрицательного лабораторного анализа [12] [17] [18] .
Если при микологическом посеве выделены грибы Candida, то назначаются аппликации комбинацией препаратов: 1 % раствор клотримазола и 1 % раствор нафтифина в течение 10-14 дней с продолжением терапии в течение 14 дней после исчезновения клинических признаков и/или до получения трёхкратного отрицательного результата лабораторного исследования [3] [18] .
Системное лечение
Если возбудителем являются грибы рода Candida, рекомендуется назначать флуконазол. При лечении грибкового среднего отита и микоза послеоперационной полости среднего уха, вызванного плесневыми грибами, применяется итраконазол [18] .
В период лечения и реабилитации пациенту необходимо ограничить контакт с источниками пыли и грязи, избегать повышенной влажности и попадания воды в ухо, чтобы не допустить рецидивов и возможных осложнений [7] .
Прогноз. Профилактика
Прогноз при впервые выявленном неосложнённом наружном грибковом отите благоприятный. Если лечение было своевременным и грамотным, то удаётся полностью уничтожить возбудителя.
При хроническом течении избавиться от грибка полностью сложно, поэтому случаются рецидивы. Из-за спаечных процессов возможно снижение слуха по типу звукопроведения. Чтобы избежать рецидивов, необходимо в течение 4 недель после клинического выздоровления аккуратно протирать кожу наружного уха противогрибковым средством или делать аппликации турундой, стараясь не травмировать кожу слухового прохода.
В качестве неспецифических методов профилактики можно рекомендовать соблюдение правил личной гигиены:
- тщательно и часто мыть руки;
- не трогать кожу ушей грязными руками и предметами;
- пользоваться только личным полотенцем;
- при любых заболеваниях уха проводить тщательный его туалет.
В осенне-зимний период особенно важно укреплять защитные силы организма и повышать иммунитет, избегать переохлаждений и заветриваний ушей. Если имеется сахарный диабет, необходима коррекция уровня глюкозы крови [6] [15] .
Что такое серная пробка? Причины возникновения, диагностику и методы лечения разберем в статье доктора Сысоевой Александры Николаевны, ЛОРа со стажем в 8 лет.
Над статьей доктора Сысоевой Александры Николаевны работали литературный редактор Юлия Липовская , научный редактор Евгений Буданов и шеф-редактор Маргарита Тихонова
Определение болезни. Причины заболевания
Серная пробка — скопление ушной серы, которое перекрывает наружный слуховой проход. Чаще всего развивается из-за усиленной работы серных желёз [5] .
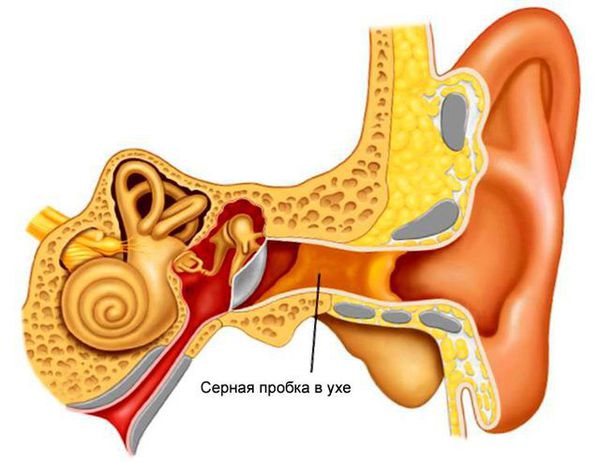
Причины развития серных пробок
1. Повышенное серообразование. Возможные причины гиперсекреции серы — индивидуальная особенность или генетическая предрасположенность. Но чаще всего образование серы усиливается из-за раздражения кожи слухового прохода, которое может быть вызвано:
- Неправильной гигиеной, например ежедневной чисткой ушей ватными палочками [11] .
- Использованием слуховых аппаратов, вакуумных наушников или берушей. Эти предметы могут травмировать наружный слуховой проход. При появлении потёртостей выработка ушной серы увеличивается.
- Загрязнениями, которые попадают в уши при высокой запылённости воздуха на производстве, например на табачных фабриках, мельницах и в шахтах.
- Сопутствующие эндокринные (сахарный диабет) и кожные заболевания ( экзема наружного слухового прохода). — повышенная потливость кожи, в том числе в слуховом проходе. Вместе с потовыми железами усиливается и работа серных желёз.
2. Механическое препятствие, мешающее оттоку серы:
- Узкий или извитый наружный слуховой проход. Такая особенность может быть врождённой или приобретённой, например после операции.
- Отёк кожи слухового прохода, например при воспалении наружного уха — наружном отите.
- Попадание инородных тел[10] .
- Костные разрастания в наружном слуховом проходе — экзостозы и остеомы.
- Новообразования наружного слухового прохода.
3. Изменение состава ушной серы:
При попадании воды в уши серные пробки не образуются. Вода лишь размягчает уже имеющиеся там серные массы, они увеличиваются в объёме, и из-за этого возникает заложенность.
Распространённость
Серная пробка — распространённая проблема, по данным профессора В. С. Козлова , с ней сталкивается около 4 % населения России. Всего в стране серные пробки выявляются у 4 млн людей трудоспособного возраста, у 750 тыс. пожилых людей и 860 тыс. детей [5] .
Ч аще сера скапливается у детей и пожилых людей. У детей это связано со строением наружного слухового прохода: из-за активного роста и перестроек в организме он может быть узким и извитым. У пожилых — с усиленным серообразованием из-за сопутствующих патологий, например сахарного диабета или заболеваний кожи (экземы, дерматита, псориаза ).
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы серной пробки
Серная пробка не вызывает симптомов, пока полностью не закроет слуховой проход.
Основные симптомы включают:
- ощущение заложенности в ухе;
- аутофония — состояние, при котором ч еловек слышит эхо своего голоса в ушах ;
- снижение слуха;
- оталгия — боль в ухе, чаще распирающего характера;
- ушной зуд, особенно если сера сухая или есть заболевания кожи слухового прохода;
- субъективный шум в ухе (монотонный, низкочастотный) [8] .
Плотная и большая серная пробка может давить на барабанную перепонку. Из-за этого иногда возникает головная боль, головокружение, тошнота и кашель. Кашель, как правило, сухой, появляется при раздражении окончаний большого затылочного нерва.
Родители могут заподозрить серную пробку у детей, если увидят большое скопление серы в ухе. Когда пробка находится глубоко в слуховом проходе, увидеть её можно только на осмотре у специалиста.
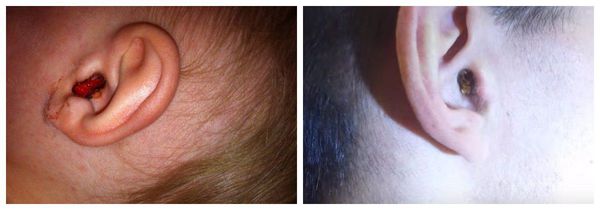
На серную пробку может указывать неприятный запах из уха. Однако другие симптомы тоже должны присутствовать, так как запах бывает признаком и других заболеваний уха, например отомикоза (грибкового поражения кожи наружного слухового прохода). Иногда встречаются сразу обе патологии.
Патогенез серной пробки
Образование ушной серы — физиологический процесс, который нужен для защиты органа слуха и его нормальной работы. В наружном слуховом проходе выделяют два отдела:
- перепончато-хрящевой — расположен ближе к выходу;
- костный — находится рядом с барабанной перепонкой.
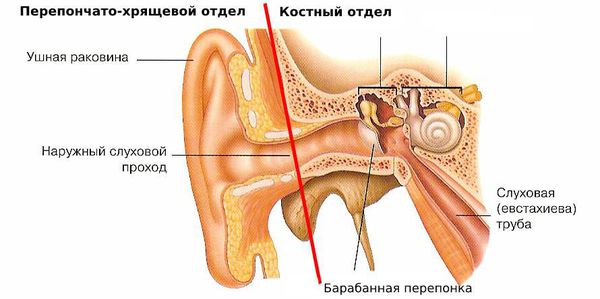
Сера образуется только в перепончато-хрящевом отделе [11] . О коло 2000 серных желёз вырабатывают примерно 15-20 мг ушной серы в месяц [8] . Ушная сера состоит из секрета серных и сальных желёз, а также слущенного эпителия кож и наружного слухового прохода. В её составе есть белки, жиры, свободные жирные кислоты, и минеральные соли.
Функции ушной серы:
- Увлажнение кожи наружного слухового прохода.
- Очищение уха от омертвевших клеток и частичек грязи. Ушная сера "захватывает" инородные частицы и "выводит" их наружу.
- Защита от грибковых и бактериальных инфекций благодаря кислой среде.
В норме наружный слуховой проход очищается благодаря естественному процессу обновления кожи: омертвевшие клети кожи слущиваются по направлению от барабанной перепонки наружу, сдвигая серу к выходу. Когда мы разговариваем или едим, этот процесс проходит быстрее за счёт движений височно-нижнечелюстного сустава. Реснички на коже слухового прохода тоже помогают выводить серу. Они совершают колебательные движения и продвигают ушную серу наружу.
Чаще всего пробки возникают из-за гиперсекреции серных желёз, которая обычно вызвана раздражением кожи слухового прохода. Сера не успевает выводиться из уха, она скапливается, и образуется пробка. Когда мы чистим уши ватными палочками, мы раздражаем кожу, вызывая усиленную выработку серы. Кроме этого, ватные палочки проталкивают серную массу за перешеек к барабанной перепонке и спрессовывают её в комок. Так образуется серная пробка [11] .
Если у пациента есть кожные заболевания , например экзема , эпидермис обновляется слишком быстро. Из-за этого скапливается большое количество отмерших клеток, которые смешиваются с серой и закупоривают проход.
Пробка также может возникнуть при нарушении оттока серных масс из-за механического препятствия. Например, при попадании инфекции ткани воспаляются и образуется отёк, который сужает просвет наружного слухового прохода и мешает выводить серу.
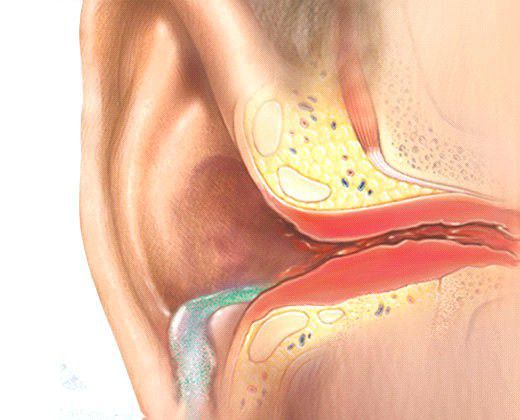
Повышение уровня холестерина тоже может быть причиной серной пробки. Холестерин входит в состав ушной серы, следовательно высокое содержание холестерина в крови увеличивает вязкость серы, что препятствует нормальному самоочищению наружного слухового прохода.
Если слуховой проход перекрыт не полностью, то даже при большой серной пробке слух остаётся нормальным. Но когда в ухо попадает вода, серная пробка разбухает и появляется ощущение заложенности [11] .
Классификация и стадии развития серной пробки
Генетически обусловленные типы ушной серы:
- Мягкий тип (доминантный признак) встречается в Европе и Африке. Сера тёмно-коричневого цвета.
- Сухой тип (рецессивный признак) характерен для жителей Азии и Америки. Масса сухая, слоистая, серого цвета [8] .
Типы серных пробок у детей:
- Молочные пробки образуются, когда грудные дети срыгивают молоком и жидкость затекает в ухо.
- Эпидермальные пробки возникают у детей с нарушением питания тканей, тяжёлой формой атопического дерматита , синдромом Картагенера. При этом наблюдается усиленное слущивание кожи.
Цвет серной пробки — от жёлтого до тёмно-коричневого. Консистенция сначала мягкая, далее восковидная, а потом плотная и даже каменистая. Цвет и консистенция зависят от времени, когда образовалась серная пробка. Чем она темнее и плотнее, тем дольше формировалась. Процесс может протекать годами.
Мягкая пробка не снижает слух и почти не беспокоит пациента. Плотная вызывает ряд неприятных жалоб: снижение слуха, боль, шум, головокружение и др.
Осложнения серной пробки
Серная пробка не вызывает серьёзных осложнений, но иногда присоединяется воспалительный процесс слухового прохода — наружный отит.
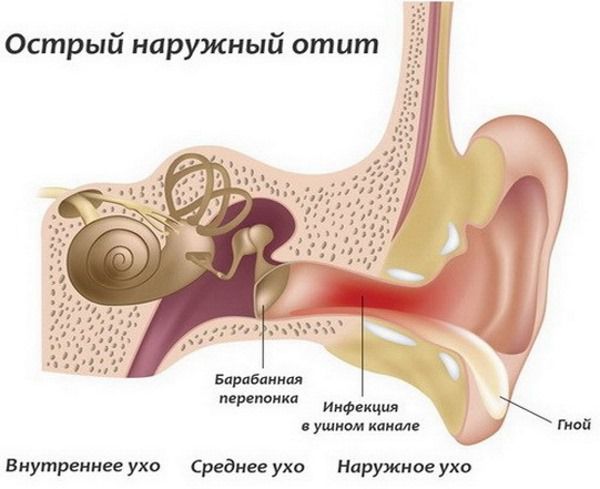
Причиной воспаления может быть:
- Долгое нахождение серной пробки в ухе.
- Сдавление тканей слухового прохода большой плотной пробкой, что создаёт благоприятные условия для размножения бактерий и грибов.
- Повреждение кожи слухового прохода, например при попытке самостоятельно извлечь пробку.
Воспаление вызывает боль в ухе при жевании и надавливании на козелок ушной раковины [8] .
При наружном отите ухудшается слух, однако это нарушение обратимое. Слух возвращается после удаления пробки и лечения воспалительных изменений наружного слухового прохода.
Осложнений можно избежать, если вовремя обратиться к специалисту.
Диагностика серной пробки
Установить диагноз "серная пробка" помогает сбор анамнеза, осмотр пациента, а также результаты исследований .
При сборе анамнеза важно оценить жалобы пациента. Как правило, человек жалуется, что плохо слышит и ощущает заложенность при попадании воды в ухо [8] .
Осмотр. Невооружённым глазом при осмотре можно увидеть только большую серную пробку, в других случаях необходимо провести отоскопию. Это исследование наружного слухового прохода и барабанной перепонки с использованием освещающего ухо лобного рефлектора и воронки, которую врач вставляет в слуховой проход. Иногда перед воронкой устанавливают линзу для лучшей визуализации. Иногда вместо воронки используют специальный прибор — отоскоп.

Следует проверить остроту слуха до удаления серной пробки и после, что понять, улучшился слух после лечения или нет. Проще всего оценить слух живой речью. Это можно сделать на амбулаторном приёме. Обычно используют шёпотную речь. В норме пациент должен слышать шёпот с расстояния более 6 метров .
Проверить слух можно и с помощью камертона. Прибор начинает звучать после удара или щипка. Вра ч устанавливает камертон пациенту на макушку, и пациент должен сказать, где он слышит звук: посередине, в левом или правом ухе.
Е сли после лечения острота слуха остаётся на прежнем уровне, нужно исключить другие заболевания уха. Для этого пациенту назначают тональную пороговую аудиометрию с последующей консультацией сурдолога — врача, который занимается диагностикой и лечением нарушения слуха.
Дифференциальную диагностику нужно проводить со следующими патологиями:
-
, особенно у детей;
- эпидермальными (кожными) пробками, которые формируются при быстром слущивании эпидермиса;
- холестеатомными массами — специфическими массами, которые образуются при хроническом среднем отите , когда эпидермис начинает прорастать в полость среднего уха. — грибковым поражением уха [7] .
Дифференциальную диагностику проводит врач при осмотре наружного слухового прохода.
Лечение серной пробки
Лечение серной пробки подразумевает её удаление. Для этого могут использовать церуменолиз, вымывание (ирригацию), аспирацию и инструментальный кюретаж. Все манипуляции должен выполнять врач-оториноларинголог [9] .
При церуменолизе в уши закапывают специальные капли: 3 % раствор перекиси водорода, Ремо-Вакс, А-Церумен и др. Эти средства размягчают и растворяют серную массу, но не всегда удаляют её полностью. Поэтому церуменолиз обычно используют для гигиены ушей и профилактики образования серных пробок [5] . Также его применяют для размягчения плотных пробок, но после этого требуется удаление остатков серной массы другим способом, например вымыванием. Благодаря размягчающим препаратам сера удаляется легче.
Большинство препаратов для церуменолиза нельзя применять при воспалении наружного и среднего уха, а также при наличии перфорации (разрыва) барабанной перепонки. Поэтому перед использованием размягчающих препаратов обязательно нужно проконсультироваться с врачом-оториноларингологом.
Побочных эффектов при церуменолизе не отмечается, так как препараты применяются местно.
Ирригация — это промывание наружного слухового прохода. Для этого используют шприц Жане или электронный ирригатор. Ирригацию проводят, только если нет противопоказаний: перфорации барабанной перепонки и наружного отита. Если есть воспаление уха, промывание может его усилить.
Для ирригации используется тёплая жидкость (примерно 37 °С), так как низкая температура раздражает вестибулярный аппарат и вызывает у пациента головокружение. Такое состояние быстро проходит самостоятельно, без каких-либо дополнительных мер [8] .
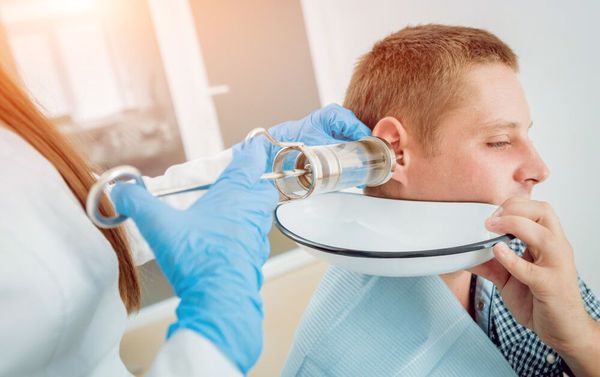
Аспирация серной пробки выполняется с помощью электроотсоса, который вытягивает пробку из уха за счёт создания отрицательного давления в наружном слуховом проходе. При аспирации не применяется жидкость, поэтому её можно проводить пациентам с перфорацией барабанной перепонки [8] .
Инструментальное удаление (кюретаж) серной пробки выполняется, когда невозможно сделать промывание: при перфорации барабанной перепонки или подозрении на неё, хроническом среднем отите, после операции на среднем ухе и при вестибулярных нарушениях (фистуле лабиринта, остром лабиринтите, вестибулярном нейроните, болезни Миньера и пр.). Процедура выполняется под визуальным контролем, иногда требуется микроскоп для лучшей визуализации и полного удаления серных масс.
Если ушная сера мягкой консистенции, её удаляют с помощью ирригации или аспирации. Если пробка застарелая, плотно спаяна с кожей и не поддаётся вымыванию, её необходимо предварительно размягчить. Для этого пациенту назначают размягчающие капли в течение 1-2 дней. После этого проводится ирригация или аспирация серных масс.
Также существуют ушные фитосвечи, но применять их не рекомендуется. Эффективность этого метода сомнительная, и есть риск, что воск попадёт в наружный слуховой проход и на барабанную перепонку, что грозит ожогом и воспалением мягких тканей.
Прогноз. Профилактика
Прогноз благоприятный. Иногда серные пробки эвакуируются самостоятельно при жевании, это физиологический механизм очищения наружного слухового прохода.
Повторно серные пробки могут формироваться у пациентов с анатомически узкими слуховыми проходами, повышенным серообразованием, с кожными или эндокринными заболеваниями, а также при частом или неправильном использовании ватных палочек. Этой категории пациентов рекомендуется посещать врача-оториноларинголога не менее одного раза в год, особенно перед купальным сезоном.
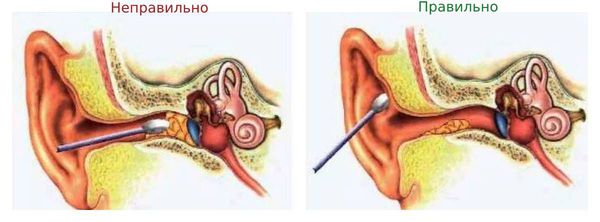
Для очищения слуховых проходов нельзя использовать ватные палочки, зубочистки, спички, шпильки и др. Это не только приводит к образованию серных пробок, но и повышает риск воспаления и грибкового поражения кожи наружного слухового прохода. Сера выполняет защитную функцию, поэтому постоянное её вычищение провоцирует рост болезнетворной флоры (грибов и бактерий). Кроме этого, при использовании ватных палочек можно случайно повредить барабанную перепонку. Нужно помнить, что ватными палочками можно чистить только ушную раковину.
Водолазам, аквалангистам и дайверам нельзя совершать глубоководные погружения, если в слуховом проходе есть серная пробка. При попадании воды сера разбухает, между пробкой и барабанной перепонкой образуется замкнутое пространство "относительного вакуума", что грозит барометрической травмой из-за разницы давления [8] .
Для профилактики образования серных пробок и гигиенического ухода за наружными слуховыми проходами можно применять размягчающие капли. Однако перед их использованием нужно обследоваться у специалиста, чтобы убедиться в отсутствии противопоказаний.
Маленьким детям чистят только ушную раковину с помощью специальных ватных палочек с фиксатором.
Читайте также:

