Если гематома на промежности после родов
Обновлено: 25.04.2024
Ретрохориальная (гравидарная) гематома – это скопление сгустков крови в пространстве между стенкой матки и плодным яйцом, вернее, оболочкой яйца – хорионом, вследствие его отторжения от маточной стенки. Хорион в будущем, после 16-ти недель, преобразуется в плаценту, а значит, он выполняет те же функции, что и последняя. Ретрохориальная гематома возникает в первом триместре беременности.
Как правило, эта патология является следствием угрозы прерывания беременности, но может образовываться в результате разрушений стенок сосудов матки хориональными ворсинками при росте хориона. Получается порочный круг: растущая гематома усугубляет угрозу прерывания беременности, а продолжающаяся угроза стимулирует рост гематомы.
По времени образования выделяют ретрохориальную и ретроплацентарную гематомы, что, в принципе, одно и то же.
По тяжести течения ретрохориальная гематома может быть легкой, средней или тяжелой степени.
Причины
Причины образования ретрохориальной гематомы схожи с факторами, вызывающими угрозу прерывания беременности:
- механическое воздействие на матку (травмы, ушибы);
- гормональные нарушения (недостаток прогестерона);
- генетические аномалии плодного яйца (грубые пороки развития);
- стрессы;
- тяжелая физическая нагрузка;
- воспалительные и опухолевые заболевания матки (эндометрит, эндометриоз, миома);
- инфекции, передающиеся половым путем;
- профессиональные вредности (шум, вибрация, излучение);
- ранние и поздние токсикозы;
- резкие скачки артериального давления;
- инфантилизм и аномалии половых органов;
- употребление алкоголя и наркотиков, курение;
- системные заболевания (системная красная волчанка, коллагенозы и прочие);
- хронические соматические заболевания (сахарный диабет, сердечно-сосудистая патология и другие);
- заболевания свертывающей системы крови;
- нарушенная экология.
Также к ним относят заболевания, связанные с патологией сосудов, в том числе и сосудов матки.
Симптомы ретрохориальной гематомы
Как правило, данное заболевание является случайной находкой во время прохождения планового УЗИ. Жалоб женщина не предъявляет и чувствует себя удовлетворительно. Но иногда ретрохориальную гематому сопровождают признаки угрозы прерывания беременности.
Как выходит гематома
Основным проявлением являются темно-красные или коричневатые кровянистые выделения из половых путей. Интенсивность их незначительна (от мажущих до умеренных) и зависит от размеров гематомы и срока беременности.
Темно-красные выделения при ретрохориальной гематоме, подтвержденной УЗИ, являются, скорее, благоприятным, нежели опасным признаком. Они свидетельствуют об опорожнении ретрохориальной гематомы.
Опасные выделения при гематоме
Появление ярко-красных выделений считается неблагоприятным симптомом, особенно в совокупности с болями внизу живота. Это говорит либо о нарастании размеров гематомы и усилении угрозы прерывания, либо о том, что гематома свежая, только что образовавшаяся, и она требует немедленного лечения.
Кроме того, женщину беспокоят боли ноющего или тянущего характера, которые локализуются внизу живота или в области поясницы. Обычно болевые ощущения постоянные, но могут возникать и периодически, усиливаясь после физических нагрузок и прочих факторов.
В некоторых случаях ретрохориальная гематома протекает вообще безо всяких кровянистых выделений, и ее наличие устанавливают уже после родов, обнаруживая на плаценте старый участок кровоизлияния.
Рассасывание гематомы длится от 2-х до 4-5-ти недель.
Диагностика
Основным диагностическим методом ретрохориальной гематомы является УЗИ матки и плодного яйца.
При проведении этой процедуры обнаруживаются следующие признаки:
- локальное утолщение маточной стенки, что свидетельствует о повышении маточного тонуса (возможен кратковременный гипертонус при проведении УЗИ с вагинальным датчиком, в таком случае необходимо повторить УЗИ трансабдоминальным датчиком, то есть через переднюю брюшную стенку. Сохраняющийся мышечный тонус свидетельствует об угрозе прерывания беременности);
- изменение формы плодного яйца вследствие давления на него утолщенного участка миометрия (плодное яйцо приобретает ладьевидную или каплевидную форму);
- обнаружение ретрохориальной гематомы, уточнение ее размеров, места локализации и увеличения или уменьшения при повторном обследовании.
Кроме того, необходимы следующие лабораторные анализы:
- общие анализы крови и мочи; (тромбоциты, время кровотечения, фибриноген, протромбин и прочие факторы); на флору;
- биохимический анализ крови;
- обследование на заболевания, передающиеся половым путем;
- исследование гормонов (по показаниям); и доплерометрия плода на поздних сроках беременности.
Лечение ретрохориальной гематомы
Лечение женщин с ретрохориальной гематомой ведет акушер-гинеколог.
В первую очередь, для расслабления мышечного тонуса матки и купирования признаков угрозы прерывания беременности, назначается постельный режим, с приподнятыми ногами, что позволяет нормализовать кровообращение в матке и опорожнить гематому при условии ее локализации в дне матки.
- половая жизнь;
- подъем тяжестей;
- физическая нагрузка.
С этой и не только целью врач предложит пациентке госпитализацию.
Беременной женщине рекомендуется скорректировать диету: исключить продукты, вызывающие газообразование (бобовые, капусту), закрепляющие стул или усиливающие перистальтику кишечника (шоколад, кофе, грубая клетчатка). Переполненный газами кишечник давит на беременную матку и усугубляет угрозу прерывания, увеличивая размеры гематомы.
Обязательно соблюдать психоэмоциональный покой, для этого назначаются седативные средства:
- настойка пустырника, валерианы или пиона;
- новопассит.
Для расслабления маточного тонуса, применяются спазмолитики:
На ранних сроках врач прописывает гормональные препараты и индивидуально (!) подбирает необходимую дозировку и сроки приема:
Для улучшения маточно-плацентарного кровотока назначают:
- витамин Е;
- фолиевую кислоту;
- курантил, актовегин (строго по назначению врача);
С целью остановки или профилактики кровотечения в месте локализации гематомы применяются кровоостанавливающие средства:
Последствия и прогноз
Ретрохориальная гематома в большинстве случаев не представляет дальнейшей угрозы для течения беременности, которая завершается благополучно, через естественные родовые пути.
Неблагоприятным прогностическим признаком являются размеры гематомы около 60см 3 , или если площадь гематомы составляет 40% и более от размеров плодного яйца.
Возможные последствия (в порядке уменьшения вероятности):
- самопроизвольный аборт; (несостоявшийся выкидыш);
- хроническая внутриутробная гипоксия плода;
- задержка внутриутробного развития плода.
Некоторые исследования при беременности
Важно! Все материалы носят справочный характер и ни в коей мере не являются альтернативой очной консультации специалиста.
Этот сайт использует cookie-файлы для идентификации посетителей сайта: Google analytics, Yandex metrika, Google Adsense. Если для вас это неприемлемо, пожалуйста, откройте эту страницу в анонимном режиме.
Задняя кольпорафия – хирургическая пластическая коррекция задней стенки влагалища. Показаниями для интимной пластики служат опущение и растяжение задней вагинальной стенки с формированием ректоцеле, старые послеродовые рубцовые деформации. Суть операции заключается в иссечении избыточной слизистой оболочки влагалища для восстановления нормальной анатомии и сужения органа. При несостоятельности мышечно-фасциальных структур тазового дна кольпорафию дополняют леваторопластикой. Этапы операции: иссечение и удаление лоскута задней стенки влагалища, соединение краев кольпотомной раны и кожи промежности. Наиболее частым послеоперационным осложнением является гематома, не требующая повторного хирургического вмешательства.
По данным литературы, история влагалищной пластики началась в 1866 году, когда впервые была выполнена серия успешных операций для коррекции генитального пролапса. Задняя кольпорафия с передней леваторопластикой была предложена в 1889 году, основные этапы методики до сих пор используют в современных модификациях вмешательства. Опущение стенки влагалища представляет собой не только медицинскую, но психологическую проблему, существенно снижающую качество жизни женщины. Заболевание характеризуется длительным затяжным течением и неуклонным прогрессированием патологического процесса. До настоящего времени самым эффективным методом лечения пролапса задней вагинальной стенки является хирургическая операция – задняя кольпорафия.
Показания и противопоказания
Основным показанием для проведения задней кольпорафии являются жалобы пациентки, связанные с опущением или выпадением задней стенки влагалища. Интимную пластику по медицинским показаниям выполняют при наличии следующих симптомов: затруднение опорожнения прямой кишки, субъективное ощущение инородного тела в области наружных половых органов, дискомфорт в сидячем положении, тянущие боли внизу живота и в пояснице, усиливающиеся при физической нагрузке.
Заднюю кольпорафию с пластикой промежности и уменьшением размера преддверия влагалища рекомендуют пациенткам, предъявляющим жалобы на неудовлетворенность сексуальной жизнью, диспареунию (неприятные ощущения во время полового акта). По желанию женщины для улучшения эстетических характеристик интимной зоны кольпоперинеопластику выполняют при наличии старых рубцовых деформаций промежности, разрывов и растяжений стенок влагалища, зияния половой щели, которые возникают после родов или механических травм.
Ректоцеле (дивертикулообразная инвагинация передней ректальной стенки в сторону влагалища) является показанием для задней кольпорафии с леваторопластикой, в ходе которой устраняют дефекты более глубоких структур тазового дна. Различные модификации хирургического вмешательства как единственный эффективный метод лечения генитального пролапса рекомендуют применять в молодом возрасте после завершения детородной функции или в любом возрасте при снижении качества жизни.
Абсолютными противопоказаниями к проведению задней кольпорафии являются острые инфекционные заболевания любых органов и систем, декомпенсированный сахарный диабет с микро- и макроангиопатией, беременность и болезни свертывающей системы крови. В качестве временного противопоказания рассматривают желание женщины иметь детей (беременность и роды отрицательно влияют на достигнутые результаты вагинальной пластики). Врожденные и приобретенные деформации костей таза также могут быть преградой для осуществления задней кольпорафии.
Подготовка к кольпорафии
Перед вмешательством пациентке назначают лабораторные и инструментальные исследования. Протокол предоперационной подготовки включает ОАК, ОАМ, биохимический анализ крови, коагулограмму, определение группы крови и резус фактора, анализы крови на опасные инфекции (сифилис, гепатиты В и С, ВИЧ), ЭКГ и осмотр терапевта. В перечень гинекологических методов обследования перед задней кольпорафией входят бактериологический мазок на степень чистоты влагалища, онкоцитологический мазок из цервикального канала, расширенная кольпоскопия, УЗИ малого таза. При поступлении в стационар оперирующий гинеколог проводит влагалищный осмотр и ректальное исследование.
Вечером накануне и утром в день задней кольпорафии необходимо сделать очистительную клизму. Волосяной покров в области наружных половых органов и промежности нужно побрить утром в день операции, чтобы не допустить появления гнойничковых высыпаний. За несколько дней до задней кольпорафии рекомендуют санировать влагалище противомикробными свечами (на ночь) и ежедневными спринцеваниями с использованием антисептических растворов (утром). При варикозной болезни непосредственно перед хирургическим вмешательством требуется компрессия нижних конечностей с помощью эластического бинта или медицинского трикотажа. Перед подачей в операционную мочевой пузырь катетеризируют катетером Фолея. У менструирующих женщин заднюю кольпорафию выполняют сразу после месячных (6-8 день цикла), чтобы основные репаративные процессы завершились до начала следующего менструального кровотечения.
Методика проведения
Заднюю кольпорафию проводят под эпидуральной анестезией или эндотрахеальным наркозом. Пациентку укладывают на спину, сместив максимально вперед (чтобы ягодицы выступали над краем операционного стола) с широко разведенными бедрами, которые фиксируют ногодержателями (позиция для литотомии). Наружные гениталии и внутреннюю поверхность бедер обрабатывают спиртовым раствором антисептика. Операционное поле отгораживают стерильным бельем. Малые половые губы разводят в стороны и фиксируют узловыми швами к внутренней поверхности бедер.
Для безопасной отсепаровки лоскута выполняют гидропрепарирование путем инфильтрации физиологического раствора в подслизистый слой. Задняя кольпорафия начинается с иссечения лоскута задней стенки влагалища треугольной формы. Длина и ширина лоскута определяются степенью пролапса и размерами ректоцеле. Граница между кожей промежности и слизистой влагалища служит основанием треугольного лоскута, а его вершиной является задняя стенка на 2 см ниже шейки матки по средней линии. У женщин, живущих половой жизнью, восстановленный размер входа во влагалище формируют проходимым для двух пальцев.
Первый этап задней кольпорафии начинают с ограничения зажимами участка слизистой задней стенки влагалища и кожи промежности, подлежащих удалению. Натянув на зажимах края стенки влагалища, хирург снизу вверх отсепаровывает лоскут острым и тупым путем. После иссечения избыточной ткани при наличии ректоцеле дальнейшие действия врача направлены на восстановление и укрепления дефектов глубоких пространств тазового дна (левоторопластика).
Завершающим этапом задней кольпорафии является закрытие дефекта слизистой влагалища и промежности. Края влагалищной раны чаще соединяют непрерывными швами саморассасывающейся нитью. Края кожи промежности вместе с подлежащими тканями обычно восстанавливают отдельными шелковыми или капроновыми швами. После завершения всех этапов задней кольпорафии влагалище тампонируют тугим марлевым тампоном, который убирают через сутки. Средний объем интраоперационной кровопотери составляет 100-150 мл. Продолжительность операции колеблется от 30 до 60 минут.
Послеоперационный период
Срок госпитализации зависит от объема оперативного вмешательства и особенностей течения послеоперационного периода. В некоторых клиниках заднюю кольпорафию выполняют по принципу «хирургии одного операционного дня», пациентку отпускают домой уже через 4 часа после операции. Шовный материал, используемый при задней кольпорафии для восстановления целостности влагалищной стенки, рассасывается самостоятельно в течение 6 недель. Швы промежности из нерассасывающейся нити снимают через 14 дней.
На протяжении 6-8 недель пациентка должна строго соблюдать половой покой. В течение 7 дней после задней кольпорафии не разрешают сидеть под прямым углом, в течение 2 недель нельзя присаживаться на корточки. После каждого туалета необходимо промывать промежность антисептическим раствором. Для предотвращения воспалительных процессов на 5-7 дней назначают антибактериальную терапию, санацию влагалища комплексными противомикробными и противогрибковыми свечами. В раннем послеоперационном периоде могут наблюдаться дизурические расстройства (реакция на мочевой катетер), отек тканей, кровянистые выделения из влагалища. Контрольный осмотр на гинекологическом кресле после задней кольпорафии проводят через неделю. При возращении к половой жизни первое время необходимо пользоваться лубрикантами.
Осложнения
Наиболее частым осложнением задней кольпорафии являются послеоперационные гематомы небольших размеров, которые обычно опорожняются или рассасываются самостоятельно. К редким осложнениям относят кровотечения, перфорацию стенки прямой кишки, расхождение послеоперационных швов. Недостатком задней кольпорафии считается высокая частота рецидивов пролапса стенки влагалища и ректоцеле, которые по данным литературы составляют от 6 до 30%.
Травмы половых органов у девочек — повреждения наружных и внутренних гениталий, возникшие в результате механических, термических, химических, электрических, радиационных и других воздействий. Проявляются болью, кровотечением, гематомами, отеком, деформацией органов. Для постановки диагноза используют данные осмотра, вагиноскопии, рентгенографии таза, при необходимости дополненные микробиологическим исследованием. Схема лечения включает первичную обработку области ранения, хирургическое восстановление травмированных органов с назначением инфузионной терапии, гемостатических, антибактериальных, противовоспалительных, седативных препаратов.
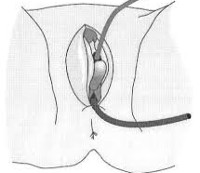
Общие сведения
Травматизм внутренних и наружных половых органов выявляется у 0,8% девочек в возрасте до 6-7 лет и у 4,7% школьниц. В общей структуре гинекологических заболеваний детского возраста травмы гениталий составляют не меньше 6%, при этом большинство авторов отмечают, что у девочек такие травматические повреждения встречаются в 2-4 раза реже, чем у мальчиков. Чаще всего в результате прямых ударов, падений на острые или тупые предметы травмируются лобок, большие и малые половые губы, преддверие влагалища, промежность, девственная плева, клитор. До 75% повреждений являются открытыми. Травмы внутренних органов половой системы диагностируются реже, обычно становятся результатом сексуального насилия, транспортных аварий, ятрогенных воздействий.

Причины
Травматические повреждения гениталий в детском возрасте обычно связаны с неосторожным поведением ребенка и окружающих, неблагоприятными внешними влияниями, умышленными действиями взрослых или других детей. Специалисты в сфере детской гинекологии и травматологии различают следующие основные причины травм репродуктивных органов у девочек:
- Несчастные случаи и аварии. До 5-6 лет травмы в области гениталий обычно имеют бытовой характер и возникают в домашних условиях, иногда — в дошкольных учреждениях. Девочки после 6 лет зачастую получают повреждения вне дома, у детей старше 11 лет увеличивается частота спортивных травм. Наиболее распространенными причинами травматизации становятся падения на острые либо тупые предметы, удары, реже — влияние химических и термических факторов.
- Действия сексуального характера. Внутренние и наружные половые органы девочки могут быть повреждены в результате изнасилования, в том числе с использованием колюще-режущих предметов. Такие травмы отличаются массивностью, часто сопровождаются значительной кровопотерей и психологическим шоком. Ранение влагалища, половых губ, девственной плевы, промежности также возможно при введении в гениталии, уретру, прямую кишку крупных, колющих или острых предметов с целью мастурбации.
- Родовой травматизм у девочек-подростков. Роды в подростковом возрасте сопряжены с высоким риском повреждения родовых путей — разрывов шейки матки, влагалища, промежности. Почти у половины юных рожениц отмечается анатомическое сужение таза, что в сочетании с частыми быстрыми или стремительными родами повышает вероятность разрушения мягких тканей. Расстройства, связанные с травматизацией гениталий в ходе родов, часто усугубляются гипотоническим послеродовым кровотечением.
- Ятрогении. Крайне редко половые органы девочек повреждаются из-за неосторожного выполнения диагностических и лечебных манипуляций. Травмы становятся результатом общехирургических, гинекологических, урологических процедур. Повреждения гениталий возникают при грубом введении зонда, эндоскопа, другого оборудования, нарушении техники выполнения инвазивных вмешательств, лучевой терапии. При ятрогенном травматизме возможно формирование свищей между полыми органами.
Существует ряд предрасполагающих анатомо-физиологических и психологических факторов, повышающих вероятность травмирования генитальной области ребенка. У девочек недостаточно выражена подкожная жировая клетчатка, покровный эпителий рыхло соединен с подлежащими тканями, эпидермальный пласт является тонким и плохо справляется с функцией защиты от механических воздействий. Дети любознательны, подвижны, импульсивны, склонны к шалостям, у них недостаточно координированы движения, отсутствует часть важных бытовых навыков. Немаловажную роль играет недостаточность или отсутствие присмотра.
Патогенез
Механизм возникновения клинических проявлений при травмах гениталий зависит от типа повреждающего фактора, времени и направленности его действия. Как правило, в центральной части травмированного участка отмечаются максимальные повреждения — деструкция мягких тканей, сосудов, нервных волокон. В зоне, прилежащей к очагу травмы, активно выделяются медиаторы воспаления, за счет кратковременного рефлекторного спазма с последующим паретическим расширением сосудов нарушается микроциркуляция, возникает застойная гиперемия и травматический отек (серозное пропитывание тканей). При более массивных травмах формируются кровоизлияния, гематомы, ткани имбибируются кровью.
В репарационном периоде повреждённые участки очищаются от некротических масс, в них восстанавливаются кровоснабжение и иннервация, происходит эпителизация или рубцевание. Существуют некоторые отличия между отдельными звеньями патогенеза при механическом повреждении половых органов (ушибе, порезе, проколе, разрыве), их лучевом, химическом или термическом ожоге.
Классификация
Систематизация травм гениталий у девочек учитывает причину повреждения, локализацию и тип нарушений, степень вовлечения в процесс смежных органов. Правильное определение клинической формы патологии позволяет выбрать оптимальную врачебную тактику. Травмы половых органов у девочек классифицируют на основе таких критериев, как:
- Повреждающий фактор. Наиболее распространенными являются механические травмы органов репродуктивной системы. Реже встречаются термические, химические, радиационные повреждения.
- Тип травмы. В зависимости от механизма действия повреждающего агента и особенностей деструкции тканей различают ушибы, разрывы, размозжения, порезы, проколы, ожоги, отморожения половых органов.
- Локализация повреждения. Травмироваться могут наружные гениталии (вульва, промежность, клитор, гимен), внутренние половые органы (влагалище, матка, придатки). Возможны комбинированные травмы.
- Вовлечение смежных органов. При массивных воздействиях вероятно повреждение костей таза, уретры, мочевого пузыря, мочеточников, брюшины, прямой кишки, других отделов тонкого и толстого кишечника.
Симптомы
Ребенок обычно жалуется на интенсивную боль в поврежденной области. У 30% девочек с травмой наружных гениталий и при значительной части внутренних травм возникает кровотечение. Особенно массивным оно становится при разрыве кавернозных образований и венозных сплетений клитора, ранении больших сосудов промежности. Если целостность кожи или слизистых сохранена, образуются гематомы. Их размеры могут быть стабильными, постепенно или быстро увеличиваться (при повреждении артериального сосуда).
У некоторых девочек наблюдается распространение больших гематом с вульвы и промежности на переднюю стенку живота, ягодицы, внутреннюю поверхность бедер. В окружающих тканях определяется травматический отек. При травмировании влагалища, матки выделяется кровь из половых путей, возможно внутреннее кровотечение, реже — формирование гематомы с ее распространением на наружные гениталии и клетчатку малого таза. О нарастании внутренней гематомы свидетельствует появление жалоб на распирающую боль.
При сочетанных травмах половых и расположенных рядом органов возникает гематурия, рези или затруднение при мочеиспускании, тенезмы, непроизвольное отхождение газов и кала. Травмы у девочек нередко сопровождаются общим недомоганием и резорбтивной лихорадкой. Для термических и химических ожогов половых органов характерна выраженная гиперемия, появление пузырей на коже, быстрое образование эрозий и более глубокого некротического разрушения тканей. Радиационные травмы развиваются медленно, их последствия в виде некроза и фиброза тканей выявляются через некоторое время после воздействия.
Осложнения
Травмы с кровотечением из половых органов осложняются анемией, в тяжелых случаях — геморрагическим шоком, формированием гематокольпоса, гематометры. Обычно ранение сопровождается первичным микробным обсеменением, что повышает вероятность гнойно-воспалительных процессов — нагноения ран, ожогов, гематом, развития пиокольпоса, пиометры, пиосальпинкса, пельвиоперитонита и перитонита. При изнасилованиях возможно развитие генитальных инфекций (гонореи, сифилиса, генитального герпеса, хламидиоза, трихомониаза, микоплазмоза, уреаплазмоза и др.).
Отдаленными последствиями травм гениталий, перенесенных девочками, являются рубцевание промежности, вульварного кольца, влагалища, в будущем осложняющие течение родов. Тяжелым последствием сочетанных повреждений половых и близлежащих органов становится формирование прямокишечно-влагалищных, уретровлагалищных и пузырно-влагалищных свищей. У большинства девочек в посттравматическом периоде возникают неврозоподобные расстройства — угнетенность с ощущением собственной неполноценности, депрессия, тревожно-фобические состояния, навязчивости.
Диагностика
При обследовании девочек с травмами половых органов важно оперативно оценить характер и объем повреждений, чтобы быстро начать необходимое лечение. Точность диагностики позволяет определить правильную врачебную тактику и свести к минимуму вероятность осложнений. План обследования включает такие физикальные, инструментальные и лабораторные методы, как:
- Осмотр на кресле. На поверхности половых губ, промежности выявляются линейные или рваные раны, ссадины, кровоподтеки, возможно выделение крови из влагалища. При наличии наружной гематомы вульва деформирована со смещением половой щели в неповрежденную сторону. Предпочтительны ректально-абдоминальный осмотр и осторожное зондирование влагалища.
- Вагиноскопия ребенку. Для обнаружения инородных тел и внутренних травм органов репродуктивной сферы используют вагиноскоп (комбинированный уретроскоп) или детские влагалищные зеркала со съемными осветителями, которые можно ввести через естественные отверстия гимена. При выборе тубуса вагиноскопа и зеркал учитывают возраст девочки и особенности девственной плевы.
- Рентгенография таза. Рентгенологическое исследование показано при подозрении на сочетание травмы гениталий с переломами тазовых костей или наличие во влагалище инородного тела. Заполнение вагины контрастным веществом позволяет визуализировать предметы из рентгенонегативных материалов. Контрастирование не проводится при возможных внутренних разрывах.
- Мазок на флору. В случае изнасилования обязательно выполняется забор материала для возможного выявления гонококков и сперматозоидов. В последующем девочке рекомендованы лабораторные исследования для обнаружения возбудителей генитальных инфекций: посев на флору с антибиотикограммой, ПЦР-диагностика, РИФ, ИФА, расширенный вариант TORCH-комплекса.
В качестве дополнительных методик могут назначаться цистоскопия, ректороманоскопия, пальцевое исследование прямой кишки, рентгенография полостных органов. Дифференциальная диагностика производится между разными видами травм. По показаниям пострадавшую девочку кроме детского гинеколога консультируют травматолог, хирург, уролог, проктолог, психолог, психотерапевт.
Лечение травм половых органов у девочек
Основными терапевтическими задачами при повреждениях генитальных органов детей являются санация травмированной области, восстановление целостности тканей, профилактика возможных осложнений. Согласно статистическим данным, до 50% девочек с травмированными половыми органами госпитализируются для оказания помощи в стационар. Практически всем детям необходима профилактика столбняка. С учетом возраста пациентки большинство манипуляций выполняют под местным или общим обезболиванием. Схема ведения ребенка с травмой органов половой сферы включает следующие этапы:
- Первичная хирургическая обработка. Из очага повреждения удаляют фрагменты некротизированных тканей, сгустки крови, инородные тела, частички загрязнений. Раны обрабатывают стерильными и асептическими растворами. При размозжении тканей обеспечивают отток из зоны разрушения. На гематомы накладывают давящие повязки и применяют холод. Если кровоподтек продолжает нарастать, его рассекают для удаления сгустков, лигирования кровоточащего сосуда и при необходимости установки дренажа.
- Ушивание поврежденных половых органов. Наложение первичных швов с соблюдением топографии тканей допускается при отсутствии размозжений, загрязнений, оказании помощи не позднее 12-24 часов после получения травмы. В остальных случаях рекомендуется наложение ранних вторичных швов на 7-14 день после полного очищения раны и формирования грануляций. При наличии воспалительных процессов дополнительно назначают антибактериальные препараты. В ходе операции по возможности восстанавливают целостность девственной плевы.
Объем медикаментозной терапии определяется возможными осложнениями. По показаниям девочке могут назначаться анальгетики, переливание крови, инфузионная терапия, гемостатики, седативные средства. Массивные травмы с проникающими ранениями брюшной полости, повреждениями кишечника, мочевыделительных органов являются показанием для проведения экстренных полостных операций, наложения цистостом, установки дренажей. В отдаленном периоде при наличии свищевых ходов между отдельными органами выполняют реконструктивные вмешательства. Для уменьшения возможного избыточного рубцевания применяют курсы рассасывающей терапии.
Прогноз и профилактика
Благодаря своевременному адекватному лечению у 91,2% травмированных девочек достигаются положительные результаты с созданием предпосылок для сохранения менструальной и репродуктивной функций, достаточной социальной адаптации. Первичная профилактика направлена на обеспечение присмотра за детьми, обучение их правилам безопасного поведения в быту, детских учреждениях, секциях, на улице, защиты от возможных сексуальных домогательств. Важным профилактическим мероприятием является создание условий, исключающих вероятность бытового, школьного, спортивного детского травматизма.
Родовая травма – собирательное понятие, включающее различные повреждения тканей и органов роженицы или новорожденного, вызванные действием родовых сил. Среди родовых травм матери встречаются гематомы, разрывы вульвы, промежности и влагалища, повреждения матки, образование мочеполовых и кишечно-половых свищей, деформации тазовых костей. Многие из родовых травм могут носить угрожающий для жизни характер. Диагностика родовых травм производится на основе наружного осмотра, гинекологического исследования, инструментальных методов. Лечение родовых травм матери, как правило, требует экстренного оперативного пособия и привлечения узких специалистов (урологов, проктологов, травматологов).
МКБ-10
Общие сведения
Роды являются сложным испытанием для рождающегося плода и матери. Поэтому после появления ребенка специалисты нередко констатируют наличие различных родовых травм и послеродовых нарушений у роженицы и новорожденного. В акушерстве и гинекологии различают материнский и детский родовой травматизм. К родовым травмам новорожденного относятся различные по характеру и выраженности повреждения периферической и центральной нервной системы, травмы костей и мягких тканей, внутренних органов. В рамках данного обзора будут рассмотрены основные родовые травмы, встречающиеся у женщин.
Значительное растяжение родовых путей матери в процессе родового акта нередко приводит к их повреждению. Эти повреждения – родовые травмы, могут иметь поверхностный, негрубый характер (например, ссадины, трещины) и самостоятельно заживать в раннем послеродовом периоде, так и оставаясь нераспознанными. В некоторых случаях родовые травмы бывают столь значительными, что могут приводить к серьезным послеродовым осложнениям, инвалидности и даже гибели женщины. Среди родовых травм матери встречаются гематомы; разрывы вульвы, промежности, влагалища, тела и шейки матки; выворот матки; растяжения и разрывы сочленений таза; урогенитальные и кишечно-генитальные свищи.
Общие причины родовых травм матери
Многообразие вариантов родовых травм матери может вызываться различными механическими и гистопатическими причинами. К механическим факторам возникновения родовых травм относятся бурная или дискоординированная родовая деятельность, оказание оперативных пособий в родах (наложение щипцов, проведение вакуум-экстракции плода, ручного отделения последа, плодоразрушающих операций), чрезмерная родостимуляция, нерациональное ведение потужного периода, неадекватная защита промежности и т. д. Способствовать родовым травмам может переношенная беременность, поперечное положение плода, тазовое предлежание плода, преждевременные роды, узкий таз, многоводие, многоплодие, предлежание плаценты.
Гистопатические причины родовых травм обусловлены отягощенным акушерско-гинекологическим анамнезом роженицы. Так, причинами родовых повреждений матки могут служить оперативные вмешательства в прошлом (кесарево сечение, метропластика, консервативная миомэктомия, полная или частичная перфорация матки при аборте и др.), которые приводят к образованию рубца на матке и, как следствие, неполноценной сократительной способности миометрия в родах.
Вероятность возникновения травм родовых путей возрастает при наличии анатомических дефектов гениталий (внутриматочной перегородки, гипоплазии матки, двурогой матки), ригидности шейки матки у поздно первородящих, гиперантефлексии матки. Также родовые травмы могут быть обусловлены цервицитами, аденомиозом, эндометритами, кольпитами, пузырным заносом и хорионэпителиомой. В этиопатогенезе родовой травмы чаще присутствуют несколько отягощающих факторов.
Родовые травмы вульвы и влагалища
Гематомы вульвы и влагалища
Гематомы вульвы и влагалища обусловлены растяжением и разрывом сосудов в толще мягких тканей при неповрежденных покровах. При этом кровь, изливающаяся из поврежденного сосуда, скапливается в клетчатке и под слизистой, образуя гематому.
При родовых травмах мягких тканей в области вульвы и влагалища появляется опухоль сине-багрового цвета, размер которой может достигать головки новорожденного. Гематомы вызывают чувство дискомфорта (распирания, давления), болезненность. Большие прогрессирующие гематомы распространяются на клетчатку малого таза и могут сопровождаться развитием геморрагического шока. Мелкие кровоизлияния обычно самостоятельно рассасываются; при крупных гематомах возможно их нагноение. Распознавание родовых травм мягких тканей происходит при наружном осмотре и гинекологическом исследовании.
Хирургическая тактика показана в отношении крупных (диаметром более 4-5 см) и прогрессирующих гематом. При этом ткани над гематомой вскрывают, удаляют скопившуюся кровь, выделяют и перевязывают кровоточащий сосуд, рану зашивают наглухо. При инфицированной гематоме ушивание раны не производится. При прогрессирующей гематоме иногда требуется чревосечение.
Разрывы вульвы и влагалища
Родовые травмы вульвы и влагалища наиболее часто встречаются у первородящих. Легкие трещины и надрывы обычно протекают бессимптомно и не требуют вмешательства. Разрывы в области клитора, уретры, влагалища сопровождаются образованием гематом, массивным кровотечением, геморрагическим шоком.
Родовые травмы влагалища могут носить самопроизвольный и насильственный характер. В последнем случае причинами родовых травм служат различные акушерские операции. Разрывы влагалища могут происходить в его верхних, средних или нижних отделах; носить поверхностных или глубокий характер, достигая клетчатки малого таза и брюшной полости.
Родовые травмы тканей вульвы выявляются при осмотре. Для исключения внутренних разрывов необходим осмотр стенок влагалища с помощью зеркал.
Лечение родовых травм вульвы и влагалища исключительно хирургическое. После катетеризации мочевого пузыря металлическим катетером производят ушивание разрывов кетгутовыми швами. В постоперационном периоде назначается противомикробная терапия и влагалищные ванночки с антисептиками. Нераспознанные разрывы влагалища могут заживать неосложненно или инфицироваться. Глубокие разрывы впоследствии могут приводить к вторичной атрезии влагалища, диктуя необходимость выполнения вагинопластики.
Родовые травмы промежности
К родовым травмам промежности относятся насильственные или самопроизвольные разрывы кожи, клетчатки и мышечно-фасцильных тканей тазового дна. Родовые травмы промежности встречаются у 7-15% рожениц, причем значительно чаще у первородящих. Разрывы промежности часто сочетаются с родовыми травмами влагалища.
Об угрозе родовой травмы промежности свидетельствуют выпячивание и цианоз тканей тазового дна, отечность и блеск тканей, трещины. При наличии угрозы родовой травмы промежности прибегают к срединному рассечению тканей – перинеотомии или боковому разрезу – эпизиотомии с последующим ушиванием.
Симптомы разрыва промежности
В зависимости от глубины родовой травмы выделяют 3 степени разрывов промежности.
При разрыве промежности I степени нарушается целостность кожи и подкожной клетчатки в области задней спайки. II степень разрыва промежности характеризуется дополнительными травмами мышц тазового дна (в т. ч., мышцы, поднимающей задний проход), задней или боковых стенок влагалища. При родовой травме промежности III степени к вышеперечисленным повреждениям присоединяется разрыв наружного сфинктера, а иногда и стенок прямой кишки.
Родовые травмы промежности проявляются нарушением целостности тканей и кровотечением.
Диагностика и лечение разрывов промежности
Родовые травмы промежности распознаются после рождения плаценты. Для этого акушер-гинеколог разводит половую щель, осматривает стенки влагалища и шейку матки. Чаще повреждение промежности в родах происходит не по срединной линии, а экстрамедиально, однако встречается и центральный разрыв между задней спайкой и мышцей, поднимающей задний проход.
Восстановление целостности тканей промежности производится путем ушивания под местной инфильтрационной или общей анестезией. Отдельные кетгутовые швы накладываются на поврежденные стенки влагалища и прямой кишки, мышцы тазового дна, подкожную клетчатку и кожу промежности. В послеродовом периоде производится обработка швов, тщательный туалет раны после каждой дефекации и мочеиспускания, профилактика запоров.
Родовые травмы матки
Разрывы матки
Разрыв матки относится к тяжелейшим родовым травмам и встречается в 0,015%-0,1% от общего количества родов. При разрыве матки происходит нарушение целостности стенок ее тела. Летальность женщин при родовой травме матки от шока, анемии и септических осложнений достигает 3-4%. У многих женщин, перенесших разрыв матки, в дальнейшем развивается гипоксическая энцефалопатия. Гибель плода при разрывах матки близка к 100%.
Классификация разрывов матки
Различают разрывы матки, произошедшие в процессе беременности и в течение родов. По патогенетическим признакам родовой травмы выделяют самопроизвольные (механические, гистопатические и механическо-гистопатичесике) и насильственные (травматические, смешанные) разрывы матки. По клинике родовой травмы разрывы матки могут носить угрожающий, начавшийся, совершившийся характер.
По степени повреждения стенок матки родовая травма может иметь форму трещины, неполного разрыва и полного разрыва, проникающего в брюшную полость. По локализации различают разрыв дна матки, ее тела, нижнего сегмента, а также полный отрыв матки от влагалищных сводов (кольпопорексис) при поперечном положении плода.
Симптомы разрыва матки
Клиника родовой травмы матки зависит от причин, стадии, степени, локализации разрыва. Тяжесть проявлений и последствия во многом обусловлены сопутствующим фоном – при наличии соматических заболеваний роженицы, гестозов, физического и психического истощения, инфекции и пр. в организме быстро развиваются необратимые изменения.
Для угрожающего разрыва матки типична чрезмерная родовая деятельность с болезненными сильными схватками, деформация матки в виде песочных часов, развитие отека шейки матки, влагалища и вульвы, затруднение мочеиспускания, беспокойство роженицы. При начавшемся разрыве матки в перечисленные симптомы дополняются судорожными схватками, появлением сукровичных или кровяных выделений из влагалища, гематурии.
При свершившемся разрыве матки после резкой боли и жжения в животе прекращается родовая активность, роженица затихает, становится угнетенной, апатичной. Вследствие развития геморрагического и болевого шока быстро нарастают бледность кожи, гипотония, тахикардия, появляется холодный пот, тошнота и рвота. После разрыва матки части плода частично или полностью пальпируются в брюшной полости, сердцебиение плода отсутствует. Наружное кровотечение при данной родовой травме может быть значительным или скудным в зависимости от размеров и локализации разрыва матки.
Неотложная помощь при разрывах матки
При угрозе разрыва матки необходимо немедленное прекращение родовой деятельности и завершение родов оперативным путем – кесаревым сечением или плодоразрушающей операцией. При начавшемся или свершившемся разрыве матки выполняется чревосечение, извлечение плода и последа, удаление околоплодных вод и крови, производится гемостаз. Объем вмешательства при данных родовых травмах – от надвлагалищной ампутации до гистерэктомии. Ушивание матки возможно у молодых пациенток при недавних и небольших разрывах линейного характера, отсутствии инфекции.
Одновременно необходимо проведение адекватного восполнения кровопотери, противошоковой инфузионно-трансфузионной терапии, коррекции гемокоагуляции. Если родовые травмы матки не были распознаны, может развиться кровотечение или перитонит, а также наступить гибель родильницы. При инфекционных осложнениях предпринимается лапаротомия, удаление матки с придатками (пангистерэктомия), дренирование брюшной полости, массивная антибактериальная терапия.
Разрывы шейки матки
Данный тип родовой травмы встречается по данным различных авторов у 3-60% рожениц. Разрывы шейки матки (насильственные или самопроизвольные) по глубине повреждения делятся на 3 степени: I – дефект не более 2 см; II - дефект более 2 см, но не доходящий до влагалищных сводов; III – дефект, доходящий до сводов и переходящий на них. Разрывы шейки матки обычно локализуются в боковых отделах, чаще слева.
Симптомы разрывов шейки матки
Родовые травмы шейки матки проявляются послеродовым кровотечением из влагалища после рождения последа и сокращения матки. Кровь, вытекающая из половых путей, имеет алый цвет, выделяется непрерывной струей или в виде большого количества сгустков при отсутствии наружных повреждений родовых путей. Иногда кровотечение бывает незначительным или совсем отсутствует. При повреждении ветвей маточных артерий наблюдается массивное излитие крови или образование гематом в парацервикальной клетчатке, клиника геморрагического шока.
Если разрывы шейки матки остаются нераспознанными, в дальнейшем это может привести к развитию послеродовой язвы, параметрита, пельвиоперитонита, самопроизвольным абортам, дисплазии шейки матки.
Диагностика и лечение разрывов шейки матки
Для распознавания родовых травм шейки матки всем родильницам необходимо проведение осмотра с помощью зеркал сразу после завершения родов, а также через 6-48 часов после уменьшения отека и растяжения тканей.
Обнаруженные разрывы шейки матки подлежат ушиванию сразу же или отсроченно, не позднее 2-х суток после родов. Швы на разрывы шейки накладывают через все слои тканей, начиная от верхнего угла дефекта в направлении наружного зева. Ввиду неблагоприятных условий (наличия лохий, отека, размозжения тканей) родовые травмы шейки матки нередко заживают вторичным натяжением.
Прочие родовые травмы
Выворот матки
Развитие острого выворота матки бывает обусловлено неправильным ведением последового периода, слабостью маточных связок, атонией матки. Различают частичный и полный выворот матки. Данная родовая травма протекает с явлениями болевого шока.
Лечение выворота матки состоит в проведении противошоковых мероприятий и вправлении матки на ее анатомическое место в условиях общего наркоза.
Растяжение и разрывы тазовых сочленений
Данные родовые травмы развиваются при чрезмерном размягчении сочленений таза (симфизиопатии, симфизите), родах переношенным или крупным плодом, акушерских пособиях. При этом происходит растяжение и расхождение лонных костей на расстояние более 0,5 см друг от друга. Разрыв лонного сочленения часто сопровождается смещением костей, повреждением мочевого пузыря, уретры, клитора. Растяжение крестцово-подвздошных сочленений приводит к кровоизлияниям и последующим воспалениям суставов.
Клиника родовых травм тазовых сочленений проявляется болями в области лона, копчика, крестца, усиливающимися при отведении ног, ходьбе; нарушением походки, гиперемией кожи и отеком окружающих тканей.
Родовые травмы тазовой области выявляются в ходе консультации травматолога при осмотре, пальпации, рентгенографии лонного, крестцово-подвздошного сочленения, таза. Лечение растяжений тазовых сочленений требует покоя, тугого бинтования, ношения специальных корсетов. Разрыв лонного сочленения или значительное расхождение костей таза требует хирургического вмешательства.
Урогенитальные и влагалищно-прямокишечные свищи
Родовые травмы с образованием свищей вызваны длительным (более 2 часов) стоянием головки ребенка в одной плоскости, вследствие чего развивается нарушение циркуляции крови тканях с их последующим некрозом. Иногда мочеполовые и влагалищно-прямокишечные свищи образуются в результате интраоперационного повреждения стенок мочевого пузыря или прямой кишки.
Фистулы проявляются выделением мочи либо газов и кала через влагалища вне актов мочеиспускания и дефекации. Такие нарушения всегда сопровождаются развитием местной воспалительной реакции во влагалище (кольпитом).
Диагностика урогенитальных свищей производится в ходе гинекологического осмотра, цистоскопии; влагалищно-прямокишечные свищи распознаются при пальцевом ректальном исследовании, ирригоскопии, фистулографии, ректоскопии. При выявлении мочеполовых и влагалищно-прямокишечных свищей обычно требуется их хирургическое закрытие (фистулопластика).
Профилактика родовых травм
Профилактика родовых травм матки требует изучения гинекологического анамнеза беременной на ранних сроках, проведения УЗИ-контроля состояния рубцов на матке в течение ведения беременности, госпитализации беременных с угрозой травматизма в родах.
Предупреждение родовых травм требует отказа от форсированного родоразрешения, применения акушерских пособий строго по показаниям.
Гематомы родовых путей. Выворот матки как причина кровотечения.
Повреждение тканей родовых путей с образованием гематомы может возникать в любом месте, от вульвы до верхних отделов влагалища. Хотя гематомы чаще возникают в области наружных половых органов и нижней части влагалища, гематомы менее доступной верхней части влагалища протекают тяжелее. Гематома может формироваться в области эпизиотомной раны или травмы промежности.
Возможно возникновение гематомы и без повреждения слизистой оболочки влагалища, когда подслизистый слой травмируется предлежащей частью плода или щипцами без нарушения целостности слизистой.
Гематома наружных половых органов или влагалища характеризуется выраженным болевым синдромом с наличием или отсутствием симптомов шока. Гематому до 5 см в диаметре и без тенденции к увеличению можно вести выжидательно, повторно определяя ее величину и контролируя жизненные показатели и диурез пациентки. Можно местно прикладывать пузырь со льдом.
Если диаметр гематомы превышает 5 см или она увеличивается, — требуется хирургическое вмешательство. Если гематома образовалась в месте ушитой эпизиотомной раны, — необходимо распустить швы, обнаружить и лигировать источник кровотечения, затем наложить швы повторно. Гематому любой другой локализации следует вскрыть, дренировать, по возможности обнаружить источник кровотечения, наложить на него гемостатические швы. Для предупреждения повторного скопления крови в ложе гематомы можно установить дренаж и затампонировать влагалище.

Фактически любая врожденная или приобретенная патология свертывания крови может привести к послеродовому кровотечению. Отслойка плаценты, эмболия околоплодными водами, тяжелая преэклампсия являются акушерскими состояниями, ведущими к развитию диссеминированного внутрисосудистого свертывания крови (ДВС). Целью терапии коагулопатии является коррекция дефекта коагуляции. При обследовании пациентки с послеродовым кровотечением необходимо обращать внимание на свертываемость крови, вытекающей из половых путей.
Следует помнить, что массивное кровотечение само может стать причиной коагулопатии.
Эмболия околоплодными водами — это редкое, внезапное и часто смертельное акушерское осложнение, вызванное попаданием околоплодных вод в сосудистое русло. Заболевание приводит к тяжелому кардиореспираторному коллапсу и, как правило, к коагулопатии. Лечение направлено на поддержание функции сердечно-сосудистой и свертывающей систем.
Выворот матки — редкое осложнение, когда матка буквально выворачивается наружу своей внутренней поверхностью. При этом дно матки выходит через шейку во влагалище или даже наружу, за пределы вульвы. Кровотечение в данном случае отличается обильностью и внезапностью. Лечения заключается во вправлении матки, для чего ее следует предварительно расслабить, используя общее обезболивание (например, галотаном) или другие препараты с утерорелаксирующими свойствами (например, тербуталин). Если выполнить вправление матки не удается, требуется хирургическое вмешательство с возможным удалением матки.
После обнаружения избыточной кровопотери следует быстро оценить ситуацию. Поскольку чаще всего причиной послеродового кровотечения является атония матки, необходимо срочно определить ее состояние. Для этого проводится трансабдоминальная пальпация (обнаружение мягкой, дряблой, атоничной матки). При атонии матки следует увеличить скорость инфузии окситоцина, а затем, если кровотечение продолжается, дополнительно ввести метергин или простагландины.
Для правильной оценки ситуации следует ответить на ряд вопросов:
• Родился ли послед самостоятельно и целиком?
• Применялись ли во время родов щипцы или другие инструменты?
• Каковы размеры ребенка и не были ли роды трудными или стремительными?
• Производился ли осмотр влагалища и шейки матки для обнаружения разрывов?
• Сворачивается ли выделяющаяся из влагалища кровь? При окончательном установлении диагноза послеродового кровотечения начинают проводить комплекс мероприятий, как при кровотечении любой этиологии. Для этого необходимо: установить большой катетер в одной из центральных вен; начать инфузию кристаллоидных растворов; произвести определение групповой принадлежности и совместимости донорской крови или ее компонентов и произвести трансфузию (по показаниям); периодически определять показатели коагулограммы и гематокрита; контролировать диурез.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Читайте также:

