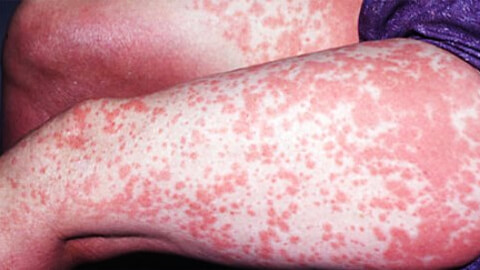
Если дерматит не поддается лечению
Обновлено: 27.04.2024
Дерматит – это острое или хроническое заболевание кожи воспалительного характера. Выделяют различные виды патологии, вызванные контактом с аллергенами, гормональными нарушениями, сбоями в деятельности иммунной системы и другими причинами. Заболевание возникает как у взрослых пациентов, так и у детей. Рассмотрим, опасен ли дерматит, существует ли вероятность его передачи от человека к человеку, а также, как свести к минимуму риск развития аллергических реакций и их осложнений.
Симптомы дерматитов
Несмотря на то, что в медицине выделяют несколько видов данной патологии, симптомы дерматитов всех видов схожи между собой. В первую очередь, это заметно по негативным изменениям в состоянии кожи.
Главные признаки дерматита:
- появление высыпаний – узелков, папул, бляшек, пятен;
- чрезмерная сухость кожных покровов;
- шелушение, раздражение и зуд в пораженных участках лица и всего тела;
- ощущение болезненности, покалывания и жжения;
- появление мокнущих пузырей и волдырей;
- формирование множественных гнойничков и корочек желтого цвета.
Высыпания локализуются в различных местах, но чаще всего они возникают на лице, шее, локтевых сгибах, подколенных ямках, на волосистой коже головы. Степень тяжести симптомов может быть различной: от легкой формы с небольшим зудом до тяжелого состояния, когда тело покрывается ранками от расчесов и возникает риск вторичного инфицирования.
Дерматит у детей развивается на первом году жизни и характеризуется появлением пятен на лице и шее, повышенной раздражительностью и беспокойством ребенка.
Чем опасен дерматит
Многие пациенты не воспринимают дерматит как серьезное заболевание и относятся к нему как к обычному эстетическому недостатку. Но тяжесть заболевания проявляется не только в негативных изменениях кожи. Дерматит является прямым индикатором негативных преобразований в деятельности всего организма, в частности органов пищеварения, эндокринной и центральной нервной системы.
Вопрос, чем опасен дерматит, волнует многих. Действительно, это заболевание может стать причиной различных осложнений. Поскольку кожа больных дерматитом отличается повышенной чувствительностью к механическому и химическому воздействию, при любой форме болезни всегда повышен риск вторичных бактериальных поражений.
Много негативных последствий вызывает атопический дерматит. Среди них:
- развитие вторичной инфекции – вирусной, бактериальной, грибковой;
- пиодермия – гнойное поражение кожи, провоцируемое наличием порезов, ранок, расчесов;
- поллиноз – сезонный аллергический риноконъюнктивит;
- бронхиальная астма;
- герпетическая экзема;
- появление на коже вульгарных бородавок;
- блефарит – воспалительное заболевание век;
- депрессивное состояние, вызванное постоянным зудом и раздражением кожи, а также отрицательным восприятием своего внешнего вида.
У пациентов, страдающих дерматитом, выше риск развития патологий сердечно-сосудистых заболеваний, болезней органов пищеварения.
Чем опасен дерматит у ребенка, хотят знать родители младенцев и малышей старше года. Заболевание значительно ухудшает качество жизни детей и даже препятствует их нормальному развитию. Постоянный зуд и чрезмерная сухость кожи повышают риск инфекционных заболеваний, а также ухудшают сон и аппетит, провоцируют раздражительность и капризность.
К наиболее опасным последствиям атопического дерматита у детей относится риск бронхиальной астмы.
При отсутствии лечения себорейного дерматита также могут возникать различные осложнения. К грибковым поражениям присоединяется вторичная инфекция. Она может стать причиной появления угревой сыпи, экземы, стрептодермии. Поскольку при себорейном дерматите поражается волосистая часть головы, возрастает риск чрезмерного выпадения волос и последующей алопеции.
Запущенные формы себорейного дерматита вызывают отит, конъюнктивит, блефарит.
Заразен дерматит или нет
Второй популярный вопрос после того, чем опасен дерматит, это уровень риска заражения окружающих.
Дерматит не относится к инфекционным заболеваниям. Главная причина болезни – это особое «устройство» кожи, склонной к раздражению, шелушению и чрезмерной сухости. Но никакой опасности окружающим дерматит не представляет, поэтому передать его другому человеку нельзя.
Неверным является утверждение, что дерматит передается по наследству. Дети, чьи родители страдают дерматитами, больше подвержены риску «приобрести» эту болезнь, учитывая генетическую предрасположенность, но это происходит только в 20-30 % от количества всех случаев заболевания.
Диагностика заболевания
Различные виды дерматитов имеют схожую симптоматику – поражения кожи, сухость и шелушение, покраснение и появление болезненных трещин. В связи с этим при диагностике заболевания обращают внимание на характер поражений кожи, степень тяжести протекания болезни, места локализации высыпаний.
Определить вид дерматита и назначить соответствующее лечение может только специалист – дерматолог или аллерголог. В зависимости от вида патологии и наличия сопутствующих заболеваний может понадобиться дополнительная консультация других врачей – офтальмолога, иммунолога, эндокринолога.
Диагностические меры для определения вида дерматита:
- внешний осмотр поражений кожи;
- анализы крови и мочи;
- проведение аллергических проб;
- дерматоскопия и УЗИ кожи;
- гистологические и бактеорологические исследования.
Поскольку многие пациенты имеют наследственную предрасположенность к аллергическим реакциям, важно получить информацию о протекании болезни у родственников. Это поможет определить наиболее эффективные методы лечения и избежать развития опасных осложнений.
Одна из главных задач диагностики – это определить аллерген, вызывающий дерматит. Исключение аллергенов из окружения больного способствует быстрому и успешному излечению.
Профилактика
Снизить риск развития болезни поможет соблюдение следующих профилактических мер:
- максимальное исключение аллергена из жизни пациента – аллергенами могут быть продукты питания, химические вещества, шерсть домашних животных, пылевые частицы, лекарственные препараты;
- тщательный уход за кожей – обязательно нужно мягко очищать, интенсивно увлажнять и надежно защищать кожные покровы от внешнего агрессивного воздействия;
- использовать косметические средства эмоленты для ухода за кожей;
- соблюдать гипоаллергенную диету, исключить из рациона или значительно ограничить употребление жирных, острых и копченых блюд, грибов, меда, шоколада, цитрусовых, сдобных булочных изделий, газированных напитков;
- предпочтение отдавать одежде из натуральных тканей;
- при стирке пользоваться специальными порошками;
- регулярно проводить влажную уборку в помещении.
Для профилактики себорейного дерматита важно регулярно мыть голову специальными шампунями, не допускать появления перхоти как первого признака болезни.

Профилактика атопического дерматита у детей грудного возраста предусматривает тщательное соблюдение гигиены, ответственный подход к введению прикорма, длительное грудное вскармливание. Новый продукт малышу дают небольшими порциями и следят за реакцией организма.
Средства при дерматитах
Использования обычных косметических средств по уходу за кожей, склонной к аллергическим реакциям, будет недостаточно. Для успешного устранения признаков раздражения, шелушения и зуда рекомендует эмоленты серии «Эмолиум».
Существует три серии средств «Эмолиум»: базовая, специальная и триактивная. Они рассчитаны для ухода за атопичной и сухой кожей, склонной к раздражению.
Применение кремов и эмульсий «Эмолиум» способствует:
смягчению кожи, устранению чрезмерной сухости;
- избавлению шелушения;
- восстановлению нормальной структуры кожи;
- нормализации водно-липидного баланса эпидермиса;
- предотвращению потери влаги кожными покровами;
- повышению уровня защиты от агрессивных внешних факторов.
Средства серии «Эмолиум» можно рекомендовать при всех видах дерматитов, а также при других дерматологических заболеваниях. Они улучшают состояние кожи у взрослых и детей, помогая успешно бороться с поражениями кожи.
Аллергия, нетипичная реакция иммунитета на контакт с аллергенами, имеет разные варианты проявления. На коже она протекает в виде аллергического дерматита - неприятного заболевания с характерными симптомами: воспалительным процессом в слоях эпидермиса, зудом, отеком, покраснением пораженных участков.
Воспалительные процессы, локализующиеся на кожных покровах, называют дерматитом. В ряде случаев, его причиной является аллергическая реакция. В зависимости от характера симптомов, места локализации и других факторов, выделяют группу заболеваний, объединенных общим названием аллергический дерматит.
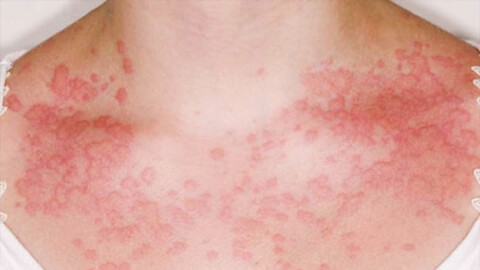
Причины заболевания
При контакте с внешними раздражителями биологического или небиологического происхождения, иммунная система запускает сложную защитную реакцию, при которой выделяется повышенное количество веществ – медиаторов воспаления. Этот процесс может затрагивать кожные покровы, провоцируя накожную аллергическую реакцию.
Развитие болезненных симптомов при этом в большей степени зависит от уровня чувствительности иммунитета к раздражителям, а не от количества самого аллергена. Также имеет значение общее состояние здоровья больного и возраст.
Самая распространенная причина возникновения аллергического дерматита – это прямой контакт кожных покровов с веществами-раздражителями. Также аллергены могут попасть в организм через органы дыхания или желудочно-кишечный тракт.
Выделяют следующие группы аллергенов:
- биологические (шерсть и слюна животных, пыльца и сок растений);
- физические (холод, воздействие ультрафиолета);
- химические (химикаты, бытовая химия, лекарства, косметические средства);
- пищевые (вещества, входящие в состав продуктов питания).
Развитие аллергической реакции организма всегда индивидуально и непрогнозируемо, не имеет инфекционного патогенеза. Поэтому аллергическим дерматитом невозможно заразиться даже при прямом контакте с пораженными участками кожи больного.
Симптомы и признаки аллергического дерматита
Аллергический дерматит – это воспалительное заболевание кожи с общими симптомами покраснения, зуда, жжения и появления сыпи. На острой стадии заболевания возможно появление мокнущих ран и пузырьков. Возможно общее снижение самочувствия с развитием общей слабости и повышением температуры тела. С уверенностью говорить об аллергическом характере недуга можно при наличии таких специфических признаков:
- замедленный тип развития аллергической реакции (симптомы развиваются по истечении некоторого срока после контакта с раздражителем);
- специфичность (в роли аллергена выступает конкретное вещество);
- интенсивность реакции, не зависящая от количества аллергена, с которым произошел контакт;
- проявление аллергической реакции осуществляться также вне зоны участков, контактировавших с раздражающим фактором.
Если заболевание принимает хроническую форму, кожа на пораженных участках становится уплотненной, шершавой с наличием рубцов и язв.
Стадии заболевания
У аллергического дерматита выделяют три основные стадии:
- Острая.
- Подострая.
- Хроническая.
Острая фаза возникает за короткий промежуток времени – иногда сразу же после контакта с аллергеном, иногда в течение 1-2 дней. Для этой фазы характерно появление болезненных симптомов – покраснений, отека, сыпи, пузырьков.
На подострой стадии воспалительный процесс утихает, но кожные покровы начинают шелушиться.
Если упущено время и не подобрана эффективная терапия, заболевание переходит в хроническую форму, которая характеризуются периодическими обострениями и утолщением кожи на пораженных участках.
Острая форма аллергического дерматита имеет три этапа развития:
- эритематозный;
- везикулезный;
- некрозный.
Эритематозный этап сопровождается появлением покраснений. На везикулезном этапе появляются везикулы – маленькие пузырьки, наполненные серозной или кровянистой жидкостью, на месте которых в дальнейшем образовываются эрозии и корочки. Некротический этап характеризуется омертвением пораженных участков эпидермиса с последующим развитием язв и рубцеванием тканей.
Виды аллергического дерматита
Токсидермия
Токсидермия или токсико-аллергический дерматит – это острое воспалительное заболевание кожи, которое провоцируется опосредованным, а не прямым контактом с аллергеном – через ЖКТ, при дыхании или инъекционным способом. Заболевание может развиться на фоне сбоев работы различных органов, при онкологии, когда в результате дисфункции выделяются токсины.
Течение болезни сопровождается болезненными симптомами в виде появления покраснений, пузырьков, папул и волдырей на поверхности эпидермиса и слизистых оболочек. На пораженных участках больной может испытывать зуд, также ощущается общая слабость, может повышаться температура тела.
Сроки инкубационного периода заболевания достигают 10-20 дней, поэтому определение причины, как и выбор терапии, затруднены.
Атопический дерматит
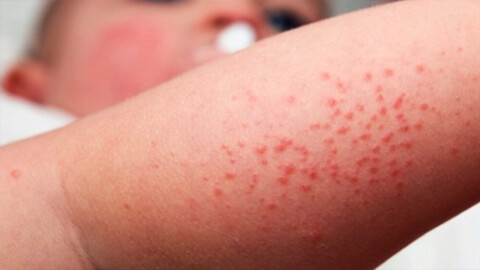
Атопический дерматит – наследственное хроническое аллергическое заболевание неинфекционного характера, причины развития которого в настоящее время не изучены до конца. Атопический дерматит развивается в раннем детстве, рецидивы в той или иной форме могут беспокоить больного в течение жизни. Течение болезни характеризуется сменой фаз обострений и ремиссий. К типичным симптомам относят сухость кожных покровов, сильный зуд и раздражение пораженных участков. Из-за сильных расчесываний может происходить вторичное инфицирование, которое усугубляет течение болезни и ухудшает состояние пациента. Атопический дерматит доставляет сильный физический и психологический дискомфорт больному.
К причинам развития этого заболевания помимо наследственных факторов, относят неблагоприятную экологическую обстановку, некачественные продукты питания, контактирование с увеличивающимся количеством аллергенов, стрессы. Решающую роль играет состояние иммунной системы ребенка и матери во время беременности. Опасность развития атопического дерматита у ребенка повышена в том случае, если у беременной матери наблюдался токсикоз, велся прием медикаментов.
Атопический дерматит развивается у детей в первые 6 месяцев жизни. К подростковому возрасту большинству удается «перерасти» заболевание, но около четверти пациентов приходится бороться с недугом всю жизнь. Важным этапом борьбы с этим неприятным заболеванием является соблюдение диеты, исключающей продукты, вызывающие пищевую непереносимость (например, содержащие лактозу и глютен) и дополнительный прием витаминов и микроэлементов.
Крапивница
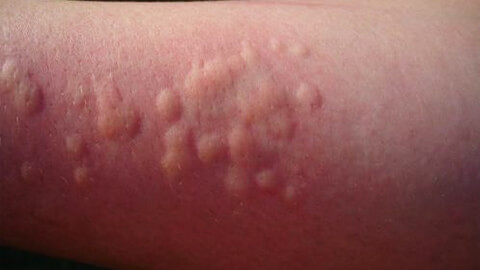
Крапивница – это один из симптомов проявления аллергической реакции, который в представлении большинства обывателей, является самостоятельным заболеванием. Для крапивницы характерно появление сыпи, напоминающей ожоги от листьев крапивы. Как правило, появление сыпи сопровождается сильным зудом, который вызывает нестерпимое желание расчесывать пораженные участки.
Крапивница может быть симптомом широкого круга заболеваний – от обычной аллергии до аутоиммунных болезней. Чаще крапивница развивается у женщин, из-за чего считается, что заболевание связано с гормональными перестройками в организме. Это действительно так, но проблема несколько шире. Крапивница, являясь аллергическим симптомом, не что иное, чем один из признаков сбоя в работе иммунной системы. Изменение гормонального фона само по себе несет дополнительную нагрузку на весь организм и на иммунитет в том числе. Соответственно, появление сыпи будет чаще беспокоить женщин со сниженным иммунным статусом, а не всех подряд.
Также крапивница может быть симптомом наличия вирусной или бактериальной инфекции в организме, реакцией на холод или свет, механическое воздействие. Высыпания, похожие на крапивную сыпь, могут появляться при лейкозе. Тяжелая форма крапивницы способна привести к развитию отека Квинке и требует незамедлительного лечения, поскольку чревата смертельным исходом.
Крапивная лихорадка поражает кожу больного на несколько дней, но в ряде случаев может развиться хроническая форма заболевания. В детском возрасте крапивница чаще развивается у малышей с атопическим дерматитом.
Диагностика
При постановке диагноза помимо общего сбора анамнеза назначают проведение кожных проб для установки аллергена. Существует два основных вида проб:
- аппликационные, при которых небольшое количество раздражителя наносят непосредственно на кожу;
- скарификационные – для них скальпелем делаются насечки на эпидермисе (в области предплечья), после чего наносится аллерген.
Наличие положительного результата – появление отека и покраснений, дает основание говорить об аллергическом происхождении дерматита.
Для полноты клинической картины также проводятся лабораторные исследования крови – анализы на аллергены, а также общий и биохимический, для исключения отклонений в функционировании почек и печени.
Лечение
Лечение аллергического дерматита у взрослых и детей должно осуществляться по двум направлениям: облегчение симптоматики и мероприятия по укреплению иммунитета для снижения риска развития рецидивов.
Для снятия симптомов применяются антигистаминные препараты и местные средства – мази, гели, примочки. Такие лекарственные средства купируют проявления аллергической реакции – отеки, зуд, покраснение. Однако стоит помнить, что эффективность терапии данными средствами зависит от того, насколько быстро они начали применяться. Антигистаминные препараты не являются панацеей и всего лишь снимают неприятные проявления заболевания, не предохраняя от рецидивов.
Помимо лекарств, применяются местные средства для ускорения заживления поврежденных участков эпидермиса. В случае, если терапия антигистаминными препаратами недостаточна, назначаются глюкокортикостероидные мази, например, Гидрокортизон или Преднизолон, имеющие в составе гормональные компоненты. При вторичном инфицировании пораженных участков могут быть назначены мази с антибиотиком, например, Тетрациклиновая или Эритромициновая. Также их можно применять для профилактики развития воспаления.
Поскольку аллергический дерматит – это заболевание, связанное с иммунным статусом организма, важную роль в предотвращении рецидивов и развитии хронической формы недуга, играют мероприятия по укреплению иммунитета. Особенно важно соблюдение сбалансированной диеты, исключающей продукты – аллергены (цитрусовые, мед, морепродукты, шоколад и другие). Следует употреблять в пищу натуральные продукты, не содержащие химических веществ (консервантов, усилителей вкуса) и достаточное количество чистой питьевой воды – до 2 литров в день.
Также при склонности к аллергическим реакциям, в том числе накожным, следует исключить полностью или максимально минимизировать употребление глютена (продуктов на основе пшеничной муки) и лактозы (молочные продукты), которые негативно отражаются на функционировании иммунной системы и ЖКТ, тесно связанных друг с другом.
Также следует контролировать грибковую флору, не допуская ее чрезмерного разрастания в организме. На повышенное количество представителей этой условно-патогенной флоры и ее активную жизнедеятельность, иммунитет может реагировать аллергией, например, крапивной сыпью.
Также следует исключать контакты с веществами аллергенами, иметь при себе антигистаминные препараты, чтобы купировать симптоматику аллергического дерматита на ранней стадии. Состояние кожи пациентов улучшается при регулярном употреблении препаратов омега-жирных кислот и витамина д3.
При соблюдении данных рекомендаций можно успешно контролировать проявление аллергического дерматита и предупреждать его развитие.

Зачастую родители самостоятельно стараются определить источники обострения заболевания, но не всегда получается отследить, что спровоцировало новое обострение. Детский аллерголог DocDeti Павел Гущин расскажет на какие факторы следует обращать внимание.
Частые причины возникновения:
1. Раздражители: средства для мытья, влажные салфетки, сигаретный дым, сильно холодная/горячая вода.
Необходимо использовать мягкое мыло без отдушек или заменить мыло на средства для чувствительной кожи: гели, синдеты, масла — Bioderma гель/масло для купания, Lipikar синдет/масло, Uriage Syndet, Topicrem гель, A-Derma Exomega масло.
Вода в ванной или душе должна быть прохладной или тёплой.
Стоит избегать курения и задымлённых помещений.
2. Погодные условия (жарко и влажно или холодно и сухо).
Когда на улице жарко и влажно, старайтесь оставаться в прохладном и хорошо проветриваемом помещении. Пользуйтесь кондиционерами и вентиляторами. Отдавайте предпочтение одежде из хлопчатобумажных тканей и пользуйтесь чистым полотенцем, чтобы убрать пот.
3. Шерсть животных и клещи домашней пыли.
Еженедельно стирайте постельное бельё в горячей воде (60 градусов), регулярно устраивайте влажную уборку, избавьтесь от ковров, а мягкие игрушки собирайте на ночь в шкаф.
4. Простудные заболевания.
Используйте местные средства с легкой текстурой, чтобы не мешать потоотделению.
5. Укусы насекомых.
Старайтесь избегать мест со скоплением летающих насекомых. Пользуйтесь москитными пластырями и репеллентами.
6. Переживания и стрессы.
Обсуждайте ситуации, которые беспокоят и расстраивают ребёнка, скажите, что всегда готовы помочь и любите его. На расчесанные места наносите увлажняющее средство.
7. Пищевая аллергия (примерно в 30% случаев при среднетяжелом или тяжелом течении дерматита).
В данном случае стоит поделиться своими предположениями с врачом.
Но несмотря на приложенные усилия и минимизацию влияния факторов, вспышки АтД всё равно могут случаться.
Продолжайте контролировать ситуацию и при необходимости обращайтесь к врачам.
Дерматолог клиник DocDeti и DocMed Карина Дадашева подготовила статью о фактах и мифах, касающихся атопического дерматита.
Миф 1. Атопический дерматит – редкое заболевание.
Факт: АтД одно из часто встречающихся кожных заболеваний. Около 20% детей сталкиваются с ним, но к счастью, у многих высыпания проходят после наступления трехлетнего возраста. Часть детей не перерастает заболевание и оно переходит во взрослый возраст. В нашей стране примерно от 1 до 3% взрослых с атопическим дерматитом.
Миф 2. Это обычные кожные высыпания.
Факт: АтД является заболеванием кожи, для которого характерна определённая сыпь и зуд, наружные раздражающие факторы ухудшают течение заболевания, а из-за воспалений на коже, она становится подверженной проникновению аллергенов и развитию сенсибилизации у некоторых детей (не у всех).
Миф 3. АтД возникает из ниоткуда.
Факт: склонность к заболеванию передаётся по наследству. Если члены семьи страдают бронхиальной астмой, аллергическим ринитом или атопическим дерматитом, то и ребёнок склонен к этому заболеванию с высокой долей вероятности.
Миф 4. Заболевание пройдёт, если исключить какой-то один провоцирующий фактор.
Факт: заболевание носит хронический характер. Причинами возникновения является совокупность факторов: окружающая среда (сухой воздух, сырой климат, загрязнение воздуха, одежда с содержанием шерсти, пассивное курение), образ жизни (повышенное потоотделение, аллергены, стрессы, заболевания, курение). Необходимо работать над факторами в комплексе, а не по отдельности.
Как лечить атопический дерматит?
Из-за того, что заболевание является хроническим, то нарушается кожный барьер, но возможно достичь стабильной и длительной ремиссии, не смотря на среднетяжёлую или тяжелую степень заболевания.
Немаловажно использование эмолентов-средств, восстанавливающих барьер кожи и увлажняющих её.
1. Пользоваться эмолентами постоянно
2. Исключить провоцирующие факторы
3. Если есть участки воспаления, то наносить на них специальные средства: топические кортикостероиды и ингибиторы кальциневрина по назначению врача.
Помните о том, что лечение подбирает и назначает врач и оно носит индивидуальный характер для каждого пациента.

Атопический дерматит — это хроническое воспалительное заболевание кожи, которое проявляется зудящими красными пятнами, сыпью, шелушением и сухостью. Это заболевание диагностируется у 30% детей и у 10% взрослых. Однако, зачастую атопическому дерматиту не уделяется должного внимания, и некорректное лечение этой болезни может замедлять наступление ремиссии и ухудшать общий уровень здоровья. О 5 самых распространенных ошибках в тактике лечения рассказывает дерматолог Анна Трушина.
Ошибка №1. Излишняя диагностика, направленная на выявление «некожных» причин.
Причины развития атопического дерматита кроются в генетически обусловленных особенностях:
1. Со стороны кожи — связаны с нарушением барьерной функции.
2. Со стороны иммунной системы. В ответ на проникновение раздражителей и аллергенов через нарушенный кожный барьер формируется воспаление.
Ошибка №2. Поиск причинного аллергена.
Атопический дерматит не является аллергическим заболеванием по своей природе. Однако, аллергические реакции могут сочетаться с атопическим дерматитом, как сопутствующее заболевание. Так происходит примерно у 20-30% пациентов.
Поэтому сам по себе атопический дерматит не является поводом для сдачи дорогостоящих панелей на специфические аллергены, а анализ должен сдаваться только при подозрении на конкретную аллергическую реакцию у части пациентов.
Ошибка №3. Соблюдение необоснованной диеты.
Часто атопический дерматит становится поводом для назначения строгой “гипоаллергенной” диеты. Детский рацион становится однообразным и скучным. Однако, такие пищевые ограничения не обоснованы с научной точки зрения и не приносят желаемого результата, даже если параллельно есть аллергия.
Помимо отсутствия эффекта, строгая диета способна нанести вред организму. Она приводит к дефициту важных нутриентов, минералов и витаминов, что может негативно сказаться на общем состоянии здоровья ребенка. Поэтому детям с атопическим дерматитом нужно питаться разнообразно и сбалансированно. Из рациона исключаются только те продукты, роль которых четко доказана с обострением патологического процесса. Аналогичные правила применимы и к питанию мамы, если малыш находится на грудном вскармливании.
Ошибка №4. Нерациональный уход за кожей.
Основа лечения атопического дерматита это восстановление барьерной функции кожи и устранение воспаления. Поэтому назначаются такие средства, которые помогают УВЛАЖНИТЬ и смягчить кожный покров и удержать влагу внутри него, и тем самым улучшить защитные свойства кожи. В комплексе используются также мероприятия, которые уменьшают вероятность развития воспалительного процесса, т.е. ограничивается контакт кожи с потенциальными агрессорами из внешней среды.
Чтобы реализовать перечисленные выше цели, требуется тщательный и бережный уход за кожей ребенка-атопика с использованием ЭМОЛЕНТОВ. Это специальные средства, лосьоны, кремы, бальзамы, которые при нанесении на кожу смягчают и увлажняют ее, способствуют заполнению межклеточных пространств в коже, восстанавливая ее барьерные свойства.
Важно понимать, что использования простых детских кремов 1-2 раза в день может быть недостаточно. Для правильного ухода требуется нанесение специальных эмолентов в достаточном объеме. Они распределяются толстым (!) слоем как на проблемные, так и на визуально неизмененные участки кожи. При этом, кратность нанесения напрямую зависит от состояния кожи. Требуется использовать эмоленты столько раз в течение дня, чтобы весь день наощупь кожа оставалось гладкой, мягкой и без шелушения.
Ошибка №5. Отказ от «гормонов».
При атопическом дерматите внутри кожи происходит воспалительный процесс (само слово “дерматит” в дословном переводе на русский означает воспаление кожи). Именно поэтому в период обострения используются противовоспалительные наружные средства, которые позволяют остановить воспаление. К таким средствам относят наружные глюкокортикостероиды. Однако многие родители отказываются от этих «гормонов» из-за стероидофобии (боязни использования стероидов).
Топические (т.е. используемые наружно: лосьоны, эмульсии, мази, кремы) кортикостероиды на протяжении не одного десятилетия используются в лечении атопического дерматита. За это время они продемонстрировали высокую эффективность и высокий профиль безопасности.
Если же родители не используют кортикостероиды в тех случаях, когда к этому есть показания, или делают это нерационально (назначают самостоятельно без учета степени и формы кожного воспаления, самостоятельно отменяют гормон раньше необходимого срока без контроля врача), то это может привести к ухудшению состояния кожи, формированию очагов хронического воспаления и другим местным осложнениям.
Заключение
Читайте также: