Если чирей греть что будет
Обновлено: 18.04.2024
Ячменем называется заболевание глазного века, которое характеризуется воспалением в волосяном мешочке ресницы либо в сальной железе около ее луковицы. Медицинское наименование патологии – гордеолум. Оно вызывает дискомфорт, поскольку отекший глаз с ячменем выглядит непривлекательно и сопровождается болевыми ощущениями при движениях верхнего либо нижнего века. Патология может проявиться независимо от возраста – как у взрослого, так и у ребенка. Заболевание поражает обычно один глаз.
Появление ячменя на глазу происходит неожиданно. Когда воспалительный процесс развивается стремительно, больных интересует, что делать в такой ситуации. Требуется немедленное лечение. Нельзя относиться к этому нарушению как к временному неудобству. Его возникновение свидетельствует о том, что иммунные силы организма снижены.
Причины и симптомы
Гордеолум возникает вследствие бактериальной инфекции. В большинстве случаев это золотистый стафилококк – грамположительная бактерия, способная сохраняться на кожных покровах и слизистых.
Провоцируют появление ячменя на глазу разные факторы:
- переохлаждение организма, ослабленный иммунитет, авитаминоз;
- несоблюдение правил гигиены глаз и век;
- стрессовые состояния, отсутствие полноценного отдыха, здорового сна;
- инфекционные заболевания либо период восстановления после них;
- наличие других проблем с органами зрения – конъюнктивита, блефаритов;
- повышенный уровень липидов в крови.
Применение некачественной косметики или ношение контактных линз также могут стать провоцирующими нарушение факторами, но они не являются первопричиной патологического процесса.

Основная симптоматика патологии:
- зуд и жжение века, повышенная слезоточивость;
- ощущение инородного предмета под глазом;
- покраснение, вздутие, отвердение нижнего или верхнего века;
- боль при прикосновении к поврежденной области и при моргании;
- гной в виде головки желтоватого цвета на припухлости;
- иногда – воспаление ближайших лимфатических узлов, повышение температуры.
Заразен ли ячмень
Для окружающих он не опасен, но только при условии соблюдений элементарных гигиенических правил. Риск заражения обычно возникает у маленьких детей. Ввиду своего возраста они еще не понимают важности соблюдения гигиены и поэтому часто страдают бактериальными инфекциями. Заражение возможно и при применении косметики больного. Но в целом изоляция взрослого либо ребенка, страдающего гордеолумом, не требуется.
Возбудители болезни находятся в гное, расположенном в мешочке ячменя. На поверхности бактерии отсутствуют. Но гноя внутри обычно немного, поэтому даже лопнувший ячмень не опасен. В 80% случаев гнойник прорывается ночью, когда больной спит. Гнойные массы, если и попадают куда-либо, то на лицо человека, его подушку, постельное белье. Дальше инфекция не распространяется.

Виды и стадии развития гордеолума
По локализации поражения могут быть следующих видов:
- Наружный ячмень. Более распространен по статистике. Инфекционно-воспалительный процесс локализован на краю века, так как инфекция оседает в сальной железе Цейса либо в ресничной луковице.
- Внутренний ячмень на глазу. Имеет другое название – мейбомит. Обусловлен проникновением патогенных микроорганизмов в проход мейбомиевых желез, находящихся с тыльной стороны края век.
По типу выделяют:
- Горячий ячмень. Ему присуще классическое развитие болезни, инфицирование локализуется в ресничном кармане – луковице либо железе Цейса. При терапии проходит примерно за неделю.
- Холодный ячмень (халязион, киста мейбомиева). Воспалительный процесс поражает мейбомиевые железы. Развивается очень медленно. На восстановление уходит 1–2 месяца. При наличии очень большого ячменя возможно его оперативное удаление.
Воспаление проходит стадии:
- Формирование гнойного стержня. Небольшая красноватая припухлость вызывает неприятные ощущения при движении веками.
- Формирование гнойника. Состояние больного на этом этапе могут облегчить лишь медикаменты.
- Прорыв гноя. Не свидетельствует о выздоровлении, однако больному становится гораздо легче. В этот период нужно держать глаза в чистоте и использовать назначенные лекарства, мази.
Как быстро вылечить ячмень
При возникновении ячменя на глазу как лечить его – зависит от этапа развития инфекции. Если принять меры на начальной стадии, есть вероятность того, что воспаление не распространится и отек пройдет через 1–2 суток. Для этого:
- Обрабатывают проблемный участок антисептиком. Подойдет медицинский спирт, который разбавляют с водой в соотношении 1:1, раствор бриллиантового зеленого или йода, настойка календулы.
- Выполняют сухое прогревание. Для этого разогревают на сковороде морскую соль либо любую крупу. Можно взять сваренное вкрутую яйцо. Выбранный источник тепла оборачивают чистой тканью и прикладывают к воспаленному месту, пока компресс не остынет.
Если воспаление все же развилось, лучше обратиться к врачу, поскольку необходимо лечение ячменя медикаментами. Из пораженной области обязательно должны выйти гнойные массы. Если этого не произошло естественным путем, выдавливать гнойник нельзя, чтобы не заразить кровь и другие органы. Офтальмолог в таких случаях делает прокол в стерильных условиях. Шрама от него не остается.
Для уничтожения бактерий используют капли от ячменя у взрослых – Тобрекс, Альбуцид, Левомицетин, Вигамокс, Гентамицин. Их закапывают 3–5 раз в сутки. Важно не допускать прикосновения флакона к глазу.
Быстрое лечение ячменя в домашних условиях обеспечено благодаря сочетанию капель с антибактериальными мазями. Последние закладывают на ночь, поскольку они могут временно снижать зрение. Но при их приобретении в аптеке непременно уточните, что вам нужны препараты именно для глаз. Многие из этих лекарств выпускают также и для кожи, содержание активных веществ в них выше, что может навредить зрительному аппарату. К ним относят Тетрациклин, Синтомицин, Гидрокортизон, Эритромицин, Макситрол.
Сколько проходит ячмень – зависит от разновидности патологии. Внутренний приходится лечить дольше, чем наружный – на полное выздоровление требуется от 1 месяца.

Профилактические меры
Профилактика включает соблюдение рекомендаций:
- Укрепление иммунных сил. Делать это следует всегда, не только при угрозе гордеолума или в межсезонье. Рекомендуется пить витамины, отдавать предпочтение свежим овощам и фруктам, больше двигаться, бывать на свежем воздухе, соблюдать режим дня.
- Своевременное устранение офтальмологических нарушений. При наличии склонности к глазным заболеваниям нужно регулярно посещать офтальмолога. Самодиагностика и самолечение обычно способствуют переходу патологии в хроническую форму.
- Соблюдение гигиенических норм. Нужно иметь свое личное полотенце, мыть руки с мылом, менять постельное белье каждые 1–2 недели, не пользоваться чужими косметическими средствами.
- Выработка привычки не касаться глаз. Делать этого не стоит даже в обычном состоянии, когда человека не беспокоят никакие проблемы. Это правило распространяется и на лицо – не следует его трогать в течение дня немытыми руками.
Несложные меры профилактики позволят избежать воспаления и сохранить глаза здоровыми.
Почему чирей нельзя прогревать
Почему чирей нельзя прогревать
Фурункул (в народе чирей) – бугорок на волосистой части кожи, внутри которого накапливается гной. Появляется из-за попадания в волосяную сумку (фолликул) белого или золотистого стафилококков. Лечение фурункула или фурункулеза не рекомендуется проводить в домашних условиях. Выдавливание или прогревание чирия, особенно на лице, может закончиться плачевно.

Нагревание фурункула может принести неприятные последствия
Фурункулез и фурункулы
Фурункулез имеет научное название, отражающее суть заболевания – это стафилодермия. Характеризуется появлением на коже множественных фурункулов. Они могут быть локализованы в одном месте или рассредоточены по всему телу. С фурункулом шутить нельзя. Одиночные чирьи часто появляются на задней части шеи, затылке, спине (особенно на лопатках), плечах, подмышками, на руках и ногах. Распространены фурункулы на лице, в области носогубного треугольника. На этих частях тела развит волосяной покров и активно работают сальные железы.
Причина развития фурункула одна – попадание и размножение в области волосяного фолликула бактерий, чаще стафилококков.
Как развивается воспалительный процесс
- К месту заражения бросаются силы иммунитета, туда проникают лейкоциты и макрофаги. Это специальные клетки – пожиратели чужеродных микроорганизмов.
- Начинается воспалительный процесс.
- На коже появляется полый бугорок. Он имеет красный цвет, кожа вокруг чирья тоже красная.
- Постепенно верхушка фурункула приобретает белый цвет. Это свидетельствует о том, что внутри полости скапливается гной. Гной – это мутная жидкая субстанция, состоящая из «мертвых» лейкоцитов и убитых микроорганизмов.
- Заканчивается воспаление вскрытием созревшего фурункула и выходом гноя. Фурункулы нужно вскрывать хирургическим путем, не дожидаясь нарыва.
Лечение фурункулеза и одиночных фурункулов проводится строго под контролем врача.

Фурункул обладает красным цветом с белой верхушкой
Причины развития инфекции в коже
Стафилококки, грибки и другие микроорганизмы обитают на коже и в сальных железах любого здорового человека. В норме они не приносят вреда. При определенных условиях бактерии начинают активно размножаться и поражать разные слои кожи, вызывая воспаление.
Факторы, способствующие появлению фурункулов:
- Загрязненная кожа. Несоблюдение правил гигиены благоприятствует размножению стафилококков.
- Постоянное трение кожи одеждой. Это характерно для области шеи и подмышек. Тесная одежда травмирует кожный покров, нарушая его защитные свойства. Внутрь попадают стафилококки, и начинается воспаление.
- Попадание на кожу химических реагентов. Химические ожоги нарушают кожный покров и способствуют присоединению инфекции.
- Механические повреждения кожи – порезы, ссадины.
- Ослабление иммунитета. Организм не борется с патогенной микрофлорой кожи, инфекция развивается и проникает глубже. Иммунитет понижается из-за простудных заболеваний, сахарного диабета, хронического алкоголизма, стрессов.
Неправильное лечение фурункула , выдавливание и вскрытие в домашних условиях, может спровоцировать заражение крови. Выдавленный чирей на лице может стать причиной менингита – воспаления головного мозга. Лицо имеет общий кровоток с мозгом.

Стафилококки быстро размножаются в условиях отсутствия гигиены
Как протекает заболевание
Фурункулы развиваются только на волосистой части кожи, они никогда не появляются на подошвах и ладонях. Когда микроорганизмы попадают в волосяную сумку, на кожной поверхности появляется небольшой горбик. Его можно обработать спиртом или салициловой кислотой, тогда нагноения можно избежать.
На четвертый или пятый день внутри горбика начинает формироваться гной. За это время фурункул увеличивается в размере и становится болезненным при пальпации. Часто при фурункулезе повышается температура тела, появляется слабость и снижается аппетит. Из чирья может сочиться кровь с примесью гноя.
Как только появился чирей, нужно идти к хирургу. Чирьи на носу или в ухе лечит отоларинголог (ЛОР). Врач определяет глубину воспалительного процесса и объемы гноя. Вскрывать зрелые гнойники можно только в условиях клиники.
Кроме хирургического лечения, назначаются антибиотики, местные средства (мази или травяные настойки) и витаминные комплексы для повышения иммунитета.
Что запрещено при лечении фурункула
Фурункулы некоторым кажутся обычным делом, их лечат народными методами без разбора, что полезно, а что вредно. Мало кто знает, можно ли с чирьем ходить в баню, мочить его водой или греть.
При появлении фурункула категорически запрещено:
- Обрабатывать больное место зеленкой, йодом или фукорцином. Красящие вещества помешают врачу определить точный объем нагноения и глубину воспаления.
- Выдавливать фурункулы пальцами и ногтями. Неправильно надавливая, можно впрыснуть гной внутрь кожных слоев и в кровяное русло. Это может спровоцировать абсцесс. Выдавливание фурункулов на лице приводит к развитию воспаления в мозге, которое может закончиться смертью.
- Вскрывать гнойники острыми подручными предметами, даже если их обработали антисептиком. Бытовая обработка полностью не обеззаразит предмет, что приведет к присоединению дополнительной инфекции.
- Самостоятельно принимать антибиотики. Антибиотики один из компонентов лечения фурункулов. Но принимать их можно только после назначения врача и под его контролем.
- Накладывать на вскрывшийся гнойник не стерильные повязки.
- Париться в бане и принимать горячую ванну.
- Греть фурункулы на лице синей лампой.
- Мочить вскрытый чирей водой.
Соблюдение перечисленных рекомендаций облегчит работу врача, поможет избежать осложнений и нежелательных последствий.

Фукорцин не применяется для обработки фурункулов
Почему нельзя греть фурункулы
Тепло снимает боль и спазмы, расширяет сосуды, улучшает кровенаполнение органов и тканей. Грелки и принятие теплой ванны помогают при болях в спине, а парилка при респираторных заболеваниях. Но фурункулы греть опасно.
Нагревание улучшит кровообращение в области воспаления, его симптомы станут более выраженными, очаг распространиться на здоровые участки. Высокая температура может способствовать вскрытию гнойника и заражению крови.
Не рекомендуется использовать при чирьях и синюю лампу. Это прекрасное и проверенное годами средство лечения респираторных заболеваний, но для фурункулеза оно не годится.
На консультации у врача нужно спросить, можно ли мочить фурункул. Гигиена места воспаления важна. Если фурункул еще не созрел, то его можно мочить чуть теплой водой и аккуратно мыть мылом. Вскрытые чирьи мочить нельзя, можно занести новую инфекцию
Народные методы лечения фурункулов
Народная медицина имеет в своем арсенале множество средств, которые помогают в борьбе с фурункулом. Применять их нужно с осторожностью и после консультации с врачом.
Наиболее популярные и эффективные народные средства от фурункулов
Пивные дрожжи
Продаются в аптеке, применяются строго по инструкции. Помогают наладить обмен веществ и сопротивляемость организма.
Чистая желтая сера
Можно купить в аптеке. Принимают внутрь на кончике ножа несколько дней подряд. Сера способствует очищению крови.

Чистая желтая сера применяется внутрь
Листья подорожника
Собирать растение можно только в чистом месте, подальше от дороги и предприятий. Лист подорожника хорошо вымыть, размять в руке и приложить к фурункулу.
Лист отрезать от растения, вымыть, разрезать чистым ножом. Лист мякотью приложить на фурункул и примотать на несколько часов.
Настойка или чай из календулы
Принимается внутрь для повышения сил иммунитета. Примочки из календулы помогают снять симптомы воспаления и ускорить процесс созревания чирья.
Медовые лепешки
Их готовят из ржаной муки, меда и молока. Прикладывают к фурункулам, чтобы ускорить созревание.
Все народные средства доступны каждому. Применять их при фурункуле можно после консультации врача. Если после использования средства появились симптомы аллергии, нужно немедленно прекратить лечение.

Из меда и муки можно приготовить лепешку от фурункула
Мази для лечения фурункулов
Для лечения фурункулеза используют антибиотики и местные средства в форме мазей. Они помогают уменьшить очаг воспаления, снизить болезненность симптомов, ускорить созревание гнойников и облегчить заживание раны после вскрытия.
Есть три вида мазей для лечения фурункулов:
- антибактериальные,
- вытягивающие,
- заживляющие.
Мази с антибиотиками используют для лечения фурункулов на лице, в ушных раковинах или в носу. Они убивают бактерии, и очищают воспалительный очаг от гноя. Наиболее популярные и доступные средства – Левомеколь, Тетрациклин и Офлокаин.
Вытягивающие мази используют на ранних стадиях воспаления. Они стимулируют формирование головки фурункула – пустулы. Гнойник быстрее открывается. Выдавливать гной пальцами нельзя. Наиболее часто используют Ихтиоловую мазь, Гепарин и Синтомицин.
Заживляющие средства применяют в конце лечения, чтобы восстановить целостность тканей и обменные процессы в них. Самые популярные средства – мазь Вишневского и цинковая мазь.
Мазь Вишеневского универсальное средство. Оно обладает антибактериальными, противовоспалительными и заживляющими свойствами, смягчает стенки гнойника после вскрытия и стимулирует заживление кожи без образования уплотнений.
Любые мази можно применять только после консультации с врачом и в комплексе с иммуностимулирующими средствами.
Бесконтрольное лечение фурункулов, неправильное поведение, могут привести к серьезным последствиям. Нельзя приуменьшать опасность заболеваний. Только профессиональная врачебная помощь сможет навсегда избавить от фурункулов.
У каждого человека хотя бы раз в жизни появлялся фурункул. В процессе его лечения возникает вопрос: можно ли греть фурункул? И если да, то на каком этапе его возникновения, чтобы это принесло пользу? Ведь неправильно проведенная терапия провоцирует развитие осложнений. В этом случае даже маленький гнойник может обернуться тяжелыми заболеваниями, среди которых смертельно опасные сепсис крови и менингоэнцефалит.

Для ускорения схождения чирея не запрещено проводить тепловые процедуры.
Что такое фурункул?
Фурункул (еще название — чирей) — инфекционное кожное заболевание с образованием гноя. При фурункулезе воспаляется волосяной фолликул, сальная железа и окружающая их соединительная ткань. Причиной появления становится бактерия — золотистый стафилококк — самый опасный для человека вид. Как правило, от начала появления гнойника и до стадии рубцевания проходит неделя. При правильном лечении осложнений не бывает.
От начала возникновения и до заживления чирей проходит несколько стадий. Сначала появляется покраснение на коже (инфильтрат). Затем место поражения становится плотным и горячим на ощупь, ощущается боль. На 3-й день внутри нарыва появляется гной с пустулой. Потом фурункул прорывается, гной выходит наружу вместе с небольшим количеством крови. Ранка рубцуется в течение нескольких дней и шрам полностью рассасывается.
В чем опасность?
Фурункулы появляются на любой части тела, где есть волосы: вокруг губ и глаз, на груди, конечностях, в носу и ушах. Опасным гнойник может стать в случае возникновения на лице и при самолечении. В первом случае чирей образуется в опасной близости от головного мозга, куда может распространиться инфекция. Во втором случае невежество в лечении нарыва приводит к осложнениям. Также болезнь может принять огромные масштабы, распространиться по всему телу и перейти в хроническую стадию. Если терапия велась небрежно, маленький фурункул может стать причиной таких серьезных недугов, как:
- стафилококковый сепсис крови;
- артрит;
- менингит и менингоэнцефалит;
- тромбоз кавернозного синуса;
- лимфоденит;
- гайморит;
- пиелонефрит.
Как правильно греть фурункул?
Когда инфильтрат только появился (фурункул еще не созрел) допускается применение сухого тепла, компрессов на спирту, облучение ультрафиолетом. В некоторых случаях эти методы способствуют регрессу болезни. Если в чирье образовался гной, то греть его ни в коем случае нельзя. Это может привести к распространению инфекции на окружающие ткани, и болезнь станет прогрессировать.
Прогревания допускаются только на стадии заживления. Если отек и покраснение уменьшились, нет гноя и боли, можно применять сухое тепло. Например, теплые мешочки с солью. Это способствует регенерации кожи. Кроме прогреваний, используются мази (Вишневского, ихтиоловая, «Левомеколь», «Диоксизоль», «Офлокаин»). Если существует риск распространения инфекции, назначают антибиотики («Диклоксациллин», «Метронидазол», «Левофлоксацин», «Ванкомицин», «Моксифлокацин»). Правильную тактику лечения может назначить только врач.
Фурункулы – это болезненные, воспаленные, заполненные гноем полости в коже. Размер фурункула может быть от горошинки до грецкого ореха. Хотя фурункулы могут возникать на любом участке тела, чаще всего они возникают в тех областях, где есть волосяной покров и где происходит трение, например: шея, подмышки, пах, лицо, грудь, ягодицы и т.д.
Карбункулы – это особенно крупные фурункулы или несколько рядом расположенных фурункулов, которые обычно более глубокие и болезненные. При подозрении на карбункул обязательно проконсультируйтесь с врачом, т.к. воспаление может проникнуть в кровоток, и тогда вам могут понадобиться антибиотики.
Причины возникновения фурункула
Фурункулы возникают, когда бактерии проникают в волосяной фолликул. Кожная ткань вздувается и появляется красная, наполненная гноем, болезненная припухлость. Пока фурункул не вскроется и не опорожнится (содержащийся в нем гной не выйдет), фурункул будет болеть, и к нему будет неприятно прикасаться.
Cимптомы
Если у фурункула не формируется головка или не наблюдается улучшения в течение трех дней, или если фурункул очень болезненный, с большим количеством гноя, если возникающая боль мешает движению, или если фурункул возник в области лица, позвоночника или в ректальной зоне, если при этом повышается температура или видны красные полоски, расходящиеся от фурункула (лимфангит), а также при частом появлении (фурункулез) даже небольших фурункулов следует обязательно обратиться к врачу
Осложнения
- распространение фурункулов на другие части тела;
- септицемия (заражение крови).
Что можете сделать Вы
Мойте руки с антибактериальным мылом, прежде чем прикасаться к фурункулу и после контакта с фурункулом (неважно, с ранкой или гнойной головкой).
Мягко нанести на пораженную область антибактериальное средство 3-4 раза в день. Наложите теплый компресс на 15 минут 3-4 раза в день для облегчения боли и ускорения созревания гнойной головки. Затем следует закрыть фурункул толстым слоем марли и держать повязку сухой. Ни в коем случае не царапайте и не ковыряйте фурункул, не выдавливайте и не вскрывайте фурункул самостоятельно, т.к. это может разнести инфекцию. Если фурункул открылся сам, осторожно удалите гной, затем тщательно обработайте это место перекисью водорода. Потом наложите сухую повязку. Повторяйте процедуры каждый день до полного заживления. Примите обезболивающее, чтобы облегчить боль и уменьшить воспаление. Не используйте безрецептурные препараты (кремы, мази), содержащие антибиотики без консультации врача. Никогда не пытайтесь сами вскрыть фурункул без разрешения врача.
Тщательно мойте руки перед приготовлением пищи, т.к. бактерии из фурункула могут вызвать заражение пищи. Диабетикам при возникновении фурункула следует немедленно обратиться к врачу.
Что может сделать врач для лечения фурункула
Ваш врач может вскрыть фурункул, сделав небольшой надрез хирургическим лезвием, так, чтобы гной мог выйти, удалить гной и наложить сухую повязку. При необходимости выписать подходящие антибиотики (в т.ч. и мази). При частых фурункулах (фурункулез) назначить анализы (в т.ч. чтобы убедиться, что у вас нет сахарного диабета).
Профилактические меры
Принимайте ванну или душ хотя бы раз в день. Не царапайте зудящее место на коже, т.к. это может спровоцировать попадание инфекции в поврежденное место.
Наносите антисептический лосьон, чтобы не допустить попадания инфекции.
Р-р д/местн. и наружн. прим. масляный 20%: 5 мл, 10 мл, 15 мл, 20 мл, 30 мл или 50 мл фл., 15 мл, 20 мл или 25 мл фл.-капельн.
Карбункул (carbunculus) в медицине – это острое обширное гнойно-некротическое воспаление нескольких сопредельных волосяных мешочков или сальных желез с образованием общего инфильтрата и развитием некроза кожи и подкожной жировой клетчатки в результате тромбоза сосудов.
Карбункул, в отличие от фурункула, обычно сопровождается тяжелыми общими проявлениями инфекции и интоксикации организма.
Оставьте телефон –
и мы Вам перезвоним
Причины карбункула
Возникновению карбункула предшествует воспалительный процесс в мягких тканях, который обычно начинается с воспалительного заболевания волосяного фолликула – стафилококкового фолликулита, реже – со стрептококкового фолликулита.
Развития воспаления может привести к образованию фурункула, который представляет собой острое гнойно-некротическое воспаление волосяного фолликула. Когда формируется несколько таких фурункулов на одном участке тела, они могут сливаться между собой.
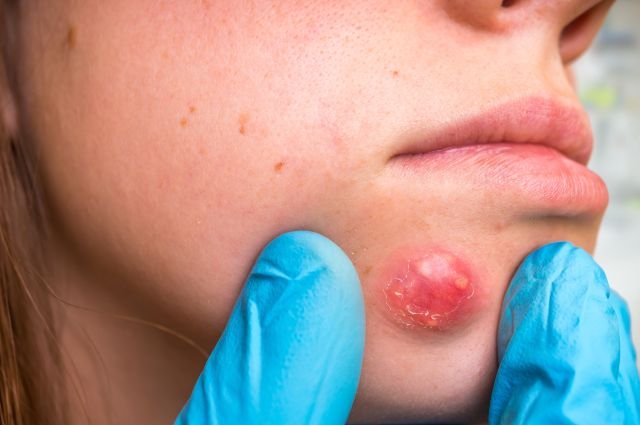
Продукт слияния нескольких фурункулов – это и есть карбункул. В области инфильтрата возникает резкая распирающая боль. Кожа над инфильтратом становится багровой, напряженной, отекшей. Из пустул выделяется большое количество серо-зеленого гноя.
Ткани некротизируются. Возникают четкие признаки общей интоксикации: тахикардия, тошнота, рвота, сильная головная боль, гипертермия до 39-40 °С, лейкоцитоз, сдвиг формулы крови влево, отсутствие аппетита, бессонница. Если карбункул локализуется на лице, явления интоксикации выражены намного сильнее, вплоть до обморока.
После отслоения некротизированных тканей и удаления гноя выраженность признаков интоксикации значительно слабеет.
Факторы риска формирования карбункула:
наличие в организме хронического очага инфекции;
сахарный диабет и другие нарушения метаболических процессов;
недавно перенесенные операции или тяжелые заболевания;
загрязнение кожи, низкая санитарная культура;
длительное трение кожи одеждой;
В основном карбункул поражает подростков и молодых людей. Мужчины болеют чаще, чем женщины.
Симптомы карбункула
Клиническими признаками карбункула являются:
нагноение и образование раны;
гиперемированность кожи вокруг очага;
резкая болезненность всей зоны поражения.
Возникновение и развитие карбункула обычно сопровождается такими симптомами:
повышенной температурой, которая нередко достигает 40 градусов;
Особенно сильно данные признаки проявляются, когда карбункул возникает на лице или шее.
Выделяют 3 стадии карбункула:
В этот период под кожей образуются узлы, которые будут представлены воспаленными волосяными луковицами. Инфильтрат содержит жировую ткань, гной, лимфу и лимфоциты. Узелки возвышаются над поверхностью кожи.
Так как питание дермы нарушается, она приобретает синюшный окрас. Через несколько дней (от 9 до 12) инфильтрат достигает внушительных размеров. В диаметре он может составлять около 10 см. Кожа отечная, натянутая, горячая на ощупь. Боль будет тем интенсивнее, чем больше отек.
На стадии нагноения карбункул достигает зрелости. На нем формируются пузырьки, которые наполнены гноем. Они вскрываются, поэтому поверхность карбункула напоминает сито. Через эти небольшие отверстия просачивается гной, смешанный с кровью и отмершим эпителием.
Стадия нагноения длится около 14-21 дня. В этот период общее самочувствие больного ухудшается
В этот период гной из карбункула сочиться перестает. На участке воспаления формируются язвы, которые будут иметь стержни. Они сливаются друг с другом, образуя один крупный дефект. Поражение тканей – весьма интенсивное и часто захватывает мышцы. Пораженный участок имеет черный цвет.
Затягивается рана медленно, постепенно заполняясь грануляциями. На ее месте остается рубец. Стадия некроза продолжается около 21 дня.
Методы диагностики карбункула
Карбункул диагностируется на основе клинических симптомов.
Проводится дифференциальная диагностика с такими патологиями:
разрыв эпидермальной кисты;
гидраденит (если карбункул локализован в промежности или подмышечной впадине);
хронический язвенный герпес.
При микроскопии мазка обнаруживаются стафилококки. Идентифицировать возбудителя и оценить чувствительность к антибиотикам позволяет бактериальный посев.
Чтобы точно продиагностировать заболевание, запишитесь на прием к специалистам сети «Семейный доктор».
Методы лечения карбункула
Карбункулы небольших размеров, которые протекают без заметной интоксикации и ухудшения общего состояния пациента, лечатся амбулаторно.
В тех случаях, когда
у пациента наблюдается сильная интоксикация,
карбункул имеет большие размеры и локализуется на лице,
больной страдает некомпенсированным сахарным диабетом или другими тяжелыми заболеваниями,
лечение проводится в стационаре.
Если лечение карбункула было начато еще на стадии его созревания, то применяются консервативные методы, что в большинстве случаев приводит к регрессу заболевания, то есть рассасыванию инфильтрата.
Больному показаны для приема внутрь антибактериальные препараты с широким спектром действия.
Одновременно антибиотиками обкалывают сам карбункул. Чтобы уменьшить болезненные ощущения применяют анальгетические средства (Новокаин, Лидокаин).
Поверхность карбункула обрабатывается этиловым спиртом или другими спиртосодержащими антисептиками. Накладывается асептическая повязка. Также применяют синтомициновую или стрептомициновую эмульсии.
Если карбункул переходит в некротическую стадию, то это является показанием для хирургического вмешательства, которое выполняется на фоне применения антибиотикотерапии.
Операция заключается в рассечении карбункула и удалении из него некротизированных тканей.
Затем в рану вводится тампон с гипертоническим раствором хлорида натрия и протеолитическими ферментами.
Для очищения послеоперационной раны и окончательного отторжения некротизированных тканей повязку ежедневно меняют.
На этапе созревания, а также в послеоперационном периоде назначают УВЧ-терапию и локальное УФО.
Для стимуляции защитных сил организма также может проводиться внутривенное лазерное и ультрафиолетовое облучение крови.
Не занимайтесь самолечением. Обратитесь к нашим специалистам, которые правильно поставят диагноз и назначат лечение.
Читайте также:

