Если чешутся косточки на ногах
Обновлено: 26.04.2024
Голеностоп – это очень загруженный сустав, поражается он достаточно часто, как при травмах, так и при различных заболеваниях. Артрит голеностопного сустава может развиваться по разным причинам, но в итоге при длительном течении и отсутствии адекватной терапии всегда приводит к инвалидности. Из этой статьи вы узнаете о симптомах артрита голеностопа и его лечении.
Общие сведения о заболевании
Артрит голеностопного сустава - это воспалительный процесс, имеющий разное происхождение, симптоматику и характер течения. Заболевание может быть самостоятельным (первичным) или развиваться на фоне уже какого-то существующего процесса (вторичным). По течению артриты делят на острые и хронические. Код МКБ-10 М00 – М99.
Голеностопный сустав – это подвижное соединение, образующееся тремя костными структурами: головками большеберцовой и малоберцовой костей голени и таранной костью стопы. Справа и слева от таранной кости располагаются костные возвышения – лодыжки. Особенность сустава является его устойчивость к внешним воздействиям, в этом он гораздо превосходит коленный сустав. Он имеет хорошее кровоснабжение и иннервацию и защищен связками, прочно удерживающими его в нужном положении.
Артрит голеностопного сустава развивается в любом возрасте. У детей это преимущественно ювенильный идиопатический артрит (ЮИА), у женщин – ревматоидные поражения, у мужчин – реактивный артрит.
Причины
Причины развития артрита голеностопного сустава разные. Очень часто суставное воспаление развивается после перенесенной травмы. Закрытая травма сопровождается асептическим воспалением, которое может пройти самостоятельно.
Причиной развития гнойного артрита голеностопа и стопы –последствия попадания в суставную полость кокковой инфекции после открытых травм, оперативных вмешательств или внутрисуставных инъекций. Иногда причиной патологического процесса является перенесенная некоторое время назад половая или кишечная инфекция. Такой артрит называют реактивным, и он имеет наследственную предрасположенность. Еще одно заболевание, имеющее генетическую основу – ревматоидный артрит, механизм развития которого связан с аутоиммунными процессами (аллергией на собственные ткани больного). Инфекционный артрит развивается на фоне специфических инфекций: бруцеллеза, сифилиса, гонореи, туберкулеза. Голеностоп при этом поражается относительно редко, обычно при гонорее.
Причиной артрита могут быть также псориаз, подагра, заболевания желудочно-кишечного тракта (ЖКТ), соединительной ткани и др.
Для наследственной патологии характерно наличие пусковых (триггерных) факторов, дающих толчок началу заболевания. Это перенесенные инфекции, переохлаждения, стрессы, наличие очагов инфекции и сопутствующих заболеваний, лишняя масса тела, малоподвижный образ жизни, тяжелые физические нагрузки, неблагоприятные условия жизни. Есть и профессиональные вредности. Риск развития артрита голеностопа повышается у лиц таких профессий, как танцоры, грузчики, спортсмены-тяжелоатлеты, военные некоторых родов войск и др.
Симптомы артрита голеностопного сустава
Несмотря на значительное отличие в течении разных клинических форм болезни, у них имеется и много общих симптомов, по которым можно заподозрить артрит стопы или голеностопа. Стоит обратить на них внимание.
Первые признаки
При остром течении артрита голеностопного сустава возникают сильные боли в голеностопе и стопе, припухлость тканей, покраснение кожи и повышение температуры над местом воспаления. Иногда страдает общее состояние больного: появляется лихорадка, озноб, недомогание. С такими жалобами пациенты сразу же обращаются к врачу. При проведении адекватного лечения воспалительный процесс почти всегда удается вылечить. Если не лечить, то воспаление стихает, переходит в хроническое и постепенно приводит к нарушению функции конечности.
Гораздо сложнее обстоят дела с хроническими артритами стопы и голеностопа. Они начинаются постепенно, незаметно. Больной не всегда обращает внимание на такие «мелочи», как умеренные болевые ощущения в голеностопе и стопе, скованность движений по утрам и не сразу обращается за медицинской помощью. Обычно это происходит гораздо позже, когда появляются более характерные признаки болезни.
Явные симптомы
Со временем симптомы артрита голеностопного сустава приобретают постоянный нарастающий характер. Усиливаются боли, которые часто беспокоят по ночам и утром. Утренняя скованность движений продолжается не менее получаса и этот период нарастает. Отечность в области больных суставов, лодыжек и всей стопы может быть настолько значительной, что нога не вмещается в привычный вид обуви. Появляется хруст в суставах.
Артрит голеностопного сустава может иметь прогрессирующее постоянное или волнообразное течение с обострениями и ремиссиями. Явные симптомы заболевания заставляют пациента обращаться к врачу. Но происходит это уже не на начальной стадии.
Чем опасен артрит голеностопа и стопы
Болезнь опасна тем, что часто протекает незаметно и приводит к полной утрате суставной функции, то есть, человек становится инвалидом. Опасны также и острые гнойные осложнения артрита голеностопного сустава.
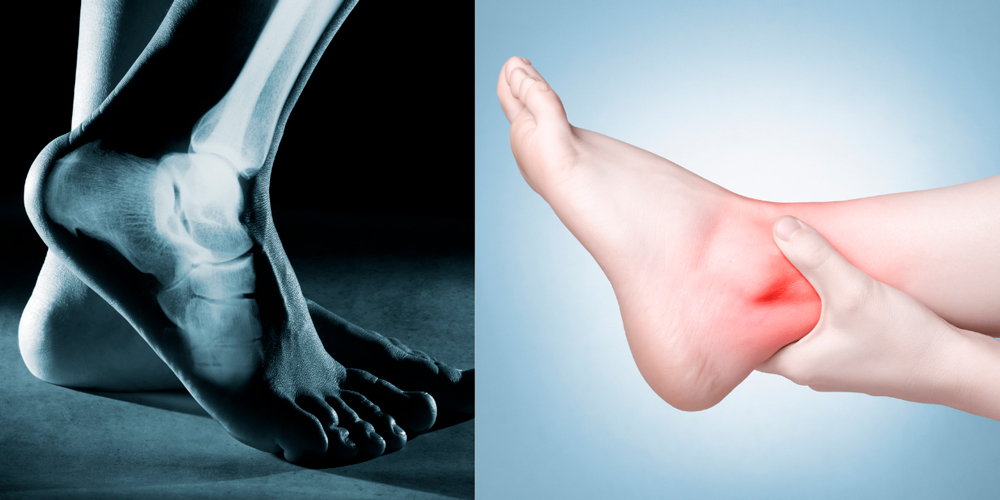
Артриты стопы и голеностопа начинаются постепенно, незаметно
Стадии
Выделяют несколько стадий развития болезни. Воспалительный процесс при этом развивается постепенно, переходя в дегенеративно-дистрофический:
- Ранняя – воспаление. Отекает синовиальная оболочка, в суставной полости появляется воспалительный экссудат. Боли умеренные отечность и покраснение отсутствуют или выражены незначительно.
- Явная – воспалительно-пролиферативный процесс. Синовиальная оболочка увеличивается в объеме, на хряще появляются эрозии, в суставной полости разрастаются мягкие грануляции соединительной ткани (процесс пролиферации – разрастания). Усиливается воспалительный процесс. Внешне это проявляется усилением отеков, покраснения и болей.
- Прогрессирующая - мягкий анкилоз. Хрящ разрушается, мягкие грануляции превращаются в плотную соединительную ткань, разрастающуюся в полости сустава. Появляются костные разрастания. Сустав постепенно теряет свою подвижность. Боли, отечность и покраснения продолжают беспокоить постоянно или на фоне обострений.
- Запущенная - полная неподвижность (костный анкилоз). Хрящевой ткани нет, костные разрастания соединяют суставные поверхности голеностопа, что исключает движения в голеностопе и стопе (анкилоз голеностопа). Боли постоянные, развивается артрит стопы с ограничением ее функции.
Возможные осложнения
Если артрит голеностопного сустава не лечить или лечить самостоятельно домашними средствами, то возможно развитие следующих осложнений:
- гнойные процессы – абсцессы, флегмоны, сепсис;
- подвывихи и вывихи голеностопа;
- развитие артрита стопы;
- неподвижность голеностопа и невозможность передвигаться без вспомогательных приспособлений.
Клинические типы артритов голеностопа
Заболевание протекает по-разному в зависимости от вызвавшей его причины. По этому признаку выделяют несколько клинических типов артрита. В области голеностопа чаще всего развиваются: посттравматический (в том числе гнойный), ревматоидный, реактивный, ювенильный идиопатический, псориатический и подагрический артриты.
Посттравматический
Асептический артрит после травмы может протекать незаметно и проходить самостоятельно. Но иногда он осложняется присоединением гнойной инфекции. Об этом свидетельствует резкий подъем температуры тела, озноб, недомогание в сочетании с отеком, покраснением и выраженной болезненностью в области голеностопа. Осложнения: распространение гнойного процесса на окружающие ткани и по кровяному руслу на весь организм.
Иногда посттравматический артрит голеностопного сустава изначально протекает хронически при наличии незначительного, но постоянного травмирующего фактора. Часто это происходит у лиц таких профессий, как танцовщики, грузчики и спортсмены-атлеты. Осложнения: постепенная утрата функции, вывихи.
Ревматоидный (РА)
Воспаление носит аутоиммунный характер. Пусковым фактором обычно является какая-то перенесенная инфекция. Артрит суставов стопы и голеностопа развивается через некоторое время после перенесенного заболевания, переохлаждения или сильного стресса у генетически предрасположенных людей. Распространенное заболевание, болеют чаще женщины среднего возраста.
Характерно постепенное начало с симметричным поражение обоих голеностопов. Самыми первыми проявлениями являются утренняя скованность движений в голеностопе и стопе, небольшая болезненность. Болезнь развивается медленно, но неуклонно прогрессирует. Боли усиливаются, появляются отеки в области пораженного сустава. Покраснение кожи встречается гораздо реже, при остром течении заболевания.
Атрофируются мышцы в районе голеностопа, ослабевают связки, развивается плоскостопие, поражаются мелкие суставчики пальцев ноги, происходит их деформация с отклонением стопы кнаружи. На последней стадии появляются подвывихи голеностопа и суставчиков стопы. Заболевание протекает длительно, хронически, приводит к деформации конечности, утрате ее функции и инвалидности.
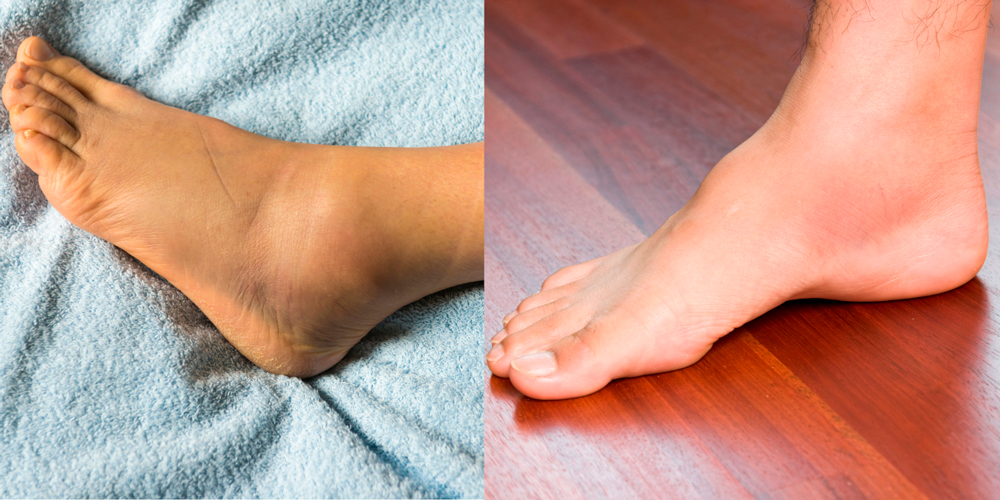
Для ревматоидного артрита суставов стопы и голеностопа характерны отеки в области пораженного сустава.
Реактивный (РеА)
Эта клиническая форма болезни развивается в течение месяца после перенесенной половой или кишечной инфекции. Болеют чаще мужчины, имеющие наследственную предрасположенность к заболеванию.
РеА начинается остро, с лихорадки, озноба, болезненного отека и покраснения голеностопа. Присоединяются характерные симптомы артрита стопы и околосуставных тканей – энтезиты. Развивается подпяточный бурсит с сильными болями в пятке и ступнях, воспаляется и отекает 1-ый палец стопы. Наступать на ногу невозможно из-за боли. Болезнь может продолжаться от 3 месяцев до года и более. Длительное хроническое течение с нарушением функции нижних конечностей характерна для урогенетального вида РеА.
Одним из подвидов заболевания является болезнь Рейтера, при которой воспалительный процесс развивается одновременно в уретре, голеностопах и конъюнктиве глаз. Болезнь часто протекает хронически.
Подробнее про реактивный артрит читайте в этой статье.
Ювенильный идиопатический (ЮИА)
Развивается ЮИА у детей и подростков до 16 лет. Сюда входят все артриты неуточненного происхождения, а также ревматоидный, реактивный, псориатический и другие хронически протекающие артриты.
Голеностоп и стопа поражаются часто, протекает болезнь, как остро, так и хронически. При этом конечность быстро начинает отставать с росте, появляется деформация мышц, слабость связок, что часто приводит к возникновению вывихов и подвывихов стопы.
Утрата функции конечности наступает быстро, ребенок становится инвалидом, в случае, если ему вовремя не было назначено адекватное лечение. Поэтому так важно своевременно обращаться к врачу.
Псориатический (ПсА)
Развивается обычно через несколько лет после появления первых кожных симптомов. Но иногда первым проявлением заболевания является воспаление суставов.
Голеностопы при ПсА поражаются часто. Воспаление начинается в одном голеностопе, затем поднимается вверх, как по лестнице, и захватывает колено. Часто одновременно поражаются мелкие дистальные суставчики пальцев рук и ногти. Начало ПсА острое, с высокой температурой, отеком и покраснением тканей над пораженными участками. Течение волнообразное: рецидивы сменяются ремиссиями. Со временем это приводит к нарушению функции голеностопа.
Патологическая деформация стопы, проявляющаяся образованием болезненной шишки или выпирающей косточки возле большого пальца, широко распространена, особенно среди женщин старше 30 лет. Врачи называют такую патологию вальгусной деформацией стопы.
При этом заболевании большой палец искривляется и оказывает давление на другие пальцы стопы, деформируя и их. Стопа подвергается поперечному распластыванию, а ткани плюснефалангового сустава большого пальца разрастаются, образуя болезненную шишку.

Вальгусная деформация кости не только портит внешний вид стопы, но и вызывает сильную боль, дискомфорт при ходьбе и не позволяет носить некоторые модели обуви. Если деформация плюснефалангового сустава выявляется на ранних стадиях развития или диагностируется у детей и подростков, ее лечение может быть проведено консервативными способами – физиотерапией, нормализацией массы тела, ношением ортопедической обуви и т.д.
Если же пациент обращается к врачу после формирования заметной болезненной шишки, избавиться от нее можно только путем оперативного вмешательства. Современные малотравматичные методики удаления вальгусной деформации позволяют навсегда избавиться от патологии и вернуть радость полноценного движения.
Причины развития вальгусной деформации стопы
По статистике с образованием болезненной шишки в области большого пальца в 10 раз чаще сталкиваются женщины. Особенно высок риск для пациенток в возрасте старше 30 лет. Связано это с особенностями гормонального фона женщины, ношением неудобной обуви на каблуке и наследственными факторами. К наиболее вероятным причинам развития вальгусной деформации стопы относят такие факторы:
- генетическая предрасположенность - наследственная слабость связок и сухожилий считается основной причиной развития вальгусной деформации;
- лишний вес – избыточная масса тела приводит к повышению нагрузки на ноги, что сопровождается поперечным распластыванием стоп и деформацией суставной и соединительной ткани;
- гормональный сбой – нарушения гормонального фона, климактерические изменения в организме, гормональная перестройка при беременности;
- артроз суставов — дегенеративно-дистрофическое поражение суставной ткани, которое особенно часто встречается у пожилых пациентов, также может привести к образованию болезненной шишки в области большого пальца;
- ношение неудобной обуви – длительное ношение некомфортной обуви на высоком каблуке с узким носком приводит к резкому повышению нагрузки на носовую часть стопы;
- сахарный диабет в анамнезе – нарушения углеводного обмена и кровоснабжения стоп, сопровождающие сахарный диабет, могут спровоцировать патологии суставной и хрящевой ткани;
- профессиональные риски – постоянная нагрузка на определенную часть стопы во время исполнения профессиональных обязанностей для спортсменов, балерин, парикмахеров, чревата вальгусной деформацией стопы;
- травмы – травматические повреждения костных и суставных структур стопы нередко вызывают патологические трансформации тканей.
Симптомы заболевания
На начальных стадиях развития заболевания, пациент ощущает легкий дискомфорт и отмечает незначительное искривление большого пальца, которое может не вызывать подозрений у больного. По мере развития патологии деформация усиливается, на боковой поверхности стопы в области большого пальца образуется шишка, а ткани воспаляются, что вызывает боль. Характерные симптомы вальгусной деформации стопы:
- повышение плотности суставов, в частности плюснефалангового сустава в области большого пальца;
- нарушения походки и чувство сильной усталости даже при незначительных физических нагрузках;
- выраженная плоскостопия;
- воспаление тканей, проявляющееся покраснением и гипертермией на участке поражения;
- сильная боль во время ходьбы и в состоянии покоя;
- искривление большого пальца и умеренная деформация остальных пальцев стопы;
- образование кровоточащих мозолей и натоптышей в области поражения.
Отмечая у себя перечисленные симптомы, пациент должен немедленно обратиться к специалисту за медицинской помощью. Своевременное лечение поможет избавиться от боли, скованности движений, дискомфорта и позволит носить любимую обувь.

Диагностика вальгусной деформации
Основные признаки заболевания врач терапевт, подолог или ортопед определит уже при визуальном осмотре и пальпации пораженной стопы. При внешнем осмотре специалист отмечает, что больной опирается на пол не наружным краем стопы, а всей поверхностью. Продольная ось стопы искривлена, а пятка отклонена наружу.
При сведении ног в положении стоя, пациент не может соединить пятки. На поздних стадиях развития заболевания уже заметна выпирающая косточка большого пальца, отмечается отечность и покраснение в области сустава.
Для подтверждения диагноза назначается аппаратная диагностика — плантография, рентгенография стоп и подометрия. На рентгеновских снимках при развитии вальгусной деформации отмечается уменьшение высоты свода стопы, а также нарушение взаиморасположения переднего, среднего и заднего отделов стопы.
Подометрия позволяет выявить неравномерное распределение нагрузки со смещением в область носовой части стопы. Чтобы определить причины развития патологии пациенту дополнительно могут назначить консультацию следующих врачей: невролога, нейрохирурга, эндокринолога, гинеколога.
Степени и виды деформации стопы при вальгусной деформации
В зависимости от причин формирования болезненной шишки в области большого пальца, врачи выделяют несколько видов патологии, среди которых: статическая, структурная, травматическая, паралитическая, рахитическая и гиперкоррекционная деформации. Определить это можно только на основе полноценной диагностики стопы.
В зависимости от выраженности симптоматики, врачи выделяют три степени вальгусной деформации стопы:
- Легкая (1 стадия) – пациент жалуется на умеренный дискомфорт в области стопы, а визуально отмечается легкая отечность и покраснение тканей возле большого пальца. При осмотре специалист выявит высоту продольного свода стопы в пределах 15-20 мм, угол наклона пятки до 15 градусов и угол высоты свода до 140 градусов.
- Средняя (2 стадия) – на этой стадии появляется выпирающая косточка на боковой поверхности стопы, а пациент испытывает сильную боль при ходьбе и не может носить обувь без дискомфорта. Со стороны специалистов симптомы средней стадии вальгусной деформации следующие - высота свода до 10 мм, угол наклона пятки до 10 градусов, угол высоты свода 150-160 градусов.
- Тяжелая (3 стадия) – в этом случае пациент испытывает сильную острую боль в области стопы не только во время ходьбы, но и в состоянии покоя. Существенные деформации стопы приводят к нарушению походки, повышению нагрузки на позвоночник и перекосу всего тела пациента. Это приводит к серьезным патологиям позвоночного столба, суставов и костей. Врач при этом отметит следующие характеристики деформации стопы: высота свода 0-5 мм, угол наклона пятки 0-5 градусов, угол высоты свода 160-180 градусов.

Виды лечения косточки на ноге
Концепция лечения заболевания определяется степенью выраженности деформации и комплексом симптомов, отмечаемых пациентом. Эффективностью обладают три подхода к лечению патологии – консервативная терапия, хирургическое вмешательство и лазерная коррекция выпирающей косточки.
Лечение без операции
Если вальгусная деформация стопы развивается у ребенка или пациент обращается к врачу на 1 стадии патологии, эффективным может оказаться консервативное лечение без оперативного вмешательства. В этом случае терапия проводится при помощи таких методов:
- Ортопедические решения. Цели ортопедического воздействия – снижение нагрузки на суставы носовой части ноги, равномерное распределение веса по всей поверхности стопы и коррекция имеющихся деформаций. В качестве ортопедических приспособлений используются индивидуальные ортопедические стельки, шины, бандажи, супинаторы, межпальцевые перегородки и т.д. Важнейшая часть ортопедической программы – правильный подбор обуви специальной конструкции. Для коррекции вальгусной деформации стопы необходима обувь, не сдавливающая носовую часть стопы, имеющая правильную форму подошвы и широкий каблук, высотой не более 4 см.
- Физиотерапия. Эффективностью в отношении исправления деформаций плюснефалангового сустава большого пальца обладает массаж, магнитотерапия, электрофорез и грамотно составленный комплекс ЛФК. Все эти методики направлены на восстановление нормального кровоснабжения тканей стопы, активацию процессов регенерации и местного метаболизма. Что касается лечебного комплекса упражнений, он используется также с целью нормализации веса пациентов, страдающих избыточной массой тела, что необходимо для снижения весовой нагрузки на стопу. С этой целью необходимо также скорректировать ежедневный рацион пациента.
- Медикаментозное лечение. Если у больного отмечается выраженное воспаление и отечность пораженной области, для облегчения симптомов врач может назначить прием противовоспалительных препаратов (нимесулид, мелоксикам, ибупрофен и т.д.).
Хирургическое вмешательство при вальгусной деформации
Классическое хирургическое вмешательство с целью коррекции вальгусной деформации стопы отличается высокой травматичностью и длительным периодом восстановления пациента. Операция проводится открытым способом – хирург делает разрез тканей с помощью скальпеля вплоть до кости с ее последующим извлечением.

Анестезия при этом может применяться как местная, так и общая. Стандартная методика хирургического вмешательства предполагает последовательное проведение таких этапов операции:
- Разрез мягких тканей при помощи скальпеля внутри поверхности фаланги большого пальца;
- Хирургическое рассечение капсулы первого плюснефалангового сустава (капсулотомия);
- Эктомия экзостоза – процедура удаления костной мозоли;
- Остеотомия – перепиливания первой косточки плюсны;
- Изменение оси деформированного участка пальца и исправление искривления любой степени выраженности;
- Артродез – прочная фиксация полученного положения тканей сустава металлическими штифтами и скобами. Суставы должны обязательно плотно соприкасаться между собой для возможности скорейшего срастания тканей;
- Первая суставная плюснефаланговая капсула пальца ушивается;
- Хирург накладывает на место проведения операции стерильную повязку, а стопу фиксирует при помощи плотной фиксирующей повязки.
В зависимости от выраженности и тяжести проявлений суставной деформации операция может длиться до 2 часов.
Лечение лазером
Операция лазером по удалению косточки на ноге – самый современный, безопасный и малотравматичный метод лечения вальгусной деформации стопы. При этом доступ к месту проведения операции получается через небольшой надрез с минимальным травмированием тканей. Нарост на кости постепенно иссекается при помощи лазерного воздействия.
Лазерный луч снимает тончайшие слои костной ткани, не травмируя окружающие структуры. В результате кость шлифуется до достижения нормальной анатомической формы. Это позволяет избежать побочных эффектов и сохранить подвижность суставов ступни.
Преимущества лазерного лечения вальгусной деформации стопы:
- Низкая травматичность вмешательства позволяет избежать негативных последствий и эстетических недостатков после операции – в результате вмешательства на ткани накладывается лишь несколько косметических швов;
- Быстрая реабилитация и полноценное восстановление физической активности пациента;
- Отсутствие риска развития сильного кровотечения и большой кровопотери в ходе лазерной коррекции деформации стопы;
- Использование новейших препаратов для анастезии.
Лечение вальгусной деформации лазером – гарантия полного выздоровления, отсутствие больших шрамов и возможность для пациента вернуться к привычному образу жизни.
Стоимость лечения
В медицинском центре «ГарантКлиник» лечение вальгусной деформации проводится при помощи самых современных лазерных методик, с применением инновационного оборудования. Стоимость лазерной коррекции выпирающей косточки на одной ноге составляет 70 000 рублей.
Если патология отмечается сразу на обеих ступнях, цена лечения двух ног составит 120 000 рублей. В эту сумму входят все расходы на проведение операции, приобретение препаратов и медицинских материалов, пребывание в стационаре на протяжении первых дней после процедуры, профессиональное консультирование лучших хирургов и ортопедов. Наши специалисты также обеспечат пациенту непрерывный контроль на протяжении всего реабилитационного периода.
Реабилитация после лазерного лечения вальгусной деформации стопы
При применении высокотравматичной классической методики проведения хирургического вмешательства, пациента ожидает длительное восстановление, временная потеря трудоспособности, использование костылей и т.д.

Лазерная коррекция же гарантирует быструю реабилитацию, без осложнений и сложного комплекса восстановительных процедур. Уже на второй день после удаления косточки пациент сможет сам вставать с кровати и самостоятельно передвигаться без костылей и других специальных приспособлений. На 11-12 день будут сняты косметические швы с раны.
Ходить в обуви без каблука пациент сможет уже через 2-3 недели, а спустя три месяца специалисты позволяют вернуться к обуви с каблуком.
Ортопедическая обувь после лазерной операции
После лазерной операции ортопедическая обувь не нужна! Однако, если была проведена операция методом хирургического вмешательства, то такая обувь понадобится. Особенности таких моделей заключаются в снижении нагрузки на суставы ног, фиксации голени, равномерном распределении массы тела по поверхности стопы и возможности мягкой коррекции имеющихся деформаций.
С этой целью конструкции ортопедической обуви оснащены специальными стельками, анатомическими супинаторами, метатарзальными подушечками, а также мягким и гибким носом, не сдавливающим травмированные участки стопы.
Кроме перечисленного, ортопедическая обувь обеспечивает беспрепятственное поступление воздуха к области поражения за счет использования только самых современных натуральных и синтетических материалов, обладающих гипоаллергенными свойствами. Дополнительно такая обувь может пропитываться специальными антибактериальными и противогрибковыми средствами.
Ответы врача на распространенные вопросы
На вопросы отвечают опытные специалисты медицинского центра «ГарантКлиник».
Можно ли не удалять косточку, выступающую возле большого пальца?
На начальных этапах развития, когда вальгусная деформация не приносит пациентам существенного дискомфорта, многие считают возможным не обращаться к врачу. Такое несерьезное отношение к проблеме приводит к усилению деформации стоп, развитию сильнейшей боли, отсутствию возможности нормально двигаться, поражению тканей позвоночника и появлению других симптомов.
Чтобы этого не допустить, следует удалить болезненную шишку на ноге еще задолго до развития самой тяжелой стадии заболевания.
Существует ли риск повторной деформации стопы после лазерной коррекции?
Лазерное лечение вальгусной деформации стопы на сегодняшний день не только самое безопасное, но и самое эффективное. Специалисты гарантируют, что выбрав лазерную шлифовку кости, можно навсегда избавиться от ее деформации. Исключения могут возникать только когда пациент не соблюдает правил и рекомендаций реабилитационного периода.
Если при развитии деформации была повреждена двигательная активность пальцев ног, поможет ли лазерное лечение ее восстановить?
Восстановить утраченную двигательную активность пальцев ног возможно. Однако для этого необходимо носить только ортопедическую обувь, проводить регулярные занятия ЛФК и не пренебрегать физиотерапевтическими процедурами. Все это позволяет восстановить нормальный кровоток ступней, избавиться от отеков и застоя биологических жидкостей, что точно поможет вернуть активность.
В медицинском центре «ГарантКлиник» лазерное лечение вальгусной деформации стопы проводят только профессиональные высококвалифицированные хирурги, с применением новейшей медицинской техники. В результате такого подхода пациенту гарантировано полное и быстрое восстановление пораженных стоп.
Наросты на пальцах стоп — области, в которых происходит смещение плюсневой кости. В нормальном физиологическом положении плюсневые кости должны находиться параллельно друг другу, а когда они меняют угол наклона, появляются неэстетичные выпирания — шишки. Степень визуальной выраженности деформации и интенсивности симптомов зависит от того, насколько сильно отклонилась кость. По этому признаку выделяют 4 стадии патологии:
I — смещение не достигает 20 градусов, дискомфорт отсутствует;
II — смещение приближается к градусам, ноги ноют после долгой ходьбы;
III — отклонение составляет не более 50 градусов, при ходьбе часто возникает боль, трудно подобрать обувь;
IV — кость отклоняется более чем на 50 градусов, происходит деформация стопы и других пальцев, болевой синдром сохраняется даже в состоянии покоя.
В группу риска развития проблемы входят спортсмены, женщины, которые постоянно носят неудобную обувь, люди со стоячей работой. Чтобы не допустить постоянной боли и деформации стопы из-за шишек, важно своевременно обратиться ортопеду и пройти назначенный курс лечения.
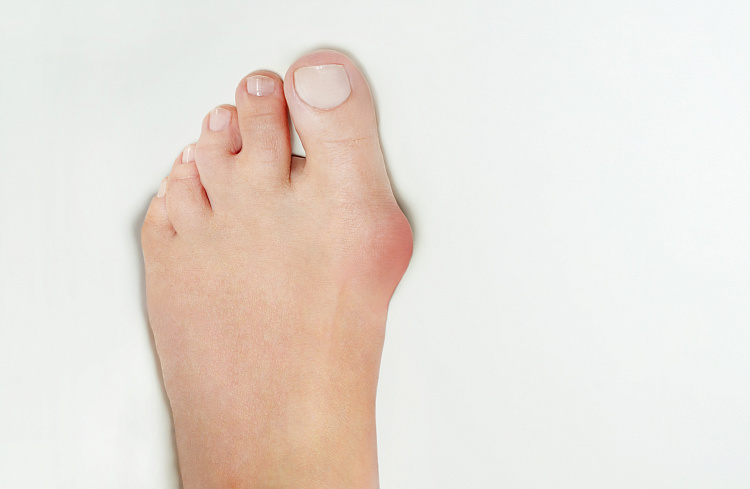
Причины появления шишек на пальцах ног
- Заболевания. В эту группу причин входит подагра, артроз, гигрома, деформация Тейлора и другие недуги. При них наросты могут быть воспалительными и невоспалительными.
- Стоячая работа. Проблема часто беспокоит продавцов, парикмахеров, бариста, учителей и представителей других профессий, которые находятся на ногах больше 8 часов в день и подвергают стопы чрезмерной нагрузке.
- Занятия спортом. В группу риска входят профессиональные спортсмены, которые занимаются футболом, бегом, велоспортом и другими видами спорта, где нагрузке подвергаются преимущественно ноги.
- Ношение неудобной обуви. Туфли с узкими носами, на высоком каблуке или с неудобной колодкой приводят к тому, что нагрузка на стопу возрастает и распределяется неравномерно. Если носить неудобную обувь регулярно, это может спровоцировать деформацию плюсневых костей, появление наростов и болевого синдрома.
- Гормональная перестройка. На прочность костных структур влияют гормоны. Когда в организме происходят гормональные колебания при беременности, климаксе или подростковой перестройке организма, это может привести к деформации костных структур ступни.
Статью проверил
Дата публикации: 24 Марта 2021 года
Дата проверки: 24 Марта 2021 года
Дата обновления: 27 Июня 2022 года
Содержание статьи
Типы наростов на пальцах стоп
В зависимости от локализации шишек и характера деформации структур ступни, выделяют следующие виды наростов:
При вальгусной деформации
При патологии происходит искривление плюсне-фалангового сустава первого пальца, при котором происходит постепенная деформация и отклонение других пальцев стопы. Патология хорошо заметна визуально даже на ранних стадиях. её можно выявить по характерной шишке на большом пальце, который отклоняется кнаружи.
При деформации Тейлора, гигроме и артрозе
Если косточка выпирает на мизинце, пациенту диагностируют деформацию Тейлора — заболевание, которое поражает фаланги пятого пальца и сопровождается варусной деформацией. Из-за заболевания сам палец отклоняется внутрь, а сустав — наружу.
Шишки на пальцах ног могут образоваться также из-за дегенеративных изменений сочленений. В таких случаях развиваются остеофиты, которые чаще всего локализуются на своде стопы. Проблему провоцируют бурситы и артриты.
При гигроме появляются неболезненные шишки, которые могут доставлять дискомфорт только из-за больших размеров. Они могут локализоваться на тыльной стороне ступни, а также под коленями и в области голеностопа.
При подагре, бурсите, полиартрите
Для бурсита характерно размещение шишек на ногах сверху пальцев и под ними. Если наросты локализуются на всех фалангах, кроме мизинца и большого пальца, пациенту диагностируют полиартрит мелких суставов. В различных участках ступни могут образоваться шишки невоспалительного характера — подагрические тофусы. Они появляются из-за отложений солей мочевой кислоты.
Методы диагностики
Чтобы обнаружить наросты на ногах, оценить их размеры и локализацию, врач проводит медицинский осмотр. Для определения причин появления шишек специалист проводит пациента на лабораторные анализы и аппаратную диагностику. В клинике ЦМРТ врачи ставят диагнозы при помощи следующих видов инструментальных исследований:
Зуд в ногах — болезненно-щекочущее раздражение кожи нижних конечностей, выражается в потребности почесать или растереть некоторый участок на ноге. Возникает по разным причинам, чаще вызывается раздражением нервных окончаний под действием химических веществ, бактерий, паразитов или может быть симптомом болезней кожи, реже самостоятельной патологией. Диагностику, лечение и профилактику причин зуда в ногах проводит врач-дерматолог.
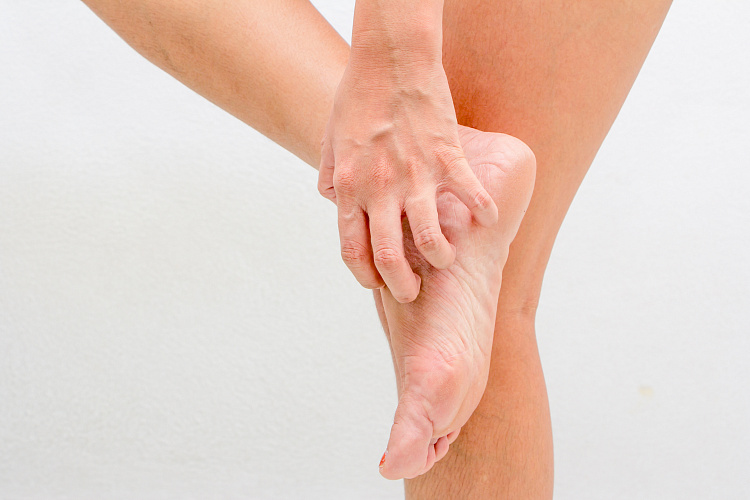
Причины зуда в ногах
Необходимо отличать физиологический кожный зуд от патологического. В первом случае это следствие ползания и укусов насекомых, попадания на кожу раздражающих веществ, контакта с некоторыми растениями, раздражения после бритья или трения, повреждения кожи колючками, нерегулярного проведения гигиенических процедур, пищевой аллергии, приема некоторых лекарственных препаратов.
Жалобы, что чешутся ноги, сопровождают заболевания кожи, общие патологии, особые состояния организма. Наиболее распространенными причинами зуда в ногах считаются:
- кожные и грибковые болезни. Проявления высыпаний, зуда характерно при мокнущем лишае, контактном дерматите, себореи, экземе, псориазе;
- системные процессы. Неприятное ощущения жжения, раздражения кожи нижних конечностей вызывают злокачественные опухоли, заболевания печени, почечная недостаточность, сахарный диабет, эндокринологические нарушения;
- неврологические и психические расстройства. Кроме зуда в ногах человека беспокоят ощущения покалывания, онемения нижних конечностей, иллюзия ползания мурашек;
- дерматиты. Сюда относят различные заболевания кожи воспалительного характера: атопический, контактный, аллергический, медикаментозный;
- снижение иммунитета.
К появлению кожного зуда в ногах предрасполагает повышенная сухость кожи, ношение синтетических вещей, употребление острой пищи, растяжение соединительнотканных волокон кожи при беременности, ожирении. Симптомы зуда в ногах могут быть следствием травм нижних конечностей, ожогов, обморожений, реакцией на изменение температурного режима. Сильно чешутся ноги в период заживления ран, повреждений кожи.
Неадекватный ответ иммунной системы на внедрение в организм различных частиц приводит к развитию аллергических реакций и аллергических заболеваний. Одним из них является аллергический артрит. В большинстве случаев такие болезни связаны с наследственными особенностями функционирования иммунной системы и воздействия на нее предрасполагающих факторов.
Что такое аллергический артрит
Аллергический артрит – это воспаление суставов, причиной которого является аллергия на внедрение в организм различных частиц. Особенно часто это заболевание развивается у детей. Небольшие сбои в процессе формирования иммунной системы приводят, как правило, к развитию острого воспалительного процесса, легко поддающегося лечению и заканчивающегося без каких-либо последствий.
Если же в основе заболевания лежит отягощенная наследственность, то иногда болезнь может переходить в хроническую форму с медленным разрушением суставов.
Самой распространенной клинической формой данного заболевания является инфекционно-аллергический артрит, который сегодня чаще называют реактивным артритом. По данным статистики в нашей стране среди ревматических заболеваний инфекционно-аллергический артрит у детей до 14 лет составляет более 50%.
Код аллергического артрита по Международной классификации болезней 10 пересмотра (МКБ-10) - М13.8.
К аллергическим заболеваниям можно также отнести ревматоидный артрит, в основе которого лежит аллергия на собственные ткани пациента. Код по МКБ серопозитивного ревматоидного артрита - М05.8; серонегативного – М06.0.
Причины аллергического артрита
Причиной аллергического артрита является повышенная чувствительность организма к различным факторам окружающей среды – аллергенам. Аллергенами могут быть различные частички, попадающие в организм – продуктов питания, частичек кожи или шерсти животных, чешуи рыб, лекарств, возбудителей инфекции и т.д. Болезнь может развиваться также в ответ на введение вакцины или сыворотки.
Внедрение аллергена в организм вызывает сенсибилизацию – повышенную чувствительность организма к определенному веществу - антигену. В ответ на внедрение данного вещества организм вырабатывает нейтрализующие его антитела. При повторном попадании в организм этого аллергена образуются комплексы антиген (аллерген) – антитело, откладывающиеся на стенках органов-мишеней и вызывающих воспалительный процесс. При аллергическом воспалении суставов таким органом – мишенью является внутренняя синовиальная оболочка, выстилающая его полость.
Аллергический артрит у детей в большинстве случаев имеет инфекционно-аллергическую природу. Начало его связано с перенесенной бактериальной или вирусной инфекцией. Чаще всего это стрептококковая, стафилококковая, кишечная или хламидийная инфекция. Заболевание протекает остро, носит доброкачественный характер и при правильном лечении артрита заканчивается полным выздоровлением.
В некоторых случаях, при наличии наследственной отягощенности (близких родственников, болеющих аллергическими заболеваниями) сначала развивается аллергия на инфекцию, а затем к ней присоединяется аллергия на собственные ткани пациента. При артрите это аллергия на внутрисуставные ткани. В результате развивается длительный рецидивирующий аутоиммунный воспалительный процесс, разрушающий пораженный сустав – ревматоидный артрит.
Кроме детей к развитию инфекционно-воспалительного артрита склонны лица, страдающие сахарным диабетом, онкологическими заболеваниями, СПИДом, половыми инфекциями, страдающие другими аллергическими болезнями и хроническими артритами различной этиологии.
Симптомы
В большинстве случаев аллергический артрит протекает остро. На при наличии постоянно воздействующих внутренних или внешних предрасполагающих факторов процесс может приобретать хронический характер.
Первые признаки
Начало заболевания острое или подострое, связанное с повторным внедрением аллергена в организм. Воспаление может развиваться сразу или через 1 – 2 недели после повторного контакта с аллергеном. Суставы отекают, воспаляются, появляются умеренные боли, усиливающиеся при движении. Характерно также асимметричное поражение суставов в совлечение мелких, средних и крупных (например, коленного) суставов. Иногда страдает общее состояние больного: появляется недомогание, слабость, повышается температура тела, появляются другие проявления аллергии в виде сыпи, отека Квинке. Встречается и стертое течение болезни с отсутствием ярко выраженных симптомов.
Явные симптомы
Различная степень воспаления с припухлостью, покраснением околосуставных тканей, болями в суставах продолжается несколько недель. Все это время могут сохраняться и общие симптомы: небольшое повышение температуры, снижение работоспособности, слабость, крапивница. Аллергический артрит протекает в течение 4 – 6 недель, затем наступает полное выздоровление. Инфекционно- аллергический артрит также в большинстве случаев имеет аналогичный исход.
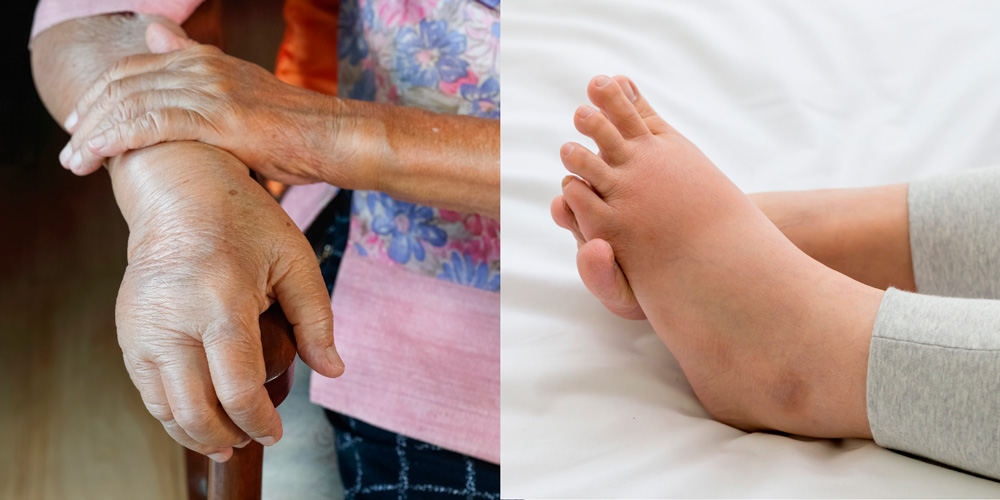
Отек при аллергическом артрите
Когда следует обращаться за медицинской помощью
К врачу терапевту или ревматологу следует обращаться, если появились следующие симптомы:
- болезненные ощущения в суставах, усиливающиеся после физической нагрузки;
- припухлость и покраснение в области одного или нескольких суставов;
- общее недомогание, слабость, небольшая лихорадка на фоне суставных нарушений и крапивницы.
Особое внимание должны обращать на такие симптомы лица, склонные к развитию аллергических реакций, страдающие другими аллергическими заболеваниями или хроническими артритами.
Симптомы аллергического артрита у детей
В детском возрасте причиной заболевания чаще всего является инфекция. Это могут быть недолеченные хронические ЛОР-инфекции, кишечные инфекции, а также хламидиоз.
Если причиной инфекционно-аллергического артрита является стрептококковая или стафилококковая инфекция, заболевание протекает остро или подостро, но почти всегда доброкачественно, заканчиваясь через 1 – 1,5 месяца полным выздоровлением. Основные симптомы: асимметричное поражение суставов как верхних (локтевых), так и нижних (тазобедренных, коленных) конечностей, их воспаление, отек, покраснение и боль в сочетании с общими нарушениями: небольшой лихорадкой, слабостью.
После кишечных инфекций, причиной которых были иерсинии, сальмонеллы, шигеллы и некоторые другие возбудители, болезнь также протекает сначала остро с асимметричным поражением суставов нижних конечностей. Часто при этом в процесс вовлекаются тазобедренные суставы. Процесс переходит в подострый и продолжается до 3 – 5 месяцев, после чего наступает полное выздоровление.
Затяжное течение воспаления суставов характерно при поражении хламидиями. Эта внутриклеточная инфекция с трудом выявляется и склонна к длительному рецидивированию, что поддерживает воспалительный процесс в суставах.
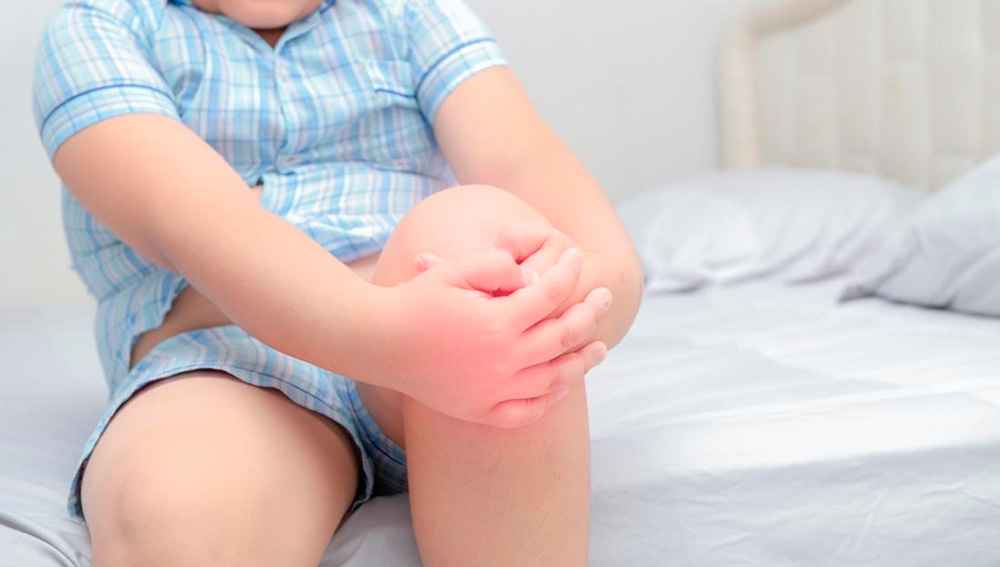
Отек при аллергическом артрите у детей
Чем опасно заболевание
Аллергический артрит опасен тем, что при дальнейшем соприкосновении с аллергеном могут возникать такие острые аллергические реакции, как отек Квинке и анафилактический шок. Иногда заболевание может принимать хроническое течение с постепенным разрушением суставов.
Стадии аллергического артрита
При типичном течении болезни выделяют три стадии:
- Ранняя – с острым течением, асимметричным поражением суставов, повышением температуры тела, недомоганием. У взрослых чаще поражаются голеностопный сустав и суставы стопы, что часто сопровождается поражением связочного аппарата, болями в стопе и пятке. У детей в большинстве случаев изначально поражается тазобедренный и коленный суставы, а также суставы пояснично-крестцового отдела позвоночника. Симптомы: боли в ягодице и крестце, легкая хромота, общее недомогание, слабость, лихорадка, крапивница.
- Развернутая – присоединяется воспаление других суставов, также асимметричное. Боли усиливаются, процесс принимает затяжной характер. У детей часто появляются высыпания на коже и увеличение лимфатических узлов. Температура слегка повышена или нормальная. Изменений на рентгене нет.
- Завершающая – заболевание заканчивается полным выздоровлением через 4 – 6 недель.
Возможные осложнения
При инфекционно-аллергическом воспалении суставов на фоне хламидиоза процесс может перейти в хронический. Заболевание протекает с рецидивами и ремиссиями, при этом возможно развитие деструктивных нарушений и постепенная утрата суставной функции.
У детей инфекционно-аллергический артрит может переходить в ювенильный ревматоидный артрит (ЮРА) при наличии наследственной предрасположенности.
Чтобы не допустить осложнений, очень важно вовремя обращаться к врачу: остановить прогрессирование болезни можно на любой стадии.
Классификация
Аллергический артрит развивается по разным причинам и проявляется в различных клинических формах. Самыми распространенными из них являются инфекционно-аллергический, токсико-аллергический, ревматоидный артриты. Большинство из них могут протекать в виде острых, подострых и хронических артритов.
Инфекционно-аллергический артрит
В настоящее время инфекционно-аллергический артрит чаще называют реактивным, так как в его основе лежит аллергическая реакция на определенную инфекцию. У детей аллергический артрит этой формы развивается в основном после перенесенных кишечных инфекций и инфекций верхних дыхательных путей. Болеют чаще женщины и дети, в том числе маленькие, протекает заболевание остро или подостро и в течение 4 – 6 недель и заканчивается полным выздоровлением.
Основные симптомы: поражение асимметричное, появляются боли в суставах, усиливающиеся при движении, припухлость и покраснение околосуставных тканей. У взрослых поражаются мелкие (стоп и кистей) и средние суставы, у детей – чаще крупные (тазобедренный, коленный) и средние (локтевой).
При хламидийной инфекции, с трудом поддающейся выявлению и лечению болезнь может иметь затяжное и даже хроническое течение с постепенным разрушением суставов. У взрослых причиной таких артритов являются половые инфекции, у детей – хламидийные пневмонии.
Токсико-аллергический артрит
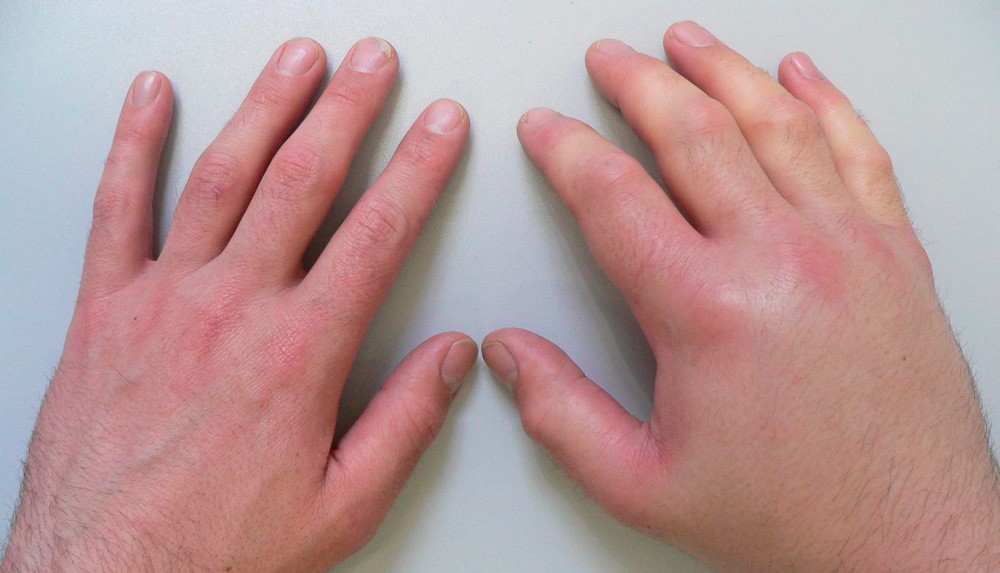
Токсико-аллергический артрит
Данная форма заболевания возникает при длительном повторном воздействии на организм токсинов, выделяемых инфекцией или образующихся в процессе длительного нарушения обмена веществ на фоне инфекции. Примерами такого поражения могут быть токсико-аллергические воспалительные процессы при туберкулезе (туберкулезный артрит Понсе), гонорее и сепсисе.
Туберкулезный артрит Понсе встречается достаточно редко и развивается при протекающем незаметно туберкулезе. В отличие от инфекционного туберкулезного артрита с поражением суставов туберкулезной палочкой токсико-аллергический процесс развивается при длительной интоксикации организма и воздействии на суставы токсинов. Воспалительный процесс в суставах (часто в колене и локте) иногда имеет доброкачественный характер и проходит на фоне лечения и развитии ремиссии туберкулеза. Но в некоторых случаях он имеет течение, сходное с ревматоидным артритом: поражаются мелкие суставы кистей с последующей их деструкцией, изменением формы и нарушением функции.
Гонорейный артрит также может быть чисто инфекционным и токсико-аллергическим. В последнем случае поражаются 2-3 крупных сустава (почти всегда колено), заболевание протекает остро и при правильно назначенном лечении заканчивается полным выздоровлением. При отсутствии лечения процесс может переходить в хронический с постепенной утратой функции суставов.
При генерализации воспалительного неспецифического инфекционного процесса (сепсисе) поражение суставов может иметь инфекционный (бактериально-метастатический) и токсико-аллергический характер. В последнем случае развивается острый полиартрит с мигрирующим (перемещающимся) поражением суставов, который после проведенного лечения заканчивается полным выздоровлением.
Читайте также:

