Если часто фурункулы и ячмени
Обновлено: 25.04.2024

Ячмень — распространенное воспалительное заболевание глазных век, вызванное закупоркой выходного канала железы из-за местной инфекции. Может сопровождаться болью. В медицине эту болезнь называют термином гордеолум. При отсутствии лечения ячмень на глазу может вызвать ряд осложнений — конъюнктивит, флегмону глазницы, тромбофлебит, сепсис.
Причины заболевания
Инфекционный процесс в области верхнего или нижнего века практически всегда протекает в острой форме. Причина — бактериальная инфекция. По статистике, на 90–95% случаев приходится инфицирование золотистым стафилококком. Патология может развиваться у пациентов в любом возрасте: ячмень на глазу у взрослых 30-50 лет распространен не намного меньше, чем у детей до 14 лет. В целом в течение жизни около 80% населения планеты хотя бы раз сталкивается с этой проблемой.
Стафилококки в норме присутствуют на коже, в волосистых частях головы. Однако их активность контролирует иммунитет. При его снижении инфекция начинает активно размножаться в наиболее ослабленных тканях. Бактерии поражают волосяные мешочки ресниц. Еще один объект инфекции — сальные железы Цейса, располагающиеся возле ресничных луковиц. Реакцией организма на бактериальную инвазию становится воспаление и нагноение.
12 факторов риска появления ячменя на веке
1. Ослабленный иммунитет, чаще всего из-за перенесенных вирусных заболеваний.
2. Нехватка витаминов.
3. Постоянное переохлаждение организма.
4. Эндокринные патологии.
5. Жирная кожа, вульгарные угри.
6. Хронические патологии органов ЖКТ.
7. Использование некачественной косметики.
8. Плохая гигиена области глаз.
9. Работа в антисанитарных условиях.
10. Дефицит витаминов А, В и С.
11. Демодекоз (заражение клещами — железницей угревой).
12. Блефарит (хронические воспаления краев век).
Виды и симптомы
Чаще всего ячмень поражает нижнее веко или верхнее. Случаи, когда воспаление затрагивает оба века, на практике случаются нечасто. Проявления болезни во многом зависят от локализации.
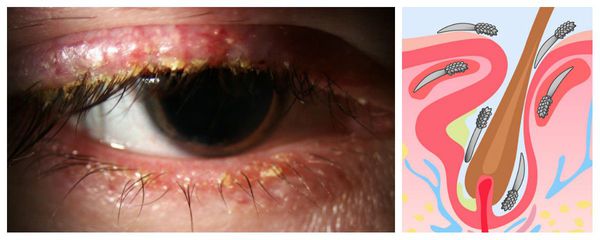
Наружный ячмень
Это острое гнойное воспаление волосяного фолликула ресницы или сальной железы Цейса. Пары сальных желез Цейса расположены непосредственно возле ресниц — у каждого волосяного фолликула. Железы выделяют в них свой секрет. При воспалении в них скапливается гной.
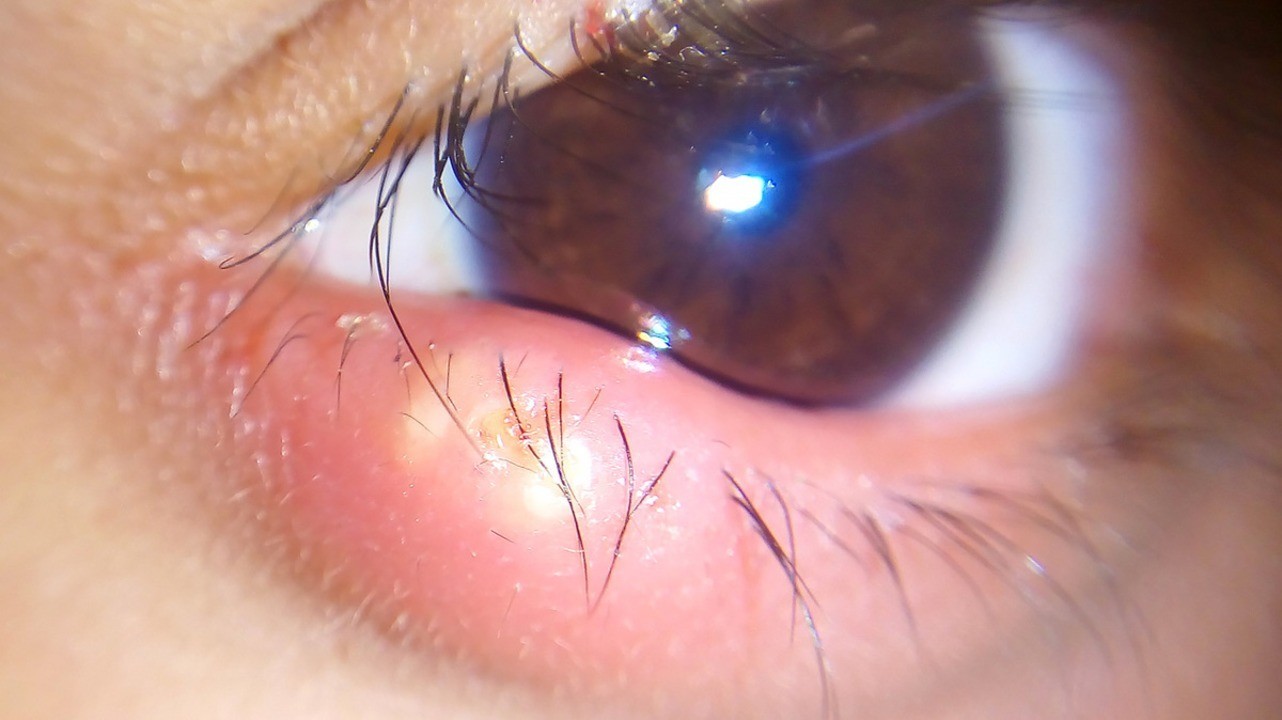
Наружный ячмень. Фото: Imrankabirhossain / Wikipedia (Creative Commons Attribution-Share Alike 4.0 International license)
Воспалительный процесс локализуется на линии роста ресниц:
- на веке быстро происходит нагноение;
- пациент отмечает ощущение тяжести и болезненность в веке;
- визуально хорошо заметно, что веко опухло, ячмень при этом имеет четкие границы;
- конъюнктива (тонкая ткань, покрывающая глаз) краснеет и воспаляется;
- спустя 2-3 дня на поверхности ячменя легко заметить гнойники, которые состоят из погибших клеток ресничной луковицы;
- затем образуются свищи, через которые выходит гной.
После выхода гноя симптомы могут постепенно сойти на нет. Однако у пациентов с ослабленным иммунитетом воспаление может затронуть соседние глазные ткани и распространиться на слезные железы, глазницу, затронуть важные сосуды. Поэтому важно в любом случае обратиться к врачу.
Внутренний ячмень
Острое инфекционное заболевание мейбомиевой железы или ее дольки. Воспаление проявляется на заднем крае века. Мейбомиевые железы — это видоизмененные сальные железы. Они выделяют секрет, который смазывает края век, предотвращая их пересыхание. Верхнее веко содержит 30-40 этих желез, нижнее — 20-30.
Воспалительный процесс проходит внутри века, поэтому внешне его проявления менее заметны, чем при наружном заболевании. Для внутреннего гордеолума характерны следующие симптомы:
- пациент жалуется на ощущение постороннего предмета в глазу;
- веко становится болезненным, при этом боль острого характера;
- кожа пораженного участка более плотная;
- ткани века опухают и приобретают вид характерного «холмика».
В тяжелых случаях пациенты жалуются на головную и мышечную боль, лихорадку. Возможно увеличение лимфатических узлов. Лучше обратиться к врачу и начать лечиться при первых же симптомах — как только веко начало припухать.
7 распространенных осложнений ячменя
- Халязион. При внутреннем ячмене воспаление может приобрести хронический характер — вокруг мейбомиевой железы может воспалиться хрящ.
- Конъюнктивит. Бактерии поражают слизистую оболочку глаза.
- Флегмона глазницы. Возникает при обильном выделении гноя или попытках самостоятельно выдавить его.
- Тромбофлебит. Воспаление сосудов, из-за которого краснеет слизистая глаза, снижается острота зрения, пациенты жалуются на головную боль.
- Тромбоз сплетения сосудов. Жидкость скапливается в глазнице, из-за чего происходит выпячивание глазного яблока, болезнь характеризуется значительным воспалением и ухудшением зрения.
- Дакриоаденит. Воспаление слезной железы, которое грозит значительным отеком тканей века и повышением температуры до 39-40°С.
- Сепсис. Общее заражение крови из-за распространения инфекции по всему организму.
Стадии развития
Болезнь практически всегда развивается стремительно и в острой форме. Чаще всего край века начинает зудеть, пациент усиленно трет его. Это приводит только к более активному распространению инфекции, которая вызывает гиперемию и припухлость. В покое ощущается давящая боль, которая при надавливании на воспаленный участок становится острой.
Выраженность отека может быть разной. Слабовыраженный ячмень у взрослого или ребенка может выглядеть как небольшой косметический дефект. В тяжелых клинических случаях больной не в состоянии открыть глаз.
Видео 1. Ячмень и чем его лечить. Источник: YouTube-канал «Наше Утро ОНТ»
В медицине выделяют 4 стадии развития гордеолума:
- инфильтрация — веко зудит, краснеет, появляется отек, симптомы усиливаются в течение 2-5 часов;
- нагноение — на 3-5 день визуально в пораженной области (чаще всего ближе к середине) можно заметить беловатую капсулу с гноем;
- прорыв гноя — обычно спустя 1-2 дня после появления капсулы объем гноя в ней возрастает и она прорывается самостоятельно, гной выходит в течение 2-3 дней (если этого не происходит, нужно обратиться к хирургу — он вскроет гнойник);
- заживление — на месте капсулы можно заметить язву, которая постепенно зарастает корочкой, под ней формирование здоровой кожи — важно не травмировать ее.
Диагностика
С проблемой можно обратиться к офтальмологу. Обычно врачу для постановки диагноза ячменя достаточно сбора анамнеза и осмотра на щелевой лампе. Важно выяснить причину инфицирования. Если она кроется в системных заболеваниях и вызывает частые рецидивы, понадобится консультация с профильными врачами (гастроэнтеролог, эндокринолог) и развернутая диагностика:
- лабораторные исследования для определения возбудителя;
- анализы на определение глюкозы в крови/моче;
- обследование на предмет заражения паразитами.
Чем лечить ячмень на глазу
У многих людей заболевание проходит в легкой форме и не требует обращения к врачу. Если же сильно выражены отек и гиперемия (покраснение), необходимо обязательно обратиться в клинику. Чем лечить гордеолум в каждом конкретном случае, должен решать специалист. При внутреннем ячмене может понадобиться хирургическое вмешательство. Сколько проходит заболевание, зависит от степени воспаления.
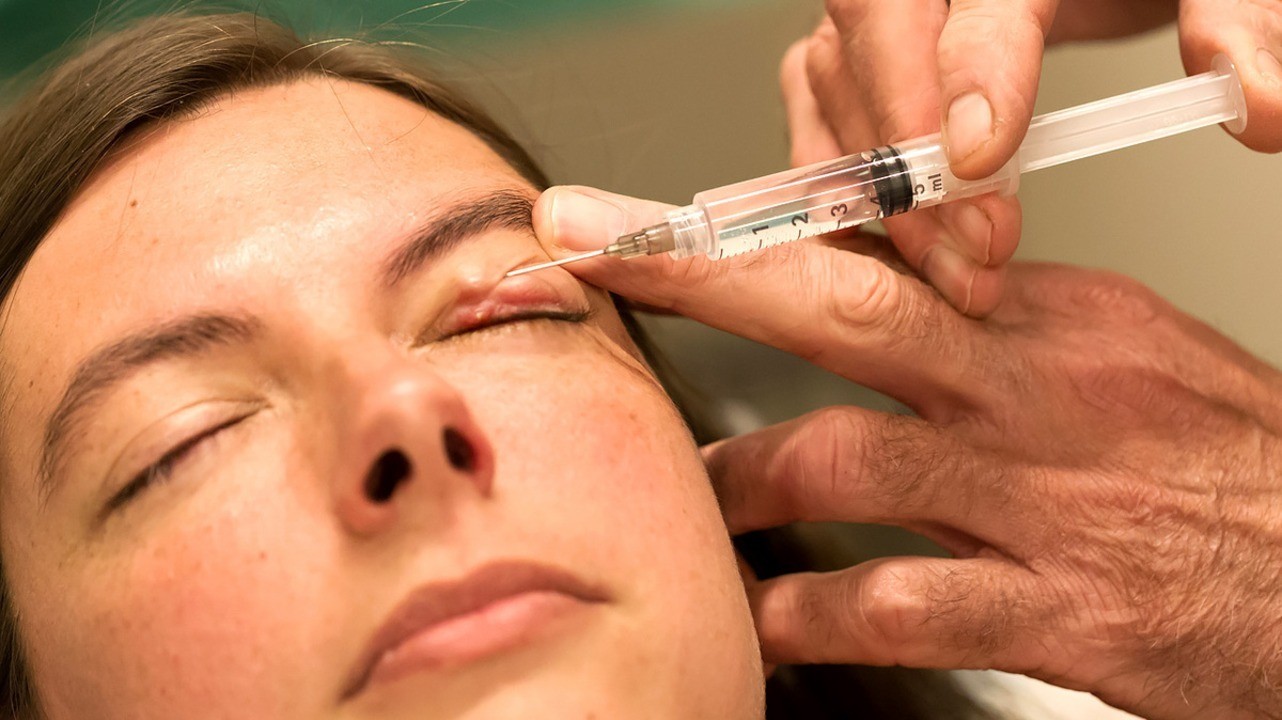
Лечение ячменя. Фото: michaklootwijk / Depositphotos
Консервативная терапия
В основном, лечение заключается в использовании антибактериальной терапии широкого спектра действия. Применяют препараты в форме капель. Они локально и целенаправленно воздействуют на пораженный участок. При наружном ячмене это важно для того чтобы снизить риск развития побочных эффектов в виде дисбаланса естественной микрофлоры конъюнктивальной полости. Антибактериальные мази обладают пролонгированным эффектом, так как длительное время сохраняются на коже и в конъюнктивальной полости.
Назначают антибиотики в форме мази — также действующие против большинства возбудителей, которые становятся причиной гордеолума. Перорально антибиотики применяют редко — только при риске генерализации инфекционного процесса.
У отдельных пациентов возможна аллергическая реакция, которая усиливает отек. Таким больным назначают антигистаминные средства.
Чем лечить ячмень
- Тетрациклиновая мазь. Традиционный препарат для лечения ячменя, оказывающий антибактериальное, антисептическое и противовоспалительное действие.
- Мази, основанные на сочетании хлорамфеникола с метилурацилом. Хорошо снимают отек, оказывают бактерицидное действие. Ткани века быстрее восстанавливаются.
- Эритромициновая мазь. Препарат на основе антибиотика, который хорошо справляется со стафилококком, грибками.
- Мазь Вишневского. Лекарство на растительной основе, которое эффективно снимает боль, отек.
- Мази на основе хлорамфеникола — антибиотика широкого спектра действия, который часто назначают при осложнениях ячменя.
- Гидрокортизон. Мазь с противовоспалительным, противоотечным, противозудным действием. Зачастую ее применяют в паре с одним из антибиотиков.
- Офлоксацин — антибиотик последнего поколения группы фторхинолонов, доказал высокую эффективность при лечении гордеолума.
Хирургическое лечение
Операция не относится к сложным. Проводит ее чаще всего офтальмолог. Врач вскрывает гнойную капсулу, следит за тем, чтобы гной полностью вышел. Затем промывает ранку, обрабатывает антисептиком. Дальнейшее лечение заключается в применении одного или нескольких препаратов, описанных выше. В сложных случаях понадобится 1-3 раза посетить врача для промывания и обработки, чтобы избежать рубцевания раны и сохранить эстетичный вид века.
Кандидат медицинских наук Екатерина Яцкевич рассказывает, какие факторы могут спровоцировать ячмень и каковы методы лечения.
Сколько проходит ячмень на веке
Как правило, прогноз благоприятный при условии своевременного обращения к врачу и выполнении всех рекомендаций, касающихся лечения. При слабо выраженных симптомах и сильном иммунитете болезнь проходит за 2-4 дня. При значительном отеке и воспалении лечение может занять 7-10 дней.
Почему нельзя выдавливать ячмень
«Выдавливать ячмень категорически нельзя! Веко находится очень близко к глазу. Если гной выдавится не наружу, а вовнутрь, стафилококк может попасть в кровь, разнестись по всему веку, попасть в глаз. В этом случае может произойти тромбоэмболия центральной артерии сетчатки и человек может ослепнуть», — врач-офтальмолог Дмитрий Дементьев.
В легких клинических случаях возможно самолечение в домашних условиях. Однако важно организовать его правильно и не допускать ошибок, которые могут привести к осложнениям.
5 основных ошибок при лечении ячменя
1. Тепловые компрессы вареным яйцом, мешочком с солью/песком только провоцируют развитие инфекции и способствуют прорыву гноя.
2. Ни в коем случае нельзя выдавливать гнойник — можно лишь травмировать ткани, а инфекция распространится с кровью по всему организму.
3. Нельзя прижигать воспаленный участок спиртом, зеленкой, йодом, так как можно случайно травмировать глаз и получить ожог кожи.
4. Нельзя пользоваться косметикой и носить контактные линзы до полного выздоровления.
5. Влажные компрессы (в том числе чайные) могут спровоцировать появление новых очагов воспаления.
Профилактика
- Следует устранить негативные факторы, повышающие риск возникновения гордеолума.
- Укреплять иммунитет, рационально питаться, больше бывать на свежем воздухе и вести активный образ жизни.
- Соблюдать правила гигиены, регулярно очищать кожу век, не касаться их грязными руками.
- Следовать правилам ухода и пользования контактными линзами.
- Женщинам — использовать качественную косметику.
Заключение
Ячмень на глазу — очень распространенное заболевание, возникающее и у детей, и у взрослых. Причиной может быть как несоблюдение гигиены, так и системные заболевания. В некоторых случаях ячмень может привести к серьезным осложнениям. Лучше не заниматься самолечением, а сразу же обратиться к врачу.

Фурункул (нар. – чирей) – это довольно распространенное среди населения гнойное заболевание кожи (пиодермия), которое может располагаться практически на любом участке тела. Несмотря на то, что в большинстве случаев это всего лишь небольшой нарыв, проходящий в течение 1-2 недель, он может доставить серьезный дискомфорт, а в некоторых случаях даже нести опасность для здоровья.
Что такое фурункул?
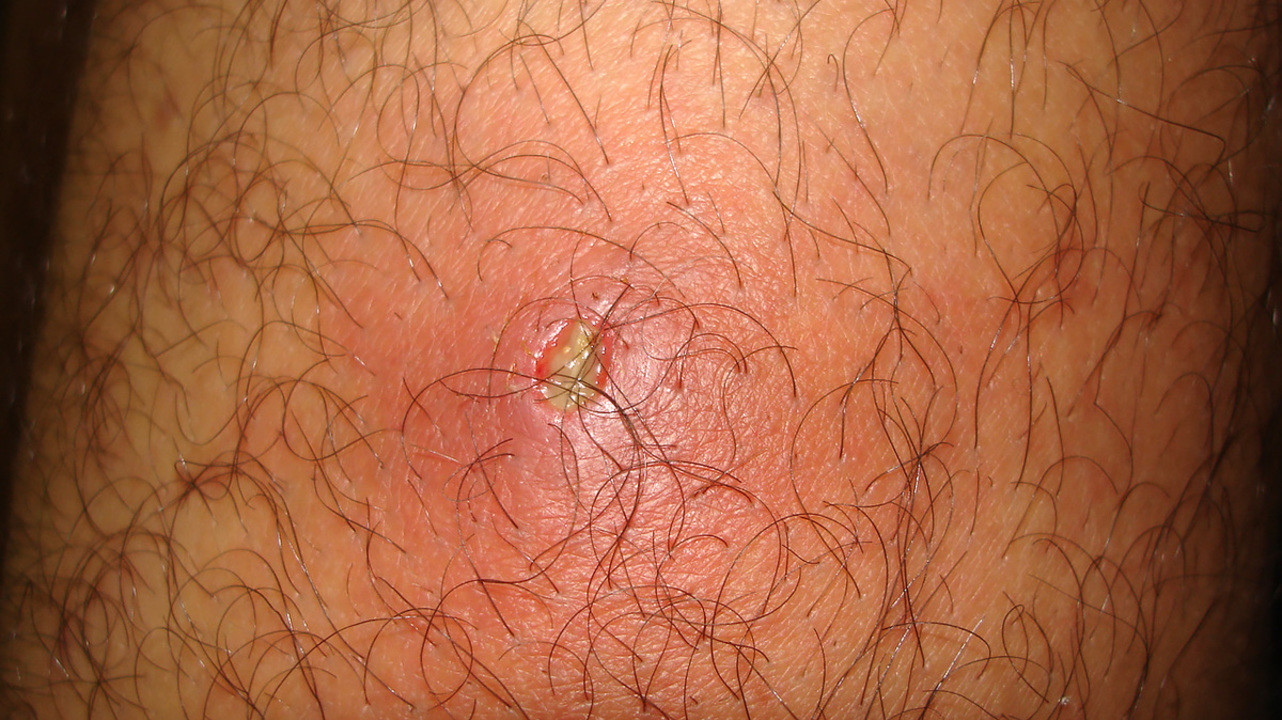
Фурункул развивается, когда воспаляется волосяной фолликул. Фото: Mahdouch at French Wikipedia (Creative Commons Attribution 1.0 Generic license)
Согласно данным исследований, кожные заболевания – одна из ведущих причин обращений за первичной медико-санитарной помощью.
Ярким примером заболевания этой группы является возникновение фурункулов, которые представляют собой гнойно-некротические воспаления волосяных фолликулов и прилегающих тканей, в том числе – сальных желез. Чаще всего они встречаются в подростковом и раннем взрослом возрасте1.
Локализация фурункулов
В большинстве случаев фурункулы возникают в зонах, подвергающихся загрязнению и/или механическому воздействию – на кистях рук, предплечьях, задней поверхности шеи, ягодицах, пояснице, бедрах. В редких случаях гнойники возникают в неожиданных местах – в слуховом канале, на наружной и внутренней поверхности носа, половых губах и т.д. Однако чирей никогда не формируется на участках кожи, лишенных волос – ладонях и ладонных поверхностях пальцев, подошвах.
В чем разница между фурункулом и карбункулом?
Карбункул – это гнойно-некротическое воспаление сразу нескольких волосяных фолликулов, сливающихся в один гнойный очаг (рис. 1). Часто он является осложнением фурункула. Встречается карбункул значительно реже, чем фурункул, а основную группу пациентов представляют лица среднего и пожилого возраста.
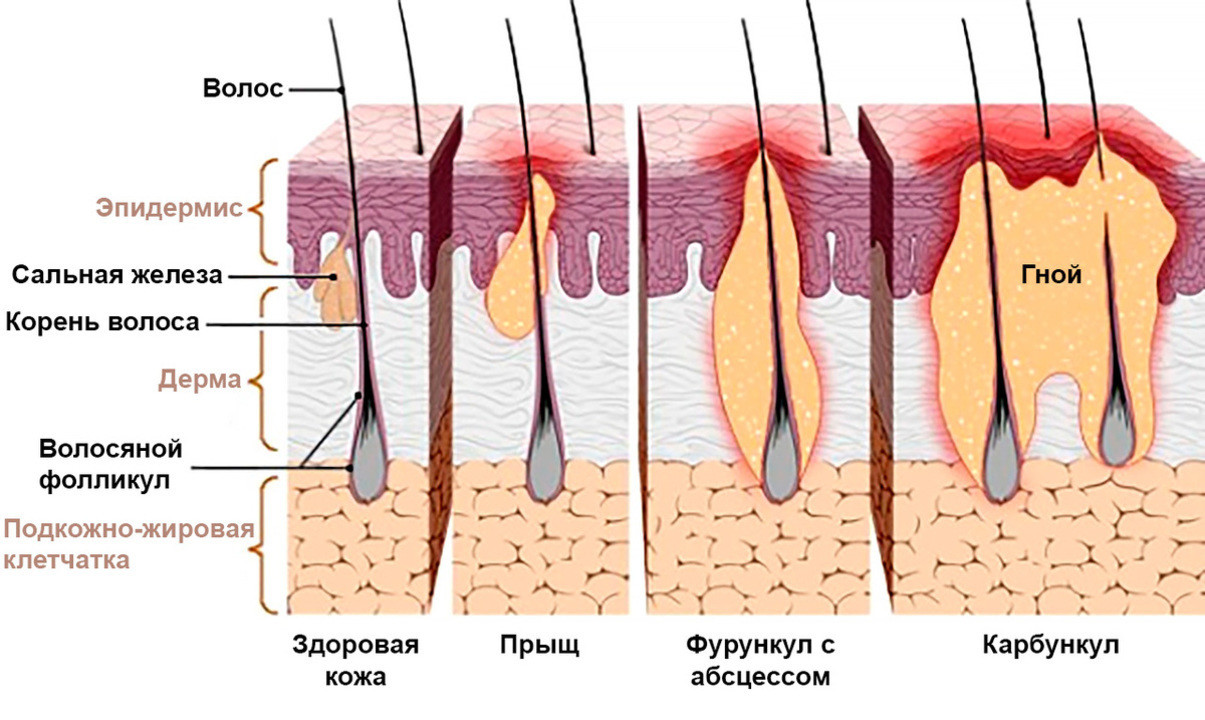
Рисунок 1. Чем фурункул отличается от карбункула. Источник: IQWiG / NCBI
Причины возникновения
Чирей развивается в результате инфицирования волосяного фолликула патогенными бактериями, зачастую – в сочетании со снижением местного и системного иммунитета. В подавляющем большинстве случаев причиной воспаления становится золотистый стафилококк Staphylococcus aureus, реже – Staphylococcus pyogenes albus.
Одним из важных пусковых факторов при этом является нарушение нормального состава микрофлоры кожи, за счет чего патогенные стафилококки получают возможность длительное время пребывать на ее поверхности. В первую очередь это связано с несоблюдением правил личной гигиены.
Факторы риска
Нарушению состава микрофлоры кожи способствует ухудшение работы иммунной системы, которое может быть обусловлено следующими патологиями и факторами:
- Инфекционные заболевания: СПИД, хронический туберкулез.
- Хронические соматические патологии: гепатиты, бронхиты, пиелонефриты.
- Эндокринные заболевания: сахарный диабет, эндокринное ожирение.
- Наличие злокачественных опухолей в организме и их лечение: лучевая или химиотерапия.
- Длительный прием глюкокортикостероидов.
- Неправильное, несбалансированное питание, приводящее к гипо- и авитаминозу.
К местным изменениям кожных покровов, которые способствуют появлению фурункулов, относятся:
- Гипергидроз – усиленное потоотделение.
- Частая травматизация кожи, царапины и порезы.
- Дерматологические патологии: экзема, акне, псориаз.
Стадии развития фурункула
При инфицировании волосяного фолликула сначала формируется пустула, содержащая нейтрофилы (белые кровяные тельца, отвечающие за иммунный ответ), патогенные стафилококки и фибрин. Далее бактерии опускаются по фолликулу, провоцируя воспаление, что приводит к образованию инфильтрата с последующим некрозом (отмиранием) окружающих тканей. При этом вокруг зоны поражения происходит расплавление тканей, за счет чего формируется гной, фурункул зреет. Гнойный экссудат скапливается под эпидермисом, вокруг устья фолликула. Далее, вместе с некротическим стержнем и погибшим волосом он прорывает и выходит наружу. Со временем на месте прорвавшегося фурункула образуется рубец.
На основе патогенеза и клинических особенностей принято выделять 3 последовательные стадии развития фурункула, которые занимают порядка 7-10 дней. К ним относятся:
- Стадия инфильтрации. Сопровождается инфильтрацией (просачиванием элементами крови и продуктами воспалительного процесса) тканей вокруг волосяного фолликула. Занимает 3-4 дня.
- Стадия нагноения и некроза. Начинается с образования характерного гнойно-некротического стержня. Также возникает интоксикационный синдром. На пике клинических проявлений происходит вскрытие покрышки гнойного стержня, а из образовавшегося отверстия выделяются гнойные массы. После этого симптомы идут на спад.
- Стадия восстановления. Начинается с образования грануляционной ткани в виде корки на месте вскрытия. Спустя 3-4 дня после этого возникает соединительнотканный рубец, изначально имеющий красно-синий окрас, но постепенно бледнеющий и приобретающий телесный цвет. Вся стадия занимает до 10 дней.
Опасен ли фурункул? Возможные осложнения
В большинстве случаев, при своевременном лечении, чирей не несет серьезной опасности. Но при попытках самостоятельно выдавить гнойно-некротический стержень, неадекватной местной терапии или присоединении вторичной инфекции могут развиваться опасные осложнения.
Локальные осложнения включают гнойные поражения кожи и подкожной клетчатки: фурункулез, карбункулы, абсцессы и флегмоны. Также возможно поражение прилегающих кровеносных сосудов и лимфатических узлов в виде флебитов, тромбофлебитов, лимфаденита.
Наибольшую опасность представляют фурункулы, располагающиеся в области носогубного треугольника и выше на лице, слухового прохода, поскольку при этом высок риск распространения гнойных масс и патогенных бактерий внутрь черепно-мозговой коробки посредством кровеносных сосудов. Это может привести к поражению мозговых оболочек (менингит, арахноидит) и непосредственно тканей головного мозга, (энцефалит, абсцессы головного мозга). В редких случаях чирей может стать причиной попадания гнойных масс и бактерий в системный кровоток с развитием сепсиса.
Важно! Особую опасность для пациента и окружающих представляет вскрывшийся фурункул, который не лечится должным образом. Прорвавшийся чирей может быть причиной заражения других фолликулов с формированием фурункулеза, а также входными воротами для вторичных инфекций. Кроме этого, выделяющиеся гнойные массы могут стать источником инфицирования для других людей, контактирующих с ним напрямую или опосредованно (через предметы быта).
Симптомы фурункула
В большинстве случаев чирей протекает с довольно характерными симптомами, которые варьируют в зависимости от стадии развития. В целом пациенты могут иметь следующие жалобы:
- Общая слабость, повышение температуры тела до 38°С, головная боль.
- Покалывание, зуд в области образования фурункула, которые спустя несколько дней сменяются резкой болью.
- Покраснение и уплотнение кожи в области воспаления, которое конусообразно выступает над кожей.
- Образование небольшой беловатой гнойной головки в центре уплотнения, которая спустя несколько дней вскрывается.
- Выделение желтоватого гнойного содержимого из отверстия, образовавшегося после вскрытия пустулы. При этом существенно облегчаются болевые ощущения и улучшается общее состояние человека.
- Проявления фурункулеза могут варьировать от локализации и сопровождаться нехарактерными особенностями. Например, при образовании гнойного очага в области верхней губы или век наблюдается выраженный отек, а при возникновении фурункула в зоне слухового канала на первый план выходят сильная головная боль с распространением в нижнюю челюсть, а также ухудшение слуха.
Когда обратиться к врачу?
Тревожными симптомами и изменениями, которые указывают на необходимость обращения к специалистам, являются:
- Одновременное появление более 1 фурункула.
- Появление фурункула на лице.
- Быстрое ухудшение самочувствия.
- Сильная боль в области фурункула, повышение температуры тела до 39°С и более.
- Отсутствие положительной динамики, несмотря на проводимое лечение.
- Сохранение воспалительного процесса более чем 2 недели.
- Постоянные рецидивы фурункулов.
Диагностика
Диагноз «фурункул», как правило, устанавливается на основе характерных клинических изменений. Однако с целью контроля общего состояния пациента, раннего выявления и профилактики осложнений, могут использоваться следующие лабораторные и инструментальные методы диагностики:
- Общие анализы крови и мочи (ОАК, ОАМ).
- Биохимический анализ крови с определением уровня глюкозы.
- Анализ крови на ВИЧ методом иммуноферментного анализа (ИФА).
- Определение маркеров вируса гепатитов В и С методом ИФА.
- Бактериальный посев образца гнойных масс для выявления возбудителя и его чувствительности к основным антибиотикам.
При рецидивирующих и множественных фурункулах дополнительно может выполняться флюорография или рентгенография органов грудной клетки, ультразвуковое исследование органов брюшной полости и почек и др.
Дифференциальная диагностика фурункула проводится с другими дерматологическими и инфекционным заболеваниями, которые могут сопровождаться схожими симптомами, в том числе:
- Гнойный гидраденит,
- Узловатая эритема,
- Сибирская язва,
- Туберкулез кожи,
- Актиномикоз.
Лечение фурункула
Фурункул, в подавляющем большинстве случаев, подлежит местному лечению, которое зависит от стадии его развития. Целью проводимой терапии является предупреждение осложнений, очищение гнойного очага и предотвращение образования грубых рубцов.
Медикаментозное лечение
На стадии инфильтрации могут использоваться ихтиоловые повязки, согревание сухим теплом и УВЧ-терапия. После вскрытия показаны повязки с гипертоническим раствором хлорида натрия, турунды с хлорамфениколом и метилурацилом.
С целью снижения температуры тела и подавления болевых ощущений могут использоваться нестероидные противовоспалительные средства (НПВС): ибупрофен, парацетамол. В зависимости от сопутствующих изменений используются витаминные комплексы, антигистаминные препараты, иммуномодуляторы и др. При подозрении на развитие осложнений также могут назначаться антибактериальные препараты.
Локальное лечение мазями
Важную роль в лечении играет местная терапия с использованием различных мазей. Учитывая большое количество представленных на рынке топических средств и стадийность заболевания перед выбором препарата лучше проконсультироваться с врачом, в особенности – если фурункул вскочил у ребенка.
На стадии инфильтрации рекомендовано использование антисептических мазей с так называемым вытягивающим эффектом: ихтиоловой, гепариновой, синтомициновой.
При самостоятельном вскрытии фурункула показана обработка образовавшегося дефекта кожи антибактериальным мылом, после чего необходимо применить антисептик. С целью профилактики локальных гнойных осложнений используют повязки со средствами, обладающими местным антибактериальным эффектом (левомеколь или тетрациклиновая мазь). При этом рекомендуется смена повязки 2–3 раза в день до заживления с промыванием раны теплой водой с мылом.
Хирургическое лечение
В некоторых случаях, при сильной боли или риске развития осложнений, принимается решение вскрытия чирья. Для этого над пустулой делается небольшой разрез, через который удаляются гнойно-некротические массы. После операции зону поражения обрабатывают антисептическими растворами, реже – назначают системные антибиотики.
Советы для лечения в домашних условиях
Небольшие, одиночные фурункулы могут лечиться в домашних условиях. Для ускорения процесса восстановления и предотвращения распространения инфекции в прилегающие ткани и кровеносные сосуды следует придерживаться следующих рекомендаций:
- Использовать теплые компрессы. Прибегание к теплым компрессам несколько раз в день примерно по 10 минут поможет фурункулу вскрыться и быстрее высвободить гнойно-некротические массы.
- Минимизировать механическое воздействие на фурункул. Не стоит пытаться выдавить или прокол фурункул самостоятельно. Это может привести к прорыву гнойно-некротического стержня в более глубокие ткани.
- Соблюдать правила гигиены. После обработки вскрытого фурункула и контакта с выделениями из него необходимо тщательно помыть руки. Также важно использовать одноразовые материалы для компрессов и повязок и стирать одежду и ткани, которые контактировали с содержимым фурункула.
Народное лечение
В качестве вспомогательной терапии могут применяться различные народные рецепты. Однако важно отметить, что при отсутствии положительной динамики и первых признаках ухудшения местных изменений или общего состояния необходимо немедленно обратиться за квалифицированной медицинской помощью.
Одними из наиболее популярных народных рецептов являются:
- Медовая лепешка. Для приготовления смешивается одна столовая ложка меда, такое же количество пшеничной муки. Далее она прикладывается к фурункулу до вскрытия пустулы. Считается, что она помогает гнойному очагу быстрее и лучше очиститься.
- Алоэ или каланхоэ. Свежесрезанный лист алоэ или каланхоэ прикладывается срезом к коже на несколько часов к области инфильтрации. Этот метод подходит для начальных стадий развития заболевания.
- Картофель. Очищенный, вымытый картофель нарезают пластинами и прикладывают к фурункулу. Менять такую повязку следует 3-4 раз в день.
Прогноз и профилактика
Как правило, выздоровление наступает спустя 1-2 недели с момента появления первых симптомов. В качестве остаточного явления иногда выступает небольшой соединительнотканный рубец, который постепенно приобретает телесный цвет и становиться малозаметным.
Предотвратить развитие фурункулов не всегда возможно, в особенности – при ослабленном иммунитете. Однако избежать развития заболевания могут помочь следующие рекомендации:
- Соблюдение правил личной гигиены, в том числе регулярное мытье рук с мылом или использование спиртосодержащих средств для рук. Это позволит снизить вероятность нарушения нормальной микрофлоры кожи и инфицирования патогенными бактериями.
- Правильная обработка повреждений кожи. Кожу вокруг порезов и ссадин нужно обрабатывать антисептиками, а непосредственно сами повреждения перевязывать чистыми стерильными сухими повязками, пока они не заживут.
- Индивидуальное использование средств личной гигиены. Нельзя делиться полотенцами, простынями, бритвами, одеждой, спортивным снаряжением и другими личными вещами. За счет этих предметов патогенные стафилококки получают возможность передаваться от человека к человеку.
- Правильное, сбалансированное питание.
- Полноценное лечение сопутствующих заболеваний и состояний, которые могут снижать защитные силы организма.
Заключение
Как правило, при должном внимании и уходе фурункул не требует стационарного лечения или проведения сложных терапевтических процедур. Однако при развитии тревожных симптомов следует как можно быстрее обратиться к специалисту, поскольку промедление с необходимым лечением может стать причиной серьезных осложнений.
Что такое ячмень? Причины возникновения, диагностику и методы лечения разберем в статье доктора Котельникова Сергея Валерьевича, офтальмолога со стажем в 14 лет.
Над статьей доктора Котельникова Сергея Валерьевича работали литературный редактор Вера Васина , научный редактор Сергей Цыганок и шеф-редактор Маргарита Тихонова

Определение болезни. Причины заболевания
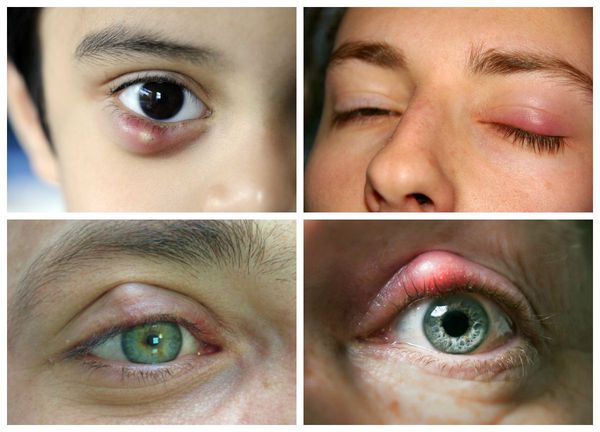
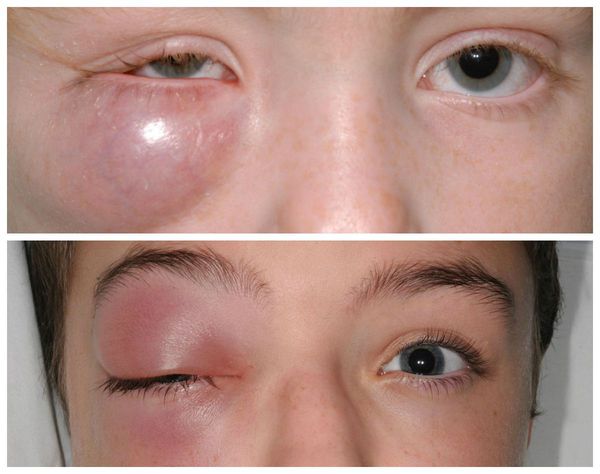
Ячмень (hordeolum, stye) — это красная болезненная шишка, которая образуется на веке или внутри него у края ресниц. Может выглядеть как прыщик.
В англоязычной литературе применяется термин «гордеолум» (hordeolum).

Почему появляется ячмень
Ячмень на глазу, или гордеолум, — это острое очаговое заболевание, которое, как правило, вызывает золотистый стафилококк (S. aureus). В основном бактерии поражают железы Цейса, в редких случаях — мейбомиевые железы.
Из-за близкого расположения и внешнего сходства ячмень часто путают с мейбомеитом и халязионом, хотя эти заболевания относятся к разным типам поражения. Халязион возникает из-за закупорки сальной железы, а ячмень — при инфицировании желёз. Но иногда халязион может перерасти в ячмень.
Факторы риска
Ячменю подвержены пациенты с хроническим блефаритом, дисфункцией мейбомиевых желёз и окулярной розацеа (прыщами вокруг глаз). Частая заболеваемость объясняется тем, что при этих заболеваниях кожа сильнее инфицируется патогенными микроорганизмами.
Кроме того, к факторам риска относятся предшествующие инфекционные заболевания, диабет, хронические воспалительные болезни век, пониженный иммунитет, гиповитаминоз и фурункулёз.
Распространённость
Ячмень — одно из самых частых заболеваний век. Гендерной предрасположенности к его развитию нет: и мужчины, и женщины болеют одинаково часто.
Ячмень чаще встречается у взрослых, чем у детей. Возможно, это связано с более высоким уровнем андрогенов и повышенной вязкостью кожного сала [11] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы ячменя
К симптомам болезни относятся:
- отёк и опущение века;
- боль, зуд, покраснение и обжигающее ощущение в глазах;
- корки по краям век;
- нечёткое зрение;
- выделение слизи из глаза;
- повышенная светочувствительность;
- чувство распирания внутри века;
- дискомфорт при моргании;
- ощущение инородного предмета в глазу.
Чаще всего ячмень проявляется острой болью, отёком век и покраснением кожи. Затем образуется подкожный узелок, который может выдаваться вперёд на поверхность кожи или на заднюю часть века.
В следующие несколько дней отёк усиливается, кожа сперва краснеет, а затем желтеет. Наконец, гной прорывается вблизи края века, после чего воспаление быстро проходит. Маленькая полость абсцесса вскоре затягивается, и пациент выздоравливает.
Хотя болезнь длится всего несколько дней, часто пациенты переносят её тяжело: опухшее и напряжённое веко сильно болит, вдобавок заболевание может развиваться повторно [3] .
При осложнённом течении иногда развивается пиогенная гранулёма — обширное поражение кожи века, которое давит на глаза, из-за чего у детей может ухудшиться зрение.
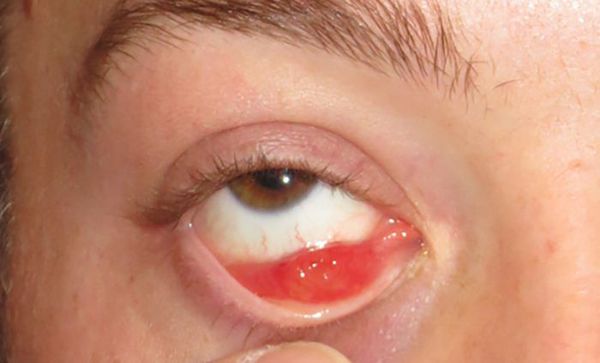
Патогенез ячменя
В основе патогенеза ячменя, как правило, лежит мейбомит, при котором секрет желёз застаивается, а их устья уплотняются. Из-за застоя секрета развивается инфекция — обычно золотистый стафилококк.
Чаще всего при ячмене нагнаиваются цейсовские железы, реже только одна из мейбомиевых желёз. В обоих случаях ячмень протекает схоже, но поскольку мейбомиевы железы больше цейсовских и окружены плотной тканью хряща, воспаление в них проявляется сильнее, а гной опорожняется позже.
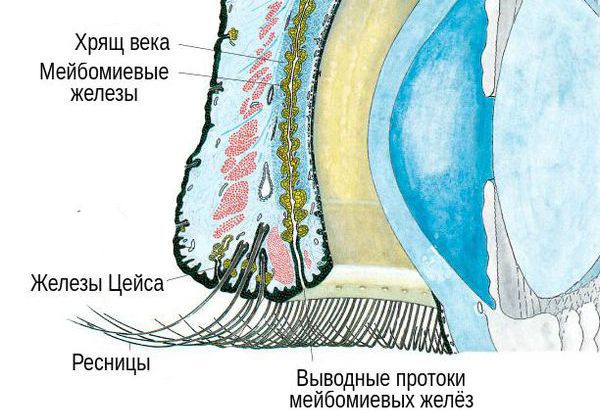
Пока гной находится внутри больной железы, он просвечивает через конъюнктиву вывернутого века желтоватым цветом. Позже он прорывает конъюнктиву или опорожняется через отверстие железы. При поражении мейбомиевой железы гной часто прорывается через кожу, при поражении цейсовской железы подобное происходит очень редко [3] [4] .
Ячмень схож с акне, потому что мейбомиевы железы — это видоизменённые сальные железы. Резкое воспаление и сильный отёк, отличающие ячмень от акне кожи, связаны с особенностями строения века. Гистологически гордеолум — это очаговые скопления полиморфно-ядерных лейкоцитов и некротических остатков (т. е. абсцесс) [2] [3] .
Классификация и стадии развития ячменя
Ячмень бывает внешним и внутренним. Внешний ячмень встречается чаще, образуется на внешней стороне верхнего или нижнего века. Развивается при нагноении цейсовской железы. Вначале возникает воспалительный отёк века, который в тяжёлых случаях распространяется на конъюнктиву склеры.
Внутренний ячмень встречается гораздо реже, чем внешний. Он представляет собой нагноение одной из мейбомиевых желёз, поэтому по-другому его называют мейбомеитом (hordeolum meibomianum) [5] . Образуется на внутренней стороне век.
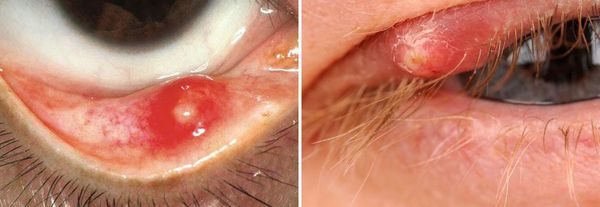
Осложнения ячменя
Осложнения при ячмене возникают крайне редко. Если болезнь не лечить, инфекция может распространиться на периорбитальные ткани. Кроме того, без ежедневной гигиены век ячмень может появиться снова.
При неправильном дренаже или самостоятельном вскрытии ячменя может нарушиться рост ресниц, деформироваться выемка века или появиться свищ век.
К другим возможным осложнениям ячменя относятся:
- Мейбомиевая киста (халязион) — киста небольших желёз, расположенных на веке. Устойчивый ячмень на внутренней стороне века может перерасти в халязион, особенно при закупорке железы. Этот тип кисты лечится легко и эффективно.
- Пресептальный или периорбитальный целлюлит — может развиться, если инфекция распространилась на ткани вокруг глаза. Слои кожи вокруг глаз воспаляются, из-за чего веки краснеют и опухают. Заболевание лечится антибиотиками.
- Орбитальный целлюлит — это потенциально опасное для зрения и жизни осложнение, но оно развивается крайне редко. При заболевании инфицируются мягкие ткани за глазничной перегородкой. Болезнь может возникнуть в любом возрасте, но чаще встречается у детей [6] .

Диагностика ячменя
При диагностике ячменя доктор опросит и осмотрит пациента, в некоторых случаях может потребоваться биопсия.
Сбор анамнеза
На приёме врач спросит, как давно появились симптомы (ячмень обычно развивается за несколько дней) и возникали ли они ранее.
Ячмень на остроту зрения не влияет, потому любые сопутствующие симптомы, например изменение остроты зрения, покраснение глаз, двоение, ограниченные или болезненные движения глаз, могут указывать на альтернативный диагноз.
Осмотр
При ячмене за несколько дней у края века развивается острый болезненный локализованный отёк (папула или фурункул). Глаз при этом может чрезмерно слезиться. Симптомы обычно односторонние, но могут возникать и на обоих глазах.
При осмотре для уточнения диагноза врач вывернет нижнее и верхнее веко.
Если ячмень внешний:
- припухлость располагается у края верхнего или нижнего века;
- отёк обычно локализуется вокруг фолликула ресницы;
- ячмень направлен кпереди через кожу;
- заметно небольшое жёлтое пятно, заполненное гноем;
- иногда на веке возникают несколько ячменей.
Если ячмень внутренний:
- болезненный отёк возникает во внутреннем веке (хотя может быть поражено всё веко);
- по сравнению с внешним ячменём шишка находится дальше от края века;
- при выворачивании века в области тарзальной пластинки возникает локальная припухлость.

Биопсия
Атипичные клинические признаки, такие как искажение края века, потеря ресниц, изъязвление или кровотечение, могут указывать на альтернативный диагноз, например на злокачественную опухоль века. В этих случаях проводится биопсия — иссечение кусочка ткани для микроскопического исследования [7] .
Дифференциальная диагностика
Ячмень следует отличать от следующих заболеваний:
- Мейбомиева киста (халязион) — это очаговое хроническое воспаление цейсовых или мейбомиевых желёз. Халязион формируется при застое содержимого желёз (кожного жира), из-за которого развивается воспаление неинфекционной природы. Халязион обычно более крупный и менее болезненный, чем ячмень [2][3] .
- Кисты Молля — это куполообразные папулы или узелки, заполненные прозрачной жидкостью. Возникают из-за закупорки апокриновых потовых желёз по краю века.
- Кисты Цейса — обычно наполнены жёлтыми маслянистыми выделениями. Заболевание развивается из-за закупорки сальных желёз по краю века.
- Кисты эпидермального включения — это твёрдые, возвышающиеся круглые очаги с центральной порой, заполненные кератином. Развиваются при нарушенной проходимости воронки волосяного фолликула, растут медленно. — проявляется отёчностью, жжением и покраснения век и кожи вокруг них. Заболевание можно заподозрить, если симптомы появились после применения ароматизаторов, косметики, средств по уходу за волосами или использования контактных линз.
- Атопическаяэкзема — сопровождается покраснением, шелушением и сильным зудом кожи век. — это острое или хроническое воспаление края века. Признаки хронического воспаления окружающей кожи, например утолщение с усилением рисунка, сухость, шелушение и трещины, могут свидетельствовать как о блефарите, так и о экземе. — это инфекция слёзного мешка, вызванная закупоркой носослёзного протока. При острой инфекции возникает боль, отёк и покраснение в срединной области глазного яблока. Покраснение также может распространяться на нос и щёку. При хронической инфекции отёк или покраснение могут отсутствовать. Массаж кожи над слёзным мешком вызывает выделение гноя из небольших отверстий в области внутреннего угла глаза. — высыпания на коже века характерного розового цвета. с поражением глаз — это инфекция глаза, вызванная вирусом ветряной оспы. К симптомам болезни относятся покалывание в области лба, волдыри на лбу и носу, боль и покраснение глаз, повышенная светочувствительность и отёк века.
- Периорбитальный и орбитальный целлюлит — протекает с сильнейшим отёком века и выпиранием глазного яблока.
- Злокачественные опухоли век — проявляются атипичными клиническими признаками (прогрессирующее поражение кожи, деформация или разрушение края века, потеря ресниц, пигментация, изъязвление, образование корок или кровотечение) или рецидивами ячменя в том же месте. Причиной болезненных симптомов может быть базальноклеточная карцинома (наиболее часто), меланома, сальная или плоскоклеточная карцинома [6][10] .
Лечение ячменя
Лечение ячменя может быть консервативным и оперативным.
Консервативное лечение ячменя
Ускорить отток гноя из очага поражения помогут тёплые компрессы, которые прикладывают к веку несколько раз в день. Применять компрессы можно только по назначению офтальмолога, потому что в некоторых случаях прогревание может ухудшить состояние.
Народные методы лечения ячменя мало эффективны. Не следует пытаться самостоятельно выжать или осушить ячмень: инфекция может распространиться на глубжележащие ткани. Если покраснение и отёк выходят за пределы века на щеку или другие части лица и поднимается температура, нужно немедленно обратиться к офтальмологу. Регулярное наблюдение у доктора также поможет вовремя заметить ухудшение состояния или побочное действие лекарств.
Врач может назначить мази с антибиотиками или капли со стероидами. В некоторых случаях рекомендуется инъекция Триамцинолона (Кеналога), но приём этого препарата сопряжён с небольшими рисками отложения стероида на коже, некроза, атрофии подкожно-жировой клетчатки, потери зрения, неполного разрешения ячменя и необходимости операции. К другим побочным реакциям относятся гипо- или гиперпигментация, особенно у пациентов с тёмным оттенком кожи.
Оперативное лечение ячменя
Если после приёма лекарств воспаление не проходит, потребуется хирургический разрез и дренирование. Операция проводится под местным обезболиванием: анестетик вводится в поражённое веко через кожу, либо конъюнктивальную поверхность, либо через обе области.
Во время операции веки вывернуты. Чтобы удержать веко на месте по центру ячменя, используется халазионный зажим.

Дренирование выполняется с помощью колотого разреза специальным лезвием над областью поражения. При наружных разрезах могут образоваться рубцы, поэтому делать надрезы или проколы на внешней стороне века менее желательно. Их проводят, если ячмень направлен на поверхность кожи. В этом случае разрез делают непосредственно над участком истончения кожи.
Внутренние разрезы можно делать вертикально по длине мейбомиевой железы. Такой разрез самоуплотняется, поэтому при заживлении роговица раздражается меньше. Содержимое из очага поражения удаляют небольшой кюреткой. Чтобы обеспечить выход остатков гноя, разрез оставляют открытым с чистыми краями и дренируют, например кусочком латекса, — это позволяет избежать заращения раны до полного опорожнения. Затем веки на несколько часов закрывают мазью [7] .
Прогноз. Профилактика
При неосложнённом течении и правильном своевременном лечении прогноз, как правило, благоприятный: пациент полностью выздоравливает, шрамов и других последствий не остаётся.
Что такое халязион? Причины возникновения, диагностику и методы лечения разберем в статье доктора Нежибовской Юлии Валерьевны, офтальмолога со стажем в 8 лет.
Над статьей доктора Нежибовской Юлии Валерьевны работали литературный редактор Маргарита Тихонова , научный редактор Сергей Цыганок и шеф-редактор Лада Родчанина

Определение болезни. Причины заболевания
Халязион — это хроническое воспаление хряща века [3] . Сопровождается появлением на краю века небольшого образования в форме горошины, иногда наблюдается покраснение или отёк. Часто халязион ошибочно принимают за ячмень. Он не опасен для жизни и обычно не приводит к тяжёлым последствиям.
Краткое содержание статьи — в видео:
Халязион или ячмень?
Мало кого миновала такая неприятность, как ячмень или халязион на веке. Все, кто сталкивались с этими заболеваниями, знают, что при своих незначительных размерах они могут доставить массу неудобств.
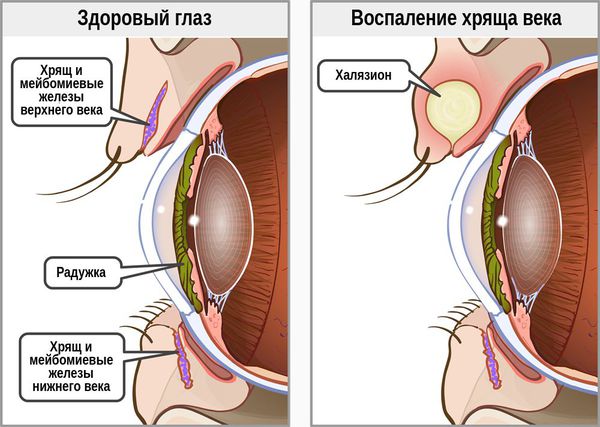
Чтобы понять, чем же халязион отличается от ячменя, необходимо обратиться к анатомии.
В структуре век имеется хрящ, более выраженный у верхнего века. В толще хряща находятся продолговатые мейбомиевые железы, которые вырабатывают гидрофобный (жирный) компонент слёзной плёнки. Их протоки открываются в межкраевое пространство: если отодвинуть нижнее веко, то вдоль края будут видны маленькие отверстия этих протоков.
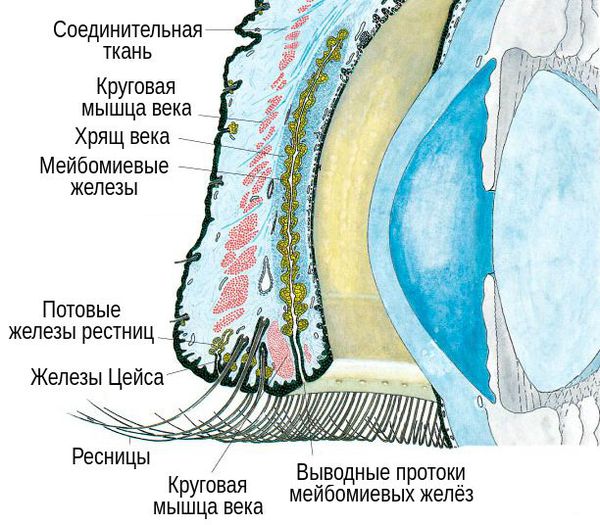
При хроническом воспалении желёз ( мейбомите ) их выводные протоки закупориваются. В результате содержимое собирается в толще века, образуя уплотнение — халязион (градину) [2] .
Ячмень же представляет собой острое гнойное воспаление, которое может локализоваться в железе Цейса, волосяном мешочке ресниц (наружный ячмень) либо дольках мейбомиевой железы (внутренний ячмень). Последний вид ячменя отличается по клинике только тем, что процесс сосредоточен не с наружной, а с внутренней стороны века [4] .
В целом халязион обычно более крупный и менее болезненный, чем ячмень. Но одно всегда может привести к другому: ячмень в конечном итоге может стать причиной хронического безболезненного халязиона, в то время как халязион — нагноиться и перерасти в острое гнойное воспаление.
Почему возникает халязион
Однозначного ответа на этот вопрос нет. По некоторым исследованиям, нарушение пассажа секрета мейбомиевых желёз может быть связано с сахарным диабетом, язвой желудка или двенадцатиперстной кишки, аллергическими заболеваниями, розацеа, себорейным дерматитом или гиперхолестеринемией (повышением концентрации холестерина в крови) [17] [18] [19] [20] [21] [22] . При этом утверждать, что именно эти заболевания способствуют возникновению халязиона, нельзя: они могут сопровождать воспаление хряща века, протекая параллельно.
Также халязион ассоциируется с угревой сыпью и хроническими блефаритами — группой заболеваний, сопровождающихся воспалением краёв век. Из паразитарных и инфекционных заболеваний можно отметить лейшманиоз, туберкулёз и частые вирусные инфекции [3] [5] [7] .
Как побочный эффект халязион может возникнуть у пациентов, получающих препарат Бортезомиб (Велкейд®) для лечения онкологических заболеваний [6] .
У детей развитие халязиона иногда связано с врождёнными иммунодефицитами (например, гиперглобулинемией E), а также вирусными конъюнктивитами и недостаточной гигиеной век [1] .
Некоторые врачи придерживаются гипотезы, что халязион вызывают кожные клещи демодекс. В небольшом количестве они присутствуют на коже всех людей, а их активное размножение и возникновение демодекоза действительно сопутствуют развитию халязиона [13] [23] . Но однозначно утверждать, что именно демодекс вызывает халязион нельзя, т. к. отсутствуют убедительные клинические данные [5] . Скорее всего, эти процессы возникают из-за одних и тех же не до конца установленных факторов и протекают параллельно.
Клиническая картина демодекоза часто наблюдается у пожилых пациентов, а также у людей с ослабленным иммунитетом, изменением преломляющей силы глаза (дальнозоркостью или астигматизмом), нарушениями обмена веществ, розацеа и себореей. Заболевание также может возникнуть у детей с хроническими заболеваниями лёгких и пищеварительного тракта, однако их роль ещё не доказана [5] [10] .
Часто ли болеют халязионом
Точных эпидемиологических данных по заболеваемости нет, но известно, что ячмени и халязионы — весьма распространённые болезни. У взрослых они встречаются чаще, чем у детей — это связывают с действием андрогенов на себум (кожное сало). Однако стоит отметить, что воспалительные заболевания глаз у детей занимают одно из ведущих мест в структуре офтальмологических проблем детского возраста. По данным профессора Ю. Ф. Майчука, на них приходится более 40 % случаев амбулаторного приёма окулиста и до 50 % случаев оформления в стационар [12] .
Среди взрослого населения заболеванию более подвержены люди 30-50 лет, причём в равной степени как мужчины, так и женщины [2] [15] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы халязиона
Самой распространённой жалобой при халязионе является локальное подкожное образование, чаще в области верхнего века. Зачастую оно видно невооружённым глазом. По величине может быть небольшим, как горошина, или достигать весьма значительных размеров.
Халязион склонен к спонтанному вскрытию и рассасыванию в течение 2-8 недель, хотя в некоторых случаях он может беспокоить пациента и дольше [16] . При медленном развитии воспаления халязион безболезненный, спаян с нижележащим слоем, но может слегка перекатываться под пальцами, кожа над ним чаще не воспалена, может быть приподнята или деформирована [4] . В случае острого развития болезни появляется краснота кожи, отёк и боли в месте уплотнения.
Наличие лихорадки и ухудшение общего состояния не характерны для халязиона. Изменений со стороны внутренних структур глаза нет, зрительные функции, как правило, не страдают, но иногда, в результате поражения роговицы, может наблюдаться астигматизм [16] .
Патогенез халязиона
Халязион образуется в результате обструкции (закупорки) мейбомиейвой железы. Он представляет собой массу грануляционной ткани с хроническим воспалением (с лимфоцитами и макрофагами, насыщенными липидами). В отличие от халязиона, ячмень, прежде всего, является острым воспалением, которое связано с некрозом и образованием гноя.
Из-за особенностей строения халязион иначе называют гранулёмой. На его гистологических срезах обнаруживается глубокое кожное или подкожное гнойное липогранулематозное образование, окружённое псевдокапсулой. Оно содержит нейтрофилы, плазматические клетки, лимфоциты, гистиоциты и гигантские клетки, которые указывают на наличие воспаления [1] .
Описать все механизмы развития халязиона непросто из-за многообразия причин его появления. Как правило, они связаны с нарушением микроциркуляции и развитием воспаления. Например, при сахарном диабете повышается уровень глюкозы в крови. Это состояние приводит к изменению микроциркуляции и проблемам с питанием в тканях. В итоге процесс заживления замедляется, присоединяются вторичные инфекции.
Классификация и стадии развития халязиона
В зависимости от глубины поражения халязион может быть поверхностным (воспаление в мейбомиевой железе) и глубоким (воспаление в самом хряще века). Клинически они никак не различаются.
- большой одиночный халязион;
- халязион, не поддающийся консервативному (медикаментозному) лечению;
- множественные халязионы [2] .
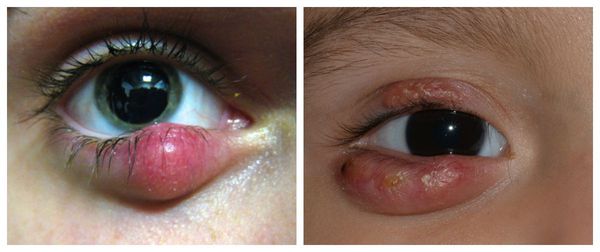
В отдельную категорию стоит отнести абсцедирующий халязион — пиогенную гранулёму. Это острый процесс, сопровождающийся нагноением (абсцедированием). Он развивается из-за постоянного воспаления и присоединения инфекции. При этом халязион увеличивается, кожа в его области краснеет и отекает, а прикосновение к нему вызывает острую боль.
Осложнения халязиона
Большой халязион (размером с крупную фасоль или занимающий половину века), особенно расположенный в центре верхнего века, может вызывать нарушения зрения. Например, механическое воздействие на роговицу, которое пациент ощущает как катающийся шарик, приводит к постоянному давлению и изменению её формы. В результате этого развивается астигматизм: снижается зрение, предметы раздваиваются или кажутся искривлёнными, человек начинает путать схожие по написанию буквы [5] .
Также встречаются, хотя и достаточно редко, тяжёлые осложнения халязиона (например, пресептальный целлюлит — воспаление подкожно-жировой клетчатки орбиты). Такие осложнения в основном наблюдаются у пациентов, склонных к атопическим, нестандартным реакциям организма [5] . Появляется сильная боль и слезотечение , повышается температура тела, заметно снижается зрение. Кожа вокруг глаза становится красной, отёк усиливается. Зачастую многие пациенты не могут самостоятельно открыть глаз. В этих случаях необходима медицинская помощь в условиях стационара [8] .
Диагностика халязиона
Стандартный офтальмологический осмотр достаточно информативен, поэтому дополнительные методы диагностики, как правило, не требуются. У пациента обязательно уточняются следующие сведения:
- есть ли проблемы со зрением;
- возникали ли эпизоды острых вирусных инфекций;
- каков иммунный статус;
- есть ли хронические заболевания, кожные острые инфекции, туберкулёз или онкология;
- были ли травмы или хирургические вмешательства;
- подвергался ли пациент воздействию лекарств, токсинов или аллергенов.
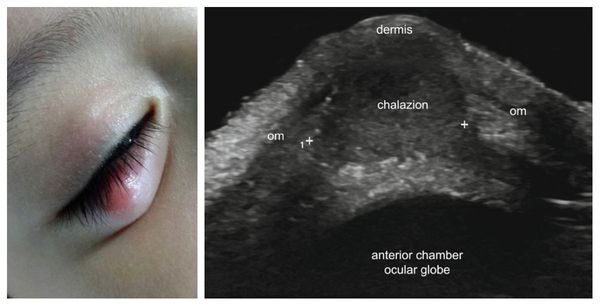
Возможно проведение ультразвукового исследования (УЗИ) халязиона для качественной оценки воспалительного процесса. Этот метод позволяет уточнить его локализацию, размеры, структуру и взаимосвязь с окружающими тканями. Однако в клинической практике УЗИ халязиона не нашло широкого применения [9] .
Так как развитие халязиона не связано с бактериями, необходимости в выполнении бактериологического посева нет. Он может потребоваться только при подозрении на присоединение инфекции. Гистологическое исследование целесообразно проводить только онкобольным при подозрении на метастазирование опухоли, во всех остальных случаях это обследование можно считать избыточным [10] .
Дифференциальная диагностика с внутренним ячменём проводится на основании осмотра. Однако в течение первых двух дней эти заболевания могут никак не отличаться. Заподозрить ячмень можно при повышении температуры тела, появлении озноба и сильного воспаления в области века [16] .
У пожилых людей под "бесконечный" (хронический) халязион может маскироваться группа онкологических заболеваний: плоскоклеточный рак, себорейная либо микроцистная карцинома. У пациентов с ослабленным иммунитетом, проходящих курс химиотерапии, иногда нарушается работа мейбомиевых желёз (изменяется их секрет). Это приводит к развитию мейбомита и блефарита, которые способствуют появлению халязиона. Однако при этом нельзя исключить вероятность метастазирования в веко [11] . Поэтому постановка диагноза "халязион" у людей со злокачественными опухолями требует повышенного внимания.
Лечение халязиона
Заболевания век лечатся чаще всего амбулаторно. Лечение довольно длительное (может занимать до нескольких месяцев) и требует от пациента терпения и тщательного выполнения процедур.
У взрослых небольшие халязионы рассасываются около двух недель с использованием местных комбинированных препаратов (с антибактериальным и противовоспалительным компонентом). Одновременно с этим назначают тёплые компрессы и гигиенический массаж век. Однако такое консервативное лечение помогает в 50 % случаев заболевания [2] [5] .
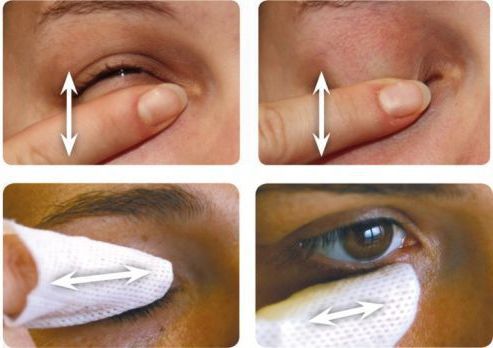
Общая (системная) антибактериальная терапия показана в случае первичной либо вторичной инфекции или при развитии выраженного гнойного воспаления. Также системная антибиотикотерапия показана при сочетании халязиона с блефаритом, розацеа или акне [5] .
Существуют предположения, что для снижения риска рецидивов лечение хронического блефарита и халязиона следует проводить совместно с гастроэнтерологом, под контролем уровня глюкозы в крови [7] . Исходя из этого врачи рекомендуют исключить сахар, если пациент злоупотребляет им, а также исключить острое, жирное и жареное тем, у кого проблемы с работой желудочно-кишечного тракта. Однако данная практика не имеет под собой убедительной доказательной базы.
Если помимо халязиона у пациента диагностирован демодекоз, лечение может быть направлено на устранение его причины. При низком количестве особей кожного клеща этиотропную терапию не проводят [10] [13] .
Если положительная динамика при консервативном лечении не наблюдается, взрослым пациентам назначают интралезиональную стероидную инъекцию — укол противовоспалительного препарата в халязион под местной анестезией. Стероид уменьшает воспаление в хряще и размер образования, иногда халязион полностью исчезает. Инъекция может использоваться отдельно или в сочетании с местными комбинированными каплями либо мазями.
Считается, что интралезиональные стероидные инъекции столь же эффективны, как и оперативное лечение халязиона. Однако введение стероидов часто (в 2% случаев) приводит к серьёзным осложнениям: потере зрения, атрофии подкожно-жировой клетчатки и депигментации кожи [26] [27] .
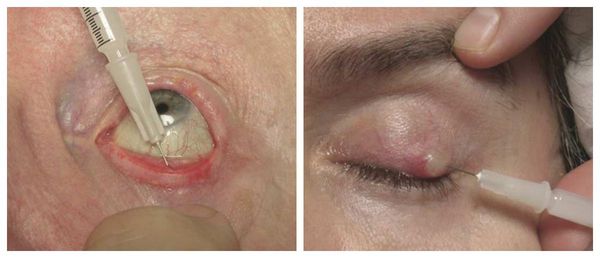
Активно применяется хирургическое лечение. Оно проводится при неуспешной консервативной терапии. Операция несложная, выполняется амбулаторно, под местной анестезией. Разрез может быть сделан как со стороны кожи, так и со стороны слизистой. На веко накладывается специальный окончатый зажим, полость вскрывается, вычищается, после чего накладывается асептическая повязка, и пациента отпускают домой. Ему назначается местное лечение в виде антибактериальных капель или мази. Швы накладывают крайне редко.
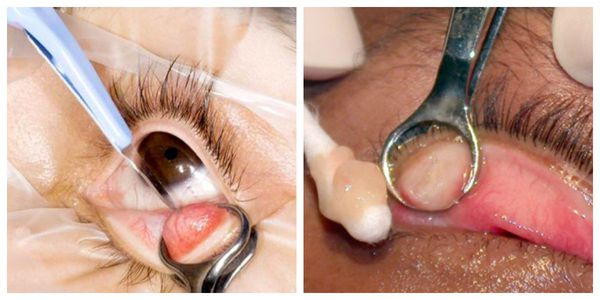
После операции на веке может возн икнуть синяк. Он возникает при наложении зажима, чаще является косметическим дефектом и проходит через две недели. Для уменьшения его размеров используют сухие холодные компрессы, но только в том случае, если во время диагностики у пациента не выявлено нарушения работы мейбомиевых желёз. Иначе холодные компрессы могут привести к закупорке протоков мейбумом и формированию новых халязионов.
В силу возраста выполнение хирургическог о вмешательства у детей сопровождается некоторыми сложностями, поэтому зачастую операция проводится в условиях стационара под общим обезболиванием.
Прогноз. Профилактика
Прогноз благоприятный. Рецидив возможен при неполном разрушении капсулы в ходе операции, причём халязион в таком случае может возникнуть на том же месте. Часто повторное развитие болезни обусловлено общим состоянием организма и другими заболеваниями век.
Чтобы избежать образования халязиона, важно соблюдать основные правила ухода за веками:
- Самомассаж век для устранения закупорки желёз.
- Очищение век с помощью тёплых компрессов и специальных косметических средств в виде крема или геля. Вместо гелей для гигиены век можно использовать разбавленный детский шам пунь, различные варианты мыла. Эти средства улучшают отток секрета мейбомиевых желёз, очищают веки от чешуек и загрязнений.
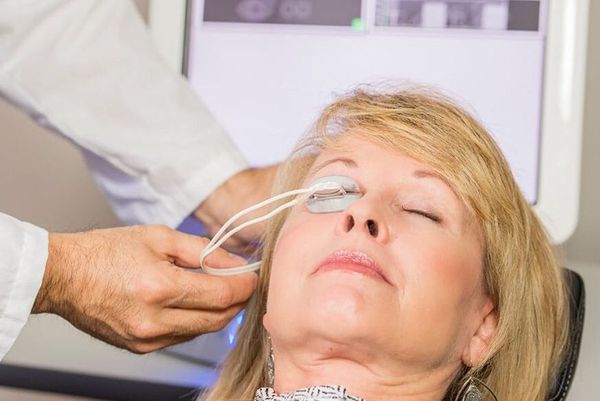
- Физиотерапевтическое воздействие аппаратом LipiFlow для более эффективного очищения и пассажа секрета мейбомиевых желёз. Принцип работы основан на прогревании век (40,5 °С) и мягкой пульсации, которая стимулирует отток секрета из мейбомиевых желёз и их очищение. Хорошо подходит для пациентов с хроническими блефаритами, осложнением которых очень часто становится халязион [5][14] .
- Употребление продуктов, содержащих незаменимые ненасыщенные жирные кислоты (моллюски, лосось, тунец, сельдь, рыбий жир и др.), либо использование препаратов Омега 3 и Омега 9 [5] .
Для профилактики рецидивов халязиона рекомендуется увлажнять воздух, сбалансировано питаться, соблюдать правила личной гигиены, делать массаж век и ухаживать за кожей, правильно подбирать мягкие контактные линзы и соблюдать режим их ношения. Также для кожи лица и век всегда полезен достаточный сон, умеренное пребывание на солнце и защита от ультрафиолета, физические упражнения и свежий воздух.
Читайте также:

