Эритемы при розовых и вульгарных угрях что это такое
Обновлено: 27.04.2024
Что такое узловатая эритема? Причины возникновения, диагностику и методы лечения разберем в статье доктора Загидулины Марии Валерьевны, дерматолога со стажем в 13 лет.
Над статьей доктора Загидулины Марии Валерьевны работали литературный редактор Юлия Липовская , научный редактор Сергей Федосов и шеф-редактор Лада Родчанина

Определение болезни. Причины заболевания
Узловатая эритема — это воспаление подкожно-жировой клетчатки, которое сопровождается появлением болезненных пальпируемых подкожных узелков красного или фиолетового цвета. Чаще всего они появляются на голенях, иногда в других областях.
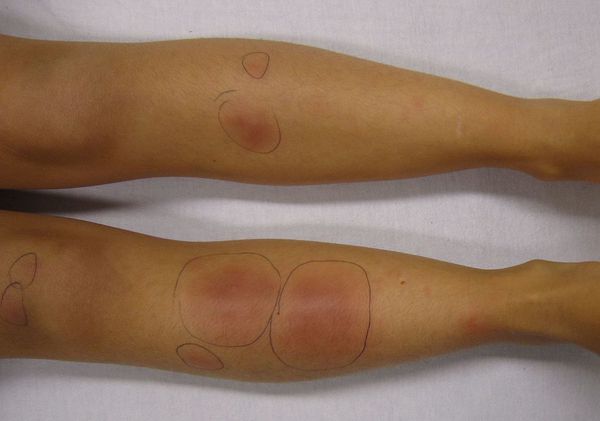
Это заболевание обусловлено повышенной иммунной реакцией организма на возбудителя [1] [3] . Несмотря на многочисленные исследования данной патологии, причины возникновения узловатой эритемы и механизм её развития изучены недостаточно. Однако существует теория о том, что основной причиной узловатой эритемы могут быть различные инфекционные заболевания.
Таблица 1. Причины узловатой эритемы.
К факторам риска появления узловатой эритемы относятся грибковые заболевания, воспалительные заболевания желудочно-кишечного тракта, нарушения гормонального фона, туберкулёз, приём различных лекарственных средств [2]
Важную роль играют провоцирующие факторы, такие как смена климата, переходное время года, стрессы, перепады температуры (переохлаждение), варикоз нижних конечностей и др. Заболевание имеет сезонность, обычно появляется ранней весной и поздней осенью, что обусловлено частыми простудными заболеваниями, ангинами, снижением иммунитета.
Заболеваемость узловатой эритемой в разных странах может варьировать от 1 до 5 случаев на 100 000 населения в год [12] . Это зависит от распространённости болезней, которые могут вызвать узловатую эритему, в конкретной местности. В основном узловатая эритема выявляется у людей 20-30 лет [2] [12] . Именно в этом возрасте человек впервые встречается со многими инфекциями.
Женщины, которые имеют ген HLA В8, более подвержены возникновению узловатой эритемы, что может подтверждать факт наследственной предрасположенности к данному заболеванию [4] . HLA (Human Leukocyte Antigen — человеческий антиген лейкоцитов) отвечает за распознавание чужеродных клеток и активацию иммунного ответа на них. При запуске этого механизма мы видим клиническую картину воспаления, причиной которого является реакция иммунной системы.
Известно, что HLA В8 располагает к нескольким группам заболеваний, в том числе к узловатой эритеме. И так запрограммировано, что чаще он встречается у женщин [11] . Именно поэтому женщины болеют гораздо чаще, чем мужчины (примерно в 3-6 раз) [12] . Если не брать в расчёт изменение генома, то узловатая эритема встречается пропорционально одинаково у мужчин и женщин, так как стрептококковой инфекции и другим заболеваниям они подвержены одинаково.
Узловатая эритема чаще выявляется у населения Европы, в частности в Скандинавии, при этом у азиатов её диагностируют редко, так как ген HLA B8 у них почти не встречается [11] [13] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы узловатой эритемы
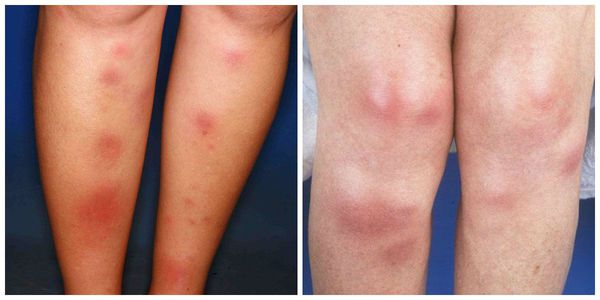
Узелки могут сливаться между собой, образуя красные уплотнения. В редких случаях они распространяются на кожу бёдер, задней поверхности рук, шеи и даже лица [6] . Узлы прощупываются нечётко, так как вокруг них имеется отёк [7] . По центру узлы имеют возвышение. Как правило, на 3-10 день узлы становятся плотными и болезненными, поэтому их часто принимают за абсцессы. Но уже на 10-14 день они постепенно размягчаются и спадают.
На 10-14 день узлы из красных превращаются в синие или сине-багровые, что визуально напоминает обычный синяк. Вся клиническая картина держится примерно 14-20 дней, после этого кожа на месте узлов и вокруг них начинает шелушиться [9] . Такой симптом довольно характерен для узловатой эритемы, что позволяет диагностировать её и на поздних стадиях. Язв не возникает, что также является диагностически важным признаком при постановке диагноза. Параллельно могут беспокоить боли в суставах и мышцах.
На месте узлов, как правило, ничего не остаётся, они исчезают бесследно. Повторное возникновение узловатой эритемы наблюдается нечасто [6] .
Для детей характерно более лёгкое течение болезни, узлов обычно немного. Боли в суставах бывают редко [7] .
Патогенез узловатой эритемы
Кожа — это показатель здоровья всего организма, поэтому любые изменения должны направлять врача и пациента на поиск их причины.
Узловатая эритема начинается с того, что бактерии, вирусы или другие агенты попадают в организм. Они могут проникнуть извне или из очага инфекции, который находится в организме, например в кишечнике, миндалинах и т. д. В ответ на их внедрение срабатывает иммунная система, начинают вырабатываться антитела — белки, которые связываются с антигенами (возбудителями), маркируют их или нейтрализуют самостоятельно. Комплексы, состоящие из антител и антигенов, называются циркулирующими иммунными комплексами (ЦИК). С током крови ЦИК разносятся по организму и задерживаются в различных органах и тканях. В том числе иммунные комплексы оседают в подкожно-жировой клетчатке, стенках сосудов и вокруг венул, находящихся в соединительнотканных перегородках подкожной клетчатки .
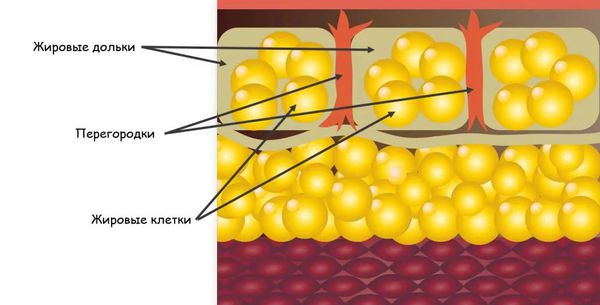
В результате возникает избыточная иммунная реакция местного характера, которая характеризуется воспалением и повреждением тканей. Это приводит к образованию узлов на коже.
Сочетание воспалительного процесса с расширением сосудов обусловливает красное окрашивание узлов в первые дни заболевания, а изменения в подкожно-жировой клетчатке приводит к образованию узлов, которые прощупываются под кожей [4] . По некоторым источникам инфекционные агенты параллельно могут вызывать развитие васкулита (воспаления стенок сосудов), что усугубляет течение узловатой эритемы [5] .
Можно сделать вывод, что большую роль в процессе развития узловатой эритемы играет чрезмерный иммунный ответ организма на внедрение инфекции, вируса или другого возбудителя. Как это происходит, до сих пор до конца не изучено. И почему организм реагирует так бурно, тоже точно неизвестно.
Классификация и стадии развития узловатой эритемы
По возникновению узловатая эритема бывает двух видов::
- Первичная (идиопатическая) — узловатая эритема протекает самостоятельно, без наличия других заболеваний.
- Вторичная — есть основное заболевание, на фоне которого возникла узловатая эритема.
Таблица 2. Узловатая эритема по течению и клиническим проявлениям.
Заболевание проходит три стадии:
Осложнения узловатой эритемы
Осложнения узловатой эритемы напрямую связаны с основным заболеванием. Нужно отметить, что и сама узловатая эритема является следствием запущенного процесса в организме.
Опасность острой узловатой эритемы заключается в её переходе в хроническую форму, так как при рецидивирующем характере заболевания возможно тяжёлое течение.
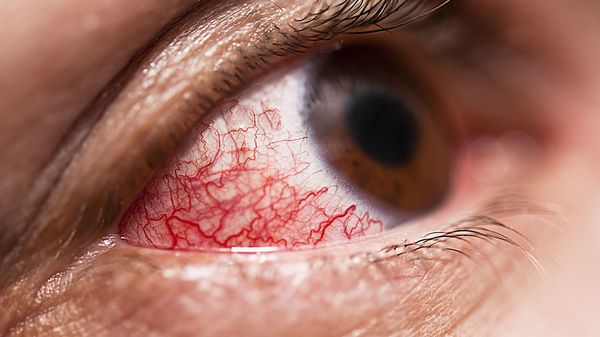
В единичных случаях осложнением патологии у детей может быть поражения глаз. В основном речь идёт о патологии переднего отрезка глаза: эписклерит (воспаление соединительного слоя между склерой и конъюнктивой), пигментная эпителиопатия (снижение остроты зрения вследствие появления множественных очагов сероватого или беловатого цвета) [9] .
Диагностика узловатой эритемы
Диагностика узловатой эритемы начинается со сбора анамнеза. При этом необходимо учитывать:
- чем болел пациент в последнее время, не было ли заболевания, которое могло спровоцировать узловатую эритему.
- приём лекарственных препаратов;
- наследственность;
- заболевания печени, поджелудочной железы;
- поездки в другие страны, смена климата и т. д.
Минимальный перечень лабораторных исследований:
- Общий анализ крови. Как правило, показывает повышение скорости оседания эритроцитов (СОЭ), что отображает картину воспаления. Лейкоциты чаще остаются в пределах нормы.
- Биохимический анализ крови: печёночные ферменты (АЛТ, АСТ), амилаза, липаза, трипсин, ферритин. Печень является индикатором очищения организма, изменения показателей печени показывают нарушение процессов в организме.
- Иммунологическое обследование:
- С-реактивный белок (СРБ) — белок острой фазы воспаления, повышается при развитии узловатой эритемы и при некоторых других заболеваниях. Одним из первых повышается в крови, говорит об общем процессе воспаления, не является специфичным, а лишь направляет врача в диагностике заболевания.
- Антистрептолизин О (АСЛ-О). Повышение этого показателя говорит о наличии стрептококковой инфекции в организме, в частности гемолитического стрептококка, который вызывает ангины, тонзиллит, фарингит и другие инфекции, которые могут спровоцировать развитие узловатой эритемы. Увеличение АСЛ-О в крови можно увидеть через неделю от начала заболевания (например ангины). Для достоверности анализ сдают двукратно, с интервалом 2-4 недели. Если уровень значительно повышен, это подтверждает причину возникновения узловатой эритемы
Для исключения воспалительного процесса в организме выполняют следующие исследования:
- Внутрикожный туберкулиновый тест. Реакция манту выполняется всем для исключения туберкулёза [7] .
- Рентгенограмма или компьютерная томография органов грудной клетки. Данное обследование зависит от жалоб, от клиники, оснащения больницы др. В некоторых случаях могут провести рентгенограмму, а затем при необходимости компьютерную томографию. В других случаях сразу выполняют КТ внутренних органов для исключения и\или выявления саркоидоза [8] .
- Биопсия узла (редко). Гистологический анализ показывает наличие или отсутствие характерных клеток для узловатой эритемы в материале [7] .
Дифференциальная диагностика проводится со следующими заболеваниями:
- кольцевидная эритема;
- клещевая мигрирующая эритема;
- эритема Базена;
- гранулематозный саркоидоз;
- ревматологические заболевания;
- рожа;
- узелковый полиартериит;
- спонтанный панникулит;
- синдром Свита [7] .
Лечение узловатой эритемы
Как будет проходить лечение, амбулаторно или стационарно, зависит от жалоб пациента, клинической картины и тяжести заболевания.
Показания к госпитализации:
- Неэффективное амбулаторное лечение.
- Ухудшение клинической картины, распространённость кожного процесса, его усиление.
- Наличие основного заболевания, которое обострилось и ухудшает самочувствие пациента [7] .
В остальных случаях лечение и необходимое дообследование проводят в амбулаторных условиях.
Лечение включает в себя:
- Постельный режим. Он необходим, так как долгое хождение или сидение вызывает у пациента выраженную отёчность ног, которая усиливается, при этом нарастает боль в ногах. В связи с этим рекомендуется по возможности держать ноги в приподнятом положении, а при значительном дискомфорте бинтовать их обычными или эластическими бинтами или носить эластические чулки [8] .
- Лекарственная терапия. Обычно проводится симптоматическое лечение, либо лечение, зависящее от основного заболевания, при его выявлении. Может включать:
- Для обезболивания — НПВС (нестероидные противовоспалительные средства).
- Одновременно назначаются сосудистые препараты ( пентоксифиллин ) для улучшения микроциркуляции, что способствует более быстрому разрешению процесса.
- В случаях с выраженным отёчным синдромом к лечению добавляют мочегонные препараты.
- При необходимости назначают антибактериальные, противовирусные препараты [7] .
- В условиях стационара включают инфузионную терапию.
- Назначаются витамины, препараты кальция для поддержания иммунитета и снижения реактивности организма.
- Местно на узлы применяют:
- раствор диметилсульфоксида 33 % (аппликации);
- НПВС мази и гели;
- клобетазола дипропионат 0,05 % (мазь);
- ангиопротекторы для улучшения микроциркуляции ( "Троксевазин") .
- Физиотерапевтические методы : электрофорез, фонофорез с гидрокортизоном 1 % (мазь) на узлы [7] .
При хроническом течении терапия направлена большей частью на лечение основного заболевания. Оно проводится по клиническим общепринятым рекомендациям. Следует разобраться в причине возникновения узловатой эритемы, выявить возбудителя, тогда врач сможет назначить лечение, которое будет направлено на профилактику рецидивов. В следующие 2-3 месяца после окончания терапии пациентам нужно беречь своё здоровье, так как процесс снова может активироваться.
Учитывая инфекционную природу заболевания, важным направлением в исследованиях, посвящённых узловатой эритеме, является разработка различных схем и методов антиинфекционной терапии в комплексном лечении рассматриваемой патологии [10] .
Прогноз. Профилактика
Прогноз для жизни при узловатой эритеме в большинстве случаев благоприятный. Как правило, при остром течении заболевание резко возникает и так же резко исчезает без последствий для организма. Рецидивы заболевания возникают редко. Иногда они наблюдаются при узловатой эритеме, связанной со стрептококковыми или нестрептококковыми инфекциями верхнего респираторного тракта. В некоторых случаях хроническое течение возможно у пациентов с заболеваниями сердечно-сосудистой системы [8] . В этом случае прогноз полностью зависит от особенностей заболевания, сил организма и эффективности лечения.
С целью профилактики узловатой эритемы при возникновении ангин, гайморитов и герпетических инфекций нужно обязательно обращаться к врачу, делать анализы для выявления возбудителя, проходить терапию, специфичную для данного возбудителя. Так можно обезопасить себя от возникновения узловатой эритемы и многих других процессов.
Профилактика рецидивов в первую очередь направлена на полноценное лечение основного заболевания, также важно избегать провоцирующих факторов. После основного лечения следует наблюдаться у дерматолога и необходимых специалистов, продолжать лечение с профилактической целью и проходить полное клиническое обследование до нормализации показателей анализов.
Рекомендуется защищаться от простудных заболеваний, повышать иммунитет, для этого сбалансированно питаться, заниматься физической активностью, особенно в течение года после болезни. При плохом самочувствии или ОРВИ обращаться к своему лечащему врачу для предотвращения рецидива. Врачам следует аккуратно назначать вакцинации и новые лекарственные средства [3] .

«Прыщи» или, как принято называть в медицинской терминологии, папулы (papula, узелок) и пустулы (pustule, гнойничок) - так называемая основная жалоба у людей, страдающих acne vulgaris (вульгарными угрями). Традиционно они появляются на коже спины, лица, а также в верхней части груди.
По статистике наиболее часто первые признаки этого заболевания обнаруживаются у женщин в возрасте от 11-18 лет, а у мужчин в возрасте от 13-19 лет. Но в ряде случаев дебют их появления может быть и в более зрелом возрасте. У мужчин данное заболевание регистрируется несколько чаще, чем у женщин. Появление их на теле не представляет опасности для жизни, но приносит, как правило, психологический дискомфорт и неуверенность в себе.
Вульгарные угри (acne vulgaris) – это очень распространенное заболевание. По оценке специалистов, в той или иной мере этой болезнью страдает чуть ли не половина человечества.
Некоторые люди даже не считают появление у себя на коже прыщей заболеванием, рассматривая их только лишь как косметический дефект, однако никто не спорит с тем, что клиника «acne» вызывает, пожалуй, больше физических и психических страданий, чем все остальные болезни вместе взятые. Особенно это применимо к подростковому возрасту.
Acne vulgaris (acne) – разновидность угрей, развивающихся на фоне себореи (себорейные угри). Себорея (seborrhea – термин произошел от слияния лат. sebum "кожное сало" и греч. rhoe "истечение") проявляется повышенным салоотделением и изменением его качественного состава на участках кожного покрова, наиболее богатых сальными железами (в среднем на одном квадратном сантиметре лица, верхней части груди и спины находится 900 сальных желез, на других участках – 100).
Следовательно, определение данной патологии будет звучать следующим образом: вульгарные угри (или угревая болезнь) – хроническое рецидивирующее заболевание сальных желез и волосяных фолликулов, проявляющееся чаще всего в период полового созревания и характеризующееся клинически появлением типичных высыпаний на участках кожного покрова, богатых сальными железами, а именно лицо, верхняя часть груди и спина.
К наиболее частым причинам, вызывающим развитие "acne vulgarius", можно отнести
.jpg)
- Наследственную предрасположенность (например, при грамотном опросе пациентов выявляется, что у 60% болеющих acne данным дерматозом страдал кто-то из его родителей или родственников первой или второй линии родства)
- Неправильное питание (напрямую неправильное питание не связано с возникновением данного заболевания, но как многие пациенты отмечают, при употреблении в пищу шоколада, кофе, газированных напитков, сильно жирной и пряной пищи возникает новая «волна» характерных высыпаний на коже, зачастую это связано с наличием сопутствующей патологии желудочно-кишечного тракта (см. ниже)
- Патология желудочно-кишечного тракта (например, паразитарные заболевания (лямблиоз, аскаридоз, токсокароз и т. д.; гастрит, гастродуоденит и т. д.; очень часто встречается дисбактериоз кишечника различной степени тяжести и т. д.)
- Патология эндокринологической сферы, гормональные дисфункции (например, большую роль в развитии заболевания играют андрогены, регулирующие развитие сальных желез, салоотделение и влияющие на фолликулярную кератинизацию)
- Недостаток витаминов (авитаминозы, зачастую витаминов А, Е, группы В и т. д.)
- Различные стрессы
- Плохая экологическая ситуация
- Общее снижение иммунитета (это могут быть любые иммунодефицитные состояния, например, железодефицитное состояние организма и др.)
- Органические и функциональные поражения нервной системы
В развитии данного дерматоза ведущее значение имеют следующие взаимосвязанные патогенетические факторы
- Увеличение продукции кожного сала (приводит к уменьшению концентрации линолевой кислоты, что является пусковым механизмом патологического фолликулярного гиперкератоза);
- Избыточный фолликулярный гиперкератоз (создает благоприятные анаэробные условия для развития P.acnes и формирования комедонов);
- Размножение Propionibacterium acnes (P.acnes) (происходит гидролиз кожного сала бактериальными липазами до свободных жирных кислот, способствующих воспалению и образованию комедонов);
- Воспаление.
Акне (угорь) является клиническим проявлением поражения сально-волосяного аппарата вследствие различных причин. Акне развиваются в себацейных фолликулах и первичным проявлением является комедон. Комедон – это клиническое проявление скопления кожного сала и кератина в волосяном фолликуле. Закрытый комедон отличается от открытого тем, что кератиновые массы не так компактны, а отверстие волосяного фолликула узкое.
Выделяют следующие разновидности вульгарных угрей

Папулезные угри представляют собой воспалительные узелки розового или синюшно-красного цвета, эластической консистенции. Они имеют коническую или полушаровидную форму, величину до 2-4 мм в диаметре и почти не вызывают субъективных ощущений. Полный цикл развития папулезного угря длится до 10-12 дней. При отсутствии травматизации на местах разрешившихся папулезных угрей обычно остаются постепенно исчезающие пигментные пятна.
Пустулезные угри могут возникать первично в форме узелка с пустулой в центре или трансформироваться из папулезных угрей. По внешнему виду пустулезный угорь похож на остиофолликулит и фолликулит, но не имеет такой яркой воспалительной окраски и протекает более вяло, длительно. Рубцов после разрешения пустулезных угрей не образуется.
Абсцедирующие угри: полный цикл развития пустулезных угрей 2 недели. Они могут разрешаться, не оставляя рубцов, или абсцедируют. После заживления абсцедирующих угрей, которое наступает через 2-3 недели после их возникновения, остаются поверхностные атрофические рубцы. Абсцедирующие угри возникают преимущественно на задней поверхности шеи, в верхних отделах груди и спины у ослабленных и анемичных больных, длительно страдающих дерматозом.
Флегмонозные угри: воспалительные образования уплощенной формы, крупных размеров до 1 см в диаметре, мягкие на ощупь, окруженные зоной гиперемии и отека.
Индуративные угри: крупные, плотные и болезненные узелки синюшно-розового цвета, полный цикл развития которых продолжается 3-4 недели. Особенностью течения индуративных угрей, наблюдаемого у некоторых больных является волнообразность с периодическим стиханием и усилением воспалительных явлений.
Сливные угри: образуются в результате слияния абсцедирующих, флегмонозных и индуративных угрей.
Конглобатные угри: следует отметить, что некоторые авторы считают конглобатные угри самостоятельным заболеванием, отличающимся от вульгарных акне, поскольку оно встречается в более позднем возрасте и протекает хронически. Вместе с тем они подчеркивают, что патогенез дерматоза не ясен, однако вследствие частого выявления коагулазопозитивного стафилококка и бета-гемолитического стрептококка авторы полагают, что конглобатные угри представляют собой истинную пиодермию.
Инверсные угри: гидраденит – это острое гнойное воспаление апокринных потовых желез, локализующиеся, как правило, в подмышечных, паховых и перианальных областях, а также под молочными железами. Возбудитель: коагулазопозитивный стафилококк. От фурункула гидраденит отличается полушаровидной формой и отсутствием некротического стержня.
Атеромы

У больных вульгарными акне часто наблюдаются атеромы. Атерома – это глубокая и значительная по размерам киста сальной железы. Мелкие и поверхностные атеромы часто освобождаются от содержимого при мытье или выдавливаются самими больными. В подобных случаях атеромы могут образовываться на старых местах повторно.
Выделяют следующие клинические формы акне
Диагностика форм акне основана только на клинической картине. Общие черты клинической картины наиболее частого течения acne: Заболевание обычно характеризуется появлением на коже лица (реже – на груди и спине) комедонов, мелких до 5 мм в диаметре бугорков ярко–красного цвета, иногда с гнойничком на поверхности. Высыпания, разрешаясь, оставляют пигментацию, реже – поверхностные рубчики. Салоотделение повышено, кожа имеет характерный жирный блеск, волосы также жирные, возможно незначительное поредение волос. Заболевание обычно прогрессирует к более распространенным формам, количество комедонов увеличивается, устья волосяных фолликулов расширяются и зияют. Комедоны возникают не только на лице, спине и груди, но и в заушных областях, на волосистой части головы, воспалительная реакция вокруг комедонов становится более выраженной, формируются крупные глубоколежащие воспалительные узлы. Через несколько недель воспаленный узел размягчается, вскрывается с образованием полости, из которой выделяется тягучий гной. После заживления остаются глубокие обезображивающие кожу рубцы («постакне»).
В зависимости от тяжести различают несколько стадий acne vulgaris:
- I степень характеризуется наличием открытых и закрытых комедонов (бугорков) с преобладанием открытых. Поражается т.н. Т-зона (лоб, нос, подбородок). Достаточно местного лечения с применением дерматокосметологических средств и индивидуальной диетотерапии;
- II степень – кроме поражения Т-зоны, на лице, груди, спине располагаются единичные папулы - бесполосные элементы, возвышающиеся над уровнем кожи. Величина папулы может колебаться от булавочной головки до размера ногтя. Также II степень может образовывать пустулы (узелки с гнойным содержимым). Достаточно местного лечения с применением дерматокосметологических средств и индивидуальной диетотерапии;
- III степень поражает кожу всего лица, папуло-пустулезная сыпь распространяется на грудь и спину. Требуется консультация врача-дерматолога с применением индивидуальных схем лечения с привлечением подобранной антибиотикотерапии;
- IV степень – массированное поражение обширных поверхностей тела с наличием глубоких, сливающихся друг с другом болезненных воспалительных элементов (кистозная форма акне). Стадия сопровождается образованием рубцовой ткани. Требуется консультация врача-дерматолога с применением индивидуальных схем лечения с привлечением подобранной антибиотикотерапии и не только.
Лечение Acne vulgaris обязательно должно быть комплексным и индивидуальным. Каждый пациент, обратившийся в нашу клинику с данной патологией, должен понимать, что лечение этого дерматоза возможно только при условии правильного диагностирования причин его развития и, естественно, при правильно подобранной терапии, которая будет устранять все патогенетические механизмы, возникающие при данном процессе. Поэтому мифа о «волшебном креме», «чудотворном тонике» и «сказочной пилюле», при использовании которых в течение 1-2 недель все пройдет, не существует. Пока не выявлена основная причина, угри будут и будут появляться снова. Поэтому прежде, чем начать терапию acne в нашей клинике, обязательно будет проведено необходимое комплексное обследование. На время проведения которого будут назначены необходимые симптоматические виды лечения (например, физиопроцедуры: дарсонваль, электрофорез, косметологические маски, массаж, аутогемотерапия и т.д.), которые приостановят развитие заболевания.
Для записи на приём, или с вопросом по услугам - просто заполните форму. Или позвоните нам по телефону:

Возникновение на коже сомнительных пятен, которые порой зудят и шелушатся, – серьезный повод обратиться к врачу и проверить наличие дерматологических заболеваний.
Розовый лишай (болезнь Жибера, розеола шелушащаяся, питириаз, питиаз) – острое кожное заболевание со специфичными высыпаниями, своеобразным течением и склонностью к сезонным рецидивам. Проявляется образованием на коже груди, спины, конечностей и других участков тела розовых пятен, расположенных по линиям максимальной растяжимости (линии Лангера). Со временем высыпания становятся похожи на крупные медальоны. С момента обнаружения первой материнской бляшки (крупного пятна) до полного исчезновения симптомов заболевания проходит 30-45 дней.
Причины питириаза
Несмотря на то, что болезнь Жибера встречается очень часто, механизм заболевания изучен не до конца. Предполагают, что первоначальную роль играют следующие факторы:
- Воздействие вирусов (герпевирус 7типа и пр.), бактерий и других инфекционных агентов. Это подтверждается тестами, доказывающими присутствие в организме возбудителей. Очень часто кожное заболевание появляется на фоне гриппа, ОРЗ и других инфекций.
- Присоединение аллергических реакций.
- Укусы клопов, вшей и других кровососущих насекомых.
- Сниженная иммунная защита.
- Частые переохлаждения и стрессы.
- Нарушение ЖКТ-функций и обмена веществ.
- Введение вакцин.
Симптомы питириаза

Клинические проявления розового лишая обусловлены воздействием инфекционных возбудителей и развитием аллергических реакций. Кожное заболевание проявляется следующими симптомами:
- Общая слабость, увеличение лимфоузлов, повышенная температура тела.
- Образование на теле небольших розоватых, а также розовато-лиловых пятен, имеющих симметричную форму и проступающих по линиям Лангера. Высыпания появляются на спине, конечностях, на груди, на шее, в паху и на других участках тела.
- Появление на коже 2-3 ярко-красных материнских бляшек (их диаметр - 4 см), усеянных чешуйками. Через неделю из этих больших пятен образуются небольшие высыпания-отсевы розового оттенка.
- Пятна-отсевы распространяются по всему телу и увеличиваются в размерах (их диаметр – 1-2 см), могут шелушиться, по форме напоминают медальоны.
- Сильный кожный зуд.
- Повышенная раздражительность.
При грамотной терапии симптомы питириаза пропадают через 5-8 недель, пациент полностью выздоравливает. Более продолжительная терапия требуется, если высыпания имеют плотные узелки, волдыри или папулы. В исключительных случаях розовый лишай переходит в экзему, развиваются гнойные воспаления кожи, фолликулиты, стрептококковые инфекции и пр. Развитию осложнений способствует чрезмерная потливость пациента, склонность к аллергии, постоянное трение кожи и неправильное лечение.
Диагностика питириаза
При обнаружении на кожных покровах подозрительных пятнышек необходимо своевременно обратиться к дерматологу. При визуальном осмотре врач оценивает характер высыпаний, их форму, размеры, расположение на теле и способен поставить правильный диагноз. После дерматоскопии дополнительно проводятся следующие исследования – биохимические анализы крови и мочи, РМП (реакции микропреципитации с антигенами), кожные соскобы с травмированных участков.
Более сложная диагностика проводится, если кожное заболевание длится более шести недель. В этих случаях отделяемое из пораженных очагов отправляют на бакпосев. Поставить правильный диагноз поможет проведение биопсии и последующие гистологические исследования. С целью отличить болезнь Жибера от других типов лишая, токсидермии, псориаза, осложненного сифилиса и других патологий проводится люминесцентная диагностика, проверка соскоба на наличие патогенных грибков, делаются RPR-тесты на сифилис и пр.

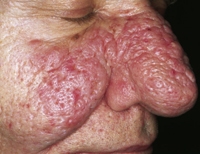
Розовые угри (или, как их ещё называют, розацеа) — заболевание кожи лица, протекающее в хронической форме с рецидивами, характеризующееся поражением сальных желёз, фолликулов волос и кожных капилляров. Заболевание является одним из наиболее распространённых в дерматологической практике: согласно данным медицинской статистики, им страдают около 10% пациентов. Чаще всего оно поражает светлокожих людей, в частности — женщин в возрасте от тридцати лет.
Пройти курс лечения розовых угрей в Москве предлагает отделение дерматовенерологии ЦЭЛТ. Наша клиника работает на рынке платных медицинских услуг уже почти 30 лет и располагает мощной диагностической и лечебной базой. Благодаря ей наши специалисты имеют возможность точно поставить диагноз и индивидуально подобрать лечение, которое будет проведено по современным международным стандартам.
Этиология розовых угрей
Специалисты выделяют целый ряд факторов, инициирующие развитие угрей. Чаще всего это сильные перегрев или, напротив, переохлаждение кожного покрова, а также:
- Облучение солнечными лучами, в том числе и в солярии;
- Частые стрессы;
- Местное использование глюкокортикостероидов;
- Применение жёстких скрабов, не предназначенных для кожи лица;
- Самостоятельное использование химического пилинга;
- Вредные привычки: потребление спиртных напитков и табакокурение;
- Постоянное включение в рацион слишком острых и пряных блюд.
Если у больного имеется в анамнезе индивидуальная непереносимость тех или иных веществ, проявленная аллергическим дерматитом, риск развития угрей достаточно высок. Ранее считалось, что угри могут быть спровоцированы клещами демодекс; последние исследования установили, что это не так. Их наличие в фолликулах не является причиной развития заболевания, однако усиливает его клинические проявления.
Исходя из способа воздействия, принято делить факторы развития угрей на две группы:
Розовые угри – хронический дерматоз, в основе которого лежит поражение сальных желез, волосяных фолликулов и капилляров кожи лица. Течение заболевания сопровождается стойкой эритемой кожи, появлением телеангиэктазий, узелков красного цвета, трансформирующихся в гнойнички. Утолщение кожи лица может привести к развитию ринофимы, блефарофимы, гнатофимы и др. косметических дефектов. Диагностика включает консультацию дерматолога, бактериологический посев содержимого пустул, исследование не демодекоз. Лечение розовых угрей предполагает проведение комплексного местного (примочки, антибактериальные кремы) и общего лечения (антибиотики, витаминотерапия, иммуномодуляторы).



Общие сведения
Розовые угри (розацеа) – это хроническая патология сальных желез, в патогенезе которой важное место занимают ангиопатии, различные нейроэндокринные патологии и хронические заболевания пищеварительного тракта. Из женщин, обратившихся к дерматологу и дермотокосметологу. в возрастной группе от 30 до 50 лет, примерно в 5% случаях диагностируются розовые угри различных форм и степени тяжести.
В патогенезе розовых угрей большое значение тип кожи и расовая принадлежность. Так, лица кельтского происхождения, ирландцы и представители северных народностей наиболее подвержены заболеванию. По официальным данным заболеваемость розовыми угрями среди этого контингента достигает 40% от всего населения. Тогда как представители негроидной расы и азиаты практически не страдают розовыми угрями, несмотря на чрезмерную инсоляцию. Светловолосые женщины со светочувствительностью I и II типов практически всегда страдают той или иной формой розовых угрей.

Причины розовых угрей
Развитие розовых угрей провоцирует чрезмерный перегрев и переохлаждение кожи, инсоляция, в том числе и воздействие ультрафиолета в солярии, стрессовые ситуации, длительное местное применение глюкокортикостероидных препаратов. Неправильный уход за кожей лица с применением жестких скрабов и агрессивных химических веществ, например химический пилинг в домашних условиях, приводят к стойкому расширению сосудистой сетки, что само по себе является косметической проблемой и в дальнейшем почти всегда заканчивается розовыми угрями.
Злоупотребление алкоголем, горячими напитками, острой и пряной пищей, курение и употребление шипучих напитков провоцируют розовые угри, а при уже установленном диагнозе осложняют течение болезней. Наличие в анамнезе аллергических реакций с кожными проявлениями (аллергический контактный дерматит) занимают в патогенезе розовых угрей не последнее место.
Наличие в фолликулах клещей типа демодекс усиливают симптоматику розовых угрей, но клещи демодекс не являются их причиной, как считалось ранее, вследствие чего назначалось некорректная терапия, которая лишь осложняла течение болезни. Основной причины розовых угрей и явно-выраженного патогенеза в их развитии нет, но сочетание нескольких предрасполагающих факторов повышает вероятность их возникновения. В патогенезе розовых угрей патогенная микрофлора не является провоцирующим фактором, хотя порой заболевание осложняется грамотрицательными пиодермиями.
Клинические проявления розовых угрей

Продромальный период развития болезни характеризуется резкими и внезапными приливами к коже лица с ощущением жара. Приливы возникают в ответ на незначительные для основной массы людей раздражители; небольшие дозы алкоголя вызывают стойкое расширение сосудистой сетки на лице. При этом румянец на начальной стадии розовых угрей чаще яркий и имеет четкую границу со здоровой кожей, иногда такой румянец напоминает языки пламени или лепестки роз.
В первой стадии наблюдается стойкая эритема кожи лица, которая возникает уже без провоцирующих факторов и телеангиоэктазии, увеличивается жирность кожи и за счет применения агрессивных косметических средств, направленных на уменьшение жирности, нарушается гидрообмен, присоединяется себорея, и, на фоне обезвоженной, шелушащейся кожи отмечается избыточное отделение кожного сала. На второй стадии развития розовых угрей помимо стойкого покраснения и телеангиоэктазий наблюдаются папулы и мелкие пустулы.

На третьей стадии розовые угри клинически проявляются в виде ярко выраженной насыщенной эритемы, густой сети телеангиоэктазий, особенно в области крыльев носа и в области подбородка, папул и пустул. В зависимости от типа кожи могут образовываться узлы и обширные плотные инфильтраты в центральной части лица.
Течение болезни волнообразное, наблюдаются периоды ремиссии и периоды обострений, но со временем длительность ремиссий сокращается, а обострения розовых угрей учащаются, и каждый рецидив по своей клинической картине превосходит предыдущий. И в результате ремиссий уже не наблюдается, присоединяется патогенная микрофлора или наступает инфильтративная стадия розовых угрей, когда вся кожа лица утолщена, отечная и воспаленная.
Диагностика розовых угрей
Диагноз ставится дерматологом на основании визуального осмотра, важным диагностическим признаком является отсутствие комедонов и черных точек на лице. Дополнительные исследования назначаются для дифференцированного диагноза; посев и бактериологическое исследование содержимого пустул позволяет исключить стафилококковую инфекцию и другие пиодермии.
Микроскопическое исследование на демодекс позволяет скорректировать тактику лечения розовых угрей, осложненных демодекозом.
Лечение розовых угрей
Первые стадии розовых угрей остаются незамеченными, так как косметические дефекты легко маскируются декоративной косметикой, но лечение на данной стадии наиболее эффективно. Назначаются препараты, укрепляющие сосудистую стенку, седативная терапия препаратами растительного происхождения позволяет снизить нервную возбудимость пациентов и уменьшить выброс адреналина в кровь, тем самым сосудистая сетка не расширяется и симптоматика розовых угрей стихает. Прием витаминов группы В, А, С, подкожные инъекции никотиновой кислоты также укрепляют стенки сосудов и стабилизируют вегетативную нервную систему.
Умывание настоем ромашки и конского каштана дают хороший местный успокаивающий эффект при розовых угрях. Наличие клещиков демодекса на этих стадиях розовых угрей не является показанием для лечения демодекоза, напротив подобная терапия ухудшает состояние пациентов. Демодекоз проходит после того, как фолликулы начнут работу в естественном режиме и отток кожного сала уменьшится.
Вторая и третья стадии розовых угрей требуют местного применения гелей с антибиотиком и метронидазолом, они оказывают противовоспалительный эффект и охлаждают пораженную розовыми угрями кожу. Если розовые угри возникли не по причине длительного применения глюкокортикостероидных мазей, то кратковременная местная терапия мазями с топическими кортикостероидами, быстро снимают инфильтративные и воспалительные проявления розовых угрей. После того, как воспалительный процесс купирован, необходимо устранить основную причину розовых угрей – расширенную и разветвленную сосудистую сетку. Электрокоагуляция, фотокоагуляция и лазерная коагуляция решает эту проблему, излишние сосуды тромбируются и постепенно исчезают.
Полного выздоровления от розовых угрей добиться невозможно, но при своевременной комплексной терапии практически все пациенты могут достигнуть стойкой ремиссии. При этом если лечение начато в первые стадии болезни, то изменений со стороны кожи не остается; осложненные же розовые угри могут оставлять после себя небольшие рубцы и шрамы.
Профилактика розовых угрей
Лицам, которые попадают в группу риска по заболеваемости розовыми угрями, следует избегать инсоляции, перегрева и переохлаждения организма, внимательнее подходить к режиму труда и отдыха. Такие виды спорта, как горные лыжи, бег следует исключить или ограничить. Рациональный режим питания, в котором присутствуют кисломолочные продукты и растительная пища способствуют улучшению работы кишечника, а значит, снижают риск возникновения розовых угрей. Правильный уход за кожей лица и использование кремов с высоким фактором защиты от ультрафиолета способны помочь как тем, кто достиг стойкой ремиссии, так и тем, кто подпадает в группу риска по заболеваемости розовыми угрями.
Читайте также:

