Эритема пищевода что это такое
Обновлено: 19.04.2024
Эзофагит - воспаление слизистой оболочки пищевода. Пищевод представляет собой трубку, которая соединяет полость рта с желудком.
Что провоцирует / Причины Эзофагита:
- Наиболее частая причина эзофагита - желудочно-пищеводный рефлекс, приводящий к повреждению слизистой пищевода вследствие воздействия кислотно-пептического фактора. В случае, если эзофагит вызван рефлюксом, он называется рефлюкс-эзофагитом.
Другие причины эзофагита включают:
- инфекции (наиболее часто грибки рода кандида, вирус простого герпеса, цитомегаловирус). Эти инфекции наиболее часто встречаются у больных с пониженным иммунитетом, в частности, у страдающих СПИДом или получающих иммуносупрессивную терапию, глюкокортикоиды, противоопухолевые химиопрепараты.
- Химический ожог щёлочью или кислотой, растворителем (например бензин, ацетон), сильным окислителем типа перманганата калия также может вызвать эзофагит. Такой эзофагит обычно наблюдается у детей после случайной пробы или у взрослых после попытки суицида с использованием щелочи, кислоты, растворителя или окислителя. Часто наблюдается у алкоголиков - в данном случае повреждающим фактором является этиловый спирт.
- Физическое повреждение пищевода вследствие лучевой терапии или введения зонда также может быть причиной эзофагита.
Патогенез (что происходит?) во время Эзофагита:
Непосредственное раздражающее химическое, термическое, токсическое или пептическое (при недостаточности кардии и рефлюкс-эзофагите) воздействие на слизистую оболочку пищевода, в редких случаях - бактериальное, токсическое или токсико-аллергическое поражение.
Симптомы Эзофагита:
Острый катаральный эзофагит проявляется болью при глотании, ощущением саднения за грудиной, иногда дисфагией. При геморрагическом эзофа-гите может быть кровавая рвота и мелена. При псевдомемб-ранозном эзофагите (чаще он наблюдается при дифтерии, скарлатине) в рвотных массах обнаруживаются пленки фибрина. Абсцесс и флегмона пищевода протекают с картиной септической интоксикации.
Диагностика Эзофагита:
- Рентгенологическое исследование
- Эзофагоскопия
- Эзофагоманометрия - фиксирует различные по характеру нарушения моторики пищевода
- Мониторная рН-метрия пищевода
Лечение Эзофагита:
Лечение острого коррозивного эзофагита, а также абсцесса и флегмоны проводят в стационаре. При остром и подостром эзофагите назначают щадящую диету № 1 (в ряде случаев на нестолько дней рекомендуется голодание или питание через зонд). При абсцессе и флегмоне пищевода назначают антибиотики. При остром, подостром и хроническом эзофагите полезны вяжущие средства (висмута нитрат основной по 1 г или 0,06% раствор нитрата серебра по 20 мл 4-6 раз в день до еды).
Лечение рефлюкс-эзофагита в основном проводят консервативными мерами. С целью предотвращения желудочно-пищеводного рефлюкса запрещают физическую работу, связанную с наклоном туловища и напряжением брюшного пресса. Спать рекомендуется с приподнятой верхней половиной туловища. Из медикаментозных средств назначают вяжущие и антацидные препараты (магния окись, кальция карбонат осажденный, алюминия гидроокись по 1 г 5 раз в день после еды, альмагель и др.). При резко выраженном сопутствующем эзофагоспазме показаны спазмолитические и холинолитические средства. При коррозивных эзофагитах во избежание формирования стриктуры рано начинают бужирование пищевода.
При рефлюкс-эзофагитах, обусловленных грыжей пищеводного отверстия диафрагмы и не поддающихся консервативному лечению, проводят операцию, направленную на устранение грыжи и восстановление замыкательного механизма кардии.
Хирургическое лечение. Показаниями к оперативному лечению являются:
- безуспешность консервативного лечения,
- осложнения эзофагита (стриктуры, повторные кровотечения),
- частые аспирационные пневмонии,
- пищевод Барретта (из-за опасности малигнизации).
Профилактика Эзофагита:
- Принимайте прописанные лекарства, запивая их достаточным количеством воды, так как иначе они могут вызвать раздражение слизистой оболочки пищевода и эзофагит.
- Исключите употребление алкоголя.
- Прекратите курить.
- Исключите употребление шоколада, жирной пищи, цитрусовых, томатов и кофеинсодержащих напитков.
- Носите свободную одежду.
- Спите с приподнятым изголовьем кровати.
- При необходимости постарайтесь снизить вес.
- Постоянно наблюдайтесь у Вашего лечащего врача; информируйте его, если симптомы заболевания стали более выраженными.
К каким докторам следует обращаться если у Вас Эзофагит:
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Эзофагита, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору .
Причины и признаки воспаления пищевода
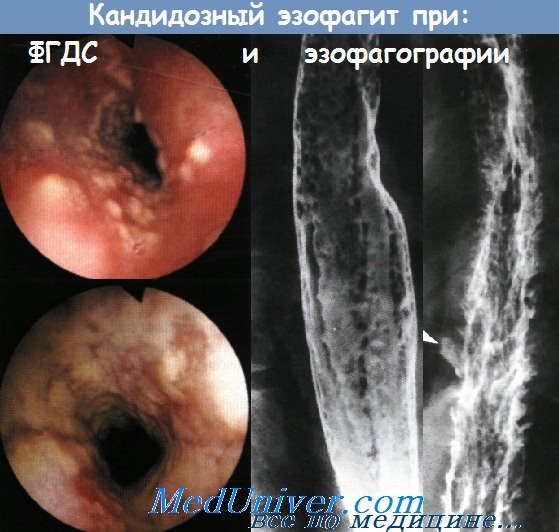
У неспецифического эзофагита, который проявляется болью при глотании и изжогой, существует целое множество причин. Наиболее распространенным этиологическим фактором инфекционного эзофагита является микроорганизм Candida albicans. Риск данного заболевания повышен у пациентов с иммунодефицитом, либо длительно принимающим антибактериальные препараты; основными симптомами являются боль и дисфагия.
Для постановки диагноза исследования только лишь полости рта недостаточно, потому что часто кандидозный эзофагит не сопровождается образованием налетов в полости рта или глотке. Грибковую инфекцию стоит заподозрить при обнаружении при эзофагоскопии белесоватых бляшек с эритематозным основанием. Лечение состоит в назначении топических или системных противогрибковых препаратов. Топическое лечение можно начать с назначения раствора нистатина для полоскания и глотания (400000-600000 ЕД 4 раза в день) или пастилок клотримазола (одна 10 мг пластинка медленно рассасывается 5 раз в день). При применении топических препаратов эффективность лечения зависит от достаточного контакта между препаратом и слизистой оболочкой.
Если топическое лечение оказывается неэффективным, предпочтительно назначение перорального флюконазола. Минимальная начальная нагрузочная доза составляет 200 мг, затем по 100-200 мг в течение 14-21 дня. При неэффективности такого лечения следует взять биопсию с посевом культуры гриба.
Лекарственный эзофагит сопровождается появлением точечных изъязвлений на слизистой пищевода, вызван он постоянным длительным контактом слизистой оболочки с лекарственным препаратом. По всей видимости, лекарственный эзофагит развивается из-за того, что лекарственный препарат медленнее проходит по пищеводу и вызывает его местное химическое раздражение. Наиболее часто лекарственный эзофагит вызывается теграциклинами, хлористым калием, доксициклином, аспирином и бифосфатами.
К основному фактору риска развития лекарственного эзофагита относится неправильный прием медикаментов (прием препарата без достаточного количества жидкости и/или прием препарата сразу перед тем, как принять горизонтальное положение). Степень повреждения может разниться от поверхностного воспаления до формирования глубоких язв и стриктур. Как правило, заболевание разрешается самостоятельно в течение нескольких дней. Самым главным является его предотвращение, а не лечение. По мере заживления пищевода все препараты желательно принимать в жидком виде. В качестве дополнительного лечения могут использоваться антирефлюксные препараты. Также способствует заживлению и защищает слизистую оболочку суспензия сукральфата.
Пациентов нужно предупреждать о том, что лекарственные препараты следует запивать большим количеством воды, а после их приема находиться в вертикальном положении. Если пациент не может пить и принимать пищу из-за выраженных болей при глотании, на небольшой период времени его можно перевести на парентеральное питание и внутривенное введение жидкостей.
К редким воспалительным заболеваниям пищевода относится эозинофильный эзофагит. Согласно заключению рабочей группы Американского общества гастроэнтерологов, эозинофильный эзофагит является клинико-патологическим заболеванием, которое характеризуется следующими признаками:
(1) симптомы включают, но не ограничиваются дисфагией и затруднением прохождения пищи;
(2) потеря аппетита и симптомы гастроэзофагеальной рефлюксной болезни (ГЭРБ) у детей;
(3) наличие более 15 эозинофилов в поле зрения при анализе биоптата слизистой оболочки пищевода.
Причины заболевания неизвестны. В последнее время диагноз эозинофильного эзофагита выставляется все чаще и чаще. Считается, что его природа связана с аллергией. Для объяснения патогенеза эозинофильного эзофагита были предложены две гипотезы. Согласно первой из них, клеточный ответ на определенную пищу или аллергены вызывает продукцию цитокинов. Согласно результатам исследований питающихся элементными смесями детей, перевод на такую гипоаллергенную диету может вести к полному разрешению эозинофилии; следовательно, хотя бы у некоторого числа пациентов эозинофильный эзофагит связан с пищевыми аллергенами.
Согласно второй теории, ГЭРБ приводит к пептическому повреждению межклеточных контактов эпителиальных клеток, в результате чего их проницаемость повышается, а в очаг воспаления мигрируют воспалительные клетки, в особенности эозинофилы. Одним из общепризнанных диагностических критериев является обнаружение 15 и более эозинофилов в поле зрения при исследовании биоптата. Слизистая пищевода уникальна в том отношении, что в норме она лишена эозинофилов. Тем не менее, эозинофилы могут появляться в ней при самых различных заболеваниях, например, при ГЭРБ, болезни Крона, системных коллагенозах, лекарственном эзофагите.
Следовательно, перед постановкой диагноза эзонофильного эзофагита больного требуется тщательно обследовать и исключить все другие возможные причины его состояния. При проведении дифференциальной диагностики необходимо учитывать анамнез пациента, клиническую картину, эндоскопические признаки и точный подсчет эозинофилов под микроскопом. У взрослых обычно не отмечается повышение эозинофилов или IgE в периферической крови. При эндоскопии может отмечаться «трахеолизация» пищевода, когда на его внутренней поверхности появляются кольца. Но в некоторых случаях пищевод может выглядеть абсолютно нормальным, поэтому для постановки диагноза требуется высокая степень настороженности.
К эндоскопическим признакам эозинофильного эзофагита относят появление продольных борозд, кровоточивость, отек, продольные разрывы, возвышающиеся белесоватые бляшки, белый налет, вид слизистой оболочки, напоминающий «гофрированную бумагу», сужение пищевода, временные или постоянные кольца на пищеводе. В обзоре, выполненном Американским обществом гастроэнтерологов, у 86% пациентов обнаруживались кольца, стриктуры или сужение пищевода. И хотя ни один из этих признаков не может считаться патогномоничным, при определенных условиях одновременное наличие нескольких из них может свидетельствовать в пользу эозинофильного эзофагита. Лечение начинается после проведения эндоскопии и взятия биопсии. Возможно назначение местных или системных кортикостероидов, оценка аллергического статуса, пробное исключение возможных аллергенов. При проведении эзофагоскопии следует быть особенно осторожным, потому что пациенты с эозинофильным эзофагитом имеют повышенный риск травматизации слизистой и перфорации пищевода.
Эозинофильный эзофагит.
Обратите внимание на отек слизистой оболочки, продольные бороды,
вид слизистой по типу «гофрированной бумаги» и белые налеты.
Полимиозит представляет собой воспалительно-дегенеративное заболевание поперечно-полосатой мускулатуры, которые сопровождается ослаблением функции пораженных мышц. Наиболее частым симптомом полимиозита является слабость проксимальных мышц плечевого пояса и бедер. Если полимиозит сопровождается появлением высыпаний на коже, то такое состояние обозначают как «дерматомиозит». При полимиозите возможно снижение силы перистальтики, дискоординация сократительной активности пищевода, расширение просвета пищевода. При манометрии определяется снижение тонуса верхнего пищеводного сфинктера и уменьшение силы перистальтических волн. Лечение направлено на увеличение силы пораженных мышц и предотвращение внемышечных осложнений.
При дерматомиозите лечение направлено на устранение симптомов со стороны кожи. Чаще всего для обследования и лечения пациенты с полимиозитом направляются к ревматологу. Обычно назначают кортикостероиды, иногда могут использоваться азатиоприн и метотрексат. Длительность приема системных кортикостероидов может составлять один год.
Для ГЭРБ характерен заброс содержимого желудка обратно в пищевод. Это заболевание является наиболее частой причиной эзофагита. Дальнейший заброс пищи в глотку носит название ларингофарингеальной рефлюксной болезни (ЛФРБ) или внепищеводного рефлюкса. К типичным симптомам ГЭРБ относят регургитацию, изжогу, боль за грудиной. К симптомам ЛФРБ относят дисфагию, периодическую дисфонию, желание «прочистить горло», ощущение кома в горле и кашель. Механизм развития ГЭРБ связан с периодическими аномальными сокращениями нижнего пищеводного сфинктера и с растяжением желудка. Механизм развития ЛФРБ изучен менее подробно, но, вероятно, связан с аномальными сокращениями верхнего пищеводного сфинктера.
Забрасываться обратно в пищевод может пища, воздух, желудочная кислота, желчные кислоты (желчный рефлюкс), содержимое пищевода (при пищеводно-глоточном рефлюксе). Повреждение пищевода при ГЭРБ может проявляться эрозивным эзофагитом и пептическими стриктурами. Для постановки диагноза рефлюкса обнаружение эндоскопических изменений в пищеводе не требуется (неэрозивная рефлюксная болезнь). Рефлюкс часто сопровождает грыжу пищеводного отверстия диафрагмы. Длительно существующая ГЭРБ повышает риск развития пищевода Баррета и аденокарциномы пищевода. Тем не менее подход со сведением заболеваний в «единый» спектр сменило подразделение ГЭРБ на несколько «категорий»: неэрозивный эзофагит, эрозивный эзофагит, пищевод Баррета; а переход из одной категории в другую является достаточно редким явлением.
По имеющимся данным тяжесть ГЭРБ может со временем усиливаться, но по данным наблюдений за 20 лет процесс идет относительно медленно. Для постановки диагноза ГЭРБ в амбулаторных условиях выполняется pH-метрия и манометрия. Манометрия полезна для подтверждения правильного расположения рН-пробы и для диагностики нарушений моторики. Перед проведением pH-метрии необходимо прекратить прием антисекреторных препаратов. Согласно рекомендациям Американского общества гастроэнтерологов, всем пациентам с ГЭРБ и дисфагией, у которых эмпирическое назначение ингибитора протонной помпы два раза в день оказалось неэффективным, требуется выполнение эндоскопии с биопсией. Лечение рефлюксной болезни состоит в изменении образа жизни и назначении препаратов, снижающих секрецию соляной кислоты, например, ингибиторов протонной помпы.
Сами ингибиторы протонной помпы никак не влияют на рефлюкс, вместо этого они снижают кислотность забрасываемых в пищевод продуктов (повышают pH). К сожалению, даже вещества с нейтральным или слабокислым pH могут повреждать пищевод и вызывать симптомы рефлюкса.
Пищевод Баррета является потенциальным осложнением длительно существующей ГЭРБ. Для данного заболевания характерно превращение нормального плоского эпителия проксимальной части пищевода в цилиндрический эпителий кишечного типа (метаплазия). Пищевод Баррета является самым значительным последствием ГЭРБ, способным привести к развитию аденокарциномы пищевода. Соответственно, всем пациентам с длительно существующим ГЭРБ, особенно мужчинам-европеоидам среднего возраста, рекомендуется периодически проходить эндоскопический скрининг на предмет пищевода Баррета.
При подтверждении диагноза необходимы регулярные эндоскопические осмотры, чтобы вовремя определить развитие дисплазии и аденокарциномы. Риск развития аденокарциномы на фоне существующего пищевода Баррета составляет около 0,5% в год, но значительно возрастает у пациентов с дисплазией высокой степени и с обширным повреждением пищевода (более 3 см). Цель наблюдения — диагностировать рак на ранней стадии, когда еще сохраняется вероятность успешного лечения. Согласно рекомендациям по эндоскопическому скринингу, биопсию следует брать из четырех квадрантов с интервалами по 2 см так, чтобы захваченным оказался весь пораженный участок пищевода. Частота проведения эндоскопии зависит от выраженности дисплазии.
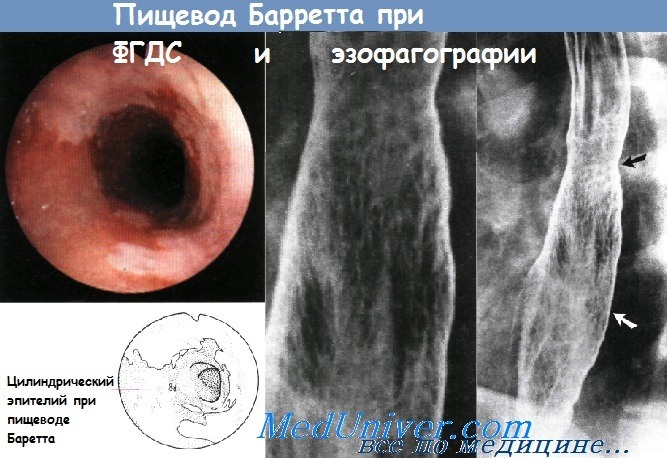
Эндоскопически вокруг здоровой бледно-розовой слизистой оболочки, выстланной плоским эпителием, видны области темно-розового метапластического цилиндрического эпителия, простирающегося по меньшей мере на 3 см вверх от желудочно-пищеводного соединения.
При эзофагографии пищевода Барретта с двойным контрастированием виден сетчатый рисунок слизистой оболочки. В середине пищевода заметны нежные стриктуры с характерным ретикулярным рисунком (черная стрелка), дистально продолжающимся на значительное расстояние от стриктуры (к уровню белой стрелки). Сетчатый рисунок лучше виден на увеличенном изображении.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Эзофагит - это поражение слизистой оболочки пищевода воспалительного характера. Проявлениями эзофагита могут служить жгучая боль за грудиной, нарушения глотания, изжога, повышенная саливация. Осложнением эзофагита могут явиться пептическая язва, стеноз, перфорация пищевода, болезнь Барретта. Диагностический минимум состоит из проведения эзофагоскопии, эндоскопической биопсии и рентгенографии пищевода. Лечение назначается с учетом этиологии эзофагита; включает диету, медикаментозную терапию, физиотерапию; при необходимости – хирургическое лечение сужения пищевода (бужирование, рассечение рубцовых стриктур и др.).
МКБ-10



Общие сведения
Эзофагит – воспалительное заболевание стенки пищевода острого или хронического течения. При эзофагите воспалительный процесс развивается во внутренней, слизистой оболочке пищевода и при прогрессировании может поражать более глубокие слои. Среди заболеваний пищевода эзофагит является наиболее частым, в 30-40% случаев заболевание может протекать без выраженной симптоматики.
Эзофагиты могут быть следствием различного рода повреждений слизистой пищевода или развиться вследствие инфекционного поражения, гастрита, заброса желудочного сока (иногда с желчью) из желудка. Эзофагит вследствие рефлюкса (заброса) желудочного содержимого выделяется как отдельное заболевание – гастроэзофагеальная рефлюксная болезнь.

Причины эзофагита

Острый эзофагит развивается вследствие повреждающего фактора кратковременного действия:
- острые инфекционные процессы (грипп, грибковое поражение, дифтерия и др.);
- физическое повреждение (ожог, травмирование при введении зонда, повреждение инородными телами);
- химический ожог (повреждение едкими химическими веществами);
- аллергическая реакция на пищевые продукты (как правило, сочетается с другими признаками аллергии).
Наиболее тяжелыми бывают повреждения пищевода после ожогов. В патогенезе инфекционного эзофагита основным фактором развития воспаления считается снижение иммунных свойств организма.
Причины развития хронических эзофагитов также разнообразны:
- алиментарный эзофагит (употребление очень горячей, острой пищи, крепкого алкоголя);
- профессиональный эзофагит (работа, связанная с вдыханием паров едких химических веществ);
- застойный эзофагит (раздражение слизистой остатками скопившейся пищи при разного рода затруднениях эвакуационной функции пищевода);
- аллергический эзофагит (развивается в связи с пищевой аллергией);
- дисметаболический эзофагит (связан с нарушениями обмена – гиповитаминозами, недостаточностью микроэлементов и тканевой гипоксией, продолжительной интоксикацией организма и т. п.);
- идиопатический ульцерозный эзофагит (особая форма хронического воспаления пищевода неясной этиологии, морфологически подобная язвенным колитам и гранулематозу пищевода (неспецифический регионарный стенозирующий эзофагит).
В качестве отдельного заболевания выделяют пептический, или рефлюкс-эзофагит. Он развивается вследствие гастроэзофагеального рефлюкса (заброса желудочного содержимого в пищевод). Иногда сочетается с дуодено-гастральным рефлюксом. Рефлюкс из желудка в пищевод может возникать по следующим причинам: недостаточность кардии (нижнего пищеводного сфинктера); хиатальная грыжа (грыжа пищеводного отверстия диафрагмы); недостаточная длина пищевода.
Классификация
Эзофагит по течению может быть острым, подострым и хроническим. По характеру воспалительного процесса и его выраженности в гастроэнтерологии различают катаральный, отечный, эрозивный, псевдомембранозный, геморрагический, эксфолиативный, некротический и флегмонозный эзофагиты.
Катаральный и отечный эзофагит (наиболее часто встречающиеся формы) ограничиваются гиперемией слизистой и ее отеком. При остром инфекционном процессе, а также химических и тепловых ожогах пищевода возможно развитие эрозий слизистой оболочки (эрозивный эзофагит). При тяжелом течении инфекции нередко происходит развитие некротической формы. Геморрагический эзофагит сопровождается кровоизлияниями в стенку пищевода. При псевдомембранозной форме фиброзный экссудат не сращен с подслизистой тканью в отличие от эксфолиативного эзофагита. Флегмона пищевода, как правило, развивается при повреждении стенки пищевода инородным телом.
По локализации и распространенности воспалительного процесса различают дистальный, проксимальный и тотальный эзофагит. Классификация эзофагита по степени поражения имеет различия для острого и хронического течения заболевания. Острые эзофагиты и ожоги пищевода делят на три степени:
- поверхностное поражение без эрозивных и язвенных дефектов;
- поражение всей толщи слизистой с язвенными дефектами и некрозом;
- поражение распространяется на подслизистые слои, образуются глубокие дефекты с возможностью перфорации стенки пищевода, кровотечения. После залечивания возможно образование рубцовых стриктур.
Хронический эзофагит по выраженности поражения стенки делят на 4 степени согласно классификации Савари и Миллера (классификация эндоскопических признаков хронического эзофагита):
- гиперемия без эрозивных дефектов в дистальных отделах;
- разрозненные мелкие эрозивные дефекты слизистой;
- эрозии слизистой сливаются друг с другом;
- язвенное поражение слизистой, стеноз.
Симптомы острого эзофагита
Выраженность симптоматики при остром эзофагите имеет прямую зависимость от выраженности воспалительного процесса в слизистой пищевода. При катаральной форме эзофагит может протекать без клинических симптомов, только иногда проявляясь повышенной чувствительностью пищевода к горячей или холодной пище. Тяжелые формы эзофагита проявляются выраженным болевым симптомом (острая, сильная, жгучая боль за грудиной, отдающая в шею и спину), расстройством глотания (дисфагия) из за сильной боли, изжогой, повышенным слюноотделением.
В крайне тяжелых случаях – кровавая рвота вплоть до шокового состояния. Тяжело протекающий эзофагит спустя неделю может смениться периодом мнимого благополучия (резкое стухание симптомов, возможно даже употребление твердой пищи), но без адекватного лечения спустя несколько недель (до 3-х месяцев) заживления тяжелых дефектов пищеводной стенки может привести к образованию грубых рубцов и стеноза, что приведет к прогрессированию дисфагии и регургитации пищи.
Симптомы хронического эзофагита
При рефлюкс-эзофагите основным клиническим проявлением является изжога (жжение в области эпигастрия и за грудиной). Как правило, изжога усиливается после приема жирной, острой пищи, кофе, газированных напитков. Переедание также способствует развитию симптоматики. Другими вероятными симптомами могут быть: отрыжка (воздухом, кислым, горьким с примесью желчи); ночью может проявляться регургитация. Нередки присоединения расстройств дыхания, ларингоспазм, бронхиальная астма, частые пневмонии. Симптомы нарушения дыхания проявляются, как правило, ночью, в горизонтальном положении тела.
Хронический эзофагит может протекать с болями за грудиной в районе мечевидного отростка, иррадиирующими в спину и шею. Для хронического эзофагита характерна умеренная выраженность болевого симптома.
У детей первого года жизни недостаточность сфинктера пищевода можно диагностировать по многократным умеренным срыгиваниям сразу после кормления в горизонтальном положении. При упорных срыгиваниях могут развиться симптомы гипотрофии.
Осложнения

Осложнениями эзофагитов могут стать следующие заболевания и состояния:
- пептическая язва пищевода (часто развивается при болезни Баррета), характеризуется образованием глубокого дефекта стенки пищевода, может вести к грубому рубцеванию и укорочению пищевода;
- сужение (стеноз) просвета пищевода (ведет к нарушению прохождения пищи в желудок, снижению массы тела);
- прободение стенки пищевода (перфорация) – осложнение, опасное для жизни, требует срочного хирургического вмешательства;
- гнойные осложнения эзофагита – абсцесс, флегмона (как правило, являются следствием повреждения пищевода инородным телом);
- болезнь Барретта (при продолжительном рефлюкс-эзофагите без адекватного лечения развивается перерождение эпителия пищевода – метаплазия). Пищевод Баррета – предраковое состояние.
Диагностика

Если острый эзофагит проявляется клинической симптоматикой, то диагностика этого заболевания, как правило, не составляет проблем – локализация болевого симптома весьма специфична и характерна. Опрос позволяет выявить вероятную причину развития эзофагита. Для подтверждения диагноза используется:
- Эзофагоскопия. Показывает изменения в слизистой, их выраженность. Проведение эндоскопического обследования пищевода проводят не ранее чем на шестой день после проявления выраженной клинической картины. Показания для эндоскопического обследования выявляются индивидуально. При необходимости берут эндоскопическую биопсию слизистой и исследуют гистологически.
- Манометрия. Нарушения моторной функции пищевода выявляются с помощью эзофагоманометрии.
- Рентген.Рентгенография пищевода позволяет выявить изменения контуров пищевода, изъязвления, отек стенки и скопление слизи.
Лечение эзофагита
Острый эзофагит
Эзофагит вследствие химического ожога требует срочного промывания желудка для удаления химического агента. Для лечения легких форм острых эзофагитов больным рекомендовано воздерживаться от приемов пищи 1-2 дня, медикаментозное лечение заключается в приеме антацидов и препаратов группы фамотидина. После начала питания исключают продукты, способные повредить слизистую (алкоголь, кофе, горячая, острая, грубая пища) и пища, активизирующая выработку желудочного сока (шоколад, жирные продукты). Всем больным эзофагитом рекомендован отказ от курения.
При тяжелом протекании болезни - бережное питание вплоть до отказа от энтерального питания, обволакивающие и гелевые антацидные препараты. При выраженной интоксикации проводится инфузионная терапия с помощью дезинтоксикационных растворов. Для подавления инфекционного процесса показана антибиотикотерапия.
При язвенном эзофагите с выраженным болевым симптомом прописано обезболивание и противопоказано промывание желудка. При безуспешности массированного лечения антибиотиками очагов гнойного воспаления (флегмона, абсцесс) – хирургическая санация. Также показанием к хирургическому лечению эзофагита является развитие тяжелой стриктуры пищевода, не поддающейся дилатации.
Хронический эзофагит
В терапии хронического эзофагита основное значение играет устранение фактора его возникновения. Важнейшей составляющей лечения является строгое соблюдение диеты и режима питания и образа жизни. Рекомендации по диете в период острых клинический проявлений: употребление умеренного количества мягкой протертой пищи комнатной температуры. Исключение из рациона продуктов, оказывающих раздражающее действие на слизистую – острые, жирные, жареные, газированные, алкоголесодержащие продукты. Также исключают пищу, содержащую большое количество клетчатки.
Больным эзофагитом необходимо отказаться от курения и приема лекарственных препаратов, влияющих на тонус сфинктера пищевода (седативные препараты, транквилизаторы, теофиллин, простагландины и т. п.). Также следует отказаться от приемов пищи не менее чем за полтора-два часа до сна, не принимать горизонтальное положение после еды, не проводить много времени наклонясь. Спать рекомендуется на приподнятом изголовье. Терапия хронического эзофагита:
- препараты, снижающие кислотность желудочного сока (антациды – оптимальным выбором являются гелевые антациды с анестетиками, ингибиторы протоновой помпы, блокаторы Н2-гистаминовых рецепторов);
- препараты, усиливающие тонус кардии (нижнего сфинктера пищевода и ускоряющие продвижение пищевого комка из желудка в двенадцатиперстную кишку (блокаторы дофа-рецепторов и холиномиметики).
- при рефлюкс-эзофагите хороший результат дает амплипульстерапия;
- снижение болевого синдрома достигается сеансами электрофореза ганглиоблокаторов;
- грязелечение и бальнеотерапия.
При тяжелом течении рефлюкс-эзофагита со стриктурами, язвами и стенозом физиотерапия противопоказана. Операции при стенозе пищевода заключаются в эндоскопическом рассечении стриктур, расширении или бужировании пищевода. По показаниям проводится резекция и пластика пищевода.
Прогноз и профилактика
При отсутствии осложнений (стеноз, перфорации, кровотечение, воспаление средостения и т. п.) прогноз благоприятен. Важным фактором в перспективе излечения эзофагита является строгое соблюдение режима питания, образа жизни и рекомендаций по диете.
Профилактика эзофагитов подразумевает избегание причин его развития – ожогов горячей пищей, химическими веществами, повреждений инородными телами и т. п. Профилактика хронического эзофагита – регулярное диспансерное обследование у гастроэнтеролога и при необходимости – лечение. Больным хроническим эзофагитом в качестве профилактики обострений показано санаторно-курортное лечение.
Диета при ГЭРБ – один из этапов лечения гастроэзофагеальной рефлюксной болезни. Как и любое заболевание органов пищеварения ГЭРБ требует строгого составления меню и подбора правильной диеты по рекомендации гастроэнтеролога. Суть диетического рациона – снять нагрузку с пищеварительных органов и способствовать выздоровлению. При неправильном питании имеющаяся проблема усугубиться.
Признаки и причины появления эзофагеальной рефлюксной болезни
Эзофагит – это воспаление слизистой оболочки пищевода. В зависимости от длительности и силы воспалительного процесса, обострение делится на такие типы:
- катаральный;
- эрозивный;
- язвенный;
- флегмонозный;
- некротический.
- Рефлюкс пищевода или ГЭРБ. Это хроническое заболевание, заключающееся в нарушении функциональности сфинктера, располагающегося между желудком и пищеводом. В результате содержимое желудка забрасывается в пищеводную трубку. Если такие приступы возникают часто, то пациента мучает тяжесть, отрыжка и изжога. Сфинктер может сжиматься как частично, так и вообще не сжиматься. Чем хуже он функционирует, тем тяжелее пациент переносит приступы. Со временем в пищеводе возникают эрозивные повреждения. Заболевание чаще развивается на фоне других сопутствующих патологий, включая язву желудка, субатрофический гастрит, дуоденит, заболевания поджелудочной железы или гепатобилиарной системы. реже патология развивается на фоне неправильного питания.
- Инфекционное повреждение. В качестве возбудителей выступают грибки, бактерии и вирусы. Кандидоз развивается на фоне сниженного иммунитета и при попадании грибковой флоры в верхние отделы пищеварительного тракта. Обычно грибковое поражение характерно для лиц, страдающих от различных типов иммунодефицита и ВИЧ инфекции. Бактериальное поражение развивается на фоне перенесенного сифилиса, дифтерии или туберкулеза. Вирусные инфекции, такие как цитомегаловирус или герпес, также могут спровоцировать вирусное поражение слизистых оболочек пищевода.
- Реже патология развивается на фоне аллергической реакции, при злоупотреблении алкоголем, при различных механических повреждениях. Заболевание носит как острый, так и хронический вялотекущий характер.
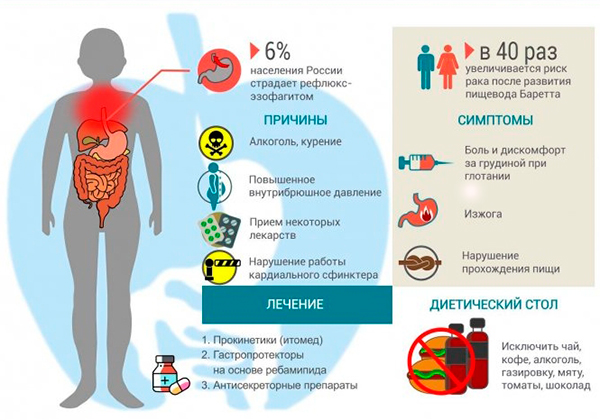
Симптомы рефлюксного эзофагеального обострения включают:
- Сразу после проглатывания пищи пациент ощущает боль за грудиной. При наклоне туловища неприятные ощущения усиливаются. Также возможно появление неприятных ощущений на уровне мечевидного отростка.
- Пациента часто беспокоит приступ изжоги. Она усиливается после употребления еды, особенно, если больной употреблял острые или жареные продукты. Приступы всегда появляются на фоне курения или употребления спиртного.
- Наличие повышенной саливации.
- Отрыжка – частая, с кислым привкусом.
- Ощущение першения в горле, появление сухого кашля при отсутствии респираторных болезней дыхательной системы на данный момент.
- Назначают специальную диету при рефлюксе.
- Принимают лекарственные средства – антациды, ингибиторы протонной помпы или Н-2 блокаторы гистаминовых рецепторов, прокинетики.
- Если имеется обострение в виде патогенной флоры, то назначают антимикотики, антибиотики или противовирусные препараты.
- Реже используют в составе комплексной терапии методы физиотерапии.
- Назначают витаминные средства, если у пациента обнаружен дефицит микроэлементов или витаминов.
- При неэффективности консервативной терапии.
- При наличии предракового состояния пищевода.
- Если у пациента возникают стриктуры или множественные кровотечения из язв.
- Если имеется рецидив аспирационного воспаления легких.
Принципы подбора диеты при рефлюксе
Диету составляют строго из продуктов, допустимых при наличии такого диагноза. Все вредные пищевые компоненты полностью исключают, чтобы не спровоцировать осложнение или ухудшение состояния.
- Еда не должна повреждать слизистую пищевода и желудка, усиливать текущий воспалительный процесс.
- Пища не должна снижать кислотность желудка.
- Еда не провоцирует метеоризм и усиленное газообразование в кишечнике.

Каких правил в составлении диеты следует придерживаться:
- Пищу употребляют небольшими порциями, но часто. Принцип дробного питания полезен при возникновении рефлюксного эзофагеального обострения, так как еда не переполняет желудок, меньше застаивается и не требует для переваривания усиленного выделения соляной кислоты. Последний пункт является очень важным, так как избыточное содержание желудочного сока создает предпосылки к забрасыванию из желудка в пищеводную трубку во время очередного приступа.
- Нельзя есть слишком горячую или холодную еду на диете. Пища должна быть нагретой до комнатной температуры. Тоже самое касается любых напитков. Соблюдение температурного режима важно для нормализации секреторной функциональности желудка.
- Еда должна быть порезана на мелкие кусочки и хорошо пережевываться. Чем хуже пережевывается пища, тем больше желудочного сока секретируется в желудке.
- Способ обработки – варка или приготовление на пару.
- Для повышения кислотности можно выпивать стакан минералки без газа перед едой.
- Не рекомендуется принимать пищу позже 7 вечера.
Допустимый перечень продуктов
При рефлюксном эзофагите полезно есть такие продукты на диете:
- Высушенный черный хлеб, сухари и галетное печенье.
- Мелко нарезанное постное мясо – курица, индейка и кролик.
- Из сладостей допустимо есть суфле и мармелад.
- На молоке можно варить каши из риса, овсянки, гречки и манки. Рекомендуется молоко разводить с водой, а крупы хорошо разваривать.
- Из молочных продуктов употребляют кисель и обезжиренный творог, молоко, кефир, йогурт или нежирный сорт сыра.
- Можно есть яйца всмятку или в виде омлетов, приготовленных на пару.
- В виде пюре едят овощи – брокколи, цветную капусту и картофель.
- Овощи и фрукты нужно выбирать сладкие сорта, без кислого привкуса. Примеры – бананы, арбуз, груши, дыни, абрикос, персик, малина или клубника.
- В пищу добавляют как сливочное, так и растительное масло. Здесь нет особых ограничений.
- супы;
- запеканки;
- пюре;
- компоты и узвары;
- кисель.
Полезные рекомендации по питанию включают:
- Перед едой лучше выпить стакан кипяченой воды. Это снизит кислотность желудочного сока и предотвратит обратный заброс пищи из желудка.
- Снижает повышенную кислотность желудка сырой картофель, грецкий орех и сухой белый хлеб.
- Если диагностировали рефлюксный эзофагит, пациент должен сразу же избавиться от вредных привычек. Нужно бросить курить и прекратить употребление спиртного. Нужно нормализовать режим питания и исключить ночные перекусы. Питание перед сном вредно, так как сильно нагружает желудок и весь пищеварительный тракт.
- В тяжелых ситуациях, если приступы рефлюксной болезни каждый раз повторяются, пациент должен принимать пищу стоя. В течение трех часов после трапезы больной должен находиться в строго вертикальном положении. Нельзя ложиться и наклоняться вперед. Это снижает риск обратного заброса содержимого желудка в пищевод.
- Перед сном полезно пить отвары или чаи из календулы или ромашки. Эти травы обладают противовоспалительным и бактерицидным действием. Домашние отвары на основе этих растений снимут боль, отечность и покраснение, что облегчит течение болезни.
- В период обострения нужно воздержаться от активной физической деятельности. Под запретом интенсивный бег и походы в тренажерный зал. Усиленная физическая активность может вызвать очередной приступ заброса. Также под запретом интенсивное качание мышц брюшного пресса, ношение тесной одежды в области талии, включая пояса и тесные брюки.

Перечень запрещенных продуктов
Что нельзя есть в период возникновения воспаления пищевода:
- Жирную пищу, фаст-фуд и шоколад.
- Цитрусовые и любые сорта кислых фруктов.
- Сдобный хлеб.
- Лук и чеснок, хрен, аджику.
- Жирные мясные или рыбные бульоны.
- Сливки, жирную молочную продукцию, включая сметану.
- Грибы, бобовые и капусту.
- Употреблять алкоголь любой крепости.
- Крепкий чай и кофе.
- Жареную, острую и жирную еду.
- Острые и соленые приправы.
- Копчености и консервы.
- Кисломолочные продукты.
- Экстрактивные вещества.
- Соусы, кетчупы и майонез.
- Газированные и соковые напитки.
Необходимо во время лечения частично ограничить такие продукты:
- Грибные изделия – соусы, сушеный или готовый продукт.
- Овощи в квашеном виде, из-за избыточного содержания кислоты в ходе закваски продукции.
- Жирные сорта птицы – утка и гусь, которые также повышают кислотность.
- Под запретом майонез и любые приправы.
- Сырые овощи и орехи. Продукты, изобилующие грубыми пищевыми волокнами, способны вызвать брожение в кишечнике.
- Во время соблюдения диеты при рефлюксе рекомендуется ограничить употребление белого хлеба и свежие изделия из теста. Адекватная замена – подсушенный хлеб из муки грубого помола.
- Под частичным запретом такие овощи – помидоры, редька, щавель, капуста, огурцы и все виды бобовых круп.
- Макароны, пшеничная крупа и перловка не рекомендуются, так как их тяжело переварить.
При катаральной форме болезни важно не нарушать режим питания. В противном случае болезнь обострится еще сильнее, что может спровоцировать развитие эрозивной формы. Это будет вызывать множественные язвенные поражения, способствующие появлению кровотечения. Такое состояние чревато рубцеванием пищевода.
Питание при ГЭРБ, меню на неделю
Приемы пищи в период обострения должны состоять из максимально простых продуктов, которые не нагружают желудочно-кишечный тракт. Чтобы минимизировать риск повреждения стенок пищевода, в первое время крупы и овощи подают в протертом виде. По мере улучшения состояния пациента повседневный рацион можно разнообразить. Со временем добавляют мясные изделия в перекрученном виде (фарш или фрикадельки) и подают с гарниром – вареными овощами или крупами, пюре.
Примерное меню на неделю при катаральной форме выглядит таким образом:
- Понедельник. Завтрак – гречневая каша на молоке и некрепкий чай. Второй завтрак – банан. Обед – овощной суп с сухариками и травяной чайный напиток. Полдник – нежирный йогурт в небольшом количестве. Ужин – картофельное пюре с запеченной куриной грудкой.
- Вторник. Завтрак – отварная овсянка и стакан теплого молока. Обед – тушеная тыква с рисом, отвар из шиповника. Полдник – банан и нежирный йогурт. Ужин – запеченное мясо кролика с кабачками и некрепкий чай.
- Среда. Завтрак – рисовая каша на молоке. Можно добавить в блюдо немного сахара. Обед – паровые котлеты из рыбы и овощное пюре с травяным чаем. Перекус – домашнее печенье из кукурузной муки с медом. Ужин – манная каша и фруктовый чай.
- Четверг. Завтрак – овсяная каша и кусочек нежирного сыра. Травяной чай. Перекус – тертый салат из свежей моркови и сладкого яблока. Обед – вареный картофель-пюре и мясные фрикадельки на пару с компотом. Ужин – рыбное блюдо с овощами.
- Пятница. Завтрак – каша из гречневой муки и творог с киселем. Обед – рисовый суп со сливками, рыбное суфле и некрепкий чай. Полдник – сладкий творог с травяным чаем и медом. Ужин – яичный омлет и теплое молоко.
- Суббота. Завтрак – молочное желе с галетным печеньем. Некрепкий чайный напиток. Перекус – банан или персик. Обед – кнели из говядины, картофель-пюре и травяной чай. Ужин – тыквенное пюре с морковью. Чай с молоком.
- Воскресенье. Завтрак – манная каша на молоке с сахаром и травяной чай. Обед – рыбные котлеты с овощами и ягодный сладкий кисель. Перекус – стакан морковного сока с гренками. Ужин – рис отварной, куриный паштет и стакан молока.
Пациент должен в точности соблюдать диету выписанную специалистом. Недельное меню составляют индивидуально, в зависимости от индивидуальных предпочтений больного в рамках разрешенных продуктов. Необходимо соблюдать рацион диетического стола номер 1А – 1В. Такая диета снимает раздражение за счет устранения избыточной секреции соляной кислоты в желудке.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Эритема: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Определение
Эритема – это специфическое покраснение кожи или слизистой оболочки, либо сыпь на определенном участке тела, которые провоцируются сильным приливом крови к капиллярным сосудам. Этот симптом возникает как при психоэмоциональных состояниях здорового человека, так и в результате различных проблем со здоровьем.
Если на гиперемированное пятно надавить пальцем, оно исчезнет, но по окончании давления появится вновь.
Эритема может рассматриваться как:
- компонент клинического симптомокомплекса различных заболеваний кожи;
- физиологическая реакция организма на различные внутренние и внешние раздражители (механические, биологические, лучевые, температурные, химические, интоксикационные, лекарственные, психогенные и др.);
- симптом инфекционного поражения кожи, аллергической реакции, врожденной генетической патологии, токсического поражения, хронических заболеваний внутренних органов, системных аутоиммунных заболеваний;
- самостоятельная патология.
Разновидности эритемы
Эритема манифестирует в результате расширения кровеносных сосудов сосочкового слоя дермы. Выделяют активный и пассивный процесс:
- Активная эритема характерна для острой фазы воспалительного процесса. Активностью обладают и физиологические эритемы, но они кратковременные (то есть быстро проходят). Кожа в зоне активной эритемы горячая, ярко-красного цвета, может быть отечной. Эти изменения объясняются расширением сосудов кожи и усилением кровотока. Эритематозные пятна чаще имеют округлую форму, а при слиянии напоминают гирлянду.
- Пассивная эритема связана с расширением венозных сосудов дермы и стазом крови, в результате чего кожа приобретает синюшно-красный цвет с цианотичным оттенком. Пассивная эритема распространяется диффузно и имеет нечеткие границы.
Возможные причины возникновения эритемы
Неинфекционные эритемы
- Эмотивная эритема, как следует из названия, возникает на фоне сильных эмоций или стресса. Обычно локализуется на лице, шее и груди. Ярко-красный или пунцовый цвет пятен объясняется транзиторным (временным) расширением сосудов кожи.
- Солнечная эритема – сосудистая реакция на повреждающее воздействие ультрафиолетовых лучей (вплоть до ожога 1-й степени).
- Тепловая эритема возникает вследствие продолжительного либо регулярного теплового или инфракрасного воздействия (включая физиотерапевтические процедуры), которого недостаточно для полноценного ожога. Проявляется в виде красноватой сосудистой сетки. Локализация определяется зоной, на которую было оказано тепловое воздействие.
Холодовая эритема манифестирует под действием на кожу и слизистые оболочки низких температур. Проявляется сине-красной сыпью с локальными отеками и зудом.
К эритродермии относят атопический, контактный, себорейный дерматиты, псориаз, красный отрубевидный лишай, красный плоский лишай, розацеа, чесотку, лимфому кожи и т.д.
- Симптоматическая эритема характеризуется гиперемированными пятнами неправильной формы, возвышающимися над кожей, и является аллергической реакцией на некоторые лекарства либо развивается на фоне полиартрита.
- Стойкая возвышающая эритема – это признак аллергического васкулита.
- Пальмарная эритема («печеночные» ладони) проявляется малиновыми пятнами на ладонях и кончиках пальцев у больных циррозом печени. Схожие пятна могут наблюдаться во время беременности, а также при полиартрите, патологиях легких, подостром бактериальном эндокардите и т.п.
- Кольцевидная эритема представляет собой монетовидные, отечные пятна красного, ярко-розового или цианозного цвета на коже туловища и конечностей. Пятна могут увеличиваться в размере и сливать. Может наблюдаться повышение температуры тела. Выделяют несколько видов кольцевидной эритемы:
- центробежная эритема Дарье – относится к инфекционно-аллергическим проявлениям и чаще встречается у мужчин среднего возраста;
- маргинальная эритема (болезнь Лендорфф-Лейнера) – одно из проявлений острой ревматической лихорадки;
- круговидная мигрирующая эритема Гаммела – представляет собой концентрические высыпания, похожие на древесные волокна и ассоциированные с различными видами онкологических процессов.
- Пятнистая инфекционная эритема Розенберга – самостоятельное заболевание, которым болеют по большей части подростки и молодые люди до 25 лет. Проявляется асимметричной сыпью красного цвета на теле и слизистой оболочке полости рта, лихорадкой, сильной головной и суставной болью, бессонницей.
- Инфекционной эритемой Чамера, как правило, болеют дети. Возбудителем является парвовирус В19. Характеризуется внезапным началом – на лице появляется мелкая сыпь, которая по мере прогрессирования заболевания сливается в эритематозное пятно («синдром пощечины») с пятнисто-папулезной сыпью на туловище и руках.
- Узловатая эритема («красные шишки») характеризуется болезненными подкожными узелками красного или фиолетового цвета (отсюда и название), которые находятся преимущественно на передних поверхностях ног, на предплечьях и на бедрах. Узелки плотные и припухшие. Часто появляется на фоне тонзиллита, скарлатины, туберкулеза, сопровождает системные заболевания, включая стрептококковую инфекцию, ревматические заболевания, мононукулеоз, саркоидоз и воспалительное заболевание кишечника (неспецифический язвенный колит, болезнь Крона), болезни Бехчета, синдром Лефгрена. Провоцирующим фактором может стать прием противозачаточных и сульфаниламидных препаратов.
- Экссудативная многоформная эритема характеризуется симметрично расположенными отечными красно-розовыми пятнами на коже, кайме губ, слизистой оболочке рта, гениталиях. Поражения имеют вид мишени или радуги с центральной папулой и четкими границами пятен. Папулы, наполненные серозным или кровянистым содержимым, лопаются с образованием язвочек. Провоцировать такую эритему могут пульпит, гайморит, корь, герпес, скарлатина, обезьянья оспа и др. инфекционные заболевания, а также прием некоторых лекарственных препаратов.
- Синдром Стивенса-Джонсона – острое токсико-аллергическое заболевание, для которого характерно появление пузырей на слизистых оболочках рта, глаз, горла, половых органов. Заболевание обычно протекает хронически, с постоянными рецидивами.
- Скарлатиноподобная рецидивирующая эритема Фереоля-Бенье – остро протекающее рецидивирующее заболевание кожи аллергического генеза. Характеризуется доброкачественным течением и благоприятным прогнозом. Нередко развивается после лекарственных интоксикаций, переохлаждения, стресса, на фоне гриппозной и другой инфекции. Высыпания, склонные к слиянию, появляются в виде ярко-красных пятен различной величины – от точечных до крупных. После исчезновения сыпи кожа шелушится, на ладонях и подошвах роговой слой отходит в виде «перчаток» и «чулок».
- Мигрирующая эритема Липшютца – основное клиническое проявление начальной стадии болезни Лайма. Заболевание вызывает бактерия боррелия, которую переносят клещи. Эритема расположена по центру, окружена бледным кольцом и наружной воспаленной каймой.
Возникают в результате попадания инфекции (бактерий, вирусов, простейших, гельминтов) в капилляры кожи. К группе инфекционных эритем относятся:
Диагностику эритемы проводит врач-дерматолог, дерматовенеролог или аллерголог . Первичный прием может осуществить терапевт или врачу общей практики. Возможно, впоследствии понадобится консультация ревматолога, пульмонолога, эндокринолога , фтизиатра и инфекциониста. При появлении эритемы у ребенка следует обратиться к врачу-педиатру или детскому дерматологу.
Диагностика и обследования при эритеме
Диагноз обычно основывается на характерной клинической картине с учетом возраста пациента и прицельной дифференциальной диагностики с крапивницей, корью, краснухой, энтеровирусной экзантемой, сифилисом, лепрой и др. Для исключения прочих патологий подбираются методы комплексной диагностики, в том числе:
-
анализ крови общий. При эритеме выявляют лейкопению, палочкоядерный сдвиг влево, эозинофилию, ускорение СОЭ;
Синонимы: Общий анализ крови (ОАК); Гемограмма; КАК; Развернутый анализ крови. Full blood count; FBC; Complete Blood Count (CBC); Hemogram; CBC with White Blood Cell Differential Count; Peripheral Blood Smear; Blood Film Examination; Complete blood count (CBC) with differential white blood cell coun.
Читайте также:

