Эритема что это такое аллергическая реакция
Обновлено: 18.04.2024
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Эритема: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Определение
Эритема – это специфическое покраснение кожи или слизистой оболочки, либо сыпь на определенном участке тела, которые провоцируются сильным приливом крови к капиллярным сосудам. Этот симптом возникает как при психоэмоциональных состояниях здорового человека, так и в результате различных проблем со здоровьем.
Если на гиперемированное пятно надавить пальцем, оно исчезнет, но по окончании давления появится вновь.
Эритема может рассматриваться как:
- компонент клинического симптомокомплекса различных заболеваний кожи;
- физиологическая реакция организма на различные внутренние и внешние раздражители (механические, биологические, лучевые, температурные, химические, интоксикационные, лекарственные, психогенные и др.);
- симптом инфекционного поражения кожи, аллергической реакции, врожденной генетической патологии, токсического поражения, хронических заболеваний внутренних органов, системных аутоиммунных заболеваний;
- самостоятельная патология.
Разновидности эритемы
Эритема манифестирует в результате расширения кровеносных сосудов сосочкового слоя дермы. Выделяют активный и пассивный процесс:
- Активная эритема характерна для острой фазы воспалительного процесса. Активностью обладают и физиологические эритемы, но они кратковременные (то есть быстро проходят). Кожа в зоне активной эритемы горячая, ярко-красного цвета, может быть отечной. Эти изменения объясняются расширением сосудов кожи и усилением кровотока. Эритематозные пятна чаще имеют округлую форму, а при слиянии напоминают гирлянду.
- Пассивная эритема связана с расширением венозных сосудов дермы и стазом крови, в результате чего кожа приобретает синюшно-красный цвет с цианотичным оттенком. Пассивная эритема распространяется диффузно и имеет нечеткие границы.
Возможные причины возникновения эритемы
Неинфекционные эритемы
- Эмотивная эритема, как следует из названия, возникает на фоне сильных эмоций или стресса. Обычно локализуется на лице, шее и груди. Ярко-красный или пунцовый цвет пятен объясняется транзиторным (временным) расширением сосудов кожи.
- Солнечная эритема – сосудистая реакция на повреждающее воздействие ультрафиолетовых лучей (вплоть до ожога 1-й степени).
- Тепловая эритема возникает вследствие продолжительного либо регулярного теплового или инфракрасного воздействия (включая физиотерапевтические процедуры), которого недостаточно для полноценного ожога. Проявляется в виде красноватой сосудистой сетки. Локализация определяется зоной, на которую было оказано тепловое воздействие.
Холодовая эритема манифестирует под действием на кожу и слизистые оболочки низких температур. Проявляется сине-красной сыпью с локальными отеками и зудом.
К эритродермии относят атопический, контактный, себорейный дерматиты, псориаз, красный отрубевидный лишай, красный плоский лишай, розацеа, чесотку, лимфому кожи и т.д.
- Симптоматическая эритема характеризуется гиперемированными пятнами неправильной формы, возвышающимися над кожей, и является аллергической реакцией на некоторые лекарства либо развивается на фоне полиартрита.
- Стойкая возвышающая эритема – это признак аллергического васкулита.
- Пальмарная эритема («печеночные» ладони) проявляется малиновыми пятнами на ладонях и кончиках пальцев у больных циррозом печени. Схожие пятна могут наблюдаться во время беременности, а также при полиартрите, патологиях легких, подостром бактериальном эндокардите и т.п.
- Кольцевидная эритема представляет собой монетовидные, отечные пятна красного, ярко-розового или цианозного цвета на коже туловища и конечностей. Пятна могут увеличиваться в размере и сливать. Может наблюдаться повышение температуры тела. Выделяют несколько видов кольцевидной эритемы:
- центробежная эритема Дарье – относится к инфекционно-аллергическим проявлениям и чаще встречается у мужчин среднего возраста;
- маргинальная эритема (болезнь Лендорфф-Лейнера) – одно из проявлений острой ревматической лихорадки;
- круговидная мигрирующая эритема Гаммела – представляет собой концентрические высыпания, похожие на древесные волокна и ассоциированные с различными видами онкологических процессов.
- Пятнистая инфекционная эритема Розенберга – самостоятельное заболевание, которым болеют по большей части подростки и молодые люди до 25 лет. Проявляется асимметричной сыпью красного цвета на теле и слизистой оболочке полости рта, лихорадкой, сильной головной и суставной болью, бессонницей.
- Инфекционной эритемой Чамера, как правило, болеют дети. Возбудителем является парвовирус В19. Характеризуется внезапным началом – на лице появляется мелкая сыпь, которая по мере прогрессирования заболевания сливается в эритематозное пятно («синдром пощечины») с пятнисто-папулезной сыпью на туловище и руках.
- Узловатая эритема («красные шишки») характеризуется болезненными подкожными узелками красного или фиолетового цвета (отсюда и название), которые находятся преимущественно на передних поверхностях ног, на предплечьях и на бедрах. Узелки плотные и припухшие. Часто появляется на фоне тонзиллита, скарлатины, туберкулеза, сопровождает системные заболевания, включая стрептококковую инфекцию, ревматические заболевания, мононукулеоз, саркоидоз и воспалительное заболевание кишечника (неспецифический язвенный колит, болезнь Крона), болезни Бехчета, синдром Лефгрена. Провоцирующим фактором может стать прием противозачаточных и сульфаниламидных препаратов.
- Экссудативная многоформная эритема характеризуется симметрично расположенными отечными красно-розовыми пятнами на коже, кайме губ, слизистой оболочке рта, гениталиях. Поражения имеют вид мишени или радуги с центральной папулой и четкими границами пятен. Папулы, наполненные серозным или кровянистым содержимым, лопаются с образованием язвочек. Провоцировать такую эритему могут пульпит, гайморит, корь, герпес, скарлатина, обезьянья оспа и др. инфекционные заболевания, а также прием некоторых лекарственных препаратов.
- Синдром Стивенса-Джонсона – острое токсико-аллергическое заболевание, для которого характерно появление пузырей на слизистых оболочках рта, глаз, горла, половых органов. Заболевание обычно протекает хронически, с постоянными рецидивами.
- Скарлатиноподобная рецидивирующая эритема Фереоля-Бенье – остро протекающее рецидивирующее заболевание кожи аллергического генеза. Характеризуется доброкачественным течением и благоприятным прогнозом. Нередко развивается после лекарственных интоксикаций, переохлаждения, стресса, на фоне гриппозной и другой инфекции. Высыпания, склонные к слиянию, появляются в виде ярко-красных пятен различной величины – от точечных до крупных. После исчезновения сыпи кожа шелушится, на ладонях и подошвах роговой слой отходит в виде «перчаток» и «чулок».
- Мигрирующая эритема Липшютца – основное клиническое проявление начальной стадии болезни Лайма. Заболевание вызывает бактерия боррелия, которую переносят клещи. Эритема расположена по центру, окружена бледным кольцом и наружной воспаленной каймой.
- бактериальные инфекционные заболевания, вызванные стрептококками, – скарлатина, ангина, фарингит, отит и др., после которых развивается узловая эритема нижних конечностей как осложнение перенесенного заболевания;
- длительное системное заболевание – туберкулез, лимфогранулематоз, трихофития, иерсиниоз;
- долговременный курс лечения антибиотиками, бромидами, салицилатами, йодидами либо сульфаниламидами;
- вакцинация;
- язвенный колит;
- онкозаболевание;
- болезнь Бехчета;
- беременность и связанная с ней гормональная перестройка женского организма, причем риск развития узелковой эритемы существенно возрастает при наличии в анамнезе беременной женщины хронических инфекционных очагов;
- наследственная предрасположенность к заболеванию: часто оно диагностируется у нескольких поколений одной семьи или у близких родственников;
- аллергия, которая способствует развитию хронической формы патологии.
- Острое начало с резким ухудшением состояния, ознобом, признаками лихорадки, слабостью, ухудшением аппетита.
- Появление на коже узловатых высыпаний, причем узлы образуются в нижних, наиболее плотных слоях дермы либо в подкожном слое жировой клетчатки и возвышаются над уровнем кожи. Размеры узлов варьируют от 0,5 до 5 см, вокруг них образуется отек, из-за которого границы узла размываются, отмечаясь лишь изменением цвета гладкой кожи на ярко-розовый или синюшный.
- Быстрое увеличение в размерах узлов, образовавшихся под кожей. Через некоторое время рост прекращается.
- Болезненность узлов – один из характерных симптомов. Она может проявляться спонтанно либо только при нажатии на воспаленный участок кожи.
- Боли и воспаления в суставах – еще один характерный признак. Крупные суставы воспаляются примерно у трети пациентов: появляется отек тканей, локально повышается температура. Артропатия и ощущение скованности характерно для большинства случаев болезни.
- Спустя две-три недели узлы начинают уменьшаться, затем полностью исчезают. На их месте некоторое время остаются пятна с измененным цветом кожи, возможно шелушение кожи. Одновременно разрешается воспаление суставов.
- бакпосев микрофлоры носоглоточной слизи для выявления стрептококков;
- бакпосев кала при подозрении на иерсиниоз;
- туберкулинодиагностику;
- кожные аллергические пробы;
- анализ крови на ревматоидный фактор и консультацию у ревматолога; ткани узлового образования и гистологическое изучение образца для выявления воспалительного процесса в стенках капилляров.
- антибиотикотерапию, если воспалительный процесс носит инфекционный характер;
- десенсибилизирующую терапию, если причиной болезни является аллергическая реакция организма;
- прием противовоспалительных препаратов для купирования воспалительного процесса и избавления от болей;
- плазмаферез, криоферез или гемосорбцию для быстрого устранения интоксикации;
- кортикостероидные и противовоспалительные мази на воспаленные суставы и узлы эритемы;
- физиотерапевтическое лечение – УФО, лазеротерапию, фоноворез, магнитотерапию и т. д.
- активные – возникающие при резком расширении просвета артериальных сосудов, сопровождающегося острым воспалительным процессом, с ярким покраснением кожи, повышением температуры, отечностью и болезненностью кожи;
- пассивные – образующиеся при застое крови в венозных сосудах при их расширении, сопровождающиеся появлением синюшно-красных или бордовых пятен, преимущественно сопровождающие воспаление с хроническим течением.
- неинфекционные – являющиеся физиологической реакцией организма на внешние или внутренние раздражители (солнечный ультрафиолет, критически высокая или низкая температура, аллергены и т. д.);
- инфекционные – вызванные проникновением инфекции в кожные капилляры через поверхность эпидермиса, из системного кровотока или через слизистую оболочку.
- инфракрасные – спровоцированные инфракрасным излучением, мощности которого оказалось недостаточно для полноценного ожога, и проявляющиеся в виде красноватой сосудистой сетки;
- рентгеновские – вызванные воздействием рентгеновского излучения либо высокочастотных электромагнитных волн;
- симптоматические – появляющиеся после контакта с аллергенным агентом в виде гиперемированных выпуклых пятен неправильной формы;
- идиопатические – формирующиеся под влиянием наследственности как увеличение диаметра капилляров в местах соединения с сосудистой сеткой, с покраснением ладонных поверхностей;
- холодовые – образующиеся при воздействии на кожу низких температур, проявляющиеся в виде синюшно-красноватой сыпи с локальными отеками и ощущением зуда;
- ультрафиолетовые – появляющиеся в результате воздействия на кожу ультрафиолетового излучения.
- быстро повышающаяся температура тела;
- боль в мышцах, головная боль;
- появление красной сыпи, покрывающей лицо и тело, на третьи-четвертые сутки после начала болезни;
- постепенное увеличение и смыкание пятен.
- высыпаниям ярко-красного цвета, с выпуклостями, формирующимся в подкожном слое;
- асимметрично расположенным пятнам;
- постепенному посинению пятен, затем – пожелтению, аналогично рассасыванию синяков;
- наличию лихорадки;
- болезненным ощущениям и зуду в пораженных участках кожи;
- наличию множественных уплотнений на ногах.
- небольшое повышение температуры;
- боли в мышцах и суставах;
- высыпания с центральной папулой и четкими границами пятен, располагающиеся в основном на сгибах конечностей;
- неравномерный цвет пятен;
- симметричное расположение высыпаний на теле;
- склонность к разрастанию с образованием «гирлянд»;
- незначительное ухудшение общего самочувствия.
- свежевыжатый сок крапивы двудомной;
- мазь из сушеной молотой арники, смешанной с нутряным жиром;
- отвары из мелиссы, мяты, бессмертника, тысячелистника, березы, брусники и др.
- cистемная красная волчанка;
- ревматоидный артрит;
- болезнь Бехчета (заболевание, в основе которого лежит воспаление сосудов);
- болезнь Шегрена (заболевание, протекающее с преимущественным поражением слюнных и слезных желез);
- неспецифический язвенный колит (тяжелое воспалительное поражение толстой кишки) и др.
- инфекционно-аллергическая (идиопатическая или истинная) — составляет около 80 % всех случаев МЭЭ и является следствием аллергической реакции на хронический очаг инфекции в организме;
- токсико-аллергическая — развивается, как правило, на фоне применения некоторых лекарственных средств, таких как амидопирин, барбитураты, сульфаниламиды и тетрациклины [7] .
- иммунодефицит (обратимый, преходящий, циклический);
- переохлаждение;
- ультрафиолетовое облучение;
- некоторые консерванты в составе пищевых продуктов (бензоаты, формальдегид и т. д.);
- психоэмоциональный стресс;
- патология пищеварительного тракта (хронический гастрит, дисбактериоз);
- аутоиммунные заболевания и онкопатология; , ангина и другие заболевания.
- малая — поражений слизистых нет или они очень слабо выражены, почти нет общих симптомов;
- большая — протекает с тяжёлым поражением слизистых оболочек, ярко выраженными общими симптомами.
- эритематозная — ограниченное покраснение кожи;
- папулёзная — появление красноватых плотных узелков;
- эритематозно-папулёзная — образование папул с ярко-красными краями и потемневшим центом;
- везикуло-буллёзная — формирование эритематозных бляшек с пузырьком в центре;
- буллёзная — превращение пузырьков в эрозии, которые покрываются корочками.
- эпидермальное воспаление — нарушается наружный слой кожи;
- дермальное воспаление — изменяется толстый слой кожи под эпидермисом;
- смешанное (эпидермо-дермальное) воспаление.
- продромальный — период активации вирусного процесса;
- буллёзный — период разгара заболевания.
- ПЦР-диагностика на инфекции, передающиеся половым путём;
- серологическое обследование на наличие антител к вирусу простого герпеса;
- оценка иммунного статуса.
- уменьшить тяжесть общих проявлений и количество высыпаний во время обострений;
- сократить длительность рецидивов;
- предотвратить осложнения;
- в межрецидивный период повысить сопротивляемость организма, сократить частоту рецидивов.
- соблюдать нормы личной гигиены;
- избегать случайных половых связей;
- практиковать защищённый секс.
- регулярное прохождение профилактических осмотров и своевременная санация (очищение) хронических очагов инфекции, при ассоциации с герпесвирусной инфекцией — противовирусная терапия;
- защита от избыточного облучения солнечным светом и ультрафиолетового облучения;
- уменьшение вероятности переохлаждения;
- исключение стрессовых воздействий и т. п.
Возникают в результате попадания инфекции (бактерий, вирусов, простейших, гельминтов) в капилляры кожи. К группе инфекционных эритем относятся:
Диагностику эритемы проводит врач-дерматолог, дерматовенеролог или аллерголог . Первичный прием может осуществить терапевт или врачу общей практики. Возможно, впоследствии понадобится консультация ревматолога, пульмонолога, эндокринолога , фтизиатра и инфекциониста. При появлении эритемы у ребенка следует обратиться к врачу-педиатру или детскому дерматологу.
Диагностика и обследования при эритеме
Диагноз обычно основывается на характерной клинической картине с учетом возраста пациента и прицельной дифференциальной диагностики с крапивницей, корью, краснухой, энтеровирусной экзантемой, сифилисом, лепрой и др. Для исключения прочих патологий подбираются методы комплексной диагностики, в том числе:
-
анализ крови общий. При эритеме выявляют лейкопению, палочкоядерный сдвиг влево, эозинофилию, ускорение СОЭ;
Синонимы: Общий анализ крови (ОАК); Гемограмма; КАК; Развернутый анализ крови. Full blood count; FBC; Complete Blood Count (CBC); Hemogram; CBC with White Blood Cell Differential Count; Peripheral Blood Smear; Blood Film Examination; Complete blood count (CBC) with differential white blood cell coun.

Одной из форм васкулита, развивающегося вследствие аллергической реакции организма, является узловая эритема. Так называют воспаление кровеносных сосудов, пронизывающих эпидермис, вследствие чего в дерме и подкожной жировой клетчатке образуются болезненные узлы розовой или синюшной окраски. Поражение сосудов носит локальный характер и ограничивается, в основном, нижними конечностями.
Почему развивается воспаление кожных сосудов
Существует несколько факторов, провоцирующих начало воспалительного процесса в сосудах эпидермиса:
Узловая эритема наиболее часто поражает молодых людей 20-30-летнего возраста. До начала полового созревания заболеваемость одинакова у мальчиков и девочек, однако начиная с юношеского возраста болезнь встречается преимущественно у женщин, среди которых заболеваемость превышает мужскую в 3-6 раз. Отмечается определенная сезонность: зимой и весной число обращений к врачу по этому поводу существенно возрастает из-за снижения иммунитета и увеличения числа инфекционных заболеваний, в том числе стрептококковых инфекций.
Клинические проявления патологии
Характерные симптомы узловой эритемы позволяют специалистам безошибочно распознавать заболевание.

Острая узловатая эритема продолжается около месяца. При отсутствии надлежащего лечения заболевание переходит в хроническую форму с периодическими ремиссиями и обострениями. Рецидивы характеризуются образованием единичных воспаленных узлов, которые сохраняются в течение нескольких месяцев при слабо выраженных либо полностью отсутствующих признаках инфекционной интоксикации.
Диагностические методы
Показатели лабораторных исследований не дают оснований однозначно диагностировать узловую эритему у ребенка или молодого человека. Они направлены, прежде всего, на выявление причин заболевания и сопутствующих ему патологий. Пациенту могут назначить:
-
;
После уточнения этиологического фактора, сопутствующих патологий сосудов либо очагов хронической инфекции пациенту может понадобиться консультация профильного специалиста – инфекциониста, пульмонолога, отоларинголога, флеболога и т. д., а также дополнительные инструментальные исследования.
Терапия воспалительного процесса

Лечение узловой эритемы направлено, в первую очередь, на избавление от очагов хронической инфекции или другой причинной патологии. Оно включает:
Для пациенток с беременностью клинические рекомендации при узловатой эритеме существенно ограничены, так как многие препараты использовать нежелательно. Ранее это заболевание служило обоснованием для искусственного прерывания беременности, однако в настоящее время доказано, что оно не влияет на развитие плода.
Часто возникающие вопросы
К какому врачу обратиться при узловой эритеме?
Для диагностики и лечения узловой эритемы следует обращаться к дерматологу либо ревматологу. Для прояснения картины заболевания в дальнейшем могут понадобиться консультации других специалистов – пульмонолога, флеболога, инфекциониста, гастроэнтеролога, ЛОР-врача и т. д.
Можно ли лечить узловую эритему народными средствами?
При острой узловой эритеме применение отваров, самодельных мазей и других рецептов народной медицины нежелательно, так как они могут исказить симптоматику и затруднить медикам постановку диагноза. Необходимо как можно скорее посетить врача и начать рекомендованное лечение, чтобы болезнь не перешла в хроническую форму.
Как предупредить развитие узловой эритемы?
К сожалению, не существует четких рекомендаций по профилактике узловой эритемы, которые позволили бы полностью исключить возникновение этого заболевания. Однако уменьшить риск ее развития поможет укрепление иммунитета и своевременное избавление от очагов хронической инфекции в организме.

Покраснение кожи на определенном участке тела, вызванное расширением сосудистой сетки и усиленным поступлением крови в эти сосуды, называют эритемой. В отличие от проявлений геморрагии, при надавливании на пораженный участок кожи покраснение исчезает. Кожную реакцию вызывают различные факторы – неблагоприятные внешние воздействия, воспалительные процессы, патологические изменения. Красные пятна, проступающие на коже, могут обладать четкими либо размытыми границами, сопровождаться отеком, шелушением, зудом и т. д.
Разновидности патологии
По типу пораженных сосудов различают эритемы:
Каждая из разновидностей вызывается разными причинными факторами и требует отдельного терапевтического подхода.
По этиологическому признаку выделяют следующие виды эритемы:
Неинфекционные проявления обычно не нуждаются в специальном лечении, так как проходят сами собой после прекращения действия провоцирующего фактора. Инфекционные реакции выражаются в воспалительном процессе, протекающем в острой либо хронической форме и сопровождающемся определенной симптоматикой.
Неинфекционные проявления
В соответствии с вызвавшими их причинами эритемы неинфекционной этиологии подразделяются на:
В большинстве случаев, при прекращении действия провоцирующего фактора покраснение исчезает спустя некоторое время. В некоторых случаях требуется симптоматическая помощь.
Инфекционные патологии
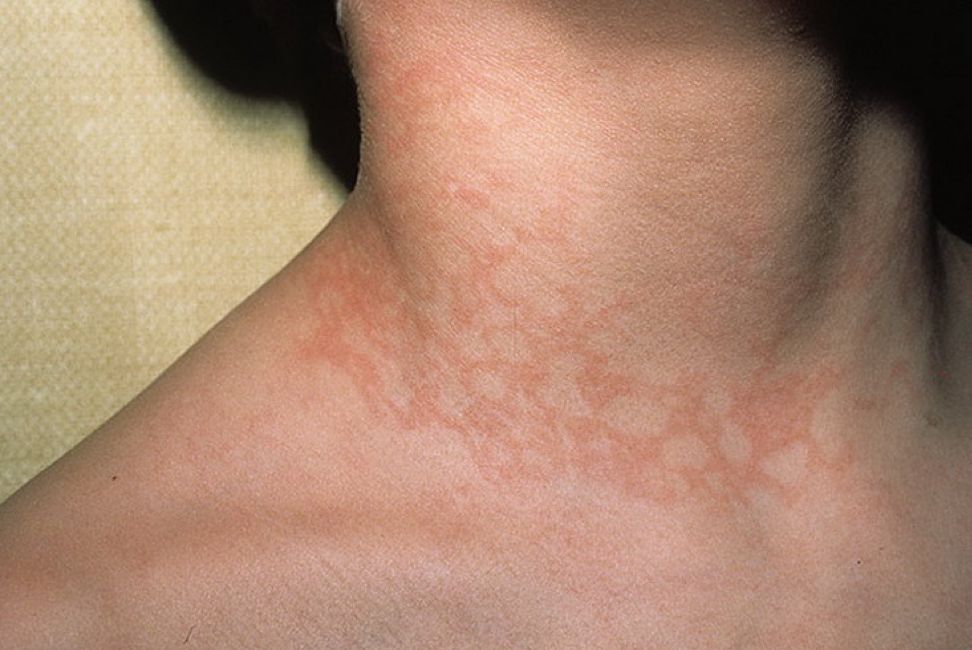
Спровоцировать развитие инфекционного воспаления кожи могут разные возбудители – бактерии, грибки, вирусы или паразиты. Эта форма характеризуется острым течением, которое может переходить в хроническую форму. Больной нуждается в безотлагательной медицинской помощи.
В острой форме наиболее часто встречается инфекционная эритема у детей, которую вызывает парвовирус В19. Она характеризуется внезапным началом болезни, характерными признаками которой служат:
Спустя некоторое время клинические проявления понемногу угасают до полного исчезновения. При отсутствии лечения процесс может перейти в хроническую форму. Способность передавать инфекцию здоровым людям сохраняется у больного в течение нескольких дней после выздоровления.
Узелковые патологи
Возбудителем узелковой кожной эритемы обычно выступает стрептококк, реже – некоторые другие инфекции. Часто она протекает на фоне тонзиллита, скарлатины, туберкулеза. Распознать ее можно по следующим признакам:
Пациенту назначают курс антибиотиков, антигистаминные препараты, а также наружное лечение антисептиками.
Многоформные экссудативные патологии
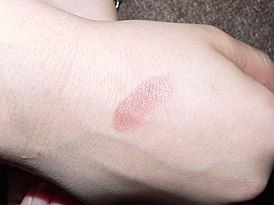
Этиология до сих пор до конца не выяснена. Считается, что причиной является инфекция, присутствующая в организме. Заболевание обычно протекает хронически, с постоянными рецидивами. Симптомами эритемы многоформного экссудативного типа являются:
Основную сложность представляет диагностика, так как признаки частично соответствуют ряду других заболеваний. Перед назначением курса терапии проводят дифференциальную диагностику. Лекарственные препараты подбирают с учетом возрастных особенностей пациента.
Патология мигрирующего типа
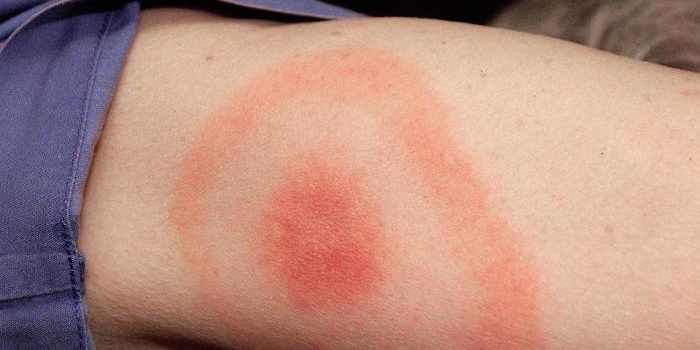
Инфекционный дерматоз в виде мигрирующей эритемы после укуса клеща вначале выглядит как небольшое покраснение, которое быстро увеличивается в размерах и приобретает кольцевидную форму с четкой гиперпигментированной границей. В области поражения могут возникать неприятные ощущения, зуд или жжение. Пятно сохраняется в течение нескольких дней, у некоторых пациентов до месяца. При отсутствии лечения заболевание переходит в хроническую форму, которая тяжело поддается лечению.
Заболевание вызывает бактерия боррелия, которую переносят клещи. Возбудитель распространяется в организме по лимфатической и кровеносной системе, проникает в различные органы и на другие участки кожи. Наиболее часто поражаются суставы, мышцы, нервные ткани, реже – ткани сердечной мышцы и оболочки мозга.
Как избавиться от патологии
Схема лечения эритемы зависит от причины ее развития. При тяжелом течении заболевания пациенту назначают дезинтоксикацию с внутривенным введением физраствора. При наличии бактериальной инфекции проводят антибиотикотерапию. Аллергические реакции купируют десенсибилизирующими препаратами. Противовоспалительные средства, витамины, ангиопротекторы и другие лекарственные препараты применяют в зависимости от показаний.
Часто возникающие вопросы
Как выглядит эритема?
Внешние признаки эритемы зависят от фактора, который спровоцировал ее появление. Как правило, это одно или несколько пятен на коже, которые отличаются красным или ярко-розовым цветом, могут сопровождаться папулами, припухлостями, шелушением или волдырями.
Как лечить эритему на теле народными средствами?
Для лечения эритемы можно использовать рецепты народной медицины, если это позволяет характер патологии. Предварительно следует проконсультироваться с лечащим врачом, который порекомендует подходящие фитопрепараты. Наиболее часто используют:
Какой врач лечит эритемы?
При появлении на коже эритемы необходимо обратиться к дерматологу – специалисту по кожным заболеваниям. Возможно, впоследствии понадобится консультация аллерголога или инфекциониста.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Узловатая эритема: причины появления, симптомы, диагностика и способы лечения.
Определение
Кожа человека состоит из эпидермиса и дермы. Эпидермис служит защитой подлежащих тканей от механических, химических, термических повреждений, а также от проникновения инфекционных агентов. Дерма представляет собой слой кожи, который включает сеть сосудов, подкожную жировую клетчатку (ПЖК), соединительно-тканные волокна, волосяные фолликулы, потовые и сальные железы.
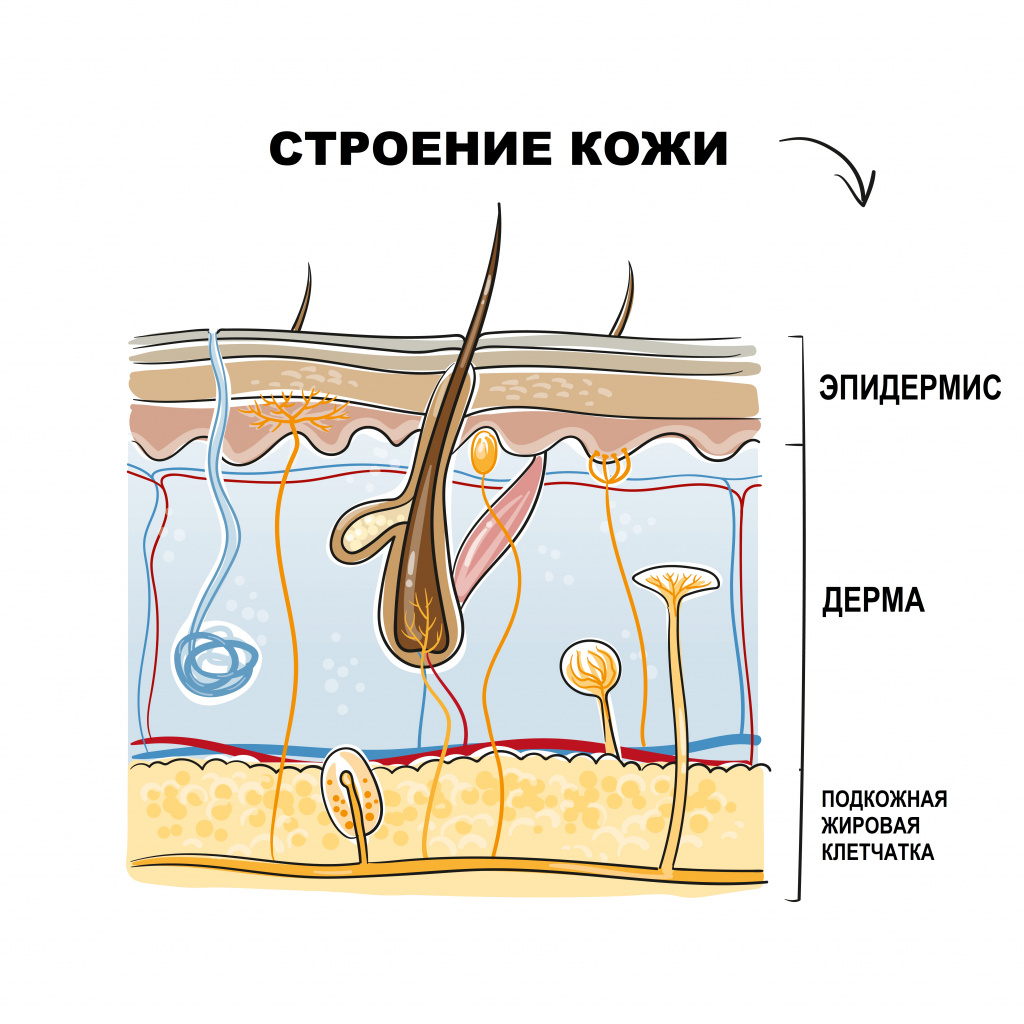
Узловатая эритема - это воспалительное поражение мелких сосудов кожи и подкожной жировой клетчатки, являющееся разновидностью панникулита (воспаления жировой клетчатки, которое развивается на фоне других заболеваний или носит идиопатический характер).
Причины появления узловатой эритемы
К сожалению, не всегда удается доподлинно установить, что же привело к появлению узловатой эритемы. Это сопряжено с трудностями в определении тактики лечения подобного состояния. Чаще всего узловатая эритема обнаруживается у взрослых людей репродуктивного возраста. У детей и подростков она может развиться на фоне предшествующей стрептококковой инфекции.
Причиной воспалительного процесса, следствием которого становится узловатая эритема, могут быть инфекционные агенты, аутоиммунные заболевания, аллергические реакции, прием лекарственных препаратов (сульфаниламидов, антибиотиков пенициллинового ряда, оральных контрацептивов, бромидов и др.). Провоцировать появление узловатой эритемы также может беременность.
Под действием этих факторов происходит активация лимфоцитов, иммунная система начинает вырабатывать специфические антитела и развивается воспаление. Однако такой ответ организма выявляется далеко не у каждого человека, что позволяет говорить об особой предрасположенности к подобному иммунному ответу, причем предрасположенность может носить как наследственный характер, так и приобретенный.
Узловатая эритема, как правило, развивается при наличии двух условий: особой аномальной активности иммунной системы и провоцирующего фактора (триггера).
Среди инфекционных заболеваний такими триггерами часто становятся стрептококковая инфекция, туберкулез, хламидиоз, гепатиты В и С и др.
Высока встречаемость узловатой эритемы при аутоиммунных заболеваниях. Это группа заболеваний, в основе которых лежит нарушение распознавания иммунной системой «своих» и «чужих» клеток. В результате иммунные клетки начинают проявлять агрессию против клеток собственного организма подобно тому, как они активировались бы при встрече с инфекционными агентами или раковыми клетками.
Узловатая эритема часто встречается при саркоидозе. Одна из форм саркоидоза (синдром Лефгрена) представляет собой сочетание двустороннего поражения лимфатических узлов, расположенных в корнях легких, суставов, лихорадки и узловатой эритемы.
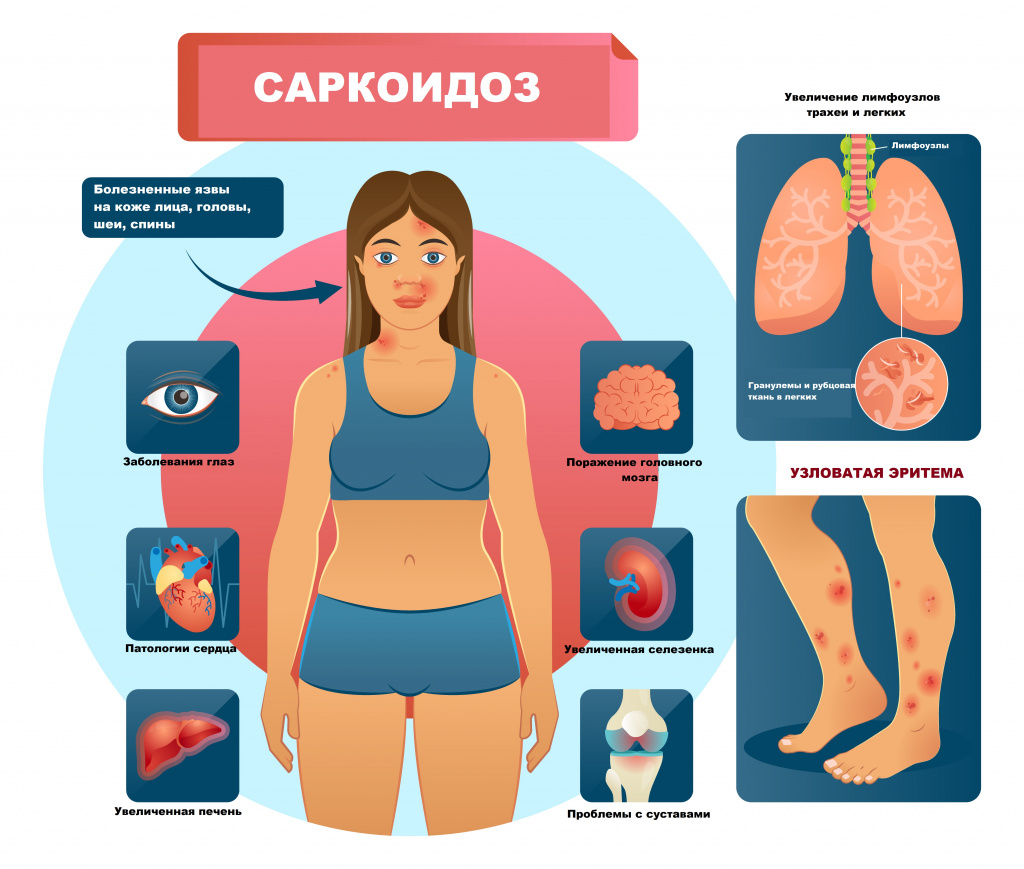
К другим аутоиммунным заболеваниям, ассоциированным с развитием узловатой эритемы, относятся:
Классификация узловатой эритемы
Узловатая эритема может быть как самостоятельным заболеванием неизвестной этиологии (первичная, или идиопатическая узловатая эритема), так и развиться в рамках других заболеваний (вторичная узловатая эритема). Эта классификация крайне важна для определения тактики лечения пациента, ведь в основе терапии вторичной узловатой эритемы лежит воздействие на основное заболевание.
Узловатая эритема может иметь острое, мигрирующее или хроническое течение.
Симптомы узловатой эритемы
Клинические особенности узловатой эритемы зависят от этиологических факторов и характера течения процесса.
Первичная (идиопатическая) узловатая эритема проявляется остро - на голенях формируются ярко-красные болезненные узлы сливного характера на фоне отека голеней и стоп.
Мигрирующей узловатой эритеме присуще острое течение с асимметричным воспалительным компонентом. Основной узел плотный, синюшно-красного цвета, отграниченный от окружающих тканей. В результате периферического роста за счет миграции воспалительного инфильтрата образуется кольцевидная бляшка с запавшим бледным центром и широкой более насыщенной периферической зоной. Возможно появление единичных мелких узелков, в том числе и на противоположной голени. Продолжительность заболевания составляет до нескольких месяцев. Во время формирования узлов могут наблюдаться сопутствующие общие нарушения в виде озноба, слабости, артралгий, субфебрилитета.
Хроническая узловатая эритема обычно встречается у женщин среднего и пожилого возраста, нередко на фоне сосудистых, аллергических, воспалительных, инфекционных или опухолевых заболеваний. Обострение возникает чаще весной и осенью. Узлы с умеренной болезненностью и величиной с грецкий орех локализуются на голенях (на переднебоковой поверхности), наблюдаются отеки голеней и стоп. Рецидивы могут длиться месяцами.
Диагностика узловатой эритемы
Диагноз узловатой эритемы ставится по клинической картине. Это говорит о том, что данных, полученных во время беседы с пациентом и осмотра, достаточно. Однако для выбора лечения необходимо установить причинно-значимые и сопутствующие заболевания. С этой целью пациенту могут быть назначены следующие исследования:
-
Клинический анализ крови с подсчетом лейкоцитарной формулы, который позволит оценить интенсивность воспалительных процессов в организме, заподозрить причину, выявить изменения, характерные для лейкозов и лимфом.
Синонимы: Общий анализ крови (ОАК); Гемограмма; КАК; Развернутый анализ крови. Full blood count; FBC; Complete Blood Count (CBC); Hemogram; CBC with White Blood Cell Differential Count; Peripheral Blood Smear; Blood Film Examination; Complete blood count (CBC) with differential white blood cell coun.
Что такое многоформная экссудативная эритема (МЭЭ)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Фоминых Софьи Юрьевны, дерматолога со стажем в 23 года.
Над статьей доктора Фоминых Софьи Юрьевны работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов
Определение болезни. Причины заболевания
Многоформная экссудативная эритема (МЭЭ) — это острое аллергическое заболевание, при котором на коже и слизистых оболочках появляются различные по виду высыпания — пятнистые, папулёзные и пузырные.
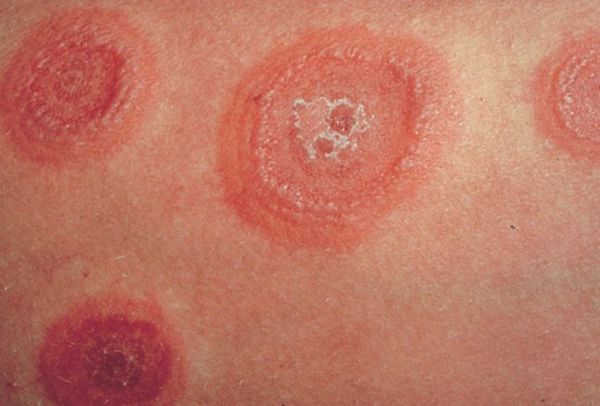
МЭЭ обычно болеют люди молодого и среднего возраста. У пациентов мужского пола это заболевание встречается несколько чаще, чем у женщин.
Известны две основные разновидности МЭЭ:
Для инфекционно-аллергической МЭЭ характерна весенне-осенняя сезонность. Одного очага хронической инфекции недостаточно, чтобы данное заболевание развилось или обострилось. Для этого необходимо определённое сочетание триггерных, т. е. провоцирующих факторов, например:
Не исключается и наличие наследственной предрасположенности к ММЭ.
Причиной инфекционно-аллергической МЭЭ, которая приводит к развитию болезни, чаще всего является герпесвирус человека, вирус Эпштейна — Барр, цитомегаловирус, а также возбудители вирусных гепатитов, микобактерии, микоплазменная, стрептококковая и грибковые инфекции, паразиты. Наиболее распространённый вид инфекционно-аллергической МЭЭ — герпес-ассоциированная МЭЭ [4] [12] [13] .
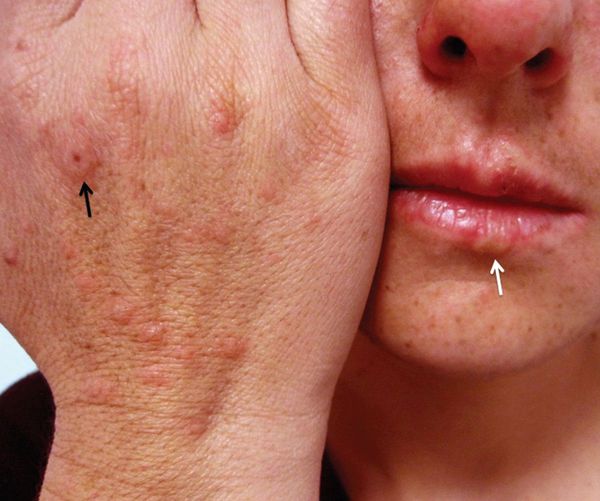
Считается, что герпесвирусная инфекция [1] [2] [5] становится причиной подавляющего большинства случаев МЭЭ. Чаще всего обнаруживается связь с вирусом простого герпеса первого типа [8] [10] [11] , реже — второго.
В пользу инфекционно-аллергической формы МЭЭ свидетельствует наличие продромального периода (предшествующего болезни), склонности к сезонности высыпаний и хроническое рецидивирующее течение.
Эксперты ВОЗ отмечают, что рост заболеваемости простым герпесом в настоящий момент заставляет рассматривать его в числе первоочередных проблем, наряду с ВИЧ-инфекцией и гриппом.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы многоформной экссудативной эритемы
Для инфекционно-аллергической МЭЭ, включая герпес-ассоциированную [13] , характерно острое начало заболевания. Оно может проявляться повышением температуры, общей слабостью, ломотой в теле, головной болью, болезненными ощущениями в горле и другими симптомами.
Нередко за несколько дней до обострения МЭЭ у пациентов активируется герпетическая инфекция — проявляется герпес на губах или возникает рецидив генитального герпеса [8] .
Высыпания, характерные для МЭЭ, обычно начинают появляться через 1-2 дня после начала продромальных явлений. При этом общие симптомы обычно идут на спад.
Локализация сыпи весьма разнообразна. Она может появиться как на коже, так и на слизистых оболочках.
Кожные проявления
На коже обычно отмечаются чётко очерченные округлые красно-розовые пятна и плоские отёчные папулы, которые увеличиваются в размерах от 2-3 мм до 3 см в диаметре. При инфекционно-аллергической форме пятна обычно несколько мельче и не склонны к слиянию. Они могут доставлять зуд и жжение.
Преимущественная локализация высыпаний — на разгибательной стороне рук и ног, тыльной стороне стоп и кистей, на лице и в области гениталий. В основном они располагаются на теле симметрично, часто группами в виде дуг, гирлянд.
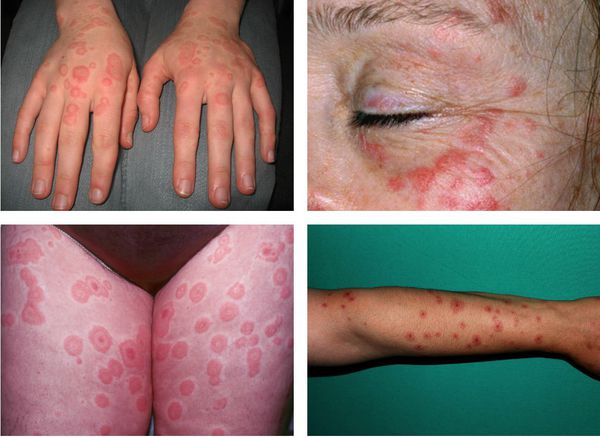
По мере роста папулы её центр начинает западать и менять окраску на более синюшную, по периферии остаётся красно-розовый ободок — таким образом элементы сыпи приобретают характерный вид "мишени" (иногда их сравнивают с "бычьим глазом" или "кокардой") [4] .
После в их центре образуются пузыри — везикулы и буллёзные элементы. Они содержат серозный или кровянистый экссудат. Лопаясь, пузыри формируют желтоватые или коричнево-бурые корочки, эрозированные поверхности.
В итоге на теле пациента одновременно присутствуют элементы разной степени развития — пятна, папулы и пузыри, переходящие в корочки и эрозии. Именно поэтому эритема именуется многоформной.
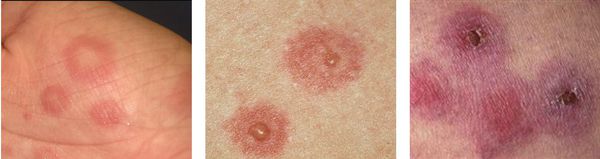
С интервалами в несколько дней могут образовываться новые группы высыпаний. Это может затянуть процесс. Но обычно окончательный регресс наступает приблизительно в течение двух недель.
Частота обострений может варьировать от 1-2 до 5-12 раз в год. В редких тяжёлых случаях одно обострение может переходить в другое, практически без светлого промежутка. За это время предыдущие высыпания полностью не разрешаются.
Высыпания на слизистых оболочках
Могут появляться единичные элементы на слизистой полости рта, который не причиняют особого беспокойства. В более тяжёлых случаях поражения бывают настолько обширными и болезненными. Они затрудняют речь и приём даже однородной и жидкой пищи [12] [13] .
Образующиеся пузыри лопаются довольно быстро, поэтому пациент не успевает их заметить — обычно обнаруживаются уже эрозии, на которых иногда можно увидеть плёнчатые фибринозные налёты светлого или бурого оттенка.
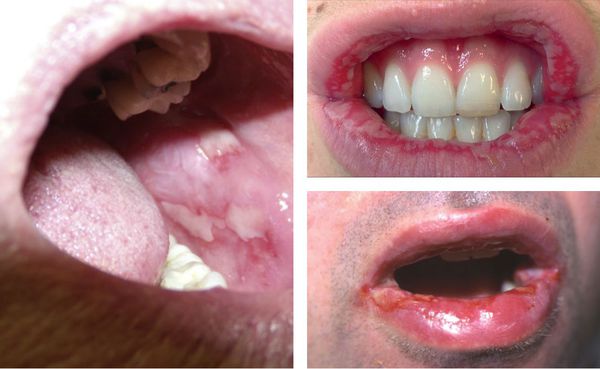
В области красной каймы губ могут возникнуть весьма болезненные, растрескивающиеся кровянистые корки, которые не позволяют больному полноценно открывать рот.
Реже высыпания обнаруживаются на слизистых глаз и половых органов. В осложнённых случаях возможно присоединение вторичной инфекции, образование рубцов и синехий (спаек).
Патогенез многоформной экссудативной эритемы
На современном этапе любая разновидность мультиформной экссудативной эритемы рассматривается как сдвиг адаптации защитных механизмов в сторону гиперчувствительности [4] .
МЭЭ — это смешанная аллергическая реакция, в которой просматриваются особенности, характерные для гиперчувствительности как немедленного, так и замедленного типа. Зачастую у пациента явно прослеживается так называемая общая атопическая предрасположенность — исходно у него могут отмечаться, к примеру, признаки пищевой аллергии, атопический ринит, бронхиальная астма и дерматит.
При герпес-ассоциированной МЭЭ у пациентов резко повышается уровень иммуноглобулинов класса Е (IgE) и снижается продукция иммуноглобулинов класса А (IgA), которые обеспечивают "первую линию" защиты кожи и слизистых оболочек. Также отмечается понижение выработки альфа- и гамма-интерферона и образование циркулирующих иммунных комплексов с вирусом простого герпеса.
Вирус повреждает генетический аппарат не только клеток эпидермиса, но и иммунокомпетентных клеток, изменяет состояние их рецепторов, выработку специфических ферментов и провоспалительных цитокинов. В то же время может наблюдаться Т-клеточный и нейтрофильный иммунодефицит, повышение количества В-лимфоцитов. Всё это нарушает связь между различными звеньями иммунитета, искажает нормальный иммунный ответ, заставляет организм проявлять агрессию к собственным тканям, в данном случае — к клеткам эпидермиса и эндотелия сосудов кожи.
Всё вышеперечисленное приводит к образованию лимфоцитарного инфильтрата вокруг кровеносных сосудов кожи, иногда с признаками геморрагии. В базальном слое эпидермиса развивается внутри- и внеклеточный отёк. Сам слой расслаивается, в нём возникают некротические изменения с образованием толстостенных булл.
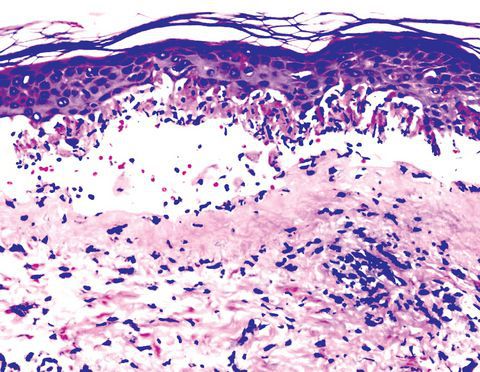
Степень тяжести патологических проявлений при герпес-ассоциированной МЭЭ во многом зависит от выраженности имеющихся иммунных сдвигов, которые, в свою очередь, могут являться причиной наличия хронического инфекционного очага в организме.
Классификация и стадии развития многоформной экссудативной эритемы
В зависимости от степени выраженности симптомов [3] [12] выделяют две формы МЭЭ:
По первичным элементам сыпи, преобладающим в клинической картине МЭЭ, различают пять форм заболевания:
Воспалительный процесс в зависимости от гистопатологической картины поражения кожи разделяют на три типа [3] :
По степени тяжести МЭЭ может быть лёгкой, средней, среднетяжёлой и тяжёлой. В качестве критериев тяжести рассматривают количество и размер буллёзных элементов, наличие поражений слизистых оболочек полости рта и гениталий, температуру тела. Отдельно выделяют часто рецидивирующую форму.
Общепринятой классификации герпес-ассоциированной МЭЭ в настоящее время не существует. В её развитии, как и в развитии МЭЭ, различают два периода:
Осложнения многоформной экссудативной эритемы
Осложнения чаще всего развиваются при тяжёлых формах заболевания, а также у людей, организм которых по различным причинам ослаблен [12] [13] .
При обширных поражениях слизистой полости рта резкая болезненность высыпаний затрудняет нормальный гигиенический уход. Когда во рту изначально присутствовали очаги инфекции, возможно развитие такого осложнения, как фузоспирохетоз. Это стоматологическое заболевание характеризуется образованием толстого желтоватого дурно пахнущего налёта на слизистой полости рта, языке и зубах.
Затруднённый приём пищи при генерализованном поражении слизистой полости рта может приводить к истощению пациента.
При локализации высыпаний на слизистой носа возможно развитие ринита с носовыми кровотечениями.
Эрозии на слизистой половых органов могут заживать с образованием синехий (спаек, сращений).
В 22% случаев через эрозивные дефекты покровов проникает вторичная бактериальная инфекция. Это чревато гнойно-септическими осложнениями, образованием более глубоких поражений, на месте которых в редких случаях могут образовываться рубцы.
Поражение слизистой оболочки глаз может осложняться конъюнктивитом и кератитом (кератоконъюнктивитом) [3] .
К числу редких и наиболее серьёзных осложнений можно также отнести постгерпетическую невралгию, пневмонию, почечную недостаточность.
Диагностика многоформной экссудативной эритемы
Для постановки диагноза "МЭЭ" в типичном случае врачу-дерматологу достаточно характерной клинической картины и данных опроса пациента. Имеют значение сведения о хронических очагах инфекции, недавних рецидивах герпетических высыпаний и провоцирующих факторах.
Лабораторные анализы (например, общий анализ крови) в нетяжёлых случаях могут не показать никаких отклонений. При тяжёлых формах отмечается повышение СОЭ и умеренный лейкоцитоз — небольшое повышение уровня лимфоцитов в крови.
Для уточнения диагноза нужно исключить другие, схожие по симптоматике заболевания — пузырчатку, узловатую эритему, системную красную волчанку, вторичный сифилис и другие. С этой целью выполняют цитологическое исследование мазков-отпечатков, взятых с поверхности высыпаний, а также изучение клеток поражённой ткани под микроскопом.
Наличие герпетической инфекции в организме при необходимости можно подтвердить несколькими способами:
Дифференциальную диагностику герпес-ассоциированной МЭЭ необходимо проводить с узловатой и кольцевидной эритемой Дарье, токсидермиями, вторичным сифилисом, системной красной волчанкой, герпетическим стоматитом, болезнью Кавасаки, уртикарным васкулитом, красным плоским лишаем (эрозивной формой).
Лечение многоформной экссудативной эритемы
Основные задачи лечения:
При любой форме МЭЭ используют десенсибилизирующую терапию и антигистаминные (противоаллергические) препараты.
При поражении слизистых оболочек рта и половых органов назначаются орошения и полоскания составами, успокаивающими воспаление и подавляющими инфекцию — "Ротокан", настой ромашки и т. п.
Ускорить очищение эрозий от налётов и некротических тканей помогают местные ферментные препараты. Также применяются кератопластические средства и препараты, способствующие регенерации и ускорению эпителизации повреждений.
Показаниями для госпитализации может послужить тяжёлое течение заболевания, а также неэффективность амбулаторного лечения. В нетяжёлых случаях вполне допустимо лечение в домашних условиях, без особых ограничений.
Изоляции больного не требуется, так как он не представляет опасности для здоровья окружающих. Пациенту рекомендуется гипоаллергенная диета, химически и термически щадящая, гомогенная пища (особенно при высыпаниях на слизистой рта), пить достаточное количество воды.
Лечение герпес-ассоциированной МЭЭ
Тактика лечения при герпес-ассоциированной МЭЭ зависит от степени выраженности тех или иных симптомов, стадии развития процесса, частоты и тяжести обострений [3] [4] . Например, если рецидивы возникают часто, высыпания обильны и им характерны некротические изменения, то нередко применяются глюкокортикоиды [14] .
Когда в возникновении заболевания очевидна роль герпесвируса, показан приём синтетических ациклических нуклеозидов — ацикловир, валацикловир [14] , фамцикловир.
В случае торпидного (вялого) течения герпес-ассоциированной МЭЭ рекомендовано профилактическое, противорецидивное и превентивное (предупреждающее) лечение. Для этого длительными курсами применяют препараты, содержащие ацикловир.
Применение антибиотиков в лечении герпес-ассоциированной МЭЭ оправдано лишь при наличии признаков вторичной бактериальной инфекции — нарастание интоксикации и появление гнойного отделяемого.
Чтобы предупредить присоединение вторичной инфекции, эрозированные участки и пузыри обрабатывают растворами антисептиков, например, фукорцином, фурацилином или хлоргексидином.
Прогноз. Профилактика
В большинстве случаев МЭЭ прогноз для жизни и здоровья благоприятный, за исключением редких особо тяжёлых форм болезни у людей с пониженной резистентностью организма.
Рубцы при заживлении повреждений не образуются, за редким исключением. Иногда на месте бывших элементов сыпи изменяется окрас кожи.
Рецидивировать МЭЭ может приблизительно в 30 % случаев. Особое внимание следует уделять тяжёлым поражениям слизистой оболочки и бактериальной суперинфекции [15] .
В качестве первичной профилактики рекомендуется минимизировать риск заражения герпетической инфекцией:
Чтобы сохранить сопротивляемость организма инфекциям в норме, нужно рационально питаться, соблюдать оптимальный режим труда и отдыха, полноценно спать, регулярно закаляться, отказаться от вредных пристрастий.
Меры неспецифической вторичной профилактики формируются с учётом возможных триггерных факторов. Целесообразно обратить внимание на следующие моменты:
Для предупреждения рецидивов герпес-ассоциированной МЭЭ применяется герпетическая поливакцина, которая вводится по особой схеме. Её эффективность достигает более 70 %: она в 2-4 раза уменьшает частоту рецидивов.
Сокращению числа рецидивов также способствует длительный превентивный приём синтетических ациклических нуклеозидов, препаратов интерферона [6] , его индукторов и целого ряда неспецифических иммуномодуляторов [9] .
Читайте также:

