Эпителиальные клетки в мазке ключевые клетки что это
Обновлено: 26.04.2024
Результат анализа мазка на флору подразумевает обычно формулировку - "хороший" или "плохой". Сдача его не представляет трудностей для пациентки, но чтобы провести забор и получить достоверный результат, гинекологу и врачу-лаборанту потребуется высокая квалификация. В противном случае расшифровка будет ошибочной, данные будут искажены. На качество влияет также предварительная подготовка женщины и правильность взятия материала. Далее расскажем, что отличает между собой плохой мазок и хороший, и что нужно делать для уточнения причин отклонений.
Результаты мазка
Врачом лаборантом при проведении мазка на флору у женщин в анализе выделения могут быть обнаружены следующие образования:
1. Плоский эпителий - слой клеток, выстилающий влагалище и шейку матки. В норме эпителий должен присутствовать. Отсутствие его в результате мазка свидетельствует об атрофии эпителиальных клеток.
2. Лейкоциты в анализе на флору у женщин - норма до 15 единиц в поле зрения (в мочеиспускательном канале до 5, во влагалище до 10 и в шейке матки до 15 единиц в поле зрения). Количество лейкоцитов в мазке у женщин резко возрастает при воспалении влагалища (кольпит, вагинит). Чем больше лейкоцитов, тем острее протекает заболевание. При остром воспалении значение этого показателя результата мазка на флору будет "до 100 в поле зрения" или "покрывают все поле зрения".
3. Палочки в анализе мазка на флору составляют нормальную микрофлору влагалища. Кроме палочек гинекологический мазок на флору не должен содержать других микроорганизмов.
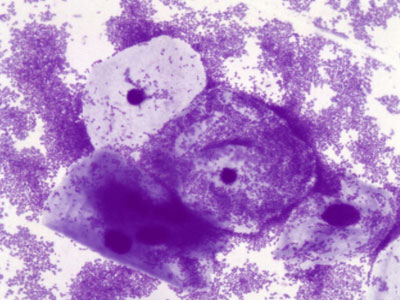
4. «Ключевые» клетки в мазке - это гарднереллы - возбудители гарднереллеза. Дрожжевые грибы - признак кандидоза (молочницы). В скрытых (бессимптомных) стадиях молочницы грибок в мазке может обнаруживаться в виде спор.
5. Лептотрикс (Leptothrix) - анаэробная грамотрицательная бактерия. Чаще всего лептотрикс встречается при смешанных половых инфекциях - трихомониазе и хламидиозе, при кандидозе и бактериальном вагинозе. Определение его в мазках из влагалища должно настораживать врача и предусматривать дальнейшее более углубленное обследование женщины, чем просто анализ на флору.
6. Мобилункус - анаэробный микроорганизм, один из представителей транзиторной микрофлоры мочеполовых органов. Часто встречается у женщин с бактериальным вагинозом и кандидозом.
7. Трихомонада - простейший микроорганизм, представляет собой подвижный одноклеточный организм со жгутиком, вызывающий воспалительные заболевания мочеполовой сферы.
8. Гонококки (диплококки) - возбудители гонореи - в анализе мазка у здоровых пациенток не определяются.
«Хороший мазок»
Расшифровка хорошего мазка в на флору характеризуется наличием следующих показателей:
- Плоский эпителий - слой клеток, выстилающий влагалище и шейку матки. В нормальном мазке эпителий должен присутствовать. Если же эпителия не содержится, то у гинеколога есть основание предположить недостаток эстрогенов, избыток мужских половых гормонов, атрофию эпителиальных клеток.
- Лейкоциты - норма до 15 - 20 единиц, они препятствуют инфекции в гениталиях. Повышенные лейкоциты в мазке наблюдаются при воспалении (кольпит, вагинит). Чем их больше, тем острее протекает воспаление.
- Золотистый стафилококк в небольших количествах - норма. Значительное повышение может быть симптомом воспалительного процесса во влагалище, слизистой оболочки матки (эндометрит).
- Палочки составляют нормальную микрофлору влагалища. Кроме палочек, в хорошем мазке не должно быть других микроорганизмов.
«Плохой мазок»
Результаты мазка на флору может содержать патологические микроорганизмы, указывающие на наличие той или иной половой инфекции. В расшифровке врач-лаборант может указать следующие бактерии, характерные для "плохого" анализа мазка у женщин:
- Кокки - в отличие от палочек это шаровидные бактерии. Кроме них, могут содержаться диплококки - двойные палочки или гонококки.
- Мелкие палочки - это чаще всего гарднереллы - возбудители гарднереллеза или дисбактериоза влагалища.
- «Ключевые» клетки в мазке (нетипичные, плохие клетки для флоры влагалища) - это фрагменты плоского эпителия, склеенные с мелкой палочкой. Такие мазки мазки - плохие, т.к. содержат ключевые клетки, и гинеколог может поставить диагноз - дисбиоз/гарднереллез.
- Грибок - признак кандидоза (молочницы). В скрытых стадиях грибок может обнаруживаться в виде спор.
- Если в наличии вагинальные трихомонады, есть все основания предположить трихомониаз.
Количество той или иной флоры обозначают знаком «+».
Всего их выделяют 4 категории:
• «+» - величина показателя незначительная;
• «++» - количество показателя умеренное;
• «+++» - увеличенное количество показателя;
• «++++» - завышенное (обильное) количество;
• «abs» - отсутствие того или иного элемента.
Причины плохого мазка на флору и что делать дальше?
Даже если результаты мазка у женщины ;"плохие" - они показывают наличие кокков, мелкой палочки, «ключевых» клеток и т.п, свидетельствующих о неблагополучии флоры, одних только этих данных недостаточно для установления причины и постановки правильного диагноза. Это значит, что женщине потребуется провериться на инфекции стандартными способами - сдать бактериологический посев и анализы ПЦР.

Ключевые клетки — важный показатель в мазке на флору из влагалища. Это маркер дисбиоза, или нарушения состава вагинальной микрофлоры. При выявлении ключевых клеток в мазке необходимо проконсультироваться с врачом по поводу методов восстановления нормальной микробиоты влагалища.
Получить помощь высококвалифицированного гинеколога можно в медицинском центре «МедПросвет». Используя современные методы диагностики, врач быстро определит, почему обнаружены ключевые клетки в мазке у женщины, и подберет оптимальный способ коррекции состояния.
Что значит «ключевые клетки в мазке»?
Ключевыми называют клетки эпителия с нечеткими границами. Они образуются в избыточном количестве с внутреннего слоя стенки влагалища в случае повышения активности микроорганизмов, способных вызывать изменения воспалительного характера. Бесформенность краев обусловлена прикреплением к мембране бактерий, чаще всего гарднерелл.
В норме ключевые клетки в мазке у женщин отсутствуют. Выявление подобных элементов микроскопическим путем указывает на бактериальный вагиноз. Состояние характеризуется нарушением баланса микрофлоры и предрасполагает к развитию воспалительных процессов.
Причины появления ключевых клеток
Микрофлора влагалища в основном представлена палочковыми бактериями (другие названия – молочнокислые бактерии, лактобациллы и палочки Дедерляйна). Продукты их жизнедеятельности обладают следующими свойствами:
- поддерживают слабокислую реакцию среды, непригодную для активной жизнедеятельности болезнетворных микроорганизмов;
- сдерживают рост условно-патогенных бактерий и грибков;
- уничтожают некоторые микроорганизмы;
- инициируют фагоцитоз (процесс захвата и разрушения чужеродных элементов).
Здоровая микрофлора поддерживает стабильность биоценоза влагалища и укрепляет местный иммунитет.
Под действием определенных факторов (прием антибиотиков, применение спермицидов, стрессы, гормональные сбои, погрешности в питании, заражение половыми инфекциями и пр.) количество полезных микроорганизмов может уменьшаться. При этом pH среды половых органов повышается до щелочной реакции, что создает благоприятные условия для размножения условно-патогенных микроорганизмов. В норме они не вызывают заболеваний, но при увеличении численности могут спровоцировать развитие воспалительного процесса.
Чаще всего активизируются микроорганизмы из группы анаэробов, а именно, гарднереллы. Продукты жизнедеятельности этих патогенов повреждают эпителий влагалища. Бактерии прикрепляются к клеткам, чтобы использовать их в качестве питательного субстрата, формируя при этом так называемые ключевые клетки.
Какими симптомами проявляется состояние?
Смещение состава микробиоты влагалища может длительное время никак не проявляться. Симптомы развиваются на фоне воспаления слизистых оболочек. Проявления могут быть следующими:
- неприятные ощущения в области половых органов (зуд, жжение и пр.);
- боли внизу живота;
- патологические выделения из половых органов (с серым или желтым оттенком, неприятным запахом);
- рези при мочеиспускании и пр.
Опасно ли появление ключевых клеток?
Выявление в мазке ключевых клеток указывает на наличие проблем в сфере гинекологии. Опасность представляют не эпителиальные тельца, а микроорганизмы, которые спровоцировали их появление.
Дисбиоз влагалища считается не заболеванием, а синдромом, при котором повышается риск развития инфекционно-воспалительных процессов в органах малого таза. Повышение активности гарднерелл может быть связано с заражением половой инфекцией. Наличие ключевых клеток в мазке на микрофлору служит сигналом о необходимости проведения более детального обследования, поскольку некоторые половые инфекции весьма опасны для репродуктивного и общего здоровья женщины.
Может ли заразиться партнер?
Некоторых женщин волнует, нужно ли ограничивать сексуальные контакты с мужчиной при выявлении ключевых клеток в мазке для профилактики заражения партнера. Дисбиоз влагалища не опасен для здоровых мужчин. При попадании условно-патогенных микроорганизмов в урогенитальный тракт, они быстро нейтрализуются силами местного иммунитета.
Риск возникновения вторичного воспалительного процесса повышается, если женщина игнорирует нарушение микрофлоры и не занимается лечением. В этом случае регулярные незащищенные половые контакты сопровождаются масштабным обсеменением мужских половых органов условно-патогенной флорой и при определенном стечении обстоятельств у партнера может развиться неспецифический уретрит или цистит.
Лечение при ключевых клетках в мазке
При выявлении ключевых клеток в мазке женщине назначают лечение, направленное на устранение патогенных и условно-патогенных микроорганизмов, а также увеличение количества полезных лактобацилл. С этой целью применяют противомикробные средства, а также про- и эубиотики для перорального или интравагинального применения.

Студент медицинского факультета УЛГУ. Интересы: современные медицинские технологии, открытия в области медицины, перспективы развития медицины в России и за рубежом.
- Запись опубликована: 30.08.2021
- Reading time: 6 минут чтения
Бактериальный вагиноз (БВ) – полимикробный инфекционный процесс невоспалительного характера, при котором нормальная лактофлора влагалища замещается облигатными и факультативными анаэробами: Bacteroides spp., Prevotella spp., Gardnerella vaginalis, Mobiluncus spp., Veillonella spp., Megasphera spp., Leptotrichia spp., Atopobium vaginae и др.
Это широко распространенная патология, выявляемая практически у каждой 3-5 пациентки, обращающейся к гинекологам. Часто вагиноз выявляется при обследовании по другому поводу, так как может протекать скрыто. При улучшении общего состояния организма симптомы БВ исчезают или приобретают стертый характер, но при воздействии негативных эндогенных и экзогенных факторов рецидивируют. Женщины часто игнорируют симптомы, не обращаются к врачу.
БВ не относится к венерическим заболеваниям, так как патология может возникнуть по абсолютно разным причинам, в т.ч.и при отсутствии половых контактов. Например, вагиноз часто диагностируется у женщин в период глобальных гормональных изменений при беременности и в климаксе.
Этиология БВ
У женщин во влагалище сформирована микрофлора, включающая бактерии и грибки. Большинство из них — 95% — составляют лактобактерии — палочки Додерлейна: Lactobacillus acidofilus, Lactobacillus Casei, Lactobacillus Fermentum, Lactobacillus cellobiosus. Часть флоры представлена условно-патогенными микроорганизмами, активизирующимися при ослаблении лактофлоры. Соотношение анаэробов и аэробов в здоровой влагалищной микрофлоре составляет 10:1.
В норме здоровье микрофлоры контролируется при помощи изменений гормонального фона, иммунитета (в т.ч. местного) и под влиянием микрофлоры кишечника. При нарушениях этих процессов происходит изменение свойств слизи влагалища, что и способствует развитию БВ. Из-за разных факторов число лактобактерий может уменьшаться, в этом случае их место начинают активно занимать другие микроорганизмы. Создав для себя благоприятные условия, они начинают стремительно размножаться, захватывать новые территории и паразитировать.

Бактериальный вагиноз
Отличительная особенность БВ — отсутствие специфического возбудителя. Патологию вызывают полимикробные ассоциации.
Факторы, вызывающие вагиноз, очень разные, но их объединяет одно — все они ведут к снижению общего и местного иммунитета.
Бактериальный вагиноз возникает при иммунных нарушениях в результате ослабления организма, острых и хронических инфекционных заболеваний, приема антибиотиков.
Важный фактор, способствующий развитию бактериального вагиноза, — изменения гормонального фона в результате естественных причин, например, беременности или наступления климакса, из-за заболеваний гормонпродуцирующих органов, гормонального лечения или контрацепции.
Риски развития бактериального вагиноза увеличиваются при любых вмешательствах во флору или при травмировании слизистой при:
- несоблюдении правил гигиены, спринцеваниях;
- пороках развития репродуктивной системы;
- состояниях после оперативных вмешательств, лучевых воздействиях;;
- применении внутриматочной спирали, диафрагм, тампонов и спермицидов;
- абортах, родах
В число факторов риска развития бактериального вагиноза также включают атрофические изменения слизистой оболочки влагалища и кишечный дисбактериоз.
Клиническая картина
Основной признак бактериального вагиноза — обильные жидкие однородные выделения из половых путей с неприятным запахом серого или белого цвета. Среднее количество белей при бактериальном вагинозе – около 20 мл в сутки, что в 10 раз превышает объем нормальных выделений.
При длительном течении заболевания цвет и консистенция выделений меняются. Бели становятся более густыми, пенистыми, липкими, желтовато- зеленоватыми.
Характер и количество белей при бактериальном вагинозе варьируются в зависимости от возраста, общего состояния здоровья, психического и эмоционального состояния, сексуальной активности, фазы менструального цикла, эндокринных расстройств, болезней репродуктивной системы и соматических заболеваний.
Запах выделений можно сравнить с запахом рыбы. Особенно сильно он ощущается при ощелачиваниия среды влагалища — после полового акта, после подмывания с мылом и во время менструации.
У каждой второй пациентки жалобы на выделения из влагалища отсутствуют — заболевание может протекать бессимптомно.
- густые гомогенные беловато-серые выделения, равномерно распределяющиеся по влагалищу;
- отсутствие воспалительных симптомов.
Иногда при бактериальном вагинозе появляются другие неприятные симптомы. Субъективные симптомы:
- дискомфорт;
- зуд или жжение во влагалище и в области прямой кишки;
- нарушения мочеиспускания;
- болезненные ощущения во время или после полового акта, связанные с сухостью слизистой.
Чувство жжения и зуда также характерны для вагинита — воспаления влагалища. От БВ его отличает чувство сухости, покраснение и отёк слизистой влагалища.
Диагностика БВ
Диагностика бактериального вагиноза основывается на симптоматике заболевания, признаках выявляемых при гинекологическом осмотре и данных лабораторного анализа.
Гинекологический осмотр . Выявляет обильные гнойные выделения из половых путей. Половые губы могут быть склеены подсыхающим гноем. При осмотре в зеркалах виден гной на поверхности слизистой.
Лабораторные исследования
- Микроскопическое исследование мазка;
- Бактериологическое исследование;
- Определения pH вагинального секрета.
При БВ отмечается:
- недостаток или отсутствие лактобацилл (грамположительные палочки);
- увеличение смешанной микрофлоры;
- наличие эпителиальных клеток, имеющих «зернистый» вид — ключевых клеток с налипшими на них бактериями;
- отсутствие лейкоцитарной реакции (часто).
Микроскопическое исследование мазка со слизистой влагалища – основной метод диагностики вагиноза. Мазок берется с задней поверхности влагалищной части шейки матки при гинекологическом осмотре в зеркалах. После окраски специальными реактивами мазок изучается под микроскопом. Большинство из известных бактерий активно колонизирующих слизистую матки при вагинозе удается идентифицировать. Чувствительность метода достигает 100%.
- Бактериологическое исследование. Этот метод незаменим для диагностики сопутствующей инфекции.
- Аминотест. Подходит для экспресс-диагностики вагиноза, вызванного анаэробами. В результате жизнедеятельности этих бактерий во внешнюю среду выделяются органические вещества — путресцин, кадаверин, триметиламин, издающие запах «испорченной рыбы».
- Определение pH вагинального секрета. Выявления pH свыше 4,5 — один из признаков вагиноза. Понижение кислотности свидетельствует о том, что численность лактобацилл снижена.
Подтверждение диагноза
Диагноз подтверждается наличием хотя бы 3-х из 4-х критериев (по Amsel):
- наличие густых, гомогенных, беловато-серых выделений из влагалища, сопровождающихся специфическим запахом;
- рН > 4,5;
- положительный результат аминотеста;
- обнаружение ключевых клеток.
При необходимости назначают УЗИ органов малого таза, общие анализы крови и мочи, биохимический анализ крови, анализ кала на дисбактериоз, анализ крови на гормоны и другие исследования.
Дифференциальная диагностика
Бактериальный вагиноз дифференциируют с гонореей, трихомониазом, вагинальным кандидозом и неспецифическим вагинитом.
-
. Отличительные признаки гонореи — жидкие выделения с желтоватым либо зеленоватым оттенком в сочетании с болезненным мочеиспусканием. . О наличии трихомониаза свидетельствуют обильные липкие или пенистые серо-желто-зеленые выделения, возможно с несвежим запахом. Иногда бели сочетаются с зудом и болезненностью при мочеиспускании. . Молочница сопровождается хлопьевидными творожистыми белыми выделениями в сочетании со жжением и зудом влагалища.
Для исключения перечисленных заболеваний требуются специальные лабораторные исследования.
Осложенения
Бактериальный вагиноз считается фактором риска воспаления придатков матки, женского бесплодия, преждевременных родов, осложнений беременности и родов.
Неприятные выделения из половых путей в значительной мере снижают качество жизни женщины и её самооценку, являются причиной расстройства сексуального поведения и даже могут привести к трихомониазу.
Исследования показали, что ВИЧ-инфицированные женщины с бактериальным вагинозом с большей вероятностью передадут ВИЧ половому партнёру, чем без вагиноза.
Лечение и профилактика
Схему лечения определяют индивидуально с учетом выраженности симптомов, длительности и формы бактериального вагиноза, наличия сопутствующих воспалительных процессов, изменений репродуктивной системы, соматических и эндокринных заболеваний.
Лечение включает в себя два этапа:
- Прием подобранных антибиотиков метронидазола или клиндамицина перорально либо интравагинально, в виде вагинальных таблеток, свечей или кремов. Лечение длится до 10 суток. При необходимости одновременно применяют иммунокорректоры и антигистаминные средства. Через 10-14 дней после окончания терапии проводят повторный осмотр и лабораторные тесты для оценки эффективности лечения БВ.
- Восстановление нормальной микрофлоры пробиотиками и эубиотиками. Проводят при успешном окончании 1-го этапа.
Для профилактики кандидоза используют противогрибковые препараты. Для коррекции pH вводят местные средства с высоким содержанием молочной кислоты.
На весь период терапии пациентке с БВ рекомендуют исключить алкогольные напитки, ограничить прием острой и пряной пищи.
В 90% случаев результатом лечения становится нормализация влагалищной микрофлоры.
Тесты повторяют через 10 суток и 1-1,5 мес. после завершения второго этапа терапии. При упорном течении бактериального вагиноза назначают дополнительные обследования для выявления патогенных факторов, способствующих развитию рецидивов заболевания.
К числу мер по предотвращению и своевременному выявлению бактериального вагиноза относят соблюдение правил интимной гигиены, правильное использование гигиенических средств, исключение частых спринцеваний и рациональный подбор способов предохранения с учетом интенсивности половой жизни, состояния здоровья и гормонального фона пациентки. Следует избегать бесконтрольного приема антибактериальных и противогрибковых препаратов, своевременно обращаться к врачу при появлении симптомов воспалительных заболеваний, регулярно посещать гинеколога для проведения профилактических осмотров, осуществлять лечение дисбактериоза кишечника.
Выводы
Прогноз при своевременно начатом лечении благоприятный. Рецидивы заболевания не исключены, так как женский организм постоянно подвергается различным факторам и удалить условно-патогенных возбудителей из флоры нельзя, только можно держать их под контролем.
При появлении симптомов БВ необходимо провести полное клинико-лабораторное обследование и исключить состояния и заболевания, повышающие риски рецидивов. Пациентка должна быть проконсультирована по вопросам диеты, гигиены и образа жизни.

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.

Процесс обновления эпителиальных клеток происходит постоянно, поэтому эпителий в мазке из уретры, влагалища, цервикального канала имеется даже при отсутствии урологических и гинекологических заболеваний.
Главный вопрос для диагностики – какой именно эпителий обнаружен в мазке и в каком количестве, так как данное цитологическое исследование необходимо для выявления урогенитальных патологий и определения их причин, а мазок из полости носа помогает прояснить этиологию хронического ринита.
Что такое эпителиальные клетки и виды эпителия в мазке?
Эпителиоциты или эпителиальные клетки являются клетками эпителиальной ткани, которая покрывает внутренние органы и выстилает их полости. Эпителий отделен от основной ткани волокнистой базальной мембраной и состоит из нескольких типов клеток.
Что значит эпителий в мазке из уретры, влагалища, цервикального канала, из носа и какие могут быть виды эпителия в мазке?
Обращаясь к урологу с жалобами на проблемы с мочеиспусканием, пациент проходит обследование для выяснения их причин; одной из диагностических процедур является мазок из мочеиспускательного канала (уретры). Как и у женщин, обнаруживаемый эпителий в мазке у мужчин чаще всего: выстилающий уретру однослойный плоский, переходный или промежуточный эпителий, а также многорядный однослойный с бокаловидными клетками, стратифицированный (многослойный) эпителий с признаками ороговения и железистый эпителий с гландулоцитами (продуцирующими секрет клетками). Повышенный поверхностный эпителий в мазке у мужчин в большинстве случаев указывает на хроническое воспаление мочеиспускательного канала, реже причиной является лейкоплакия уретры. Больше информации с материале – Анализ мазков из уретры
Эпителий в мазке у женщин выявляют при обследовании урогенитальной области и органов репродуктивной системы, в частности, вагины (влагалища) и канала шейки матки (цервикального канала).
Присутствует многослойный плоский эпителий в мазке со слизистой оболочки вагины; нередко в расшифровке анализа его указывают как единичный эпителий в мазке или поверхностный эпителий в мазке в норме.
Кроме того, в ходе цитологических исследований выделений из влагалища могут быть обнаружены клетки столбчатого эпителия: однослойный цилиндрический эпителий в мазке и однослойный призматический эпителий в мазке, поскольку именно данные типы эпителия выстилают вагинальные стенки.
Что может показать мазок из цервикального канала? В первую очередь, определяется выстилающий оболочку канала шейки матки цилиндрический эпителий в мазке, а также переходный и железистый эпителий в мазке.
Когда появляется метаплазированный эпителий в мазке, то это означает, что в результате патологического процесса (связанного с инфекцией, нарушениями гормонального или эндокринного характера) дифференцированные эпителиальные клетки одного вида замещаются клетками иного вида.
Эпителий в мазке из носа, в основном, однослойный многорядный и эпителий цилиндрический с бокаловидными и вставочными клетками. Чешуйки плоского эпителия в мазке, а также цилиндрический эпителий в мазке у ребенка появляется в большом количестве, если слизистая оболочка носовой полости воспалена.
Норма количества эпителия в мазке
Существует общепринятая норма количества эпителия в мазке при цитологических исследованиях.
Установленная норма плоского эпителия в мазке из уретры у мужчин – не более 10 клеток, в расшифровке может обозначаться либо как поверхностный эпителий в мазке в норме, либо – эпителий в мазке в поле зрения не превышает нормы.
Норма количества эпителия в мазке из влагалища (многослойного плоского) зависит от фазы менструального цикла. И чешуйки плоского эпителия в мазке – отслоившиеся клетки – в одном поле зрения микроскопа в норме не должны превышать 15 единиц.
Если этот показатель чуть выше, то в расшифровке цитограммы указывается, что в мазке умеренное количество эпителия в мазке, а когда намного выше – эпителий в мазке в большом количестве. Для гинеколога данная информация дает основания предполагать у пациентки нарушение баланса женских половых гормонов или воспаление. При этом число клеток эпителия менее 5 в поле видимости или их полное отсутствие в вагинальном мазке – свидетельство атрофических процессов в слизистой оболочке влагалища.
Считается нормой эпителий в мазке при беременности до 10 клеток (в поле зрения) в урогенитальной области, а соответствующий норме уровень присутствующих во влагалище лейкоцитов – не более 15 единиц в п/з.
Норма лейкоцитов в мазке из мочеиспускательного канала у мужчин и женщин не превышает 5 единиц в одном поле зрения, и большее количество лейкоцитов может быть показателем уретрита. Имеющиеся в большом количестве лейкоциты и эпителий в мазке требуют бакпосева и ПЦР-анализа крови для определения конкретного возбудителя воспаления уретры.
Для женщин допустимо (то есть не говорит о патологии) наличие трех-четырех десятков лейкоцитов в п/з в мазке из влагалища и практически столько же в мазке из цервикального канала.
Причины появления эпителия в мазке
Специалисты выделяют физиологические и патологические причины появления эпителия в мазке.
Физиологические причины, по которым выявляется единичный эпителий в мазке из вагины, то есть в норме имеется эпителий в мазке в поле зрения микроскопа (при изучении образца биологического материала методом микроскопии), заключаются в связанных с определенными фазами менструального цикла изменениях многослойного плоского эпителия полости матки и влагалищной части ее шейки.
Превышающий норму плоский эпителий в мазке из цервикального канала может быть вызван различными воспалительными заболеваниями матки, к примеру, латентным эндометритом.
Из-за недостаточный выработки эстрогена в организме женщин обнаруживается переходный или промежуточный эпителий в мазке. Для подтверждения гипоэстрогении назначают биохимический анализ крови на уровень половых гормонов.
Основные причины наличия в мазках плоского эпителия детально рассмотрены в статье – Плоский эпителий в мазке у женщин и мужчин.
Когда в результате цитологического исследования слизистой шейки матки выявлен избыточный многослойный плоский эпителий в мазке, а также призматический эпителий в мазке, то среди причин, в первую очередь, рассматривают воспаление шейки матки (церцивит). При этом в микроскоп виден эпителий слоями в мазке из влагалища.
В значительных количествах цилиндрический эпителий в мазке из влагалища чаще всего появляется вследствие вагинита (кольпита) – воспаления его слизистой оболочки, а также истинной эрозии шейки матки (эктопии). В втором случае, то есть при эрозии, отмечается значительная дистрофия эпителия в мазке.
Если кроме цилиндрического обнаруживают промежуточный эпителий в мазке/переходный эпителий в мазке, в клетках которого имеются нарушения цитоскелета и формы ядер (дискариоз), то среди наиболее вероятных диагнозов фигурируют дисплазия шейки матки, что требует проведения биопсии, чтобы минимизировать факторы риска развития онкологии.
Кроме того, поверхностный эпителий в мазке с наличием атипичных клеток – серьезный повод для беспокойства, поскольку видоизмененные эпителиоциты, особенно пораженные вирусом папилломы человека койлоциты, появляются в случаях предраковых трансформаций тканей и плоскоклеточном раке шейки матки. Поэтому требуется незамедлительная сдача мазка на выявление онкогенного вируса ВПЧ 16 и ВПЧ 18.
Дискератоз плоского эпителия в мазке связан с его ороговением, что в гинекологии диагностируется либо как лейкоплакия шейки матки, либо как атрофия (крауроз) вульвы у женщин в период менопаузы.
Железистый эпителий в мазке из цервикального канала может означать железистую гиперплазию шейки матки, а также гиперплазию эндометрия железистого типа. Когда обнаруживают метаплазированный эпителий в мазке, взятом с шейки матки, часто это следствие повышенного уровне половых гормонов (гиперэстрогении), эрозии шейки и наличия инфекции, а также изменения уровня кислотности во влагалище. Любая из перечисленных причин может приводить к замене цилиндрического эпителия плоским – однослойным или многослойным. Также причина такого результата мазка может заключаться в развитии плоскоклеточной метаплазии шейки матки.
Заключение, сформулированное как реактивные изменения эпителия в мазке из влагалища, может означать наличие воспалительного процесса в слизистой шейки матки.
Примечательно, что для воспаления слизистой влагалища, например, при бактериальном вагинозе, характерно практическое отсутствие в мазке лейкоцитов, но выявляется наличие сквамозного эпителия. Это слущенные эпителиоциты или чешуйки плоского эпителия в мазке, к поверхности которых прилипли патогенные кокки (такие клетки специалисты называют ключевыми).
Следует иметь в виду, что многочисленные лейкоциты и эпителий в мазке на фоне реактивных изменений эпителия часто свидетельствуют о ЗППП (конкретного инфекционного возбудителя выявляет бактериоскопия), о наличии воспаления слизистой влагалища, а у мужчин подобное наблюдается в случае воспаления мочеиспускательного канала. При этом наличие бактериальной инфекции приводит к повышению числа нейтрофилов в мазке, а если повышено количество лимфоцитов, то воспаление имеет вирусное происхождение.
Кроме того, читайте, что может означать такой результат мазка у беременных – Лейкоциты в мазке при беременности

[1], [2], [3], [4], [5], [6], [7], [8], [9], [10], [11]
Эпителий в мазке из носа
В норме в мазке из носа присутствует незначительное количество клеток плоского эпителия слизистой оболочки носовой полости и цилиндрического эпителия – в виде реснитчатых клеток (цилий), обеспечивающих мукоцилиарный клиренс назальных дыхательных путей.
В результате расшифровки цитологического исследования мазка из полости носа можно дифференцировать ринит инфекционной и аллергической этиологии, что особенно важно при хроническом насморке у взрослых (нередко вазомоторном) и частых ринитах с заложенностью носа у детей, склонных к аллергии.
Проведение рино- или назоцитограммы может выявить лейкоциты и эпителий в мазке
у ребенка или взрослого пациента. При аллергии в назальном секрете увеличивается число гранулоцитарных лейкоцитов – эозинофилов, а при повышенном уровне лимфоцитов в мазке причину частого насморка связывают с инфекцией. Если же лейкоцитов в мазке из носа нет, то может диагностироваться ринит вазомоторный, а если лейкоциты и эпителий в мазке из носа полностью отсутствуют, то определяют атрофический ринит.
Показателен для острой стадии аллергического насморка плоский эпителий слоями в мазке (на уровне 15 единиц в п/з), количество которого при ремиссии снижается в 2-3 раза.
Когда аллергический насморк сопровождает бронхиальную астму, то в мазке выявляют больше цилиндрического эпителия и частиц отслоившегося плоского эпителия. А для острого синусита характерно наличие метаплазированного цилиндрического эпителия в мазке.

[12], [13], [14], [15], [16], [17], [18], [19], [20]
Лечение
Следует понимать, что результаты анализов – а эпителий в мазке из уретры, влагалища, цервикального канала, из носа является именно результатом цитологического исследования слизистого эпителия данных локализаций – не лечат.
На основе данного исследования, а также результатов других методов диагностики – анализируя при этом анамнез и жалобы пациентов и фиксируя клинические симптомы, врачи соответствующей специализации определяют имеющееся заболевание и назначают его лечение, читайте – Плоский эпителий в мазке: лечение болезней
К примеру, свечи от воспаления в гинекологии эффективны при кольпите (вагините) любой этиологии, но для подавления возбудителей воспалительного процесса врачи назначают вагинальные свечи от инфекций. Как лечат лейкоплакию шейки матки, можно узнать из публикации – Гиперкератоз шейки матки
Терапия при эрозии шейки матки описана в публикации – Лечение эрозии шейки матки.
Пациентам с бактериальным воспалением мочеиспускательного канала назначаются системные антибиотики. Больше информации в статье – Антибиотики при уретрите.
Если диагностирована аллергия, то необходимо проводить лечение аллергического ринита.
Мазки - один из самых распространенных методов диагностики инфекций у женщин. Этот анализ совершенно безопасен и безболезнен для пациентки и определенно информативен для врача гинеколога. На его основе могут проводиться два основных теста: исследование состава микробной флоры и определение степени чистоты влагалища.
Результаты мазка на инфекции у здоровых женщин и девушек подразумевают наличие следующих показателей:
Плоский эпителий - слой клеток, выстилающий влагалище и шейку матки. В нормальном мазке эпителий должен присутствовать. Если же мазок эпителий не содержит, то у врача-гинеколога есть основание предположить недостаток эстрогенов, избыток мужских половых гормонов. Отсутствие плоского эпителия в мазке свидетельствует об атрофии эпителиальных клеток.
Лейкоциты - в норме до 15 единиц в поле зрения. Небольшое количество лейкоцитов выполняют защитную функцию, препятствуют проникновению инфекции в половые органы женщины. Повышенное их число наблюдаются при воспалении влагалища (кольпит, вагинит). Чем больше их в мазке, тем острее протекает заболевание.
Золотистый стафилококк в небольших количествах - норма мазка. Значительное повышение стафилококка в мазке, как и повышение лейкоцитов в мазке, может быть симптомом воспалительного процесса во влагалище (кольпит), слизистой оболочки матки (эндометрит).
Палочки в мазке составляют нормальную микрофлору влагалища. Кроме палочек в мазке в норме не должно быть других микроорганизмов.
Норма мазка у женщин - таблица
| Показатели | Влагалище | Шейка матки | |
|---|---|---|---|
| лейкоциты | 0-15 | 0-25 | |
| эпителий | зависит от фазы менструального цикла | ||
| слизь | умеренно | умеренно | |
| гонококки | нет | нет | |
| трихомонады | нет | нет | |
| ключевые клетки | нет | нет | |
| кандиды | нет | нет | |
| микрофлора | много грам+ палочек | отсутствует | |
Ниже в таблице приведен пример нормального женского мазка на флору. Обращаем Ваше внимание на то, что приведенные цифры являются лишь иллюстрацией одного из возможных многочисленных вариантов "здорового" мазка. Конечная интерпретация результатов гинекологических исследований, установление диагноза в соответствии с Федеральным законом № 323-ФЗ «Об основах охраны здоровья граждан. » от 21.11.2011г, может производиться только врачом соответствующей специализации.
Читайте также:

