Эозинофилы при герпесе 6 типа
Обновлено: 29.04.2024
Данная статья посвящена актуальной проблеме - обострениям герпетической инфекции (лабильный герпес) у детей. Лабиальный герпес — вирусное заболевание, характеризующееся высыпанием тесно сгруппированных пузырьков слизистой губ. была обследована группа детей (n=30) в возрасте от 3 до 9 лет с лабиальным герпесом. Также была обследована группа здоровых детей (n=20), сравниваемые группы детей сопоставимы по возрасту. У всех детей ( n=30) выявлен положительный ИФА на HSV - 1 IgM и HSV- 2 IgM, HSV - 1 IgG и HSV - 2 IgG сомнительные и положительные, а также обнаружен ДНК HSV в моче. Всем детям проведено обследование иммунного статуса (CD3+,CD4+, CD8+, CD16+, CD22+, IgA, IgG, IgM, IgE) на базе РБ №1-НЦМ РС (Я). Сравнение средних величин проводили однофакторным дисперсионным анализом с помощью Т-критерия Стьюдента для оценки равенства средних F-критерия Фишера. Связь между параметрами оценивали с помощью коэффициентов линейной и ранговой корреляции. Изменений в общем и биохимисеском анализе крови не выявлено.Выявлено, что у детей с лабиальным герпесом снижено содержание IgA, CD19+ лимфоцитов. Всем обследованным детям была проведена терапия препаратом гроприносин 500мг в возрастной дозе в течение 10 дней, затем препаратом ликопид 1мг в сутки в течение 10 дней. У всех детей с лабиальным герпесом выявлена иммунная дисфункция или недостаточность, затрагивающая клеточный и гуморальный иммунитет (снижение IgA, снижение CD19+ лимфоцитов). Выявлено, что терапия препаратами гроприносин и ликопид приводит к нормализации сниженных показателей иммунного статуса: повышение содержания СD19+, IgA увеличение концентрации IgA, а также снижению проявлений лабиального герпеса у детей.

1. Хрянин А. А., Решетников О. В., Кандрушина М. П. Многолетние тенденции в распространенности вируса простого герпеса в популяции Сибири // Вестник дерматологии и венерологии. 2010. № 5. С. 96–101.
2. Свиридова В.С., Кологривова Е.Н., Пронина Н.А., Елисеева Л.В., Читалкина А.А. Т-лимфоциты — ключевые иммунорегуляторные клетки // Бюл. сиб. мед. 2007. № 1. С. 83–88.
3. Хрянин А.А., Решетников О.В., Сафронов И.Д., Трунов А.Н. Эффективность ферровира в терапии больных с генитальным герпесом // Вестник НГУ (Серия: Биология, клиническая медицина). 2011.Вып. 3. С. 148–152.
4. Соколова Т.М., Урываев Л.В., Тазулахова Э.Б., Ершов Ф.И., Малышенкова И.К., Дидковский Н.А. Индивидуальные изменения экспрессии генов системы интерферона в клетках крови человека под влиянием амиксина и циклоферона // Вопросы вирусологии. 2005. Т. 50, № 2. С. 32–36.
5. Бабаченко И.В., Левина А.С., Ушакова Г.М., Копылова А.В., Власюк В.В., Осипова З.А., Птичникова Н.Н., Монахова Н.Е. Опыт применения амиксина в комплексной терапии хронических герпесвирусных инфекций у часто болеющих детей // Детские инфекции. 2012. Т. 11. № 2. С. 34–37.
6. Nandakumar S., Woolard S.N., Yuan D., Rouse B.T., Kumaraguru U. Natural killer cells as novel helpers in anti-herpes simplex virus immune response // J. Virol. 2008. Vol. 82. Р. 10820–10831.
Возбудитель герпетической инфекции – фильтрующийся вирус, поражающий преимущественно кожу, слизистые оболочки, центральную нервную систему. На коже появляется группа пузырьков, с прозрачным содержимым, через 2-3 дня ссыхающаяся в корочку, после их отпадения – эрозия быстро эпителизируется. Излюбленная локализация вокруг рта, веках, щеках 3.
Вирусы простого герпеса инфицируют детей с раннего возраста (ВПГ-1), ВПГ-2 – подростков, в том числе инфицированных ВПГ-1[4].
У лиц с пониженным иммунным ответом возможны частые обострения герпетической инфекции[5,6].
Инкубационный период при простом герпесе — от 2 до 12 дней. Первичное инфицирование у 80—85 % больных протекает бессимптомно. Таким образом, исследования схем лечения герпетической инфекции представляет интерес для практикующих врачей педиатров, аллергологов-иммунологов.
Цель исследования: Изучить особенности иммунной системы у детей с лабиальным герпесом и эффективность проводимой терапии препаратами гроприносин и ликопид.
Материалы и методы исследования была обследована группа детей (n=30) в возрасте от 3 до 9 лет с лабиальным герпесом (основная группа). Всем детям проведен общий и биохимический анализ крови. Также представлена группа здоровых детей (n=20) (группа контроля), сравниваемые группы детей сопоставимы по возрасту. У детей основной группы ( n =30) выявлен положительный ИФА на HSV - 1 IgM и HS V - 2 IgM , HSV- 1 IgG и HSV - 2 IgG и положительные, а также обнаружен ДНК HSV в моче. Детям основной и контрольных групп проведено обследование иммунного статуса (CD3+,CD4+, CD 8+, CD 16+, CD 22+, IgA , IgG , IgM , IgE) на базе РБ №1-НЦМ РС (Я). Полученные данные обрабатывались методом вариационной статистики с помощью программы Microsoft E хс el с вычислением среднеарифметического отклонения с последующим расчетом критерия Стьюдента. Статистически доказанным считалось значение при возможности ошибки меньше 5% или P
У детей основной группы отмечалась пузырьки на слизистой оболочке губ в течение предыдущих шести месяцев. Как видно из таблицы 2 отмечено снижение содержания уровня эритроцитов, гемоглобина, умеренный лейкоцитоз и лимфоцитоз, палочкоядерный сдвиг у детей основной группы.
У детей основной группы ( n =30) выявлен положительный ИФА на HSV - 1 IgM и HSV -2 IgM , HSV Ig G- 1 и HSV - 2 IgG сомнительные и положительные, а также обнаружен ДНК HSV в моче (таблица1).
Интерпретация ИФА на антитела HSV
Анализ выявил наличие антител к вирусу, и что заболевание уже ранее было перенесено.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Эозинофилия: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Определение
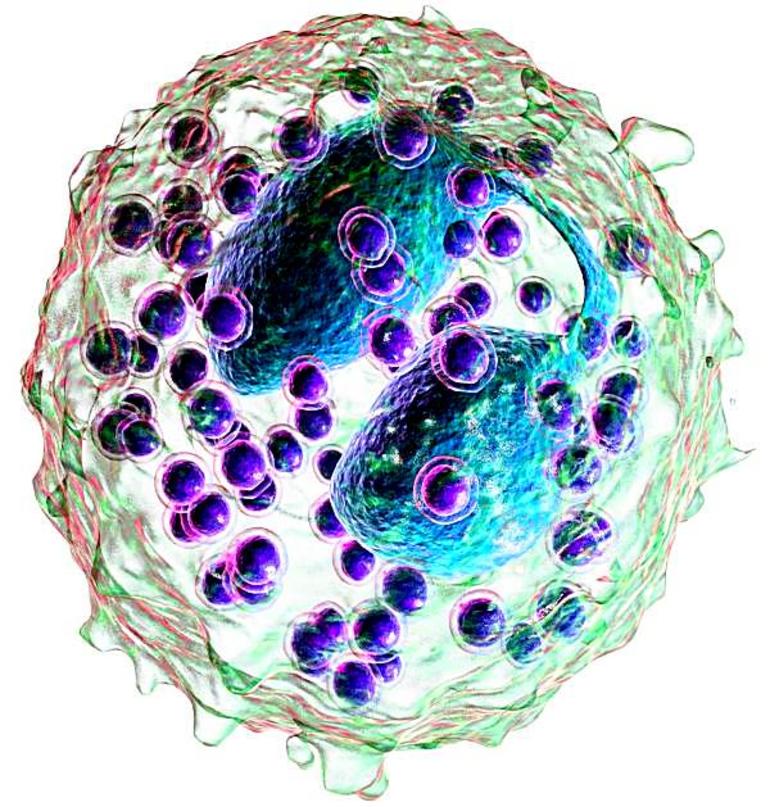
Эозинофилия – это состояние, при котором отмечается повышение уровня эозинофилов в крови. Эозинофилы представляют собой один из видов белых клеток крови – лейкоцитов, образуются в костном мозге, откуда попадают в кровоток. Повышение их количества отмечается при паразитарных и аллергических заболеваниях, туберкулезе, инфекционных процессах и некоторых других состояниях и заболеваниях, требующих полноценного обследования и специфической терапии.
Разновидности эозинофилии
По количеству клеток в единице крови различают следующие эозинофилии:
- легкая, когда содержание эозинофилов составляет от 500 до 1500 в микролитре крови;
- умеренная, когда содержание эозинофилов составляет от 1500 до 5000 в микролитре крови;
- выраженная, когда содержание эозинофилов составляет более 5000 в микролитре крови.
- первичную, или клональную эозинофилию, которая наблюдается при патологиях крови;
- вторичную, или реактивную эозинофилию, которая развивается как ответная реакция на аллергены, паразитарные инвазии и т.д.
- идиопатическую, или транзиторную эозинофилию, причины которой выяснить не удается.
В наибольшей степени эозинофилы задействованы в иммунном ответе с выраженным аллергическим компонентом.
Аллергическая реакция является одной из форм ответа организма на проникновение извне чужеродных агентов (аллергенов).
Аллергеном может стать практически любое вещество, однако чаще в роли аллергена выступают белки. При первом попадании аллергена в организм клетки лимфоциты начинают вырабатывать особый вид антител IgE, играющих ключевую роль в развитии аллергической реакции при повторном контакте организма с данным аллергеном. Антитела активируют эозинофилы, приводя к их повышенному содержанию в крови.
Заболевания, при которых повышаются эозинофилы крови
Эозинофилия является характерным проявлением аллергических заболеваний и состояний, таких как:
- аллергический ринит и конъюнктивит;
- атопический дерматит;
- бронхиальная астма;
- пищевая аллергия и др.
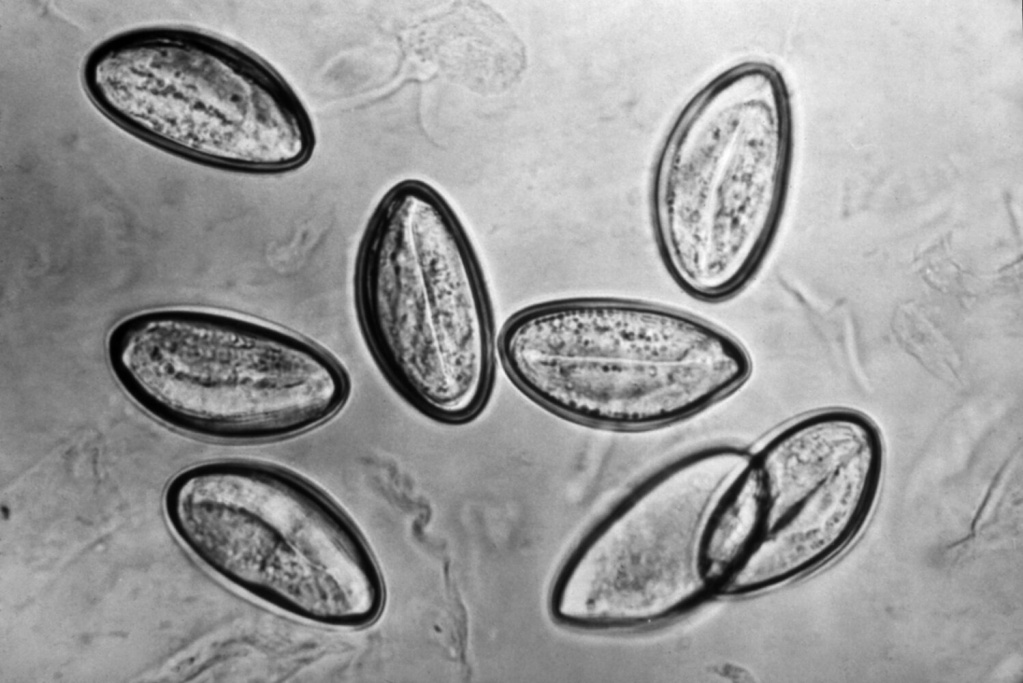
С одной стороны, эозинофилы обладают противопаразитарной активностью, за счет способности выделять эозинофильный катионный белок и активные формы кислорода, которые губительны для гельминтов. С другой стороны, продукты метаболизма гельминтов вызывают реакцию гиперчувствительности, для которой свойственны симптомы аллергии.
Следующая группа заболеваний, протекающих с повышением количества эозинофилов, - ревматологические патологии, или системные воспалительные заболевания соединительной ткани. Данные заболевания в абсолютном большинстве случаев являются аутоиммунными.
В основе аутоиммунных процессов лежит нарушение распознавания клетками иммунной системы собственных тканей, в результате чего они воспринимаются как чужеродные. Против них начинают вырабатываться антитела, и запускается воспалительный процесс.
Одним из аутоиммунных заболеваний, для которого характерна эозинофилия, является разновидность васкулита (воспаления сосудов) – эозинофильный гранулематоз с полиангиитом, или синдром Черджа–Стросса (воспаление мелких и средних кровеносных сосудов).
Эозинофилия может свидетельствовать о наличии в организме злокачественного процесса. Это связано с тем, что клетки злокачественных опухолей вырабатывают, среди прочего, вещества, стимулирующие образование эозинофилов. Так, эозинофилия является частым симптомом хронического миелолейкоза.
К каким врачам обращаться при эозинофилии
Эозинофилия не является самостоятельным заболеванием, но может быть признаком аллергических, аутоиммунных, инфекционных патологий.
Поэтому сначала можно обратиться к терапевту (врачу общей практики) или педиатру , если пациентом является ребенок. Зачастую данных, собранных в процессе опроса и клинического осмотра пациента, может оказаться достаточно для направления на прием к узкопрофильному специалисту. Так, при впервые выявленном аллергическом заболевании требуется консультация аллерголога-иммунолога, при гельминтозе - врача-инфекциониста, а при подозрении на аутоиммунный процесс – ревматолога.
Диагностика и обследование при эозинофилии
После тщательного сбора анамнеза и выявления ключевых фактов развития заболевания назначают лабораторные обследования.
Клинический анализ крови с определением лейкоцитарной формулы необходим для определения количества эозинофилов. В данном исследовании важно провести микроскопию мазка, которая позволяет не только достоверно подсчитать количество эозинофилов, но и выявить наличие в крови специфических клеток, характерных, например, для лейкоза и некоторых аутоиммунных заболеваний.
Синонимы: Общий анализ крови (ОАК); Гемограмма; КАК; Развернутый анализ крови. Full blood count; FBC; Complete Blood Count (CBC); Hemogram; CBC with White Blood Cell Differential Count; Peripheral Blood Smear; Blood Film Examination; Complete blood count (CBC) with differential white blood cell coun.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Инфекционный мононуклеоз: причины появления, симптомы, диагностика и способы лечения.
Определение
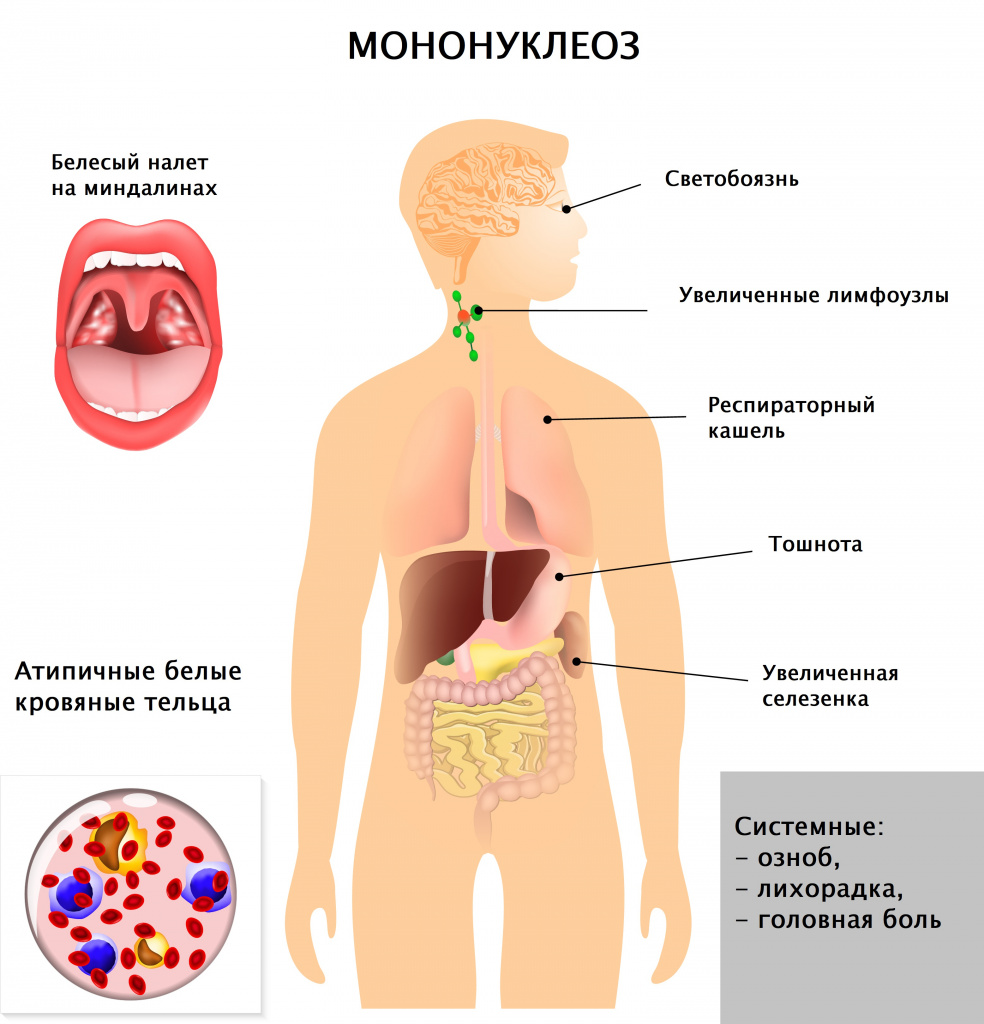
Инфекционный мононуклеоз – заболевание вирусной природы, при котором развивается лихорадка, увеличиваются печень и селезенка, лимфатические узлы, поражаются гортань, глотка. В крови регистрируются свойственные только этой патологии изменения (появление атипичных мононуклеаров, лимфоцитоз). В ряде случаев инфекционный мононуклеоз имеет хроническое течение, при некоторых состояниях клиническая картина стерта, что существенно затрудняет диагностику и постановку верного диагноза.
Причины появления инфекционного мононуклеоза
Заболевание вызывают вирусы семейства герпесвирусов, самым частым возбудителем считается вирус Эпштейна–Барр (ВЭБ, или вирус герпеса человека 4-го типа). Большинство людей переносят его в стертой клинической форме в детстве и юношестве, что подтверждается анализами крови на содержание иммуноглобулинов, которые вырабатываются в ответ на попадание вирусов в организм человека: по статистике у 9 из 10 взрослых положительные анализы крови на ДНК этого вируса.
Пути передачи вируса, вызывающего инфекционный мононуклеоз:
- Воздушно-капельный.
- Контактно-бытовой (в том числе половой).
- Парентеральный – во время переливания крови, пересадки органов и тканей в течение 6 предшествующих заболеванию месяцев.
К предрасполагающим факторам развития болезни относятся такие состояния, как снижение иммунитета, длительно текущие заболевания или обострение хронических патологий, неблагоприятная психоэмоциональная и экологическая обстановка.
Классификация заболевания
Единой общепринятой классификации инфекционного мононуклеоза нет. Для удобства формулировки диагноза используются следующие разделения патологии на группы:
По возбудителю:
- Вирус Эпштейна–Барр (ВЭБ).
- Цитомегаловирус.
- Вирус герпеса 6-го и 7-го типов (HV6, HV7).
- Аденовирус.
- Вирус иммунодефицита.
- Toxoplasma gondii (токсоплазма).
- Типичный – свойственная мононуклеозу клиническая картина и патогномоничные (характерные только для этого заболевания) изменения в анализах крови.
- Атипичный – стертая клиника, бессимптомное течение.
- Острый инфекционный мононуклеоз – проявления заболевания регистрируются в течение не более 3 месяцев.
- Затяжное течение (3–6 месяцев).
- Рецидивирующее течение – симптомы патологии возникают вновь через 1 месяц и менее после перенесенного заболевания.
- Хроническое – симптомы беспокоят более 6 месяцев.
Симптомы инфекционного мононуклеоза
После внедрения в организм вируса Эпштейна–Барр в течение месяца или полутора никаких симптомов не возникает, этот период называют инкубационным. Затем пациента начинают беспокоить слабость, повышенная утомляемость, чувство общего недомогания, свойственные любой вирусной инфекции. В течение полутора недель все эти симптомы постепенно уменьшаются. Затем на фоне, казалось бы, полного выздоровления возникают сильная боль в горле, высокая лихорадка, слабость, увеличение лимфатических узлов. Эти симптомы могут беспокоить несколько недель, а недомогание и слабость – более месяца. Клиническая картина (боль в горле при глотании, увеличение лимфатических узлов) практически идентична таковой при ангине. Для постановки диагноза «инфекционный мононуклеоз» назначают анализ крови, при котором выявляются изменения, свойственные только этой болезни. У 10% больных в этот период на теле появляется сыпь (ее наличие или отсутствие не несет никакого прогностического значения). Из-за увеличения печени и селезенки возможно ощущение дискомфорта в животе, в подреберных областях.
Диагностика инфекционного мононуклеоза
Врач в первую очередь собирает анамнез и проводит визуальный осмотр пациента. При осмотре обращают на себя внимание увеличенные группы лимфатических узлов (в тяжелых случаях не только шейной группы, но даже внутренние лимфатические узлы), гиперемия (краснота) зева, увеличение селезенки и печени, которое врач выявляет при пальпации и перкуссии живота.
Вирус Эпштейна–Барр поражает В-лимфоциты (разновидность лейкоцитов – белых кровяных телец, отвечающих за иммунитет, в частности, вырабатывающих антитела), в ответ в крови появляются клетки, характерные только для такого поражения и носящие название «атипичные мононуклеары», а общее количество лимфоцитов преобладает над количеством других лейкоцитов, возможно повышение или снижение общего количества белых кровяных телец, снижение гранулоцитов (подгруппы лейкоцитов, внутри которых есть специфические гранулы, где вырабатываются вещества для реализации иммунитета). К гранулоцитам относят, например, нейтрофилы, эозинофилы, базофилы. Все эти характерные для инфекционного мононуклеоза изменения выявляются при проведении клинического анализа крови.
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ См. также: Общий анализ – см. тест № 5, Лейкоцит.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Герпес: причины появления, симптомы, диагностика и способы лечения.
Определение
Герпесом, или герпетической инфекцией, называют несколько заболеваний, вызываемых вирусами отряда Herpesvirales семейства Herpesviridae.
Все они характеризуются поражением кожи, слизистых оболочек с локализацией либо в области глаз, носа и губ, гениталий, а также нервных волокон.
У лиц с иммунодефицитом могут наблюдаться генерализованные формы инфекции с вовлечением в процесс других органов и тканей.

Среди известных науке восьми типов герпеса самым распространенным является вирус герпеса простого типа (Herpes simplex virus).
Простой вирус герпеса достаточно неустойчив во внешней среде. В условиях комнатной температуры сохраняется до 24 часов, на металле — до 2 часов. Под действием температуры выше 50°C погибает за 30 минут, под действием спирта и хлорсодержащих веществ - в течение нескольких минут, при замораживании сохраняется до пяти суток.
Причины герпетической инфекции
Источником инфицирования всегда служит человек. Он заразен в любую фазу болезни или носительства, но преимущественно при обострении.
Возбудитель может передаваться воздушно-капельным, контактно-бытовым или половым путем, а также от матери плоду через плаценту, во время родов или грудного вскармливания.
К вирусу восприимчивы все люди, хотя у многих отмечаются бессимптомные формы заболевания. Попадая через слизистую рта, половых органов или дыхательные пути в организм человека, герпесная инфекция остается в нем навсегда. Вирус, скрытый внутри клетки-хозяина, не доступен для иммунных клеток, уничтожающих возбудителей. Вирус активизируется при ослаблении иммунитета в результате переохлаждения, перегрева, простудного заболевания, недостатка витаминов, переутомления, стресса, нехватки сна. Рецидив инфекции могут вызвать травмы, оперативные вмешательства, а также половой контакт при условии повреждения слизистой оболочки. Использование лекарственных и косметических средств, содержащих стероидные гормоны, также способствует манифестации вируса герпеса.
Классификация герпеса
В МКБ-10 (Международной классификации болезней) выделяют две группы заболеваний, связанных с вирусом простого герпеса:
- Инфекционные герпетические заболевания:
- герпетическая экзема (экзема Капоши);
- герпетический везикулярный дерматит;
- герпетический гингивостоматит и фаринготонзиллит;
- герпетический менингит;
- герпетический энцефалит;
- офтальмогерпес;
- диссеминированная герпетическая болезнь (герпетический сепсис);
- другие формы герпетических инфекций;
- неуточненная герпетическая инфекция.
- Генитальные герпетические инфекции:
- герпетические инфекции перианальных кожных покровов и прямой кишки;
- неуточненная аногенитальная герпетическая инфекция.
По клинической картине и локализации высыпаний:
- Типичные формы:
- герпес кожи — с поражением губ, крыльев носа, лица, рук, ягодиц и других частей тела;
- герпес глаз — иридоциклит, кератит, конъюнктивит, неврит зрительного нерва;
- герпес слизистых оболочек желудочно-кишечного тракта — стоматит, гингивит, фарингит, эзофагит;
- герпес половых органов — поражение слизистой оболочки полового члена, влагалища, вульвы, цервикального канала;
- герпес внутренних органов — гепатит, пневмония, панкреатит, трахеобронхит;
- герпес нервной системы — неврит, менингит, менингоэнцефалит, поражения бульбарных нервов, энцефалит;
- генерализованный простой герпес — висцеральная форма (пневмония, гепатит, эзофагит) и диссеминированная форма (сепсис).
- Атипичные формы:
- герпетиформная экзема Капоши — обширные сливающиеся высыпания по всему телу;
- абортивный герпес — почти незаметные папулы на грубой коже или дискомфорт без высыпаний;
- язвенно-некротический герпес — с развитием некроза тканей;
- эрозивно-язвенный герпес — с образованием язв и эрозий;
- геморрагический герпес — с кровянистым пропитыванием высыпаний и тканей;
- отечный герпес — с отеком тканей и болью в области губ и век;
- зостериформный простой герпес — с локализацией по ходу нервного ствола;
- диссеминированный герпес — с тенденцией перехода в генерализованную форму при ВИЧ;
- рупиоидный герпес — возникает на лице с присоединением вторичной бактериальной флоры;
- мигрирующий герпес — с тенденцией к изменению локализации высыпаний.
- латентная стадия — носительство с отсутствием симптомов;
- локализованная стадия — наличие одного очага поражения;
- распространенная стадия — наличие не менее двух очагов поражения;
- генерализованная стадия — висцеральная, диссеминированная.
При заражении герпесом детей в возрасте от 6 месяцев до 3 лет чаще всего развивается герпетический стоматит, для которого характерно острое начало с симптомами интоксикации и подъемом температуры.
На слизистой оболочке полости рта появляются сгруппированные пузырьки с прозрачным содержимым, на месте которых после вскрытия образуются болезненные эрозии. У детей старшего возраста первичный герпес характеризуется появлением зудящих пузырьков на красной кайме губ и коже носогубного треугольника. После их вскрытия остаются неглубокие язвочки, которые покрываются корочками. Корочки, отпадая, не оставляют следов на коже.
При первичном заражении взрослых вирусом простого герпеса симптомы более выражены, чем при дальнейших рецидивах. Больной испытывает озноб, головные боли, повышенную утомляемость, у него отсутствует аппетит, может наблюдаться расстройство сна. Покраснение, а затем характерные пузырьки появляются на губах, возле крыльев носа. В некоторых случаях увеличиваются подчелюстные лимфоузлы.
Герпетические нейроинфекции сопровождаются наиболее тяжелым течением, особенно если вирус поражает оболочки или ткань головного мозга.
В этих случаях симптомы включают головные боли, подъем температуры тела, напряжение затылочных мышц, психомоторное возбуждение (болезненное состояние, при котором наблюдается беспокойство и двигательная активность различной степени выраженности, вплоть до судорог). При несвоевременной диагностике заболевания существует риск летального исхода.
Офтальмогерпес сопровождается покраснением глаза, развитием блефаро- или кератоконъюнктивита, эрозиями роговицы.
Диагностика герпеса
Типичные случаи герпетической инфекции выявляются на основании клинической картины и анамнеза заболевания. Характерно его волнообразное течение со сменой периодов обострения и ремиссии.
Косвенным признаком служит склонность к простудным заболеваниям, чувствительность к переохлаждению, периодически возникающие состояния, сопровождаемые подъемом температуры, усталостью, депрессией.

При атипичных формах герпетической инфекции необходимы дополнительные обследования: клинический анализ крови, биохимический анализ крови (общий белок, белковые фракции, С-реактивный белок, АЛТ, АСТ, ЛДГ, креатинин, электролиты: калий, натрий, хлор, кальций) и клинический анализ мочи - для выявления поражения внутренних органов и предупреждения осложнений.
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ См. также: Общий анализ – см. тест № 5, Лейкоцит.
Вирус герпеса человека 6 типа (HHV-6, ВГЧ-6) относительно недавно был внесен в список известных человеческих инфекционных возбудителей и является серьезным претендентом на роль причинного агента таких заболеваний, как рассеянный склероз, энцефалит, лихорадка у детей с судорожным синдромом, инфекционный мононуклеоз, «внезапная экзантема». Существуют данные о том, что вирус герпеса 6 типа является кофактором СПИДа, некоторых форм карцином шейки матки и назофарингеальных карцином.
Актуальность вируса герпеса 6 типа
На сегодняшний день внимание специалистов приковано к инфекциям, вызываемым вирусами герпеса, которые являются причиной развития многих соматических и онкологических заболеваний, занимают ведущее место среди причин мертворождаемости, преждевременных родов, младенческой смертности, заболеваемости новорожденных, способствуя ранней инвалидизации детей. Это обстоятельство обусловлено рядом причин: повсеместным распространением вирусов герпеса, многообразием вызываемых заболеваний, существованием в организме человека в разных формах (острых, хронических, латентных).
Вирусы герпеса — это большое семейство ДНК-содержащих вирусов, вызывающих разнообразные болезни у человека и других млекопитающих. Различают 8 представителей семейства герпесвирусов, поражающих человека. Одним из них является вирус герпеса человека 6 типа (HHV-6).
Вирус герпеса человека 6 типа (HHV-6, ВГЧ-6) относительно недавно был внесен в список известных человеческих инфекционных возбудителей и является серьезным претендентом на роль причинного агента таких заболеваний, как рассеянный склероз, энцефалит, лихорадка у детей с судорожным синдромом, инфекционный мононуклеоз, «внезапная экзантема».
Существуют данные о том, что вирус герпеса 6 типа является кофактором СПИДа, некоторых форм карцином шейки матки и назофарингеальных карцином.
Изучалась роль вируса герпеса 6 типа в качестве причины возникновения судорог у детей. По данным зарубежных авторов, на долю судорог, обусловленных вирусом герпеса 6 типа, приходится 20–40%. В исследовании М. А. Никольского и М. В. Радыш изучалась роль вирусов герпеса 6 и 7 типа в возникновении судорог у 29 детей в возрасте от 1 мес до 7 лет, поступивших в стационар с острыми респираторными заболеваниями. По результатам исследования в 41% случаев в обследуемой группе судороги были сопряжены с вирусом герпеса 6 типа.
Эпидемиология вируса герпеса 6 типа
Вирус герпеса 6 типа впервые был обнаружен в 1986 г. у взрослых больных с гематологическими заболеваниями и зараженных вирусом иммунодефицита человека (ВИЧ).
Первые клинико-эпидемиологические исследования, проведенные в 1986 г., выявили наличие этой инфекции в зоне отдыха в штате Невада (США).

Заболевание выражалось в гриппоподобной симптоматике с повышением температуры, ночным потом, увеличением лимфатических узлов, рядом психологических симптомов (усталость, депрессия). Заболевание получило название «синдром хронической усталости». При этом у 75% больных выявлялись антитела к вирусу герпеса 6 типа.
Пути передачи вируса герпеса 6 типа
Выделение вируса герпеса 6 типа, определение вирусных белков и ДНК в образцах слюны и мокроты указывают на то, что вирус находится в организме человека в слюнных железах, а эксперименты показали, что он в латентной фазе сохраняется в моноцитах/макрофагах (главных клетках иммунной системы человека).
В естественных условиях основным путем передачи вируса является воздушно-капельный. Не исключен вертикальный путь заражения от матери ребенку: антигены вируса обнаружены в абортивном материале при спонтанных абортах. Не исключается половой путь передачи вируса.
Выявление вируса герпеса 6 типа в клетках крови внешне здоровых людей, включая доноров, является серьезным фактором риска передачи инфекции при переливании крови и ее компонентов, трансплантации органов и тканей. Экспериментальные исследования, проведенные учеными, свидетельствуют о том, что вирус герпеса 6 типа инфицирует моноциты и макрофаги разных тканей, а также стволовые клетки костного мозга, из которых впоследствии происходит его реактивация
Иммунитет у детей и взрослых
У новорожденных, при наличии материнских антител, может существовать относительная защита против вируса герпеса 6 типа.
Специфические антитела IgM появляются в течение первых пяти дней от начала клинических симптомов, в последующие 1–2 месяца IgM снижаются и в дальнейшем не определяются.
Специфические IgM могут присутствовать при реактивации инфекции и в небольшом количестве у здоровых людей. Специфические IgG повышаются в течение второй и третьей недели после инфицирования, при этом возрастает их авидность.
IgG к вирусу герпеса 6 типа определяются всю жизнь, но в более низких количествах, чем в раннем детстве. Уровни антител могут колебаться после перенесенной первичной инфекции, возможно, в результате активации латентного вируса.
Существенное возрастание уровня антител, по данным некоторых ученых, наблюдается в случае заражения другими вирусами с похожими ДНК, например, вирусом герпеса 7 типа и цитомегаловирусом. В наблюдениях исследователей указывается, что у детей в течение нескольких лет после первичной инфекции может снова происходить четырехкратное нарастание титра IgG к вирусу герпеса 6 типа, иногда вследствие острого заражения другим агентом, нельзя исключить и возможной активации латентного вируса герпеса 6 типа.
После первичной инфекции вирус сохраняется в латентном состоянии (без клинических проявления) или в виде хронической инфекции с продукцией вируса. Компоненты иммунного ответа, важного в контроле хронической инфекции, неизвестны.
Реактивация латентного вируса происходит у иммунологически ослабленных больных, но может наблюдаться и у иммунокомпетентных людей по неизвестным причинам
Диагностика вирус герпеса 6 типа инфекции
Лабораторный диагноз первичной инфекции, вызванной вирусом герпеса 6 типа, в настоящий момент устанавливается с помощью современного лабораторного оборудования.
ДНК вируса герпеса 6 типа может обнаруживаться в лимфоцитах периферической крови или в других тканях методом гибридизации (полимеразная цепная реакция, ПЦР).
ПЦР с использованием обратной транскриптазы, разработанная недавно, позволяет надежно дифференцировать латентную инфекцию ВГЧ-6 и реактивацию инфекции
Существует целый ряд серологических методов определения вируса герпеса 6 типа: иммунофлюоресцентный метод, иммуноферментный анализ (ИФА), иммуноблот, иммунопреципитация. Иммуноферментный анализ используется наиболее часто, однако серологический диагноз имеет целый ряд недостатков и редко помогает в диагностике клинической манифестации.
Определение титра специфических IgM используют для диагностики острой инфекции или реактивации, но не у всех детей, переносящих первичную инфекцию, отмечается продукция антител IgM, а приблизительно 5% здоровых взрослых имеют антитела IgM к вирусу герпеса 6 типа.
В связи с тем, что практически у всех взрослых выявляют IgG к вирусу герпеса 6 типа, обнаружение специфических антител в одном образце незначимо. К тому же повышение их титра не указывает на новую инфекцию или реактивацию. Возможно также выявление перекрестно реагирующих антител к другим ДНК вирусам, особенно вирусу герпеса 7 типа.
Доступные в настоящий момент серологические тест-системы не позволяют дифференцировать варианты А и B вируса герпеса 6 типа.
По данным литературы, реинфекция вируса герпеса 6 типа наблюдается у больных с нарушенным иммунным статусом, иммуносупрессией (трансплантация органов, СПИД и др.)
Клиника вирус герпеса 6 типа
Клинически герпес 6-го типа характеризуется полиморфизмом и может проявляться под различными масками. Обусловлено это как формой инфекции, так и штаммовыми различиями вируса
Так, к заболеваниям, ассоциированным с первичной острой вирус герпеса 6 типа инфекцией, относятся: синдром хронической усталости (миалгический энцефаломиелит); внезапная экзантема у новорожденных и более старших детей (roseola infantum exanthema subitum); судороги с фебрильной провокацией; инфекционный мононуклеоз у подростков и взрослых, не связанный с Эпштейна–Барр вирусной инфекцией (ВЭБ-инфекцией); гистиоцитарный некротический лимфаденит, некоторые заболевания центральной нервной системы (ЦНС), в частности энцефалит, ассоциированный с вирусом герпеса 6 типа и др.
Выделяют также заболевания, ассоциированные с персистентной вирусгерпеса 6 типа инфекцией, к которым относятся: лимфопролиферативные (иммунодефицит, лимфаденопатия, поликлональная лимфопролиферация); злокачественные лимфомы (неходжкинская лимфома, периферическая Т-клеточная лейкемия, В-клеточная лимфома, дерматопатическая лимфаденопатия, болезнь Ходжкина, синусоидальная В-клеточная лимфома, плеоморфная Т-клеточная лимфома).
Внезапная экзантема — это самая характерная манифестация первичной инфекции, обусловленной вирусом герпеса 6 типа. Она является, как считают большинство исследователей, главным проявлением первичной ВГЧ-6-инфекции. Типичное течение внезапной экзантемы характеризуется начальными проявлениями в виде высокой лихорадки, интоксикационного синдрома, лимфаденопатии с увеличением шейных и затылочных лимфоузлов. Сыпь появляется при снижении температуры. Иногда сыпь наблюдается перед тем, как снижается лихорадка, иногда после того, как в течение дня у ребенка отсутствовала температура.
Высыпания розовой окраски, до 2–3 мм в диаметре, они бледнеют при надавливании, редко сливаются, не сопровождаются зудом. Высыпания обычно сначала появляются на туловище с последующим распространением на шею, лицо, верхние и нижние конечности, в некоторых случаях они расположены преимущественно на туловище, шее и лице. Продолжительность высыпаний — от нескольких часов до 1–3 дней, исчезают бесследно.
По данным литературы, основными причинами поражения ЦНС в 20–27% является цитомегаловирус, в 10–15% — вирус Эпштейна–Барр, в 15–20% — вирус простого герпеса.
Известно, что герпетические поражения центральной нервной системы протекают особенно тяжело.
Болезни, обусловленные вирусом простого герпеса, занимают второе место после гриппа как причина смерти от вирусных инфекций. Анализ данных литературы последних лет, а также данных клинических наблюдений свидетельствует о том, что подавляющая часть случаев острых вирусных энцефалитов, особенно у детей, имеет герпетическую природу.
Неврологическими осложнениями вирус герпеса 6 типа инфекции, кроме фебрильных судорог, являются нейроинфекции (менингит, энцефалит), возможно развитие эпилепсии, однако данная тема является до конца не изученной.
Некоторые ученые предполагают вирус герпеса 6 типа как причину развития рассеянного склероза, синдрома полиорганной недостаточности, розового лишая, гепатита, вирусного гемофагоцитоза, идиопатической тромбоцитопенической пурпуры, синдрома чрезмерной чувствительности к лекарственным препаратам, особенно антибактериальным.
Таким образом, инфекция, обусловленная вирусом герпеса 6 типа, имеет особую актуальность на сегодняшний день. В последние годы были предприняты усилия специалистами различных медицинских профессий, как в нашей стране, так и за рубежом, по изучению строения вируса, методов диагностики инфекции, ее комбинаций с другими герпесвирусами, особенностей клинических форм и вариантов течения.
При распространении инфекции ведущая роль принадлежит ближайшему окружению. Выявлено наиболее частое сочетание вируса герпеса 6 типа с цитомегаловирусом. Актуальной является диагностика данной инфекции с преобладанием методик, основанных на выявлении ДНК вируса герпеса 6 типа в плазме и других средах организма.
Перспективно разрабатываются и другие методы диагностики (ИФА, энзимные методы и др.). Однако обязательно динамическое обследование, так как однократно взятый анализ оценить бывает трудно.
Инфекция, вызванная вирусом герпеса 6 типа, рассматривается на сегодняшний день как полиморфная. Прежде были описаны такие клинические ее проявления, как «внезапная экзантема», однако в последние годы выявлены симптомы поражения плода, различные формы поражения центральной нервной системы (менингиты, энцефалиты), длительные субфебрилитеты, респираторные формы. Однако значение вируса герпеса 6 типа в развитии гепатитов, судорожных состояний, эпилепсии и других форм у детей подлежит дальнейшему изучению.
Лечение вируса герпеса 6 типа
Сложность лечения заболеваний, вызванных вирусами герпеса, связана с генотипическими особенностями возбудителя, а также различной чувствительностью к препаратам. В последнее десятилетие исследования по изучению антивирусного действия некоторых препаратов показали, что вирусы герпеса 6,7,8 типа малочувствительны к аналогам нуклеозидов. С определенным успехом в лечении были использованы ганцикловир и фоскарнет . Однако препаратов, которые были бы достаточно эффективны в лечении инфекции, вызванной вирусами герпеса 6, 7, 8 типов, пока не найдено.
К основным этиотропным лекарственным средствам относят три группы препаратов: ациклические аналоги гуанозина, интерфероны и иммуноглобулины.
Ведущее место занимает противовирусная химиотерапия, представленная большой группой ациклических аналогов нуклеозидов. Иммунотерапия герпесвирусных инфекций, которая объединяет препараты интерферонов и иммуноглобулинов, является дополнительной, однако важной составляющей этиотропного лечения
Противовирусная химиотерапия
Обычно при инфекциях, вызванных альфа-герпесвирусами, более эффективным является ацикловир.
Бесспорными преимуществами ацикловира являются его высокая избирательность и низкая токсичность, а недостатками — неодинаковая эффективность при различных герпетических инфекциях, воздействие только на реплицирующийся вирус и возможность формирования резистентности к препарату. В порядке убывания чувствительности их можно расположить следующим образом: ВГЧ-1, ВГЧ-2, ВГЧ-3 > ВГЧ-4, ВГЧ-5 > ВГЧ-6, ВГЧ-7. Таким образом, ацикловир наиболее эффективен при инфекциях, вызванных вирусами простого герпеса 1-го и 2-го типа, а также вирусом Варицелла–Зостер (ВВЗ), а наименее — при патологии ВГЧ-6- и ВГЧ-7-этиологии. Отличия в чувствительности к ацикловиру обусловлены разным содержанием вирусной тимидинкиназы. У вирусов герпеса 6 и 7 типа количество данного фермента наиболее низкое, что обусловливает устойчивость к препарату. Ацикловир имеет ограниченную эффективность при Эпштейна –Барр вирусной инфекции и может быть полезен лишь в некоторых случаях инфекционного мононуклеоза, однако неэффективен при инфекциях, вызванных вирусом герпес 6,7 и 8 типов.
Валацикловир представляет собой L-валиновый эфир ацикловира. Препарат обычно хорошо переносится, побочные явления отмечаются редко. К валацикловиру, в отличие от ацикловира, чувствительны все виды герпесвирусов, однако наиболее высокая чувствительность — у представителей альфа-подсемейства. К недостаткам валацикловира относят отсутствие инфузионной формы препарата, что ограничивает его применение при тяжелых острых поражениях.
Ганцикловир — синтетический нуклеозидный аналог гуанозина. Механизм действия сходен с таковым у ацикловира, однако не требует активного участия вирусной тимидинкиназы, поэтому препарат применяют преимущественно при тех герпетических инфекциях, при которых недостаточно эффективен ацикловир (ВГЧ-4, ВГЧ-5, ВГЧ-6, ВГЧ-7). Существенным недостатком препарата является его сравнительно высокая токсичность, поэтому ганцикловир следует назначать строго по показаниям — при реактивированных формах указанных инфекций, которые приводят к тяжелым органным поражениям.
Новыми и многообещающими противогерпетическими химиопрепаратами являются цидофовир и бривудин. Эти лекарственные средства обладают более высокой эффективностью, чем ацикловир и ганцикловир, однако хуже переносятся, что ограничивает их широкое клиническое применение. Их следует использовать при тяжелых, угрожающих жизни формах герпесвирусных инфекций при условии известной или ожидаемой резистентности к ацикловиру и ганцикловиру.
К недостаткам противовирусной химиотерапии относится воздействие только на размножающийся вирус, невозможность полного избавления от инфекции, отсутствие эффекта последействия, ряд побочных эффектов (особенно у ганцикловира и вальганцикловира), развитие устойчивости к препарату. Причинами резистентности могут быть частое и нерациональное применение препаратов, наличие иммунодефицита, заражение устойчивым к лечению штаммом вируса. Учитывая все недостатки, монотерапия ациклическими аналогами гуанозина рекомендована только при легких формах герпесвирусных инфекций .
Среди других противовирусных препаратов наибольшую доказательную базу имеет инозин пранобекс
Иммунотерапия
Иммунотерапия не может полностью заменить противовирусную химиотерапию, однако добавление иммунотерапевтических препаратов позволяет повысить эффективность лечения, сократить курс терапии и предотвратить развитие устойчивости к ациклическим аналогам гуанозина.
Препараты бета-интерферонов показаны как средство базисной терапии при рассеянном склерозе с ремиттирующим течением. Лечение эффективно, по крайней мере, у 60% пациентов. Как известно, это аутоиммунное осложнение ассоциировано с инфекциями, вызванными вирусам Эпштейна - Барр и вирусом герпеса 6 типа. Противовирусный эффект бета-интерферонов, как минимум, в 10 раз выше, чем у альфа-интерферонов, однако более выраженный иммуносупрессивный эффект ограничивает их широкое применение. В случае нейроинфекций бета-интерфероны могут иметь определенные преимущества, поскольку снижают проницаемость гематоэнцефалического барьера.
Альтернативная терапия
Акупунктура, фитотерапия, биорезонансная терапия, ультрафиолетовое и лазерное облучение крови на сегодняшний день не имеют надлежащей доказательной базы при герпесвирусных инфекциях
Читайте также:

