Экзема при половых контактах
Обновлено: 28.04.2024
1. Большое значение имеет факторы, влияющие на образ жизни. При этом необходимо:
• Избегать раздражающих веществ и «влажной» работы по дому и на рабочем месте.
• Отказаться от применения раздражающих средств, немедленно заменив их другими продуктами, или создать физический барьер, используя виниловые или нитриловые перчатки с хлопчатобумажной подкладкой, либо сменить место работы.
• Избегать ношения латексных перчаток, поскольку при дерматите кистей высок риск аллергии на латекс.
• Восстановлению нормальной барьерной функции кожи способствует частое и обильное применение смягчающих препаратов. Простые недорогие эмолепты на основе вазелина так же эффективны, как и эмолепты, содержащие родственные коже липиды, что было продемонстрировано в двухмесячном исследовании с участием 30 пациентов, страдавших легким и умеренным дерматитом кистей.
• Каждый вечер перед сном в течение 3-5 минут принимать теплые ванночки для рук, наносить мазь триамцинолона 0,1% и надевать на всю ночь хлопчатобумажные перчатки, которые можно использовать неоднократно, даже если они впитают некоторое количество мази.
• При мытье посуды или уборке с применением моющих жидкостей надевать нитриловые перчатки поверх хлопчатобумажных.
• Не мыть руки обычным мылом, либо использовать только самые мягкие сорта (например, «Dove»). Пользоваться цетафилом (Cetaphil) - очищающим средством, не содержащим мыла.

2. Местные препараты для лечения экземы кистей:
• При воспалительном дерматите кистей местные стероиды являются препаратами первой линии. Мази считаются более эффективными и содержат меньше консервантов и добавок, чем кремы. Некоторые пациенты предпочитают основу в форме крема, поэтому при назначении местного стероида следует учитывать их предпочтения. Пусть лучше больной пользуется кремом, чем не пользуется мазью.
• Лечение можно начать с нанесения мази триамцинолона 0,1% два раза в день, поскольку это недорогой и эффективный препарат. Затем доза по возможности снижается, чтобы избежать атрофии кожи, стрий и телеангиэктазий.
• При лечении атопического и других аллергических типов дерматита кистей эффективны местные ингибиторы кальциневрина, такролимус и пимекролимус. Жжение кожи и неприятное ощущение тепла отмечается примерно у 50% пациентов, применявших такролимус местно и у 10% пациентов, которым назначался пимекролимус.
3. Фототерапия и ионизирующее излучение при экземе кистей:
• Для лечения пациентов с любой формой дерматита кистей применяются псорален и УФА-облучение (ПУВА).
• Лучи Гренца (ионизирующее облучение ультрамягкими рентгеновскими лучами или лучами Букки). Обычно требуется 200-400 рад (2-4 Грей), можно при менять 1—3 недели (всего 6 сеансов) после чего следует шестимесячный перерыв.
Экзема кистей
4. Системная терапия экземы кистей:
• При лечении самых тяжелых и торпидных случаев дерматита кистей можно назначить системный преднизон. Применяется пульс-дозировка: 40-60 мг ежедневно в течение 3-4 дней.
• Циклоспорин - мощное иммуномодулирующее средство, применяемое для лечения тяжелых и торпидных случаев атопического дерматита и дерматита кистей. К сожалению, после прекращения приема циклоспорина часто возникают рецидивы.
б) Наблюдение пациента врачом. Пациенты с хроническим дерматитом кистей психологически нуждаются в наблюдении врача до достижения контроля над заболеванием.
в) Список использованной литературы:
1. Warshaw Е, Lee G, Storrs FJ. Hand dermatitis: A review of clinical features, therapeutic options, and long-term outcomes. Am J Contact Dermat. 2003; 14:119-137.
2. Bolognia J. Dermatology. Mosby, London, 2003.
3. Warshaw EM, Ahmed RL, Belsito DV, et al. Contact dermatitis of the hands: Cross-sectional analyses of North American Contact Dermatitis Group Data, 1994-2004. J Am Acad Dermatol. 2007; 57(2):301-314.
4. Li LF,Wang J. Contact hypersensitivity in hand dermatitis. Contact Dermatitis. 2002;47:206-209.
5. Kucharekova M,Van De Kerkhof PC,Van Der Valk PG.A randomized comparison of an emollient containing skin-related lipids with a petrolatum based emollient as adjunct in the treatment of chronic hand dermatitis. Contact Dermatitis. 2003;48:293-299.
6. Warshaw F.M. Therapeutic options for chronic hand dermatitis. Dermatol Ther. 2004;17:240-250.

Экзема проявляется высыпаниями на коже, и вопрос, заразная ли эта болезнь, или нет, очень важен. Известно, что сыпь - один из признаков инфекционного заболевания. Повреждение покровов тела характерно для детских инфекций, заболеваний, передающихся половым путем, чесотки, менингита и многих других состояний, которыми можно заразиться при непосредственном контакте или через предметы быта. Однако не всегда кожная сыпь является симптомом инфекции. Экзема - яркий пример неинфекционной сыпи.
Причины экземы
Среди основных причин этого заболевания врачи называют нарушение барьерной функции, когда наружный слой эпидермиса не справляется с защитой кожи от агрессивного воздействия различных внешних факторов. С другой стороны, через нарушенный барьер организм теряет большое количество воды, что ведет к дегидратации и еще большей уязвимости кожи.
В большом количестве случаев склонность к экземе наследственная. В зависимости от типа экземы провоцирующими факторами могут служить:
- Агрессивный уход за кожей: умывание мылом, использование жестких косметических средств с сульфатами, чересчур долгие водные процедуры и горячая вода. Всё это приводит к смыванию защитной сальной пленки с поверхности эпидермиса, соответственно, поверхность тела теряет воду и защиту от внешних воздействий.
- Сухой воздух, пребывание в жарком климате, баня.
- Аллергены различного происхождения: пищевые, пыльца, плесень, перхоть и шерсть животных.
- Контактные аллергены: никель, латекс,
- Стресс.
Виды экземы
Экзема проявляется высыпаниями на коже и рядом других общих симптомов, но по происхождению и особенностям течения можно выделить несколько видов этого заболевания:
- Атопический дерматит поражает взрослых и детей, и связан с дегидратацией кожи, которая не может противостоять вредному воздействию среды и аллергенам, поступающим в организм. У детей раннего возраста симптомы возникают на щеках, у старших - в сгибах локтей и коленей, на шее, но в целом локализация может быть любой.
- Контактный дерматит - это реакция на местное воздействие аллергена или раздражающего вещества. Возникает она именно в месте контакта. Контактными аллергенами служат некоторые металлы (никель, кобальт), латекс, сок определенных растений, а также многие компоненты средств бытовой химии и косметики.
- Себорейный дерматит связан и дизрегуляцией работы сальных желез, и поражает кожу головы, реже лоб, зону за ушами, крылья носа и верх спины. Проявляется жирными плотными корками или чешуйками, и у младенцев это состояние известно как гнейс.
Первые симптомы экземы
К признакам, которые сигнализируют о начале этой болезни относятся:
- Сухость кожи,
- Зуд, усиливающийся по ночам,
- Сыпь, мокнутие, повреждение кожи,
- Шелушение
Заразна ли экзема
Экзема имеет такие кожные проявления, как сыпь и шелушение, заметные окружающим, и поэтому люди часто задают вопрос, передается ли это заболевание другому человеку.
Этот вопрос, заразна ли экзема, очень важный, так как внешний вид кожи неприятен для созерцания, часто отталкивает окружающих, что ведет к стигматизации, социальной изоляции и различным психологическим проблемам, от невроза до депрессии. Во многих странах психологические аспекты этого заболевания изучаются очень глубоко, потому что оно сильно влияет на качество жизни. Как сам пациент, так и близкие люди должны хорошо представлять природу болезни, быть уверенными в собственной безопасности, в том, что экзему можно вылечить.
Передается ли экзема от человека к человеку по наследству?
Исследования последних лет пролили свет на причину появления и механизмы развития заболевания. Так, глубоко изучена его наследственная природа. Наблюдения за идентичными близнецами показали, что если у одного из них есть эта проблема, с вероятностью выше 80-ти процентов она разовьется и у второго. Это подтверждает то, что экзема переходит по наследству. Открыт ряд генов, которые встречаются у больных, но часто в заболевании виновны различные сочетания генов, а также взаимодействия генетической предрасположенности с условиями окружающей среды и другими внешними факторами. Не существует какой-то одной мутации, которая присутствовала бы у всех заболевших и приводила к патологии.
Ген CARD11 кодирует белок, играющий ключевую роль в механизме передачи сигнала в рецепторах Т-лимфоцитов, клеток иммунитета, и при мутации эти клетки уже не могут работать правильно. Мутация этого гена встречается у пациентов с атопическим дерматитом. Чтобы понять, через какие механизмы изменения в белке CARD11 приводят к повреждению кожи, ученые провели несколько экспериментов на культурах клеток, а также наблюдали пациентов с семейной историей дерматита. В каждой из четырех семей выявились мутации на разных участках гена CARD11, однако нарушения в работе рецепторов были очень похожи между собой. Количество Т-лимфоцитов остается прежним, однако эти клетки функционируют с ошибками, и неправильно реагируют на попадание в организм чужеродных бактерий и грибков. Это ведет к снижению иммунитета и частым инфекциям. Вероятно, это снижает и барьерную функцию кожи, поэтому она и повреждается. При этой отдельной, наследственной форме атопического дерматита склонность к бактериальным и грибковым заболеваниям сочетается с сыпью и сухостью покровов тела. Аутосомный доминантный тип наследования, характерный для этого гена, означает, что болезнь проявляется в каждом поколении, вне зависимости от пола, и достаточно одной копии мутантной ДНК, чтобы появились симптомы экземы.
Мутация в гене FLG встречается у 30% больных атопией. В этом гене записан белок профилаггрин, который необходим для формирования правильной структуры самого наружного слоя эпителия. Белки, образующиеся из профилаггрина, способствуют созданию надежного барьера, который удерживает воду внутри и препятствует проникновению через кожу чужеродных субстанций, таких как токсины, бактерии и аллергены. Эти протеины также являются естественными факторами увлажнения, которые помогают поддерживать эластичность внешнего слоя покрова. Изменения в гене FLG могут приводить к повреждению и появлению сыпи. Не все носители такой мутации заболевают атопическим дерматитом, однако при воздействии каких-либо внешних провоцирующих факторов риск значительно возрастает. Исследования показывают, что такое воздействие запускает эпигенетические изменения в ДНК. При этом сама последовательность ДНК остается прежней, однако изменяются регулирующие механизмы, связанные с этим геном. Изменяется активность гена, это влияет на синтез белков, закодированных в нем. У предрасположенных людей это провоцирует аллергические реакции. Мутация FLG также наследуется по аутосомно-доминантному типу, однако из-за эпигенетических воздействий не все носители заболевают.
Переходит ли экзема через контакт с больным?
При непосредственном контакте передаются заболевания, которые относятся к группе инфекционных. Эти болезни бывают вызваны бактериями, вирусами или грибками. Переход этих микроорганизмов к другому человеку при соприкосновении, через предметы быта, с каплями слюны при кашле приводит к распространению патологии. Это свойство называется контагиозностью. Абсолютное большинство видов экземы не являются инфекционными, а значит, они не контагиозны. Патология не может перейти от больного к здоровому, поэтому не имеет значения, прикасаетесь ли вы к пораженной коже, или пользуетесь общим полотенцем, появиться экзема от этого не может.
В редких случаях, когда пораженную кожу инфицируют бактерии, они могут перейти при контакте другому человеку, и если у него тоже имеется экземное поражение, есть вероятность инфицирования. Таким образом, если у вас уже имеется это кожное состояние, вы можете получить микроорганизмы от другого больного, и ваша экзема осложнится инфекцией. Однако, это очень маловероятный сценарий, и бактериальное воспаление скорее можно получить, если не соблюдать правила личной гигиены.
Экзема и секс
Половым путем передаются инфекции, вызываемые вирусами, бактериями или простейшими. Экзема - не инфекция, эта кожная болезнь не относится к группе венерических. Поэтому невозможно заразиться этим состоянием от своего партнера во время секса.
Если у вас после полового контакта появились симптомы, похожие на экзему, и такие же проявления есть у вашего партнера, нужно срочно обратиться к врачу. Это означает, что высыпания обусловлены не экземой, а инфекцией, и если вовремя не получить диагностику и не пролечиться, велик риск осложнений, связанных как с половой функцией и бесплодием, так и с общим благополучием организма. Так, вирус простого герпеса вызывает сыпь, которую можно спутать с экземой. Однако, лечить эту болезнь нужно противовирусными препаратами. Без лечения она приносит множество неприятных ощущений, а при ослаблении организма может привести к тяжелой форме энцефалита. Опасен герпес и при беременности, для плода (в отличие от экземы).
Экзема и переливание крови
На вопрос, можно ли заразиться экземой через переливание крови, у врачей есть однозначный ответ. Нет, эта болезнь не передается от человека к человеку через кровь. Известно, что ряд генов могут быть ответственны за появление симптомов экземы. При переливании крови в организм попадают кровяные клетки, которые несут в себе генетический материал другого человека. Поэтому могут возникнуть сомнения: не передастся ли таким образом и ген экземы. Дело в том, что клетки крови - зрелые, сформированные. Они не участвуют в дальнейшем делении и не являются источниками для последующих поколений красных и белых кровяных телец. Они служат определенное время, выполняя свои функции, а потом утилизируются в селезенке. Новые клетки поставляет костный мозг. Когда человеку требуется переливание, его собственный костный мозг не успевает вырастить нужное количество клеток (например, при кровотечении). Тогда ему помогают, вводя кровь другого человека. Даже если в этих новых клетках есть наследственный дефект, они отработают, не успев вызвать симптомы атопического дерматита, а на их смену придут уже здоровые собственные клетки, которые костный мозг вырастил в спокойной обстановке.
Лечение экземы
В лечении применяют ряд препаратов, которые воздействуют на механизм болезни и устраняют симптомы.
- Глюкокортикоиды. Эти препараты гормонального ряда назначают местно в виде мазей или кремов. Они регулируют работу клеток иммунитета, таким образом устраняя все симптомы воспаления. Они эффективны против сыпи, зуда, покраснения. В зависимости от тяжести процесса, распространенности и локализации, назначают гормоны разной силы.
- Ингибиторы кальциневрина действуют подобно гормональным средствам, блокируя процесс воспаления, однако лишены побочных эффектов глюкокортикоидов и лучше переносятся.
- Антигистаминные лекарства в таблетках эффективны против зуда.
- Комбинированные неспецифические препараты хороши для лечения легких форм или в сочетании со специфической терапией. Это широкий спектр средств, которые содержат эмоленты, масла, антисептики, вещества, влияющие на воспаление и регенерацию.
Генная терапия в лечении экземы не применяется, так как нет одного определенного гена, который нужно изменить, чтобы избавиться от этой болезни. На данном этапе развития медицины невозможно придумать генную технологию, которая помогла бы в борьбе с дерматитом.
Профилактика экземы
- Ограничьте контакт с аллергенами,
- Берегите кожу от потери влаги: пользуйтесь увлажняющими средствами, не перегревайтесь, пейте достаточно воды,
- Избегайте стрессов.
Консультация генетика может быть полезна, если атопический дерматит имеется у ближайших родственников и при этом сочетается с частыми инфекциями. Это может свидетельствовать о носительстве мутации гена CARD11. Генетик объяснит, с какой вероятностью заболевание передастся детям.
Экзема – острое или хроническое аллергическое заболевание кожи, которое чаще всего поражает кисти рук, ладони и пальцы. Экзема характеризуется стадиями обострения и ремиссии и требует комплексного, обычно длительного лечения.
Сухая экзема (Астеатотическая экзема) – одна из разновидностей экземы, возникающая обычно на коже рук и ног и обостряющаяся в зимнее время.
Причины возникновения сухой экземы:
- нарушение обмена веществ и возможные аллергические реакции;
- нервно-психические заболевания, в том числе хронические стрессы;
- чрезмерный контакт с бытовой химией, другими раздражающими кожу средствами.
При любой форме экземы необходимо соблюдать личную гигиену. Это помогает избежать инфицирования открытых ранок, очищает кожу не только от бытовой грязи, пыли и жира, но и от экссудата, выделяющегося из эрозивных поражений.
Мокнущая (дисгидротическая) экзема – разновидность хронического кожного заболевания, основным проявлением которого являются плотные пузырьки, заполненные прозрачной жидкостью.
Закажите бесплатную доставку



Задайте вопрос
о заболеваниях кожи

Сергеев Юрий Юрьевич
Вопросы и ответы
посмотреть все вопросы
Здравствуйте подскажите пожалуйста год назад появилось пятно на ступни не грибок, иногда зудит и шелушится сказали экзема похоже на псориаз что делать чем лечить перепробовала все не чего не помогает пятно только становится больше
Валентина, здравствуйте! Если точный диагноз не установлен, то подбирать какое-то пробное лечение будет неправильно. Постарайтесь получить второе мнение по диагнозу у дерматолога на очной консультации, возможно, на консилиуме.
Здравствуйте! Подскажите, а какое действие имеет мазь Солантра при папуло-пустулезной розацеа? Эффективна? Чем можно лечить «розовые угри»?
Здравствуйте, Марина. Препарат обладает противовоспалительным эффектом и влияет на микрофлору кожи. В своей практике не часто назначаю этот препарат, предпочтение отдаю вариантам системной терапии (изотретиноин в малых дозах). Не занимайтесь самолечением, найдите своего врача и добивайтесь стойкой ремиссии!
Чем лечить раздражение на руке?
Здравствуйте, Ольга Игоревна. Во-первых, следует исключить провоцирующие факторы, которые вызывают воспалительную реакцию. Как лечебное средство Вы можете использовать крем «Лостерин» 2-3 раза в день – он поможет восстановить структуры кожи, уберет воспаление и безопасен для длительного применения.
Экзема - болезнь домохозяек. Заразна ли экзема?
Если женщина старается не показывать свои руки, при разговоре их держит за спиной, а сидя за столом, накрывает одну руку ладонью другой, то, скорее всего, она страдает экземой. Эта болезнь чаще всего возникает у женщин после замужества и родов, в возрасте 25-45 лет. Ведь замужество - это не только возможность иметь рядом сильное плечо, но и большой труд.
Многие замужние женщины не только зарабатывают деньги не меньше своих мужей, но и после трудового дня выполняют массу домашних дел. Все это сильно увеличивает физическую и нервную нагрузку на робкие женские плечи, что в сочетании с частым контактом кожи бытовой химией и провоцирует развитие экземы.
Первые признаки экземы у женщин, как правило, возникают после родов. Руки у молодой мамы краснеют, кожа начинает трескаться. Сначала она думает, что это у нее аллергия на детское мыло или порошок, которыми она стирает пеленки и одежду малыша. Но когда даже отсутствие контакта с моющими средствами не приносит облегчения, женщина начинает подозревать собственный крем для рук, потом начинает грешить на питание, экологию, присутствие в доме домашних животных и т.д.
Слово "экзема" применяли еще во II веке до нашей эры, так именовали древнегреческие эскулапы остро возникающие дерматозы. В средневековой Европе экзему называли "мокрым лишаем". Лишь в начале ХIХ века врачи дали четкое наименование этой болезни, хотя и сегодня многие люди думают, что экзема - это второе название атопического дерматита. На самом деле это два разных заболевания.
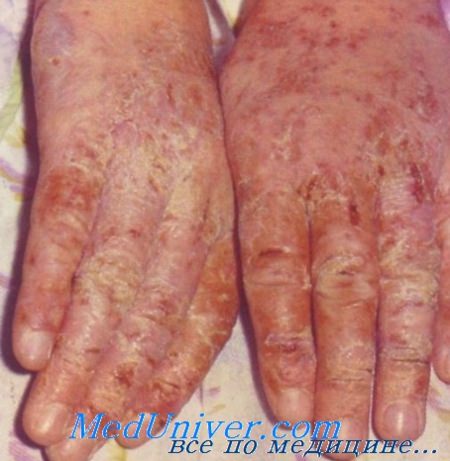
Экзема кистей рук
Экзема тоже имеет аллергическую природу, но точная причина ее возникновения учеными пока не установлена. Существует гипотеза о наследственной предрасположенности к болезни, также замечено, что экзема имеет определенную связь с содержанием гормонов в организме. Так, у одних женщин симптомы появляются после родов, а у других после беременности и родов признаки экземы, наоборот, могут полностью исчезнуть. С чем связана эта загадка, ученые пока объяснить не могут.
Известно, что экзема обостряется после нервного срыва и хорошо лечится успокаивающими средствами. Кроме того, некоторые специалисты считают, что экземой часто болеют женщины с нарушениями пищеварения. Обычно организм у женщин, страдающих экземой, испытывает нехватку витаминов группы В, которые благотворно влияют на состояние кожи. Поэтому при лечении экземы крайне важно наладить пищеварение и восполнить дефицит витаминов в организме.
По статистике, экземой страдают 10% людей в мире. Принято различать три стадии экземы: острая, подострая и хроническая. Симптомы острой экземы - покраснение и отечность кожи, появление мелких мокнущих пузырьков на пораженном участке. Пузырьки быстро вскрываются и на их месте образуются корочки, а кожа на месте поражения утолщается.
Эти признаки свидетельствуют о том, что экзема приобрела подострую форму. Если на этом этапе лечения выздоровление не наступает, то примерно через 6 месяцев экзема переходит в хроническую форму. Симптомы хронической экземы - сухость и шелушение кожи, появление трещин и сильного зуда, который не дает возможности полноценно работать, общаться и спать.

Основная часть больных держат под контролем экзему с помощью лечебных мазей со стероидами или специальных жирных кремов для рук. При распущенных формах болезни необходимо принимать стероидные гормоны в таблетках, которые должен назначать врач. К сожалению, полностью вылечить экзему многим так и не удается. Болезнь периодически стихает, однако передышка сменяется обострением.
Причина этого в том, что экзема - это хроническое аллергическое заболевание. Это значит, обострения болезни будут наблюдаться с регулярным постоянством, если не устранить контакт с аллергенами, провоцирующими развитие болезни. Поэтому если мази и крема не помогают, нужно пройти диагностические тесты на аллергены - иммуноферментный анализ или кожные пробы. Исключив опасных аллергенов, можно существенно снизить проявления болезни.
К счастью, сейчас у больных экземой появилась надежда на полное выздоровление. Недавно ученые разработали новый препарат для лечения экземы на основе витамина А (каротина). Этот препарат уже успешно применяется во многих странах, он существенно улучшает состояние кожи и предотвращает рецидивы болезни.
Несмотря на то, что экзема - загадочная болезнь, замечено, что состояние больных ею заметно улучшается при соблюдении 2-х важных правил: первое - всегда надевайте перчатки при уборке, стирке и мытье посуды. Второе - старайтесь не нервничать по пустякам. Замечено, что какие бы лекарства не принимал больной экземой, не устранив контакта с моющими средствами и переживания, добиться хорошего результата лечения невозможно.
И, наконец, ответ на вопрос "Заразна ли экзема?" - нет, это заболевание не заразно, несмотря на неэстетичный вид кожи рук у больных в период обострения. Больные экземой не страдают от болей, но их руки выглядят плохо и они опасаются, что другие могут бояться здороваться с ними, из-за страха заразиться от них. Однако опасаться этого не стоит, заразиться через рукопожатие экземой нельзя.
- Вернуться в оглавление раздела "Дерматология"
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Заболевания вульвы. Простой хронический лишай женских половых органов.
Диагностика и лечение заболеваний вульвы составляет значительную часть первичной медицинской помощи женщинам. Патология вульвы невоспалительного характера обнаруживается у женщин любого возраста, но ее значение особенно велико в перименопаузальном и постменопаузальном периодах женщины, поскольку в это время возрастает возможность возникновения неоплазий. Основными симптомами заболеваний наружных половых органов являются зуд, ние, неспецифическое раздражение и/или наличие опухоли.
Число методов диагностики невоспалительных заболеваний вульвы невелико и включает осмотр и биопсию в дополнение к тщательному изучению анамнеза. Ввиду того, что поражения вульвы часто трудны для диагностики, одним из главных условий является широкое использование биопсии.
В соответствующих разделах нашего сайта речь идет о разнообразных патологических изменениях вульвы, включая ненеопластические дерматозы, поражения слизистой белесоватого цвета (атрофии и гиперкератозы), доброкачественные опухолевидные поражения вульвы, интраэпителиальную неоплазию и рак наружных половых органов.
Простой хронический лишай женских половых органов
В противоположность многим дерматологическим поражениям, которые могут быть описаны как «сыпь, которая чешется», простой хронический лишай (ПХЛ) может быть описан как «сыпь, которая появляется после почесывания». Хотя такое определение является упрощенным, оно хорошо описывает данное состояние. Считается, что у большинства пациенток это заболевание развивается вторично, вслед за раздражающим дерматитом, который прогрессирует в простой хронический лишай в результате хронического механического раздражения от расчесов и трения.
Механическое раздражение способствует эпидермальной гиперплазии, которая, в свою очередь, ведет к повышению чувствительности, вызывающей еще большее механическое раздражение.
В анамнезе таких пациенток всегда имеется прогрессирующий зуд и/или жжение вульвы, которые могут временно уменьшаться после трения мочалкой или чем-то подобным. Этиологические факторы начального возникновения зуда часто неизвестны, но могут включать такие источники раздражения кожи, как стиральные порошки, смягчители тканей, парфюмерные гигиенические средства и другие красящие или ароматические вещества. Необходимо устанавливать потенциальные источники раздражения. Для разрыва порочного круга, описанного выше, необходимо, наряду с лечением, устранить действие всех хозяйственных или гигиенических раздражителей.
При клиническом обследовании на коже больших и малых половых губ и промежности часто обнаруживаются диффузно покрасневшие участки с отдельными гиперпластическими и/или гиперпигментированными бляшками красного или красновато-коричневого цвета. При этом можно также обнаружить отдельные участки линейной гиперплазии, которые являются проявлениями выраженного гиперкератоза эпидермиса. В случаях таких характерных изменений выполнение биопсий обычно не требуется.
Эмпирическое лечение включает применение противозудных препаратов, таких как бенадрил (дифенгидрамина гидрохлорид) или атаракс (гидроксизина гидрохлорид), подавляющих непроизвольные расчесывания в ночное время, во время сна. Одновременно используются стероидные мази, наносимые на наружные половые органы, что обычно приносит облегчение. Могут быть использованы мази с гидрокортизоном (1 или 2%) или, при наличии значительных участков явного гиперкератоза, с триамцинолона ацетонидом (0.1%; кеналог) или бетаметазона валератом (0.1%; вализон). Если после 3 месяцев лечения не достигается значительного облегчения, необходимо выполнить диагностическую биопсию вульвы.
Хотя обычно плоский лишай является десквамативным поражением влагалища, иногда его очаги могут располагаться в области вульвы, на внутренних поверхностях малых половых губ и в зоне преддверия. У пациенток могут появиться участки белесоватых, напоминающих кружева, лент кератоза возле красноватых язвенных поражений, что характерно для данной болезни. В типичных случаях жалобы включают хроническое жжение и/или зуд вульвы и диспареунию введения, а также обильные выделения из влагалища. Возможно формирование бляшек и развитие атипичных гиперпластических изменений, поэтому для подтверждения диагноза у некоторых пациенток может понадобиться биопсия.
При плоском лишае биопсия демонстрирует отсутствие клеточной атипии в участках гиперплазии. При исследовании выделений из влагалища часто выявляется большое количество клеток острого воспаления (лейкоцитов) при отсутствии значительного количества бактерий. Наиболее часто диагноз ставится на основании типичных жалоб на жжение в области вульвы/влагалища и/или диспареунии введения, которые сочетаются с характерными данными осмотра и исследования свежих мазков, в которых обнаруживается большое количество лейкоцитов.
Лечение плоского лишая производится стероидными препаратами для местного применения, аналогичными описанным выше. У пациенток с выраженной степенью гиперкератоза может быть использован более сильный стероидный препарат, такой как флуоцинонид 0.05% (мазь лидекс) или триамцинолон ацетонид (0.5%; аристокорт). Длительность лечения часто меньше, чем при простом хроническом лишае, хотя плоский лишай может чаще рецидивировать.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.

Раздражающий дерматит на гениталиях (ирритативный дерматит) — это сыпь или покраснение на гениталиях, возникающая у чувствительных людей после контакта с определенным раздражителем. Раздражителями могут быть любые препараты, наносимые на кожу половых органов. Наиболее распространенными являются мыло, моющие средства и презервативы.
Сыпь выглядит как покраснение полового члена или покраснение вульвы (наружных половых органов женщины), которое вызывает зуд половых органов у мужчин или зуд половых органов у женщин, дискомфорт и боль. После покраснения на половых органах появляются волдыри и струпья — места, где может развиться генитальная инфекция.
Лечение ирритативного дерматита на половых органах основано на распознавании раздражителя и его избегании. Снимают симптомы крема с кортикостероидами и прохладные ванны.
Раздражающий дерматит половых органов — причины
Раздражающий контактный дерматит половых органов — это воспаление кожи. Оно проявляется покраснением (генитальная сыпь) и легким отеком кожи, возникающим в результате неспецифической реакции на прямое химическое повреждение. Агент, который действует как сильный раздражитель, вызывает повреждение эпидермальных клеток кожи и воспалительную реакцию, приводящих к покраснению, отеку и изъязвлению кожи.
Химические вещества, удаляющие липидный слой кожи или повреждающие клеточную мембрану, вызывают раздражение.
- мыло и моющие средства;
- средства гигиены (например, тампоны, гигиенические прокладки, влажные салфетки);
- ванны, гель для душа, масла, духи;
- туалетная бумага;
- презервативы (латекс);
- слишком частое мытье половых органов;
- ношение синтетического и цветного белья.
Раздражающий дерматит половых органов — симптомы
Симптомы могут появиться через несколько минут или часов после воздействия раздражителя. В редких случаях симптомы могут появиться даже через несколько недель или месяцев (кумулятивном контактном дерматите). Такой тип дерматита обычно возникает после контакта с легкими раздражителями, например, моющими средствами в течение длительного периода времени.
Больные жалуются на покраснения, зуд, жжение, боль и дискомфорт в половых органах.
Выделяют несколько стадий:
- Эритематозная стадия — покраснение половых органов;
- Везикулярная стадия — образование волдырей на половых органах;
- эрозивная стадия — появление язвы на половых органах;
- плоскоклеточная стадия — образование более толстого рогового слоя.
Типичная картина раздражающего контактного дерматита включает диффузное покраснение пораженной кожи с образованием корок.
На поврежденной коже могут образовываться борозды, вызывающие боль в половых органах и зуд.
Поврежденная кожа половых органов — это место, где легко развиваются воспаление и инфекция.
У мужчин заболевания половых органов не редкость. Воспаление головки полового члена чаще всего вызвано инфекцией или хроническими изменениями кожи, возникающими из-за плохой гигиены и раздражения. Незалеченные заболевания, передающиеся половым путем, могут привести к баланиту (воспалению головки пениса).
Раздражение головки полового члена может быть вызвано недостаточным смыванием мыла после душа, использованием гелей для мытья, не подходящих для половых органов, или других неподходящих препаратов (лосьонов, ароматизаторов).
- покраснение на крайней плоти вокруг головки;
- покраснение на половом члене,
- зуд половых органов у мужчин;
- уплотнение крайней плоти;
- белые круглые бляшки на головке пениса;
- болезненная кожа на половом члене;
- затрудненное мочеиспускание.
Лечение воспаления головки полового члена зависит от вызвавшей его причины.
Воспаление вульвы (вульвит) и влагалища (вагинит)
Вульвит — это воспаление вульвы, то есть воспаление наружных женских половых органов. Если поражено и влагалище, то речь идет о вульвовагините.
Причины вульвита — инфекции, раздражители, лекарства и гормональные изменения. Плохая интимная гигиена может способствовать размножению грибков и бактерий, а также вызывать раздражение.
По причинам возникновения вагиниты можно разделить на несколько групп:
- неинфекционный вагинит — следствие контактного дерматита;
- атрофический вагинит — у женщин в период менопаузы из-за недостатка эстрогена влагалище истончается и становится восприимчивым к инфекциям;
- инфекционный вагинит — заражение микроорганизмами;
- бактериальный вагиноз — следствие дисбаланса бактериальной флоры влагалища;
- грибковая инфекция половых органов — кандидоз влагалища.
Наиболее частыми симптомами у женщин являются необычные выделения, раздражение и зуд половых органов. Кожа краснеет и опухает. Из влагалища распространяется неприятный вагинальный запах, а при мочеиспускании чувствуется жжение.
Диагноз очень легко поставить на основании анамнеза и клинической картины.
Необходимо отличать аллергический контактный дерматит от контактного дерматита, вызывающего раздражение, и для этого проводится кожный эпикутанный тест на аллергены.
При диагностике ирритативного дерматита кожная проба отрицательная.
Причины, которые следует исключить при постановке диагноза раздражающий дерматит:
- аллергический контактный дерматит;
- генитальный псориаз;
- генитальный грибок у мужчин (грибок полового члена);
- генитальный грибок у женщин (вагинальный кандидоз);
- генитальный герпес;
- сифилис;
- воспаление головки полового члена (баланит);
- воспаление крайней плоти (баланопостит);
- воспаление влагалища (вагинит);
- воспаление вульвы (вульвит);
- воспаленные сальные железы;
- волосяной фолликулит.
Раздражающий дерматит на половых органах — лечение
Самый важный шаг в лечении ирритативного дерматита на гениталиях — распознать раздражитель и избегать его применения.
Холодные компрессы и ванны могут помочь облегчить симптомы, а местные кортикостероиды в виде кремов можно использовать в краткосрочной перспективе.
Пациент должен сократить частое мытье половых органов ароматизированным мылом и прекратить носить тесную синтетическую одежду, которая может вызвать раздражение. Женщинам надо отказаться от использования влажных гигиенических салфеток, ежедневных прокладок, а также ароматной и цветной туалетной бумаги.
Читайте также:

