Дермофибразе при атрофических рубцах
Обновлено: 23.04.2024
Гипертрофический рубец – это избыточное разрастание фиброзной соединительной ткани при патологическом заживлении кожной раны. Косметический дефект образуется при обширных поражениях кожи с неровными краями, врожденной предрасположенности, неадекватной хирургической помощи и чрезмерном натяжении тканей. Рубец выступает на несколько миллиметров над кожей, имеет багровый или розовый цвет, по форме и размерам соответствует ране. Диагностика проводится путем осмотра, в сомнительных ситуациях назначается патоморфологическое исследование. Коррекцию гипертрофических шрамов выполняют инъекциями, методами крио- и лазерной деструкции, пластической хирургии.
МКБ-10


Общие сведения
Физиологическая регенерация должна завершаться образованием нормотрофического рубца, который не выступает над уровнем кожи и со временем становится почти незаметным. Однако у многих пациентов наблюдаются нарушения регенераторных процессов, поэтому гипертрофические рубцы – серьезная проблема для всех направлений современной хирургии. Видимый эстетический недостаток и сложности в коррекции объясняют высокую актуальность гипертрофических шрамов, требуют от врачей разработки новых методов их эффективной маскировки и удаления.

Причины
Характер рубцевания и внешний вид зажившей раны во многом определяется этиологией кожного повреждения. По причинам появления рубцы бывают посттравматические, послеоперационные, образовавшиеся на месте патологических кожных элементов или вследствие лучевой терапии. Формированию патологического гипертрофического шрама на месте раны способствуют следующие факторы:
- Характер повреждения. Патологические рубцы чаще возникают при рваных, разможженных и укушенных ранах, когда травматизация кожи не соответствует линиям Лангера. Предрасполагающим фактором является заживление вторичным натяжением, нагноение и воспаление места травмы.
- Избыточное натяжение тканей. Такая ситуация встречается при ушивании и пластической коррекции рубца без пересадки кожи, когда собственные ткани пациента стягиваются для закрытия дефекта. В месте натяжения нарушается образование структурной соединительной ткани, возникают гипертрофические явления.
- Опасная локализация. Патологические рубцы в основном образуются по передней поверхности шеи, в области мочки уха. Это объясняется различными механическими свойствами кожи на разных участках тела, что оказывает значимую роль на процессы регенерации.
- Склонность к патологическому рубцеванию. Доказаны генетические и иммунные варианты предрасположенности к образованию гипертрофических и келоидных рубцов. У таких пациентов патологические шрамы образуются даже при отсутствии других провоцирующих факторов.
Патогенез
Классическое заживление раны длится до 1 года, завершается образованием рубца. В первые 10 суток наблюдается острое воспаление, которое в последующий месяц приводит к активному фибринолизу и образованию рыхлой соединительной ткани. На протяжении 2-3 месяцев после кожного повреждения ткани уплотняются, образуется прочный шрам. Окончательная перестройка рубца происходит 4-12 месяцев, именно в этот период появляются гипертрофические изменения.
При гипертрофическом процессе незрелая соединительная ткань располагается в субэпидермальном слое. Патоморфологически она представлена тонкими пучками коллагена, отдельными эластиновыми волокнами, избыточным количеством внеклеточного матрикса. Наблюдается большое число плазматических клеток, однако гигантские фибробласты отсутствуют. Сверху образование покрыто ровным слоем эпидермиса.

Классификация
Гипертрофический рубец – один из классических вариантов шрамов, согласно клинико-морфологической систематизации. В практической дерматологии используются и другие виды классификации, чтобы наиболее точно описать особенности кожной регенерации и подобрать методы коррекции патологических случаев. Существует несколько критериев систематизации рубцовых изменений:
- По возрасту: незрелые (до 3 месяцев), умеренно зрелые (3-12 месяцев), зрелые (старше 1 года).
- По конфигурации: линейные, дугообразные, зигзагообразные, звездчатые и другие варианты неправильной формы.
- По цвету: розовые, багрово-красные, цианотичные, белесоватые, пигментированные.
- По размеру: малые (до 1 см), средние (1-2 см), крупные (до 4,5 см), обширные (более 4,5 см).
Симптомы гипертрофического рубца
Такой тип шрама начинает расти спустя 3-4 недели после травмы, его увеличение в размерах продолжается в среднем 5-6 месяцев. Гипертрофический рубец имеет красноватый или синюшный оттенок, по размеру и форме соответствует границам раны, возвышается над поверхностью здоровой кожи не более чем на 4 мм. Со временем образование приобретает светло-розовый или телесный оттенок, спустя 12-18 месяцев возможна его частичная спонтанная регрессия.
Поверхность гипертрофического рубца неровная с выступающими участками, кожа над ним матовая. Его контуры четко очерчены, однако края плавно переходят на окружающие кожные покровы и постепенно сливаются с ними. В местах постоянного трения шрам покрывается ороговевшими наслоениями и небольшими язвами. При этом пациента беспокоит болезненность, сильный зуд, мокнутие или выделение сукровицы.
Осложнения
Гипертрофические рубцы не угрожают жизни и здоровью человека. Их основной проблемой является косметический дефект, особенно при локализации на лице и открытых участках тела. Крупные и заметные шрамы сказываются на психологическом состоянии пациентов, вызывают проблемы с социализацией, становятся препятствием для построения отношений с противоположным полом.
Неприятные последствия наблюдаются при расположении рубца в месте постоянной травматизации. Вследствие механического трения на его возвышающейся поверхности возникают раны и язвы, которые могут инфицироваться с развитием вторичных бактериальных осложнений. Также возникают явления гиперкератоза, которые усугубляют неэстетичный вид рубцовой ткани.
Диагностика
При образовании гипертрофических рубцов показано обследование у врача-дерматолога и хирурга. В большинстве ситуаций диагноз устанавливают на основании физикального осмотра: определяются внешние характеристики шрама, условия его появления, наличие субъективной симптоматики. При согласии пациента проводится фотографирование пораженной области тела для отслеживания динамики изменений. Дополнительные методы диагностики:
- УЗИ мягких тканей. Сонография назначается, чтобы оценить толщину и глубину залегания рубцовой ткани, исследовать характер и полноту заживления раны, исключить осложнения.
- Патоморфологическое исследование. Для изучения структуры гипертрофического рубца проводится световая и электронная микроскопия, микроскопическая морфометрия. Исследования необходимы при трудностях дифференцировки разных видов шрамов, необходимости исключить другие кожные патологии.
Дифференциальная диагностика
В клинической практике необходимо отличать гипертрофические и келоидные рубцы, которые имеют большое внешнее сходство и патоморфологические признаки. На келоидный тип шрама указывает распространение соединительной ткани за пределы повреждения, продолжающийся рост в течение многих месяцев и даже лет, интенсивные субъективные ощущения (зуд, жжение, болезненность). Патоморфологически келоид характеризуется атипичными гигантскими фибробластами.

Лечение гипертрофического рубца
Консервативная терапия
Не существует общепринятого протокола коррекции патологической рубцовой ткани. Программа лечения подбирается индивидуально для каждого пациента, основываясь на клинических особенностях, локализации, давности образования и других характеристиках гипертрофического рубца. Небольшие образования удается скорректировать нехирургическими методиками, самые эффективные из которых:
- Локальная компрессионная терапия. Давящие силиконовые пластины и эластичные бинты замедляют разрастание рубцовых тканей, способствуют образованию шрамов нормотрофического типа.
- Инъекции кортикостероидов. При маленьких свежих шрамах гормоны угнетают чрезмерное образование фибробластов и коллагена, замедляют темпы роста соединительной ткани. Уколы глюкокортикоидов проводятся, пока рубец не сравняется по высоте с поверхностью кожи.
- Физиотерапия. Для сокращения объема соединительнотканных волокон применяются фибринолитические ферменты (лидаза, коллагеназа), которые вводятся методами электрофореза и ультрафонофореза.
- Криодеструкция. Для неинвазивного удаления гипертрофического рубца применяется жидкий азот, который наносится на очаг поражения, замораживает патологические ткани и разрушает их. Для достижения хорошего косметического эффекта проводится несколько сеансов.
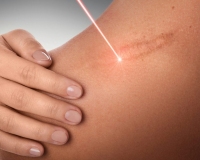
- Лазерная шлифовка. Коррекция гипертрофических разрастаний выполняется абляционными лазерами, которые удаляют неструктурную соединительную ткань и сглаживают контуры шрама. В основном применяется фракционный метод лазерной шлифовки, который отличается коротким периодом реабилитации.
Хирургическое лечение
Оперативная коррекция рубцовых тканей показана при неэффективности лекарственных и малоинвазивных методов лечения. Хирургическое вмешательство направлено на иссечение патологических разрастаний соединительной ткани, ликвидацию чрезмерного натяжения кожи. Вторичные раневые дефекты закрываются с помощью местных или перемещенных кожных лоскутов, дермотензии с применением тканевых эспандеров.
Прогноз и профилактика
Небольшие по размеру гипертрофические рубцы успешно корректируются инъекционными, аппаратными или хирургическими методиками. При крупных шрамах и генетической склонности к патологической регенерации прогноз менее благоприятный: комплексная терапия уменьшает размеры и бугристость рубца, однако достичь нормотрофии и полностью скрыть дефект зачастую не удается.
Профилактика патологического рубцевания заключается в своевременной и квалифицированной помощи хирургов при серьезных травмах, адекватной иммобилизации в раннем периоде заживления, соблюдении этапности хирургического лечения. При обширных повреждениях кожного покрова с самого начала лечения требуется консультация пластического хирурга для выбора оптимального метода закрытия дефектов, чтобы минимизировать формирование шрамов.
3. Лечение гипертрофических и келоидных рубцов/ Г.Э. Карапетян// Фундаментальные исследования. – 2013. – №3.
4. Применение ферментов при лечении больных с гипертрофическими рубцами/ Б.А. Парамонов, И.И. Турковский, С.В. Бондарев// Вестник хирургии. – 2007.

Этот вопрос беспокоит многих. Запущенное течение акне, скачки веса, порезы и ожоги — все это может привести к образованию атрофического шрама. Подобные рубцы располагаются ниже рельефа здоровой кожи, их появление обусловлено глубоким травмированием дермы и, как следствие, дефицитом здорового коллагена на пораженном участке.
Атрофические шрамы выглядят неэстетично и негативно влияют на самооценку. Сами по себе не исчезают, со временем могут приобрести белесоватый оттенок, требуют обязательной коррекции. Как эффективно лечить атрофические рубцы? Какие действия предпринять, чтобы забыть об этих шрамах? Читайте рекомендации практикующего врача Светланы Огородниковой.
Причины появления атрофических рубцов

Некоторые люди склонны к образованию подобного типа шрамов. В первую очередь на вероятность патологического рубцевания влияет состояние организма в целом. При длительной болезни, ослабленном иммунитете и дефиците определенных витаминов и минералов вероятность возникновения атрофических шрамов возрастает. Причиной появления рубцов может стать и нарушение обмена веществ: метаболический синдром, гипопротеинемия, гиповитаминоз, синдром Иценко-Кушинга.
Специалисты также выделяют ряд факторов, которые могут провоцировать появление атрофических шрамов:
- инфицирование при заживлении ран (в том числе при выдавливании прыщей);
- тяжелое течение ветряной оспы, образование инфекционных гранулем при сифилисе, туберкулез кожи;
- резкие скачки веса (вызывают чрезмерное натяжение кожи, что приводит к микроразрывам — растяжкам, они также относятся к видам атрофических шрамов);
- интенсивные физические нагрузки с быстрым ростом мышечной ткани, истончение кожи и ее недостаточное увлажнение.
Где чаще всего встречаются подобные рубцы:
- лицо;
- область груди, подмышек;
- верхняя часть спины и плечи;
- живот;
- бедра.
Виды атрофических рубцов
Специалисты подразделяют данные шрамы на несколько степеней, в зависимости от внешнего вида дефекта:
- Первая. Атрофические пятна — малозаметные плоские образования белого, красного или коричневого цвета. На лице они могут быть совсем небольшими, а на спине достигать 1 см в диаметре.
- Вторая, слабая. Заметная при внимательном рассмотрении атрофия кожи, легко скрываема макияжем, гиперпигментированный участок с дефицитом ткани в области поражения.
- Третья, умеренная. Явные рытвины (ямки), их не скрыть ни тональным кремом, ни другой косметикой.
- Четвертая, выраженная. Глубокие оспины разных размеров с неровными краями, многочисленные и заметные, пигментированные. Тяжелее всего поддаются коррекции.
Лечение атрофических рубцов возможно на любой стадии, но лучше заняться проблемой без промедлений, так как от свежих шрамов избавиться намного легче, чем от застарелых.
Как убрать атрофический рубец?

Удаление атрофических рубцов возможно с помощью косметологии, физиотерапии и профессиональных средств в домашнем уходе.
Процедуры в кабинете косметолога
Вам предложат лазерную шлифовку, субцизию рубцов, инъекции гиалуроновой кислотой, дермабразию, микронидлинг и различные пилинги. Также хорошо работает светотерапия и микроигольчатый RF.
Лазерная шлифовка — спиливание верхнего слоя эпидермиса с помощью лазера. Процедура довольно болезненная, противопоказана детям, беременным и в период лактации. Кроме того, грамотные дерматологи не рекомендуют делать лазерную шлифовку людям с обезвоженной истонченной кожей и во время обострения акне.
Контурная пластика предполагает введение гелевых филлеров на основе гиалуроновой кислоты в ткани рубца. Эффект от процедуры заметен сразу, однако он имеет краткосрочное действие — процедуру придется делать каждые полгода-год, так как гиалуроновая кислота имеет свойство рассасываться при воздействии фермента гиалуронидазы. Он вырабатывается в небольших количествах нашим организмом.
Микронидлинг — прокалывание рубцовой ткани множеством иголок, можно сочетать с различными ферментными препаратами для более выраженного результата. Хорошо работает коллагеназа. Благодаря травмированию кожи стимулируется выработка фибробластов, которые отвечают за выработку нативного (здорового) коллагена.
Пилинг — это контролируемый ожог кожи, который подразумевает удаление верхнего рогового слоя кожи. Процедура проводится с использованием различных кислот (чаще фруктовых). При удалении атрофических рубцов наиболее эффективны срединные ТСА-пилинги с высокой концентрацией кислоты.
Важно помнить, что каждый из перечисленных методов имеет свои противопоказания, поэтому перед началом процедуры нужно сообщить косметологу о всех препаратах, которые вы принимаете, а также о перенесенных заболеваниях и аллергии.
Домашние и комбинированные способы
Косметологические процедуры становятся вдвойне эффективнее, когда применяются в комплексе с противорубцовыми средствами, а также с аппаратной физиотерапией, например, с электрофорезом или с фонофорезом.
Электрофорез — воздействие на кожу постоянным электрическим током. Метод позволяет доставить средство от атрофических рубцов в глубокие слои эпидермиса, это существенно ускоряет достижение противорубцового эффекта и повышает эффективность вводимых препаратов. Результат от применения в разы выше, чем при обычных накожных аппликациях.
Процедуру можно пройти в поликлинике по месту жительства, либо приобрести портативный аппарат для электрофореза и проходить курс дома.

Фонофорез — переносит средство от атрофических рубцов в глубокие слои кожи с помощью ультразвука. Благодаря его воздействию, улучшается местное кровообращение, ускоряются обменные процессы. Данный метод особенно эффективен в сочетании с ферментными препаратами для застарелых рубцов постакне. Процедуры можно делать в кабинете косметолога или дома специальным аппаратом.
По-настоящему действенную мазь от атрофических рубцов найти не так просто. В аптеке, увы, часто бывают представлены либо разрекламированные препараты с низкой эффективностью, либо недорогие кремы, в составе которых натуральные ингредиенты: алоэ, экстракт лука, ромашка. Такие средства действуют успокаивающе на кожу, но не способны устранить основу рубцовой ткани — патологический коллаген.
Гель Ферменкол от атрофических рубцов зарекомендовал себя как надежный и результативный препарат. Его назначают своим пациентам ведущие врачи московских и петербургских клиник для борьбы с атрофическими рубцами, для достижения быстрого противорубцового эффекта после лазерных шлифовок и устранения последствий акне.
Гель Ферменкол содержит 9 ферментов коллагеназы, которые комплексно воздействуют на рубцовую ткань, возвращая коже здоровый вид.

В линейке Ферменкол представлен специальный набор для устранения атрофических рубцов — Ферменкол Элактин.
В одном наборе Ферменкол Элактин 2 геля по 15 грамм:
Ферменкол S (ночной) – фермент коллагеназы устраняет деформированные волокна коллагена (основная составляющая рубцовой ткани);
Гель Элактин (дневной) – низкомолекулярная гиалуроновая кислота с пептидом матриксил выравнивает рельеф и цвет кожи, стимулирует синтез свежего коллагена и эластина.
Первые результаты на свежих рубцах заметны уже через 2 недели регулярного применения. Для застарелых атрофических рубцов лучше всего пройти 2-3 курса электрофореза либо фонофореза с набором Ферменкол Элактин.
Коррекция атрофических рубцов с Ферменколом безопасна для беременных и кормящих женщин. Ферменкол не содержит гормоны, действует местно, не всасываясь в кровь.
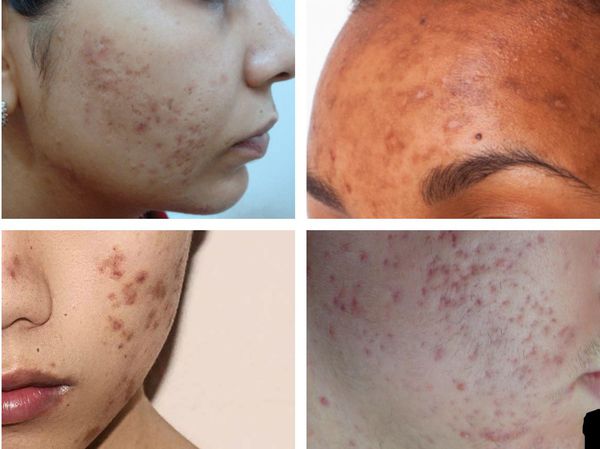
Ниже вы можете видеть примеры до/после применения Ферменкол Элактин на атрофических рубцах через 30 дней накожных аппликаций (просто мазать).

Закажите Ферменкол сейчас и убедитесь на собственном примере в его эффективности.
Не откладывайте заботу о себе на завтра, ведь избавиться от атрофических рубцов со временем будет труднее.
Summary
A review of methods for correction of cicatrical skin changes in patients with post-acne is represented, also techniques of correction of cicatrical changes by electro- and phonophoresis of fermenkol.
Keywords: acne, post-acne, electrophoresis, phonophoresis, fermenkol.
Meditsinskie novosti. – 2015. – N9. – P.
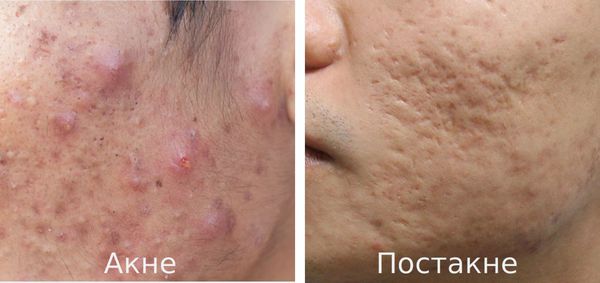
Акне – одна из наиболее частых причин формирования рубцов, а также нарушений естественной пигментации кожи. В последнее время сформировался термин «постакне». Постакне включает в себя симптомокомплекс вторичных высыпаний, развившихся в результате эволюции различных форм воспалительных акне и сопровождающихся нарушением пигментации и формированием рубцовых изменений кожи.
Наиболее частые проявления постакне – гиперпигментация, патологические рубцы, а также формирование атером и милиумов.
Длительность и тяжесть патологического процесса напрямую коррелирует с риском развития постакне, который достигает 95% у пациентов данной группы, а при некоторых формах акне (папулопустулезной и узловато-кистозной) постакне наблюдается у 100% пациентов [1–3]. Сформировавшиеся последствия акне, порой обезображивающие, беспокоят пациентов не меньше, чем активные проявления самого дерматоза, сложно корректируются, требуют дорогостоящего лечения и нередко остаются пожизненно, значительно снижая качество жизни пациентов. Проблема реабилитации таких пациентов остается решенной не до конца [4, 5].
В 2006 г. D. Goodman и соавт. предложили шкалу оценки рубцов постакне на лице (табл. 1) [6].
Одновременное присутствие воспалительных акне и рубцов постакне значительно осложняет выбор терапии. При наличии воспалительных элементов лечение в первую очередь должно быть направлено на обеспечение долгосрочной ремиссии заболевания, в том числе с целью профилактики формирования новых рубцов.
Таблица 1. Оценочная шкала рубцов постакне (D. Goodman et al., 2006)
| Оценочная шкала рубцов постакне | Уровень поражения | Клинические проявления |
| 1 балл | Макулярный (пятнистый) | Эритематозные, гипер- или гипопигментные плоские рубцы, не меняющие рельеф кожи, но влияющие на ее цвет |
| 2 балла | Слабый | Слабо выраженные атрофические или гипертрофические рубцы, не различимые на расстоянии 50 см и более, легко маскируемые косметикой, на подбородке у мужчин — тенью отрастающих после бритья волос, при экстрафациальной локализации — естественно растущими волосами |
| 3 балла | Средний | Умеренные атрофические или гипертрофические рубцы, хорошо заметные на расстоянии 50 см и более, плохо маскируемые косметикой, тенью отрастающих после бритья волос или естественно растущими волосами при экстрафациальной локализации; при натяжении кожи атрофические рубцы сглаживаются |
| 4 балла | Выраженный | Выраженные атрофические или гипертрофические рубцы, хорошо заметные на расстоянии более 50 см, плохо маскируемые косметикой, тенью отрастающих после бритья волос или естественно растущими волосами при экстрафациальной локализации; при натяжении кожи атрофические рубцы не сглаживаются |
Для коррекции рубцовых изменений кожи в стадии постакне применяют химические пилинги, механическую дермабразию, лазерные технологии (PDL, лазер Nd:YAG с длиной волны 1320 нм, диодный лазер с длиной волны 1450 нм, лазерную абляцию (СО2-лазер), селективный, в том числе фракционный, фототермолиз), RF- технологии и электрохирургию (табл. 2).
Таблица 2. Методы лечения атрофических рубцов постакне (по материалам The Global Allianceto Improve Outcomesin Acne Group, 2009)
Подтипы рубцов постакне
Химические пилинги срединного уровня трихлоруксусной кислотой (TCA), в том числе в высокой концентрации 50–100% в форме локальных аппликаций (TCA CROSS техника), дают удовлетворительные результаты коррекции макулярных, V-образных и глубоких U-образных рубцов. При этом возможно транзиторное нарушение пигментации, что определяет необходимость тщательного подбора и подготовки пациентов к процедуре [7].
Механическая дермабразия используется в основном для V-образных и глубоких U-образных рубцов. Эта методика весьма болезненна, может спровоцировать развитие гипертрофических или келоидных рубцов, милиумов, необратимое нарушение пигментации; она требует длительного и тяжелого восстановления пациента. Микродермабразия более поверхностна, легче переносится, но не дает столь хороших результатов. Нидлинг, осуществляемый при помощи дермальных роллеров (устройств, напоминающих мезороллеры), сопоставим по эффективности с микродермабразией, риск развития осложнений еще ниже [8]. Хирургические методики показывают хорошие результаты при коррекции всех видов атрофических рубцов, особенно V- и M-образных. Применяются в основном три техники: субцизия, punch-эксцизия и punch-элевация [8, 9].
Доминирует в коррекции атрофических рубцов постакне лазерная терапия. Она показана при U- и M-образных рубцах; глубокие V-образные рубцы менее поддаются коррекции. Наиболее признанной в этой области считается аблятивная шлифовка СО2-лазером, позволяющая достигать клинического улучшения атрофических рубцов на 50–81% уже после первой процедуры [10, 11].
Применение неаблятивных лазеров (Nd: YAG, Er: YAG, Er: Glass, 1450-нм диодный лазер, PDL и другие) за счет термического повреждения дермы без вапоризации эпидермиса сопровождается значительно меньшим числом побочных эффектов и поэтому практически не требует реабилитации пациента после процедуры [12].
В результате фракционного фототермолиза (ФТ) формируются микротермальные лечебные зоны, на месте которых в последующем запускается каскад реакций асептического воспаления, приводящих к ремоделированию структур дермы [12–15].
Несмотря на обилие методов коррекции рубцовых изменений кожи при постакне, основным субстратом для воздействия различных технологий остаются коллагеновые волокна, что обусловливает интерес к использованию препаратов, содержащих коллагеназу.
Тяжевые молекулы коллагена метаболически устойчивы и расщепляются только специфическими коллагеназами – ферментами, способными расщеплять трехспиральную молекулу тропоколлагена I, II и III типа. Гидролитическая активность изоферментов препарата «Ферменкол» выражена в наибольшей степени в отношении избыточного коллагена рубцовой ткани.
Действие ферментного комплекса обеспечивается гидролизом тройной спирали нативного коллагена, затем крупные фрагменты коллагеновых молекул подвергаются дальнейшему расщеплению до олигопептидов и аминокислот.
Резорбция рубца при применении данного лекарственного средства связана с разрушением избыточного патологического коллагена. Вместе с тем входящие в его состав полипептиды обладают не только коллагенолитической, но и общей протеолитической и гликолитической активностью.
Таким образом, препарат оказывает комплексное воздействие на все компоненты патологического рубца. Коллагеназы из гидробионтов, в отличие от ферментативных препаратов коллагенолитического действия, получаемых из традиционного источника – условно-патогенных микроорганизмов Clostridium sp., не содержат токсичных примесей.
Для лечения постакне препарат «Ферменкол» может быть использован в виде двух лечебных форм: набор для энзимной коррекции и гель.
Набор для энзимной коррекции включает в себя комплекс коллагеновых протеаз в виде лиофилизированного порошка (4 мг во флаконе) и средство для приготовления раствора – кондиционированный препарат «Солактин» (40 мл во флаконе). Ионный и молекулярный состав этого растворителя обеспечивает стабилизацию многокомпонентного полипептидного препарата «Ферменкол» в водной фазе, ингибирует перекрестный гидролиз полипептидов, угнетает пролиферацию бактерий. Солактин предназначен для приготовления раствора ферменкола для проведения лекарственного электрофореза.
Гель, в который входит комплекс коллагеназ «Ферменкол» (0,1 мг/г активного вещества), предназначен для местного применения в виде аппликаций и может быть использован для фонофореза. Аппликации используются для лечения рубцов, имеющих небольшую толщину, а также в терапии угревой сыпи (acne vulgaris). Аппликации геля «Ферменкол» на область рубцов проводятся дважды в сутки. Продолжительность курса аппликаций зависит от вида рубца и от особенностей обратного клинического развития рубцового процесса; как правило, составляет от 1 до 6 месяцев наружного применения.

Электрофорез постоянным электрическим током позволяет получить значительный клинический результат за более короткий период времени. Гальванический ток, применяемый в методиках электрофореза, обладая выраженными транспортными свойствами, способен вводить в активной форме различные фармакологические средства, усиливая их терапевтическое воздействие.
Наряду с этим сам гальванический ток существенно изменяет уровень протекания тканевого метаболизма, способен изменять pH среды и уровень микроциркуляции, повышать митотическую активность клеток и таким образом стимулировать репаративные процессы [18]. При лекарственном электрофорезе механизм введения веществ электрогенный, то есть их перемещение в электрическом поле и введение в покровы тела происходит по градиенту электрического потенциала.
Электрогенное введение повышает доставку лечебных и биологически активных веществ в область патологического очага (в том числе рубца) на 1–2 порядка по сравнению с пассивной диффузией. При этом препарат «Ферменкол» наносится на подэлектродную прокладку анода. На одну процедуру электрофореза применяется до 4 мл раствора «Ферменкол». Курс лечения составляет 7–15 процедур, процедуры проводятся ежедневно [19].
Гель «Ферменкол» также может быть использован при ультрафонофорезе. Метод лекарственного ультрафонофореза заключается в сочетанном воздействии на организм ультразвуковых колебаний и вводимых с их помощью лекарственных веществ. В результате механического воздействия акустического поля на пораженные ткани происходит своеобразный глубинный тканевой микромассаж на клеточном и субклеточном уровнях; стимулируются функции клеточных элементов, повышается проницаемость мембран, создается новый уровень микроциркуляции, разрыхляется соединительная ткань и повышается чувствительность клеток к химическим агентам.
Происходящее при этом небольшое повышение температуры способствует увеличению активности ферментов, скорости биохимических реакций, диффузных процессов и местного кровообращения. Ультразвук стимулирует тканевое дыхание и окислительные процессы в тканях. Для проведения ультрафонофореза целесообразно использовать 0,01% гель «Ферменкол»; интенсивность ультразвука при воздействии на рубцы лица – 0,2 Вт/см2, при воздействии на рубцы туловища и конечностей – 0,4 Вт/см2. Режим воздействия непрерывный, методика лабильная, контакт излучателя прямой, продолжительность – до 10 мин. Курс лечения составляет 15 процедур, процедуры проводятся ежедневно [20].
С целью изучения возможности клинического применения препарата «Ферменкол» нами были сформированы две группы пациентов с активным течением угревой болезни (УБ):
- 1-я группа (n=22) со среднетяжелым и тяжелым течением УБ на фоне приема ароматических ретиноидов,
- 2-я группа (n=17) со среднетяжелым течением УБ на фоне приема антибактериальной терапии и/ или оральных контрацептивов.
Лечение проводилось амбулаторно.
Пациентам 1-й группы препарат «Ферменкол» назначался наружно в виде аппликаций дважды в день.
Пациентам 2-й группы проводились процедуры лекарственного электрофореза раствора «Ферменкол» на очаги рубцовых изменений, всего 7 процедур.
Основу раствора «Ферменкол» для электрофореза готовили согласно инструкции производителя. Использовали раствор препарата с концентрацией 0,1 мг/мл как самый экономичный и рекомендованный производителем в качестве оптимального для типовых применений.
Расчет необходимого объема раствора производили следующим образом: на 1 см² рубца требуется приблизительно 0,5 мл раствора «Ферменкол». Раствором смачивали лекарственную прокладку, фермент вводили с анода. Плотность тока с учетом локализации воздействия в области лица составляла не более 0,05 мА/см². Ориентировались и на ощущения пациентов: приятного равномерного покалывания, приятного жжения, полное отсутствие дискомфорта. Продолжительность процедуры составляла до 20 минут [18, 19].
Хороший результат отмечался у 19 (86,4%) пациентов 1-й группы и у 16 (94,1%) пациентов 2-й группы: приостановился активный рост, наблюдалось полное или частичное регрессирование рубца, исчезли локальные неприятные субъективные ощущения (зуд, жжение, болезненность), стерлась разница в цвете между рубцовой и окружающими тканями, обесцветилась интенсивная ярко-фиолетовая окраска рубцов.
Удовлетворительный результат лечения получен у 13,6% пациентов 1-й группы и у 5,9% пациентов 2-й группы. Все пациенты отмечали оседание и размягчение рубцов, уменьшение локальных неприятных субъективных ощущений (зуд, жжение), уменьшение выраженности характеризующих внешний вид рубцового поражения параметров (в частности, высоты выступания).
Таким образом, результаты проведенного исследования дают основание полагать, что при коррекции рубцов кожи, формирующихся на фоне угревой болезни, эффективно курсовое применение неинвазивных методик наружного использования препарата «Ферменкол». При этом методика лекарственного электрофореза обладает большей клинической эффективностью, чем аппликационное нанесение препарата.

ЛИТЕРАТУРА
1. Климова О.А., Чеботарев В.Ю. // Бюл. эксперим. биологии и медицины. – 1999. – №9. – С.308–313.
2. Peled Z.M., Chin G.S., Liu W.L. // Clin. Plast. Surg. – 2000. – Vol.27, N4. –P. 489–500.
3. Филиппова О.В., Красногорский И.В. // Клинич. дерматология и венерология. – 2013. – №1. – С.22–29.
4. Roseborough I.E., Grevios M.A., Lee R.C. // J. Natl. Med. Ass. – 2004. – Vol.96, N1. – P.108–116.
5. Озерская О.С. Рубцы кожи и их дерматокосметологическая коррекция. – СПб., 2007. – С.248.
6. Verhaegen P.D., van Zuijlen P.P., Pennings N.M. et al. // Wound Repair. Regen. – 2009. – Vol.17, N5. – P.649–656.
7. Применение косметического средства «Ферменкол» для профилактики и коррекции рубцов кожи: Метод. рекомендации / Под ред. Б.А.Парамонова. – СПб., 2007. – С.23.
8. Ахтямов С.Н. Практическая дерматокосметология. Акне, рубцы постакне и акнеиформные дерматозы. – М.: Медицина, 2010.
9. Руководство по дерматокосметологии / Под ред. Е.Р.Аравийской и др. – СПб., 2008.
10. Goodman G. // Aust. Fam. Physician. – 2006. – Vol.35, N7. – P.503–504.
11. Thiboutot D. et al. // J. Am. Acad. Dermatol. – 2009. – Vol.60. – P.1–50.
12. Khunger N. et al. // J. Cosmet. Dermatol. – 2011. – Vol.10, N1. – P.51–57.
13. Fabbrocini G. et al. // Dermatol. Res. Pract. – 2010. doi: 10.1155/2010/893080.
14. Tierney E.P. et al. // Dermatol. Ther. – 2011. – Vol.24, N1. – P.41–53.
15. Корчажкина Н.Б. и др. // Клинич. и эксперим. дерматокосметология. – 2011. – №3. – С.15–20.
16. Кунгуров Н.В., Толстая А.И., Зильберберг Н.В., Голиков М.Ю. // Урал. мед. журн. – 2011. – №8. – С.97–104.
17. Улащик В.С. Электрофорез лекарственных веществ: рук-во для специалистов. – Минск, 2010. – 404 с.
18. Максимов А.В., Кирьянова В.В., Казанцева К.В. // Нелекарств. медицина. – 2012. –№1. – С.62–70.
19. Физические методы лечения рубцов / Г.Н.Пономаренко, Т.Н.Карпова. – СПб., 2009. – 112 с.

В попытке избавиться от атрофических рубцов, в особенности от последствий акне, многие пробуют разные процедуры и средства. Лидирующее место занимает субцизия. Способ действительно эффективный, но очень болезненный и имеет ряд противопоказаний. В этой статье практикующий врач Светлана Огородникова подробнее расскажет о данном методе и познакомит с альтернативными действенными вариантами избавления от атрофических шрамов.
Субцизия подразумевает освобождение дна рубца, которое впоследствии поднимается до уровня поверхности кожи, тем самым выравнивая общий рельеф. Достигается это за счет подсечения плотных тяжей (пучков коллагеновых волокон), которые соединяют шрам и дерму.
Это очень кропотливая процедура, требующая высокого мастерства, терпения и аккуратности косметолога. К сожалению, субцизия рубцов не всегда хорошо переносится пациентами, так как она очень болезненная. Даже с местной анестезией вынести такие манипуляции с лицом и телом может не каждый.
Важно отметить, что субцизия подходит далеко не для всех атрофических рубцов. Выполнять ее можно только на закругленных и прямоугольных шрамах, которые находятся на расстоянии друг от друга. Если же кожа покрыта рытвинами менее чем в 1 мм друг от друга, то субцизия противопоказана — в этом случае подсеченным тяжам не на что будет опереться, и кожа превратится в сплошную оспину.
Как проходит процедура
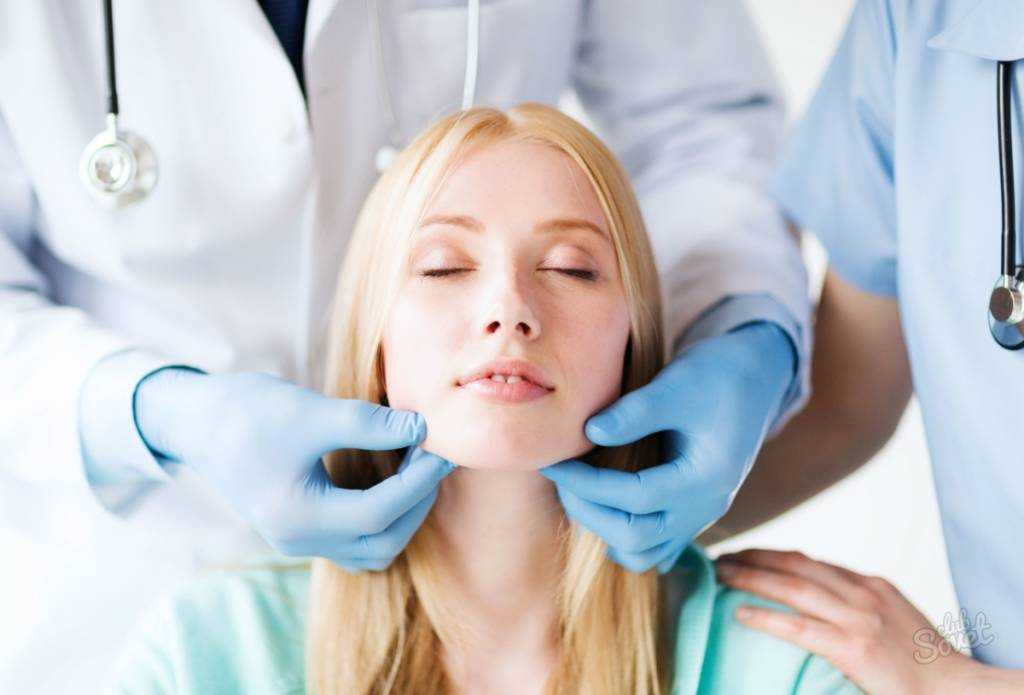
При субцизии рубцов постакне поврежденный участок кожи дезинфицируется, шрамы помечаются хирургическим маркером.
Пациент обязательно находится в вертикальном положении (стоя или сидя), поскольку в случае горизонтального размещения есть вероятность, что рубец разгладится и окажется незаметным для врача.
Вначале проводится местная анестезия, обычно применяется лидокаин. Для подсечения тканей используется игла от шприца, причем ее диаметр зависит от величины рубца. Кожа натягивается, и острие вводится в контур шрама. Далее врач производит возвратно-поступательные движения, обрабатывая таким образом всю площадь рубца. Затем он переходит к размашистым движениям (право-лево), чтобы разорвать спайки, которые тянут шрам к подлежащим тканям.
Игла должна идти параллельно кожному покрову, в завершении процедуры без сопротивления и с легкостью перемещаться внутри кожи. Иногда шрамы кровоточат, что затрудняет финальный осмотр.
После разобщения тканей на месте рассеченных волокон образуются пустоты. Их заполняют препаратами на основе коллагена, чтобы шрам не опустился со временем и не приобрел первоначальный вид.
Таким образом обрабатываются все атрофические рубцы. Чтобы окончательно выровнять кожу, зачастую требуется пройти от двух и более процедур. Субцизия отлично сочетается с другими методами коррекции рубцов, например, с лазерной шлифовкой.
Возможные последствия
Субцизию обязательно должен проводить профессионал, выбирайте только проверенную клинику! На лице присутствуют опасные зоны. В области ушных раковин и висков находятся ветви лицевого нерва, задев которые можно получить серьезные нарушения, вплоть до паралича. Также существует опасность травматизации крупных сосудов в области нижней челюсти.
Среди побочных эффектов после процедуры выделяют умеренный дискомфорт и временную эритему (покраснение) обработанной зоны. В принципе, субцизия не требует реабилитационного и подготовительного этапа, дает быстрый результат, который сохраняется на всю жизнь (при условии, что у человека нет проблем с естественной выработкой коллагена).
Существует ряд противопоказаний к проведению процедуры:
- склонность к образованию келоидных рубцов;
- кожные заболевания в острой стадии;
- нарушенная свертываемость крови;
- сахарный диабет;
- лихорадка;
- беременность.
Перед проведением субцизии обязательно проконсультируйтесь с лечащим врачом.
Как еще можно убрать атрофические рубцы?
Субцизия — действенный, но дорогостоящий и очень болезненный способ. Если у вас низкий болевой порог или имеются ограничения для проведения субцизии, присмотритесь к другим вариантам избавления от рубцов — менее травматичным, но не менее эффективным.

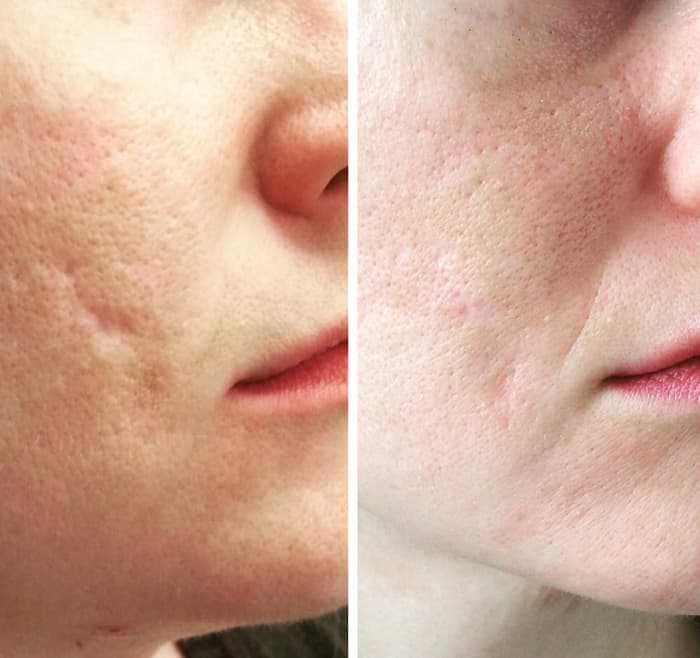
Косметологи ведущих клиник Москвы и Петербурга рекомендуют действенное противорубцовое средство для борьбы с атрофическими шрамами — набор Ферменкол Элактин. Он позволяет устранить даже очень старые рубцы. На фото пример до/после на последствиях акне, спустя 1 месяц применения Ферменкол.

Закрепить результат можно с помощью косметологических процедур, комплексная терапия рубцов всегда дает самый выраженный эффект.
Ферменкол Элактин можно применять в качестве монотерапии, а также использовать как дополнение к субцизии, лазерной шлифовке, микронидлингу и мезотерапии. О других способах удаления рубцов постакне вы можете прочитать в статье.

Набор Ферменкол Элактин состоит из двух гелей. Гель Ферменкол S расщепляет тяжи соединительной ткани, освобождая в дерме пространство для клеток строителей фибробластов.
Гель Элактин стимулирует синтез здорового коллагена, эластина и гиалуроновой кислоты, что особенно важно для атрофических шрамов (постакне, стрии, рубцы после ветряной оспы, укусов собак). Таким образом, поднимается дно рубца, кожа выравнивается — к аналогичному результату стремится субцизия, но с травмированием кожного покрова и болью.
Ферменкол не содержит гормональных компонентов, поэтому разрешен для беременных и кормящих женщин, а также детям с 0 лет.
Закажите Ферменкол сегодня и получите обновленную кожу уже через месяц!
Здесь можно ознакомиться с отзывами об использовании геля Ферменкол для лечения синехий у девочек. Закажите Ферменкол сейчас и будьте уверены, что ваша дочь уже через месяц сможет избавиться от синехий половых губ.
Что такое постакне? Причины возникновения, диагностику и методы лечения разберем в статье доктора Герусовой Анны Михайловны, врача-косметолога со стажем в 14 лет.
Над статьей доктора Герусовой Анны Михайловны работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
Постакне — это устойчивые изменения кожи, которые появляются после угревой сыпи. К ним относятся различного рода дисхромии (изменения окраски кожи), псевдоатрофии, атрофические и гипертрофические рубцы и т. д.
Основная причина заболевания — протекание акне с осложнениями.
Акне (угри) является одним из наиболее распространённых заболеваний, частота встречаемости которого достигает 85%. В 15-30% наблюдений оно протекает в тяжёлой форме, что требует обязательного лечения. В дальнейшем у 2-7% пациентов акне разрешается образованием рубцов постакне. [1] Важно понимать, что эти рубцы формируется там, где длительно был выраженный воспалительный процесс.
К факторам, способствующим трансформации акне в постакне, относятся:
- тяжёлые степени акне — папуло-пустулёзные и узловато-кистозные формы акне чаще других подвержены переходу во вторичные элементы постакне;
- воспалительный процесс в коже более 12 месяцев [2] — длительность течения воспаления элементов акне прямо пропорциональна риску развития вторичных изменений кожи, развивающихся до 95% случаев; [3]
- наличие постакне в семейном анамнезе — обычно, если в семье кто-либо страдал от постакне, то риск развития заболевания возрастает в несколько раз;
- неправильное лечение акне;
- частые выдавливания прыщей и излишняя травматизация воспалительных элементов акне.
Сегодня внешность играет важную роль в обществе: красота и привлекательность позволяют добиться значительно большего успеха как в карьере, так и в личной жизни. В связи с этим рубцы постакне, которые порой уродуют внешний вид, беспокоят людей не меньше, чем активные проявления акне. Они сложно поддаются корректировке, значительно снижая качество жизни, и требуют дорогостоящего продолжительного лечения. [4] [5]
W. Bodermer проводил исследование, которое выявило, что у 40% пациентов с постакне был снижен социальный статус, причём 64% из них являлись неработающими женщинами. [6] Такой большой процент людей, страдающих от акне, подтверждает, как важно уметь грамотно лечить акне и не допускать развития постакне в будущем.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы постакне
По данным литературы, у 40% пациентов с вульгарными угрями отмечаются клинические симптомы постакне. [7]
Наиболее частыми проявлениями постакне являются:
- гиперпигментация;
- застойные пятна;
- расширенные поры;
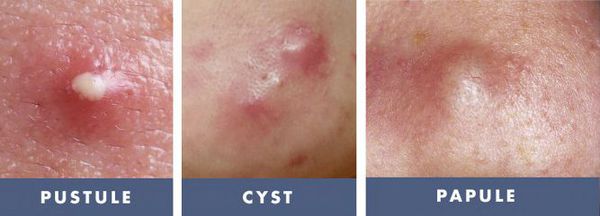
- патологические рубцы;
- формирование атером (кист сальных желёз) и милиумов (белых угрей).
Гиперпигментация может возникать в результате воспаления папуло-пустулёзных элементов акне. Как правило, она существует довольно длительно. К факторам, провоцирующим развитие данного симптома, можно отнести активную солнечную инсоляцию (облучение) и механическое воздействие — выдавливание или расцарапывание отдельных элементов акне.
Пигментация характерна для людей со смуглой кожей (III-VI фототипы) и так называемых поздних акне (acne tarda), которые развиваются у женщин после 35 лет на фоне эндокринных нарушений.
При лёгкой форме течения акне папуло-пустулёзные угри обычно разрешаются без образования рубца. Но если из-за воспаления повреждается поверхностная часть дермы, то возникают атрофические глубокие следы повреждения кожи, которые негативно сказываются на внешнем облике человека.
Ещё 40 лет назад британскими учёными было проведено исследование, в котором приняли участие 2133 добровольца в возрасте от 18 до 70 лет. Это исследование показало, что у 1% испытуемых имелись рубцы постакне, 14% из этих пациентов считали, что возникшие шрамы обезобразили их внешность. [8]
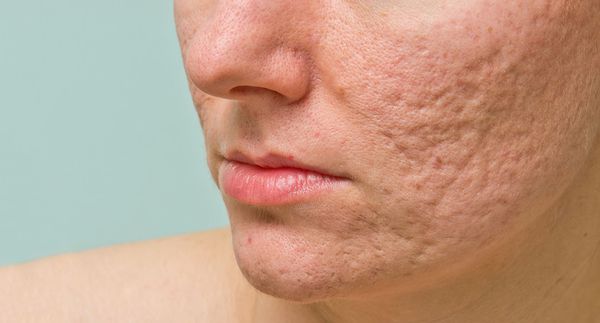
Рубцы, формирующиеся после избавления от застойных (флегмонозных и конглобатных) акне, могут быть атрофическими, келоидными, а также смешанными с неровными краями. Атрофические рубцы довольно часто бывают депигментированными.
В более широком смысле к понятию "постакне" можно отнести вторичные изменения кожи, такие как атеромы и милиумы.
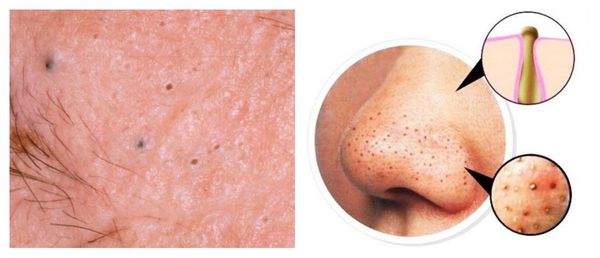
Милиумы — это роговые кисты верхнего слоя кожи. В народе их ещё называют просянкой, так как внешне они представляют собой множественные шарообразные плотные узелки белого цвета величиной с булавочную головку.
Милумы могут быть как первичными, так и вторичными. Первичные милиумы локализуются на коже век или вокруг глаз (реже — на теле). Они являются врождёнными пороками развития эпидермиса, а также могут возникать в период полового созревания. Вторичные милиумы развиваются при акне, хроническом простом дерматите и некоторых буллёзных дерматозах, после дермабразии и глубокого пилинга (механической чистки лица от омертвевших клеток поверхности кожи).
Милиумы постакне локализуются в основном на лице, а также в других себорейных зонах, таких как верхняя часть спины и плеч.
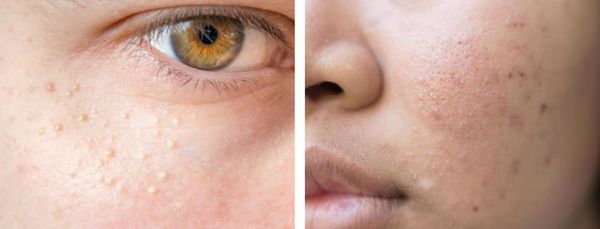
Атеромы представляют собой кисты сальной железы с полостью, заполненной экссудатом. Как правило, они появляются на лице и представляют собой безболезненные невоспалительные узелки или плотные узлы. Часто в центре кисты обнаруживаются комедоны, при удалении которых образуется отверстие. Если начать сдавливать такую кисту, то из отверстия выделится пастообразная белесовато-желтоватая масса с характерным неприятным запахом.
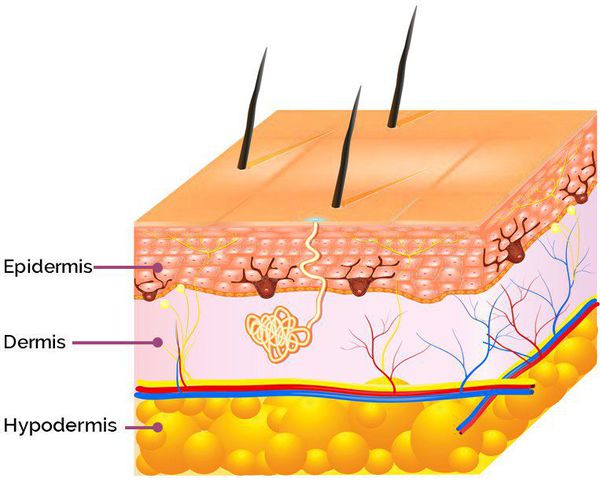
Патогенез постакне
Патогенез возникновения симптомов постакне зависит от глубины повреждения: гиперпигментация появляется в результате травматизации кожи на уровне эпидермиса, а рубцы — вследствие травмирования дермы (толстого слоя кожи, находящегося под эпидермисом). [9]
Сам процесс формирования проявлений постакне проходит в три этапа:
- Фаза воспаления. В ходе воспалительной реакции в коже кровеносные сосуды сначала сужаются, но вскоре вновь расширяются. В результате происходит активизация синтеза меланина (высокомолекулярных пигментов) в ту или иную форму, что в дальнейшем приводит к развитию гипер- или депигментаций, а также формированию застойных воспалительных пятен.
- Формирование грануляционной ткани. На этом этапе происходит разрастание капилляров: к третьему-пятому дню фибробласты начинают активно синтезировать новый коллаген. Первоначально в ране преобладает коллаген III типа (80%) с незначительным количеством коллагена I типа (20%). На момент созревания рубца постакне соотношение этих типов коллагенов зеркально изменяется. Параллельно начинают активно делиться кератиноциты (основные клетки эпидермиса), постепенно переходя в рану для удаления фибриноидного экссудата.
- Ремоделирование матрикса — восстановление клеточного каркаса кожи. Этот этап является самым длительным: он протекает от нескольких недель до нескольких месяцев и в завершается формированием новой ткани. А вот то, какая именно ткань получится, зависит от клеток (фибробластов, кератиноцитов, а также себоцитов), которые вырабатывают множество ферментов, отвечающих за архитектуру межклеточного матрикса. К таким ферментам, в частности, относятся MMPs (pro MMP-9) и их тканевые ингибиторы TIMPs. Они вызывают целую цепочку реакций межклеточного вещества. Дисбаланс соотношения данных ферментов может стать причиной развития атрофических или гипертрофических рубцов.

Также на формирование рубцов постакне огромное влияние оказывает пропионибактерии акне. Пептидогликан — опорный фермент клеточной стенки данной бактерии — усиливает распад экстрацеллюлярного матрикса путём генной экспрессии синтеза pro MMP-2. [10] [11] [12]
Классификация и стадии развития постакне
В зависимости от того, как проходит заживление элемента акне, все рубцы постакне делятся на четыре типа:
- Атрофические — заживление элемента сыпи протекает на фоне сниженной выработки коллагена. Такие рубцы находятся ниже уровня кожи.
- Нормотрофические — заживление акне происходит на фоне нормальной выработки коллагена фибробластами. Для таких рубцов характерно расположение на одном уровне с кожей.
- Гипертрофические — заживление идёт на фоне повышенного синтеза коллагена. Эти рубцы выступают над поверхностью кожи.
- Келоидные — плотные опухолевидные образования соединительной ткани розового, красного или синюшного оттенка с блестящей гладкой поверхностью. [13] Они выходят за границы исходной раны и очень не любят, когда их вновь травмируют.
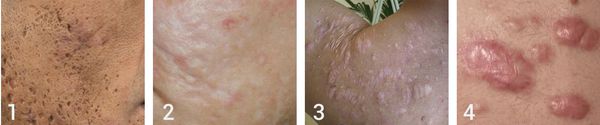
Атрофические рубцы встречаются у 90% пациентов с постакне. [14] Именно такие рубцы чаще всего устраняют врачи-косметологи.
Классификацию атрофических рубцов ввёл Jacob C.I. ещё 18 лет назад. [15] Она крайне важна, так как помогает определить варианты наиболее эффективного лечения проявлений постакне.
Так, в зависимости от формы все атрофические рубцы делятся на три типа:
- сколотые (ice-pick);
- квадратные (boxcar);
- округлые (rolling).
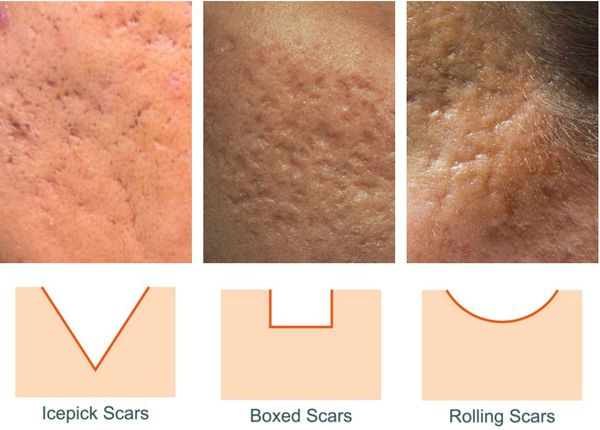
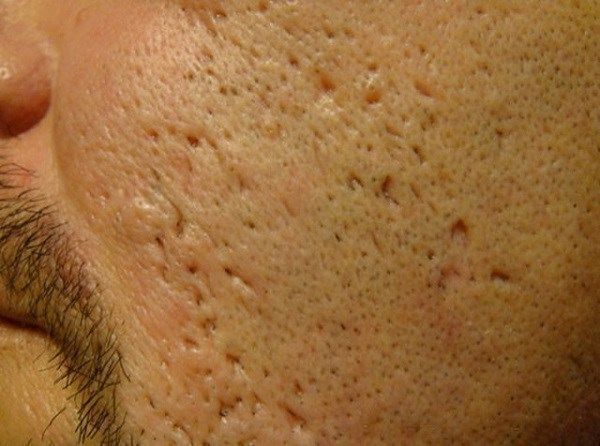
Сколотые рубцы глубокие, они имеют форму воронки и похожи по своему строению на английскую букву "V". От этих рубцов труднее всего избавиться, поскольку они представляют собой эпителиальные тяжи, которые углубляются до уровня гиподермы. Эффект лечения сколотых рубцов будет минимальным.
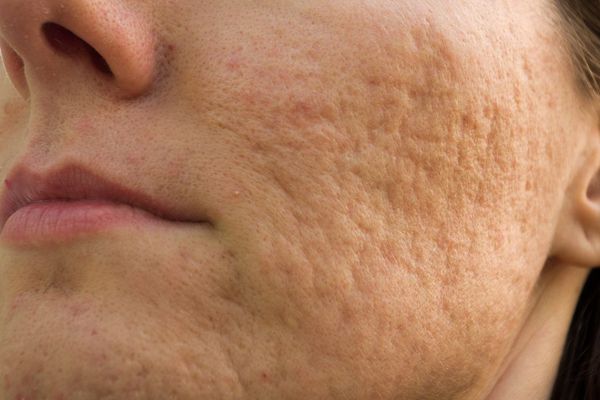
Округлые рубцы имеют диаметр 4-5 мм и формируются в связи с нестандартным прикреплением фиброзной ткани между дермой и гиподермой. Такие рубцы по своему строению напоминают желоб. Глубина их залегания обычно достигает 3 мм. Они в большей степени поддаются коррекции, но в любом случае их также нелегко лечить.
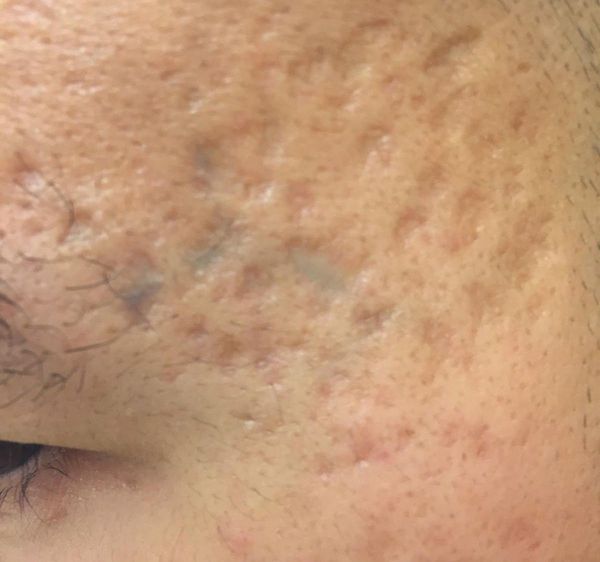
Квадратные рубцы обладают вертикальными стенками, которые не сужаются книзу. Они могут располагаться на разной глубине, но, как правило, устранить их гораздо проще, чем сколотые и округлые рубцы.
Осложнения постакне
Осложнения постакне, как правило, появляются тогда, когда человек стремится избавиться от застойных пятен и уже возникших рубцов с помощью травматизации и других видов воздействия на кожу.
К ранним осложнениям относятся:
- выраженный отёк;
- вторичное инфицирование (пустулизация и импетигинизация);
- обострение герпетической инфекции;
- аллергический дерматит.
К поздним осложнениям относятся:
- стойкая эритема;
- посттравматическая гиперпигментация;
- депигментация;
- формирование новых рубцов.
Выраженный отёк — это следствие общей воспалительной реакции в коже. Он возникает в ответ на повреждение и является защитно-приспособительным процессом, в ходе которого организм восстанавливает нормальные физиологические реакции кожи.
Вторичное инфицирование может произойти при присоединении к процессу воспаления патогенной или условно-патогенной микрофлоры (чаще всего стафилококков, реже — представителей грамотрицательных бактерий и крайне редко — анаэробной флоры). В результате такое инфицирование приводит к вторичному появлению пустул и импетиго (пузырьково-гнойных высыпаний).
Факторы, предрасполагающие к пустулизации и импетигинизации:
- количество бактерий, попавших в рану (100 тысяч возбудителей на 1 г тканей — примерно такое соотношение необходимо для развития воспалительного процесса);
- снижение общего иммунитета пациента;
- наличие хронического стресса и сопутствующих соматических заболеваний;
- длительный приём лекарственных препаратов и прочее.
Рожистое воспаление — наиболее тяжёлая форма вторичного инфицирования. Очаг инфекции обычно формируется уже на фоне сенсибилизации (приобретения чувствительности) организма к В-гемолитическому стрептококку. Размножение возбудителя происходит в лимфатических капиллярах сосочного и сетчатого слоёв дермы.
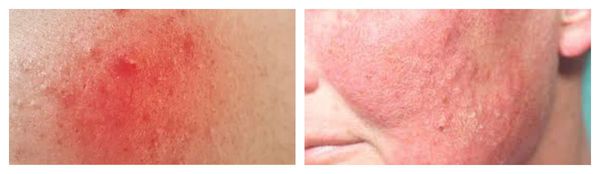
Для рожи характерно серозное или серозно-геморрагическое воспаление с признаками общей интоксикации организма. Она, в свою очередь, также может осложниться флегмоной (флегмонозная рожа) и некрозом.
По течению рожистое воспаление бывает:
- первичным — существует от нескольких дней до 1-2 лет после предыдущего процесса;
- рецидивирующим — возникает спустя два года после предыдущего процесса и характеризуется обычно иной локализацией.
Обострение герпетической инфекции — частое осложнение, которое возникает после чрезмерно агрессивных методов воздействия на кожу с постакне. Особенно это необходимо это иметь в виду пациентам с часто рецидивирующим герпесом в анамнезе: им необходимо пройти обязательную противовирусную профилактическую терапию перед лечением постакне.
Крайне редким, но тяжёлым осложнением при присоединении герпесвирусов является герпетическая экзема — острый оспенновидный пустулёз Юлиусберга. При отсутствии адекватного лечения возможен даже летальный исход. [16] Для этого заболевания характерны:
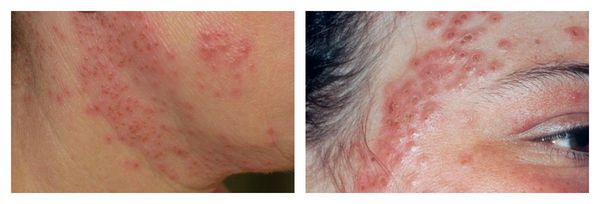
Аллергический дерматит может возникать при воздействии на кожу в основном различных химических веществ (пилинги), которые вызывают реакцию гиперчувствительности замедленного (IV) типа. Аллерген обладает способностью проникать через неизменённую кожу, обычно является низкомолекулярным, а не плотным соединением.
Стойкая эритема (покраснение) может быть следствием лазерной шлифовки СО2 или эрбиевым лазером. Она сохраняется на коже в течение 3-4 месяцев. Гистологически покраснения возникают как воспалительная реакция или являются проявлением незрелости нового эпителия. Некоторые неудобства пациентам также может причинить демаркационная линия (линия между обработанной лазером кожей и здоровой тканью), однако не стоит из-за беспокоиться, так как это со временем пройдёт.
Посттравматическая гиперпигментация может наблюдаться у пациентов с тёмной кожей, поэтому выбор метода лечения эстетических нарушений кожи всегда начинается с определения её фототипа. [17]
Читайте также:

