Дерматоз беременных чем снять зуд
Обновлено: 27.04.2024
Ожидание ребенка – это волнующий период в жизни женщины, но это также время повышенной нагрузки на организм. Изменения в гормональной и иммунной системе провоцируют обострения хронических заболеваний и появление неприятных симптомов. Зуд при беременности испытывает каждая четвертая будущая мама. Раздражение кожи и слизистых вызывает эффект чесания и дискомфорта. В этом состоянии будущей матери необходима точная диагностика явления и своевременное лечение.
Причины зуда при беременности
Зуд во время беременности возникает при обострении следующих заболеваний:
- хронический лишай, себорея, экзема, крапивница, псориаз;
- патологии печени, желчнокаменная болезнь;
- эндокринные нарушения;
- пиелонефрит, почечная недостаточность;
- железодефицитная анемия;
- аллергия на пыль, цветение, шерсть животных, укусы насекомых, некоторые продукты и лекарства.
Зуд кожи при беременности может иметь психогенный характер. В этом случае зуд является последствием перенесенных стрессов, ранним симптомом рассеянного склероза.
На ранних стадиях зуд возникает вследствие потери эластичности кожи, вызванной гормональными изменениями и чрезмерной сухостью кожных покровов. Во втором и третьем триместре причинами могут быть стремительный набор веса будущей матерью, развивающееся растяжение кожи живота по мере его увеличения.
Часть будущих матерей испытывают зуд интимного характера. Его провоцируют генитальные инфекции, урологические и проктологические заболевания.
Дерматозы
К причинам зуда кожи относятся также дерматозы беременных (атопический дерматит, холестаз беременных). Они провоцируются наследственной предрасположенностью, понижением иммунитета, физиологическими изменениями (растяжение кожи с повреждением соединительной ткани).


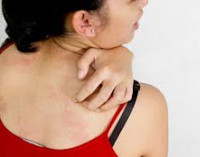
Атопический дерматит – это наиболее частая причина зуда во время беременности. Специфическое состояние вызвано гормональной иммунной перестройкой всего организма. У 80 % случаев заболевание проявляет себя исключительно в ходе беременности, а все признаки проходят после родов без специфического лечения.

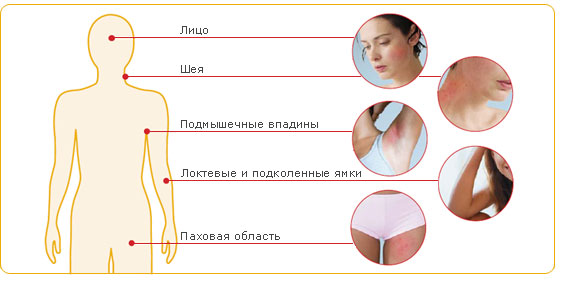
Атопическим дерматитом чаще страдают первородящие женщины на ранних сроках и во втором триместре. Зуд вызывают папулезные и экзаметозные высыпания, локализующиеся на лице, шее, конечностях, сгибах локтей, ладонях.
Атопический дерматит является наиболее благоприятной формой дерматоза беременных и обычно не оказывает негативного влияния на плод. Однако, дети, родившиеся от матерей, страдавших этим заболеванием на этапе вынашивания плода, также склонны к кожным болезням аллергического характера.
Зуд кожи, как симптом холестаза, провоцируется внутрипеченочным застоем желчи как реакции на повышенную выработку эстрогенов. Заболевание возникает в конце второго - начале третьего триместра, ближе к дате родов. Беременная испытывает сильный зуд в области живота, спины, ладоней, ног.
Холестаз опасен для здоровья матери и будущего ребенка при тяжелом течении заболевания. Возникает риск гипоксии плода, задержки его развития и даже преждевременных родов.
Симптомы
Главный признак патологических изменений – это появление раздражающе-зудящих ощущений на разных участках тела. Локально женщина может также ощущать покалывание и чувство жжения.
Среди других симптомов выделим:
- волдыри или высыпания пузырькового характера;
- шелушение, раздражение и покраснение кожи;
- образование чешуйчатых пятен;
- ранки и язвочки, вызванные расчесами;
- ухудшение общего состояния, вызванное расстройствами сна и эмоциональным угнетением.
В большинстве случаев зуд кожи при беременности не представляет реальной опасности для внутриутробного развития плода, но значительно ухудшает качество жизни будущей матери, действует угнетающе на состоянии ее нервной системы и общее самочувствие.
Диагностика
Для того, чтобы успешно бороться с зудом, необходимо установить вызывающую его причину. Выбор методов диагностики определяют ориентируясь на степень интенсивности и локализации зуда, наличие сопутствующих симптомов и хронических заболеваний, срок беременности, индивидуальные особенности здоровья будущей матери.
Лечение назначают только после того, как будет точно установлена причина зуда.
На первичном осмотре врач выслушивает жалобы пациентки, осматривает состояние кожи, обращая внимание на внешний вид высыпаний или пятен. Это позволяет сделать предварительный вывод и определить, какие понадобятся лабораторные анализы и инструментальные исследования.
К главным диагностическим мерам при зуде кожи у беременных относятся:
- общие анализы мочи и крови;
- биохимический анализ крови;
- исследования уровня гормонов – при подозрении на эндокринные патологии;
- анализ влагалищного мазка на микрофлору;
- исследование соскоба кожи;
- проведение аллергических проб;
- УЗИ органов пищеварительного тракта, печени и почек;
- гистологическое исследование;
- анализ кала на выявление яиц гельминтов.
Выбор методов исследования определяется индивидуально. В ряде случаев беременной женщине показана консультация эндокринолога, уролога, гастроэнтеролога, венеролога.
Выявление атопического дерматита обычно не вызывает затруднений. Помимо общего осмотра осуществляют такие виды диагностики как дерматоскопию и осмотр под лампой Вуду.
Если зуд у беременной имеет аллергический характер, обязательной диагностической мерой является определение аллергена (возбудителя).
Лечение зуда
Хотя зуд во время беременности во многих случаях не представляет опасности, терпеть его тоже не нужно. О неприятных ощущениях нужно сказать гинекологу, который определит методы диагностики и при необходимости даст направление к другим специалистам. Лечение зуда во время беременности осуществляет лечащий врач-гинеколог вместе с дерматологом.
Нельзя заниматься самолечением и пользоваться лекарственными средствами без одобрения врача. Многие из них имеют противопоказания и могут стать причинами тяжелых побочных эффектов. Беременная женщина должна помнить о запрете расчесывания зудящих мест. Это приводит к нарушению целостности кожи, появлению ран и ссадин, которые станут местами проникновения инфекции.
Схема лечения зависит от заболевания, вызывающего зуд. При выборе медикаментозной терапии учитывают риски негативного влияния на плод. Это особенно актуально в случае назначения антибиотиков, гормональных и противогрибковых препаратов. Самолечение недопустимо!
В лечении зуда при беременности могут быть назначены следующие виды препаратов:
- антигистаминные средства – для устранения зуда, вызванного дерматитами, крапивницей;
- глюкокортикоиды – применяют для лечения дерматитов;
- эмоленты – оказывают увлажняющий и регенерирующий эффект при чрезмерной сухости и обезвоживании кожных покровов;
- адсорбенты и гепатопротекторы - для нормализации работы печени;
- желчегонные препараты – для коррекции состояния органов ЖКТ;
- седативные средства – для нормализации состояния нервной системы, если у беременной женщины наблюдаются признаки повышенной тревожности и нарушения сна.
При умеренном зуде беременной женщине показан прием ванн с отваром череды или овсяных хлопьев. Овсяная ванна эффективна при зуде, вызванном растяжками, экземой или псориазом. Для ее приготовления измельченную овсянку смешивают с пищевой содой и добавляют немного молока, смесь выливают в теплую ванну.
К зудящим участкам кожи можно прикладывать примочки на травяных отварах. Ромашку, череду или зверобой заливают кипятком и настаивают. Через несколько часов отвар для примочек готов к употреблению.
Для устранения зуда половых органов назначают лекарственные свечи с местным действием. Большую пользу приносят сидячие ванночки из отваров шалфея или ромашки.
Зуд в области живота, вызванный натяжением кожи, может провоцировать появление растяжек. Для профилактики эстетических недостатков необходимо увлажнять кожу специальными средствами.
Чтобы уменьшить зуд, беременной женщине следует носить одежду только из натуральных тканей, преимущественно хлопка. Натуральные ткани позволяют коже свободно дышать. Будущим мамам полезно принимать прохладный душ без применения мыла или гелей для купания. Коже нужно обеспечить действенную защиту от внешних агрессивных факторов: солнца, мороза и ветра.
При появлении зуда кожи лучше отказаться от применения парфюмерии, очень ответственно отнестись к выбору косметических средств.
Профилактика
Зуд при беременности можно предотвратить, если соблюдать рекомендации врача и профилактические меры. Советы будущим мамам:
- тщательно соблюдать гигиену тела, регулярно принимать душ или ванну без использования ароматизированных веществ;
- отказаться от белья и одежды из синтетических тканей;
- после приема душа или ванны увлажнять кожу тела специальными средствами, с нейтральным уровнем рН, для этого подойдут кремы, лосьоны, эмульсии;
- пользоваться бесфосфатными порошками для стирки;
- носить просторную одежду, не стесняющую движения;
- избегать душных помещений или открытых мест под палящим летним солнцем;
- исключить интенсивные физические нагрузки, провоцирующие повышенное потоотделение;
- обеспечить будущей матери обильный питьевой режим, предотвращающий обезвоживание организма;
- избегать стрессовых ситуаций, получать позитивные впечатления.
Большую роль в профилактике зуда кожи играет правильное питание. Это особенно важно, если зуд провоцируют различные продукты. Женщине рекомендована гипоалергенная диета, с исключением фаст-фуда, копченых, соленых и маринованных блюд, а также продуктов с консервантами, эмульгаторами и искусственными ароматизаторами. Рацион будущей матери должен быть богат витаминами, минералами, жирными кислотами, антиоксидантами. Для этого в меню включают кисломолочные продукты, мясо и рыбу нежирных сортов, овощные блюда, фрукты.
Зуд во время беременности при выполнении врачебных рекомендаций имеет благоприятный прогноз и не является препятствием для естественных родов.
Если при первой беременности у женщины были признаки атопического дерматита, высока вероятность повторения заболевания во время последующих беременностей. На этапе планирования ребенка нужно обязательно посетить дерматолога.
Средства при зуде
Серия средств «Эмолиум» эффективно устраняет симптомы кожных заболеваний, в том числе зуд, шелушение, раздражительность. Их назначают для увлажнения кожи, устранения сухости и ощущения стянутости при атопическом дерматите, псориазе, экземе, аллергиях. Средства серии «Эмолиум» используют в комплексном лечении этих и других заболеваний, провоцирующих зуд.
Главные преимущества средств серии:
- оказывают мягкое противовоспалительное действие;
- обеспечивают нормальное функционирование кожных покровов;
- восстанавливают структуру кожи;
- удерживают влагу в клетках и межклеточном пространстве;
- восстанавливают водно-липидный слой;
- снимают раздражение и зуд.
Деликатная и нежная консистенция средств позволяет легко наносить и распределять их по всей поверхности пораженных участков.
При сильном зуде беременных рекомендована триактивная серия, заботящаяся об атопичной и поврежденной коже. Триактивный крем, обогащенный рапсовым маслом и гиалуронатом натрия, оказывает противовоспалительное, антибактериальное и противозудное действие. Средство также обеспечивает обезболивающий эффект и дополнительную защиту от инфицирования. Крем наносят дважды в день после купания.
Для купания используют триактивную эмульсию «Эмолиум». Она эффективно и одновременно деликатно очищает кожные покровы, насыщая их жирными кислотами и витаминами. Эмульсию применяют в период обострения псориаза, атопического дерматита и других заболеваний, вызывающих зуд и раздражение.
Зуд при беременности — это патологическое состояние, которое является симптомом различных заболеваний, возникших или обострившихся во время гестации. Проявляется ощущением болезненно-щекочущего раздражения кожи и слизистых, которое вызывает рефлекс чесания. Возможно наличие сыпи, других кожных симптомов, признаков поражения различных органов и систем. Диагностируется при помощи биохимических, иммунологических, гормональных, аллергологических, микробиологических исследований, ПЦР, РИФ, ИФА, УЗИ. Для патогенетического и симптоматического лечения зуда используют антигистаминные препараты, кортикостероиды, эмоленты, седативные фитосредства.
МКБ-10
Общие сведения

Причины
Специалисты в сферах акушерства называют множество факторов, способных спровоцировать возникновение зудящих ощущений у беременных. Зудом могут проявляться болезни, обострившиеся или возникшие в гестационном периоде, системные ответы организма на действие экзогенных агентов и эндогенных метаболитов. Наиболее распространенными причинами расстройства считаются:
- Кожные и грибковые заболевания. Зуд наблюдается при атопическом и контактном дерматите, дерматофитии, простом хроническом лишае, псориазе, себорее, экземе. Зудящие ощущения характерны для паразитарного поражения кожи — головного и лобкового педикулеза, чесотки. В холодное время года зуд сопровождает развитие ксероза. У многих пациенток эти расстройства выявляются еще до беременности, хотя заражение кожными паразитами или манифестация патологии возможны и в период гестации.
- Системные процессы. Зудом сопровождается эндогенная интоксикация естественными и патологическими метаболитами при некоторых формах онкопатологии (лимфоме Ходжкина, истинной полицитемии), болезнях печени с холестазом (вирусных гепатитах, желчнокаменной болезни, гепатозах), эндокринопатиях (сахарном диабете, гипертиреозе, гипотиреозе), железодефицитной анемии, терминальной почечной недостаточности при гломерулонефрите, пиелонефрите, гидронефрозе, нефролитиазе.
- Генитальные инфекции. Зачастую проявляются не кожным, а интимным зудом, возникающим из-за раздражения токсинами, и патологическими выделениями (белями). Симптом ярче выражен при кандидозе, генитальном герпесе, гарднереллезе, хламидиозе, гонорее. Снижение иммунитета и гормональная перестройка, характерные для беременности, часто приводят к развитию бактериального вагиноза, одним из признаков которого становится зуд в области гениталий.
- Урологические и проктологические болезни. Зуд в промежности вызывают не только интенсивные влагалищные бели, но и раздражение мочой при частом мочеиспускании у беременных с уретритом, циститом, пиелонефритом, патологические изменения, характерные для геморроя, анальных трещин, локальных перианальных дерматитов. Одной из причин анального зуда является энтеробиоз — глистная инвазия, при которой часть жизненного цикла паразита связана с поражением кожи возле ануса.
- Экзогенные воздействия. Влияние патологического агента может быть внешним (через кожу и слизистые оболочки) и внутренним (после всасывания в желудочно-кишечном тракте). В обоих случаях возможно развитие аллергической или токсической системной реакции с зудом разной интенсивности. Провоцирующими факторами чаще всего становятся лекарственные препараты (аспирин, антибиотики, анестетики), пищевые продукты, пыльца растений, шерсть животных, пыль, укусы насекомых.
- Неврологические и психические расстройства. Покалывание, парестезии, непостоянный интенсивный зуд, вызванные изменениями в периферической нервной системе, могут являться ранними признаками рассеянного склероза, предшествующими основной неврологической симптоматике. Нейрогенный зуд может быть последствием стресса, признаком постгерпетической невралгии, опухолей головного мозга. В редких случаях зудение проявляется в рамках тактильного галлюциноза.
- Дерматозы беременных. У 1,5-3,0% пациенток, как правило, имеющих наследственную предрасположенность, физиологические изменения при беременности (растяжение кожи с повреждением соединительной ткани, гиперэстрогения, перестройка иммунитета) провоцируют аллергическую реакцию или внутрипеченочный застой желчи. В результате развивается один из специфических гестационных зудящих дерматозов — атопический дерматит, пемфигоид, холестаз беременных.
Вероятными предпосылками для более частого появления зуда при различных болезнях у беременных являются повышение сухости кожи как следствие влияния прогестерона, физиологическое снижение иммунитета, направленное на сохранение гестации, растяжение и разрывы соединительнотканных волокон кожи с образованием аутоантигенов, нарушение естественной микрофлоры влагалища. Беременность также служит триггером для развития ряда заболеваний, сопровождающихся зудом, — гестационного диабета, послеродового аутоиммунного тиреоидита и др. Дополнительными факторами риска считаются ожирение, ношение синтетической одежды и белья, использование ароматизированных прокладок и раздражающих щелочных средств для ухода за кожей и гениталиями, несоблюдение правил личной гигиены, употребление острой пищи с приправами, специями.
Патогенез
Механизм возникновения зуда при беременности зависит от вызвавших его причин, однако ключевым звеном патогенеза во всех случаях является раздражение тех или иных участков афферентных путей, передающих нервные импульсы. Наиболее часто зуд возникает вследствие стимуляции периферических ноцирецепторов. Воздействие на рецепторный аппарат обычно оказывают медиаторы, образовавшиеся в ходе местной воспалительной, аллергической, аутоиммунной реакции, микробные токсины, метаболиты (желчные кислоты, азотистые соединения, глюкоза в высоких концентрациях), лекарственные препараты.
Возможно развитие зудящих ощущений вследствие повреждений, при которых воспалительная реакция носит вторичный характер, постоянных локальных воздействий (укусы насекомых, перемещение гельминтов, раздражение мочой, белями). Иногда патологическая афферентация, характерная для зуда, отмечается на фоне микроциркуляторных нарушений (например, при сахарном диабете), поражения чувствительных нервных волокон (при рассеянном склерозе). При объемных новообразованиях головного мозга, инсультах, невротических и психических расстройствах очаг патологической импульсации, субъективно воспринимаемой как зуд, локализуется в центральных отделах нервной системы.
Симптомы зуда при беременности
Основным признаком расстройства являются локальные или генерализованные зудящие ощущения различной интенсивности, от легкого покалывания и жжения до нестерпимого желания чесать или тереть кожу, слизистые. В зависимости от причин, на фоне которых возникло зудение, оно может быть постоянным или периодическим, служить единственным признаком заболевания или сопровождаться другими кожными проявлениями — покраснением, расчесами, макулезной, папулезной, везикулезной, пустулезной сыпью, шелушением. В целом клиническая картина отличается значительным полиморфизмом, определяется ведущей патологией, симптомом которой стал кожный или интимный зуд.
Осложнения
Болезни с интенсивным зудом могут осложняться вторичным инфицированием участков экскориаций. Вероятность развития акушерских осложнений зависит от влияния основного заболевания на беременность. Большинство кожных болезней, транзиторных аллергических реакций, дерматозов беременных вызывают дискомфорт и ухудшают качество жизни, но не представляют серьезной угрозы для женщины и плода. При тяжелом течении холестаза беременных, многих системных процессах повышается вероятность гестозов, самопроизвольного выкидыша, преждевременных родов, фетоплацентарной недостаточности, задержки развития плода, аномалий родовой деятельности, коагулопатических кровотечений, ДВС-синдрома. Возможными осложнениями инфекционных болезней, протекающих с зудом, являются хориоамнионит, внутриутробное инфицирование плода, послеродовые эндометриты, акушерский перитонит.
Диагностика
Основной задачей диагностического поиска при жалобах пациентки на зуд кожи, гениталий, перианальной области становится выявление причины, вызвавшей расстройство. Для постановки диагноза используется широкий спектр методов лабораторной и инструментальной диагностики, позволяющих определить состояние разных органов, систем, обнаружить биохимические маркеры заболевания. Кроме гинекологического осмотра, общих анализов крови и мочи при беременности рекомендованы:
- Биохимический анализ крови. Показательными для некоторых болезней являются данные об уровне глюкозы, желчных кислот, общего билирубина, холестерина, триглицеридов, сывороточного железа, мочевины, мочевой кислоты, креатинина, ферментов (АлТ, АсТ, ЩФ), составе белковых фракций крови.
- Гормональные исследования. Для исключения эндокринопатий, проявляющихся зудом кожи, слизистых используют индекс инсулинорезистентности, оценку содержания в крови инсулина, ТТГ, тироксина, трийодтиронина, тироксинсвязывающего глобулина. В ряде случаев определяют уровень половых гормонов.
- Исследование иммунного и аллергического статуса. Подтверждением атопического характера заболевания служит повышенная концентрация в крови IgE, гистамина. При некоторых расстройствах выявляются специфические маркеры аутоиммунных процессов (антитела к коллагену, АТ-ТПО, АТ рТТГ).
- Диагностика инфекций. Высокочувствительными методами выявления инфекционных болезней являются полимеразная цепная реакция, РИФ, ИФА. С их помощью можно обнаружить признаки генитального герпеса, кандидоза, хламидиоза, микоплазмоза, уреаплазмоза, других урогинекологических заболеваний.
- Посев отделяемого урогенитального тракта. Микробиологическое исследование позволяет не только определить возбудителя инфекционной болезни, но и оценить его чувствительность к антибактериальным препаратам. Метод особенно показан пациенткам с зудом вульвы, влагалища, мочеиспускательного канала.
При наличии элементов сыпи проводится анализ соскоба или отделяемого кожи. Для оценки морфологического состояния различных органов используют безопасную для плода ультразвуковую диагностику — УЗИ почек, печени, желчного пузыря, малого таза. В качестве дополнительных методов могут быть рекомендованы химико-токсикологические анализы, гистологическое исследование биоптатов, соскоб на энтеробиоз, анализ кала на яйца гельминтов. Дифференциальная диагностика обычно осуществляется между заболеваниями, при которых в период беременности возникает зуд. Кроме акушера-гинеколога и дерматолога по показаниям пациентку консультируют венеролог, инфекционист, эндокринолог, гастроэнтеролог, гепатолог и уролог.
Лечение зуда при беременности
При разработке тактики ведения пациентки с жалобами на зудящие ощущения учитывают влияние основного заболевания на гестацию. В большинстве случаев возможна пролонгация беременности до срока физиологических родов. Схема лечения определяется протоколом для соответствующего расстройства, может включать антибиотики, гормоны, противогрибковые, гормональные, антиконвульсивные препараты, средства из других фармакотерапевтических групп с учетом их возможного влияния на развитие плода. Для уменьшения или устранения зуда эффективна неспецифическая патогенетическая и симптоматическая терапия:
- Антигистаминные препараты. За счет блокады гистаминовых рецепторов уменьшается передача возбуждения по чувствительным С-волокнам, снижается выброс медиаторов тучными клетками. Подавление аллергической реакции позволяет существенно снизить интенсивность зуда или полностью его прекратить.
- Глюкокортикоиды. Локальное нанесение кортикостероидных мазей, кремов, эмульсий оказывает выраженный противозудный эффект. Местное лечение более результативно при ограниченных дерматитах и дерматозах. С учетом возможного воздействия на плод системные кортикостероиды при гестации применяют ограниченно.
- Эмоленты. Поскольку при беременности кожа становится более сухой, что усиливает зуд, ее увлажнение и смягчение оказывают положительный терапевтический эффект. Средства этой группы также позволяют ускорить восстановление поврежденного эпидермиса и липидных межклеточных структур кожи.
- Седативные фитопрепараты. Из-за взаимного влияния зуда и эмоциональных расстройств (плохого настроения, раздражительности), назначение успокоительных сборов дает возможность уменьшить интенсивность восприятия дискомфортных ощущений на уровне ЦНС. Седативная терапия также способствует нормализации нарушенного сна.
Пациентке советуют исключить из рациона продукты, усиливающие раздражение или способные вызывать аллергию, нормализовать питьевой режим, достаточно отдыхать, избегать стрессов. Обычно беременным с зудом рекомендуется естественное родоразрешение. Кесарево сечение выполняется лишь при наличии акушерских показаний.
Прогноз и профилактика
При отсутствии системных заболеваний исход беременности у женщин с зудом обычно благоприятный. Прогноз ухудшается при выявлении серьезных соматических болезней, эндокринопатий. С профилактической целью пациенткам, страдающим кожной и другой патологией, при планировании беременности необходимо учитывать рекомендации дерматолога и профильных специалистов. Беременным без сопутствующей патологии рекомендуется тщательно соблюдать правила личной гигиены, отказаться от синтетического белья, увлажнять кожу натуральными средствами, избегать ситуаций, в которых резко усиливается потоотделение — пребывания в душных помещениях, перегрева на солнце. Для стирки белья и одежды лучше применять бесфосфатные нейтральные стиральные порошки.
3. Некоторые особенности дерматозов беременных/ Кочергин Н., Никитина Е., Цыкин А.// Врач. – 2010 - №1.
4. Особенности клиники,диагностики и терапии кожных заболеваний у беременных: Автореферат диссертации / Никитина Е.А. – 2013.
Дерматозы беременных — это группа специфических кожных заболеваний, которые возникают при гестации и спонтанно разрешаются после родов. Проявляются зудом, уртикарными, папулезными, везикулярными, буллезными, пустулезными высыпаниями, изменением цвета кожи. Диагностируются на основании данных иммунограммы, РИФ, ИФА, результатов гистологического исследования биоптата, биохимического анализа крови, посева отделяемого или соскоба. Для лечения применяются противогистаминные препараты, мембраностабилизаторы, топические и системные глюкокортикостероиды, эмоленты.
МКБ-10
Общие сведения
К категории дерматозов беременных относят четыре заболевания с кожными симптомами, ассоциированные с гестационным периодом и лишь в редких случаях проявляющиеся после родов, — атопический дерматит, пемфигоид, полиморфный дерматоз, акушерский холестаз. Только у 20% пациенток с атопическим дерматитом характерные расстройства выявлялись до беременности. Патологии диагностируются у 1,5-3% беременных женщин, как правило, имеющих наследственную предрасположенность к аллергическим реакциям и аутоиммунным заболеваниям. Общим отличительными особенностями, позволяющими объединить гестационные дерматозы в одну группу, являются доброкачественное течение, связь с периодом беременности, наличие зуда в клинической картине.

Причины
Этиология специфических поражений кожи, выявляемых при беременности, изучена недостаточно. Большинство специалистов в сфере акушерства связывают их с физиологической гормональной и иммунной перестройкой в период гестации. Определенную провоцирующую роль играют изменения, происходящие в коже, — растяжение соединительнотканных волокон, активация эккриновых потовых желез. Непосредственными причинами дерматозов считаются:
- Повышение активностиTh2. Изменения иммунитета у беременных направлены на предотвращение отторжения плода. Во время вынашивания ребенка уменьшается выработка гуморальных антител, угнетается активность Т-хелперов 1-го типа (Th1). Относительное усиление активности Т-хелперов 2-го типа стимулирует образование аллерген-специфических Ig-антител и пролиферацию эозинофилов, что становится предпосылкой для формирования или обострения атопического дерматита.
- Повреждение соединительной ткани. Увеличение объема живота, вызванное ростом беременной матки, сопровождается растяжением кожи и повреждением соединительнотканных волокон. Фрагменты коллагена и эластина могут восприниматься клетками иммунной системы как аллергены, что приводит к развитию локальной аутоиммунной реакции с появлением кожной сыпи. Подобные нарушения чаще наблюдаются при многоплодной беременности, значительном увеличении веса.
- Наследственная предрасположенность. Основой большинства специфических дерматозов, диагностируемых у беременных, являются аутоиммунные процессы. Зачастую атопические кожные заболевания имеют семейный характер и возникают в результате генетически обусловленной аллергической реакции на человеческий лейкоцитарный антиген A31 (HLA-А31), гаптоген HLA-B8, плацентарный антиген, имеющий сходство с коллагеном базальной мембраны кожных покровов (BPAG2, BP180).
Патогенез
Предположительно механизм развития дерматозов беременных обусловлен нарушением иммунной реактивности с развитием реакций гиперчувствительности Th2-типа, активацией тучных клеток и базофилов, выделяющих медиаторы воспаления. У 70-80% пациенток в ответ на стимуляцию плацентарным антигеном, фрагментами соединительнотканных волокон, другими аутоантигенами усиливается пролиферация Т-лимфоцитов 2 типа. Th2-клетки активно синтезируют интерлейкины 4 и 13, которые стимулируют образование IgE. Под действием иммуноглобулинов Е дегранулируются тучные клетки и базофилы, активируются макрофаги, возникает эффект множественной сенсибилизации. Дополнительно под влиянием интерлейкинов 5 и 9 дифференцируются и пролиферируют эозинофилы, что усугубляет атопический ответ.
В 15-20% случаев реакция вызвана не гиперпродукцией IgE, а влиянием провоспалительных цитокинов, гистамина, серотонина, других факторов. Под действием медиаторов, поступающих в межклеточное пространство, кожные сосуды расширяются, развивается эритема, ткани отекают, инфильтрируются Т-хелперами-2. В зависимости от выраженности воспалительных изменений наблюдаются зуд, папулезная, везикулезная, пустулезная сыпь. Определенное значение в патогенезе гестационных дерматозов, особенно атопического дерматита, имеет дисбаланс вегетативной нервной системы, проявляющийся высокой активностью холинэргических и α-адренергических рецепторов на фоне угнетения β-адренорецепторов. У пациенток, страдающих акушерским холестазом, раздражение кожи вызвано усиленной экскрецией и накоплением желчных кислот.
Классификация
Систематизация форм расстройства учитывает этиологические факторы, особенности патофизиологических изменений, клиническую картину заболевания. Выделяют следующие типы дерматозов беременных, которые отличаются распространенностью, кожной симптоматикой, вероятностью осложненного течения:
- Атопический дерматит. Составляет более половины случаев поражения кожи при гестации. Обусловлен усиленным Th2-ответом. В 80% случаев впервые диагностируется при беременности и в последующем никак не проявляется. Может быть представлен экземой, пруриго (почесухой) или зудящим фолликулитом беременных. Обычно эти формы дерматита сопровождаются дискомфортом, но не представляют угрозы для течения беременности.
- Полиморфный дерматоз беременных. Вторая по распространенности кожная патология гестационного периода (заболеваемость составляет 0,41-0,83%). Чаще выявляется в 3-м триместре у пациенток с многоплодной беременностью и у женщин с большой прибавкой веса. Связана с аутоиммунным ответом на повреждение коллагеновых волокон. Характеризуется зудом, полиморфной сыпью. Не влияет на вероятность осложнений при гестации.
- Внутрипеченочный холестаз (зуд) беременных. Наследственное заболевание, возникающее у 0,1-0,8% больных с генетическими дефектами аллелей HLA-B8 и HLA-А31. Зуд беременных обычно развивается в последнем триместре беременности. Вероятнее всего, дерматологические симптомы являются результатом раздражающего воздействия желчных кислот, циркулирующих в коже. Из всех гестационных дерматозов наиболее опасен в плане осложнений.
- Пемфигоид (герпес) беременных. Редкая аутоиммунная патология, распространенность которой составляет 0,002-0,025%. Аллергеном служит плацентарный антиген, вызывающий перекрестную реакцию на коллаген базальной кожной мембраны. Проявляется зудом, уртикарной, везикулезной сыпью. Возможно осложненное течение беременности, наличие высыпаний у новорожденного, рецидив заболевания при повторных гестациях.
Симптомы дерматозов беременных
Общими признаками гестационных заболеваний кожи являются зуд разной интенсивности, сыпь, изменение цвета кожных покровов. Клиническая симптоматика определяется видом дерматоза. Атопический дерматит чаще выявляется у первородящих беременных в 1-2 триместрах, может повторяться при последующих гестациях. Зудящие экзематозные и папулезные высыпания обычно локализованы на лице, шее, сгибательных поверхностях верхних и нижних конечностей, ладонях и подошвах, реже распространяются на живот. При зудящем фолликулите — редко встречающемся варианте атопического дерматита — на верхней части спины, груди, руках, плечах, животе возникает угревая сыпь, представленная множественными папулами и пустулами размерами 2-4 мм, расположенными в основании волосяных фолликулов.
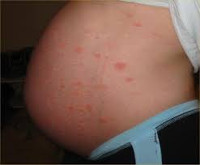
Признаки полиморфного дерматоза появляются у первородящих пациенток в III триместре, реже — после родов. Зудящие красные папулы, бляшки, пустулы вначале образуются на коже живота, в том числе над растяжками, после чего могут распространяться на грудь, плечи, ягодицы, бедра, однако практически никогда не поражают слизистые, кожу возле пупка, на лице, подошвах, ладонях. Диаметр отдельных элементов составляет 1-3 мм, возможно формирование сливных полициклических очагов.
Уртикарная, везикулезная, буллезная сыпь у беременных с пемфигоидом возникает на 4-7 месяце, изначально локализуется в околопупочной области, затем обнаруживается на груди, спине, конечностях. При повреждениях пузырьков и волдырей появляются эрозии, корки. Часто элементы высыпаний сгруппированы. С каждой последующей гестацией пемфигоидный дерматоз начинается раньше, сопровождается более выраженной симптоматикой.
Отличительными особенностями внутрипеченочного холестаза являются первичный характер интенсивного кожного зуда и пожелтение кожи, выявляемое у 10% беременных. Зудящие ощущения обычно возникают остро на ладонях, подошвах, постепенно распространяясь на живот, спину, другие части тела. Сыпь, как правило, вторичная, представлена расчесами (экскориациями), папулами. Чаще всего клинические признаки заболевания определяются в 3 триместре.
Осложнения
Вероятность осложненного течения зависит от вида заболевания. В большинстве случаев дерматозы беременных повторяются при следующих гестациях. Наиболее благоприятным является атопический дерматит, который не провоцирует развитие акушерских осложнений и не оказывает влияния на плод. Однако в отдаленном периоде дети, матери которых страдали этим дерматозом, более склонны к атопическим кожным заболеваниям. При полиморфном дерматозе возможно преждевременное рождение ребенка с маленькой массой. В связи с трансплацентарным переносом антител у 5-10% детей, выношенных женщинами с пемфигоидом беременных, выявляются транзиторная папулезная и буллезная сыпь.
При этом дерматозе также возрастает риск развития фетоплацентарной недостаточности, гипотрофии плода, преждевременных родов, послеродового тиреоидита и диффузного токсического зоба у пациентки, рецидива заболевания при приеме оральных контрацептивов и в период месячных. Зуд беременных может осложниться преждевременными родами, попаданием мекония в амниотическую жидкость, внутриутробным дистрессом, антенатальной гибелью плода вследствие токсического действия высоких концентраций желчных кислот. Из-за нарушения всасывания витамина К при внутрипеченочном холестазе чаще страдают процессы коагуляции, возникают послеродовые кровотечения.
Диагностика
Несмотря на выраженные клинические симптомы, постановка правильного диагноза при дерматозе беременных часто затруднена из-за неспецифичности высыпаний, которые могут наблюдаться при многих кожных болезнях. В пользу гестационного происхождения патологии свидетельствует ее возникновение в период беременности, отсутствие признаков микробного поражения, этапность развития элементов сыпи, их распространения по коже. В диагностическом плане наиболее информативны:
- Определение содержания антител. Для атопических дерматитов характерно повышение содержания IgE — специфического маркера аллергических реакций. При герпесе беременных в крови пациенток увеличивается содержание антител IgG4, у всех больных в ходе прямой иммунофлуоресценции определяется отложение комплемента 3 вдоль базальной мембраны, которое иногда сочетается с осаждением IgG. С помощью ИФА выявляются противоколлагеновые антитела, характерные для пемфигоида.
- Исследование биоптата кожи. Результаты гистологических исследований более показательны при пемфигоидном и полиморфном дерматозах. В обоих случаях наблюдается отек дермы, периваскулярное воспаление с инфильтрацией тканей лимфоцитами, эозинофилами, гистиоцитами. Для герпеса беременных патогномоничны субэпидермальные пузыри, для полиморфного дерматоза — эпидермальный спонгиоз. Патогистологические изменения при атопическом дерматите и зуде беременных менее специфичны.
- Биохимический анализ крови. Стандартным методом диагностики акушерского холестаза является исследование пигментного обмена. Из-за нарушенного оттока желчи в крови определяется высокий уровень желчных кислот. У 10-20% беременных с тяжелым течением дерматоза возрастает содержание билирубина. В 70% случаев увеличивается активность печеночных ферментов, особенно АЛТ и АСТ. При остальных гестационных дерматозах биохимические показатели крови обычно не нарушены.
Для исключения бактериального и грибкового поражения рекомендован посев соскоба или отделяемого высыпаний на микрофлору, люминесцентная диагностика. Дифференциальный диагноз осуществляется между различными видами гестационных дерматозов, исключаются чесотка, лекарственная токсидермия, диффузный нейродермит, герпетиформный дерматит Дюринга, себорея, акне, микробный фолликулит, экзема, гепатит и другие заболевания печени. К обследованию пациентки привлекается дерматолог, по показаниям — инфекционист, невропатолог, гастроэнтеролог, гепатолог, токсиколог.
Лечение дерматозов беременных
Возникновение гестационных поражений кожи обычно не становится препятствием для продолжения беременности. Хотя такие дерматозы сложно поддаются лечению из-за постоянного присутствия провоцирующих факторов, правильный подбор препаратов позволяет существенно уменьшить клиническую симптоматику. Схему лечения подбирают с учетом срока беременности, интенсивности зуда, вида и распространенности сыпи. Для медикаментозной терапии обычно используют:
- Антигистаминные препараты и мембраностабилизаторы. Благодаря блокированию гистаминовых рецепторов подавляют воспалительный процесс, уменьшают зуд и высыпания. Назначаются с осторожностью из-за возможного воздействия на плод, особенно в 1 триместре. Предпочтительны противогистаминные средства 2-3 поколения.
- Кортикостероиды. Из-за выраженного противовоспалительного действия эффективны всех гестационных дерматозах, кроме зуда беременных. Обычно применяются в виде топических форм. При тяжелом течении пемфигоида, полиморфного дерматоза, атопического дерматита допустимы короткие курсы системных глюкокортикоидов.
- Эмоленты. Используются в качестве вспомогательных средств для восстановления поврежденного эпидермиса. Увлажняют и смягчают кожу, восстанавливают межклеточные липидные структуры, ускоряют регенерацию. Большинство эмолентов не имеют противопоказаний для назначения беременным с дерматозами.
- Урсодезоксихолевая кислота. Назначается при лечении внутрипеченочного холестаза. Воздействует на кальций-зависимую α-протеинкиназу гепатоцитов, снижая концентрацию токсичных фракций желчных кислот. За счет конкурентного взаимодействия тормозит их всасывание в кишечнике. Усиливает отток желчи.
Беременность при гестационных дерматозах обычно завершается в срок естественными родами. Досрочное родоразрешение рекомендовано только при тяжелом акушерском холестазе с возникновением угрозы для плода. Роды стимулируются на сроках с высокими показателями выживаемости новорожденных. Кесарево сечение выполняется только при наличии акушерских показаний.
Прогноз и профилактика
Прогноз для матери и плода при дерматозах беременных обычно благоприятный. Выбор правильной тактики ведения гестации и мониторинг состояния ребенка позволяет избежать осложнений даже в сложных случаях холестаза. Специальные меры профилактики дерматозов отсутствуют. Пациенткам, перенесшим гестационное поражение кожи при предыдущей беременности, необходимо до 12-недельного срока стать на учет в женской консультации, регулярно наблюдаться у акушера-гинеколога и дерматолога, исключить контакты с пищевыми, производственными, бытовыми аллергенами, контролировать набор веса. Рекомендованы замена синтетического белья натуральным, тщательный гигиенический уход и увлажнение кожных покровов.
1. Дерматозы беременных/ Коробейникова Э.А., Чучкова М.В.// Здоровье, демография, экология финно-угорских народов. – 2011 - №2.
3. Взгляд на проблему специфических дерматозов беременных/ Хачикян Х.М., Карапетян Ш.В.// Клиническая дерматология и венерология.- 2014 - №6.
4. Специфичные для беременности дерматозы/ Уайт С., Филипс Р., Нэйл М., Келли Е.// Skin Therapy Letter – 2014 – 19 (№5).
Беременность — это уникальное физиологическое состояние женщины, характеризующееся многочисленными изменениями со стороны практически всех органов и систем органов. Кожа при этом не является исключением — под влиянием гормональных изменений в ней тоже проходят реакции, не характерные для любых других состояний женщины вне периода беременности.
Дерматозы при беремености
Кожа беременной женщины может становиться сухой или, наоборот, влажной (беременная женщина потеет чаще), повышается ее жирность, появляются высыпания в виде гнойничков и акне. Нередко повышается чувствительность кожи к солнечным лучам, что может сопровождаться ожогами, фитодерматозами, появлением пигментных пятен. Растяжки, которых так боятся некоторые женщины, связаны с быстрыми изменениями формы тела, когда даже генетически предрасположенная к растяжению эластичная кожа женщин может не успевать за ростом плода.
Виды дерматозов у беременных
Различного рода высыпания на коже беременной женщины могут появляться по тем же причинам, что и у небеременной. Но выделяют группу так называемых дерматозов беременности, которые характеризуются специфическим состоянием кожи и не возникают вне состояния беременности.
В эту группу входит лишь четыре заболевания, а точнее состояния кожи, которые чаще всего не требуют какого-то специального лечения:
- атопический дерматит (дерматоз) беременных;
- полиморфный дерматоз беременных;
- пемфигоид беременных;
- внутрипеченочный холестаз беременных.
На самом деле до сих пор существует определенная путаница в классификации дерматозов беременности, что связано с недостаточной изученностью этой темы в акушерстве. Нередко любой зуд и высыпания при беременности врачи называют одинаково — зуд беременных, если исключены другие причины его появления (в первую очередь инфекция).
Акушеры-гинекологи, которым беременные пациентки жалуются на высыпания и зуд, диагностику дерматозов проводить не умеют. В свою очередь, большинство дерматологов не разбираются в изменениях кожи, связанных с беременностью, то есть с дерматозами беременных не знакомы. Инфекционисты обычно проводят целенаправленный поиск каких-то инфекционных заболеваний и нередко злоупотребляют диагнозами. Терапевты во всем винят печень и цепляются к незначительным отклонениям функциональных печеночных проб, что тоже не редкость при беременности, особенно в третьем триместре, а потом проводят чрезвычайно агрессивное стационарное лечение. В силу этих обстоятельств большинство дерматозов беременности так и остаются недиагностированными или же фиксируются в историях беременности под ложными диагнозами.
Причины развития дерматозов у беременных
Причины развития дерматозов у беременных никто достоверно не знает, но считается, что они появляются из-за изменений в статусе иммунологической системы женщины в период беременности.
Вообще у человека есть два вида иммунитета: клеточный и гуморальный, между которыми существует определенный баланс. Клеточный иммунитет обычно доминирует над гуморальным и характеризуется активностью клеток, выполняющих разные защитные функции в организме человека, например вырабатывание антител. Гуморальный иммунитет характеризуется выработкой определенных веществ, которые могут выполнять защитную роль как через активацию других клеток, так и непосредственно путем разрушения чужеродных клеток и веществ.
При беременности, когда материнскому организму необходимо принять и выносить чужеродное для него тело — плод, происходит сдвиг баланса двух иммунитетов и начинает доминировать гуморальный иммунитет. При этом клетки кожи становятся более чувствительными не только к факторам окружающей среды, но и ко многим веществам, вырабатываемым организмом женщины в состоянии беременности. Чаще всего дерматозы появляются в конце беременности — в третьем триместре, хотя в ряде случаев реакция кожи может наблюдаться и раньше.
Атопический дерматит беременности (АЕР)
Атопический дерматит беременности диагностируют в 50% случаев появления дерматоза у беременной. АЕР включает в себя три состояния: экзема беременных, пруриго беременных и зудящий фолликулит беременных. Отличить друг от друга три разных зудящих состояния у беременных может только опытный специалист. Другое название этого дерматоза — почесуха беременных. Помимо зуда на коже может наблюдаться сыпь (папулезная) или экзема. Фактически все три состояния — это проявления атопического дерматита, хотя по ошибке могут называться разными именами.
При экземе беременных (ЕР) изменения на коже наблюдаются чаще всего в необычных местах (атипичных) — например, в области шеи, на сгибательных поверхностях рук и ног, ладонях, подошвах, лице, что можно ошибочно связать с какой-то механической травмой (воротник) или грибковым поражением кожи (кандидозом). В крови при этом нередко обнаруживают повышенный уровень антител IgE (до 70% случаев). У многих женщин есть предрасположение к атопическим дерматитам и вне беременности, хотя впервые такая реакция у 80% женщин появляется именно во время беременности. При диагностике учитывается семейная история — у многих беременных с экземой имеются родственники, страдающие атопическим дерматитом.
Экзема беременных встречается чаще при первой беременности одним плодом. Сыпь и зуд локализованы, появляются обычно в первом и втором триместре. Данный вид дерматоза не представляет опасности для плода и исход беременности не осложняет. В качестве лечения применяют мази и кремы, содержащие обезболивающие, антигистаминные, стероидные препараты, то есть лечение проводится симптоматическое. После родов экзема обычно проходит сама и очень быстро.
Пруриго беременных (РР) встречается в одном случае на 300 беременных женщин. Это состояние характеризуется не только зудом, но и появлением высыпаний в виде мелких узелков (папул), в основном на ногах и руках, а также на животе. Пруриго может возникать в любом триместре. Для беременности и плода это состояние не опасно, хотя и неприятно. Лечение обычно симптоматическое, но чаще всего оно неэффективно.
Зудящий фолликулит беременных (PF) встречается у одной беременной женщины из 3000 и возникает чаще всего во втором и третьем триместрах. Несмотря на название, основным признаком этого состояния кожи является не зуд, а большое количество узелков размерами 2–4 мм. Высыпания поражают кожу плеч, спины, груди, реже живота, поэтому часто фолликулит ошибочно принимается за акне или кожную инфекцию (стафилококковую, стрептококковую). Хотя такая сыпь выглядит как бактериальная, она не представляет опасности для беременной женщины и плода, потому что гистологическое исследование таких узелков показывает очаги стерильного воспаления (без возбудителя). Зудящий фолликулит беременных обычно проходит самостоятельно, без лечения, — в течение 1–2 месяцев после родов. При выраженном зуде хорошо зарекомендовало себя местное применение пероксида бензола.
Полиморфный дерматоз беременных (PEP)
Полиморфный дерматоз беременности характеризуется зудящей высыпкой в виде уртикарных узелков (папул), бляшек и даже пузырьков. Это второй по распространенности дерматоз беременных (после экземы беременных) — встречается в 1 случае на 160 беременностей. Чаще всего он наблюдается при повторных беременностях, особенно у женщин с лишним весом или большим набором веса при беременности, и обычно в третьем триместре. Интересно, что первый эпизод этого дерматоза может возникнуть даже после родов, — естественно, ни женщина, ни врач не свяжут это с беременностью. И только при последующих беременностях полиморфный дерматоз проявит себя снова. Также именно он чаще всего бывает при многоплодных беременностях.
Поскольку высыпания при этом виде дерматоза бывают разнообразные (не однородные), его называют полиморфным. Поначалу его можно спутать с другими видами дерматозов беременных, но обычно высыпания появляются сначала на коже живота, в том числе на растяжках (striae gravidarum), однако без поражения кожи в области пупка. Постепенно высыпания могут распространиться на молочные железы, бедра, руки. Лицо, ладони, подошвы и слизистые поверхности ротовой полости при полиморфном дерматозе, как правило, остаются чистыми, без сыпи.
В отличие от других дерматозов, полиморфный дерматоз беременности может исчезнуть без лечения на последних неделях беременности. Опасности для матери, плода и новорожденного этот вид дерматоза не представляет и проведения симптоматического лечения требует редко.
Пемфигоид беременных (PG)
В прошлом пемфигоид беременных из-за схожести высыпаний называли герпесом беременных, что было ошибкой, так как он не имеет отношения к вирусу герпеса, то есть к вызываемому им инфекционному процессу, хотя и внешне напоминает его. Это очень редкое заболевание — встречается в 1 случае на 50 000 беременностей, чаще всего во втором триместре. Считается, что этот дерматоз имеет связь с аутоиммунными заболеваниями, но его природа ученым пока не понятна. Наблюдается его ассоциация с человеческими лейкоцитарными антигенами HLA-DR3 и HLA-DR4. Многие женщины с пемфигоидом страдают аутоиммунным тиреоидитом и рядом других аутоиммунных заболеваний. Также пемфигоид беременных чаще встречается у женщин с трофобластической болезнью (пузырный занос, хорионэпителиома).
С каждой новой беременностью увеличивается риск развития пемфигоида беременных, если он наблюдался при первой беременности, причем начинается заболевание теперь все на более ранних сроках.
Высыпания сначала появляются в области пупка в виде папул и бляшек, которые затем переходят в пузырьки, чаще всего в третьем триместре. Позже сыпь может распространяться на кожу груди, спины, бедер, рук. Этот вид дерматоза поражает также слизистые оболочки. В целом пемфигоид беременным напоминает аутоиммунную болезнь — пузырчатый пемфигоид, однако дерматоз беременных является доброкачественным состоянием.
У многих беременных женщин этот дерматоз утихает к концу третьего триместра, однако у 75 % беременных обостряется в родах. После родов этот дерматоз обычно проходит без лечения. У ряда женщин пемфигоидная сыпь также наблюдается при приеме гормональных контрацептивов и во время месячных.
Поскольку этот вид дерматоза сопровождается выработкой антител IgG, они могут проникать через плаценту, и у 5–10 % новорожденных наблюдается разнообразная сыпь (от папул и пузырьков до пузырей). Также зафиксирована связь между пемфигоидом беременности и повышенным риском преждевременных родов и рождения детей с низким весом.
Лечение требуется в редких случаях — как правило, оно применяется для уменьшения зуда. Эффективными оказываются препараты, содержащие глюкокортикоиды.
Внутрипеченочный холестаз беременных (ICP)
Наиболее распространенное название этого состояния — зуд беременных. В прошлом этот дерматоз называли также желтухой беременных и акушерским холестазом. В отличие от всех других дерматозов, внутрипеченочный холестаз беременных не сопровождается высыпаниями на коже (сыпь бывает очень редко). Он начинается сразу с зуда, часто ладоней и подошв, и постепенно распространяется на другие части тела. Зуд постепенно становится столь интенсивным, что приводит к заметным раcчесам кожи.
Установлена также наследственная природа этого состояния — оно встречается часто в роду по женской линии и при наличии человеческого лейкоцитарного антигена А31 (HLA A-A31) и HLA-B8.
У женщин с зудом беременных, как правило, имеется семейная история желчнокаменной болезни. У 10 % наблюдается желтуха беременных. Этот вид дерматоза может сопровождаться изменениями уровней ряда веществ крови: повышением уровня желчных кислот, печеночных проб (до 70% случаев) и нередко билирубина, что не опасно для беременной женщины в преимущественном большинстве случаев.
Внутрипеченочный холестаз беременных чреват преждевременными родами и риском внутриутробной гибели плода, что связывают с токсическим влиянием желчных кислот. Но обычно неблагоприятный исход беременности наблюдается только при значительном повышении уровня желчных кислот. При длительном протекании холестаза и в тяжелых случаях может наблюдаться дефицит витамина К и нарушение свертывания крови.
Зуд беременных очень тяжело поддается лечению. Чаще всего используют антигистаминные препараты, хотя известна их низкая эффективность. В последнее время начали применять урсодезоксихолевую кислоту (УДХК), которая понижает уровень желчных кислот и уменьшает зуд, но далеко не у всех беременных женщин. Реже назначают кортикостероиды. Иногда при неэффективности лечения могут быть назначены антидепрессанты и ряд препаратов, понижающих проводимость нервных импульсов и подавляющих реакции нервной системы.
При тяжелом протекании зуда беременности одним из способов облегчить состояние женщины может быть прерывание беременности, особенно на поздних сроках, когда выживаемость новорожденных уже достаточно высока.
Принципы диагностики дерматозов беременности
Помимо клинической картины и изменений ряда показателей крови вид дерматозов может быть определен с помощью изучения гистологического строения высыпаний и изменений в коже — все дерматозы имеют специфическую гистологическую картину, но далеко не все врачи рекомендуют и не все женщины соглашаются на проведение биопсии кожи во время беременности.
Необходимо понимать, что существует большое количество заболеваний, которые могут сопровождаться зудом и высыпаниями на коже, поэтому дерматозы беременности — это скорее диагнозы исключения, несмотря на их распространенность, чем первичные диагнозы. Во многих случаях сначала необходимо исключить инфекционные заболевания (одно из самых распространенных — чесотка), аллергическую реакцию, заболевания печени (вирусные гепатиты), заболевания почек, крови (полицитемия, лимфома) и другие болезни, причем обязательно следует учесть истории прошлых беременностей, личный и семейный анамнез.
В заключение спешу успокоить женщин — в целом дерматозы беременности не являются опасными заболеваниями, хотя обычно сопровождаются чрезвычайно неприятным симптомом — зудом. Это создает дискомфорт, нарушает сон и покой женщины, вызывает дополнительный стресс. В таких случаях необходимо найти оптимальный вариант действий, чтобы облегчить состояние беременной женщины.
Читайте также:

