Дерматит отмены как лечить
Обновлено: 17.04.2024
Атопический дерматит (АД) — хроническое аллергическое заболевание кожи, обусловленное многофакторным патогенезом. Среди прочих триггерных факторов особое значение в воспалении играют липофильные грибы рода Malassezia, которые представляют собой облигатную микобиоту кожи человека. Выявлена способность антигенов этих уникальных дрожжей индуцировать синтез антител класса иммуноглобулинов Е (IgE), играющих ключевую роль в кожном воспалении у больных АД. Ранее было показано, что у 30% больных АД выявляют IgE-антитела к Malassezia spp. Отличительными клиническими чертами гиперчувствительности к Malassezia spp. были следующие: преимущественное поражение кожи верхней части тела и лица, связь обострений с респираторными инфекциями, использованием в питании продуктов, содержащих дрожжеподобные грибы и легкоусвояемую углеводистую пищу, белый дермографизм кожи, низкий терапевтический эффект от антигистаминных препаратов и местных КС, тяжелое течение заболевания [1].
Для того чтобы доказать значение липофильных дрожжей в иммунопатологической цепи событий при АД, были проведены несколько открытых и контролируемых испытаний системных антимикотических препаратов у больных с выявленной сенсибилизацией к Malassezia spp. В контролируемых испытаниях было показано, что кетоконазол, принимаемый перорально, оказывает статистически более значимый терапевтический эффект, чем плацебо [2, 3].
В стандартах лечения АД препаратами первого ряда являются местные КС [4]. Однако один из основных отрицательных эффектов длительного использования стероидных мазей — синдром отмены, или рикошета («дерматит отмены»). Существует много объяснений этого феномена: иммуносупрессивный эффект КС, истончение эпидермиса и др.
Вероятно, в дополнение ко всему одной из наиболее значимых причин является влияние КС на стимуляцию роста грибов рода Malassezia. В этой связи необходимо расширение арсенала наружной терапии за счет средств, способных не только снимать воспаление и зуд, но и снижать колонизацию кожи грибами рода Malassezia.
Известны свойства активированного цинка пиритиона как препарата с высокой терапевтической активностью при заболеваниях кожи, ассоциированных с активным ростом грибов рода Malassezia. Доказаны антимикотические свойства этого препарата [5, 6]. Препараты линии скин-кап, в состав которых входит активированный цинка пиритион, хорошо известны как эффективные средства для лечения АД.
Цель исследования: провести сравнительную оценку влияния КС (гидрокортизона, мометазона фуроата, преднизолона) и активированного цинка пиритиона на рост грибов M. sympodialis in vitro.
Материал и методы
Штаммы M. sympodialis выделяли с кожи больных АД методом соскоба и сбора с поверхности кожи на участке 1 см² на ватный тампон. Затем производили пересев в трехкратной повторности на элективной среде Notman-агар (LNA): на 1 л 10,0 г полипептона, 5,0 г глюкозы, 0,1 г дрожжевого экстракта, 8,0 г бычьей желчи, 1,0 мг глицерола, 0,5 г глицеролстеарата, 0,5 мг Tween 60, 10 мл молока и 12,0 г агара. Чашки с посевом инкубировали в термостате при температуре 32 °C в течение 2 нед. Видовую идентификацию представителей рода Malassezia проводили по морфологическим (морфология колоний, размер и форма клеток), физиологическим (рост при температуре 37°C, 40°C) и хемотаксономическим (каталазная реакция, утилизация Tween 20, Tween 40, Tween 60, Tween 80) признакам.
Исследуемые препараты: гидрокортизон, мометазона фуроат, преднизолон, активированный цинк пиритион — вносили в простерилизованную и остывшую до температуры 50—60°С питательную среду. На 500 мл среды добавляли 1,8—2 г препарата. На эти среды высевали штаммы M. sympodialis, выделенные с кожи больных АД. В качестве контроля использовали питательную среду, не содержащую лекарственных препаратов.
Результаты
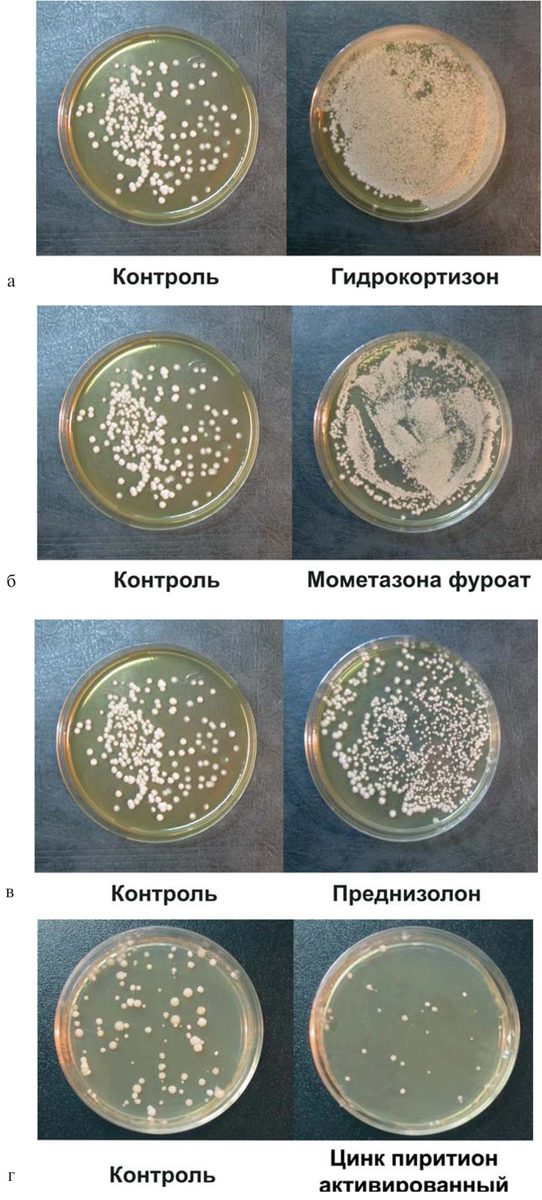
Рисунок. Результаты посева с кожи M. sympodialis на питательных средах с различными препаратами. а — гидрокортизон; б — мометазона фуроат; в — преднизолон; г — активированный пиритион цинка.
Рост M. sympodialis на питательной среде, содержащей активированный цинк пиритион, был ингибирован, и численность колоний дрожжей была на 3 порядка ниже, чем в контроле, и на 6—8 порядков ниже, чем на питательной среде с добавлением КС (см. таблицу).
Таблица. Средняя численность колоний M. sympodialis на питательных средах с различными препаратами
| Стероидные препараты/контроль | Численность M. sympodialis, КОЕ/см² |
| Гидрокортизон | 10 9 -10 10 |
| Мометазона фуроат | 10 8 -10 9 |
| Преднизолон | 10 7 -10 8 |
| Активированный цинк пиритион | 10 2 -10 3 |
| Контроль | 10 5 -10 6 |
Лидирующее место в стандарте терапии АД занимают наружные КС, применяемые как в комбинации, так и без сочетания с антибактериальными и фунгицидными компонентами. Вопросы о длительности использования стероидов, как правило, обсуждаются недостаточно. Исследование in vitro позволило выявить, что рост дрожжей M. sympodialis, наиболее часто встречающихся на коже пациентов при АД, заметно активизируется при введении в питательную среду КС, обычно используемых в терапии этого заболевания. Введение в питательную среду активированного цинка пиритиона, наоборот, существенно ингибирует рост грибов.
Выбор препарата для наружной терапии у больных АД при наличии широкого арсенала лечебных средств представляет определенные сложности для практикующих врачей. Основным требованием к препаратам является не только быстрое купирование симптомов воспаления и зуда, но и отсутствие осложнений после длительной терапии. К возможным последствиям относят синдром отмены и инфекционные осложнения, обусловленные присоединением бактериальной, грибковой и вирусной микрофлоры.
Казалось бы, для решения проблемы инфицирования кожи больных АД Staphylococcus aureus и колонизации грибами рода Malassezia spp. достаточно присоединения в комплексной терапии антибактериальных и фунгицидных препаратов. Однако на практике эти мероприятия не дают клинического эффекта [7]. Более того, полная элиминация облигатной микрофлоры может приводить к присоединению патогенной резистентной микрофлоры. Развитие синдрома отмены после длительного использования наружных КС также ставит под сомнение целесообразность пролонгированного использования препаратов этой группы. Поэтому поиск препаратов, не содержащих КС, обладающих свойством купирования основных симптомов воспаления и зуда кожи больных АД, а также угнетением роста S. aureus и грибов рода Malassezia, представляет собой актуальную проблему.
Ранее были проведены испытания по оценке терапевтической активности препаратов линии скинкап у пациентов, сенсибилизированных к дрожжеподобным грибам. Положительный эффект применения препаратов активированного цинка пиритиона сопровождался значительным снижением интенсивности или исчезновением зуда и нормализацией сна у 53 (64%) пациентов, значительным уменьшением площади и глубины поражения кожи у 55 (66%), появлением положительного ответа на антигистаминные препараты у 42 (51%) и отказом от гормональных препаратов некоторых больных [9].
Результаты экспериментов отражают суть различий при использовании так часто назначаемых препаратов у больных АД. Отсутствие стимулирующего действия активированного цинка пиритиона на рост грибов Malassezia свидетельствует о возможности использования его на коже без риска провокации синдрома отмены, ассоциированного с размножением липофильных дрожжей в течение длительного периода.

Рассматривая, какие мази применяют при дерматите, стоит сразу сказать, что они делятся на две большие группы: гормональные и негормональные. Они отличаются не только составом, но также степенью эффективности и безопасности.
Мазь считают лучшей от дерматита на коже у конкретного пациента, если она отвечает ряду требований:
- эффективно снимает жжение и зуд;
- купирует острые и хронические воспалительные процессы;
- увлажняет кожу;
- снижает выраженность болевых ощущений;
- препятствует проникновению в очаги воспалений вирусов, грибков и бактерий (об этом говорит отсутствие вторичных присоединившихся инфекций).
Какими негормональными мазями можно лечить дерматит
Негормональные мази считают более безопасными, поскольку они имеют относительно натуральный состав. Это позволяет использовать наружное средство в течение длительного времени без какого-либо вреда для здоровья.
Именно негормональные мази считают лучшими при атопическом дерматите у ребенка. У взрослых в большинстве случаев в начале лечения врачи тоже стараются назначать именно такие мази. По принципу действия они делятся на несколько групп:
- Антисептические. Действие направлено на то, чтобы обеззаразить кожу и исключить проникновение бактерий через образующиеся язвочки.
- Противовоспалительные. Направлены на снятие зуда и раздражения, устранение воспалительных процессов.
- Увлажняющие. Косвенно способствуют выздоровлению за счет восстановления водного баланса кожи.
- Регенерирующие. Их основное действие – стимуляция процессов заживления за счет активации естественной регенерации кожного покрова.
Поскольку средства с одним основным веществом могут снимать только один симптом, врачи часто назначают комбинированные мази. Они за счет нескольких активных компонентов могут оказывать не одно, а несколько эффектов. Примеры негормональных препаратов, претендующих на роль самой хорошей мази от дерматита:
- Бепантен,
- Пантенол,
- Цинковая мазь,
- Радевит,
- Видестим,
- Левосин,
- Фенистил,
- Топикрем.
Из плюсов негормональных мазей особое значение имеет минимум побочных эффектов. Еще большинство из них разрешены к применению у детей, беременных и кормящих женщин.
Главным минусом негормональных мазей часто выступает недостаточная эффективность. Из-за этого лечение может затянуться на несколько недель, месяц и даже дольше. При этом курс нельзя прерывать, иначе предыдущая терапия может оказаться неэффективной. В результате врачу все-таки приходится назначать более сильные гормональные средства.
Выбирая, какая мазь лучше от дерматита, нельзя игнорировать и другие недостатки негормональных мазей:
- могут вызывать аллергию у людей, склонных к аллергическим проявлениям;
- проявляют свое действие не при всех видах дерматита, чаще при контактном и аллергическом.
То есть при длительном лечении мазь вызывает аллергию, но при этом может не давать нужного эффекта.
Гормональные мази
Когда отсутствует положительная динамика от применения негормональных мазей, специалисты прибегают к гормональным препаратам. В их составе основным компонентом выступают глюкокорстикостероиды – гормоны, которые в теле человека вырабатываются надпочечниками. В основе механизма действия таких препаратов лежит влияние на обмен белков и углеводов. Гормональные мази восстанавливают уровень кортизона, при недостатке которого организм становится неспособен справляться с воспалительными процессами.
В зависимости от степени воздействия на кожу гормональные мази делятся на несколько категорий:
- слабые,
- средние,
- сильные,
- очень сильные.
Последние используют только при самых тяжелых формах дерматита, поэтому первыми их никогда не назначают. Примеры гормональных мазей:
- Гидрокортизоновая,
- Целестодерм,
- Акридерм,
- Адвантан,
- Элоком,
- Дермовейт,
- Фуцикорт.
Главные недостатки гормональных мазей при лечении дерматита:
- Привыкание. Самый главный минус, который заключается в том, что со временем мазь перестает быть эффективной для лечения конкретного пациента. Одни и те же активные компоненты гормональных мазей вызывают привыкание.
- Побочные эффекты. Ввиду гормональной природы такие мази имеют множество неприятных побочных действий. Они проявляются при неправильном или слишком долгом применении. В тяжелых случаях может развиться атрофия кожи и даже недостаточность надпочечников.
- Наличие синдрома отмены. Как и в случае с негормональным, при использовании гормональных мазей нельзя прерывать курс и пропускать нанесение. Особенно сильно синдром отмены проявляется при резком отказе от гормонального средства. Это проявляется в том, что симптомы дерматита могут внезапно вернуться. По этой причине гормональные средства отменяют постепенно, уменьшая дозу и количество нанесений.
- венерические заболевания;
- туберкулез;
- беременность и лактацию;
- герпес;
- бактериальные или грибковые поражения кожи.
Какую же мазь использовать
Как видно из обзора мазей от дерматита, и гормональные, и негормональные средства нельзя назвать идеальными для лечения такого заболевания. Клиника «ПсорМак» предлагает в качестве альтернативы и эффективную, и безопасную мазь. Она создана по собственной рецептуре и показывает свою эффективность уже в течение более 25 лет.

В составе мази отсутствуют гормоны. Вместо них только натуральные природные компоненты, которые делают мазь безопасной для детей, беременных и кормящих. Мазь не вызывает побочных эффектов, не приводит к аллергии и обострению симптомов.
Кроме того, мы комплексно подходим к лечению заболевания, прибегая к всесторонней работе с пациентом путем психотерапии, игло- и гирудотерапии. Еще мы разрабатываем для пациентов индивидуальную диету. Такой подход позволяет добиться стойкой ремиссии до 6 лет, что подтверждают отзывы и результаты лечения наших пациентов.
Дерматит — воспаление кожи, которое может возникать из-за самых разных раздражителей: аллергенов, агрессивных химических веществ, грибов, неблагоприятных погодных факторов. Хроническое воспаление кожи возникает и при псориазе, но в данном случае состояние выделяется в отдельное заболевание, а дерматит — собирательное понятие, синдром, который может и не относиться ни к какой конкретной болезни, возникая периодически.
Как проявляет себя дерматит
При возникновении дерматита нарушаются барьерные функции кожи, она воспаляется, могут возникать следующие симптомы:
- сухость и шелушение;
- зуд и раздражение;
- покраснение;
- эрозии и язвы;
- сыпь, волдыри с содержимым разного состава и консистенции;
- в дальнейшем волдыри могут лопаться, образуя мокнущие участки;
- отечность и припухлость.

Виды дерматита
Классифицируются дерматиты в зависимости от причины возникновения. Различают следующие типы:
-
— вызван чрезмерной чувствительностью кожи к факторам окружающей среды, предполагается генетическая природа атопии;
- травматический — появляется в результате механического травмирования кожи;
- лекарственный — неблагоприятная реакция на любые фармацевтические препараты;
- термический — ожоги или обморожения;
- аллергический — реакция кожи на любой фактор, который приводит к повышению уровня гистамина;
- себорейный — возникает на тех участках кожи, которые активно снабжены сальными железами, проявляется возникновением перхоти, угрей;
- герпетический дерматит — связан с поражением организма герпесом;
- инфекционный, например, чесоточный или лишайный;
- контактный – реакция на внешний раздражающий фактор.
Вы могли слышать уже понятие «контактный дерматит». Это не какой-то отдельный вид, а тип дерматита, который вызван непосредственным контактом кожи с повреждающим фактором. Например, аллергический дерматит может быть контактным, если вы использовали моющее средство, на которое отреагировала кожа, а может быть бесконтактным, если аллерген был в воздухе или продуктах питания.
Заразен ли дерматит
В подавляющем большинстве случаев дерматит не заразен для окружающих и не представляет для них никакой угрозы, потому что вызван индивидуальной реакцией кожи на раздражитель. Если проанализировать причины развития дерматита, то становится понятно, что реакция на химические вещества, солнце, холод, грубую одежду, чрезмерную активность сальных желез, аллергия или диатез не могут никому передаться. Это индивидуальная особенность кожи конкретного человека. Атопический, аллергический, контактный, холодовой и другие подобные типы дерматита не могут никак передаться от человека к человеку.
Но есть и исключения, например, при себорейном дерматите часто кожа головы бывает инфицирована грибами вида Malassezia, поэтому и назначают для лечения перхоти противомикозные шампуни. Если человек с себорейным дерматитом будет пользоваться одной расческой со здоровым, у второго тоже может со временем появиться перхоть. То же самое относится к герпетическому, чесоточному и другим дерматитам, которые имеют инфекционную природу.
Лечение дерматита подбирается индивидуально, в зависимости от того, какой фактор его вызвал.

Атопический дерматит — это хроническое воспалительное заболевание кожи, которое проявляется зудящими красными пятнами, сыпью, шелушением и сухостью. Это заболевание диагностируется у 30% детей и у 10% взрослых. Однако, зачастую атопическому дерматиту не уделяется должного внимания, и некорректное лечение этой болезни может замедлять наступление ремиссии и ухудшать общий уровень здоровья. О 5 самых распространенных ошибках в тактике лечения рассказывает дерматолог Анна Трушина.
Ошибка №1. Излишняя диагностика, направленная на выявление «некожных» причин.
Причины развития атопического дерматита кроются в генетически обусловленных особенностях:
1. Со стороны кожи — связаны с нарушением барьерной функции.
2. Со стороны иммунной системы. В ответ на проникновение раздражителей и аллергенов через нарушенный кожный барьер формируется воспаление.
Ошибка №2. Поиск причинного аллергена.
Атопический дерматит не является аллергическим заболеванием по своей природе. Однако, аллергические реакции могут сочетаться с атопическим дерматитом, как сопутствующее заболевание. Так происходит примерно у 20-30% пациентов.
Поэтому сам по себе атопический дерматит не является поводом для сдачи дорогостоящих панелей на специфические аллергены, а анализ должен сдаваться только при подозрении на конкретную аллергическую реакцию у части пациентов.
Ошибка №3. Соблюдение необоснованной диеты.
Часто атопический дерматит становится поводом для назначения строгой “гипоаллергенной” диеты. Детский рацион становится однообразным и скучным. Однако, такие пищевые ограничения не обоснованы с научной точки зрения и не приносят желаемого результата, даже если параллельно есть аллергия.
Помимо отсутствия эффекта, строгая диета способна нанести вред организму. Она приводит к дефициту важных нутриентов, минералов и витаминов, что может негативно сказаться на общем состоянии здоровья ребенка. Поэтому детям с атопическим дерматитом нужно питаться разнообразно и сбалансированно. Из рациона исключаются только те продукты, роль которых четко доказана с обострением патологического процесса. Аналогичные правила применимы и к питанию мамы, если малыш находится на грудном вскармливании.
Ошибка №4. Нерациональный уход за кожей.
Основа лечения атопического дерматита это восстановление барьерной функции кожи и устранение воспаления. Поэтому назначаются такие средства, которые помогают УВЛАЖНИТЬ и смягчить кожный покров и удержать влагу внутри него, и тем самым улучшить защитные свойства кожи. В комплексе используются также мероприятия, которые уменьшают вероятность развития воспалительного процесса, т.е. ограничивается контакт кожи с потенциальными агрессорами из внешней среды.
Чтобы реализовать перечисленные выше цели, требуется тщательный и бережный уход за кожей ребенка-атопика с использованием ЭМОЛЕНТОВ. Это специальные средства, лосьоны, кремы, бальзамы, которые при нанесении на кожу смягчают и увлажняют ее, способствуют заполнению межклеточных пространств в коже, восстанавливая ее барьерные свойства.
Важно понимать, что использования простых детских кремов 1-2 раза в день может быть недостаточно. Для правильного ухода требуется нанесение специальных эмолентов в достаточном объеме. Они распределяются толстым (!) слоем как на проблемные, так и на визуально неизмененные участки кожи. При этом, кратность нанесения напрямую зависит от состояния кожи. Требуется использовать эмоленты столько раз в течение дня, чтобы весь день наощупь кожа оставалось гладкой, мягкой и без шелушения.
Ошибка №5. Отказ от «гормонов».
При атопическом дерматите внутри кожи происходит воспалительный процесс (само слово “дерматит” в дословном переводе на русский означает воспаление кожи). Именно поэтому в период обострения используются противовоспалительные наружные средства, которые позволяют остановить воспаление. К таким средствам относят наружные глюкокортикостероиды. Однако многие родители отказываются от этих «гормонов» из-за стероидофобии (боязни использования стероидов).
Топические (т.е. используемые наружно: лосьоны, эмульсии, мази, кремы) кортикостероиды на протяжении не одного десятилетия используются в лечении атопического дерматита. За это время они продемонстрировали высокую эффективность и высокий профиль безопасности.
Если же родители не используют кортикостероиды в тех случаях, когда к этому есть показания, или делают это нерационально (назначают самостоятельно без учета степени и формы кожного воспаления, самостоятельно отменяют гормон раньше необходимого срока без контроля врача), то это может привести к ухудшению состояния кожи, формированию очагов хронического воспаления и другим местным осложнениям.
Заключение
Медикаментозный дерматит — это воспалительные изменения кожи, возникающие при наружном, внутреннем или парентеральном применении того или иного медикамента. Такой дерматит чаще всего обусловлен аллергической реакцией на лекарственный препарат. Проявляется возникновением участков гиперемии, отечности, шелушения; зудом, жжением и мокнутием пораженных участков кожи. Поставить диагноз медикаментозного дерматита позволяет четко прослеживаемая зависимость возникновения симптомов дерматита при приеме определенного препарата и их исчезновение при его отмене. Лечение сводится к отмене препарата, вызвавшего явления медикаментозного дерматита, и ускорении его выведения из организма.
МКБ-10
Общие сведения
В современной дерматологии медикаментозный дерматит также называют лекарственным дерматитом. Чаще он возникает при накожном нанесении каких-либо фармакологических средств, однако возможно развитие проявлений и при системном введении. Встречается у лиц любого возраста и пола, как правило, имеющих аллергическую предрасположенность. Лекарственный дерматит может возникать как после однократного применения медикаментозного препарата, так и на фоне его длительного приема. После прекращения контакта с лекарственным веществом проявления дерматита исчезают.
Причины
Лекарственный дерматит может быть вызван наружным применением медикаментов, например, настойкой йода, ртутными мазями, препаратами серы, скипидаром и др. Из лекарственных препаратов, применяемых внутрь и парентерально, наиболее часто медикаментозный дерматит возникает при использовании в лечении новокаина, сульфаниламидов, амидопирина, антибиотиков, аминазина, препаратов мышьяка и барбитуратов.
Предрасполагающим фактором в возникновении медикаментозного дерматита служит сенсибилизация организма к различным лекарствам. Она может развиваться в результате длительного и частого применения лекарственных средств или постоянного контакта с медикаментами (у фармацевтов, провизоров и медицинских работников). Риск развития дерматита в связи с приемом медикаментов повышен у лиц в наследственной предрасположенностью, пищевой аллергией, аллергическими заболеваниями (бронхиальная астма, атопический дерматит, поллиноз), грибковыми заболеваниями.
Симптомы медикаментозного дерматита
При развитии медикаментозного дерматита на коже возникают участки покраснения, отечности или шелушения, возможно появление пузырьков, узелков, мокнутие. Высыпания могут сопровождаться чувством дискомфорта в пораженных участках кожи, зудом или жжением. При наружном применении медикаментов медикаментозный дерматит развивается по типу контактного дерматита, т. е. только на тех участках кожи, где наносился лекарственный препарат.
При приеме медикаментов внутрь или их внутримышечном введении может наблюдаться так называемый фиксированный медикаментозный дерматит, когда после нового применения препарата изменения возникают на тех же участках кожи, что и прежде. Однако при каждом рецидиве дерматита очаги поражения кожи становятся более обширными и появляются новые участки поражения. Наиболее тяжело протекает дерматит, вызванный внутривенным введением препарата. В этих случаях поражение кожи носит более распространенный характер, воспалительная реакция более выражена, нарушается общее состояние пациента.
Диагностика
Характерная клиническая картина дерматита и его связь с применением определенного лекарственного препарата позволяют врачу-дерматологу предположить диагноз медикаментозного дерматита уже на первой консультации. Дифференцируют такой дерматит прежде всего от других видов дерматита и от экземы.
Лечение медикаментозного дерматита
Основу лечения составляет срочная отмена вызвавшего его препарата. Для более быстрого выведения лекарственного препарата из организма назначают обильное питье, мочегонные и слабительные препараты. Для снятия признаков воспаления внутривенно водят 10% хлористый кальций.
Пациенту следует четко помнить какой именно лекарственный препарат стал причиной появления дерматита и обязательно предупреждать об этом врача. В противном случае, при повторном назначении и применении препарата, симптомы дерматита возникнут вновь.
1. Дерматовенерология. Национальное руководство. Краткое издание/ под ред. Ю. С. Бутова, Ю. К. Скрипкина, О. Л. Иванова. — 2013.
3. Атопический дерматит: новые подходы к профилактике и наружной терапии. Рекомендации для врачей/ Под ред. Ю.В. Сергеева — 2005.
Читайте также:

