Цилиарный эпителий что это такое
Обновлено: 28.04.2024
Приобретенная эпителиома беспигментного эпителия цилиарного тела: признаки, гистология, лечение, прогноз
В отличие от медуллоэпителиомы, являющейся врожденной опухолью, приобретенная эпителиома беспигментного эпителия цилиарного тела (nonpigmented ciliary body epithelium - NPCE) развивается во взрослом возрасте из полностью дифференцировавшегося беспигментного эпителия (1-19). Гистологически также встречаются злокачественные и доброкачественные опухоли. Злокачественный и доброкачественный типы клинически неотличимы друг от друга; эти опухоли демонстрируют лишь местную инвазию и редко метастазируют. Поэтому мы обсуждаем их вместе под названием приобретенной эпителиомы беспигментного эпителия цилиарного тела.
а) Клиническая картина. Приобретенная эпителиома беспигментного эпителия цилиарного тела обычно представляет собой беспигментное новообразование от желтого до светло-бежевого цвета с неровной поверхностью, непосредственно проминирующее в стекловидное тело (1-19). В ткани опухоли нередко выявляются мелкие кисты, она часто сопровождается легкими симптомами внутриглазного воспаления и вызывает помутнение соседней части хрусталика или кортикальную катаракту. Опухоль интенсивно васкуляризована и сопровождается появлением мелких сателлитных отложений в прилегающем к ней стекловидном теле.
Иногда первым проявлением этого новообразования становится кровоизлияние в стекловидное тело. Более крупные опухоли вызывают воспаление и развитие глаукомы (14, 19). В редких случаях наблюдается экстрасклеральное распространение этой опухоли (10) и даже субатрофия глазного яблока.
ДОБРОКАЧЕСТВЕННАЯ ЭПИТЕЛИОМА (АДЕНОМА) БЕСПИГМЕНТНОГО ЭПИТЕЛИЯ ЦИЛИАРНОГО ТЕЛА: КЛИНИЧЕСКАЯ КАРТИНА
Приобретенная эпителиома беспигментного эпителия цилиарного тела обычно представляет собой амеланотическое образование, характеризующееся вариабельной клинической картиной. Часто эта опухоль вызывает помутнение прилегающей зоны хрусталика, которое затрудняет визуализацию опухоли. В большинстве случаев выполнение флюоресцентной ангиографии также связано с трудностями из-за локализации новообразования. Во всех проиллюстрированных ниже случаях дифференцировать доброкачественный и злокачественный варианты было невозможно, диагноз уточнялся при гистологическом исследовании после хирургической резекции.
Эпителиома беспигментного эпителия нижних квадрантов цилиарного тела у мужчины 39 лет. У этого образования отмечается атипично гладкая поверхность. Широкоугольное фото глазного дна, то же новообразование, что и на рисунке выше. Обратите внимание, что оно пропускает свет. Глаз был энуклеирован, диагноз подтвержден. Злокачественная эпителиома беспигментного эпителия верхней части цилиарного тела у афроамериканца 58 лет. Виден край новообразования, также наблюдается подвывих хрусталика и помутнение прилегающего к опухоли участка. Флюоресцентная ангиография того же новообразования, что и на рисунке выше: отмечается неспецифическая гиперфлюоресценция опухоли. После иридоциклэктомии и удаления новообразования при гистологическом исследовании выявлена эпителиома беспигментного эпителия цилиарного тела с атипичными участками гладкомышечной дифференцировки. Плотная катаракта, скрывающая едва заметную аденому беспигментного эпителия цилиарного тела у женщины 45 лет. УЗИ новообразования, показанного на рисунке выше. Обратите внимание на крутые края опухоли и наличие выраженной ножки. При гистологическом исследовании выявлена эпителиома беспигментного эпителия цилиарного тела.
б) Патологическая анатомия. Гистологическая дифференцировка доброкачественной и злокачественной эпителиом беспигментного эпителия цилиарного тела осуществляется на основании цитологической картины и степени местной инвазии; часто встречаются пограничные опухоли, точная категоризация которых затруднена (1,2,4,5). Из девяти случаев, описанных авторами, семь опухолей были отнесены к доброкачественным и две классифицированы как злокачественные (2).
Выделяют солидный, плеоморфный и сосочковый типы приобретенных опухолей беспигментного эпителия цилиарного тела (1). Большинство из них образованы различными комбинациями этих трех типов (4). Объединяющим признаком является наличие умеренно дифференцированных эпителиальных клеток, лежащих на выраженной базальной мембране, прокрашивающейся по методу Шиффа. Некоторые опухоли содержат большие количества внеклеточного гиалуронидаза-чувствительного кислого мукополисахарида, идентичного стекловидному телу. Изредка в эпителиомах беспигментного эпителия цилиарного тела наблюдается гладкомышечная дифференцировка (5).
в) Диагностика. Для клинической диагностики большое значение имеют осведомленность врача о существовании эпителиом беспигментного эпителия цилиарного тела и их клинических признаках. В последние годы в большинстве случаев нам удавалось поставить правильный клинический диагноз на основании описанной выше клинической картины (2).
Для подтверждения предположительного диагноза информативны дополнительные методы исследования. В отличие от меланомы цилиарного тела опухоль беспигментного эпителия цилиарного тела обычно пропускает свет. При флюоресцентной ангиографии определяется развитая сосудистая сеть, отмечается нарастающая гиперфлюоресценция и позднее прокрашивание, при ультразвуковом В-сканировании определяются круто выступающие края и акустически плотная ткань, а при A-сканировании - высокая эхогенность ткани. Ультразвуковая биомикроскопия информативна при оценке протяженности опухоли (3).
г) Лечение. Более двадцати лет назад большинство случаев приобретенных новообразований беспигментного эпителия цилиарного тела лечились энуклеацией, обычно из-за того, что они принимались за меланому цилиарного тела. В настоящее время, однако, представляется, что эффективным методом лечения является местная резекция методом частичной послойной склероувеоэктомии (2,6-8). В некоторых случаях следует одномоментно удалять опухоль и мутный хрусталик. Значение лучевой терапии не установлено. Прогноз для зрения обычно хороший, системный прогноз благоприятный (2).
Клинические примеры доброкачественной эпителиомы (аденомы) беспигментного эпителия цилиарного тела:
Редактор: Искандер Милевски. Дата публикации: 30.6.2020
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Авторы: Геппе Н.А. 1 , Озерская И.В. , Малявина У.С.
1 Клинический институт детского здоровья им. Н.Ф. Филатова ФГАОУ ВО Первый МГМУ им. И.М. Сеченова Минздрава России (Сеченовский Университет), Москва, Россия
Для цитирования: Геппе Н.А., Озерская И.В., Малявина У.С. Цилиарный эпителий при респираторных вирусных инфекциях у детей. Влияние лекарственных препаратов. РМЖ. 2012;24:1222.
Болезни органов дыхания относятся к числу наиболее распространенных заболеваний человека. Респираторные заболевания у детей составляют до 90% всех инфекционных болезней. Среди болезней органов дыхания львиная доля приходится на острые респираторные вирусные инфекции (ОРВИ). Наиболее высокие показатели заболеваемости отмечаются у детей раннего возраста. Дети младшего возраста в среднем болеют ОРВИ 6–8 раз в год, а 10–15% детей – не менее 12 раз в год. Высокие показатели заболеваемости ОРВИ в детском возрасте делают эту проблему крайне актуальной для педиатрии.
Таким образом, указанные изменения функции цилиарного эпителия могут поддерживать нарушения МЦК, что требует своевременной коррекции. Учитывая влияние компонентов препарата Аскорила (в частности, сальбутамола) на ЧБР цилиарного эпителия, а также влияние амброксола (как активного метаболита одного из компонентов препарата) на восстановление сурфактанта и реологию секрета дыхательных путей, можно предположить, что препарат может оказывать положительное действие на стабилизацию и восстановление МЦК при ОРВИ у детей.
Литература
1. Herzon F.S. Nasal ciliary structural pathology // Laryngoscope. 1983. Vol. 93(1). P.63–67.
2. Sleigh M.A. Movement and coordination of tracheal cilia and the relation of these to mucus transport //Cell. Motil. (Suppl.) 1982. Vol. 1. P.19–24.
3. Fawcett D.W., Porter K.R. A study of the fine structure of ciliated epithelia // J. Morphol. 1954. Vol. 94. P. 221–281.
4. Buchdahl R.M. et al. Ciliary abnormalities in respiratory disease //Archives of Disease in Childhood. 1988. Vol. 63. P. 238–243.
5. Bertrand B., Collet S., Eloy P. et al Secondary ciliary dyskinesia in upper respiratory tract //ActaOtorhinolaryngol. Belg. 2000. Vol. 54(3). P. 309–316.
6. Chilvers M.A., Rutman A., Callaghan C.O’. Functional analysis of cilia and ciliated epithelial ultrastructure in healthy children and young adults // Thorax. 2003. Vol. 58. P. 333–338.
7. Hermens W.A., Merkus F.W. The influence of drugs on nasal ciliary movement // Pharm. Res. 1987. Vol. 4(6). P. 445–449.
8. Stetinova V., Herout V., Kvetina J. In vitro and in vivo antioxidant activity of ambroxol // Clin. Exp. Med. 2004. Vol. 4(3). P. 152–158.
9. Fraschini F., Scaglione F., Scarpazza G. et al. Effect of mucolytic agent on the bioavailability of antibiotics in patients with chronic respiratory diseases // Cur. Ther. Res. 1988. Vol. 13 P. 734–742.
10. Sisson J.H., Yonkers A.J., Waldman R.H. Effects of guaifenesin on nasal mucociliary clearance and ciliary beat frequency in healthy volunteers // Chest. 1995. Vol.107(3). P. 747–751.
Контент доступен под лицензией Creative Commons «Attribution» («Атрибуция») 4.0 Всемирная.
Возникновение и развитие патологических состояний экзо- и эндоцервикса — это сложный и не достаточно изученный процесс. За весь период изучения патологии шейки матки выдвигалось несколько концепций развития заболеваний шейки матки: роль воспалительных процессов половых органов, нарушений менструального цикла, травм (роды, аборты), нарушений местного иммунитета. Впервые роль воспалительных процессов в развитии патологии шейки матки отметил R.Meyer в 1910г.
Число инфекций, передающихся половым путем, в последнее время неуклонно возрастает. Это способствует не только увеличению воспалительных заболеваний внутренних половых органов, но и приводит к развитию патологических процессов на шейке матки.
В настоящее время технические возможности и наши знания о воспалительном процессе изменились, а роль воспаления в механизме развития патологии шейки матки представляется иначе, чем об этом писал Меуег. Однако в последнее время воспалительному процессу, способствующему развитию патологии шейки матки, стали придавать большое значение.
Воспаление — это реакция живой ткани на повреждение, заключающаяся в определенных изменениях терминального сосудистого ложа, крови, соединительной ткани, направленная на уничтожение агента, вызывающего повреждение, и на восстановление поврежденной ткани.
О воспалении можно говорить в том случае, когда имеется сочетание альтерации, нарушений крово- и лимфообращения, ведущих к экссудации, и пролиферации клеточных элементов, завершающейся чаще всего репаративной регенерацией. В очаге воспаления возникает гамма чрезвычайно сложных процессов, которые не могут протекать автономно, не являясь сигналом для включения в воспалительную реакцию различных систем организма.
Фото 1. Зона трансформации с явлениями воспаления
Фото 2. Экзоцервицит
Фото 3. Картина воспаления на пробе Шиллера
Фото 4. Экзоцервицит
Включение в процесс воспаления иммунной, нервной, эндокринной и других систем обеспечивает ряд изменений,оказывающих большое влияние на поврежденную ткань.
Шейка матки и влагалище — это экологические ниши, анатомическое строение и функции которых способствуют поддержанию нормального биоценоза, что защищает половую систему от внедрения специфических или неспецифических возбудителей и, таким образом, от прогрессирования воспалительного процесса.
Система сомоочищения влагалища функционирует благодаря циклическому влиянию эстрогенов в первую фазу цикла и прогестерона — во вторую. Под действием эстрогенов происходит рост многослойного плоского эпителия, синтез гликогена в нем, продукция слизистого секрета в шейке матки. Многослойный плоский эпителий, насыщенный гликогеном, и слизистая пробка в цервикальном канале выполняют барьерную функцию — преграждают путь повреждающему агенту (специфической или неспецифической инфекции), препятствуют развитию воспаления.
Под действием прогестерона происходит десквамация и цитолиз многослойного плоского эпителия. Палочки Дедерлейна способствуют расщеплению гликогена в отторгнутом многослойном эпителии до молочной кислоты, что в свою очередь приводит к поддержанию нормальной рН влагалищной среды. Если самоочищающая система влагалища и шейки матки не способствует разрешению острого воспаления, то возникает хронический воспалительный процесс, который способствует развитию в многослойном плоском эпителии дистрофических изменений, инфильтрации стромы лейкоцитами и лимфоцитами, уменьшению количества гликогена и нарушению дифференциации клеток в процессе метаплазии. Все эти изменения являются фоном для развития патологии шейки матки.
Для диагностики заболеваний шейки матки используют комплекс различных методов — кольпоскопия, цитологическое исследование (pap-smear test), гистологическое исследование биоптата шейки матки и соскоба цервикального канала, а также специальные исследования, направленные на выявление инфекционного агента — бактериоскопия, бактериологическое исследование, ПЦР, ДНК-гибридизация.
Как известно, в задачи кольпоскопии входит:
1) оценка состояния эпителия шейки матки;
2) выявление патологического очага;
3) дифференцировка доброкачественных изменений от подозрительных в отношении малигнизации;
4) выбор наиболее измененного участка экзоцервикса для прицельной биопсии.
Критериями оценки состояния экзоцервикса при кольпоскопии является наличие того или иного типа эпителия, состояние сосудов шейки матки и их рисунок, цвет и поверхность шейки матки, характер стыка многослойного плоского эпителия и цилиндрического, реакция на уксусную пробу и пробу Шиллера. Наличие воспаления может приводить к отеку ткани шейки матки, что изменяет вид поверхности экзоцервикса и изменяет цвет (как правило, бледно-розовый на ярко-красный или бордовый). Ткань экзоцервикса становится рыхлой с выраженными и легко кровоточащими сосудами, которые бывают резко увеличенными. При пробе Шиллера могут обнаруживаться немые иоднегативные участки. Такая кольпоскопическая картина характеризует атипические изменения на шейке матки, что может способствовать гипердиагностике CIN или даже рака шейки матки.
Фото 5. Атрофический вагинит и экзоцервицит
Фото 6. Зона трансформации. Йоднегатив. Явление экзоцервицита
Фото 7. Атрофический экзоцервицит
Несмотря на то, что цитологический и гистологический методы исследования являются более достоверными, чем кольпоскопия, морфолог так же бывает в затруднении при дифференциальной диагностике изменений на шейке матки, обусловленных воспалением или цервикальной интраэпителиальной неоплазией, так как они сходны с картиной воспалительного процесса. Поэтому раннее выявление инфекционного процесса и проведение своевременной адекватной терапии, способствующей санации влагалища перед проведением pap-smear test и биопсии шейки матки, дает возможность получить более достоверные данные как в процессе кольпоскопии, так и цитологического и гистологического исследований. Кроме того, это позволяет, в зависимости от результата, выбрать наиболее эффективный и обоснованный метод лечения в каждом конкретном случае.
Таким образом, адекватная противовоспалительная терапия определяет возможность в короткие сроки эффективно подготовить пациентку к проведению цитологического исследования и биопсии шейки матки, чтобы получит реальные данные о состоянии шейки матки.
На этапе проведения деструкции патологически измененного экзоцервикса также необходимо учитывать наличие воспалительного процесса. Если на подготовительном этапе не удалось добиться хороших результатов, то деструкция шейки матки длительное время не будет завершаться нормальной эпителизацией, и это может способствовать возникновению осложнений (эндометриоз шейки матки, рубцовые изменения экзоцервикса, стриктуры цервикального канала, множественные наботовы кисты, экзоцервициты и др.).
Лечение воспалительного процесса, особенно обусловленного инфекциями, передающимися половым путем, обязательно должно быть комплексным. Кроме используемых современных антибактериальных препаратов, назначаемых в соответствии с выявленным патогенным агентом, при наличии патологии шейки матки особое значение приобретает применение препаратов местного действия. Для местного антибактериального лечения кольпитов и экзоцервицитов используется большое количество разнообразных влагалищных лекарственных средств широкого спектра действия — Тержинан, Макмирор, Клион-Д, Бетадин и др.
Учитывая, что чаще всего у пациенток наблюдаются смешанные инфекции, большое значение приобретает сочетание в одном препарате нескольких действующих компонентов, что позволяет добиваться хорошего лечебного эффекта.
Проведенные нами исследования показали, что в большом количестве случаев монокомпонентная антибиотикотерапия инфекционных процессов сопровождается развитием дисбиоза влагалищной флоры. При этом во влагалищном содержимом преобладает сочетание анаэробной и грибковой флоры. Применение в комплексе лечения местно антибиотика широкого спектра действия, метронидазолового компонента, воздействующего на анаэробную флору, противогрибкового составляющего максимально способствует не только санации влагалища, но и предотвращает развитие бактериального вагиноза, обеспечивает поддержание во влагалище нормальной кислотности и флоры. Использование одного лекарственного средства, обладающего всеми составляющими, особенно ценно в плане диагностики и лечения патологии шейки матки.
Мы имеем большой опыт применения в процессе диагностики и лечения патологии шейки матки, сопровождающейся воспалительным процессом, такого препарата широкого спектра действия как Тержинан.
Тержинан — это влагалищные таблетки, которые содержат тернидазол, нистатин, неомицина сульфат и преднизолон. Столь многокомпонентный состав обеспечивает воздействие на патологическую флору, которая может способствовать возникновению и персистенции воспалительного процесса.
Отличительной особенностью данного препарата является наличие в его составе малой дозы преднизолона — глюкокортикоида, обладающего выраженным противовоспалительным, противоаллергическим, иммунодепрессивным, антиэкссудативным, противозудным действием, а также снижающим проницаемость сосудов и улучшающим микроциркуляцию. Препарат не оказывает побочного системного влияния, отличается высокой эффективностью. В зависимости от выраженности процесса можно использовать Тержинан в течение 6 или 10 дней, после чего проводить диагностические исследования. Такая тактика резко повышает достоверность исследований и способствует правильному выбору дальнейшей тактики лечения заболеваний шейки матки.
Таким образом, воспаление в строме шейки матки играет большую роль в развитии патологического процесса на шейке матки, определяет возможности диагностики и терапии заболеваний шейки матки. Точность диагностики и эффективность лечения зависит во многом от своевременно проведенной адекватной противовоспалительной терапии.
Литература
1. Воспаление: Руководство для врачей / Под ред. В.В.Серова, В.С.Паукова. — М.: Медицина, 1995.
2. Патология шейки матки и вульвы / Под ред. В.Н.Прилепской. — 1999.
3. Патология влагалища и шейки матки / Под ред. В.И.Краснопольского.— 1997.
4. Intergrated Colposcopy. — Second edition Malcolm Anderson.— 1996.
5. Vaginal Ecosystem. — M.: Vignali, 1995.
Примеры клинико-патологической корреляции доброкачественной эпителиомы (аденомы) беспигментного эпителия цилиарного тела
Эпителиома беспигментного эпителия цилиарного тела иногда представляет собой белую ватоподобную опухоль с множеством кистозных пространств, содержащих кислый мукополисахарид, характерный для стекловидного тела. В представленном ниже случае пациенту была выполнена местная резекция крупной опухоли одномоментно с удалением дислоцированного хрусталика; семь лет спустя сохранялись прекрасные зрительные функции.
Образование верхней части цилиарного тела у женщины 31 года. Макропрепарат опухоли после ее удаления методом частичной послойной иридоциклэктомии. То же новообразование, вид сбоку: определяются склера и рыхлая опухоль белого цвета. Микропрепарат: отмечаются тяжи доброкачественных эпителиальных клеток и кистозные полости (гематоксилин-эозин, х150). Микропрепарат новообразования при малом увеличении, окраска на муцин: внутри многочисленных кистозных пространств наблюдается резко положительная реакция гиалуронидаза-положительного кислого мукополисахарида, идентичного стекловидному телу (альциановый синий, х10). Вид переднего отрезка несколько лет спустя: наблюдается обширная секторальная колобома радужки. Задняя часть глазного дна оставалась нормальной. Для закрытия дефекта использовалась косметическая контактная линза.
Новообразования беспигментного эпителия цилиарного тела часто сопровождаются плотным помутнением вблизи экватора хрусталика.
Плотная корковая катаракта у мужчины 41 года. То же новообразование, что и на рисунке выше. При направлении взора в сторону визуализируется светло-коричневое объемное образование, прилегающее к плотной корковой катаракте. Удаление новообразования методом частичной послойной иридоциклэктомии. Формируется склеральный лоскут основанием к лимбу. Микропрепарат при малом увеличении: определяется новообразование с четкими границами (гематоксилин-эозин, х10). Микропрепарат опухоли: видны характерные тяжи, образованные пролиферирующим беспигментным эпителием цилиарного тела (гематоксилин-эозин, х150). При специальном методе окрашивания на муцин в микропрепарате наблюдается положительная реакция (альциановый синий, х150).
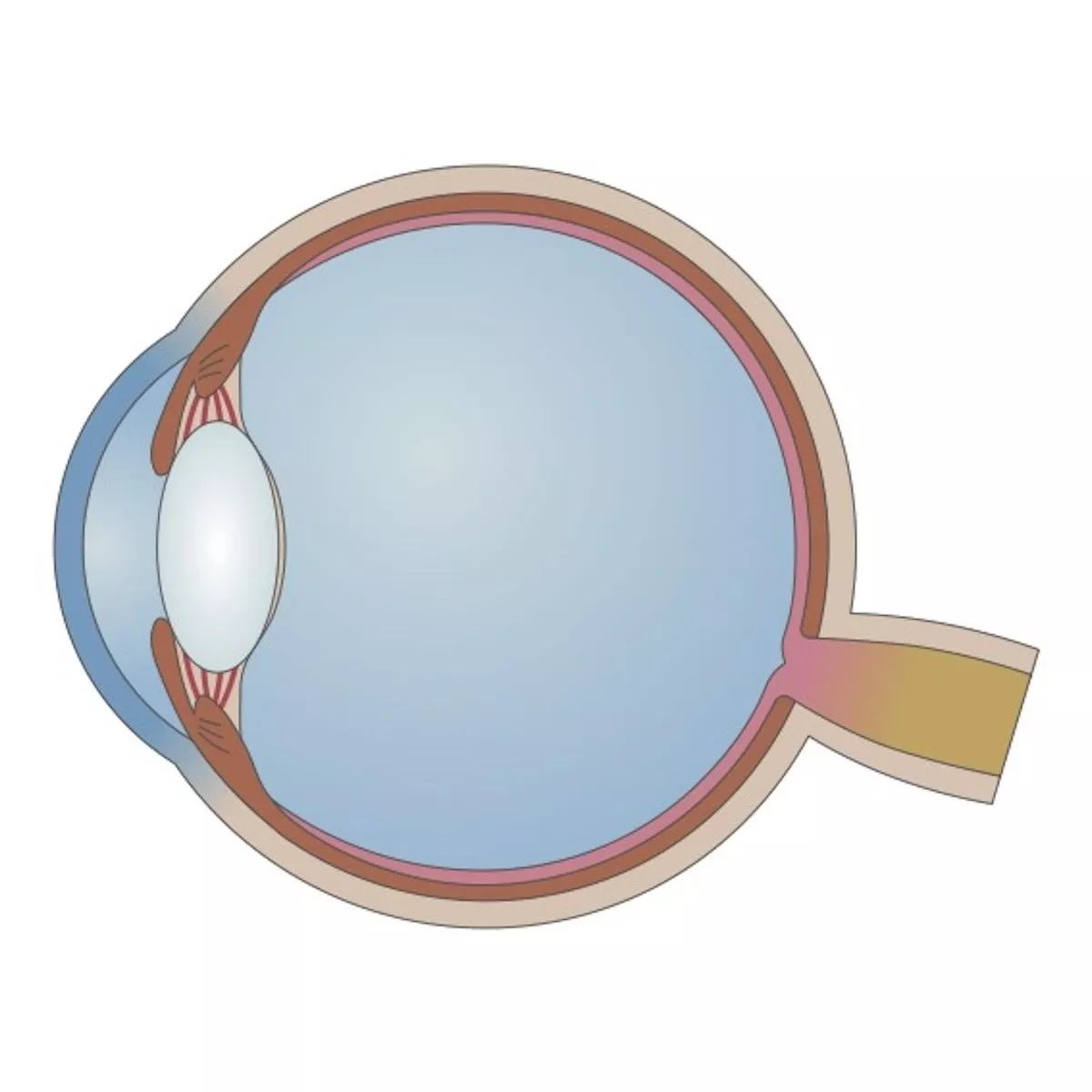
Цилиарное или ресничное тело — это часть сосудистой оболочки глаза, которая состоит из кровеносных сосудов и мышц. Напряжение или расслабление этих мышц изменяет форму хрусталика, благодаря чему мы хорошо видим как вдаль, так и вблизи (аккомодируем). Кровеносные сосуды образуют особые густые сплетения и питают радужную оболочку, а также цилиарное тело. Капилляры ресничных отростков производят внутриглазную жидкость, которая в свою очередь регулирует внутриглазное давление. Тело крепится к выступу склеры и служит опорой радужки глаза — еще одной составляющей сосудистой оболочки.
Строение и функции цилиарного тела
Цилиарное тело — это средняя часть сосудистой оболочки глаза. Оно располагается за радужкой по окружности глазного яблока и снаружи прикрывается склерой.
Форма ресничного тела — треугольник. Его вершина выступает в полость глаза. Тело имеет две части: плоскую, которая прилегает к зубчатой линии и ресничную, на которой располагаются ресничные отростки. Таким образом, зубчатая линия служит границей между сосудистой оболочкой и цилиарным телом.
Ресничные отростки — это небольшие пластинки, внутри которых заложены сети кровеносных сосудов. Они фильтруют кровь и образуют внутриглазную жидкость.
На клеточном уровне в цилиарном теле выделяют два слоя: мезодермальный (мышечная и соединительная ткани) и нейроэктодермальнй (нефункциональные слои эпителия).
Клеточные слои располагаются последовательно изнутри: мышечный, сосудистый, базальная пластинка, пигментный и беспигментный эпителий, внутренняя пограничная мембрана.
Главная функция мышечного слоя — аккомодация, то есть способность глаза фокусироваться на объектах, расположенных на разных расстояниях.
Внутренняя поверхность ресничного тела связана с хрусталиком с помощью ресничного пояса. Этот пояс удерживает хрусталик в нормальном положении и вместе с цилиарной мышцей также обеспечивает работу аккомодации.
В теле выделяют задние, средние и передние цилиарные волокна. Работа цилиарной мышцы — ее напряжение и расслабление — изменяет форму хрусталика, благодаря чему мы видим на разных расстояниях.
Снабжение тела кровью и питательными веществами обеспечивают две задние цилиарные артерии. Также к ресничному телу подходит множество нервных окончаний, которые обеспечивают его полноценную работу.
Симптоматика заболеваний цилиарного тела
Ресничное тело затрагивают различные патологии глаза, среди которых:
-
(воспалительный процесс)
- Образование опухолей
- Дистрофия (характеризуется повреждением клеток и межклеточного вещества, в результате чего изменяется функции органов зрения) (повышение внутриглазного давления)
- Гипотония (пониженное давление).
При заболеваниях цилиарного тела страдает вся зрительная система. Как правило, при нарушениях работы ресничного тела возникают следующие симптомы:
- Снижение остроты зрения вдали и вблизи
- Покраснение глазного яблока
- Затуманивание зрения
- Болевые ощущения.
Диагностика и лечение заболеваний цилиарного тела
Выявить заболевания цилиарного тела помогают различные методы:
- Пальпация (легкое надавливание пальцами на веки)
- Тонография (измерение внутриглазного давления) (обследование с помощью щелевой лампы).
- Ультразвуковая биомикроскопия (УБМ) (обследование с помощью ультразвука)
Лечение патологий ресничного тела индивидуально в каждом их случаев и может проводиться различными способами.
При появлении любого из перечисленных выше симптомов предлагаем пройти полное обследование органов зрения в Глазной клинике доктора Беликовой. Мы используем только качественное современное оборудование и сопровождаем Пациента на всем пути — от диагностики до полного выздоровления. Лечащий врач назначит эффективное лечение, исходя из индивидуальных особенностей вашего организма.
Читайте также:

