Цианоз слизистых и кожных покровов нарастает при беспокойстве у детей
Обновлено: 28.04.2024
Цианоз и его причины. Гиперкапния
а) Цианоз. Термин «цианоз» означает синюшность кожи, причиной которой является излишнее количество деоксигенированного гемоглобина в кровеносных сосудах, особенно в капиллярах кожи. Этот деоксигенированный гемоглобин имеет интенсивную темно-синюю окраску, что и придает коже синюшный оттенок.
Выраженный цианоз появляется в случаях, когда артериальная кровь содержит более 5 г деоксигенированного гемоглобина в 100 мл крови. У больных анемией почти никогда не бывает цианоза, потому что у них при снижении количества гемоглобина в 100 мл крови может не оказаться 5 г деоксигенированного гемоглобина. С другой стороны, у человека с излишком эритроцитов в крови, как бывает при истинной полицитемии, наличие большого количества излишнего гемоглобина, который может оказаться деоксигенированным, часто оказывается причиной возникновения цианоза, даже если остальные показатели находятся в пределах нормы.
б) Гиперкапния. Гиперкапния — это излишек двуокиси углерода в жидкостях тела. На первый взгляд, может казаться, что любое изменение дыхания, которое вызывает гипоксию, вызовет при этом и ги-перкапнию. Но гиперкапния встречается вместе с гипоксией только тогда, когда последняя вызвана гиповентиляцией или недостаточностью кровообращения. Причины этого заключаются в следующем.
Гипоксия, вызываемая слишком маленьким содержанием кислорода в воздухе, слишком маленьким количеством гемоглобина или блокадой ферментов окисления, связана только с доступностью кислорода или потреблением кислорода в тканях. Легко понять, что эти формы гипоксии не сопровождаются гиперкапнией.
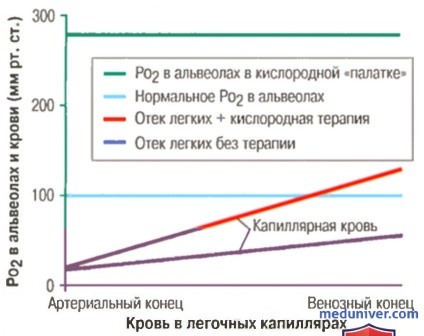
Абсорбция кислорода капиллярной кровью при отеке легких при кислородной терапии и без нее
При гипоксии, возникающей при ухудшении диффузии через легочную мембрану или ткани, обычно не наблюдается серьезной гиперкапнии, т.к. двуокись углерода диффундирует в 20 раз быстрее, чем кислород. Появление гиперкапнии немедленно стимулирует легочную вентиляцию, и это скорректирует гиперкапнию, но гипоксию — не всегда.
Если же гипоксия возникает из-за гиповентиляции, то выход двуокиси углерода из альвеол в атмосферу пострадает в такой же мере, как поступление кислорода. Вместе с гипоксией возникает гиперкапния. При недостаточности кровообращения уменьшение кровотока также снижает выведение двуокиси углерода из тканей, поэтому кроме гипоксии тканей возникает и гиперкапния. Однако транспортная способность крови для двуокиси углерода превышает таковую для кислорода более чем в 3 раза, в результате возникающая гиперкапния окажется намного меньше гипоксии ткани.
Когда PCO2 в альвеолах поднимается выше 60-75 мм рт. ст., здоровый во всех отношениях человек будет дышать с такой частотой и глубиной, на которые он вообще способен, и «нехватка воздуха» (одышка) становится очень сильной.
Когда PCO2 поднимается до 80-100 мм рт. ст., человек становится сонливым, иногда может оказаться в полукоматозном состоянии. При PCO2 120-150 мм рт. ст. может наступить смерть. При таких высоких значениях PCO2 излишек двуокиси углерода будет не стимулировать, а, наоборот, подавлять дыхание. Возникает порочный круг:
Причины цианоза у детей. Дифференциация
Периферический цианоз (синюшность рук и ног) возникает, когда ребёнок замёрз или у него плохое самочувствие по любой причине. Его необходимо отличать от центрального цианоза, показателем которого является язык равномерного синюшного цвета, что связано с падением парциального давления кислорода в артериальной крови.
Центральный цианоз может быть распознан только клинически, если концентрация пониженного Hb в крови превышает 5 г/дл, поэтому он менее выражен, если ребёнок страдает анемией.
Клинически он может становиться заметным только периодически и его сложно выявить достоверно; если родителями или специалистом системы здравоохранения высказываются любые сомнения, необходимо убедиться с помощью пульсовой оксиметрии, что сатурация кислорода у младенца в норме. Устойчивый цианоз у здорового во всём остальном младенца практически всегда является признаком структурного заболевания сердца.
Цианоз у новорождённых младенцев с РДС (частота дыхания >60 в минуту) может быть обусловлено разными причинами.
• Заболеваниями сердца — цианотическими («синими») врождёнными пороками сердца.
• Заболеваниями дыхательной системы, например дефицитом сурфактанта, аспирацией мекония, гипоплазией лёгких и т.д.
• ПЛГН — нарушением падения сопротивления в лёгочных сосудах после рождения.
• Инфекциями — септицемией, стрептококками группы В и другими микроорганизмами.
• Врождённым нарушением метаболизма — метаболическим ацидозом и шоком.
• Полицитемией.

В неонатальный период цианоз сердечной природы может быть вызван разными причинами:
• Сниженным кровотоком в лёгких — у младенцев может быть протокозависимая лёгочная циркуляция, зависящая от кровотока слева направо через артериальный проток. У них может развиваться выраженный цианоз, когда проток закрывается вскоре после рождения.
• Патологическим смешением порций системной венозной и лёгочной венозной крови — у большинства младенцев выявляется цианоз в первые два дня после рождения. При транспозиции крупных артерий системная и лёгочная циркуляции происходят параллельно, однако должно быть некоторое смешение крови между двумя кругами циркуляции.
Диагноз цианотического врождённого порока сердца может быть подтверждён тестом гипоксии (вымыванием азота), если быстрое проведение детальной ЭхоКГ невозможно. Младенец помещается в среду, содержащую 100% кислород, на 10 мин. Если раО2 в правой лучевой артерии остаётся низким (
Если раО2 более 20 кПа, то это не цианотический врождённый порок сердца. Анализ газового состава крови должен быть проведён, если сатурация кислорода недостаточно достоверно укладывается в этот диапазон значений.
Немедленное оказание помощи направлено на стабилизацию дыхательных путей, дыхания и циркуляции путём ИВЛ, если есть необходимость. Большинство младенцев с цианотическим пороком сердца, проявляющимся в первые несколько дней жизни, являются протокозависимыми.
Это означает, что насыщенная кислородом алая кровь, возвращающаяся из лёгких, ограниченно смешивается с синеватой деоксигенированной кровью, поступающей из вен. Поддержание проходимости протока является ключевым моментом для выживания таких детей на ранних сроках.
Это достигается внутривенным введением простагландина (ПГ-Е), хотя необходимо наблюдать за потенциальными побочными эффектами — апноэ, синдромом повышенной нервно-рефлекторной возбудимости, судорожными припадками, гиперемией, развитием вазодилатации и гипотензии.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
В клинической практике детских кардиологов часто одним из определяющих признаков при диагностике бывает оттенок кожных покровов. Например, синеватый цвет свидетельствует о недостатке кислорода в крови. Посинение кожи на отдельных участках у детей должно вызвать у родителей настороженность, потому что данный симптом сигнализирует чаще всего о скрытых патологиях сердца. Совсем не обязательно дожидаться появления других нарушений, которые будут действовать убедительней, чем изменение оттенка кожных покровов.
Взрослые должны понимать, что многие врожденные аномалии, в том числе и пороки сердца, могут у детей протекать бессимптомно. Но лояльность сердечных патологий продолжается недолго, так как нарушенный кислородный обмен отражается на жизненных функциях всех органов. По мере роста маленького человека ситуация только усугубляется. Поэтому прогноз зависит во многом от действий взрослых: чем раньше они покажут ребенка детскому кардиологу, тем больше шансов на полное выздоровление.
Цианоз: основные виды и их особенности
В медицине существует особая классификация, применяемая для определения степени цианоза, которую используют врачи при диагностике. Данный признак подразделяется на несколько групп по разным параметрам.
В зависимости от места распространения цианоз бывает двух типов:
- Тотальный цианоз охватывает все кожные покровы.
- Местный или региональный цианоз распространяется на коже определенных участках. По этому признаку посинение, в свою очередь, подразделяется на два подвида:
- центральный цианоз обычно дислоцируется возле рта и около глаз.
- периферическая синюшность (акроцианоз)отмечается на отдаленных участках: пальцах и ногтях конечностей, мочках ушей.
Для цианоза характерен разный уровень выраженности. Например, при стремительном нарастании кислородного голодания он проявляется остро, а хронический тип развивается постепенно в течение многих лет.
Основные причины появления цианоза у детей
Прежде, чем перечислять возможные факторы, способные повлиять на изменение окраски кожи, следует узнать, как формируется создание индивидуального оттенка. В этом процессе участвует красящий пигмент (меланин) и сеть капилляров. Иными словами, цвет кожи у каждого человека зависит от уровня содержания этого природного красителя, а также от расположения периферических кровеносных сосудов, питающих дерму.
Также не последнюю роль играет сам состав крови. Известно, что главная функция этой биологической жидкости заключается в переносе кислорода. Происходит этот процесс с привлечением белка гемоглобина, который входит в состав эритроцитов, то есть красных кровяных телец.
Обогащенная в легких кровь (артериальная) отличается ярким алым цветом. Но во время прохождения по кровеносным магистралям количество кислорода снижается, поэтому алый оттенок меняется на темно-вишневый цвет. И это уже венозная кровь. При нарушенном кислородном обмене в тканях скапливается именно венозная кровь, что определяет синюшную окраску кожи.
Застой такой крови объясняется двумя причинами:
- Нарушение кровообращения с недостаточным венозным оттоком. Данное нарушение в большей степени характерно для патологий дыхательной и сердечно-сосудистой системы.
- Нарушенный газообмен в легких. Этот тип нарушения связан исключительно с заболеваниями органов дыхания, или он развивается при поражении центра, регулирующего дыхательные функции.
Кожные покровы обретают синюшный оттенок у альпинистов, потому что в атмосфере на большой высоте содержание кислорода катастрофически снижается.
При каких патологиях появляется цианоз
Чаще всего синюшный оттенок кожи является спутником сердечно-сосудистых заболеваний у детей. Но при некоторых патологиях органов дыхания этот признак тоже ярко выражен. Перечислим самые часто встречающиеся болезни:
- врожденные пороки сердца;
- аритмии;
- кардиомиопатия;
- миокардиты;
- пороки сердечных клапанов;
- ишемия;
- бронхиальная астма;
- бронхиолит;
- пневмония.
У маленьких детей цианоз в большинстве случаев обусловлен врожденным пороком сердца, сформированным еще в период внутриутробного развития. Поэтому у новорожденного младенца появляется характерная для данной патологии синюшность уже в первые минуты после рождения. Благодаря современным технологиям, сегодня есть возможность выявить подобные отклонения у плода в период беременности.
Приобретенные пороки сердца часто развиваются как осложнение других патологических процессов. Например, на кровообращение оказывают влияние эндокринные заболевания. Поражения центральной нервной системы тоже могут отразиться негативно на сердечной деятельности и кровоснабжении внутренних органов.
Когда обращаться к врачу
Даже малейшее изменение цвета кожных покровов или слизистых — это тревожный звоночек. Родителей должен насторожить мраморный оттенок кожи не только на лице, но и на других участках тела ребенка. Например, у младенцев первых месяцев жизни при проблемах сердца интенсивный цианоз отмечается на пяточках и ногтях. Помимо изменившегося цвета кожных покровов, следует обратить внимание на следующие особенности:
- беспричинное беспокойство малыша;
- вялость;
- холодный пот;
- плохое сосание груди;
- одышка (у грудничков она проявляется четко при кормлении).
У детей первого года жизни отмечается плохая прибавка в весе. О наличии сердечных патологий у ребенка красноречиво говорит отставание в физическом развитии.
Все перечисленные здесь симптомы могут иметь разную степень выраженности, но наблюдательные родительные не пропустят изменения цвета кожи у ребенка.
В большинстве случаев заболевания органов дыхания и сердечно-сосудистые проблемы у детей лечат несколько специалистов одновременно. Но консультация кардиолога необходима при любом развитии событий. Родителям следует обратиться именно к этому специалисту при появлении цианотичности у ребенка.
В калининградской частной поликлинике "Эдкарик" работают детские кардиологии, имеющие многолетний практический опыт. Своевременное проведение диагностических мероприятий позволит точно определить причину синюшной окраски кожи у детей разного возраста. В нашей клинике используются самые передовые методы диагностики:
- ЭКГ;
- Эхокардиография;
- УЗИ;
- КТ и МРТ;
- Рентгенография органов грудной клетки.
Проведение диагностики сердечных патологий включает лабораторные исследования. Родители тоже могут внести существенную лепту в этот важный процесс. Ведь маленькие дети в силу возраста не могут описать симптомы, которые их беспокоят. Внимательные мамы и папы заметят, когда появился цианоз, и какими другими патологическими явлениями сопровождался данный симптом в разное время.
Остается добавить, что многопрофильный детский центр "Эдкарик" известен не только в Калининграде. К нам приезжают на консультацию и лечение маленькие пациенты из других регионов РФ и даже из стран ближнего зарубежья. Комфортные условия и высокий сервис обслуживания станут залогом быстрого выздоровления.
Грибковые заболевания в современной дерматологии занимают центральное место. Эта группа объединяет огромное число заболеваний с поражением кожи, вызванных патогенными грибами. Дети не только не застрахованы от грибковых инфекций, но даже болеют ими чаще, чем взрослые. Данный факт подтверждается статистическими данными. Так, на сегодняшний день на микозы приходится почти 40% от всех дерматологических болезней. Вызывает тревогу то, что заболеваемость растет среди детей.
Опасность грибковых патологий для детского организма заключается в том, что они провоцируют мощный аллергический ответ, что ослабляет защитные функции иммунитета. Если патология выявлена на ранних стадиях развития, есть шанс на благоприятный прогноз для ребенка. Клиника "Эдкарик" предлагает всем проживающим в Калининграде и области детям широкий спектр медицинских услуг. У нас можно пройти обследование, и проконсультироваться с детским дерматологом.
Основные причины
Патологический процесс запускается с момента попадания патогена в кожу. Поэтому главным провоцирующим фактором является наличие ранок и микротрещин. Источником может стать, как больной человек, так и зараженные грибами предметы обихода, животные, почва. Инфицирование происходит во время контакта ребенка с названными источниками. Опасные в плане заражения места:
- спортивный зал;
- бассейн;
- парикмахерская;
- пляж;
- детские коллективы.
Поскольку детская кожа крайне уязвима и чувствительна, способствовать проникновению возбудителя могут следующие сопутствующие факторы:
- слабый иммунитет;
- плохое экологическое окружение;
- наличие на коже воспалительных очагов;
- авитаминозы;
- длительные курсы приема антибиотиков;
- некоторые хронические заболевания;
- дисбактериоз.
Хотя грибки входят в состав естественной микрофлоры, при иммунодефиците они переходят в агрессивную фазу существования. Так ведет себя, например, возбудитель разноцветного лишая.
Виды грибковых инфекций
Грибки очень сильно распространены в природе. Они отличаются высокой устойчивостью к внешней среде, и способны выживать при низких температурах. Поэтому прекрасная адаптация данных микроорганизмов затрудняет лечение грибковых инфекций. Заболевания такого рода могут быть спорадическими либо выливаться в эпидемические вспышки.
Классифицируются патологии, вызванные грибками по нескольким параметрам. По глубине поражения они делятся на:
- кератомикозы протекают с поражением без воспаления с поражением рогового слоя;
- дерматофитии не выходят за пределы эпидермиса, сопровождаются легким воспалением и повреждением волос;
- трихофитии чаще всего встречаются у детей;
- эпидермофитии протекают с поражением стоп, ногтевых пластинок, паховой области;
- глубокие микозы поражают кожу и слизистые ткани.
Некоторые грибковые заболевания протекают у детей в сочетании с дерматозами, что значительно затрудняет диагностику.
Клиническая картина
Поскольку грибковые патологии отличаются огромным разнообразием, симптоматика завит от типа и вирулентности самого возбудителя.
- Чаще всего дети страдают от микроспории и трихофитии, то есть стригущего лишая. При этих заболеваниях поражается кожа и волосистая часть на голове. Более всего подвержены патологии дошкольники и младшие школьники. Патоген передается посредство близкого контакта с зараженным животным. По истечении инкубационного периода (до месяца) появляются до 5 мм очаги с четкими краями.
- Трихофития у малышей сопровождается изменением цвета волос, их ломкостью на уровне кожной поверхности. Поэтому образуются проплешины, покрытые чешуйками. Эти элементы шелушатся.
- Отрубевидный лишай встречается только у старших детей. Для этого заболевания характерно появление кремовых либо светло-коричневых пятен небольшого размера. Основные локации живот, конечности и шея. Это хроническое заболевание с частыми рецидивами. Неприятность заключается в том, что пораженные зоны лишаются красящего пигмента и не загорают.
- Фавус - это заболевание редко встречается у детей. Как правило, поражается кожа головы. По всей поверхности волосистой части образуются сухие корочки неприятного желтого оттенка. От элемента исходит застойный запах, а волосы становятся похожи на паклю. При прогрессировании процесса все может закончиться полным облысением.
- Кандидоз или молочница чаще встречается у малышей первых месяцев жизни. Обычно поражаются слизистые ротовой полости и язык. Иногда процесс распространяется на кожу, и тогда на ней появляются везикулы.
Среди распространенных грибковых инфекций онихомикоз - заболевание с поражением ногтевых пластин. Нередко регистрируются такие инфекции, как рубромикоз и гиперкератоз. Особенность грибковых инфекций состоит в том, что стойкий иммунитет после выздоровления не формируется. Это означает, что ребенок может заражаться одним и тем же видом патогена бесконечное число раз.
Диагностика и способы лечения
При грибковых болезнях самый информативный метод диагностики - соскоб. Взятый для исследования материал высевается на питательную среду. Во время тестирования определяется вид возбудителя и его чувствительность к лекарствам.
Также проводится исследование под микроскопом чешуек кожи, ногтей, волос. Проводятся биохимические анализы и осмотр под лампой Вуда. Это специальный аппарат, который окрашивает чешуйчатые пластины при лишае в золотисто зеленоватые оттенки, а при микроспории в яркий зеленый цвет.
Диагностика при грибковых болезнях кожи требует опыта и хорошей подготовки. Ведь многие заболевания этой группы напоминают дерматиты, а от правильно поставленного диагноза зависит итог терапии.
Лечение грибковых поражений кожи - это длительный и кропотливый процесс. При тяжелых формах заболевания курс терапии проводится в стационарных условиях. Схема лечения подбирается детским дерматологом индивидуально для каждого маленького пациента. При этом обязательно учитывается площадь поражения, вид возбудителя и возраст ребенка. Терапия включает прием медикаментов внутрь, а также наружную обработку пораженной поверхности кожи с применением специальных препаратов. В комплекс включаются физиотерапевтические процедуры.
Прогноз
Большинство грибковых болезней кожи отличаются длительным течением. Надеяться на благоприятный прогноз можно лишь в том случае, если лечение начато при появлении первых признаков. Если не заниматься лечением, тогда процесс необратимо примет хроническую форму. Учитывая серьезность ситуации, родители должны при появлении первых тревожных симптомов показать ребенка детскому дерматологу.
Многопрофильный детский центр "Эдкарик" предлагает широкий спектр услуг всем детям, проживающим в Калининграде и области. У нас работают только врачи высокой квалификации, а современное оборудование позволяет быстро и качественно проводить диагностику.
Родители должны помнить, что от их действий зависит здоровье ребенка. Проконсультироваться с детским дерматологом можно в любое время, а записаться на прием к специалисту можно по телефону.
Цианотические приступы у детей. Бледные приступы у ребенка
Цианотические аффективно-респираторные приступы обычно предсказуемы и всегда провоцируются отрицательными эмоциями или ссорой. Эпизоду предшествует короткий пронзительный крик, за которым следует форсированный выдох и апноэ. Наблюдается быстрое развитие генерализованного цианоза и потеря сознания, на этом фоне возможны повторные генерализованные клонические подергивания, опистотонус и брадикардия. ЭЭГ в межприступном периоде без патологии.
Аффективно-респираторные приступы могут возникать повторно в течение нескольких часов или развиваются спорадически, однако их проявления всегда стереотипны. Эти состояния редко встречаются с 6-месячного возраста, пик дебюта приходится на 2 года, и они прекращаются к 5 годам. Лечение сводится к тому, чтобы поддержать и успокоить родителей. Некоторые родители считают, что, несмотря на рекомендации врача, они должны брызгать холодной водой в лицо ребенка, переворачивать его вниз головой, начинать дыхание рот в рот или даже сердечно-легочную реанимацию.
Тщательное обследование ребенка и подробное объяснение механизма приступов успокаивающе действуют на большинство родителей. В беседе с родителями необходимо обратить внимание на то, что оба они должны быть последовательны в отношениях с ребенком и не провоцировать его поведенческие реакции после приступа. Этого можно достичь, уложив ребенка в постель на период восстановления после приступа, и не играть с ним, не ласкать, не брать на руки, пока восстановление не будет полным.

Бледные приступы у ребенка
Этот вид приступов менее распространен, чем цианотические аффективно-респираторные приступы, и имеет несколько характерных особенностей. Приступы в типичных случаях провоцируются болью (например, падение и удар головой) или внезапным испугом. Ребенок прекращает дышать, быстро теряет сознание, появляется бледность и гипотония, возможно развитие тонических судорог. Может регистрироваться брадикардия с периодами асистолии, превышающими 2 с. На межприступной ЭЭГ патологии не выявляется.
В некоторых случаях бледные приступы могут провоцироваться в лабораторных условиях при надавливании на глазные яблоки, что вызывает глазосердечный рефлекс, афферентную стимуляцию тройничного нерва и эфферентное ингибирование сердечной деятельность посредством воздействия на блуждающий нерв. Эту процедуру может проводить только опытный врач и при наличии в кабинете техники для реанимационных мероприятий. У большинства детей терапевтически подход соответствует таковому при цианотических приступах, однако в резистентных случаях возможно проведение курса антихолинергической терапии — сульфат атропина дают внутрь в дозе 0,01 мг/кг/сут (максимальная доза — 0,4 мг), суточная доза делится на несколько приемов.
Препарат повышает ЧСС, оказывая ингибирующее влияние на блуждающий нерв. Атропин не следует назначать в жаркую погоду, так как это может провоцировать эпизод гиперпирексии.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Читайте также:

