Что значит запускать под кожу
Обновлено: 19.04.2024
Что делать при попадании лекарств под кожу? Первая помощь при экстравазации
Лечение и первая помощь при экстравазации - попадании лекарств под кожу. Объем вмешательства зависит от стадии экстравазации, вводимого раствора и специфических антидотов. Схема лечения повреждений 3-4-й стадии не разработана. При отсутствии рандомизированных контролируемых исследований некоторые организации опубликовали протоколы лечения, основанные на собственном опыте, серии случаев и единичных достоверных данных.
1. Во всех случаях экстравазации - попадании лекарств под кожу выполняют следующее:
а. Немедленно прекращают внутривенную инфузию.
б. Убирают стягивающие повязки, которые могут действовать как жгут (например, при фиксации конечности).
в. Придают конечности возвышенное положение для уменьшения отека.
г. Местно применяют согревающие и охлаждающие пакеты, что спорно. Под действием тепла происходит местная вазодилатация, способствующая реабсорбции инфильтрированных растворов. Однако, согласно данным литературы, влажные согревающие пакеты могут вызывать мацерацию кожи.
2. Экстравазация 1-й и 2-й стадии:
а. Убирают внутривенный катетер.
б. Выбирают антидот.

Стадии экстравазации - попадания лекарств под кожу
3. Экстравазация 3-й и 4-й стадии:
а. Оставляют внутривенный катетер на месте и с помощью шприца объемом 1 мл аспирируют как можно больше введенной жидкости.
б. Убирают катетер, за исключением случаев, когда необходимо введение антидота.
в. Решают вопрос об использовании гиалуронидазы или антидота.
г. Метод многократных пункций. После экстравазации кислыми или гиперосмолярными растворами развивается напряженный отек с побледнением кожи над местом инфильтрации. Использование стилета после соблюдения мер асептики дает возможность свободно вытекать инфильтрированному раствору, при этом уменьшаются отек и вероятность развития некроза. Затем накладывают повязку, смоченную физиологическим раствором, в целях улучшения дренирования.
д. Промывание физиологическим раствором. Некоторые авторы рекомендуют использовать метод промывания физиологическим раствором подкожных тканей. После обработки и инфильтрации участка 1% лидокаином подкожно вводят 500-1000 ЕД гиалуронидазы. Затем выполняют четыре маленьких разреза скальпелем по периферии участка инфильтрации. Проводят промывание. Вводят физиологический раствор через катетер, установленный подкожно в один из разрезов, жидкость изливается через другой разрез. Образовавшееся вздутие массирующими движениями выдавливают в сторону разреза для облегчения удаления веществ, излившихся из сосуда.
4. Специфические антидоты лекарств:
а. Фентоламин:
(1) Применяют при лечении повреждений в результате экстравазации вазопрессоров, например допамина и адреналина, которые вызывают повреждение тканей за счет интенсивной вазоконстрикции и ишемии.
(2) Эффект развивается практически сразу. Наиболее эффективен в течение часа, но можно вводить до 12 ч. Биологический период полувыведения фентоламина при подкожном введении составляет менее 20 мин.
(3) Механизм действия: конкурентная блокада а-адренорецепторов, приводящая к расслаблению гладкомышечных клеток и гиперемии.
(4) Для новорожденных дозы не установлены. Они зависят от размера повреждения и массы тела новорожденного.
(5) Рекомендуемые дозы варьируют в пределах от 0,01 мг/кг на одно введение до 5 мл раствора с концентрацией 1 мг/мл.
(6) Раствор в концентрации 0,5-1,0 мг/мл вводят подкожно в инфильтрированную область после удаления внутривенного катетера.
(7) Меры предосторожности. Могут возникать гипотензия, тахикардия и нарушения ритма; следует вводить крайне осторожно у недоношенных; повторно вводить в малых дозах.
б. Нитроглицерин местно:
(1) Эффективен при лечении повреждений, обусловленных экстравазацией допамина.
(2) Механизм действия: расслабление гладких мышц сосудов.
(3) Применение: 2% нитроглицериновая мазь из расчета 4 мм/кг на пораженную область, возможно повторное применение каждые 8 ч, если перфузия тканей не улучшается.
(4) Также используют трансдермальные пластыри.
(5) Меры предосторожности. Всасывание через кожу может привести к гипотен-зии.
в. Тербуталин:
(1) Эффективен в лечении периферической ишемии, возникшей вследствие экс-травазации вазопрессоров у взрослых и детей старшего возраста; о применении в неонатологической практике публикации отсутствуют.
(2) Механизм действия: периферическая вазодилатация в результате активации бета2-адренорецепторов.
(3) Вводят подкожно в концентрации 0,5-1,0 мг/мл; дозы у взрослых варьируют от 0,5 до 1 мг.
5. Лечение раны после экстравазации - попадания лекарства под кожу:
Цель лечения раны у новорожденных с частичной или полной утратой кожи заключается в достижении заживления первичным или вторичным натяжением без образования рубцов, контрактур и проведения оперативного вмешательства. Используют разные схемы лечения в разных лечебных учреждениях.
а. Промывают поврежденную область стерильным физиологическим раствором.
б. На пораженный участок наносят сульфадиазиновую мазь и меняют повязки каждые 8 ч, осторожно очищая раневую поверхность, повторно наносят мазь. Сульфонамиды повышают риск ядерной желтухи, поэтому противопоказаны новорожденным в первые 30 дней жизни.
в. Аморфные гели на водяной основе, содержащие полимер карбоксиметилцеллюлозы, пропиленгликоль и воду, сохраняют рану влажной и облегчают ее заживление. Их выпускают в форме гелей и пленок, которые можно накладывать прямо на раневую поверхность и оставлять на месте при повторных перевязках. Гель легко удаляется с помощью физиологического раствора, его меняют каждые 3 дня. Более частую смену повязок проводят при избыточной экссудации.
г. Влажно-высыхающие повязки с физиологическим раствором и повязки с повидонйодом также эффективны. Обильное нанесение повидон-йода на открытую рану не рекомендуют у новорожденных с очень низкой массой тела, поскольку всасывание йода может угнетать функцию щитовидной железы.
д. Эффективность применения антибактериальных мазей не доказана.
е. Заживление раны оценивают каждый день. Для заживления необходимо от 7 дней до 3 мес.
ж. Если рана находится на сгибательной поверхности, выполняют пассивные упражнения в пределах физиологического объема при каждой смене повязки в целях предотвращения контрактур.
6. Консультация пластического хирурга:
а. Проводят при повреждениях всей толщины кожи и значительных по площади отдельных повреждениях, обусловленных экстравазацией.
б. Могут потребоваться ферментативная или хирургическая обработка раны или трансплантация кожи.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
лезть — ле/зу, ле/зешь; лезь; лез, ла, ло; нсв. 1) а) Хватаясь руками или цепляясь ногами, взбираться вверх или опускаться вниз. Лезть на дерево. Лезть наверх. Лезть по обрыву оврага. Медленно лезть. б) отт.; разг. С усилием подниматься, всходить … Словарь многих выражений
лезть — лезу, лезешь; лезь; лез, ла, ло; нсв. 1. Хватаясь руками или цепляясь ногами, взбираться вверх или опускаться вниз. Л. на дерево. Л. наверх. Л. по обрыву оврага. Медленно л. // Разг. С усилием подниматься, всходить. Л. на пятый этаж. 2.… … Энциклопедический словарь
КОЖА — Гнилая кожа. Кар. Бран. О непорядочном человеке. СРГК 2, 385. Жирная (грубая) кожа. Жарг. угол. Бумажник с крупной суммой. ТСУЖ, 43, 56. Кожа говорит на ком. Дон. О бойком, отчаянном человеке. СДГ 1, 103. Кожа на переломе. Жарг. угол. Момент во… … Большой словарь русских поговорок
Семейство ужеобразные — Линней соединял всех известных ему змей в три семейства, именно: исполинских, ужеподобных и гремучниковых. Под уже образными мы, следуя Буланже, подразумеваем приблизительно всех тех змей, которых соединял под этим названием Линней, а… … Жизнь животных
Расы The Elder Scrolls — Проверить информацию. Необходимо проверить точность фактов и достоверность сведений, изложенных в этой статье. На странице обсуждения должны быть пояснения … Википедия
Охота в тропических лесах Голубой реки — К манящей и заветной цели. Стремится смело юный дух; Скорбь, радость, что над ним довлели. Забвенью преданы все вдруг. К опасностям лесов суровым И к жизни меж зверями он Отныне должен быть готовым. Как муж разумный снаряжен. Но в… … Жизнь животных
ПИЩА — Где ни сесть, так сесть, было бы что съесть. Хоть решетен (решетом), да ежедень; а ситный несытный. Кому люба честь, тому бы в передний угол сесть; а голодного, хоть за порог, только дай пирог. Без хлеба не работать, без вина не плясать. Остатки… … В.И. Даль. Пословицы русского народа
ДОБРО - МИЛОСТЬ - ЗЛО — Зла за зло не воздавай. Кривого кривым (худого худым) не исправишь. Заднего не поминать (или: не помнить). Старого не поминать. Старого пономаря не перепономаривать стать. Не поминай лихом. Не давай воли языку во пиру, во беседе, а сердцу в гневе … В.И. Даль. Пословицы русского народа
Распределяющая шляпа — Эта статья является частью цикла статей о волшебном мире Гарри Поттера. Содержание 1 Коммуникация 1.1 Заколдованные монеты … Википедия
Зеркало Еиналеж — Эта статья является частью цикла статей о волшебном мире Гарри Поттера. Содержание 1 Коммуникация 1.1 Заколдованные монеты … Википедия
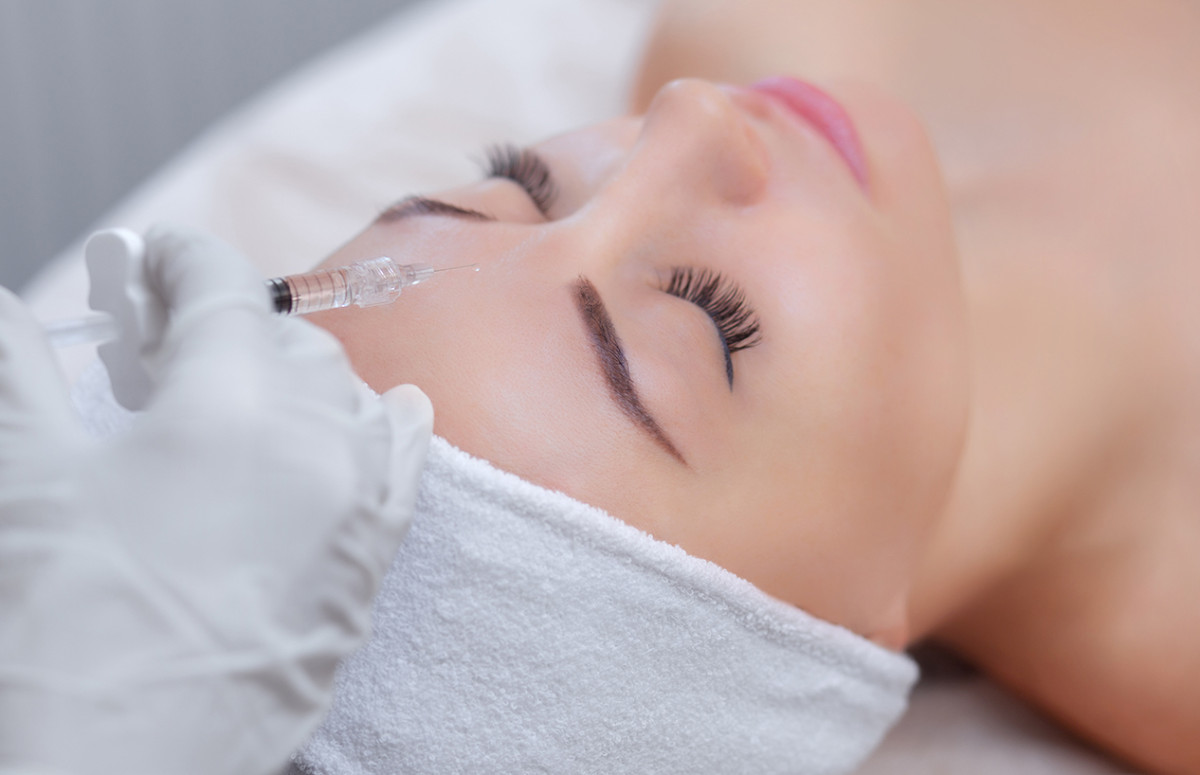
С каждым годом нашей коже все сложнее удерживать влагу. Процесс обезвоживания знаком не только обладателям сухой кожи. Удержать влагу помогут препараты с гиалуроновой кислотой, а биоревитализация — самый быстрый и эффективный способ их введения. Разбираемся вместе с косметологом, кому показана эта процедура и как к ней подготовиться.
Материал прокомментировала Галина Зосимова, врач-дерматовенеролог, косметолог, хирург Центра косметологии и нитевых технологий «Век Адалин»
Что такое биоревитализация
Биоревитализация — это инъекционная процедура по насыщению кожи гиалуроновой кислотой. Проще говоря, это небольшие уколы препаратами, содержащими этот ингредиент.
Биологическое старение кожи часто связано с потерей влаги. Главный элемент, который отвечает за удержание воды в коже, — это гиалуроновая кислота, которая, к слову, содержится и в других органах, например в костях. Она притягивает и связывает молекулы воды, не давая им испаряться. За счет этого кожа становится увлажненной, упругой и менее подверженной старению. С 25 лет процессы выработки гиалуроновой кислоты в организме замедляются. Поэтому рекомендуется начинать питать ею кожу извне. Например, с помощью косметического ухода или пищевых добавок.
Биоревитализация — один из эффективных способов точечного насыщения кожи гиалуроновой кислотой. За счет ее введения непосредственно в средние слои кожи достигается максимальный эффект, ведь так глубоко не могут проникнуть ни кремы, ни сыворотки. В отличие от мезотерапии, также инъекционной методики введения разных препаратов в кожу, при биоревитализации работают только с гиалуроновой кислотой. Основной задачей процедуры является восстановление увлажненности кожи. Впервые такую методику предложили итальянские ученые А. Ди Пьетро и Дж. Ди Санте в 2001 году [1].
Галина Зосимова:
«Биоревитализация — это мезотерапевтическая процедура, при которой вводятся микродозы активного вещества в кожу, но этим словом обозначают исключительно инъекции высокомолекулярной гиалуроновой кислоты. Суть биоревитализации в увеличении или восполнении гидрорезерва кожи. По сути, косметологи с помощью иглы добавляют в кожу один из ее компонентов — гиалуронку.
Биоревитализация, как, впрочем, и все процедуры, делается по показаниям. Нет какого-то определенного возраста, когда «всем уже надо». Обычно эту процедуру назначают после 25 лет пациентам с сухой кожей, после 40 лет она уже показана многим (но не всем). Есть ли возраст, с которого она перестает действовать? Нет! Чем старше человек, тем меньше в его/ее коже содержится гиалуроновой кислоты, и биоревитализация как раз все больше необходима. Мужчинам реже требуются инъекции гиалуроновой кислоты, так как их кожа менее склонна к потере влаги».
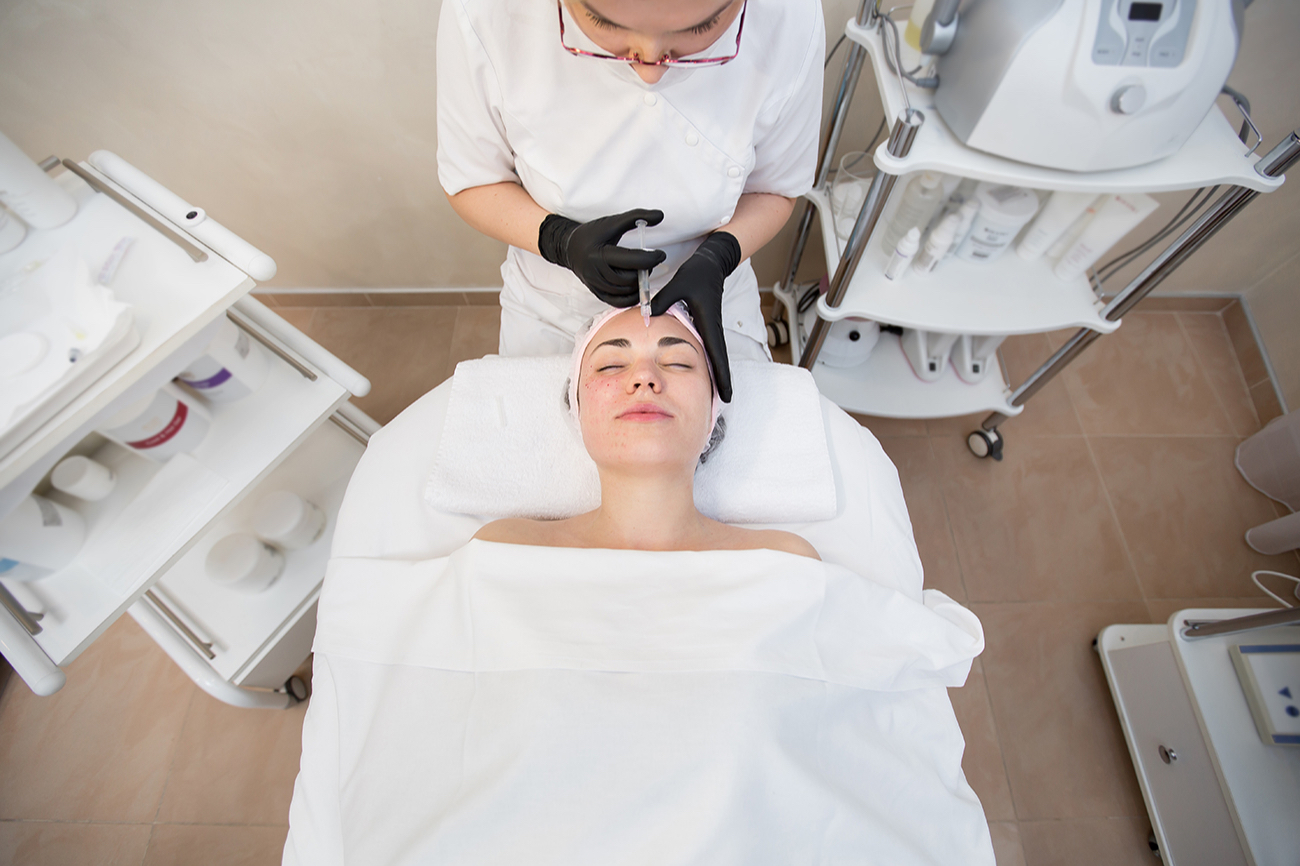
Для чего нужна биоревитализация
Биоревитализация помогает увлажнить кожу и удержать в ней влагу. Проблемы, которые решает эта процедура, связаны с обезвоживанием кожи:
- Устранение сухости кожи, шелушений.
- Восстановление структуры кожи и ее тургора, то есть эластичности, за счет стимуляции выработки коллагена и эластина [2].
- Улучшение цвета лица.
- Выравнивание текстуры кожи.
- Небольшое наполнение мелких морщин, если причина их возникновения в обезвоженности.
- Уменьшение пигментных пятен и постакне.
Галина Зосимова:
«Высокомолекулярная гиалуроновая кислота окружена множеством молекул воды как шубой. Она позволяет удерживать эту воду внутри кожи, поддерживая увлажненность. То есть биоревитализация в первую очередь решает проблемы обезвоживания. Но не только.
В результате отсутствия должного увлажнения появляется не только чувство стянутости и мелкое шелушение, но также могут забиться поры, появиться черные точки, купероз, мелкая сетка морщин, участки атопии (розовые шелушащиеся пятна).
Получается, что биоревитализация как минимум останавливает прогрессирование этих проблем.
За многие годы эта процедура обрела популярность и обросла некоторыми мифами. Например, есть мнение, что она способствует лифтингу, то есть подтягивает кожу. Это не совсем так: более увлажненная кожа становится наполненной, упругой, повышается ее тургор. Но лифтингом это назвать нельзя.
Борьба с акне — еще один миф. Есть мезотерапевтические препараты для борьбы с угрями, но биоревитализация к ним не относится. Более того, лишнее повреждение кожи может привести к обострению и появлению новых воспалительных элементов.
А вот с пятнами постакне (когда угрей больше нет, а есть пигментные пятна от них) биоревитализация может помочь».
Противопоказания к биоревитализации
Не стоит игнорировать тот факт, что процедура биоревитализации все же инвазивная, то есть связанная с введением средств под кожу. А значит, даже при таком безобидном вмешательстве могут быть противопоказания.
Перенести запись к косметологу следует, если вы:
- чувствуете недомогание и подозреваете у себя ОРВИ;
- находитесь в стадии обострения хронического заболевания;
- беременны или кормите грудью;
- имеете сыпь или кожные заболевания на лице или месте, где планируете делать биоревитализацию.
Галина Зосимова:
« В первые дни цикла инъекционные процедуры могут быть болезненнее, но менструация не считается противопоказанием. Каждый человек по-разному терпит боль. Если вы падаете в обморок от вида иглы, то биоревитализация точно не для вас».
Как проходит процедура биоревитализации
Не стоит доверять проведение этой процедуры любому специалисту. Сейчас в России есть две специальности по косметологии: это косметолог-эстетист, который может осуществлять неинвазивные процедуры (маски, массажи), и врач-косметолог с медицинским образованием. За уколами гиалуронкой нужно идти именно ко второму. Даже медсестра, которая имеет право ставить уколы, не может самостоятельно принимать решение о том, какой препарат выбрать и в какое место его ввести. Ее задача — ассистировать врачу [3].
Перед началом биоревитализации косметолог должен осмотреть кожу: нет ли воспалений и в какие точки будут проводиться уколы, снять макияж. Поскольку процедура представляет собой множество мелких уколов, врач может предложить обезболить поверхность кожи специальным гелем.

На рынке существует множество препаратов для биоревитализации, различия между ними — не только в цене, но и составе. В их основе всегда гиалуроновая кислота, но в разной дозировке и иногда с дополнительными компонентами. Правильный выбор материала влияет и на эффективность процедуры, и на пролонгированность эффекта.
Сама манипуляция может осуществляться вручную или с помощью аппарата. В зависимости от выбранного метода, площади введения препарата и количества уколов, все мероприятие может занять от одного до полутора часов.
Галина Зосимова:
«Перед началом биоревитализации проводится аппликационная анестезия с помощью крема в течение получаса. В день процедуры не стоит заниматься спортом (капилляры расширятся и будет больше синяков) и пить обезболивающие препараты. По той же причине лучше избегать алкоголя: отек наутро будет сильнее чем обычно.
Есть разные (более 100) вариантов биоревитализантов, они отличаются и по размеру молекулы гиалуроновой кислоты, и по ее концентрации; некоторые препараты могут включать другие вещества (сукцинаты, глицерин, маннитол, трегалозу, аминокислоты). В таком разнообразии, конечно, может разобраться только специалист, который прошел обучение».
В зависимости от выбранного препарата и его количества процедура может обойтись от 10 тыс. руб и больше. Гиалуроновая кислота не остается в коже, а с течением времени выходит. Эффект держится в среднем от трех месяцев до года, потом нужно повторить процедуру. На сроки влияет и скорость обмена веществ и то, как вы будете ухаживать за кожей и поддерживать ее увлажненность после биоревитализации.
Галина Зосимова:
«Как часто нужно делать биоревитализацию — это, наверное, самый сложный вопрос, потому что есть рекомендуемые производителем каждого конкретного препарата кратность и интервал между процедурами, есть разный возраст пациентов, разная степень обезвоженности кожи. Поэтому решение принимает специалист индивидуально. Чаще всего делается минимум 2–3 сеанса с интервалом 2–4 недели. Через полгода-год можно сделать или поддерживающую процедуру, или новый курс».
Уход за кожей после биоревитализации
Отдельного специального ухода на срок действия препарата не потребуется, но первые дни после биоревитализации стоит соблюдать меры безопасности. В частности, Галина Зосимова рекомендует:
Вероятность инфильтрации и экстравазального введения значительно уменьшается, если медицинская сестра понимает причины этих явлений, правильно выбирает вену для пункции или катетеризации и оборудование, а также тщательно следит за пациентом.
В соответствии со стандартами сестринской практики, инфильтрацией называется непреднамеренное введение раствора лекарственного средства в ткани, окружающие вену. Такие лекарственные средства могу вызывать раздражение окружающих тканей, если они окажутся в подкожной клетчатке, если же они выливаются на кожу, может развиваться контактный дерматит. Экстравазация — это введение значительного количества раствора лекарства мимо вены, и в некоторых случаев она сопровождается даже тканевыми некрозами.
В связи с этим, надо помнить, что некоторые растворы лекарственных средств не предназначены для ведения в периферические вены. Инфильтрация и экстравазация возникают чаще всего тогда, когда катетер не полностью находится в просвете вены, или же в стенке вены есть разрыв, который способствует утечке раствора. Причины этого явления:
- Катетер введен в вену неправильно;
- Вена повреждена, вокруг имеется отек клетчатки, который препятствует правильному току крови, раствор задерживается и вытекает в окружающие ткани;
- Внутри вены или вокруг катетера формируется тромб, который задерживает раствор, он выходит в окружающие ткани. Также при этом развиваются флебит или тромбофлебит;
- Катетер прокалывает или развивает противоположную стенку вены, что также может сопровождаться флебитом или тромбофлебитом;
- Катетер вытягивается из просвета вены при движении пациента или вследствие ненадежной фиксации.
Хотя чаще всего инфильтраты и экстравазаты возникают при инфузии в периферическую вену, эти осложнения могут развиваться и при использовании центральных венозных катетеров и имплантируемых портов. В этом случае последствия могут быть катастрофическими вследствие большого объема используемого раствора, и еще потому, что эти устройства используются для введения концентрированных и вязких растворов.
В большинстве случаев инфильтраты не приводят к тяжелому поражению тканей, но для пациента они очень некомфортны. Также приходится удалять катетер из вены и устанавливать новый, что может уменьшить число потенциально доступных вен, отнимает время и увеличивает затраты.
Самые серьезные последствия наступают, когда вне просвета сосудов оказываются раздражающие растворы, например, содержащие кальций, калий или препараты для химиотерапии. Повреждение тканей может напрямую зависеть от рН раствора: сильно щелочные или кислые растворы вызывают самые настоящие химические ожоги. Значительно концентрированные лекарственные препараты могут даже вызывать некроз тканей.
Степень повреждения при инфильтрации или экстравазации может зависеть от того, как быстро будут предприняты все меры, так как даже небольшое количество жидкости создает компрессию и повреждение. При раннем выявлении и лечении инфильтратов и экстравазатов можно предупредить повреждение нервов и тканей, и предупредить хирургическое вмешательство. Неспособность своевременно распознать эти осложнения может привести к стойкой деформации, и потере функции, даже в том случае, если пациенту будет проведена реконструктивная операция. Часто такие ошибки заканчиваются судебным процессом.
Чтобы избежать проблем, нужно быть настороженным в отношении признаков и симптомов инфильтрации и экстравазации, которые включают в себя:
- «Надутую» кожу, которая выглядит блестящей, натянутой и плотной;
- Отек в месте введения иглы или катетера;
- Холодная наощупь кожа;
- Дискомфорт;
- Замедление или прекращение инфузии;
- Утечка раствора лекарственного препарата вокруг места введения или под повязкой;
- Если над местом инфузии наложить жгут, инфузия не прекращается;
- Нет тока крови по катетеру, если пережать вену и опустить пакет с раствором (наличие крови не исключает инфильтрацию).
Дискомфорт и жжение при инфузии раздражающего или вязкого раствора может указывать на повреждение сосуда. Жалоба на боль в месте установки катетера или иглы в вену — это основной признак того, что нужно быстро вмешиваться. В этом случае необходимо принять следующие меры:
- Прекратить инфузию;
- Если нет противопоказаний, установить катетер в вену на другой руке;
- При инфильтрате — наложить компресс, если произошла экстравазация, особенно хлорида кальция — срочно приглашайте врача.
До введения вязкого, могущего вызвать сужение сосуда, или токсичного раствора лекарственного средства, необходимо знать, какие нейтрализующие вещества (антидоты) применяются при экстравазации и инфильтрации.
Для предотвращения инфильтрации, нужно выбирать подходящую вену. Выбирайте гладкую и упругую вену, которая не похожа на веревку с узлами. Избегайте сгибательных поверхностей суставов, так как здесь смещение катетера происходит особенно часто. Если такое место — единственное, куда можно установить катетер, используйте шину. Если пациент в сознании, инфузия долгая, а ему хочется двигаться, и например, читать книжку, то лучше избегать использования вен кисти.
Чаще всего оптимально катетеризировать вены предплечья, особенно внутренней его части. Кости — это естественная шина, вены достаточно хорошо фиксированы, поэтому вероятность смещения катетера значительно уменьшается.
Начинайте выбирать вену на предплечье так низко, насколько это вообще возможно (не стоит использовать место сделанной недавно венепункции), но не стоит ипользовать вены на внешней поверхности предплечья около запястья, так как там близко проходят нервы. Лучше не использовать вены внутренней части ниже локтя (антекубитальная ямка) — инфильтрацию в этой зоне очень легко просмотреть и она бывает немаленькой. При значительно инфильтрации в антекубитальной ямке жидкость сдавливает важные анатомические структуры и может привести к повреждению нервов и некрозу тканей.
Чтобы раствор лекарственного препарата максимально смешивался с кровью, выбирайте катетер минимально возможного диаметра, это позволит крови смешиваться с инфузатом, и обеспечить его адекватное разведение.
Всегда водите иглу срезом вверх, чтобы уменьшить риск сквозного прокола вены, тщательно фиксируйте катетер, чтобы он не смещался, особенно у детей и пожитых.
После того, как врач установит катетер в центральную вену, или медсестра — периферическую, место пункции проверяют каждые час-два, особенно если проводится длительная инфузия. Убедитесь, что место пункции вены хорошо видно (лучше применять прозрачные заклейки, а не марлевые салфетки).
Регулярно проверяйте, не появилось ли напряжения и отека в месте введения катетера. Спрашивайте пациента, нет ли боли, если говорить он не может, проверяйте место пункции чаще. Если вы заметите инфильтрацию или экстравазацию, сразу же прекращайте инфузию, и проверяйте, что произошло. Если инфильтрат большой, или раствор был раздражающий — немедленно зовите врача. Если катетер остался на месте, можно попробовать шприцом аспирировать часть попавшей в ткани жидкости, также через катетер можно вести антидот.
После удаления катетера больную руку надо держать в приподнятом положении (например, на подушке), и приложить холодный компресс, если это лекарства для химиотерапии — то теплый компресс. Если появляется некроз (обычно через может быть необходимой консультация хирурга.
Как документировать осложнения инфузионной терапии
Во-первых, нужно измерить участок измененных тканей, чтобы потом можно было оценить эффективность лечения. Обязательно нужно отслеживать состояние кожи и мягких тканей, чтобы избежать тяжелых осложнений, также это помогает оценить качество медицинской помощи.
Применение устройств для фиксации конечности, особенно в детской и гериатрической практике, может давать удивительные результаты: частота смещения катетеров может снизиться до нуля, и не будет тяжелых последствий. Соблюдение описанных выше несложных приемов может предотвратить осложнение. Ну а если оно все-таки возникло, то последствия можно сделать минимальными, если быстро и адекватно реагировать на случившееся.
Отдельно — о центральных венозных катетерах и имплантируемых портах
В соответствии с международными стандартами, раствор лекарственного средства, имеющий рН менее 5 и более 9, не должен вводиться через периферические вены. Например, это — ванкомицин (pH, ∼2.4) и фенитоин (pH, ∼12). То же самое касается и растворов, содержащих более 5% гидролизата белков, или 10% глюкозы.
Поскольку экстравазация такого раствора может иметь катастрофические последствия, то все их вводят через центральный венозный катетер или имплантируемый порт. Если приходится однократно вводить такой раствор в периферическую вену, то его вводят через толстый катетер, через боковой порт во время инфузии физиологического раствора, предпочтительнее иметь отдельный катетер для таких целей.
При введении вязкого или раздражающего раствора через центральный венозный катетер, всегда следует проверять обратный ток крови по катетеру, и часто делать это повторно во время инфузии. Если обратного тока крови нет, то это можно указывать на выход катетера из просвета вены, и утечке раствора в окружающие ткани. Также может быть тромбоз катетера — в этом случае срочно останавливайте инфузию и зовите врача во избежание тяжелых последствий.
Иногда врач проводит контрастное исследование под контролем рентгена, чтобы убедиться в проходимости катетера и может растворить тромб.
Если венозный доступ осуществляется через имплантируемый порт, важно выбирать иглу адекватной длины, чтобы она не выскочила из порта, и раствор не ушел бы в окружающую клетчатку. Если же игла окажется слишком длинной, то это может привести к повреждению мембраны порта, в результате чего экстравазация будет происходить уже через мембрану.
Когда инфузия лекарственного средства проводится через имплантируемый порт, нужно часто осматривать место установки порта, как и при работе с периферическим венозным катетером, чтобы своевременно выявить любую утечку или отек подкожной клетчатки рядом с портом. Если пациент жалуется на ЛЮБОЙ дискомфорт, немедленно прекращайте инфузию и посмотрите, что случилось. При подозрении на проблемы с портом — срочно зовите врача. Иногда порт может отсоединяться от катетера, и в этом случае пациенту нужна немедленная операция.
Шкала оценки инфильтравии в месте инфузии (Journal of Infusing Nursing, 2006)
0 баллов — нет никаких симптомов
1 балл — напряженная кожа, отек до 2.5 см в диаметре, холодная наощупь кожа, боль может быть, а может и не быть
2 балла — Кожа натянута, отек от 2 до 12 см в любом направлении, кожа холодная наощупь, боль может быть, а может и не быть
3 балла — кожа напряжена и просвечивает, большой отек — больше 15 см, в любом направлении, кожа холодная наощупь, боль средняя или умеренная, может быть онемение
4 балла — Кожа напряжена, просвечивает, плотная, может быть даже повреждена, обесцвечена, имеется выраженный отек, более 15 см, в любом направлении, отек глубокий, есть нарушения кровотка, боль от умеренной до выраженной, могут быть синяки
К последней, самой тяжелой степени инфильтрации, также относится утечка любого препарата крови, раздражающего или очень вязкого раствора.
Когда в организм проникают вредоносные бактерии, тот отвечает универсальной защитной реакцией — воспалением. При определенных обстоятельствах воспаление способно приобрести гнойный характер. Образуется гной — густая жидкость, в которой содержится много белка, погибших лейкоцитов и микробные клетки. Если в одном месте скапливается достаточно много гноя, возникает абсцесс, или, выражаясь простыми словами, гнойник.
Абсцессы могут появляться в любой части тела, даже в костях. Чаще всего они образуются под кожей, в области подмышки, паха, половых органов, ануса, в других местах. Встречаются гнойники под слизистой оболочкой (например, на десне, если долго не лечить кариозный зуб, или заглоточный абсцесс — воспаление жировой клетчатки позади глотки), во внутренних органах: в печени, селезенке, почках, легких и др.
Чаще всего врачам-хирургам приходится сталкиваться с подкожными абсцессами. Об их лечении мы и поговорим ниже.
Ни в коем случае нельзя пытаться «выдавить» абсцесс. Надавливая на полость с гноем, вы создаете в ней повышенное напряжение, это способствует распространению инфекции. Нельзя протыкать гнойник иголкой. Острый кончик иглы может повредить находящуюся под гноем здоровую ткань или кровеносный сосуд. Зловредные микробы не преминут воспользоваться такой возможностью и бросятся на освоение новых «территорий».
Если у вас на коже появилось нечто напоминающее гнойник, с визитом к хирургу лучше не медлить. Особенно если:
- абсцесс очень большой или их несколько;
- вы плохо себя чувствуете, температура тела повысилась до 38°C и больше;
- на коже появилась язва;
- от абсцесса «пошла» красная линия по коже — это говорит о том, что инфекция распространилась на лимфатический сосуд, и развился лимфангит.
Можно ли вылечить абсцесс без вскрытия?
Еще древнегреческий врач Гиппократ любил говаривать: «где гнойник — там разрез». С тех пор в принципах лечения абсцессов мало что изменилось.
Почему гнойник нужно обязательно вскрывать? Организм человека устроен очень мудро, обычно он сам избавляется от всего лишнего. Если где-то скопился гной, это говорит о том, что естественные механизмы оказались неэффективны. Организм не знает, как вывести его наружу. При этом полость с гноем становится похожа на бомбу замедленного действия. Болезнетворные микробы могут распространиться за пределы абсцесса, иногда это приводит к тяжелым осложнениям, вплоть до сепсиса.
Лучшее решение в подобной ситуации — выпустить гной через разрез. Как правило, после этого быстро наступает улучшение, начинается процесс заживления.
После вскрытия абсцесса хирург может назначить антибиотики, но они бывают нужны не всем пациентам.
Как вскрывают абсцесс?
Операцию обычно проводят под местной анестезией. Вы практически не почувствуете боли. Врач сделает разрез и очистит рану от гноя — при помощи специального отсоса, или вручную, вооружившись марлевой салфеткой.
Когда рана будет очищена, хирург введет в нее палец или хирургический зажим, чтобы проверить, не остались ли еще карманы, заполненные гноем. Иногда внутри абсцесса есть перегородки, которые делят его на две, три или больше «комнат». Все перегородки нужно разрушить и выпустить весь гной.
Рану промывают антисептическим раствором. Но ушивать её не торопятся. Под швами может снова скопиться гной. Полость нужно оставить открытой, чтобы она лучше очистилась и быстрее зажила. Для оттока лишней жидкости в ней оставляют дренаж — полоску из латекса, один конец которой выпускают наружу. Впоследствии проводят перевязки с растворами антисептиков, заживляющими и антибактериальными мазями.
Читайте также:

