Что за шишка в паху в коже у мужчин
Обновлено: 24.04.2024
Боль в паху у мужчин наблюдается при паховой грыже, воспалении регионарных лимфатических узлов на фоне ЗППП, заболеваниях половых органов и мочевыводящей системы, некоторых травмах, ортопедических патологиях. Бывает острой, тупой, слабой, интенсивной, постоянной, периодической. Иногда дополняется отеком, гиперемией. Возможны локальные внешние деформации. Причина симптома устанавливается на основании данных опроса, внешнего осмотра, УЗИ, рентгенографии, лабораторных анализов. В ряде случаев требуется забор биоптата. Лечение включает обезболивающие и антимикробные средства, физиотерапию, операции.
Почему у мужчин возникает боль в паху
Паховая грыжа
Паховые грыжи являются самым распространенным типом грыжевого выпячивания, встречаются у мужчин в 6 раз чаще, чем у женщин. Заболевание развивается остро или постепенно. Пациент жалуется на наличие опухолевидного образования, периодическую либо постоянную боль в паху, иррадиирующую в крестец, поясницу. Вовлечение слепой кишки проявляется запорами, метеоризмом, мочевого пузыря – дизурией, болью над лобком.
Ущемление грыжи характеризуется резким нарастанием болевого синдрома на высоте напряжения, физического усилия. Интенсивность симптома настолько велика, что пациент не может найти себе места, стонет. Из-за болевого шока возникают бледность, гипотония, тахикардия. Возможна клиника кишечной непроходимости. Сильная боль сохраняется на протяжении нескольких часов, затем стихает из-за развития некроза и гибели нервных окончаний.
У некоторых мужчин после герниопластики развивается рецидивная паховая грыжа. Проявления те же, что при обычной грыже. В зоне послеоперационного рубца образуется выпячивание, беспокоят ноющие и тянущие боли в проекции паха. Возможен дискомфорт во время ходьбы. По мере увеличения образования присоединяются диспепсические расстройства либо явления дизурии.
Паховая лимфаденопатия
Боли в паху на фоне увеличения паховых лимфоузлов, как правило, свидетельствуют о наличии инфекционного процесса, чаще всего появляются при ИППП:
- Хламидиоз. Острая форма чаще развивается у мужчин. Сопровождается двухсторонней паховой лимфаденопатией. Пальпация узлов незначительно болезненна. Кожа не изменена. Отмечаются боли внизу живота, слизисто-гнойные выделения из мочеиспускательного канала.
- Гонорея. Увеличение лимфоузлов чаще двухстороннее. Выявляется болезненность при пальпации, незначительное покраснение кожи. Характерны гнойные уретральные выделения по утрам, дизурические расстройства.
- Микоплазмоз и уреаплазмоз. При умеренно выраженном воспалении кожа паха не изменена, при интенсивном – гиперемирована. Ощупывание лимфоузлов болезненно. Пациенты жалуются на выделения слизисто-гнойного характера, рези, боли во время мочеиспускания.
Особой формой поражения лимфоузлов является паховый лимфогранулематоз – заболевание, которое вызывается хламидиями, наблюдается преимущественно в теплых странах. В России диагностируется у моряков, путешественников, военнослужащих. Регионарный лимфаденит возникает через 2-4 недели после заражения. Проявляется болезненностью и увеличением лимфоузлов, локальным отеком, гиперемией. Узлы трансформируются в бугристые крупные опухоли, спаиваются с окружающими тканями, становятся неподвижными, а затем расплавляются с образованием свищей и язв.
Кроме того, паховым лимфаденитом сопровождаются баланит, гангрена Фурнье, некоторые другие инфекционно-воспалительные процессы. Узлы увеличенные, болезненные, подвижные при пальпации. Лимфаденопатия также может наблюдаться при онкологических заболеваниях наружных половых органов, но боли в подобных случаях беспокоят не всегда, возникают вследствие сдавления близлежащих нервов.

Андрологические заболевания
Мужчины предъявляют жалобы на наличие симптома при следующих патологиях половых органов:
- Орхит. Отмечается боль в яичке, промежности, паховой зоне. При острой форме боли интенсивные, яичко резко отечное, наблюдаются слабость, разбитость, общая гипертермия. У больных хроническим орхитом ощущения ноющие либо тянущие, общее состояние не нарушено.
- Перекрут яичка. О развитии патологии свидетельствует остро возникшая внезапная резкая боль в мошонке, иррадиирующая в пах и промежность. Симптом выражен настолько ярко, что провоцирует коллапс, тошноту, рвоту.
- Фуникулоцеле. Киста семенного канатика у молодых мужчин чаще протекает бессимптомно, большие образования вызывают дискомфорт в паху. В пожилом возрасте могут наблюдаться ноющие боли.
- Варикоцеле. Боли в мошонке, зоне паха возникают на 2 стадии заболевания, варьируются от слабых до резких, жгучих или простреливающих. Вначале отмечается связь с физической активностью. На 3 стадии связь утрачивается, симптом становится постоянным.
Проявления эпидидимита, эпидидимоорхита и везикулита напоминают клиническую картину орхита и тоже могут сопровождаться болевыми ощущениями в паху. Болезненность обнаруживается при синдроме отечной мошонки, спровоцированном ишемией, травмами, инфекционными заболеваниями. При простатите боли в промежности нередко отдают в пах. У мужчин, страдающих аденомой простаты, симптом появляется на поздних стадиях, обусловлен осложнениями со стороны мочевыводящей системы.
Болезни мочевых путей
Острая боль в зоне паха иногда вызывается низко расположенным конкрементом. Симптом появляется внезапно, отличается значительной интенсивностью. Боли в поясничной и паховой областях иррадиируют в наружные половые органы и мочевой пузырь, сочетаются с частыми позывами к мочеиспусканию, кровью в моче. Аналогичные проявления, но с менее резкой болью наблюдаются при песке в почках на фоне его движения по мочевым путям.
Перечень других патологий мочевыводящей системы с болезненностью в паху с учетом уровня поражения включает:
- Мочеиспускательный канал: уретрит.
- Мочевой пузырь: цистит у мужчин, рак мочевого пузыря, малакоплакия.
- Мочеточники: уретерит, гидроуретер.
- Почки: аденокарцинома, гидронефроз.
Аппендицит
При низком расположении воспаленного червеобразного отростка острый аппендицит проявляется приступообразными болями в правой паховой и подвздошной областях. Клиническая картина дополняется тошнотой, рвотой, поносом, повышением температуры тела. У мужчин с хроническим аппендицитом боли тупые, ноющие, постоянные либо возникающие под влиянием провоцирующих факторов (нарушений диеты, физической нагрузки).
Патологии опорно-двигательного аппарата
ARS синдром диагностируется у мужчин, занимающихся спортом, характеризуется болями в паху, иррадиирующими в мышцы бедра и нижней части живота со стороны поражения. Проявления связаны с физической нагрузкой, колеблются от незначительных до интенсивных. Болезненность усиливается при ощупывании сухожилий, связок, напряжении мышц передней брюшной стенки, отведении бедра.
Симптом также возникает на фоне растяжения связок тазобедренного сустава, вызванного падением, резким отведением бедра во время спортивных занятий либо попыткой сесть на шпагат. Иногда иррадиация в пах становится следствием заболеваний и повреждений тазобедренного сустава и проксимальных отделов бедра, например, коксартроза, артропатии либо перелома шейки бедренной кости.
Диагностика
На начальном этапе мужчину осматривает уролог-андролог. Если боль в паху не связана с заболеваниями мочеполовой системы, пациента направляют к абдоминальному хирургу или травматологу-ортопеду. При ИППП требуется консультация венеролога. Для уточнения диагноза проводят следующие процедуры:
- Диафаноскопия. Выполняется в ходе объективного осмотра, помогает дифференцировать гидроцеле и увеличение мошонки другой этиологии (при неоплазиях, отеке мягких тканей, воспалении оболочек и придатка яичка, паховых грыжах). Из-за низкой информативности применяется в качестве ориентировочного исследования для выбора дальнейших диагностических мероприятий.
- Ультрасонография. С учетом предполагаемой локализации патологического очага мужчине может быть назначено УЗИ простаты (простатит, аденома предстательной железы), УЗИ мошонки (орхит, эпидидимит, перекрут яичка) или лимфоузлов (лимфаденопатия). Для выявления паховой грыжи производится УЗИ грыжевого выпячивания, для подтверждения ARS синдрома – сонография лонного сочленения, для диагностики МКБ – УЗИ почек и мочевого пузыря.
- Рентгенодиагностика. Информативна при грыжах, некоторых болезнях мочевыводящей системы. В зависимости от локализации очага назначают обзорную урографию, КТ почек либо ирригографию. При ортопедических патологиях может быть показана рентгенография таза или тазобедренного сустава.
- Биопсия лимфоузла. Рекомендована при лимфоаденопатии неясного генеза. Морфологическое исследование биоптата позволяет определить характер патологического процесса. Большое количество лимфоцитов указывает на воспаление. Обнаружение атипичных клеток свидетельствует о метастазировании злокачественного новообразования.
- Лабораторные анализы. Общий анализ крови выполняют для подтверждения воспаления, исключения лимфаденопатии при гемобластозе. Для определения возбудителей ЗППП производят ПЦР-диагностику, осуществляют РИФ или ИФА.

Лечение
Помощь на догоспитальном этапе
Появление резких болевых ощущений в паху свидетельствует о возможном наличии опасных патологий: отхождении камней при МКБ, ущемлении грыжи или остром аппендиците. В перечисленных случаях требуется немедленный вызов бригады скорой помощи. Самостоятельный прием обезболивающих препаратов не показан, поскольку может исказить симптоматику и усложнить постановку диагноза. До приезда врача мужчине нужно обеспечить покой, уложив в удобном положении.
Консервативная терапия
Терапевтическая тактика определяется причиной болезненности в паху. Могут применяться следующие лечебные методики:

Появление шишки в паху у мужчин всегда свидетельствует о той или иной патологии различной степени тяжести. Уплотнение может располагаться как непосредственно под кожей, так и в глубоких слоях тканей, сопровождаться болезненными ощущениями или вообще не вызывать никакого дискомфорта. В любом случае, причину такого состояния необходимо выяснять.
Причины шишки в паху у мужчин
Среди наиболее распространенных причин шишки в паховой области выделяют следующие патологии:
- Грыжа. Выпячивание грыжевого содержимого происходит из-за ослабления тканей и мышц. Такая патология может развиваться под воздействием разных факторов – асцит, резкое увеличение массы тела, хронический надрывный кашель, последствия травм или операций и пр. В случае наличия такой симптоматики как резкая боль в животе, холодный пот, тошнота свидетельствуют о том, что пациенту может понадобиться экстренная хирургическая помощь (если произошло ущемление грыжи).
- Паховый лимфаденит. Часто он является признаком заболевания, сопровождаемого воспалением и нередко имеющего инфекционную природу (орхит, мочеполовой туберкулез, простатит и т.д.).
- Сосудистая патология. Например, при варикозной болезни малого таза может произойти выпячивание сосуда в паховой области. К такому заболеванию склонны люди с врожденными особенностями, избыточным весом, поднимающие тяжести, имеющие патологии соединительной ткани. Также варикоз может развиться из-за застоя крови в малом тазу в результате адинамии (практически неподвижном образе жизни), нерегулярной половой жизни, частых запоров.
- Крипторхизм (неопущение яичка). Вариантом нормы является это явление у новорожденных мальчиков. Крипторхизм может разрешиться самостоятельно в течение нескольких недель после рождения.
- Паховый абсцесс. Для него характерно покраснение кожи в определенном участке, болезненность шишки, повышение температуры. Это указывает на то, что образовалась полость с гнойным содержимым. Обычно патология развивается из-за повреждения целостности тканей с последующим формированием фурункула.
Как видно, шишки в области паха могут возникать по разным причинам. Выяснить, о какой проблеме идет речь и что ее спровоцировало, может квалифицированный врач.
Обследование при наличии шишки в паху
Помимо УЗИ паха информативной является лабораторная диагностика. Назначаются анализы:
- на сахарный диабет, ВИЧ, сифилис и другие половые инфекции;
- культуральное исследование (изучение гнойного содержимого при его наличии);
- гормональный профиль (актуально при крипторхизме и подозрении на опухоль);
- биохимия крови и пр.
Врач назначает план обследования, учитывая историю болезни пациента и результаты физикального осмотра.
Лечение шишки в паху у мужчины
Врачами проводится терапия, основная цель которой – ликвидировать патогенетический фактор. Если необходимо, пациента госпитализируют, применяют консервативную (медикаментозную) терапию или проводят операцию (по показаниям).
При обнаружении у себя шишки в паху не стоит затягивать с посещением доктора. Большинство проблем успешно лечится. В медицинском центре «Семья» ведут прием квалифицированные, опытные врачи, которые назначают только необходимые диагностические исследования и по их результатам разрабатывают индивидуальную схему эффективного лечения.

Появление шишки в паху у мужчин всегда свидетельствует о той или иной патологии различной степени тяжести. Уплотнение может располагаться как непосредственно под кожей, так и в глубоких слоях тканей, сопровождаться болезненными ощущениями или вообще не вызывать никакого дискомфорта. В любом случае, причину такого состояния необходимо выяснять.
Причины шишки в паху у мужчин
Среди наиболее распространенных причин шишки в паховой области выделяют следующие патологии:
- Грыжа. Выпячивание грыжевого содержимого происходит из-за ослабления тканей и мышц. Такая патология может развиваться под воздействием разных факторов – асцит, резкое увеличение массы тела, хронический надрывный кашель, последствия травм или операций и пр. В случае наличия такой симптоматики как резкая боль в животе, холодный пот, тошнота свидетельствуют о том, что пациенту может понадобиться экстренная хирургическая помощь (если произошло ущемление грыжи).
- Паховый лимфаденит. Часто он является признаком заболевания, сопровождаемого воспалением и нередко имеющего инфекционную природу (орхит, мочеполовой туберкулез, простатит и т.д.).
- Сосудистая патология. Например, при варикозной болезни малого таза может произойти выпячивание сосуда в паховой области. К такому заболеванию склонны люди с врожденными особенностями, избыточным весом, поднимающие тяжести, имеющие патологии соединительной ткани. Также варикоз может развиться из-за застоя крови в малом тазу в результате адинамии (практически неподвижном образе жизни), нерегулярной половой жизни, частых запоров.
- Крипторхизм (неопущение яичка). Вариантом нормы является это явление у новорожденных мальчиков. Крипторхизм может разрешиться самостоятельно в течение нескольких недель после рождения.
- Паховый абсцесс. Для него характерно покраснение кожи в определенном участке, болезненность шишки, повышение температуры. Это указывает на то, что образовалась полость с гнойным содержимым. Обычно патология развивается из-за повреждения целостности тканей с последующим формированием фурункула.
Как видно, шишки в области паха могут возникать по разным причинам. Выяснить, о какой проблеме идет речь и что ее спровоцировало, может квалифицированный врач.
Обследование при наличии шишки в паху
Помимо УЗИ паха информативной является лабораторная диагностика. Назначаются анализы:
- на сахарный диабет, ВИЧ, сифилис и другие половые инфекции;
- культуральное исследование (изучение гнойного содержимого при его наличии);
- гормональный профиль (актуально при крипторхизме и подозрении на опухоль);
- биохимия крови и пр.
Врач назначает план обследования, учитывая историю болезни пациента и результаты физикального осмотра.
Лечение шишки в паху у мужчины
Врачами проводится терапия, основная цель которой – ликвидировать патогенетический фактор. Если необходимо, пациента госпитализируют, применяют консервативную (медикаментозную) терапию или проводят операцию (по показаниям).
При обнаружении у себя шишки в паху не стоит затягивать с посещением доктора. Большинство проблем успешно лечится. В медицинском центре «Семья» ведут прием квалифицированные, опытные врачи, которые назначают только необходимые диагностические исследования и по их результатам разрабатывают индивидуальную схему эффективного лечения.

Появление шишки в паху у мужчин всегда свидетельствует о той или иной патологии различной степени тяжести. Уплотнение может располагаться как непосредственно под кожей, так и в глубоких слоях тканей, сопровождаться болезненными ощущениями или вообще не вызывать никакого дискомфорта. В любом случае, причину такого состояния необходимо выяснять.
Причины шишки в паху у мужчин
Среди наиболее распространенных причин шишки в паховой области выделяют следующие патологии:
- Грыжа. Выпячивание грыжевого содержимого происходит из-за ослабления тканей и мышц. Такая патология может развиваться под воздействием разных факторов – асцит, резкое увеличение массы тела, хронический надрывный кашель, последствия травм или операций и пр. В случае наличия такой симптоматики как резкая боль в животе, холодный пот, тошнота свидетельствуют о том, что пациенту может понадобиться экстренная хирургическая помощь (если произошло ущемление грыжи).
- Паховый лимфаденит. Часто он является признаком заболевания, сопровождаемого воспалением и нередко имеющего инфекционную природу (орхит, мочеполовой туберкулез, простатит и т.д.).
- Сосудистая патология. Например, при варикозной болезни малого таза может произойти выпячивание сосуда в паховой области. К такому заболеванию склонны люди с врожденными особенностями, избыточным весом, поднимающие тяжести, имеющие патологии соединительной ткани. Также варикоз может развиться из-за застоя крови в малом тазу в результате адинамии (практически неподвижном образе жизни), нерегулярной половой жизни, частых запоров.
- Крипторхизм (неопущение яичка). Вариантом нормы является это явление у новорожденных мальчиков. Крипторхизм может разрешиться самостоятельно в течение нескольких недель после рождения.
- Паховый абсцесс. Для него характерно покраснение кожи в определенном участке, болезненность шишки, повышение температуры. Это указывает на то, что образовалась полость с гнойным содержимым. Обычно патология развивается из-за повреждения целостности тканей с последующим формированием фурункула.
Как видно, шишки в области паха могут возникать по разным причинам. Выяснить, о какой проблеме идет речь и что ее спровоцировало, может квалифицированный врач.
Обследование при наличии шишки в паху
Помимо УЗИ паха информативной является лабораторная диагностика. Назначаются анализы:
- на сахарный диабет, ВИЧ, сифилис и другие половые инфекции;
- культуральное исследование (изучение гнойного содержимого при его наличии);
- гормональный профиль (актуально при крипторхизме и подозрении на опухоль);
- биохимия крови и пр.
Врач назначает план обследования, учитывая историю болезни пациента и результаты физикального осмотра.
Лечение шишки в паху у мужчины
Врачами проводится терапия, основная цель которой – ликвидировать патогенетический фактор. Если необходимо, пациента госпитализируют, применяют консервативную (медикаментозную) терапию или проводят операцию (по показаниям).
При обнаружении у себя шишки в паху не стоит затягивать с посещением доктора. Большинство проблем успешно лечится. В медицинском центре «Семья» ведут прием квалифицированные, опытные врачи, которые назначают только необходимые диагностические исследования и по их результатам разрабатывают индивидуальную схему эффективного лечения.
Опухоли мошонки – новообразования, происходящие из эпителия, соединительной или мышечной ткани органа. Единственным проявлением в большинстве случаев становятся узлы различного размера, окраски и консистенции. Некоторые доброкачественные опухоли могут достигать значительных размеров, становиться причиной грубого косметического дефекта и создавать неудобства при ходьбе. При прогрессировании злокачественных опухолей мошонки возможно изъязвление, прорастание близлежащих органов и метастазирование в лимфатические узлы. На поздних стадиях наблюдаются истощение, слабость и гипертермия. Диагноз устанавливается на основании осмотра и данных дополнительных исследований. Лечение хирургическое.
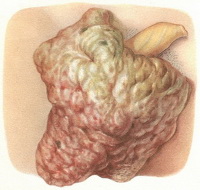
Общие сведения
Опухоли мошонки – группа первичных и вторичных опухолевых образований мошоночной области. Первичные доброкачественные опухоли являются чрезвычайно редкой патологией (за исключением кист и папиллом), в отечественной литературе описаны единичные липомы, фибромиомы, хондрофибромы, гемангиомы и лимфангиомы и некоторые другие новообразования. Первичные злокачественные опухоли мошонки выявляются чаще доброкачественных, но также относятся к категории мало распространенных заболеваний. В большинстве случаев выявляются вторичные опухоли мошонки, обусловленные агрессивным ростом злокачественных новообразований, расположенных в близлежащих органах и тканях (например, при прорастании рака яичка, рака полового члена либо рака предстательной железы). Лечение осуществляют специалисты в области онкологии и андрологии.
Анатомия мошонки. Классификация опухолей мошонки
Мошонка – мешковидное образование в области промежности у мужчин. Представляет собой выпячивание брюшной стенки, состоит из кожи, мясистой оболочки, фасций и мышц. Является вместилищем для яичек, придатков яичек и семенных канатиков. Доброкачественные и злокачественные опухоли перечисленных органов рассматриваются отдельно, в категорию опухолей мошонки включают только поражения покровных мягких тканей. С учетом происхождения и гистологического строения различают следующие новообразования мошонки:
- Эпителиальные опухоли.
- Пигментные опухоли.
- Новообразования и опухолеподобные поражения мягких тканей.
- Новообразования и опухолеподобные поражения лимфоидной и гемопоэтической ткани.
- Вторичные очаги, возникшие при распространении злокачественных клеток из других органов.
- Неклассифицируемые опухоли.

Доброкачественные опухоли мошонки
Наиболее распространенными доброкачественными опухолями мошонки являются эпидермальные кисты (атеромы) и папилломы. Реже встречаются фибромы, липомы, эпителиомы, базалиомы и лейомиомы. Очень редко диагностируются лимфангиомы, гемангиомы, тератомы и дермоидные кисты. Эпидермальные кисты возникают у подростков или молодых мужчин, обычно бывают множественными. Представляют собой напряженные опухоли мошонки желтоватой окраски диаметром от 1 мм до 2 см. В большинстве случаев протекают бессимптомно, реже сопровождаются зудом. На поверхности кист могут выявляться небольшие отверстия, из которых при надавливании выделяется желтовато-белое содержимое. Возможно воспаление. Длительно существующие кисты могут кальцифицироваться. Лечение – хирургическое удаление атером мошонки.
Папилломы – опухоли мошонки эпителиального происхождения. Могут быть одиночными или множественными. Иногда сочетаются с папилломами промежности, паховых областей и полового члена. Представляют собой мелкие узлы телесного, розоватого или коричневатого цвета. Лечение – электроэксцизия или электрокоагуляция. Остальные опухоли мошонки, как правило, одиночные, протекают бессимптомно и не достигают значительных размеров. Исключением являются крупные лимфангиомы и гемангиомы, которые могут становиться причиной выраженного косметического дефекта и создавать затруднения во время ходьбы. Лечение доброкачественных опухолей мошонки оперативное.
Злокачественные опухоли мошонки
Чаще диагностируются новообразования эпидермального происхождения. Реже встречаются липосаркомы, нейрофибросаркомы, лийомиосаркомы и рабдомиосаркомы мошонки. Рак мошонки может быть плоскоклеточным или базальноклеточным. Плоскоклеточные опухоли мошонки – более распространенные, как правило, развиваются на фоне длительно существующих язв и свищей. При продолжительном профессиональном контакте с дегтем, сажей, мазутом и некоторыми другими канцерогенными веществами могут возникать на неизмененной коже. Установлено, что опухоли мошонки чаще диагностируются через 10-15 лет после контакта с канцерогеном. Средний возраст больных – 40-60 лет.
На ранних стадиях плоскоклеточный рак кожи мошонки представляет собой плотный безболезненный узел. В последующем наблюдаются изъязвление и инфильтрация окружающих тканей. Опухоль мошонки достаточно быстро метастазирует в пахово-бедренные лимфатические узлы. Из-за скудной клинической симптоматики пациенты нередко впервые обращаются к врачу только после появления язв или развития болевого синдрома, обусловленного распространением процесса на близлежащие анатомические образования.
Базальноклеточные опухоли мошонки диагностируются очень редко, в литературе описано всего около 30 случаев этого онкологического заболевания. Причины развития и факторы риска не установлены. Опухоль мошонки медленно растет и проявляет низкую склонность к метастазированию. Диагноз плоскоклеточного и базальноклеточного рака мошонки выставляется на основании анамнеза, данных внешнего осмотра, результатов УЗИ органов мошонки, УЗИ полового члена, УЗДГ простаты, МРТ простаты и других исследований.
Целью перечисленных исследований является определение размеров и распространенности опухоли мошонки, оценка вовлеченности регионарных лимфатических узлов и близлежащих органов, а также дифференциальная диагностика первичного и вторичного злокачественного поражения мошонки. Окончательный диагноз выставляется после проведения аспирационной биопсии либо хирургического удаления опухоли мошонки с последующим гистологическим исследованием.
Тактику лечения определяют в зависимости от распространенности онкологического процесса. При локальных узлах выполняют иссечение опухоли мошонки с 2-3 см здоровых тканей по периферии и подлежащим мясистым слоем. При крупных дефектах осуществляют пластические операции. При наличии метастазов в регионарных лимфоузлах производят лимфаденэктомию. Показания к профилактическому удалению лимфатических узлов пока не определены из-за малого количества случаев злокачественной опухоли мошонки.
Большинство онкологов при отсутствии явных признаков метастазирования опухоли мошонки осуществляют открытую либо аспирационную биопсию лимфатических узлов с последующим гистологическим исследованием, и удаляют лимфоузлы только при обнаружении злокачественных клеток в полученном материале. Прогноз определяется видом и стадией опухоли мошонки. Пятилетняя выживаемость при локальных процессах составляет 75%, при поражении лимфатических узлов и близлежащих органов – 8%.
Читайте также:

