Что за пятно на плече у новорожденного
Обновлено: 25.04.2024
Пятно монгольское
Синонимы: наследуемый кожный меланоцитоз, сакральное голубое пятно новорожденных.
Определение. Врожденное серовато-синее пятно, обычно расположенное на коже поясничной и/или крестцовой области.
Историческая справка. Антропологи Эрвин Бельц (1849-1913), Отто Финш (1839-1917), Бунтаро Адахи (1865—1945) первыми обратили внимание на факт образования синих пятен на крестце новорожденных младенцев цветных рас. В силу частоты встречаемости именно у представителей монгольской расы они и получили свое название. Их возникновение у других цветных народов наблюдается реже, а у белых европеоидов они практически не встречаются. Английский ученый сэр Герберт Рисли в 1901 г. по заданию колониального правительства проводил расовое освидетельствование населения Индии и установил, что во множестве областей этой страны от 80 до 90% новорожденных младенцев имеют данный признак.
Известный русский гематолог Б. Н. Вишневский в книге «Человек как производительная сила» (1925) также писал: «Акушерки, фельдшерицы, врачи легко могли бы наблюдать новорожденных и отмечать у них частоту появления, главным образом, на крестце своеобразных сине-черных пятен. Этот признак считается характерным для новорожденных монгольской расы. Подобные «монгольские пятна» не остаются на всю жизнь и скоро проходят». В мире существует разное отношение к появлению данного образования. В Азии монгольское пятно называют еще «отметиной Чингисхана». Оказалось, что в каждом двухсотом жителе Азии присутствует особый ген, принадлежавший одному человеку, жившему в XII веке. Ученые назвали его «геном Чингисхана». Математическими расчетами и предположениями они доказывают, что сегодня в мире 16 млн человек являются потомками Чингисхана.
У мусульман монгольское пятно называют «шлепком аллаха». Буряты называют пятно «мэнгэ» и оно традиционно считается небесной отметиной. Аналогично рассуждают калмыки, считая себя особым, богом избранным народом. Во Франции после войны с Наполеоном рождались младенцы с монгольским пятном, что, конечно же, объясняется участием в войне 1812 г. астраханских и ставропольских калмыцких полков в составе русской армии. У большинства новорожденных хакасов и хакасок есть монгольское пятно. Такое же пятно есть у большинства корейцев и японцев, что является доказательством родства всех этих народов. В Эквадоре и Бразилии матери европейского происхождения воспринимают как неприятность наличие у новорожденного ребенка данного пятна («медаль на попе»). У эскимосов и полинезийцев сакральное пятно, наоборот, считается знаком «чистой породы».
Этиология и патогенез монгольского пятна. Клетки монгольского пятна являются меланоцитами, которые в процессе эмбриональной миграции из нервного гребня не достигли эпидермиса, а остались в дерме. Существует мнение, что у всех новорожденных детей (независимо от расы) в дерме присутствуют меланоциты. Различия существуют в количестве этих клеток в дерме. Данный кожный меланоцитоз развивается при наличии большого числа дермальных меланоцитов.
Возраст и пол. Существует с рождения. Пол значения не имеет.

Раса. Встречается у 90—100% детей-азиатов, у 63% детей-индийцев, у 65—96% детей негроидной расы, у 46% детей-испанцев, у 85—90% детей-южноамериканцев, у 1-13% белокожих детей, у 85—90% детей американских индейцев. Такие пятна имеют 99,5% японских годовалых детей, к 10 годам — эти пятна остаются только у 6% японцев. Монгольские пятна встречаются и в Европе, хотя и очень редко (например, в Болгарии — 0,6%). Распространены у монголов, китайцев, индонезийцев, казахов, киргизов, якутов, айнов, корейцев, бурятов, калмыков, тувинцев и эскимосов.
Элементы сыпи монгольского пятна. Обычно единичное образование, но бывает и несколько очагов поражения. Это отграниченное и обычно неправильной формы округлое плоское пятно. Размер варьирует от 1 см до целых анатомических областей (в 85% случаев вовлечено менее 5% поверхности тела и только в 5% — более 15% поверхности кожного покрова). Описываются случаи диффузного поражения кожного покрова. Так, у 9-месячного ребенка мужского пола было выявлено монгольское пятно, которое располагалось на туловище, голове, шее, ладонях и подошвах, в области половых органов. В возрасте 16 месяцев интенсивность серо-голубой пигментации существенно снизилась. Также опубликован случай обширного поражения у китайского ребенка. Отмечалось поражение волосистой части головы в области затылка. Кроме того, очаги имелись на шее, пояснице, крестце и ягодицах.
Цвет синюшный, зеленовато-синий, серовато-синий или реже коричневатый. Пятно напоминает кровоподтек в стадии инволюции.
Локализуется, как правило, в поясничной и крестцовой областях.
Гистология монгольского пятна. В дерме, особенно в ее средней части, имеются веретенообразные и звездчатые клетки, заполненные зернами коричневого пигмента. Эти клетки расположены как небольшими группами, так и рассеянно. Они являются меланоцитами.
Диагноз устанавливается клинически.
Дифференцируют с невусами Ота и Ито. Иногда монгольские пятна принимают за повреждение мягких тканей от жестокого обращения с детьми.
Течение и прогноз монгольского пятна. Данный меланоцитоз развивается внутриутробно и наиболее заметен при рождении. Образования являются более темными до одного года и могут увеличиваться в размере до двух лет. Монгольское пятно исчезает к 6—12 годам. Так, у нигерийских новорожденных детей кожный меланоцитоз наблюдался в 74,8% случаев, у детей дошкольного возраста — только в 13,6% случаев. У всех наблюдаемых детей пятна разрешились к 6-летнему возрасту. Только 3—4% этих образований остаются в течение жизни. При обширном распространении данного кожного меланоцитоза следует заподозрить наличие пигментоваскулярного факоматоза 2-го и 4-го типов. Меланома на месте данного образования не развивается.
Лечение монгольского пятна не проводится. Если монгольские пятна сохраняются после пубертатного периода, то эти образования можно скрыть с помощью косметических средств или осветлить лазером.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021

Почему они появляются, проходят ли самостоятельно и когда может потребоваться консультация педиатра? Родовые пятна у младенцев называют и «лососевыми», и «винными», и «поцелуем ангела», и «укусом аиста». Чем различаются эти «отметины» на коже ребенка и влияет ли на их появление способ родоразрешения?
Невус Унны
«Лососевые пятна» — это плоские розовые образования на коже. У них неправильная форма и относительно четкие края. Свое название получили за окрас, напоминающий по цвету филе красной рыбы.
Встречается простой невус на лбу, верхних веках, переносице, верхней губе, затылке, макушке и задней поверхности шеи. Даже в медицинской литературе в зависимости от локализации пятно у ребенка называют «укусом аиста», если оно на затылке или задней поверхности шеи (нес в клюве, остались следы). Если образования у детей на лбу или веках, их принято называть «поцелуями ангела».
Появляется невус задолго до родов и от способа появления на свет не зависит. Это участки кожи, в которых произошла закладка сосудов, и они оказались немного расширенными по сравнению с соседними участками, в них более интенсивный кровоток, и из-за этого кожа более насыщенного цвета.
Если невус Унны расположен в области крестца, необходимо показать ребенка неврологу для исключения spina bifida (расщепления позвоночника).
Когда проходят такие родовые пятна? Уже в первые месяцы жизни они начинают светлеть, а к двум годам их практически не видно. Так что специфического лечения или пластической операции эта косметическая особенность не требует. Иногда пятна на затылке не проходят до конца, просто бледнеют.
Пламенеющий невус («винные» пятна)
Иногда даже специалисты путают простой невус с огненным, в народе такие образования на коже называют «винными». У них более темный оттенок, четче контур, и главное, с возрастом они не становятся светлее.
Это пятно может проявиться в любом месте на коже ребенка и уже не исчезнет. Иногда «винные» пятна, расположенные в области лица, выступают проявлением редких синдромов: определить, так ли это, может только врач. При подозрении на эти синдромы проводится дополнительное исследование и консультация врача-невролога. «Винные» пятна без следа удаляются лазером. Удалять их следует как можно раньше, так как в период полового созревания они становятся ярче и могут даже возвышаться над поверхностью кожи.
Младенческие гемангиомы
Это сосудистые образования, чаще всего они заканчивают свой рост к 5 месяцам жизни, и только небольшой процент гемангиом растет до 9 месяцев и дольше. Это доброкачественные образования. которые чаще встречаются у девочек, у недоношенных детей и при многоплодной беременности. Ведущий фактор в развитии гемангиом — гипоксия (недостаточное поступление кислорода к органам).
Гемангиома растет максимально быстро в первые три месяца жизни. Чаще всего при рождении гемангиомы отсутствуют. До 90% гемангиом проходят самостоятельно к 9 годам. Но примерно в 70% случаев сохраняются остаточные явления.
Глубокие гемангиомы появляются позже и существуют длительнее. Чаще всего бесследно не исчезают, оставляют после себя фиброзную ткань или пигментацию.
В 80–90% случаев лечения гемангиом не требуется, но если гемангиома располагается на лице, затрагивает жизненно важные органы или представляет угрозу жизни для пациента, тогда требуется лечение.
В лечении гемангиом применяют пропранолол как в виде таблеток, так и в виде наружной терапии (тяжелые формы или гемангиомы на лице), но чаще они проходят самостоятельно без лечения. Лечение топическими стероидами, лазером и криодеструкцией (жидким азотом) на сегодняшний день не входит в протоколы лечения гемангиом.
Другие пятна
Среди прочих родовых пятен на теле новорожденного можно выделить:
Пигментные «кофейные» пятна — обычно небольшие, цвета кофе с молоком. Редко проходят сами. Обычно их удаляют по эстетическим соображениям. Если же таких пятен на теле ребенка 6 или более — это тревожный звонок, покажите их врачу.
Монгольские пятна — серые крупные образования, которые обычно встречаются у грудничков с азиатскими корнями. Появляются в области спины и ягодиц и по виду напоминают синяки, которые пропадают сами к 5 годам.
Гигантские пигментные пятна — по своей природе это родинки [4], которые могут быть черного или коричневого цвета, с волосами или без. За ними необходимо наблюдать и регулярно показывать дерматологу.
Пятна типа кофе с молоком у ребенка
Дискретные светло-коричневые пятна типа «кофе с молоком» появляются при рождении или в детстве у 10-20% здоровых детей. Размер их варьирует от небольших веснушек до пятен диаметром более 20 см, при этом они могут располагаться на любом участке кожи.
Хотя большинство детей с такими пятнами здоровы, наличие шести и более очагов при диаметре каждого очага >5 мм у ребенка младше 15 лет (и очагов диаметром > 1,5 см у лиц старшего возраста) является диагностическим маркером классического нейрофиброматоза (т.е. болезни Реклингхаузена или по классификации Национального института здравоохранения - нейрофиброматоза типа 1).
С другой стороны, 90% лиц с нейрофиброматозом имеют как минимум одно пятно типа «кофе с молоком». Часто присутствуя при рождении, такие пятна у детей с нейрофиброматозом обычно увеличиваются в размерах и числе во время периода детства, особенно в первые несколько лет жизни.
Другие признаки нейрофиброматоза, такие как веснушчатость в подмышечной области (симптом Кроу), нейрофибромы и гамартомы радужки (например, узелки Лиша), могут появиться только в позднем детском или подростковом возрасте.
Гистологические признаки включают увеличение количества меланоцитов и повышенное содержание меланина в меланоцитах и кератиноцитах. В пятнах «кофе с молоком» при нейрофиброматозе обнаружены гигантские гранулы пигмента, но их можно также наблюдать в таких пятнах, возникающих спорадически, а также в невусах, веснушках и лентиго.
Лазеры для терапии пигментированных очагов (рубиновый с модуляцией добротности, неодимовый на иттрий-алюминиевом гранате и лазер на александрите) предоставляют безопасную, эффективную и сравнительно безболезненную терапевтическую альтернативу для удаления пятен типа «кофе с молоком».
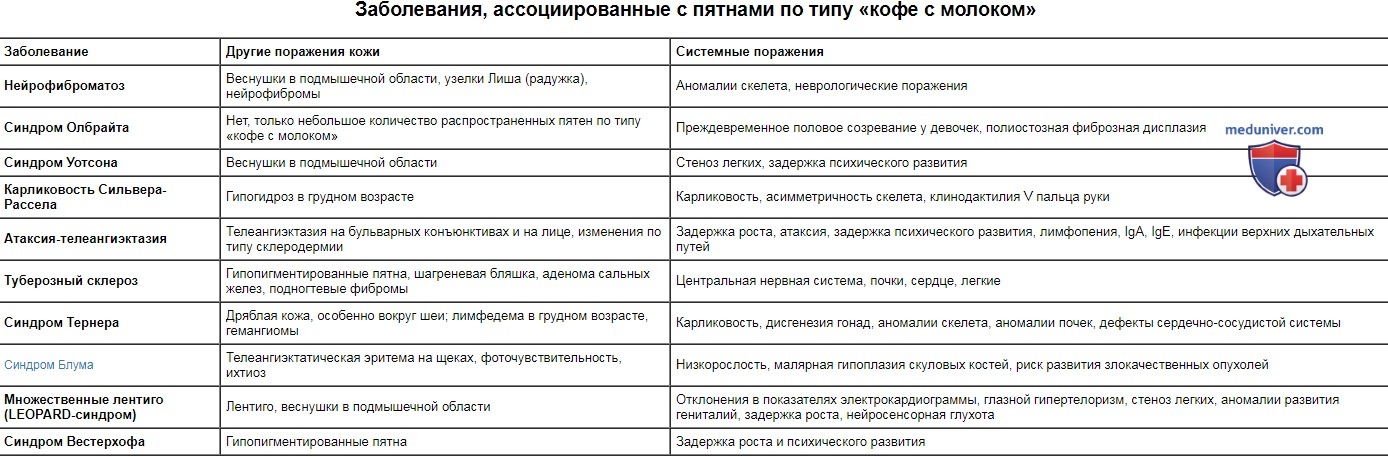
Пятна «кофе с молоком» не являются специфичными для нейрофиброматоза, они ассоциируются также с другими заболеваниями, в том числе туберозным склерозом, синдромом Мак-Кьюна-Олбрайта, LEOPARD-синдромом, синдромом эпидермального невуса, синдромом Блума, атаксией-телеангиэктазией и синдромом Сильвера-Рассела.
Заболевания, ассоциированные с пятнами по типу «кофе с молоком»
| Заболевание | Другие поражения кожи | Системные поражения |
| Нейрофиброматоз | Веснушки в подмышечной области, узелки Лиша (радужка), нейрофибромы | Аномалии скелета, неврологические поражения |
| Синдром Олбрайта | Нет, только небольшое количество распространенных пятен по типу «кофе с молоком» | Преждевременное половое созревание у девочек, полиостозная фиброзная дисплазия |
| Синдром Уотсона | Веснушки в подмышечной области | Стеноз легких, задержка психического развития |
| Карликовость Сильвера-Рассела | Гипогидроз в грудном возрасте | Карликовость, асимметричность скелета, клинодактилия V пальца руки |
| Атаксия-телеангиэктазия | Телеангиэктазия на бульварных конъюнктивах и на лице, изменения по типу склеродермии | Задержка роста, атаксия, задержка психического развития, лимфопения, IgA, IgE, инфекции верхних дыхательных путей |
| Туберозный склероз | Гипопигментированные пятна, шагреневая бляшка, аденома сальных желез, подногтевые фибромы | Центральная нервная система, почки, сердце, легкие |
| Синдром Тернера | Дряблая кожа, особенно вокруг шеи; лимфедема в грудном возрасте, гемангиомы | Карликовость, дисгенезия гонад, аномалии скелета, аномалии почек, дефекты сердечно-сосудистой системы |
| Синдром Блума | Телеангиэктатическая эритема на щеках, фоточувствительность, ихтиоз | Низкорослость, малярная гипоплазия скуловых костей, риск развития злокачественных опухолей |
| Множественные лентиго (LEOPARD-синдром) | Лентиго, веснушки в подмышечной области | Отклонения в показателях электрокардиограммы, глазной гипертелоризм, стеноз легких, аномалии развития гениталий, задержка роста, нейросенсорная глухота |
| Синдром Вестерхофа | Гипопигментированные пятна | Задержка роста и психического развития |
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Невус Беккера (волосяной эпидермальный невус) у ребенка
Невус Беккера (волосяной эпидермальный невус) типично развивается в форме крупного одностороннего пятна гиперпигментации на плече, груди или спине, хотя поражаться может любой участок кожи. В этом нередко наблюдаемом очаге, который чаще всего встречается у мальчиков, в последующие два года после возникновения обычно развивается гипертрихоз.
Пигментация, как правило, однородная и четко очерченная, но могут быть и сетчатые пятна. Жесткие длинные волосы иногда выходят за пределы участка гиперпигментации.
Гистологически в эпидермисе обнаруживается акантоз и удлинение эпидермальных выступов в сочетании с увеличением пигмента в базальноклеточном слое и меланофагов в верхней части дермы. В некоторых случаях пучки гладких мышц в дерме могут увеличиваться, напоминая изменения, наблюдаемые при врожденных гладкомышечных гамартомах.
Как и в случае других эпидермальных меланозов, мягкие деструктивные мероприятия могут привести к улучшению. Меры фотозащиты уменьшают потемнение кожи при воздействии солнца в летние месяцы. Также могут быть эффективными отбеливающие препараты, содержащие гидрохинон (например, Solaquin forte, Eldoquin, Glyquin, Melanex®) или азелаиновую кислоту.
Однако пациенты должны знать, что случайный контакт этих препаратов с нормальной, прилегающей к очагам кожей может привести к гипопигментации. Лазеры для пигментированных очагов эффективны также и для эрадикации избыточного пигмента в невусе Беккера, но в течение 1-2 лет могут произойти рецидивы.
Бритье, применение депиляторов и электроэпиляция могут помочь в случае невусов с выраженным оволосением.
Невус Беккера.
Прогрессирующая крапчатая гиперпигментация появилась в 13-летнем возрасте, после чего темные жесткие волосы стали расти на спине у этого 17-летнего подростка. Невус Беккера
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.

Младенческие (инфантильные) гемангиомы являются самыми частыми сосудистыми опухолями, которые наиболее часто диагностируются у детей раннего возраста. Встречаются они, как правило, в первые недели после рождения, однако в некоторых случаях явление может развиться в течение первых месяцев. По статистике инфантильные гемангиомы встречаются чаще у девочек, чем мальчиков и чаще у обладателей светлой кожи, чем темной. Также по наблюдениям сосудистая опухоль нередко возникает у недоношенных детей, при этом, чем больше срок недоношенности, тем выше риски ее развития.
Причины
Общая причина - гипоксия, т.е. нехватка кислорода в тканях, которое может быть не только из-за патологий плаценты, наследственная предрасположенность также может быть, но мы ее не противопоставляем гипоксии, это как дополнительный фактор.
Симптоматика
В большинстве случаев патология локализуется в области лица и головы, однако может встречаться и на других частях тела и даже слизистых оболочках и внутренних органах малыша. Образования могут располагаться на поверхности, а могут и внутри кожи. Чаще всего гемангиома визуально схожа с айсбергом – небольшая ее часть видна на поверхности кожи, а основная часть расположена в более глубоких ее слоях.
Главной отличительной чертой младенческих гемангиом является то, как они видоизменяются в течение времени. Так, при рождении начальная гемангиома может выглядеть как светлое пятнышко с сосудистой точкой или капиллярами посередине. Затем в течение 3-4 месяцев она активно растет и приобретает ярко-красный цвет. При крике, физической активности, принятии теплой ванны опухоль может набухать и становиться выраженнее. Спустя 4 месяца рост продолжается, но становится медленным, а ближе к году и вовсе прекращается. На финальном этапе происходит инволюция, то есть патология самостоятельно начинает исчезать, 90% опухолей регрессирует полностью к 4-5 годам.
На этапе инволюции опухоль постепенно уменьшается, бледнеет и через некоторое время приобретает цвет кожи (однако в некоторых случаях все же может остаться след в виде светлого пятна, рубца или сосудистой сеточки).
Врачебная тактика
По своей природе гемагиомы – абсолютно доброкачественные явления и никак не связаны с наличием онкологии, которую необходимо срочно удалять. Но есть одно «Но»! Младенческие гемангиомы требуют обязательного врачебного наблюдения детским хирургом или детским дерматологом. Тактика ведения пациента с сосудистой опухолью будет зависеть от величины, места расположения, количества новообразований и наличия осложнений.
Как правило, при неосложненных образованиях используется выжидательная тактика или «активное невмешательство». Ее суть – регулярный контроль у врача с фиксированием любых изменений (удобнее всего делать фотографии замеров линейкой).
Периодичность осмотров зависит от возраста ребенка. Здесь используется следующее правило: возраст ребенка в месяцах должен быть равен интервалу обследования в неделях. То есть малыша 3 месяцев следует показывать врачу каждые 3 недели, 6 месяцев – 6 недель и т.д.
Очень часто родители начинают переживать: «Как же так! Опухоль растет, а врач ничего не делает». Но именно при гемангиомах такая тактика вполне оправдана, ведь с большей вероятностью образование самостоятельно регрессирует с минимальными косметическими осложнениями. А вот хирургическое вмешательство, напротив, может иметь значительные последствия.
Нужно ли лечение
Лечение гемангиомы (в том числе хирургическое) оправдано в следующих случаях:
1. Новообразование локализуется на лице, и имеются высокие риски возникновения сильного косметического дефекта.
2. Гемангиома располагается в области век, носа, губ и горла, тем самым мешая нормальному функционированию этих органов.
3. Опухоль достигла больших размеров и подвергается постоянному трению (например, подгузником).
Существует несколько специфических синдромов, при которых гемангиомы сочетаются с другими аномалиями развития. В этом случае патология требует не только устранения опухоли, но и применения иных подходов к лечению.
В некоторых случаях для определения тактики лечения врач назначает дополнительные обследования:
-
УЗИ (для оценки структуры и глубины расположения опухоли);
Еще один повод для беспокойства родителей – кровоточивость гемангиомы. Так как данное образование является сосудистым, то кровотечение возможно, но маловероятно, что оно может возникнуть спонтанно. Кровотечение может образоваться при травмировании, порезе, ранении опухоли. При возникновении подобной ситуации кровь необходимо остановить с помощью давящей повязки и, если ее течение длительное время не останавливается, обратиться за медицинской помощью.
Согласно разным данным, лечения требуют лишь 10-30% детских сосудистых опухолей.
Подведем итог какие же гемангиомы требуют проведения лечения:
-
склонные к изъязвлению и кровотечениям;
В современной медицине используется несколько вариантов лечения младенческих гемангиом: медикаментозный (препараты для приема внутрь), наружный (мази, гели) и хирургический. Рассмотрим каждый метод подробнее.
Системная терапия
В доказательной медицине для лечения гемангиом наиболее часто используются два препарата:
Препарат из группы бета-адреноблокаторов. Основное показание для его использования – лечение заболеваний сердечно-сосудистой системы. Однако подходит также в качестве системной терапии при осложненных гемангиомах, а также для лечения гемангиом, локализующихся на лице и нарушающих функционирование органов.
Плюсы: скорость достижения желаемого эффекта (положительный результат виден буквально на следующий день).
Минусы: наличие вероятности возникновения побочных эффектов со стороны дыхательной и сердечной систем организма; наличие противопоказаний к использованию.
Препарат является системным глюкокортикоидом. Применяется в основном при гемангиомах, угрожающих жизни ребенка.
Плюсы: обладает противовоспалительным и противоаллергическим эффектом, благодаря чему рост опухоли быстро прекращается.
Минусы: из-за необходимости длительного использования, может вызвать побочные эффекты.
Отметим, что любая системная терапия начинается в рамках стационара, под строгим контролем специалистов. Длительность лечения составляет до 6 месяцев.
Местная терапия
В местной терапии могут использоваться две группы средств:
1. Наружные бета-адреноблокаторы (Тимолол, Пропранолол).
Применение данных препаратов целесообразно при небольших гемангиомах. Средство имеет хороший противоопухолевый эффективность сочетается с низкой абсорбцией (практически не проникает в кровь) и практически полным отсутствием побочных эффектов.
2. Наружные глюкокортикоиды и противоопухолевый препарат Имиквимод.
Средства показывают положительный результат на ограниченных очагах, однако не являются препаратами выбора из-за высокого риска развития осложнений.
Хирургическое лечение
Классический хирургический метод иссечения при гемангиоме применяется крайне редко. На данный момент наиболее предпочтительные методики – лазерная хирургия и криотерапия. Лазеры отлично зарекомендовали себя при лечении изъязвленных неглубоких опухолей, а также для устранения остаточных явлений после курса системной терапии.
Криотерапия также применяется на небольших неглубоких опухолях, однако данный метод может сопровождаться болезненными ощущениями, возникновением ожога и образованием рубцов.
В завершении еще раз хочется напомнить о том, что в большинстве случаев младенческие гемангиомы не нуждаются в лечении. Наиболее разумная тактика – «активное невмешательство» с регулярным контролем лечащего врача.
Читайте также:

