Что за прыщи появляются на ногах и руках как лечить
Обновлено: 27.04.2024
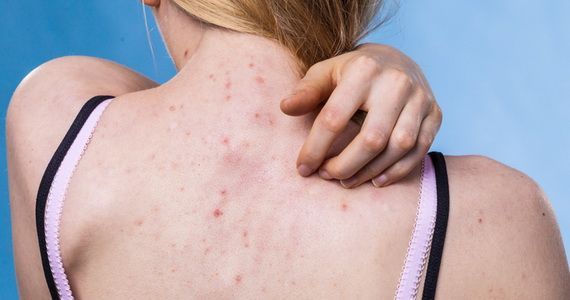
Кожа отображает все внутренние процессы. Если на ней начинают появляться высыпания и раздражения, это повод задуматься о здоровье. Кожная сыпь возникает по разным причинам, среди которых серьезные внутренние заболевания занимают отнюдь не последнее место.
Что называют кожной сыпью
Под сыпью врачи обычно подразумевают патологическое поражение кожи и слизистой в виде высыпаний. Сыпь может представлять собой покраснения, пустулы, пузырьки, узелки, волдыри, бугорки и другие образования. Ключевая особенность — сыпь всегда внешне отличается от здоровых участков кожи. Иногда сыпь может пройти самостоятельно, а иногда она указывает на заболевание, которое не исчезнет само по себе.
Причины появления сыпи
Все причины появления кожной сыпи принято делить на следующие категории:
- Инфекция. В эту категорию относят бактериальные и вирусные заболевания.
- Аллергия. Сыпь может вызывать как пищевая аллергия, так и контактная. Интенсивность высыпаний может зависеть от сезона и психологического состояния пациента.
- Болезни крови и сосудов. Часто эти проблемы выражаются в виде геморрагий — подкожных кровоизлияний, которые происходят из-за нарушения целостности сосудов. Отличительная черта геморрагии — при растяжении кожи она не исчезает, в отличие от других покраснений.
- Аутоиммунные заболевания. Самый "хрестоматийный" пример — системная красная волчанка.
- Неаллергическая реакция на вещества. Это может быть реакция на токсин или на компонент лекарства.
- Физические воздействия. Сыпь может проявиться от чрезмерного холода или жары, от сдавливания, трения или агрессивного воздействия солнечных лучей. Такие высыпания — самые безобидные и обычно проходят сами собой.
Какие болезни вызывают сыпь?
В рамках одной статьи невозможно уделить внимание всем заболеваниям, вызывающим сыпь на теле и на лице. Поэтому мы рассмотрим самые распространенные проблемы, сопровождаемые кожными высыпаниями.
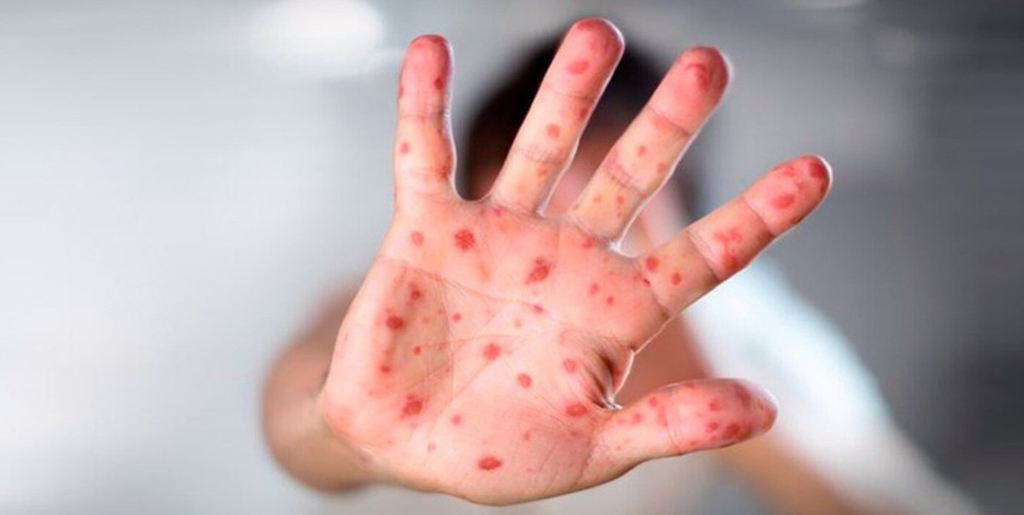
Контактный дерматит
Как ясно из названия, контактный дерматит появляется из-за прикосновений к агрессивным веществам: ядовитым растениям (плющ, сумах), красителям, материалам химического происхождения (латекс, резина) и так далее. Контактный дерматит обычно проявляется в виде покраснений и воспалений. Гнойные образования для него нехарактерны.
Реакция на лекарство
Некоторые медикаменты в качестве побочных эффектов могут вызывать сыпь и раздражение кожи. Иногда лекарство не имеет таких побочных эффектов, но может вызвать аллергическую реакцию в виде сыпи. Кроме того, некоторые антибиотики вызывают светочувствительность — человек становится очень чувствительным к солнечным лучам.
Аллергия
Аллергия может проявляться по-разному, и сыпь — одно из наиболее частых проявлений. Она может появиться после того, как пациент съест аллерген или потрогает его. Если помимо сыпи наблюдается осложнение дыхания, онемение конечностей, визуально заметный отек — немедленно вызывайте скорую помощь!
Экзема
Экзема — это довольно распространенное незаразное кожное заболевание. Экзема проявляется в виде сухости кожи, зуда, локализованных покраснений. Кожа пациента шелушится и покрывается сухими чешуйками. Причины появления экземы могут быть разными, но внешние проявления болезни всегда включают в себя высыпания на коже, ее огрубение и появление микротрещин.
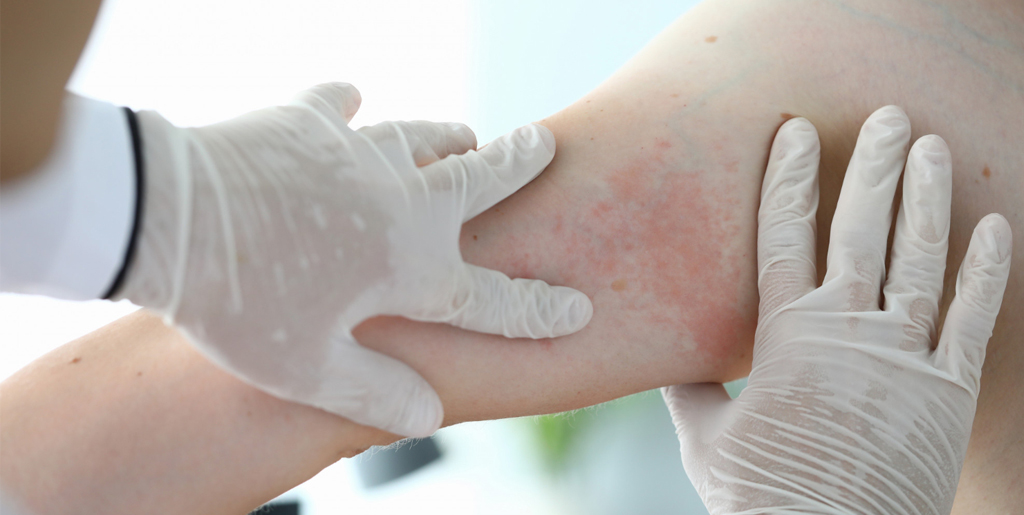
Атопический дерматит
Атопический дерматит — это хроническое расстройство, которое часто сопровождается сыпью. Этот вид дерматита в три раза чаще проявляется у детей до 3 лет, чем у взрослых. Помимо высыпаний, дерматит демонстрирует следующие симптомы: зуд, сухость кожи, раздражение, шелушение. Атопический дерматит может дополняться вторичной инфекцией.
Кожная сыпь может быть вызвана разными причинами, и она редко однозначно указывает на конкретное заболевание. Но современные методы диагностики позволяют специалистам определять причину проблемы с очень высокой точностью. Правильно определив заболевание, врач сможет назначить наиболее эффективное лечение высыпаний, концентрируясь на причинах, которые его вызвали.

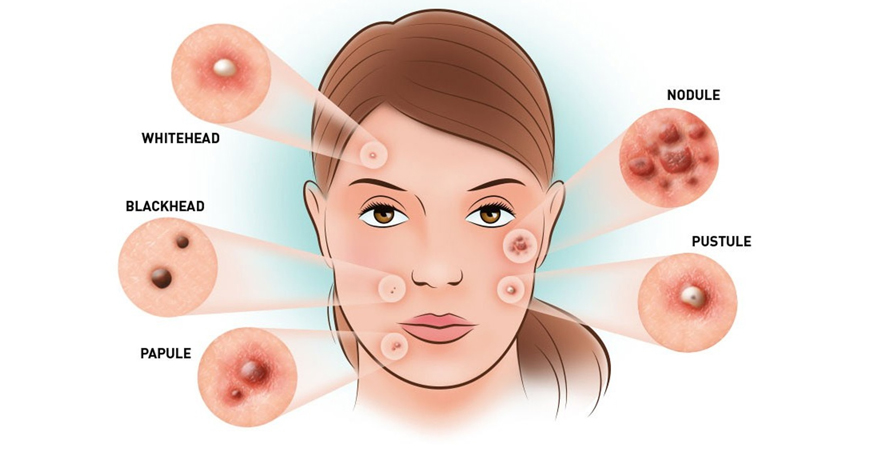
Прыщи знакомы каждому из нас. Врачи-дерматологи называют их папулами и пустулами. Если прыщ представляет собой просто розовый воспаленный бугорок над поверхностью кожи, то это папула. Если в прыще есть гной, это пустула.
Как появляются папулы и пустулы
Механизм появления прыща очень прост. Из-за повышенного выделения себума — кожного сала — происходит закупорка протока сальной железы. Образуется сальная пробка, то есть комедон, они могут быть открытыми или закрытыми. А вот если такой комедон поражается бактериями P. Acnes, то возникает воспаление, со временем гнойное содержимое прорывается в кожу, разносится, что приводит к образованию других папул, а при более сильном воспалении возникают гнойные пустулы.
Причин для такой активности сальных желез очень много, самая распространенная — гормональная перестройка в пубертате. Также определенную роль играют питание, стрессы, гигиенические привычки, образ жизни.
Виды пустул
Если гнойное воспаление возникло в районе волосяного фолликула, то это фолликулярные пустулы. Фликтена — пустулы, которые не связаны с фолликулами. Импетиго — множественные пустулы поверхностного типа, содержимое которых быстро становится сухим.
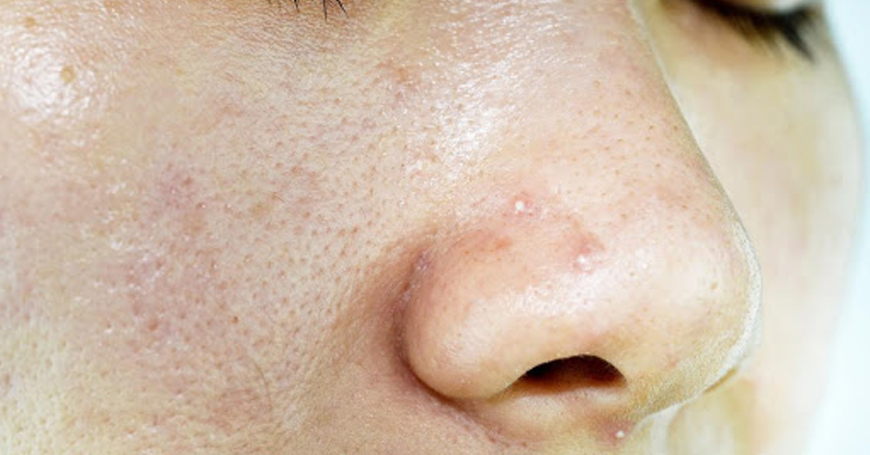
Акне — заболевание, при котором на лице и теле возникают папулы, пустулы, комедоны (затронуты сразу несколько фолликулов). Воспаление носит обширный характер, часто до прыщей больно дотрагиваться, а как только проходят одни, появляются другие. Если у человека есть только комедоны — белые и черные угри, то речь идет о невоспалительном типе акне. А если присутствуют папулы и пустулы, кисты, это воспалительный тип. Пустулы на лице нельзя давить, это только ухудшит ситуацию, содержимое может прорваться не наружу, а подкожно.
Стоит сказать, что папулы и пустулы могут появляться не только как часть акне, например, иногда встречается папулезный дерматоз со стерильными папулами, то есть в них не обнаруживается P. Acnes, но все-таки акне — наиболее частая причина. Папулезные высыпания встречаются также при псориазе.
Как лечить папулы и пустулы
Теперь, когда мы выяснили, что такое папулы и пустулы, встает вопрос, а нужно ли их лечить. В данном случае все зависит от их количества и частоты возникновения. Если они единичны, редко появляются на лице и теле, например, из-за гормональных изменений во время менструального цикла, то переживать не стоит. Можно просто подобрать у косметолога подходящую ухаживающую косметику и качественно очищать лицо. Но если высыпаний много, они могут сливаться воедино, образовывать пятна, лечением папул и пустул должен заниматься дерматолог.

Лечение угревой сыпи, папул и пустул носит комплексный характер. Требуется коррекция образа жизни и соблюдение рекомендаций врача. В качестве местного средства применяется негормональная мазь, которая не вызывает эффекта отмены в дальнейшем. Перед лечением врач назначит анализы на гормоны, содержание некоторых витаминов и общий анализ крови. Так можно будет подобрать индивидуальный план лечения.
Что такое крапивница? Причины возникновения, диагностику и методы лечения разберем в статье доктора Меркуловой Ирины Юрьевны, аллерголога со стажем в 12 лет.
Над статьей доктора Меркуловой Ирины Юрьевны работали литературный редактор Елена Бережная , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
Крапивница — одно из распространённых заболеваний в мире, характеризующееся кожными высыпаниями в виде волдырей. Иногда крапивница сопровождается ангионевротическим отёком (отёком Квинке — частным случаем крапивницы, т. н. гигантская крапивница). [1] Крапивница — самостоятельное заболевание, и её следует отличать от тех случаев, когда волдыри могут служить только симптомом других состояний, которые к ней не относятся: острой анафилактической реакции, при проведении кожных скарификационных проб и т. д . [2]
Причинами возникновения крапивницы могут служить:
- лекарственные препараты (антибиотики, витамины, НПВС, иАПФ, рентгеноконтрастные вещества);
- продукты питания (рыба, ракообразные, орехи, молоко, мёд, пищевые добавки, фрукты, специи при перекрёстной аллергии у пациентов с сезонными и круглогодичными аллергическими ринитами, аллергией на латекс);
- укусы насекомых;
- паразиты (простейшие, гельминты);
- аэроаллергены (пыльца деревьев и трав, шерсть и выделения животных, бытовая или книжная пыль, плесень),
- вирусные, бактериальные, грибковые инфекции (ЛОР-органов, мочеполовой системы, пищеварительной системы, в т.ч. хеликобактерная);
- химические вещества (соли, краски, строительные и ремонтные смеси, косметика);
- латекс (часто у медицинских работников, а также тех, кто вынужден часто пользоваться изделиями из латекса по роду своей деятельности);
- психогенные факторы;
- физическая нагрузка (в т.ч. профессиональный спорт);
- аутоиммунные заболевания (если есть системная красная волчанка, аутоиммунный тиреоидит, ревматоидный артрит и т. д.);
- новообразования;
- генетические факторы;
- УФ-излучение;
- температура (высокая и низкая);
- давление (при сдавлении кожи тугой одеждой, сумками/ранцами, ремнями, в т. ч. у профессиональных спортсменов);
- вибрация (часто у тех, кто по профессиональной необходимости вынужден иметь дело с вибрацией);
- обычная вода. [2]
Если причина не может быть идентифицирована даже после детального сбора анамнеза и проведения аллергологических тестов, то такую крапивницу называют идиопатической. Хроническая идиопатическая крапивница может быть связана с заболеваниями щитовидной железы, гормональным дисбалансом и в очень редких случаях с раковой опухолью. Даже если крапивница хроническая, она, скорее всего, пройдёт со временем.
Что такое нервная крапивница
Психогенные факторы, такие как стресс и яркие эмоции, могут провоцировать развитие острой крапивницы. Также они могут приводить к обострению хронической формы заболевания.
При таком многообразии провоцирующих факторов у трети пациентов причины крапивницы остаются неизвестными. Это связано с несовершенством диагностических возможностей и является предметом научного поиска для учёных по всему миру. [1]
Заразна ли крапивница
Крапивница не заразна и от человека к человеку не передаётся.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы крапивницы
Основные симптомы крапивницы:
- кожный зуд;
- высыпания на коже в виде волдырей.
Зуд кожи бывает разной интенсивности — от незначительного зуда до нестерпимого, особенно вечером и ночью. Волдыри могут быть различной формы, сливаться между собой, быть абсолютно любого диаметра (от нескольких миллиметров до нескольких десятков сантиметров), и появляться на любом участке кожи и иногда слизистых. Чаще бледные в центре с покраснением по периферии. В местах скопления большого количества рыхлой подкожно-жировой клетчатки (веки, уши, губы, пальцы, половые органы) крапивница может проявляться в своей гигантской форме — в виде отека Квинке. [2]

Главное отличие высыпаний — это их мономорфность, т. е. сыпь на коже при крапивнице всегда представлена только волдырём. Волдырь — это локальный отёк кожи (мини-отёк Квинке), который бледнеет при надавливании на него. Следующая отличительная черта высыпаний при крапивнице — это то, что волдыри бесследно исчезают в течение 1-2 суток. Это главные отличительные диагностические черты, которые не позволяют перепутать крапивницу с любыми другими заболеваниями, сопровождающимися высыпаниями на коже. Редко интенсивные высыпания могут сопровождаться незначительным повышением температуры тела, снижением давления, слабостью, болями в области эпигастрия или живота схваткообразного характера, жидким стулом. [1]


Крапивница у детей
По приблизительным данным, заболевание встречается у 0,3 − 7 % детей [11] . Симптомы крапивницы у них одинаковы со взрослыми.
Патогенез крапивницы
В основе любой крапивницы лежит активация тучных клеток с их дальнейшей дегрануляцией и высвобождением медиаторов.

К активации тучных клеток приводят различные механизмы:
1. иммунные (с участием иммунной системы) с вовлечением медиаторов — гистамина, лейкотриенов, брадикинина, простогландинов, ФАТ и т. д. В зависимости от антигена (провоцирующего фактора) развивается крапивница:
- аллергическая (атопическая) при контакте с пищевыми и аэроаллергенами;
- инфекционно-аллергическая при наличии вирусной, грибковой или бактериальной инфекции;
- аутоиммунная при наличии аутоиммунного тиреоидита, системных заболеваний.
2. псевдоаллергические, неиммунные (реализуемые без участия иммунной системы) под влиянием лекарственных препаратов, продуктов-гистаминлибераторов (шоколад, кофе, клубника, копчёности), физического воздействия (высокие и низкие температуры, давление, инсоляция, вибрация и т. д.), ядов насекомых, химических веществ, воды и т. д. [2]

Тучных клеток, т. е. тех, которые реализуют клинические проявления болезни, при хронической крапивнице в организме больного человека в 10 раз больше по сравнению со здоровым. И они чересчур «отзывчивы» к провоцирующему фактору даже при его минимальной активности. Это состояние называется «феномен преходящей гиперреактивности» тучных клеток. [1]

Классификация и стадии развития крапивницы
Выделяют иммунные (в т. ч. IgE-опосредованные), неиммунные, аутоиммунные и смешанные механизмы развития крапивницы.
IgE-опосредованная крапивница связана с выработкой иммуноглобулинов, специфических к аллергену. Такой механизм характерен для острой аллергической крапивницы и встречается чаще всего.
Не-IgE-опосредованная крапивница возникает без выработки специфических иммуноглобулинов. Предполагается, что при этом происходит стимуляция Т-лимфоцитов (клеток иммунной системы) и выработка цитокинов — сигнальных белков, усиливающих иммунный ответ и воспалительную реакцию.
Механизм развития крапивницы при воздействии физических факторов, например тепловых, связан с нарушением нейроиммунной регуляции.
Виды крапивницы по длительности течения:
- острая крапивница (менее 6 недель);
- острая рецидивирующая (длительность ремиссии больше длительности обострения, длительность обострения менее 6 недель);
- хроническая крапивница (более 6 недель). [2]
По степени активности крапивница бывает: [2]
Кроме того, крапивница может быть проявлением ряда заболеваний: наследственного ангионевротического отёка, уртикарного васкулита, пигментной крапивницы (мастоцитоз), семейной холодовой крапивницы (васкулита) и т. д. [2]
Осложнения крапивницы
- отёк Кивнке, или ангионевротический отёк в области гортани с риском развития асфиксии;
- анафилактический шок и другие варианты анафилактической реакции;
- тяжёлые формы крапивницы и ангионевротического отёка, устойчивые к лечению в амбулаторных условиях. [1]
Диагностика крапивницы
Чтобы диагностировать крапивницу, не требуется специфической лабораторной диагностики, в то время как выявление причин заболевания может этого потребовать. [3]
В первую очередь нужно как можно раньше обратиться к врачу аллергологу-иммунологу. Если на время визита высыпаний нет — постараться предоставить врачу фотографии высыпаний/отёков для наибольшей информативности (при условии, что клинические проявления не были тяжёлыми и не требовали экстренной помощи во время фотофиксации).
Врач аллерголог-иммунолог во время приёма соберет подробный анамнез заболевания, анамнез жизни, аллергоанамнез, проведёт физикальное обследование (осмотр, измерение АД, ЧСС, ЧДД, температуры тела, послушает сердце и лёгкие, пропальпирует периферические лимфоузлы, живот). В большинстве случаев этого комплекса диагностики будет достаточно для постановки диагноза и подбора терапии. [2]
Более чем в 90% случаев острая крапивница купируется в течение двух недель и не требует специального обследования, за исключением тех случаев, когда провоцирующий агент установлен. [1]
Какие анализы сдают при крапивнице
Если наблюдаются частые рецидивы острой крапивницы или есть хроническое заболевание, потребуются:
- общий анализ крови с лейкоцитарной формулой и подсчётом СОЭ;
- исследование некоторых биохимических показателей крови;
- обследование на наличие вирусных гепатитов В, С;
- проведение провокационных тестов (кубик льда при подозрении на холодовую крапивницу, горячая грелка при тепловой, водный компресс при аквагенной, тест с физической нагрузкой при подозрении на холинергическую крапивницу и т. д.);
- определение показателей антител к тиреоидной пероксидазе и тиреоглобулину с проведением внутрикожной пробы с аутологичной сывороткой;
- скарификационные пробы с неинфекционными аллергенами и/или наличие специфического иммуноглобулина Е в крови к какому-либо аллергену. [2]
При необходимости дальнейшего диагностического поиска будет целесообразным проведение:
- УЗИ внутренних органов (щитовидная железа, брюшная полость, малый таз);
- ФГДС или рентгеноскопии желудка;
- рентгенологического исследования органов грудной клетки и придаточных пазух носа;
- вирусологического или бактериологического обследования на наличие инфекционных агентов;
- анализа уровня антител к белку Cag A хеликобактера, лямблиям, гельминтам;
- ревмопробы (АНФ, АТ к ДНК, СРБ);
- исследования компонентов комплемента С3, С4 и т. д. [3]
Важным диагностическим тестом у пациентов с крапивницей являются кожные пробы. [9] Они информативны у пациентов с атопической крапивницей и отрицательны у пациентов с псевдоаллергической (при соблюдении сроков проведения тестов и сопутствующей подготовки к тестированию). [5] Также информативен билирубиновый тест на фоне элиминационной пробы (проводят в стационаре, назначается лечебный голод с приёмом только воды, душем и очистительными клизмами). При положительном результате элиминации, уменьшении или купировании симптомов подтверждают аллергический генез крапивницы. У пациентов с аллергической крапивницей уровень билирубина снижен или в пределах нормы, у пациентов с псевдоаллергической крапивницей — повышен. [4]
Лечение крапивницы
Лечение крапивницы состоит из нескольких этапов:
- Элиминация или устранение провоцирующих факторов, триггеров (отменить или заменить лекарственные препараты, избегать перегрева, переохлаждения, инсоляции, отказаться от тесной одежды и не носить тяжести, минимизировать физическую нагрузку и т. п.);
- Выявление и лечение очагов хронической инфекции у профильного специалиста;
- Соблюдение гипоаллергенной диеты (при устранении продукта-аллергена улучшение наступает через 1-2 суток при атопической крапивнице и через 2-3 недели при псевдоаллергической);
- Медикаментозное лечение крапивницы в соответствии с четырьмя линиями терапии в зависимости от эффекта (блокаторы Н1-гистаминовых рецепторов, антилейкотриеновые препараты, анти-IgE-препараты, и т. д.); [10] Лекарства назначает лечащий врач в зависимости от симптомов пациента. Антигистаминные средства бывают двух поколений:
- препараты первого поколения для лечения крапивницы не используются;
- препараты второго поколения — основный метод лечения крапивницы, к ним относятся, например, дезлоратадин и левоцетиризин;
- препараты третьего поколения не существуют, упоминание о них — это маркетинговый ход.
- Вспомогательная терапия, при неэффективности классической — блокаторы Н2-гистаминовых рецепторов, антидепрессанты, стабилизаторы мембран тучных клеток, системные ГКС, иммунодепрессанты, фотодесенсибилизаторы, гистаглобулин, плазмаферез и т. д.; [6]
- Глюкокортикоиды применяют при тяжёлом течении крапивницы. Например при развитии ангионевротического отёка может быть назначен преднизолон.
- Аллерген-специфическая иммунотерапия при подтверждённом аллергическом генезе крапивницы — наиболее эффективный метод лечения;
- Если развивается асфиксия на фоне ангионевротического отёка гортани, может потребоваться экстренная интубация или трахеостомия. [3]
- Энтеросорбенты — убедительных данных об их эффективности при крапивнице нет, в клинических рекомендациях и международных стандартах они не упоминаются.
Стоит помнить, что любая местная терапия в виде крема или мази при крапивнице неэффективна и применяться не должна.
Как снять зуд от крапивницы
Уменьшить зуд можно при помощи антигистаминных препаратов второго поколения, антилейкотриеновых и анксиолитических средств, например "Атаракса". Все препараты применяют только по назначению врача и по рекомендованным схемам. Лечение крапивницы народными средствами бесполезно и опасно.
Нужно ли при крапивнице вызывать скорую помощь
Немедленная медицинская помощь и госпитализация потребуются:
- При тяжёлых формах острой крапивницы и ангионевротического отёка в области гортани с риском удушья. В таких случаях пациент теряет голос, его дыхание становится свистящим и прерывистым.
- При развитии анафилаксии — острой, угрожающей жизни аллергической реакции. Её симптомы включают хрипы, одышку и снижение артериального давления.
Также госпитализация необходима при обострениях хронической крапивницы и ангионевротического отёка, устойчивых к амбулаторному лечению.
Неотложная помощь при отёке Квинке
При отёке Квинке следует:
- немедленно прекратить контакт с предполагаемым провоцирующим агентом;
- вызвать скорую;
- принять одну таблетку антигистаминного препарата второго поколения.
Особенности питания и образа жизни при хронической крапивнице
Рекомендуется не употреблять подтверждённые и предполагаемые аллергены, пищевые добавки и неизвестные ароматизаторы.
Больным с доказанной непереносимостью ацетилсалициловой кислоты следует исключить приём нестероидных противовоспалительных препаратов (НПВП). Остальным пациентам с крапивницей нельзя принимать ацетилсалициловую кислоту и НПВП при обострении заболевания.
Рекомендуется отказаться от тесной одежды и подъёма тяжестей, избегать длительных пеших походов.
Также важно исключить факторы, способствующие переохлаждению: одежду не по сезону, холодные пищу и напитки, длительное пребывание на морозе.
При солнечной крапивнице нужно избегать прямого воздействия солнца, ношения открытой одежды и отказаться от отдыха в южных регионах.
Можно ли принимать ванную или душ при крапивнице
Ограничений на водные гигиенические процедуры при крапивнице нет.
Прогноз. Профилактика
Прогноз при острой крапивнице, как правило, благоприятный. На исход заболевания влияют такие факторы как возраст, пол, длительность болезни, сочетание с ангионевротическими отёками, наличие провоцирующих факторов, ответ на медикаментозную терапию и элиминационные мероприятия. [8] При осложнении крапивницы асфиксией, вызванной отёком гортани, тяжёлыми анафилактическими реакциями, устойчивостью тяжёлых форм крапивницы и ангионевротического отёка к терапии прогноз может быть неблагоприятным (вплоть до смертельного исхода). Это особенно опасно, если медицинская помощь недоступна, невозможно быстро начать экстренные лечебные мероприятия и т. д. [4]
За какое время можно вылечить крапивницу
В течение 6 недель острая крапивница купируется более чем у 75 % пациентов. В хроническую форму болезнь переходит у четверти пациентов [7] . Такая форма крапивницы длится дольше 6 недель, иногда несколько лет, с периодами ремиссии или без них.
С целью профилактики неблагоприятных исходов крапивницы (при наличии соответствующих симптомов) необходимо:
- незамедлительно обратиться к врачу (первичного звена, врачу аллергологу-иммунологу, в экстренных ситуациях — вызвать скорую помощь);
- соблюдать рекомендации по диете, организации быта, образу жизни;
- неукоснительно соблюдать рекомендации врача по лечению, не бросать принимать препараты при первых признаках улучшения, не менять схему, кратность и дозу препаратов, рекомендованных врачом;
- иметь в домашней и автомобильной аптечке, в сумочке препараты для экстренного купирования симптомов, особенно если крапивница сопровождается ангионевротическим отёком, приобрела тяжёлую форму, не получается полностью исключить провоцирующий фактор;
- предупредить родственников/близких/друзей о вашем заболевании и принципах помощи, пока скорая будет спешить на помощь. [2]
Можно ли делать прививки, если у ребёнка крапивница
Хроническая крапивница — не причина отказываться от прививок. При её обострении и острой форме болезни следует дождаться ослабления симптомов и потом вакцинироваться.
Крапивница – это группа заболеваний (в основном аллергической природы), характерным симптомом которых является сыпь на коже в виде красных волдырей.
В России крапивница очень распространена – от 10 до 20% населения как минимум один раз в жизни наблюдали у себя ее проявления. При этом у большинства она проходит в острой форме (70-75%), у остальных принимает хроническое течение. ВОЗ (Всемирная организация здравоохранения) прогнозирует, что XXI век станет веком аллергии. Каждый год число пациентов с той или иной формой аллергии увеличивается на 5%.
Симптомы и механизмы развития крапивницы

Появление основных симптомов крапивницы – волдырей и покраснений – связано с механизмом развития заболевания. Это повышение проницаемости сосудов и острый отек в тканях, которые окружают сосуды.
Ведущую роль в развитии крапивницы играет тучная клетка. Это специальные иммунные клетки, в гранулах которых содержатся особые биологически активные вещества (медиаторы). Самый изученный из них – гистамин. Именно из-за его действия и возникают симптомы крапивницы – высыпания, краснота, отек, кожный зуд.
Сыпь в виде волдырей появляется внезапно на любой части тела, быстро и без следа проходит в течение 24 часов, а затем возникает в другом месте. При надавливании по центру покраснения видно белое пятно.
Зуд начинается одновременно с сыпью. Так проявляется действие гистамина на нервные окончания.
В зависимости от фактора, который активировал высвобождение гистамина из гранул тучных клеток, выделяют различные виды крапивницы.
У детей при крапивнице может наблюдаться ухудшение общего состояния: повышение температуры тела, нарушением работы пищеварительной системы (диарея).
Виды крапивницы
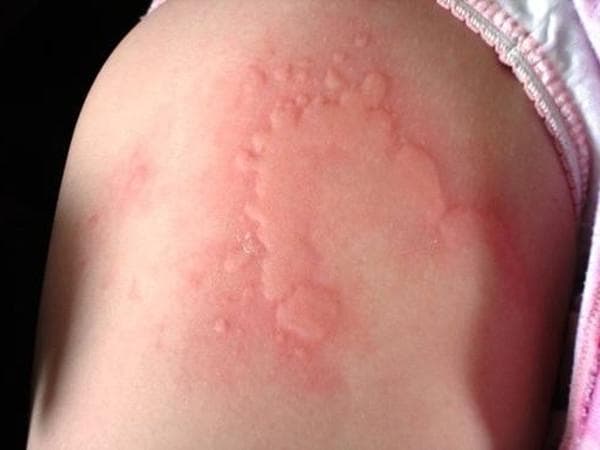
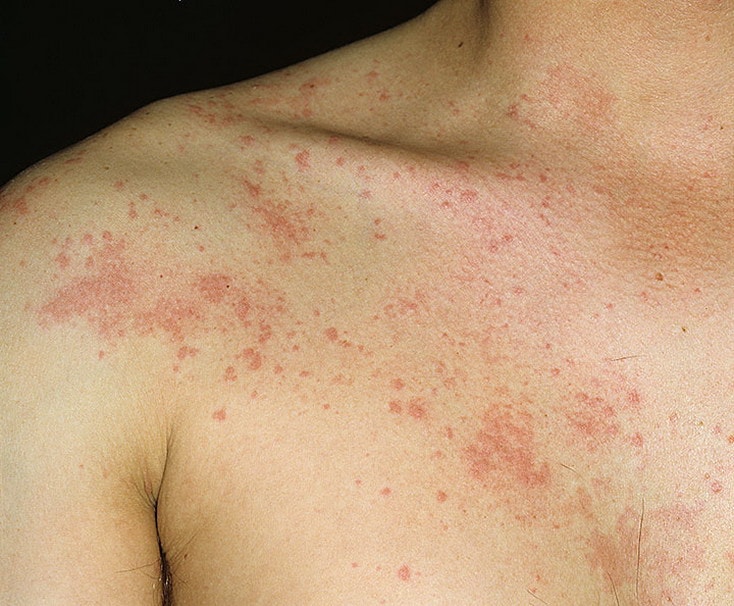
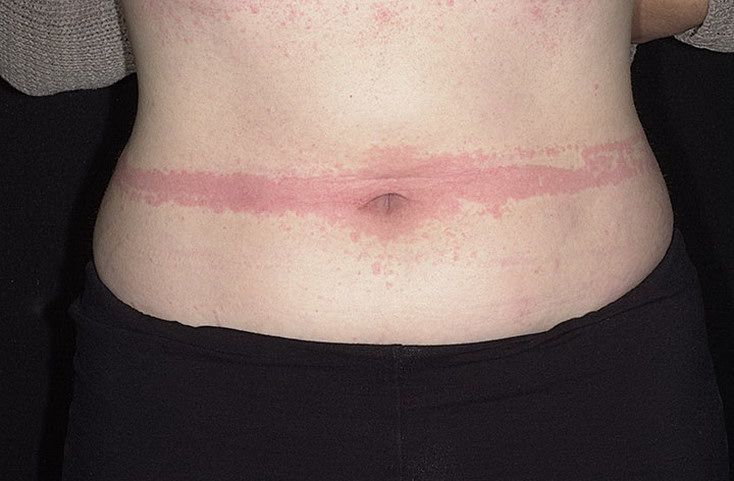
Существует несколько классификаций крапивницы.
1. По времени:
острая – длится до 6 недель;
хроническая – более 6 недель.
2. По природе:
аллергическая (иммунная) – реализуется через развитие иммунной реакции, часто сочетается с другими аллергозаболеваниями (бронхиальная астма, ринит, конъюнктивит, дерматит и т.д.);
неаллергическая – через прямое высвобождение гистамина.
3. По причине:
- аллергическую крапивницу могут вызвать:
прием лекарственных препаратов;
аллергены насекомых (инсектная аллергия);
- неаллергическая форма заболевания возникает из-за прямого влияния на тучную клетку:
физических факторов – таких, как холод, тепло, ультрафиолет, радиация, вибрация, сдавливание;
химических (провоцирующими факторами являются растворители, кислоты, щелочи и другие химические вещества);
некоторых лекарственных средств, например, аспирина;
инфекционных агентов – вирусов (аденовирусов, вируса Эпштейна-Барр, энтеровирусов), стрептококков, гельминтов, Helicobacter pylori;
при системных и других хронических заболеваниях (ревматоидный артрит, системная красная волчанка);
при резком увеличении уровня гистамина и других активных веществ в крови из-за большого употребления в пищу продуктов с их высоким содержанием: баклажаны, консервы, орехи, бананы, шоколад и другие.
Возможна также наследственная, психогенная, а также идиопатическая крапивница (так называют заболевание, причину которого установить не удалось).
Большое разнообразие факторов и схожие механизмы развития отдельных видов затрудняют поиск причины. Чаще всего для этого необходима помощь специалиста.
Оставьте телефон –
и мы Вам перезвоним
Когда и к какому врачу обращаться
Обычно к врачу обращаются:
если сыпь распространяется на большой площади;
при нарастании симптомов;
при присоединении признаков общей интоксикации;
если крапивница не проходит самостоятельно после устранения фактора, который ее вызвал;
если заболевание переходит в хроническую форму или часто рецидивирует,
Желательно не затягивать с визитом к доктору и прийти, когда возникли первые проявления заболевания. Тогда установить причину будет проще, а лечение займет меньше времени. Кроме того, врач порекомендует, что делать для профилактики крапивницы.
Оказать помощь при крапивнице могут терапевт или педиатр, дерматолог, а прицельной диагностикой и лечением занимается врач-аллерголог.
Диагностические процедуры при крапивнице
Обычно диагностика острой крапивницы довольно проста. Достаточно осмотра и расспроса пациента об истории его болезни. Выяснить же причину бывает не так легко, и для этого проводят дополнительные исследования:
1. Лабораторные анализы:
биохимия крови (печеночные пробы – АлАТ, АсАТ, билирубин, ревмопробы, глюкоза крови);
Угревая сыпь (акне, угревая болезнь) – это заболевание кожи, выражающееся в нарушении работы сальных желез. Эти железы вырабатывают сальный секрет, который служит для увлажнения кожи и защиты её от воздействий внешней среды. Секрет, продуцируемый железой, поступает в волосяные мешочки (фолликулы). Если секрета вырабатывается больше, чем нужно, он склеивает ороговевшие клетки кожи, которые образуют пробку в устье протоки, идущей от сальной железы. Волосяной мешочек начинает выбухать – подниматься над уровнем кожи. Возникают полушаровидные узелки (так называемые закрытые комедоны) – угри белого цвета размером не больше булавочной головки. Если в образование попадает воздух, сальная пробка окисляется и приобретает черный цвет. Это другая разновидность угрей: черные угри или открытые комедоны.

Сальная пробка является благоприятной средой для размножения бактерий, поэтому угри легко воспаляются. Образуются прыщи – папулы красного цвета, имеющие конусовидную форму с гнойничком на верхушке. Воспалившиеся угри вызывают беспокойство; их начинают трогать, расчесывать, что делать категорически нельзя.
Угри и прыщи могут поражать кожу лица, груди и спины. Угревая сыпь обычно возникает в период полового созревания, но иногда принимает хронический характер. Протекать акне может с различной степенью тяжести. В тяжелых формах угревая сыпь сопровождается образованием узлов и кист под кожей. Такие образования оставляют после себя уродливые рубцы.
Причины возникновения угревой сыпи (акне)
Ведущую роль в возникновении угревой сыпи играют гормональные изменения. Повышенный уровень мужского полового гормона (андрогена) стимулирует избыточную продуктивность сальных желез. Именно поэтому у мужчин акне встречается гораздо чаще, чем у женщин. Однако в пубертатный период у девушек также увеличивается количество мужских гормонов, поэтому девушки также сталкиваются с этим заболеванием. С гормональными изменениями связано и обострение акне при приближении менструации.
В более старшем возрасте угревая сыпь может указывать на проблемы эндокринной системы. Значение имеет генетическая предрасположенность, поскольку чувствительность сальных желез к андрогенам и узость сальных протоков могут наследоваться. Благоприятными факторами для развития акне также являются:
- неправильно подобранная косметика. Некоторые, использующиеся в косметической промышленности вещества, способны засорять поры (они называются комедогены): ланолин, сквален, сера;
- гормональные препараты (оральные контрацептивы); некоторые другие лекарственные средства – стероиды, антибиотики, антидепрессанты, транквилизаторы, препараты, содержащие литий;
- стресс;
- загрязнение кожи (маслом, дегтем и т.п.);
- сухость кожи. Слишком частое мытье может также усугублять ситуацию, поскольку кожа становится слишком сухой;
- сдавливание кожи (например, телефонной трубкой);
- в отдельных случаях роль провоцирующего фактора могут сыграть определенные продукты питания. Чаще всего это бывают шоколад, газированные напитки, орехи, кофе.
Профилактика угревой сыпи (акне)
Поскольку главная причина акне – гормональные изменения, не существует способов гарантировано предотвратить возникновение угревой сыпи у подростка. Однако можно минимизировать проявления заболеваний, если при появлении первых признаков акне соблюдать следующие правила:
- не следует выдавливать угри и прыщи;
- участки пораженной кожи рекомендуется протирать спиртовым раствором;
- в питании необходимо исключить шоколад, консервы, жирные продукты;
- умываться желательно теплой водой; для гигиенических процедур следует пользоваться банным мылом;
- полезна гимнастика, пребывание на свежем воздухе не менее 1-2 часов в день. Однако после физических нагрузок следует сразу же принимать душ, так как пот может ухудшать состояние кожи. Также следует использовать как можно меньше макияжа, если Вы предполагаете, что можете вспотеть;
- воздействие стрессов можно снизить, если правильно питаться и достаточно спать (не менее 7 часов в сутки).
Оставьте телефон –
и мы Вам перезвоним
Лечение угревой сыпи (акне)
Угревая сыпь вызывает серьёзный психологический дискомфорт. А самолечение угревой сыпи способно привести к образованию шрамов и рубцов, особенно если пытаться самостоятельно удалять появившиеся угри и прыщи. Поэтому правильнее всего обратиться к квалифицированному дерматокосметологу.
Активное лечение угревой сыпи направлено на решение следующих задач:
- предотвращение появлений новых образований (комедонов);
- нормализацию количества секрета сальных желез;
- разрушение уже имеющихся комедонов;
- подавление размножения бактерий и снятие воспаления.
Лечение угревой сыпи в АО «Семейный доктор»
По поводу лечения акне в Москве Вы можете обратиться в поликлиники АО «Семейный доктор». В «Семейном докторе» работают опытные дерматокосметологи, способные обеспечить индивидуальный подход к каждому клиенту, учитывающий особенности именно Вашей кожи.
Для лечения угревой сыпи в «Семейном докторе» применяются:
- современные методы ухода за проблемной кожей;
- химические пилинги; ;
- местная терапия;
- системная терапия.
Если всё же обращение к дерматокосметологу запоздало и после прыщей появились рубцы, их можно удалить с помощью лазера или комплекса косметологических процедур.
Обязательно следует показаться врачу, если угревая сыпь появилась в возрасте старше 25 лет.
Не занимайтесь самолечением. Обратитесь к нашим специалистам, которые правильно поставят диагноз и назначат лечение.
Читайте также:

