Что такое вторично инфицированные дерматозы
Обновлено: 02.05.2024
Дерматит — обобщенный термин, обозначающий воспалительные заболевания кожи аллергической, инфекционной и иной природы. Патология возникает под действием внешних и внутренних факторов. Лечение включает гипоаллергенную диету, наружное и системное применение лекарственных препаратов.
Причины и виды дерматита
- механическое раздражение, трение, сдавление кожи;
- тепловой ожог или обморожение, ионизирующее, УФ и другое излучение, электрический ток;
- контакт с химическими веществами, содержащимися в средствах ухода за кожей, бытовой химии, декоративной косметике, а также солями тяжелых металлов, кислотами или щелочами, лекарствами для наружного применения;
- аллергическая реакция на пыльцу растений, шерсть животных, продукты питания, лекарства;
- инфицирование вирусами, бактериями или грибком;
- прием антибиотиков, сульфаниламидов, новокаин-содержащих препаратов;
- системные заболевания, гормональные нарушения, гиповитаминоз, патология органов пищеварения, печени, нарушение углеводного и жирового обмена, глистная инвазия, грипп и ОРВИ.
- Периоральный дерматит. Возникает вследствие злоупотребления косметикой, неправильного местного применения гормональных препаратов, использования лечебных фторсодержащих зубных паст, гиповитаминоза А и Е. В детском возрасте появляется при повышенном слюноотделении и во время прорезывания зубов.
- Атопический дерматит. Возникает преимущественно у детей, склонных к аллергической реакции, имеет наследственную предрасположенность. В качестве раздражителей могут выступать продукты, аллергены растительного или животного происхождения, пылевые клещи, энтеротоксины золотистого стафилококка, плесневые грибки. Высыпания у ребенка первых лет жизни локализуются преимущественно на лице и разгибательных поверхностях конечностей, а в более старшем возрасте и у взрослых дерматит проявляется на локтевых и подколенных сгибах.
- Контактный аллергический дерматит. Появляется при соприкосновении кожи с веществами, на которые имеется сенсибилизация иммунной системы. Может принимать молниеносное развитие и сопровождаться анафилактическим шоком.
- Актинический дерматит. Аллергическая реакция на ультрафиолетовое излучение, также известная как аллергия на солнце.
- Медикаментозный дерматит. Возникает как реакция на применение лекарственных средств (йод, зеленку).
- Себорейный дерматит. Причина заболевания — грибки рода Malassezia. Обострение происходит в жаркую и влажную погоду, при стрессе, гормональных, иммунных и нейроэндокринных нарушениях, когда повышается активность сальных желез. В местах их скопления симптомы более выражены. Чаще при себорейном дерматите поражаются волосистая часть головы, лицо, верхняя треть туловища.
- Инфекционный дерматит. Развивается при поражении кожи болезнетворными бактериями, вирусами, грибами.
- Сухой дерматит. Возникает у людей с чувствительной кожей в холодное время года.
- Красный плоский лишай. Характеризуется появлением красных или розовых бляшек и интенсивным зудом. Может поражать ногтевые пластины.
- Токсидермия. Заболевание аллергической природы, при котором раздражитель попадает в организм через кровь, органы дыхания или ротовую полость. Выделяют медикаментозные, пищевые и профессиональные формы.
Симптомы дерматита
- В эритематозной стадии покраснение, зуд и жжение умеренно выражены, присутствует незначительная отечность.
- Буллезная стадия носит более тяжелое течение. На пораженных участках появляются пузырьковые высыпания, зуд становится интенсивным. При расчесывании образуются сначала мокнущие раны, впоследствии покрывающиеся плотной коркой.
- Последняя некротическая стадия характеризуется образованием на месте расчесов струпьев и язв. Сыпь охватывает все большие площади. Старые повреждения постепенно заживают без последствий или с образованием рубцов.
Клиническая картина зависит от формы заболевания. В случае его аллергической природы зуд и жжение более интенсивны, покраснение выражено сильнее, чем при контактном дерматите. Пораженные участки кожи могут распространяться по всему телу независимо от места приложения раздражителя.
При атопическом дерматите характерен интенсивный зуд. По мере прогрессирования на гиперемированных участках тела образуются пузырьки, наполненные мутной жидкостью. В последних стадиях заболевания преобладают выраженная сухость и бледность кожных покровов.
При пероральной форме дерматита первые высыпания локализуются на лице – в области щек, переносицы, подбородка, около рта. При этом характерно наличие ободка здоровой кожи вокруг красной каймы губ. Отмечаются зуд, шелушение, сухость и ощущение стянутости.
Для контактного дерматита характерны локальное покраснение кожи в местах соприкосновения с раздражителем, отечность, сыпь в виде пузырьков, появление трещин, сухость и мокнутие. Присутствуют зуд разной выраженности, жжение и болезненность воспаленных участков.
Экзема проявляется разнообразной сыпью, выраженным зудом, сухостью и шелушением кожи, трещинами, покраснением, отечностью или мокнутием.
Для токсидермии характерны крапивница, появление красных и пигментированных пятен на коже, мокнутия, отек лица и конечностей, отшелушивание крупных чешуек, угревая сыпь.
Генерализованная форма может протекать как красный плоский лишай, аллергический васкулит, красная волчанка.
Осложнения дерматита
Любая форма дерматита, сопровождаемая повреждением кожи, может осложниться присоединением инфекции. При хроническом течении заболевания возможно истончение кожных покровов, появление на них мелких расширенных сосудов – телеангиэктазий.
При продолжительном атопическом дерматите у ребенка возможно развитие астмы и аллергического ринита. В числе неблагоприятных последствий себорейной формы болезни угревая сыпь с образованием видимых дефектов кожи, абсцесс, облысение. Самыми серьезными считаются такие генерализованные осложнения, как отек Квинке, синдром Лайелла или Стивенса-Джонсона.
Диагностика дерматита
Диагноз выставляется на основании имеющихся симптомов, результатов внешнего осмотра кожи и слизистых оболочек пациента, визуальной оценки и локализации патологических изменений. Обязательно изучается анамнез заболевания с целью установления возможной причины дерматита, его генетической обусловленности.
-
. При аллергической реакции отмечается рост количества эозинофилов, а на воспаление указывает ускоренная СОЭ. . Включает определение концентрации АСТ, АЛТ, общего билирубина, триглицеридов, холестерина, общего белка.
- Определение уровня иммуноглобулинов в сыворотке крови, антител к пищевым, бытовым антигенам, антигенам растительного, животного и химического происхождения.
Лечение дерматита
- налаживание режима труда и отдыха, сон продолжительностью не менее 8 часов в сутки;
- диету, основанную на ограничении жареных, острых и консервированных блюд, возможных пищевых аллергенов;
- проведение гигиенических процедур в теплой воде (не выше 34°С);
- исключение стресса и нервных перегрузок.
- в случае химического воздействия на кожу ее тщательно промывают и накладывают повязку с нейтрализующим веществом – щелочью при ожоге кислотой или кислотой при ожоге щелочью;
- при периоральном, медикаментозном и аллергическом дерматите после промывания кожи назначаются энтеросорбенты, гипоаллергенная диета, а в тяжелых случаях внутривенные инфузии специальных растворов;
- лечение паразитарной инвазии проводится с применением антигельминтных препаратов.
Сильный зуд и боль, а также обширная область поражения и возникновение участков омертвения ткани являются показаниями для срочной госпитализации пациента. При тяжелом течении болезни с поражением более 20% кожи рекомендуется курсовой прием преднизолона в таблетках. В подобных ситуациях лечение может быть дополнено иммуносупрессивными препаратами.

Атопический дерматит - воспалительное заболевание кожи, имеющее хроническое течение и аллергическую природу развития. Многие считают атопический дерматит детским заболеванием, однако, это не так. Довольно часто заболевание проявляется и во взрослом возрасте.
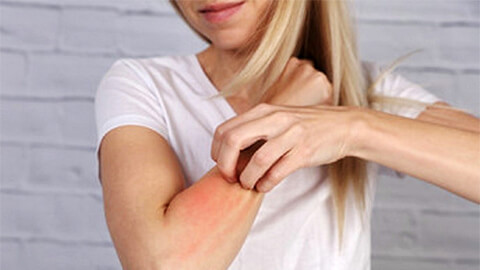
Дерматит – общее название для воспалительных кожных заболеваний разного происхождения. Патология способна поражать разные участки тела, но чаще всего затрагивает кожу рук, ног и лица. Дерматит – это синдром, выражающийся в развитии воспаления при столкновении с раздражителем. Заболевание проявляется жжением, зудом, патологическими изменениями кожного покрова. Выяснить причину дерматита и получить эффективное лечение вы можете в Поликлинике Отрадное. Запишитесь по телефону или через форму на сайте в удобное для вас время!
Классификация дерматита
Все дерматиты можно условно разделить на 2 большие группы:
- Простой дерматит (также его называют искусственный или артефициальный) возникает как реакция на облигатные раздражители – вещества или явления, которые способны вызвать поражение кожи у любого человека. К ним относят химические вещества, трение, вещества, ядовитые растения и т.д. Воспалительная реакция развивается из-за непосредственного повреждения кожного покрова.
- Аллергический дерматит возникает из-за воздействия факультативных раздражителей. Такие вещества являются раздражителями не для всех, а лишь для лиц, имеющих к ним индивидуальную повышенную чувствительность. Это могут быть парфюмерия, косметика, бытовая химия и т.д. Когда такие раздражители попадают на кожу и соединяются с ее белками, возникает реакция иммунной системы и, как следствие, кожные проявления.
По характеру возникновения дерматит бывает двух видов:
При контактном дерматите кожная реакция возникает при непосредственном соприкосновении кожи с раздражителем. Контактным путем способен развиваться как простой, так и аллергический дерматит.
Токсидермия – это токсико-аллергический дерматит, при котором раздражитель сначала попадает внутрь организма через пищеварительный тракт, инъекции или дыхательные пути (продукты питания, химические вещества, лекарственные препараты), а затем возникает аллергическая кожная реакция. Кожные проявления способны развиваться как через несколько часов после попадания вещества внутрь, так и через несколько месяцев.
Причины дерматита
Простой контактный дерматит может быть вызван физическими и химическими факторами:
Физические факторы бывают:
- Механические: трение или давление.
- Термические: воздействие слишком высоких или низких температур, вследствие которых возникают ожоги или обморожения.
- Связанные с излучением: инфракрасные, ультрафиолетовые, радиоактивные лучи.
К химическим раздражителям относят:
Аллергический контактный дерматит тоже вызывается химическими раздражителями, но, как уже говорилось, эти вещества вызывают патологическую кожную реакцию не у всех пациентов. К таким факторам можно отнести:
- Полимеры.
- Инсектициды.
- Стиральные порошки и прочую бытовую химию.
- Парфюмерию и косметические средства.
- Соки «безобидных» для другие людей растений: алоэ, чеснока, герани.
Токсидермия развивается при попадании в организм следующих веществ:
- Лекарственных препаратов: барбитуратов, антибиотиков, фурацилина, анальгетиков, сульфаниламидов.
- Продуктов питания: пищи с консервантами, яиц, орехов, фруктов (особенно экзотических), шоколада, грибов, кофе.
- Химических веществ: никеля, хрома, ртути, кобальта.
Симптомы дерматита
Для разных видов дерматитов характерны «свои» симптомы, однако существуют признаки, одинаковые для всех типов этого заболевания:
- Покраснение кожи.
- Повышение местной температуры на участках поражения, отеки.
- Зуд, жжение, умеренные боли.
- Высыпания на коже (как правило, небольшие или крупные пузыри).
- Корочки или чешуйки на местах заживших высыпаний.
Особенности течения разных видов дерматитов
Выделяют следующие виды контактного простого дерматита:
- Острый контактный дерматит возникает стремительно, сопровождается жжением, болью, зудом и развивается в 3 стадии:
- Эритрематозная – возникают отеки и покраснения.
- Везикулезная – помимо отеков, формируются пузырьки или большие пузыри, которые затем подсыхают с образованием корочек или вскрываются, сменяясь мокнущими эрозиями.
- Некротическая – ткани распадаются, возникают язвы, после заживления которых остаются рубцы.
- Хронический контактный дерматит развивается под постоянным слабым воздействием раздражителей. Для этой формы характерны длительное покраснение кожных покровов, возникновение инфильтратов, трещин, ороговение и в некоторых случаях атрофия кожи.
- Аллергический контактный дерматит характеризуется возникновением на коже эритемы (специфическим покраснением кожи, развивающимся вследствие расширения капилляров в дермальном слое, а также пузырьков, которые, вскрываясь, превращаются в мокнущие эрозии, а затем засыхают чешуйками и корочками. Когда корочки отпадают, на их месте остаются розово-синие пятна, проходящие через какое-то время.
К тяжелым видам дерматита относится токсидермия. Болезнь развивается в 3 стадии:
- Легкая – общее состояние пациента не страдает или меняется незначительно, патология проявляется одиночными очагами воспаления, несильной крапивницей, зудом.
- Средняя – часто сопровождается повышением температуры тела, может возникнуть отек Квинке, иногда развиваются поражения внутренних органов, на коже проявляется крапивница с множественными волдырями.
- Тяжелая – сильные высыпания, часто возникают осложнения в виде системной красной волчанки, сывороточной болезни, узелкового периартериита. Иногда, если пациент не получает медицинской помощи, тяжелая степень токсидермии приводит к летальному исходу.
Часто токсидермия развивается как реакция организма на медикаментозные препараты. Существует несколько видов лекарственной патологии:
- Фиксированная – в период обострений развивается на одних и тех же участках кожи, проявляется также зудом и жжением, вызывается, как правило, приемом сульфаниламидов, ремиссия наступает примерно через 3 недели.
- Крапивница – на коже возникают пузыри разных размеров, распространяются на лицо и все тело. Раздражителями могут выступать новокаин, пенициллин, анальгетики, тетрациклин, эритромицин.
- Синдром Лайела – развивается после приема медикаментов (чаще всего сульфаниламидов), проявляется сначала кожной сыпью, как при кори, затем сменяется крупными плоскими пузырями с серозным или серозно-геморрагическим содержимым. Сопровождается повышением температуры тела, головной болью, слабостью и ухудшением общего самочувствия.
- Бромодерма – возникает после длительного приема препаратов брома, характеризуется высыпаниями разного характера: угреподобными, везикулезными, бородавчатыми, эритрематозными и т.д.
- Йододерма – обусловлена непереносимостью препаратов йода, представляет собой опухолевидное образование, развивается из узелка небольших размеров.
Существуют также виды дерматитов, возникающие вследствие воздействия внешних и внутренних факторов. К ним относятся себорейный и атопический дерматит. Первый возникает вследствие нарушения процесса выработки кожного сала и размножения в этом секрете бактерий. Второй обусловлен генетической предрасположенностью, нарушениями местного и системного иммунитета, воздействием аллергенов.
Диагностика дерматита
Для диагностики заболевания нужно обратиться к дерматологу, может также возникнуть потребность в помощи аллерголога. Сначала врач собирает анамнез, проводит осмотр. В некоторых случаях поставить диагноз и назначить лечение можно уже на данном этапе. Если же информации недостаточно, назначаются следующие диагностические процедуры:
Лечение дерматита
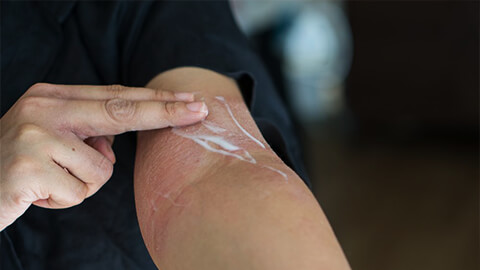
Лечение любой разновидности дерматита начинается с выявления и устранения раздражителя, так как в противном случае терапия будет иметь мало смысла: приступы заболевания будут повторяться. Если полностью ликвидировать провоцирующий фактор невозможно, то контакты с ним сводят к минимуму.
Для снятия острых проявлений и облегчения состояния назначают местные препараты (мази, гели или кремы):
- Противовоспалительные.
- Увлажняющие, питающие.
- Противозудные.
- Антисептические.
- Противоотечные.
- Эпителизирующие.
- Ранозаживляющие.
А качестве местных средств также используются присыпки и аппликации. В некоторых сложных случаях могут понадобиться гормоносодержащие средства.
Также комплексная терапия включает в себя:
- Прием сорбентов (особенно при токсидермиях) – для детоксикации организма и повышения эффективности лечения.
- Применение специальных косметических средств, не раздражающих кожу.
- Антигистаминные препараты (при наличии аллергии).
- Седативные средства (если кожная реакция была спровоцирована стрессом).
- Диету.
Диета при дерматите преследует 2 основных цели:
- Ускорение регенерации кожных покровов.
- Исключение потенциальных раздражителей.
Необходимо отказаться от следующих видов пищи:
- Сладостей и сдобной выпечки.
- Жареных, острых, копченых, маринованных, соленых продуктов.
- Фаст-фуда.
- Сои.
- Яиц.
- Шоколада и кофе.
- Меда.
- Орехов.
- Красных ягод.
- Цитрусовых.
- Грибов.
- Свеклы.
- Моркови.
- Помидоров.
С осторожностью, в ограниченных количествах употреблять:
- Крахмалистые овощи (картофель, кукурузу).
- Персики и абрикосы.
- Гречку.
- Баранину.
- Зеленый перец.
Основой рациона должны стать:
- Нежирное мясо: индейка, кролик, говядина, постная свинина.
- Овощи: кабачки, капуста, патиссоны, репа.
- Каши на воде: рисовая, пшенная, гречневая, кукурузная, перловая, овсяная.
- Фрукты и ягоды, богатые клетчаткой: зеленые яблоки, крыжовник, арбуз, смородина, сливы, груши.
- Рыба с высоким содержанием жирных кислот омега-3: лосось, сельдь, сардины, анчоусы.
- Козье молоко.
- Кисломолочные продукты без ароматизаторов и прочих синтетических добавок.
- До 30 г растительного масла в день (оливкового, подсолнечного).
Также в список разрешенных продуктов входит морская капуста, если вы ее любите, то можно себя не ограничивать. Пить рекомендуется натуральный чай, свежевыжатые фруктовые и овощные соки (в умеренных количествах), морсы, много чистой воды.
Пациентов с тяжелыми формами дерматита желательно госпитализировать. Назначают кортикостероиды местно и перорально, лечебные аппликации. Также осуществляют вскрытие волдырей в стерильных условиях.
Профилактика дерматита
В качестве профилактики рекомендуется исключить из рациона потенциальные аллергены, устранить из своей жизни раздражители (как облигатные, так и факультативные). Если вы вынуждены контактировать с ними по роду деятельности, важно тщательно соблюдать технику безопасности.
Необходимо своевременно устранять инфекции. Принимать антибиотики и другие препараты, способные вызвать дерматит, следует только по назначению врача, строго соблюдая дозировки.
Кожные заболевания могут проявляться сыпью, неприятными ощущениями, жжением и отеком тканей. Врачам известны разнообразные патологические факторы, способные вызывать дерматоз. Многие люди страдают от хронических патологий кожи, негативно влияющих на внешний вид. Тщательная диагностика с использованием инструментальных и лабораторных исследований позволяет уточнить причину заболевания. В качестве лечения обычно используются топические препараты.
Прием (осмотр, консультация) врача-аллерголога-иммунолога первичный
Прием (осмотр, консультация) врача-аллерголога-иммунолога повторный
Прием (осмотр, консультация) врача-дерматовенеролога первичный
Прием (осмотр, консультация) врача-дерматовенеролога повторный



Общая информация
Дерматоз – это название врожденных и приобретенных заболеваний кожи, проявляющихся сыпью, покраснением кожи, жжением и другими симптомами. В большинстве случаев речь идет о воспалительных патологиях, обусловленных аллергическими реакциями или инфекциями. Дерматозы могут быть связаны с опасными состоянием нервной и эндокринной систем. При этом ногти и волосы также подвергаются патологическому воздействию.
Практически у каждого человека в течение жизни возникала хотя бы одна форма дерматоза. Это может быть временное раздражение кожного покрова при воздействии аллергена или тяжелое хроническое состояние. Воспалительные заболевания кожи в большей степени распространены среди женщин. Некоторые виды дерматоза, такие как псориаз плохо поддаются лечению, однако современные средства позволяют успешно устранять самые неприятные симптомы таких недугов.
Особенности органа
Кожа представляет собой покровный орган, защищающий человека от разнообразных внешних воздействий. Благодаря коже внутренние органы защищены от избыточного воздействия тепла, холода и ультрафиолетового излучения. Также это своеобразный барьер, предотвращающий проникновение патогенных микроорганизмов в ткани. Кожа разных участков тела может иметь различное строение. Отдельные участки кожи имеют волосяной покров. Потовые и сальные железы выполняют вспомогательные функции.
- Поверхностный покров (эпидермис), представленный пятью слоями клеток. Внешний слой состоит из ороговевших клеток, защищающих нижние отделы кожи от физических, химических и микробиологических воздействий. Ороговевшие эпителиоциты периодически отшелушиваются.
- Срединный слой (дерма), имеющий соединительнотканное строение. В этой области расположены многочисленные кровеносные сосуды, питающие кожу. Также в дерме содержатся гладкие мышцы, эластичные волокна, волосяные луковицы, потовые и сальные железы.
- Подкожно-жировая клетчатка. Этот слой кожи содержит большое количество жировой ткани, оберегающей внутренние органы от физического воздействия. Также в этом отделе органа содержатся сосуды, нервы и другие структуры.
К дополнительным функциям кожного покрова можно отнести дыхание, терморегуляцию, иммунную защиту, выделение и обмен веществ. Распространенность дерматозов не в последнюю очередь связана с тем, что на кожу постоянно воздействуют негативные внешние факторы.
Распространенные виды
Дерматозы могут отличаться причинами возникновения, симптомами и возможными осложнениями. С некоторыми заболеваниями дерматологи сталкиваются чаще в своей практике.
- Группа воспалительных заболеваний кожи (дерматиты). У многих людей возникает аллергический дерматит из-за реакции иммунной системы на определенные вещества (аллергены). Также дерматиты могут быть обусловлены инфекциями, воздействием химических раздражителей, эндокринными болезнями и другими патологическими состояниями.
- Псориаз – хроническая воспалительная патология кожи неинфекционного характера. В течение многих лет врачам не была известна причина возникновения псориаза, однако новые исследования позволили связать этиологию этого недуга с нарушением функций иммунной системы. Заболевание проявляется многочисленными кожными высыпаниями в виде папул и бляшек. Первые симптомы обычно возникают у взрослых пациентов.
- Экзема – воспаление кожного покрова, характеризующееся появлением разнообразных высыпаний. Экзема нередко возникает на фоне патологий внутренних органов. Внешние химические воздействия также могут вызывать воспалительную реакцию.
- Чесотка – паразитарная инфекция, возникающая при проникновении чесоточного клеща в поверхностные слои кожи. Заболевание проявляется зудом, появлением сыпи и гнойников.
Многие дерматозы имеют схожие симптомы, поэтому уточнить диагноз может только врач с помощью специальных обследований.
Причины возникновения
Дерматозы могут возникать из-за влияния внешних и внутренних факторов. Внешние воздействия чаще всего представлены химическими раздражителями, влияющими на состояние кожи. Заболевания внутренних органов также могут влиять на состояние кожного покрова. Немаловажную роль в этиологии играют наследственные факторы, обуславливающие повышенную чувствительность тканей к определенным воздействиям. Причины развития некоторых форм дерматоза до сих пор остаются малоизученными.
- Особенности работы иммунной системы. В норме иммунитет защищает организм от воздействия болезнетворных агентов. Клетки иммунной системы присутствуют в коже, поскольку именно эта анатомическая область в первую очередь сталкивается с патогенами. В некоторых случаях иммунитет имеет повышенную чувствительность к определенным веществам, вроде пыльцы, пыли или шерсти животных. Контакт кожи с такими веществами приводит к возникновению аллергической реакции. Воспаленный эпидермис начинает зудеть.
- Аутоиммунные патологии. При нарушении работы иммунной системы клетки начинают атаковать здоровые ткани. У пациента возникает воспалительная реакция, сопровождающаяся покраснением и отеком кожи. Характерным примером аутоиммунного дерматоза является псориаз.
- Нарушение гормонального фона. В норме эндокринные факторы контролируют развитие кожного покрова. Недостаток или избыток определенных гормонов может приводить к возникновению дерматоза. Так, у подростков во время полового созревания изменяется гормональный фон, в результате чего часто появляются кожные высыпания.
- Нарушение обмена веществ. Строение отделов кожи зависит от постоянного поступления важных компонентов в клетки. Недостаток определенных витаминов или минеральных веществ может стать причиной ломкости ногтей или шелушения кожи.
- Воздействие патогенных микроорганизмов. Бактерии, грибки, вирусы и простейшие могут воздействовать на кожу и вызывать инфекционный дерматоз.
- Неконтролируемый прием лекарственных препаратов. Так, использование антибиотиков увеличивает чувствительность кожи к солнечному свету. Некоторые обезболивающие средства также негативно влияют на состояние кожи.
Уточнение причины дерматоза важно для подбора эффективной терапии.
Факторы риска
Помимо непосредственных причин возникновения патологии, врачи учитывают влияние дополнительных факторов, связанных с наследственностью, образом жизни и индивидуальным анамнезом пациента.
Возможные факторы риска:
- Избыточное ультрафиолетовое воздействие.
- Использование средств личной гигиены, неблагоприятно влияющих на кожу.
- Недостаточная гигиена кожи.
- Генетические нарушения (например, буллезный эпидермолиз.)
- Аллергический анамнез. Если человек страдает от аллергии, риск возникновения дерматоза увеличивается.
- Заболевания, ассоциированные с высоким риском возникновения патологии кожи: бронхиальная астма, застойная сердечная недостаточность, ВИЧ-инфекция.
- Профессиональная деятельность, обуславливающая постоянный контакт с химикатами и другими раздражителями.
- Возраст. Воспалительные дерматозы чаще возникают у детей и молодых пациентов.
- Гормональные изменения у подростков, беременных женщин и других категорий пациентов.
Учет факторов риска помогает дерматологам назначать профилактические мероприятия.
Симптомы
Проявления дерматозов разнообразны и противоречивы. Наиболее характерным симптомом кожной патологии является зудящая сыпь. У пациента могут появляться мелкие красные пятна, волдыри, папулы, бородавки, мелкие опухоли и другие патологические кожные структуры. Характер высыпаний помогает врачам уточнять причину заболевания.
Другие возможные симптомы:
- Покраснение и отек кожи.
- Появление гнойников.
- Пузырные образования.
- Сильное шелушение кожи.
- Ломкость ногтей и выпадение волос.
- Избыточная сухость кожи.
- Появление корки.
- Постоянная усталость.
- Снижение работоспособности.
- Нарушение сна.
Косметические дефекты, возникающие при дерматитах, негативно влияют на психическое состояние человека. Некоторые заболевания, проявляющиеся обильными угревыми высыпаниями, трудно поддаются лечению, поэтому пациенты вынуждены адаптироваться к своему внешнему виду.
Диагностика
При появлении симптомов заболевания кожи необходимо записаться на прием к дерматологу. Во время консультации врач расспросит пациента о жалобах и соберет анамнестическую информацию для обнаружения факторов риска дерматоза. Затем проводится общий осмотр кожи, позволяющий выявить характерные клинические признаки патологии. Для уточнения диагноза дерматологу необходимы результаты инструментальных и лабораторных исследований.
- Лабораторные исследования крови. В процедурном кабинете медсестра производит забор венозной крови и отправляет материал в лабораторию. Специалисты оценивают соотношение и количество форменных компонентов, а также изучают биохимические показатели крови. Анализ крови позволяет обнаружить признаки инфекции, аутоиммунного воспаления или другой патологии.
- Дерматоскопия. С помощью специального аппарата врач получает увеличенное фото пораженного участка кожи и изучает особенности высыпаний. Дерматоскопия важна для проведения дифференциальной диагностики и исключения опасных заболеваний, вроде меланомы.
- Лабораторное исследование экссудата. Специалист производит забор выделений гнойников или других кожных образований. Полученный материал изучается в лаборатории для обнаружения патогенных микроорганизмов или признаков воспаления.
- Гистологическое исследование кожи. Биопсия проводится при необходимости исключения онкологии.
- Проведение аллергических тестов. Врач помещает микроскопические частицы раздражителя на кожу и следит за состоянием тканей. Это исследование необходимо для поиска источника аллергии.
При необходимости дерматолог может назначить дополнительные исследования, включая общий анализ мочи. Своевременная запись к врачу помогает быстро уточнить причину высыпаний и подобрать эффективное лечение.
Методы лечения
Полиморфные кожные образования, характерные для определенных видов дерматоза, возникают по разным причинам, поэтому лечение подбирается после проведения диагностики. Чаще всего дерматолог назначает медикаментозную терапию. Дерматолог учитывает возможные противопоказания перед подбором терапии.
Часто назначаемые препараты:
- Кортикостероиды – лекарственные средства, облегчающие воспалительную реакцию.
- Антибиотики – препараты, уничтожающие патогенные микроорганизмы.
- Антисептики для наружного применения.
- Антигистаминные средства – медикаменты, предотвращающие развитие аллергической реакции и поражения кожи.
- Различные иммуносупрессоры, подавляющие аутоиммунные реакции.
Перечисленные лекарственные средства могут быть назначены в виде мазей, гелей, таблеток или растворов для внутривенного введения. Местное применение кортикостероидов позволяет уменьшить риск формирования побочных эффектов. Дополнительные способы лечения включают оперативные вмешательства и физиотерапию. В большинстве случаев дерматолог назначает пациенту гипоаллергенную диету и витаминные добавки. Соблюдение рекомендаций врача позволяет предупредить развитие рецидива.

Появление на коже зуда, раздражения, покраснения, воспаления, скорее всего, связано с дерматозом. Данное заболевание имеет множество видов и путей заражения. К счастью, благодаря современной медицине, кожные заболевания лечатся очень эффективно. О том, опасны ли дерматозы, как определить первые симптомы и к какому врачу обратиться поговорим в данной статье.
Что такое дерматозы?
Дерматоз – это название группы кожных заболеваний, которые поражают дерму, вызывая воспаление, раздражение, нарушение питания и здорового состояния эпителий. В медицине выявлено более 2 тысяч проявлений дерматоза.
Болезнь одинаково поражает, как мужчин, так и женщин, вне зависимости от возраста. Дело в том, что кожа это первый защитный барьер организма, и именно она больше всего подвержена влиянию внешней среды. На различных участках тела, кожа имеет разное строение, потовые и сальные железы, волосяной покров, сосуды, соединительную ткань и т.д. Все это влияет на то, насколько кожа подвержена заражению и как на ней проявятся те или иные заболевания.
Дерматоз: причины возникновения

Специалисты выделили несколько наиболее распространенных факторов, влияющих на заражение кожи. Среди них:
- травмы кожи;
- занесение инфекций;
- химическое отравление;
- укусы насекомых и животных;
- острые и тяжелые болезни: туберкулез, хронический тонзиллит, псориаз;
- наследственные болезни;
- сбой эндокринной системы;
- гиперчувствительность кожи к аллергенам.
Все это может быть причиной появления первых симптомов болезни. Главные признаки дерматоза кожи это:
- пузырьки;
- раздражение;
- покраснение;
- шелушение;
- зуд.
Лучше всего не терять времени и обратиться к дерматологу. Запускать лечение кожных заболеваний опасно, поскольку они могут распространиться на большую часть кожи, а также могут быть заразны для окружающих людей.
Виды дерматозов
Рассмотрим основные виды дерматозов. Специалисты выделяют три группы, которые отличаются по внешнему виду и причинам заражения.
- Зудящие дерматозы. Могут распространяться по всему телу. Главные симптомы это появление на коже небольшой красной сыпи, которая может значительно увеличиться в размерах. Высыпания зудят, по мере развития начинают менять свой цвет от розового до красного, затем покрываясь желтой коркой. Причиной зудящего дерматоза является аллерген. Он строго индивидуален, поэтому вычислить его может быть сложно. Однако, как только раздражитель будет выявлен и исключен, все симптомы исчезнут. К данному виду дерматозов, можно отнести такие заболевания, как: экзема и нейродермит.




- Аллергические дерматозы. Данный вид может проявиться, как на определенном участке кожи, контактировавшем с аллергеном, так и по всему телу, а также на слизистых. Симптомами аллергических дерматозов являются: сыпь, повышение температуры, зуд, пятна розового цвета в диаметре до 10 мм. Причиной является длительный контакт с аллергеном. Заболевание опасно возможными осложнениями, такими, как например, удушье и отек Квинке. К аллергическим дерматозам можно отнести токсидермию и дерматиты.




- Пузырные или инфекционные дерматозы. Распространяются, как на коже, так и на слизистых оболочках. Чаще всего локализуются на открытых участках: спина, лицо, грудь. Первые симптомы, это появление небольших пузырьков, они разрастаются и могут сливаться друг с другом. Особенность таких дерматозов, в том, что они имеют тенденцию к формированию мокнущей эрозии, вскрытию и нагноению. Это наиболее опасный вид дерматозов. Причиной их появления являются вирусы. К данной группе можно отнести такие заболевания, как: герпес, контактный дерматоз, импетиго, эпидермолиз, дерматоз Дюринга и т.д.




Как вылечить дерматоз?
Врач при личном осмотре и составлении анамнеза, оценивает характер дерматоза, его внешний вид и расположение. Для установления детального диагноза используют дермоскопию, в более сложных случаях – биопсию. По результатам осмотра и анализов специалист назначает лечение.
Сегодня целесообразно проводить комбинированное лечение дерматозов. Как правило терапия включает в себя:
- соблюдение личной гигиены;
- прием антигистаминных средств;
- специальная диета;
- устранение аллергенов ( в случае зудящего или аллергического дерматоза);
- в сложных и запущенных случаях назначают прием оральных кортикостероидов;
- в случае обширного распространения очагов дерматоза по телу назначают лазерное лечение.
Лазерное лечение при дерматозах оказывает противовоспалительное действие, уменьшает зуд, выраженность пузырьков и покраснение, помогает скорейшей регенерации кожи, при инфекционном заболевании уничтожает все патогенные микробы. Узнайте больше о лазерном лечении дерматологических заболеваний кожи в соответствующем разделе Диагностика и лечение различных кожных заболеваний.
Профилактика дерматоза
Если пациенту вовремя была оказана медицинская помощь и начато правильное лечение, то при благоприятных условиях полное выздоровление и заживление тканей возможно через 10-14 дней. Для того чтобы дерматозы не появились вновь, важно соблюдать профилактические меры. После лечения пациенту рекомендуется:
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Дерматомиозит: причины появления, симптомы, диагностика и способы лечения.
Определение
Дерматомиозит - диффузное воспалительное заболевание соединительной ткани с преимущественным поражением кожи и мышц, проявляющееся мышечной слабостью. Могут поражаться другие органы и ткани (сердце, легкие, почки, суставы, желудочно-кишечный тракт).
Соединительная ткань - ткань организма, выполняющая опорно-механическую, питательную, защитную и восстановительную функции. Соединительная ткань составляет более 50% массы тела и образует: костную ткань, сухожилия, связки, фасции, апоневрозы, капсулы внутренних органов, хрящевую ткань всех видов (суставные хрящи, межпозвоночные диски, реберные хрящи, мениски, хрящи гортани, носа, ушной раковины, слухового аппарата), капсулы суставов, клапаны сердца, прослойки между органами.
Причины появления дерматомиозита
Причина возникновения первичного дерматомиозита неизвестна. Считают, что в основе развития заболевания у человека с генетической предрасположенностью лежит активация иммунной системы под действием факторов, которые воспринимаются организмом как чужеродные.
К предрасполагающим факторам развития болезни относятся различные инфекционные заболевания (острые или обострения хронических), физические и психические травмы, переохлаждение, перегревание, избыточная инсоляция, вакцинация, воздействие лекарственных средств, чрезмерные физические нагрузки.
Примерно в 1/3 случаев причиной развития вторичного дерматомиозита являются злокачественные опухоли молочных желез, легких, поджелудочной железы, толстой кишки, яичников и др.
Иногда новообразования обнаруживают сразу в начале заболевания, в других случаях - через несколько лет после установления диагноза «дерматомиозит».
- Дерматомиозит идиопатический (первичный, развившийся без видимых причин).
- Дерматомиозит паранеопластический (вторичный, развивающийся на фоне злокачественного опухолевого процесса).
- Дерматомиозит ювенильный (юношеский).
Дерматомиозит характеризуется поражением кожи, слабостью поперечнополосатой мускулатуры, поражением внутренних органов.
Изменения кожного покрова могут быть различными: ограниченное интенсивное покраснение кожи лица, зоны декольте, шеи и плеч, фиолетово-красные узелки с шелушением, расположенные на внешней стороне суставов пальцев, запястий, локтей и коленей. Характерно наличие отека окологлазничной области с пурпурно-лиловым покраснением - дерматомиозитные очки (симптом «очков»).

Кожное поражение может усиливаться под действием ультрафиолета. Иногда высыпания сопровождаются зудом. У основания ногтевого ложа может наблюдаться покраснение, кожа подушечек пальцев становится блестящей, красной и истонченной, трескается и шелушится. В некоторых случаях образуются подкожные кальцинаты (скопление солей кальция), которые могут изъявляться и инфицироваться.

Возникшая симметричная слабость проксимальных групп мышц (мышц шеи, лопаточной области, плечевого и тазового пояса, бедер и т. д.) со временем нарастает. Пациентам становится трудно вставать со стула, расчесывать волосы, бриться, поднимать руки, чтобы одеться (симптом «рубашки»). Больные с трудом отрывают голову от подушки, не могут держать стакан в вытянутой руке, подниматься по лестнице (симптом «лестницы»). В то же время они без усилий держат ручку в руке и застегивать пуговицы на одежде, так как при выполнении этих действий в работу включаются дистальные группы мышц. В 25% случаев мышечная слабость сочетается с мышечной болью (миалгией). Миалгии возникают во время движения, в покое, при надавливании на мышцы. Мышечная ткань уплотняется, увеличивается в объеме. Боль в суставах возникает при движениях и ограничивает их подвижность.
При дерматомиозите в результате поражения мышц глотки и верхней части пищевода нарушается функция глотания (поперхивание, попадание пищи в носовые ходы) и голосовая функция. При распространении процесса на мимические мышцы возникает маскообразность лица.
Поражение сердечной мышцы развивается в 20-30% случаев и проявляется учащенным сердцебиением, нарушениями сердечного ритма, артериальной гипотонией, сердечной недостаточностью. Тяжелое поражение сердца при дерматомиозите встречается не часто, но может быть одной из причин смерти при данном заболевании.
Поражение межреберных мышц и мышц диафрагмы ведет к снижению подвижности грудной клетки, нарушению дыхания. Легкие поражаются в 65%, при этом пневмония развивается не всегда.
Органы пищеварения вовлекаются в процесс почти в половине случаев в результате поражения мышц слизистой оболочки полости рта, желудка и кишечника. Пациент испытывает боли в эпигастрии.
К общим проявлениям дераматомиозита относят отсутствие аппетита, снижение массы тела, повышение температуры тела, которая при обострении процесса может быть высокой.
При ювенильном (детском) дерматомиозите в начальном периоде заболевания часто возникает васкулит (воспаление стенки сосудов) и кальциноз (отложение солей кальция в мягких тканях) в позднем периоде.
Выделяют острое, подострое и хроническое течение дерматомиозита.
При остром течении через 3-6 месяцев от начала заболевания наблюдается катастрофически нарастающее поражение мускулатуры вплоть до полной обездвиженности. Подострый дерматомиозит имеет циклическое течение, но процессы поражения мышц, кожи и внутренних органов также постепенно нарастают. Хроническое течение наиболее благоприятное: в процесс вовлекаются только отдельные группы мышц, общее состояние пациентов остается удовлетворительным, они долго сохраняют работоспособность.
Диагностика дерматомиозита
Диагноз «дерматомиозит» ставят на основании характерной клинической картины (нарастающая симметричная слабость в проксимальных отделах мышц конечностей в сочетании с поражением кожи), наличия системных проявлений воспаления (повышения температуры, боли и воспаления суставов) и результатов обследования.
Для подтверждения диагноза врач может назначить комплекс лабораторно-инструментальных исследований.
-
Лабораторные исследования, свидетельствующие о наличии воспалительного процесса:
-
С-реактивный белок (СРБ, CRP);
С-реактивный белок – белок острой фазы, чувствительный индикатор повреждения тканей при воспалении, некрозе, травме. Синонимы: Анализ крови на СРБ; С-реактивный белок сыворотки крови. C-reactive Protein (CRP), quantitative; C-reactive protein test; CRP test. Краткое описание опред.
Читайте также:

