Что такое внутренние бородавки на пятке у ребенка
Обновлено: 24.04.2024
Подошвенная бородавка у ребенка — это доброкачественное новообразование кожи стоп в виде узелка, которое спровоцировано заражением вирусом папилломы человека (ВПЧ). Нарост выглядит как ограниченное разрастание рогового слоя эпидермиса с ворсинчатым стержнем в центре, которое вызывает боль и дискомфорт при ходьбе. Для диагностики папилломавирусной инфекции применяются анализ гистологических препаратов бородавки, лабораторные методы обнаружения ДНК вируса. Лечение проводится малоинвазивными методами (лазеротерапия, криодеструкция, радиокоагуляция) в сочетании с иммуномодулирующей терапией.
МКБ-10

Общие сведения
Распространенность подошвенных бородавок в детском возрасте составляет 7-10%, а максимальная частота их выявления приходится на средний школьный и подростковый возраст. В младенчестве и раннем детстве наросты образуются крайне редко. В современной педиатрии разработаны разные способы терапии болезни, но они не могут дать 100% результата и не исключают риска рецидива, чем обусловлена высокая клиническая значимость папилломатоза у детей.

Причины
Заболевание вызвано инфекционным возбудителем — вирусом папилломатоза человека. Существует более 120 вариантов папилломавирусов, но возникновение подошвенной бородавки в основном встречается при инфицировании ВПЧ 1 (mupapillomavirus), 2 (alphapapillomavirus) и 4 (gammapapillomavirus) типами. Микроорганизм содержит ДНК, относится к семейству паповавирусов.
Заражению способствуют микротравмы кожи подошв, через которые возбудитель легко достигает нижних слоев эпидермиса. Провоцирующие факторы образования бородавок — любые причины, которые снижают естественный иммунитет. Множественные и рецидивирующие формы подошвенных наростов чаще поражают детей с врожденным иммунодефицитом и хроническими соматическими болезнями, пациентов, получающих иммуносупрессивную терапию.
Патогенез
Заражение обычно происходит контактным путем от человека к человеку. Дети инфицируются при общении с членами семьи или сверстниками в школе, детском саду. Другой путь проникновения возбудителя — ходьба босиком в раздевалках, общественных бассейнах, где присутствуют частицы вируса. У подростков ВПЧ также передается половым путем. Вероятность инфицирования при однократном контакте ребенка с вирусом достигает 90%, но зачастую происходит бессимптомная элиминация.
Вирус длительное время находится в клетках базального слоя эпидермиса, а при наличии провоцирующих факторов начинает размножаться. При этом нарушаются образование и дифференцировка клеток кожи, происходит избыточное ороговение, формируется патологически измененная ткань, которая медленно увеличивается в размерах. Для бородавок нехарактерен инвазивный рост, поскольку это доброкачественные новообразования.
Симптомы
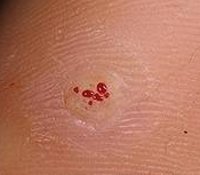
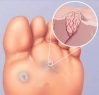
На начальной стадии развития бородавки на подошвенной поверхности стопы возникает участок избыточного ороговения, который светлее, чем окружающая кожа. Постепенно его размеры увеличиваются, он становится твердым на ощупь. Внешне бородавка имеет вид плоского узелка, по центру может определяться ворсинчатый стержень. Образование приобретает грязно-желтый или коричневый цвет, а в середине можно увидеть черные точки — тромбированные капилляры.
Наиболее распространенная локализация бородавок у ребенка — подушечка большого пальца и пятка, подвергающиеся давлению при ходьбе. Наросты бывают единичными, но при длительном существовании вблизи первого узелка возможно образование новой подошвенной бородавки. Пациент жалуется на локальную болезненность при ходьбе, причем ощущения могут быть настолько интенсивными, что провоцируют хромоту. В отличие от мозоли, бородавка чаще болит при сжатии нароста, а не при прямом давлении.
Осложнения
Опасность подошвенной бородавки крупного размера заключается в возможной деформации стопы и нарушении походки, поскольку ребенок старается щадить поврежденное место, начинает хромать или волочить ногу. Наросты подвержены постоянной травматизации, поэтому есть риск мацерации кожи, присоединения вторичной инфекции и гнойного поражения стопы.
В толще подошвенной бородавки есть капилляры с тромбами, которые при механическом трении могут повреждаться, вызывая кровотечение. Длительное существование нароста и его мацерация — предрасполагающие факторы к малигнизации клеток с развитием рака кожи. Еще одно осложнение подошвенного выроста — эпидемиологическая опасность: инфицированный ребенок становится источником заражения для родственников, одноклассников.
Диагностика
Обнаружение подошвенной бородавки не представляет труда для детского дерматолога при стандартном осмотре ребенка. Внешне наросты отличаются от мозолей, поэтому врач их быстро дифференцирует. Высокоспециализированные методы исследования назначаются для подтверждения вирусной этиологии процесса и уточнения морфологии кожного поражения подошвенной части стопы, чтобы исключить малигнизацию. В диагностический план включают:
- Гистологическое исследование. При окраске по Папаниколау лаборант видит патогномоничный признак инфицирования папилломатозным вирусом — наличие койлоцитарной атипии клеток, пораженных вирусом. В неспецифическим проявлениям инфекции относят гиперплазию рогового эпидермального слоя, активную пролиферацию базальных клеток.
- Определение ДНК ВПЧ. Для верификации папилломатоза и идентификации типа возбудителя проводятся амплификационные (ПЦР, ЛЦР), неамплификационные (дот-блот, саузерн-блот) и сигнальные амплификационные (система гибридной ловушки) методики. В качестве материала для исследования берут пораженную ткань.
- Консультация иммунолога. Дополнительное обследование ребенка необходимо при подошвенных наростах более 2 см2, образовании 5 и более бородавок одной локализации либо частом рецидивировании процесса. Врач назначает иммунограмму и другие специальные методы для исключения иммунодефицита.
Лечение подошвенных бородавок у детей
Консервативная терапия
Медикаментозное лечение папилломатозного процесса у детей недостаточно эффективно, поскольку препараты прямого токсического действия на вирусную оболочку отсутствуют. Используются иммунокорригирующие средства, которые повышают собственную резистентность организма ребенка и устраняют клинические симптомы инфекции. В педиатрии назначают стимуляторы образования интерферона, однако сами интерфероны противопоказаны из-за высокой аллергенности.
Среди топических медикаментов рекомендованы растворы для химического разрушения подошвенных бородавок, которые содержат уксусную, молочную или щавелевую кислоты в безопасных концентрациях. Метод широко применяется в связи с тем, что процесс удаления нароста можно визуально контролировать, заживление происходит быстро, а осложнения практически отсутствуют. Для ребенка химическая деструкция проходит безболезненно.
Хирургическое лечение
При сильных болевых ощущениях, быстром разрастании бородавок и риске распространения вируса папилломатоза педиатры рекомендуют удалять новообразование. Манипуляцию, как правило, проводят детям после 10 лет, что вызвано лучшей переносимостью процедуры и большей частотой встречаемости патологии в этой возрастной группе. В детской дерматовенерологии используется 4 малоинвазивных способа деструкции подошвенного нароста:
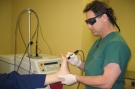
- Лазеротерапия. При воздействии углекислотным лазером удается удалить бородавку за 1 сеанс без боли и кровотечения. Методика выполняется бесконтактно, поэтому отсутствует риск инфицирования тканей и развития осложнений.
- Электрокоагуляция. Прижигание электродом показано при единичных новообразованиях диаметром не более 10 мм. Метод сопровождается выделением ДНК вируса вместе с дымом, поэтому применяются адекватные защитные меры.
- Криодеструкция. Область подошвенной бородавки замораживают с помощью криозонда для полного разрушения патологической ткани. Со временем корочка отпадает, а под ней формируется нормальная кожа, которая закрывает дефект без рубца.
- Радиокоагуляция. Современные аппараты (Сургитрон) применяются для точечного и контролируемого удаления глубоких или крупных бородавок. Манипуляция проходит без осложнений, а на месте воздействия не остаются шрамы.
Прогноз и профилактика
В 28% случаев наблюдается спонтанный регресс клинических проявлений подошвенной бородавки даже без терапии. В остальных ситуациях выздоровление достигается при сочетании местных малоинвазивных вмешательств и иммунотерапии, поэтому прогноз благоприятный. Вызывают опасения рецидивирующие и крупные наросты, ассоциированные с врожденными иммунными нарушениями у ребенка.
Неспецифические профилактические меры включают соблюдение гигиены ног, исключение прямого контакта кожи с поверхностями в бассейнах общего пользования и других местах, где потенциально могут заразиться ВПЧ. Если у члена семьи выявили папилломавирусную инфекцию, для предупреждения заражения вещи ребенка (носки, полотенца) нужно стирать отдельно в горячей воде для уничтожения возбудителя. Специфическая профилактика — вакцинация от ВПЧ детей в возрасте 9 лет и старше.
1. Вирусные бородавки. Клинические рекомендации Российского общества дерматовенерологов и косметологов. — 2016.
2. Вирус папилломы человека. Эпидемиология, лабораторная диагностика и профилактика папилломавирусной инфекции/ О.В. Нарвская// Инфекция и иммунитет. — 2011.
3. Клинико-эпидемиологические особенности течения папилломавирусной инфекции у детей/ Т.В. Проценко, Я.А. Гончарова// Здоровье ребенка. — 2008.
4. Особенности клинического течения, диагностика и подходы к терапии папилломавирусной инфекции в детском возрасте/ Л.П. Мазитова, Л.К. Асламазян, Л.С. Намазова, Т.С. Шаипов// Педиатрическая фармакология. — 2006.
Подошвенная бородавка — твердое и плоское образование на коже стопы, несколько возвышающееся над ее уровнем и покрытое слоем ороговевшего эпителия. Основной метод диагностики подошвенной бородавки — дерматоскопия. Расположение бородавки на подошве приводит к ее постоянному травмированию и возникновению болезненности во время ходьбы. По этой причине подошвенная бородавка часто требует лечения, хотя и может пройти самостоятельно. К методам удаления относятся криотерапия, электрокоагуляция, удаление радиоволновым аппаратом или лазером.
Общие сведения
Подошвенная бородавка относится к доброкачественным новообразованиям кожи и составляет примерно 34% от всех бородавок. Диагностированием и лечением бородавок занимается дерматология. Применение народных методов избавления от бородавок и самолечение крайне нежелательно. Подошвенная бородавка имеет глубоко уходящий в кожу корень и его неполное удаление приведет к новому росту бородавки, а излишнее повреждение окружающих тканей — к появлению бородавок на других участках тела.

Причины возникновения подошвенной бородавки
Папилломы, кондиломы и все виды бородавок (обыкновенные, плоские, нитевидные, подошвенные) имеют одинаковую природу — заражение организма вирусом папилломы (ВПЧ). Вирус распространяется среди людей через инфицированные клетки кожи (контактным путем). Наиболее благоприятной для него является влажная и теплая среда. Поэтому заражение ВПЧ часто происходит в бассейнах, саунах, банях и спортивных залах. При достаточно сильной работе иммунитета ВПЧ в организме человека пребывает в латентном состоянии и не дает клинических проявлений. Сбой в иммунной системе приводит к активации вируса и появлению на коже вышеуказанных образований.
Развитию подошвенной бородавки может способствовать избыточная потливость (гипергидроз) или сухость кожи стоп; неудобная обувь, вызывающая сдавление или трение кожи стопы; различные деформации стопы (плоскостопие, деформирующий остеоартроз, артриты мелких суставов стопы); заболевания, приводящие к нарушению трофики тканей стопы (сахарный диабет, варикоз нижних конечностей, атеросклероз и др.), повреждения кожи стопы.
Проявления подошвенной бородавки
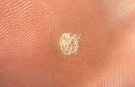
Подошвенная бородавка представляет собой твердое четко отграниченное уплотнение на подошве. Чаще всего она имеет овальную или округлую форму и размер около 1-2 см. Образование на 1-3 мм выступает над общим уровнем кожного покрова. Цвет кожи в области подошвенной бородавки обычно не изменен, но может быть светло-коричневым или розовым.
Поверхность бородавки в начале ее образования гладкая. Со временем она покрывается наслоениями ороговевшего эпидермиса, становится шероховатой и приобретает серо-желтый оттенок. Иногда в центре подошвенной бородавки отмечается кратероподобное углубление. Черно-коричневые точки, которые нередко можно увидеть на поверхности бородавки, обусловлены тромбированием поверхностных капилляров.
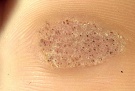
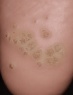
Как правило, подошвенная бородавка носит единичный характер. Появление дочерних бородавок свидетельствует о высокой активности вируса. Множественные бородавки придают мозаичный рисунок пораженному участку подошвы, за что и были названы «мозаичными бородавками».
Может наблюдаться самостоятельное исчезновение подошвенной бородавки. В таком случае на коже стопы не остается никакого следа. Но чаще, из-за постоянного травмирования, саморазрешение бородавки не происходит. Не болезненная сама по себе, она начинает причинять пациенту значительный дискомфорт и даже резкую боль, связанную с трением и давлением бородавки о подошву обуви.
Диагностика подошвенной бородавки
По своему внешнему виду подошвенная бородавка часто напоминает мозоль или участок кожного гиперкератоза. Отличить ее от этих образований может только профессиональный дерматолог. Для этого проводится дерматоскопия. Чтобы лучше исследовать образование врач предварительно производит соскабливание верхних слоев ороговевшего эпителия. Отсутствие кожного рисунка на поверхности образования и выявление характерного симптома «тромбированных капилляров» говорят в пользу подошвенной бородавки. Положительные результаты ПЦР-диагностики на ВПЧ подтверждают инфицированность пациента.
Для определения глубины прорастания подошвенной бородавки пациенту назначается УЗИ кожного образования. При подозрении на злокачественный характер образования проводится консультация дерматоонколога. При выявлении деформаций и заболеваний стопы необходима консультация подолога.
Подошвенную бородавку дифференцируют с кератодермией подошв и ладоней при синдроме Райтера. Меньшие размеры образования, не коническая, а плоская форма, симптом «тромбированных капилляров» и отсутствие воспалительных изменений вокруг ороговевших наслоений позволяют отличить подошвенную бородавку от кератодермии. Ладонно-подошвенные сифилоиды имеют некоторое сходство с подошвенной бородавкой. От последней их отличают множественный характер, безболезненность и характерное расположение в виде колец или дуг, положительный RPR-тест на сифилис.
Лечение подошвенной бородавки
Удаление подошвенной бородавки осложнено ее более глубоким, по сравнению с другими видами бородавок, прорастанием в дерму. По этой причине электрокоагуляция, например, не всегда подходит для избавления от бородавки. Ее применение возможно только в случае неглубокого расположения подошвенной бородавки и часто осложняется образованием рубца.
Хорошие результаты дает криодеструкция бородавки. Ее результат зависит от опытности врача, так как слишком глубокое воздействие может привести к заживлению ранки с образованием рубца, а слишком поверхностное — к рецидиву бородавки. После обработки жидким азотом на месте бородавки остается волдырь, который нельзя травмировать до момента его заживления (около 7 дней). Удаление лазером дает лучший косметический результат и позволяет регулировать глубину воздействия наиболее оптимальным образом. Удаление бородавок лазером производится быстро и безболезненно, а заживление занимает несколько дней.
Для удаления подошвенной бородавки может быть применен также радиоволновой метод, при котором бородавка вырезается радионожем. Одновременно происходит прижигание сосудов, что предупреждает кровотечение и попадание вируса из бородавки в кровь. Хирургическое иссечение подходит для подошвенных бородавок большого размера. Оно проводится обычным скальпелем под местным обезболиванием и может осложниться образованием рубца.
Профилактика подошвенной бородавки
Первичная профилактика появления подошвенной бородавки состоит в предупреждении инфицирования ВПЧ. Особое внимание при этом следует уделить обязательному ношению индивидуальной обуви в общественных душевых, бассейнах и банях. Немаловажное значение, особенно для людей с заболеваниями стоп, имеет правильный уход за кожей стопы: регулярный педикюр, пилинг стоп и их обработка размягчающими средствами.
Пациентам с деформацией стоп необходимо пользоваться ортопедическими стельками, ортезами, разгрузочными корректорами. При повышенной потливости ступней важно подбирать обувь из натуральных материалов и использовать подсушивающие средства. При сухости и трещинах на коже подошв необходимы питательные и увлажняющие кремы, лечебные ванночки для ног.
Вторичная профилактика подошвенной бородавки заключается в назначении пациенту наряду с удалением бородавки противовирусных препаратов и иммунокорректоров.
Вирусная бородавка у ребенка – это проявление папиломавирусной инфекции (ПВИ), характеризующееся доброкачественным пролиферативным ростом ткани эпидермиса и слизистых оболочек. Простые бородавки имеют вид узелковых элементов розового или телесного цвета, возвышающихся над уровнем кожи. Также к вирусным образованиям относятся кондиломатозные образования в аногенитальной области. Для диагностики заболевания достаточно визуального осмотра, сбора жалоб, проведения дерматоскопии. Основной способ лечения — деструкция физическими или химическими способами.
МКБ-10

Общие сведения
Вирусные бородавки часто встречаются в педиатрической практике. По статистическим данным, ими страдает 10% детского населения. На данную патологию приходится треть от первичных дерматологических консультаций. Пик заболеваемости отмечается в возрасте 12-17 лет. У детей, рожденных от матерей с ПВИ, в первый год жизни частота обнаружения вируса в носоглотке достигает 30% и выше. Истинную заболеваемость выявить сложно по нескольким причинам: низкая обращаемость пациентов, самолечение, самопроизвольный регресс бородавок у части детей.

Причины
Этиологический фактор развития вирусной бородавки у ребенка — ДНК-содержащий вирус папилломы человека (ВПЧ) из семейства Papovaviridae. Вирус паразитирует на коже и аногенитальной слизистой. Семейство насчитывает более 179 подвидов (штаммов) представителей. Непосредственными возбудителями вирусных бородавок являются ВПЧ следующих типов: 1, 4, 2, 7, 6, 10, 11, 31-34. Из них онкогенными считаются 31, 33, 16, 18, 11 и 6 штаммы.
Основной механизм передачи ВПЧ у детей реализуется при контакте с кожей, слизистыми больного или вирусоносителя. Вирус сохраняет жизнедеятельность во влажной среде, поэтому возможно заражение в местах общественного пользования (туалет, бассейн, баня). Доказана возможность вертикальной передача вируса ‒ от матери к ребенку трансплацентарно или интранатально. В подростковом возрасте актуален половой путь передачи, в младшем ‒ самозаражение (перенос из одной зоны в другую).
Средняя продолжительность инкубационного периода 1-3 месяца, возможно латентное носительство сроком до года. Обязательным условием проникновения ВПЧ в глубокие слои дермы является повреждение кожного покрова: микротравмы, ссадины. Заражению способствуют факторы:
- позитивный ВИЧ-статус;
- иммунодефицитные состояния;
- гипергидроз;
- психоэмоциональное или соматическое истощение организма.
Патогенез
Папилломавирус обладает тропностью к эпителиальным клеткам, которые содержит кожа, слизистые оболочки. Попадая в клетку, вирус перемещается в ядро. Используя свой геном и ресурс клетки-хозяина, вирус начинает репликацию — синтез себе подобных вирионов. Таким образом, в поврежденном слое происходит продукция новых вирусных клеток.
Постепенно активность пролиферации снижается, участок гиперплазии ограничивается. Так формируется объемное, четко очерченное образование — вирусная бородавка. ВПЧ латентно находится в базальном слое дермы до нескольких лет. Активация продукции новых вирионов может наступить при воздействии провоцирующего фактора.
Классификация
В мире нет единой классификации вирусных бородавок у детей. Детские дерматологи зачастую пользуются разделением бородавок по категориям, основанным на морфологии и расположении образований:
- Обыкновенные (вульгарные). Наиболее частый вид вирусных бородавок в педиатрии. Элементы узелковой формы, с локализацией на тыльных поверхностях стоп, кистей.
- Плоские, или юношеские. Распространены у подростков. Излюбленное расположение — кожа лица.
- Околоногтевые. Имеют вид ограниченных уплотнений кожи около ногтевого ложа.
- Подошвенные (плантарные). Плоские или мозаичные вирусные элементы, формирующиеся на подошве. Обычно имеется связь с нагрузкой на стопу, ее повышенной потливостью.
- Остроконечные кондиломы. Очень редкое заболевание для детского возраста. Бородавки появляются при передаче вируса половым или вертикальным путем.
Симптомы
К общим проявлениям вирусных бородавок у ребенка относят наличие патологического образования на слизистой или коже, которое вызывает неприятные ощущения или болезненность при пальпации, деформацию подлежащего участка (подошва, околоногтевой валик). Разные типы бородавок имеют свои клинические особенности.
Вульгарные бородавки представляют собой плотные папулы до 0,5 см в диаметре с шероховатой поверхностью. Папула может быть как единичной, так и с множественными сателлитами вокруг первичного очага. Околоногтевые бородавки — бляшки или узелки розового оттенка, расположенные по периферии от ногтя. В процессе разрастания вызывают разрушение ногтевого валика.
Плантарные бородавки располагаются на подошвенной поверхности, часто в области переднего отдела стопы, в местах интенсивной нагрузки. Выглядят бугристыми или плоскими образованиями, иногда при ходьбе вызывают болезненность. Разрастаясь, подошвенные бородавки сливаются, занимая большую поверхность, формируя очаги мозаичного гиперкератоза на подошве.
Юношеские бородавки визуально определяются как небольшие узелки (1-3 мм) в тон кожи, с гладкой поверхностью. Чаще формируются в области лица, но возможно появление и на других частях тела. Кондиломы — это вирусные разрастания телесного или розового цвета, по форме схожие с цветной капустой, петушиным гребнем. Располагаются в зоне промежности.
Осложнения
Вирусная бородавка у ребенка ‒ не безобидное заболевание. Несвоевременная терапия грозит развитием ассоциированных патологий. Образования, расположенные на лице и открытых участках, представляют эстетический дефект, что может привести к психологическим проблемам у ребенка. Самое опасное осложнение вирусной бородавки — озлокачествление. Предраковые заболевания развиваются при заражении онкогенными подтипами ВПЧ. Дети, страдающие аногенитальными бородавками, в будущем имеют высокий риск развития раковых опухолей шейки матки, полового члена, гигантской опухоли Бушке-Левинштейна.
Диагностика
Постановка диагноза не вызывает особых сложностей у педиатра и дерматолога, базируется на типичной клинике и анамнестических данных. При наличии более 5-ти элементов ребенка консультирует иммунолог. Вирусная бородавка у детей требует дифференциации с контагиозным моллюском, эпителиальным бородавчатым невусом, базалиомой. Алгоритм обследования:
- Первичная консультация. Для анамнеза характерны жалобы на постепенное разрастание образования, возможно, контакт с больным ПВИ. Визуально определяется вид бородавки, локализация. Характерный признак – наличие темных точек внутри пролиферативной ткани (затромбированные сосуды).
- Дерматоскопия. Проведение исследования рекомендовано при неясной клинической картине. Вирусная бородавка под дерматоскопом выглядит как плотный узелок с множеством капилляров.
- Биопсия. Исследование проводят в случае подозрения на злокачественное новообразование. Бородавочный биоптат не содержит атипичных клеток, выглядит как доброкачественная эпителиома.
Лечение
Принципы лечения
В детской дерматологии существует правило: вирусные бородавки, которые не беспокоят ребенка и не имеют риска малигнизации, требуют только активного наблюдения. Такие образования могут самопроизвольно регрессировать в течение двух лет. Обязательно нужно лечить бородавки у больных с иммунодефицитными состояниями во избежание самозаражения.
Также терапия показана, если бородавка вызывает зуд, болезненность, создает психологический дискомфорт, кровоточит. Основным способом лечения вирусной бородавки у ребенка остается удаление путем деструкции. Иммунолог может назначить противовирусную терапию препаратами интерферона.
Физическая деструкция
Для детей данный вид терапии приоритетный, так как не имеет токсических побочных реакций. Выбор метода зависит от расположения бородавки, ее типа, размера. Любая из техник проводится на фоне местного обезболивания (анестезирующий крем или инфильтративная анестезия раствором лидокаина):
- Криодеструкция. Суть метода – воздействие на зону пролиферации жидким азотом. Используется контактный криозонд со специальными насадками. Время экспозиции ‒ до пяти минут. Повторные процедуры проводятся по необходимости спустя 1–2 недели.
- Электрокоагуляция. Разрушение вирусной бородавки происходит в результате действия электрического тока низкой мощности. Коагулятор провоцирует послойное термическое повреждение патологической ткани. Техника бескровная, позволяющая максимально точно работать в очаге.
- Радиокоагуляция. При данном виде деструкции используются электромагнитные волны. Под воздействием радиоволны происходит разрыв межклеточных связей, патологическая ткань расслаивается и разрушается.
- Лазерная деструкция. Удаление бородавки происходит путем лазерной абляции. Воздействие лучом длится в зависимости от размера образования до 2-3 минут. Если есть необходимость повтора, следующая манипуляция проводится через 1 месяц.
Химическая деструкция
Основа методики – аппликационное нанесение местных средств с кератолитическим действием с целью цитолиза патологических тканей. К применению у детей разрешены несколько кислот: салициловая 15-40%, щавелевая, уксусная, молочная, азотная в разных комбинациях. Схема лечения зависит от течения заболевания. Препаратом выбора для терапии плоских бородавок являются крема на основе транс-ретиноевой кислоты (форма витамина А). Курс использования длительный – до трех месяцев.
Хирургическое лечение
Оперативное вмешательство оправдано при риске атипичной трансформации вирусной бородавки у ребенка, при обширной площади поражения. Способы хирургической коррекции:
- Иссечение тупым методом. Для удаления образования используются неострые хирургические инструменты – ножницы специальной конструкции. Метод считается самым эффективным у детей. Имеет наименьшее количество рецидивов – около 10%.
- Кюретаж. Представляет собой вылущивание бородавки хирургической кюреткой. Эффективность потенцирует параллельное проведение криодеструкции. Кюретаж используют при вирусных бородавках средних размеров.
- Эксцизия. Полноценное оперативное лечение с удалением бородавки скальпелем в пределах здоровой ткани. Метод травматичный, поэтому используется при крайней необходимости. Эксцизия показана при глубоком повреждении дермы.
Прогноз и профилактика
На сегодняшний день нет метода, который бы гарантировал полное выздоровление. Рецидивы вирусных бородавок у ребенка происходят в 10-30% случаев. С другой стороны, у половины больных возможно самопроизвольное разрешение болезни. К методам специфической профилактики можно отнести вакцинацию против ВПЧ, но прививка не защищает от всех штаммов вируса. Неспецифическая защита включает общее оздоровление организма: закаливание, полноценное питание, рациональный режим дня. Для подростков важное значение имеет гигиена половой жизни.
1. Папилломавирусная инфекция сегодня: клиническое разнообразие, лечение и профилактика/ Касихина Е.И.// Лечащий врач.‒ 2011.
2. Бородавки у детей: особенности клиники, терапии/ Левончук Е.А., Яхницкий Г.Г.// Проблемы здоровья и экологии. — 2010.

Их часто путают с сухими мозолями из-за внешнего сходства и особенностей локализации. Неправильное лечение или игнорирование проблемы приводят к рецидивам, резкой болезненности, разрастанию новообразований. Избавляться от подошвенных бородавок рекомендуется в клинических условиях. Дома это делать намного сложнее.
Как выглядят подошвенные бородавки
Подошвенными бородавками или, в просторечии, шипицами, называют доброкачественные проявления нескольких штаммов вируса папилломы человека. В отличие от своих «собратьев», оккупирующих обычно более нежные кожные покровы рук, шеи или лица, эти стремятся туда, где эпидермис грубый и подвергается постоянному трению.
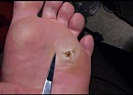
Обнаруживают их случайно. Главный симптом — резкая колющая боль в ступне или между пальцами, как от попавшего внутрь камушка или занозы. При осмотре становятся видны рельефные округлые ороговевшие бляшки белого или желтоватого цвета с углублениями в центре. Иногда внутри проступают темные точки — поврежденные капиллярные сосуды дермы. Поверхность кожи в местах поражений обычно шороховатая или глянцево-гладкая. Характерный папиллярный рисунок на ней отсутствует. Это — главное внешнее отличие папиллом от обычных натоптышей. Сухие мозоли кожный узор сохраняют всегда.
При надавливании на шипицу ощущается резкая боль. Ороговевшие клетки прорастают вглубь, раздражая при движении здоровые ткани. В запущенных случаях или при попытках сорвать такую «мозоль» выступает кровь. Повреждения бородавок часто провоцируют развитие вторичных инфекций, что приводит к нагноениям. Онкологической опасности такие новообразования не представляют, но вызывают сильный физический дискомфорт.
Откуда берутся подошвенные бородавки
ВПЧ проникает в организм извне. Патогены любят влажную среду. Заразиться можно, надев чужую обувь, пренебрегая правилами гигиены в салонах педикюра, бане, сауне или бассейне. Подавляемый иммунитетом вирус может годами себя не проявлять. Но в ослабленном организме вирусные частицы начинают делиться очень быстро. Размножению подошвенных штаммов способствуют:
усиленная потливость ступней;
неудобная тесная обувь;
микротрещины на коже;
грибковые инфекции ног;
нарушение кровообращения при деформации суставов: артритах, артрозах, плоскостопии.
Внутри эпидермиса вирус поражает сначала базальный слой. Затем провоцирует разрастание ороговевших частиц, образующих характерные твердые бляшки на коже.
Главный симптом этой формы ВПЧ — сильная боль во время ходьбы. Корешки, достигающие нижнего слоя дермы, постоянно травмируют нервные окончания. Многим больным приходится отказываться от привычной обуви, пользоваться толстыми мягкими стельками, чтобы смягчить мучения.
Как их диагностировать
Предварительный диагноз врач-дерматолог ставит после жалоб пациента и внешнего осмотра стоп. Для исключения злокачественного онкологического иногда проводят лабораторное исследование на определение вида штамма.
За диагностикой следует обращаться только в лицензированные медицинские учреждения. В косметических салонах не всегда есть специалисты должной квалификации. Дома отличить шипицу от сухой мозоли «на глаз» также удается не всегда.
Лекарства от подошвенных бородавок
В состав препаратов для удаления папиллом входят антивирусные соединения, иммуномодуляторы или вещества, разрыхляющие роговой слой кожи. К подавляющим размножение патогенов относятся:
Фторурацил: 5-процентный крем для местного применения, активирует защитные клетки, замедляет разрастание бородавок;
Имиквимод: способствует выработке интерферонов, препятствует дальнейшему поражению кожных покровов;
Виферон: гель для наружного нанесения, обладает высокой антивирусной активностью.
Эти средства практически не имеют побочных действий, но на запущенной стадии папилломатоза малоэффективны. Для разрушения и удаления крупных бородавок применяют кератолитики, некротизирующие и криопрепараты. Все они требуют осторожного обращения, так как содержат кислоты, щелочи и другие химически активные компоненты. Перед использованием необходимо одобрение дерматолога.
Популярные средства от бородавок:
Салипод: пластырь с салициловой кислотой, размягчает пораженные слои кожи, позволяя удалить бородавку и добраться до ее корня;
Суперчистотел: раствор, «выжигающий» ороговевшие слои, способствует некротизации и отмиранию папиллом;
Криофарма: раствор в аэрозольной форме, содержит азотистое соединение, замораживающее участки пораженных тканей.
Наносить эти препараты требуется точечно — на бородавки, четко следуя инструкции, чтобы не повредить здоровую кожу. Период отмирания бородавок после их применения: от 5 до 20 дней. В запущенных случаях нужно повторять процедуру. Остатки папиллом необходимо удалять механически, а ранки — обрабатывать раствором йода.
Клиническое лечение подошвенных бородавок
Врачебная помощь в этих случаях считается более действенной, чем домашняя терапия. Для разрушения новообразований применяют:
Криодеструкцию. На папилломы наносят замораживающий жидкий азот. Процедура практически безболезненна, проводится амбулаторно, длится несколько минут. Бородавки отмирают через 5–10 дней, на их месте образуются небольшие быстро заживающие струпья. Важно не допустить повторного инфицирования ранга.
Электрокоагуляции. Наросты выжигают высокочастотным электротоком. Метод подходит для неглубоких бородавок, проводится под местным обезболиванием. До полного заживления тканей после процедуры требуется носить стерильные повязки.
Радиоволновое лечение. Дороже предыдущих способов. В процессе врач удаляет пораженные участки миниатюрным аппаратом, нагревающим ткани. Радионож избавляет от папиллом сразу, убирая глубоко проросшие. При этом исключается кровотечение из ранок, попадание инфекций, редко возникают рецидивы.
Лазерное лечение. Дает наилучший эстетический результат, так как локальное облучение не оставляет глубоких рубцов, не травмирует здоровую кожу. Операция практически безопасная, не требует повторных сеансов и длительного восстановления. Единственный недостаток — относительная дороговизна.
Выбор метода удаления бородавок зависит от финансовых возможностей пациента, наличия технического оборудования в клинике. Перед операцией требуется пройти общее медицинское обследование.
Все представленные на сайте материалы предназначены исключительно для образовательных целей и не предназначены для медицинских консультаций, диагностики или лечения. Администрация сайта, редакторы и авторы статей не несут ответственности за любые последствия и убытки, которые могут возникнуть при использовании материалов сайта.

Димексид – противовоспалительный препарат, который используют местно при поражениях тканей разной этиологии. Являясь анальгетиком, препарат снимает выраженность болевого синдрома.
Что такое Димексид раствор
Раствор лекарственного препарата содержит 99% диметилсульфоксида, именуемого ДМСО. Концентрат представляет собой жидкость, преимущественно бесцветную прозрачную, однако допускается легкий желтый оттенок.
Применять раствор следует после приготовления смеси, разбавив его водой. Лучшего эффекта удастся добиться, если раствор будет приготовлен с водой, прогретой до 40˚C.
Мазь Димексид: от чего
Чтобы понять назначение мази с Димексидом, следует помнить, что диметилсульфоксид – один из компонентов многих противовоспалительных мазей, среди которых хорошо известные: Капсикам, Долобене и Хондроксид. Димексид снимает воспаление тканей, избавляет боли.
Для чего применяется Димексид
Препарат назначают при проблемах с работой опорно-двигательного аппарата. Кроме того, при подкожных повреждениях мягких тканей Димексид активно снимает воспалительный процесс. Способность препарата усиливать действие других лекарств, врачи часто используют при антибактериальной терапии. Прямыми показаниями для назначения Димексида являются:
болевой синдром при межпозвоночной грыже;
отеки, сопровождающиеся болевым синдромом;
Кроме вышеперечисленных проблем, Димексид используют и в других направлениях, в том числе в косметологии.
Димексид как разводить для волос
В результате того, что Димексид был замечен в роли некого катализатора для некоторых местных препаратов, которые быстрее проникали через клеточный барьер вглубь тканей, Димексид стали использовать в составе косметических масок.
В частности, смешав чайную ложку концентрата вещества с эфирными маслами, соком лимона, экстрактом алоэ и медом, получают эффективную маску для волос. Ее регулярное применение избавляет волосы от ломкости, придает насыщенный блеск и возвращает естественный рост. А если смешать чайную ложку Димексида с красным молотым перцем и нанести на кожу головы, удерживая в течение 15 минут, можно разбудить уснувшие луковицы, за счет чего получить более густые локоны.
Димексид как разводить для суставов
Правильно приготовленный раствор не только не навредит коже и тканям, но и избавит от воспалительного процесса глубоко внутри сустава. Исходя из того, что во флаконе содержится 99% концентрат, снизить процент до необходимых 30-40% нужно, смешав 5мл Димексида с 10 мл теплой воды. Полученной смесью пропитать ватный диск, который плотно фиксируется на суставе с помощью бинта.
Как разводить Димексид при фурункулах
Воспаление кожных желез, которые перерастают в фурункулы, часто сопровождается локальным повышением температуры и натяжением поверхности кожи. Для того чтобы снять болевой синдром и снизить натяжение тканей из-за растущего воспаления, разводят Димексид в теплой воде, в пропорции 1 мл концентрата на 10 мл чистой воды. Полученным раствором пропитывают ватные диски и прикладывают к фурункулам. Важно не растирать, не втирать, не разминать неразорвавшийся фурункул. Безопасным применением считается простое прикладывание смоченного тампона к воспаленному месту.
Как развести Димексид при пяточной шпоре
Решить ситуацию с воспалением пятки, называемым пяточной шпорой, можно не только хирургическим путем. В некоторых ситуациях может помочь консервативный метод с применением Димексида. Важно начать лечение при первых признаках воспаления, чтобы не позволить заболеванию перейти в необратимую фазу, когда потребуется помощь хирурга. При шпоре используют концентрацию Димексида, разведенного в воде в пропорции один к одному. Взяв 20 мл препарата нужно добавить 20 мл воды.
При сильных болях в раствор добавляют новокаин 2%, в объеме, равном количеству Димексида и воды. В полученной жидкости смачивают тканевую салфетку, чтобы положить на больное место. Компресс закрывают полиэтиленом и надевают шерстяной носок.
Димексид при гайморите
Гайморит – воспаление гайморовых пазух, сопровождающееся скоплением слизи, давящей на носовой хрящ изнутри. Заболевание может сопровождаться покраснением кожных покровов над пазухами, а также повышением температуры, которая локализуется в области воспалительного процесса. Снять отек слизистых оболочек и уменьшить воспаление в носовых ходах поможет Димексид. Его смешивают с физиологическим раствором, в пропорции 1:3.
Сюда же можно добавить сок алоэ или сосудосуживающие капли в нос, например, нафтизин или фенилэфрин. Смочив в полученном растворе ватные тампоны, их вставляют в каждый носовой ход и выдерживают в таком положении до 20 минут. Повторять такое лечение можно до 7 дней подряд.
Побочные реакции
Применение Димексида, как и любого другого лекарственного средства, может привести к возникновению неприятных побочных реакций. Среди них:
покраснение участков кожи;
жжение в области нанесения;
аллергические реакции, проявляющиеся заложенность носа, течением из глаз, бронхоспазмом и ринитом;
пигментация на коже;
слабость в мышцах;
При первых признаках недомогания в результате использования Димексида нужно непременно прекратить терапию и обсудить случившееся с лечащим врачом.
Сколько стоит Димексид
Стоимость препарата напрямую зависит от производителя. Если Димексид продается без дополнительно торгового названия, его стоимость не будет превышать 60 рублей за 100 мл 99%-го концентрата.
Правила отпуска
Препарат доступен к свободной продаже, не нуждается в предъявлении рецепта фармацевту.
Читайте также:

