Что такое висцеральные микозы
Обновлено: 27.04.2024
Дерматомикозы — обширная группа поражений кожных покровов, вызываемых патогенными грибами.
Классификация • Кератомикозы (разноцветный лишай) • Дерматофитии: эпидермофития паховая; микоз, обусловленный интердигитальным трихофитоном (эпидермофития стоп); микоз, обусловленный красным трихофитоном (руброфития); трихофития; микроспория; фавус • Кандидоз • Глубокие микозы: бластомикоз, споротрихоз, хромомикоз и др.
Этиология. Основные возбудители — различные виды Trichophyton, Microsporum, а также несколько видов рода Epidermophyton, объединённые под общим названием дерматофиты. Морфологическая идентификация возбудителей в образцах тканей затруднена и требует выделения чистой культуры. В редких случаях поражения вызывают различные виды Candida.
Эпидемиология. Большинство возбудителей широко распространены в природе, возможно повсеместное инфицирование. Заболевания более часто регистрируют в странах с жарким влажным климатом. Среди возрастных групп инфицированию более подвержены дети. Заболевания возникают после контакта с активным очагом поражения. Выделяют следующие эпидемически значимые группы возбудителей: • Геофильные дерматофиты обитают в почве. Заражение возможно после контакта чувствительного организма с инфицированной землёй • Зоофильные дерматофиты — паразиты большинства домашних животных (кошек, собак, рогатого скота), источник заражения людей • Антропофильные дерматофиты — паразиты человека, передача инфекционного агента происходит в результате контакта с больным.
Патогенез. При дерматомикозах инфицирующие агенты представлены фрагментами гиф и конидиями, попавшими в кератинсодержащие ткани (роговой слой кожи, волосы, ногти). Вирулентность дерматофитов низкая, и поражения подлежащих тканей у здоровых лиц не наблюдают. Для всех возбудителей характерна способность разрушать и утилизировать кератин. По типу роста в волосяном стержне возбудителей разделяют на 2 группы: endothrix — прорастают из кожи в фолликулы и волосы, не выходя за пределы волосяного стержня; ectothrix — прорастают из волосяного фолликула в волос.
Клиническая картина. Возбудители размножаются в коже и её придатках; заболевания ограничены, не представляют угрозы для жизни, часто спонтанно ограничиваются и обусловливают преимущественно косметические проблемы. В редких случаях отмечают молниеносное поражение прилежащих тканей, особенно у лиц с иммунодефицитами. Характерны зудящие круглые, ярко-красные, чётко ограниченные чешуйчатые бляшки менее 5 см в диаметре, располагающиеся единично или группами.
• Дерматофитии волосистой части головы, вызванные грибками рода Microsporum и трихофитами из группы endothrix, проявляются ломкостью волос, обусловленной ростом возбудителя в волосяном стержне • Дерматофитии волосистой части головы, вызванные трихофитами из группы ectothrix, часто сопровождаются гнойным расплавлением волосяных фолликулов и выпадением волос.
• Дерматомикоз бороды и усов. Течение может быть острым или, реже, хроническим. Первоначальные проявления — папулы и пустулы; позднее присоединяются поражения волосяных фолликулов. В результате их инфицирования развиваются гранулематозные повреждения, нередко вторично инфицированные бактериями. Характерны отёки поражённых участков, последние покрыты кровянистыми корками. Основной возбудитель — Trichophyton verrucosum.
• Дерматомикоз тела (tinea corporis). На различных участках тела возникают локализованные очаги шелушения, пустулёзных высыпаний, эритемы и пиодермий. Основные возбудители — Trichophyton mentagrophytes, Trichophyton rubrum и Microsporum canis.
• Паховый дерматомикоз. Проявляется очагами шелушения, пустулёзными высыпаниями, эритемой и пиодермиями в области ног (включая внутреннюю поверхность бёдер), гениталий, промежности и паха. Основные возбудители — Trichophyton mentagrophytes, Trichophyton rubrum, Epidermophyton floccosum и виды Candida.
• Дерматомикоз стоп. Поражения локализованы в области подошв, преимущественно на коже между пальцами; характерны небольшие пузырьки, трещины, чешуйки, участки размягчения и эрозии. Основные возбудители — Trichophyton mentagrophytes, Trichophyton rubrum, Epidermophyton floccosum.
• Онихомикоз. Проявляется утолщением, огрубелостью и расслоением ногтей пальцев рук и ног. Основные возбудители — виды Trichophyton; в редких случаях поражения вызывают виды Candida. Подробнее см. Онихомикозы.
• Фавус — грибковое поражение кожи, волос и ногтей с длительным хроническим течением и рубцовой алопецией. Этиология: возбудитель — Trichophyton schoenleinii; заражение происходит при тесном и длительном контакте с больным человеком. Клиническая картина • Скутулярная форма. Через 1 нед после заражения вокруг волосяных фолликулов появляется эритема, на фоне которой формируются чешуйки, превращающиеся в псевдопустулы, а затем в мелкие, до нескольких миллиметров в диаметре, желтоватые овальные или округлые крошащиеся образования блюдцевидной формы — скутулы (скутулы — чистая культура возбудителя). При удалении или разрешении скутулы остаётся эрозивная или язвенная поверхность, в дальнейшем происходит рубцовая атрофия кожи и развивается окончательная алопеция. Волосы не обламываются, но теряют блеск, становятся тусклыми, напоминающими паклю • Питиреоидная форма. Эритематозные участки кожи покрыты плотно сидящими чешуйками, рубцовая алопеция развивается медленнее, чем при скутулярной форме • Импетигинозная форма. Мощные жёлто-коричневые корки, по отхождению которых развивается рубцовая алопеция • При фавусе могут поражаться ногти, которые становятся жёлтыми, ломкими, а под ними на ногтевом ложе видны скутулы. Поражение слизистых оболочек и внутренних органов обычно приводит к смерти. Методы исследования, лечение, профилактика см. ниже. Синонимы: парша, лишай фавусный. МКБ-10. B35 Дерматофития.
Диагностика поверхностных микозов основана на клинических проявлениях, данных микроскопии поражённых тканей и идентификации культур микроорганизмов, выделенных из них. Возбудителей микроспории достаточно легко выявляют облучением волосистой части кожи головы УФ лампой Вуда (свечение зелёным цветом).
Методы исследования
• Выявление возбудителя микроскопией. Материалы для микроскопии — фрагменты кожи и её придатков (ногти, волосы). Образец кожи помещают на предметное стекло и наносят каплю 10% р-ра KOH. Через 10–15 мин проводят микроскопию образца на наличие гиф или конидий. Микроскопия волос позволяет легко идентифицировать возбудителей типов endothrix и ectothrix. Для поражений, вызванных возбудителями типа endothrix, характерны ямки и полости в волосяном стержне, тогда как при возбудителях типа ectothrix гифы оплетают стержень волоса снаружи. Для усиления контраста используют сниженный конденсор и матовый свет.
• Выделение культуры. Помещают отдельные волосы или фрагменты кожи на питательные среды. Образцы кожи получают осторожной скарификацией очага поражения стерильным скальпелем или предметным стеклом. Возбудителя идентифицируют микроскопически и по морфологии колоний •• Виды Trichophyton вырастают за 2–3 нед; колонии разноцветные; конидии большие, гладкие и септированные (до 10 септ), по форме напоминают карандаши (10–50 мкм). Внутривидовая идентификация затруднена и требует изучения биохимических свойств •• Виды Microsporum растут также медленно; макроконидии толстостенные, многоклеточные, веретенообразные (30–160 мкм) и покрыты шипиками •• Epidermophyton floccosum образует белые, жёлтые или оливковые колонии; идентифицируют по наличию множества гладких конидий, напоминающих дубинки (7–20 мкм длиной).
Дифференциальная диагностика • Розовый лишай • Экзема себорейная • Контактный дерматит • Сифилис • Псориаз • СКВ.
Лечение • Синтетические противогрибковые препараты местно в виде мази (крема) — миконазол или клотримазол 2 р/сут в течение 2 нед, а также кетоконазол 4 р/сут в течение 2 нед (в течение 1 нед после выздоровления — для предупреждения рецидива). Назначают также эконазол и производные метилнафталина, например нафтифин • При дерматофитии волосистой части кожи головы — гризеофульвин по 1 г/сут (детям — 16 мг/кг, при микроспории — 22 мг/кг) внутрь ежедневно до первого отрицательного анализа на грибы, затем в той же дозе в течение 2 нед через день и 2 нед 2 р/нед или кетоконазол. Тербинафин 125-250 мг/сутки в течение 4–6 нед. Местно — 2–5% р-р йода, мазь с серой (10%) и салициловой кислотой (3–5%) • При онихомикозе — тербинафин по 250 мг/сут в течение 2–4 мес, итраконазол 200 мг/сут в течение 3 мес.
Синонимы • Дерматофития • Эпидермофития • Кольцеобразный дерматомикоз
МКБ-10 • B35 Дерматофития • B36 Другие поверхностные микозы
ПРИЛОЖЕНИЯ
Геотрихоз — системный микоз, вызванный дрожжеподобным грибком Geotrichum candidum, протекающий с поражением полости рта, бронхов, лёгких или кишечника. Симптомы: кашель со слизисто-гнойной вязкой мокротой (с прожилками крови), афтозный стоматит, лихорадка. Возможна вторичная или смешанная инфекция. Прогноз неблагоприятный. Лечение • генцианвиолет • перорально калия йодид при поражении лёгких. МКБ-10. В48.3 Геотрихоз.
Хромомикоз — системное грибковое заболевание, вызываемое некоторыми тёмными гифальными грибами (Fonsecaea pedrosoi, Fonsecaea compacta или Phialophora verrucosa), с преимущественными грубыми и деформирующими изменениями кожи. Характерна медленная трансформация в крупные и часто изъязвляющиеся папилломатозные разрастания (в виде цветной капусты). Протекает обычно хронически. Наблюдают повсеместно; наиболее часто в тропических и субтропических странах (Бразилия, Коста-Рика). Лечение: успешность лечения находится в обратной зависимости от продолжительности заболевания и активности процесса; противогрибковые средства (амфотерицин В, кетоконазол), противоглистные средства (тиабендазол). Синонимы: дерматит веррукозный, Педрозо болезнь, хромофитоз, хромобластомикоз. МКБ-10. B43 Хромомикоз и феомикотический абсцесс.
Эритразма — псевдомикоз, вызываемый бактерией Corynebacterium minutissimum, проявляющийся ограниченными очагами желтовато-коричневого или розового цвета с чёткими контурами и мелким отрубевидным шелушением на поверхности; локализуется почти исключительно на прилегающих к мошонке участках внутренней поверхности бёдер.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Кандидоз: причины появления, симптомы, диагностика и способы лечения.
Кандидоз – инфекционное заболевание, вызываемое дрожжеподобными грибками рода Candida. Оно обусловлено активным размножением грибка на слизистых оболочках полости рта, половых и внутренних органов и на коже.
Все представители рода Candida относятся к условно-патогенным микроорганизмам, то есть они постоянно присутствуют в составе нормальной микрофлоры. Но при снижении иммунитета, изменении гормонального фона и по ряду других причин эти грибки могут начать активно колонизировать слизистые оболочки и кожу.
Наиболее распространенные представители рода – Candida albicans и C. tropicalis. В 90-95% случаев урогенитального кандидоза именно C. albicans является доминирующим возбудителем.
![shutterstock_714362212 [преобразованный].jpg](https://www.invitro.ru/upload/medialibrary/d29/d29b49ccfe770f215bf7b01b406a2d2f.jpg)
Первый контакт с грибками рода Candida происходит во время прохождения ребенка по родовым путям. Однако в медицинской литературе описаны случаи обнаружения этих микроорганизмов в околоплодных водах, что свидетельствует о возможности вертикального (трансплацентарного) пути передачи. Также встречается передача грибка рода Candida при грудном вскармливании, кожном контакте ребенка с матерью, бытовым и пищевым путями.
Эти микроорганизмы вырабатывают эндотоксины и ферменты, вызывающие гибель клеток и некроз тканей, что способствует усилению адгезивной (прикрепление к клеткам слизистых оболочек или кожи) способности грибка и обеспечивает проникновение в ткани.
Гиперпродукция этих и ряда других веществ обуславливает патогенность представителей семейства Candida.
Причины возникновения кандидоза
- Экзогенные (внешние) факторы, способствующие проникновению грибков в организм:
- профессиональные вредности, приводящие к частым повреждениям кожи;
- длительное пребывание в теплой и влажной среде;
- нарушение целостности слизистых оболочек.
- Факторы, приводящие к снижению сопротивляемости организма:
- наличие хронических заболеваний;
- длительный прием препаратов, способствующих нарушению естественной микрофлоры;
- несбалансированное питание;
- частые стрессы, нарушения режима сна и отдыха.
- Нарушения обмена веществ (гиповитаминозы), заболевания иммунной системы (ВИЧ-инфекция), эндокринные патологии (сахарный диабет и пр.).
- Длительный прием некоторых препаратов: гормональных контрацептивов, системных глюкокортикостероидов, антибиотиков широкого спектра действия, цитостатиков.
- Длительное пребывание или проживание в местности с повышенной влажностью и температурой, комфортными для циркуляции спор грибков в окружающей среде.
По локализации процесса выделяют:
- Урогенитальный кандидоз.
- Кандидоз слизистой оболочки полости рта.
- Поверхностный кандидоз.
- Межпальцевый кандидоз.
- Кандидоз околоногтевых валиков и ногтей.
- Кандидоз желудочно-кишечного тракта.
Урогенитальный кандидоз (УГК) – широко распространенное заболевание: по данным медицинской статистики, около 75% женщин репродуктивного возраста хотя бы единожды регистрировали у себя симптомы УГК.
Выделяют острую и хроническую форму урогенитального кандидоза, кандидоз вульвы, вагины и других урогенитальных локализаций. В ряде случаев при диагностике используют уточнение: осложненный или неосложненный УГК, что отражает количество обострений в год и степень выраженности заболевания.
Симптомы женского урогенитального кандидоза
- Появление бело-желтых творожистых или сливкообразных выделений из половых путей. Интенсивность выделений может усиливаться перед менструацией, что связано с изменением гормонального фона.
- Неприятные ощущения, зуд в области гениталий, зачастую усиливающиеся при половом контакте или мочеиспускании.
- Покраснение и отечность слизистой вульвы и влагалища, наличие повреждений на коже половых органов (трещины, микротравмы).
- При хроническом течении УГК развивается сухость слизистых оболочек половых путей.
- Покраснение, отечность, неприятные ощущения в области половых органов.
- Беловатые выделения творожистой структуры из половых путей.
- Боль и жжение при половом контакте и при мочеиспускании.
Межпальцевый кандидоз локализуется в пространстве между пальцами. При этом отмечается покраснение участков кожи с последующим появлением пузырьков в прозрачным содержимым. Заболевание быстро распространяется в тесных коллективах (в детских садах, школах и т. д.).
Кандидоз слизистой оболочки полости рта (КСОПР)
Кандидоз полости рта вызывает неприятные ощущения, особенно при приеме пищи – жжение, боль, сухость. В зависимости от локализации процесса выделяют несколько форм кандидоза полости рта.
Часто КСОПР и желудочно-кишечного тракта сопровождает иммунодефицитные состояния: ВИЧ-инфекцию, синдром приобретенного иммунодефицита человека (СПИД) или врожденный иммунодефицит (например, при патологии Т-лимфоцитов). При наличии этих заболеваний кандидоз протекает с максимально выраженными симптомами, с трудом поддается лечению, носит агрессивный характер.
Самое частое проявление КСОПР – кандидозный стоматит, поражающий в основном грудных детей и взрослых с ослабленным иммунитетом.
При этой патологии слизистая оболочка полости рта краснеет, отекает, на ней появляются белесоватые пленки, имеющие творожистую консистенцию. На начальных стадиях болезни налет легко снимается. С течением заболевания пленки становятся плотнее, отделяются с трудом, при снятии обнажается кровоточащая слизистая оболочка.
При кандидозном стоматите возможно поражение языка, что проявляется покраснением спинки языка, появлением налета и слущиванием эпителия. Эти симптомы сопровождаются сильными болевыми ощущениями пораженной области при разговоре, приеме пищи и при пальпации (прощупывании) языка.
У курильщиков чаще других видов КСОПР развивается хронический гиперпластический кандидоз, сопровождаемый образованием белых, сливающихся между собой бляшек, которые возвышаются над поверхностью гиперемированной слизистой.
При этой патологии изменяется консистенция слюны: она становится вязкой и пенящейся; появляются неприятный запах изо рта, налет на слизистой серого или белого цвета. В 10-40% случаев эта клиническая форма кандидоза малигнизируется (т. е. приобретает злокачественный характер).
У пожилых людей чаще всего развивается хроническая атрофическая форма кандидоза полости рта. Слизистая оболочка при этом краснеет и отекает. Поражение часто локализуется под зубными протезами, что вызывает болевые ощущения.
Кандидозный хейлит и кандидоз углов рта в основном встречаются у детей и пожилых. Поражение обычно двустороннее, при этом образуются красные болезненные трещины в углах рта, покрытые легко снимающимся белым налетом или чешуйками. При длительном течении заболевания возможно присоединение бактериальной инфекции.
Диагностика кандидоза
Алгоритм диагностического поиска при кандидозе любой локализации включает в себя взятие материала с пораженной области с последующей его микроскопией, посевом для определения вида грибка и его чувствительности к антимикотическим (противогрибковым) препаратам.
В целях диагностики состояний, приведших к снижению иммунитета, используется общий анализ крови;
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ См. также: Общий анализ – см. тест № 5, Лейкоцит.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Гельминтоз (глистная инвазия): причины появления, симптомы, диагностика и способы лечения.
Определение
Гельминтозы - болезни человека, животных и растений, вызываемые паразитическими червями (гельминтами).
Причины появления гельминтозов
В настоящее время в России встречается более 70 видов из известных 250 гельминтов, паразитирующих в организме человека. Наиболее распространены круглые черви (аскариды, острицы, трихинеллы, власоглав), ленточные черви (свиной, бычий и карликовый цепни, широкий лентец, эхинококки), сосальщики (печеночная и кошачья двуустки).
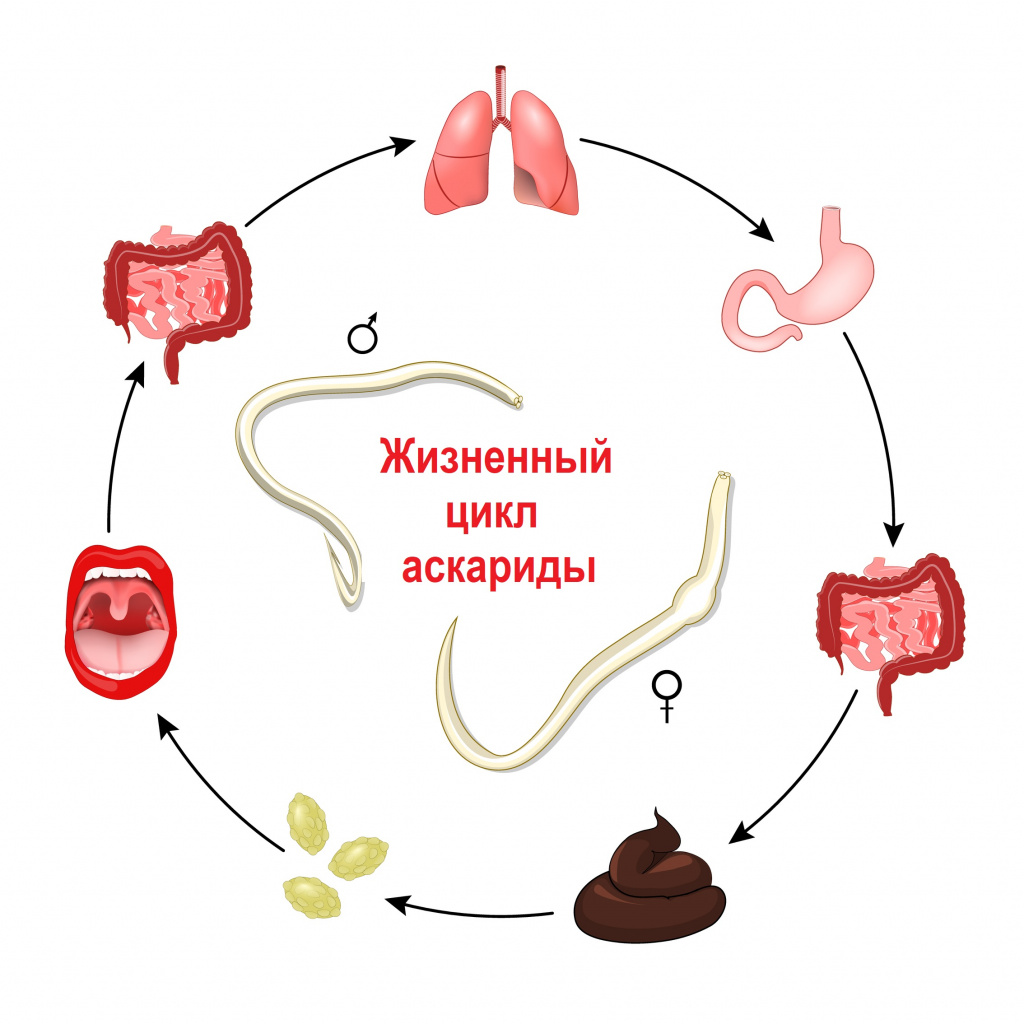
Заражение гельминтами чаще всего происходит после попадания в организм их яиц и/или личинок. В зависимости от механизма заражения и путей передачи гельминтозы подразделяются на: геогельминтозы, биогельминтозы и контактные гельминтозы. Геогельминты развиваются без промежуточных хозяев, биогельминты - с последовательной сменой одного-двух-трех хозяев, контактные гельминты передаются контактным путем.
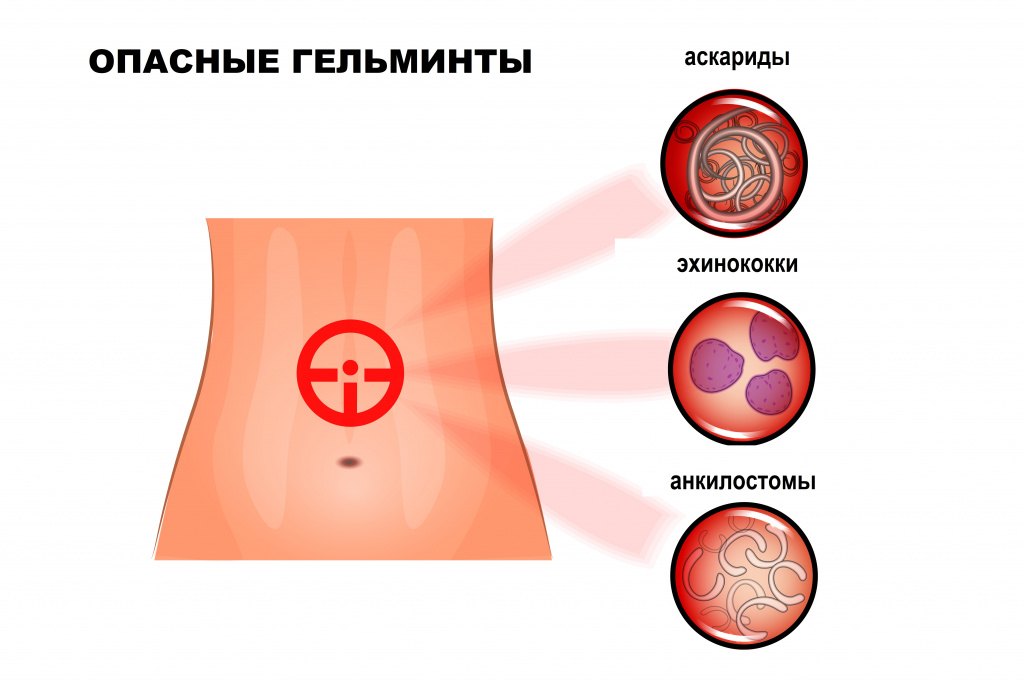
Свиной цепень, бычий цепень, эхинококк и другие виды червей развиваются с последовательной сменой одного-двух-трех хозяев. Промежуточными хозяевами могут быть рыбы, моллюски, ракообразные, насекомые. Человек заражается этими гельминтами, употребляя в пищу продукты, не прошедшие полноценную термическую обработку:
- мясо говядины, инфицированную финнами (личинками) бычьего цепня;
- свинину, пораженную финнами свиного цепня;
- малосоленую и сырую рыбу с личинками описторхиса или широкого лентеца;
- сырую воду или обработанные этой водой овощи, фрукты.
Контактным путем - то есть при личном контакте здорового человека с зараженным, при пользовании общей посудой, предметами туалета, бельем, при вдыхании пыли в помещении, где находится зараженный человек - передаются энтеробиоз (возбудитель – острица) и гименолепидоз (возбудитель – карликовый цепень). В случае энтеробиоза часто случается самозаражение.
Гельминты определенного вида паразитируют в определенных органах, вызывая различные гельминтозы:
- в толстой кишке - свиной, бычий, карликовый цепни, нематоды (анкилостомы, аскариды, стронгилоиды), острицы, власоглав. Из просвета кишки личинки свиного цепня могут попадать в кровоток и распространяться по организму, оседая в жировой клетчатке, сосудах мышц, камерах глаза, мозге;
- в печени и желчных путях - трематоды (описторхис, клонорхис, фасциола). В печени первично располагаются эхинококковые кисты, а после их разрыва дочерние пузыри можно обнаружить в брыжейке, листках брюшины, селезенке и других органах;
- в органах дыхания - эхинококки, альвеококки, легочные сосальщики, вызывающие парагонимоз;
- в нервной системе - шистосомозы, парагонимоз, эхинококкоз и альвеококкоз;
- в органах зрения - онкоцеркоз, лоаоз, осложненные формы тениоза;
- в органах кровообращения - некатороз, шистосомозы, дифиллоботриоз;
- в лимфатической системе - филяриатозы, трихинеллез;
- в коже и подкожной клетчатке - анкилостомидоз, онкоцеркоз, лоаоз, личиночная стадия шистосомозов;
- в костной системе - эхинококкоз;
- в скелетной мускулатуре - трихинеллез, цистицеркоз мышечной ткани.
Срок жизни гельминтов в организме окончательного хозяина может быть различным, зависит от вида паразита и колеблется от нескольких недель (острицы) до нескольких лет (цепни) и десятилетий (фасциолы).
Классификация заболевания
У человека паразитируют черви двух видов:
- Nemathelminthes – круглые черви, класс Nematoda;
- Plathelminthes – плоские черви, которые включают в себя классы
- Cestoidea – ленточных червей,
- Trematoda – класс сосальщиков.
- биогельминтозы;
- геогельминтозы;
- контактные гельминтозы.
На организм человека гельминты оказывают различное воздействие:
- антигенное воздействие, когда развиваются местные и общие аллергические реакции;
- токсическое действие (продукты жизнедеятельности гельминтов вызывают недомогание, слабость, диспепсические явления);
- травмирующее действие (при фиксации паразитов к стенке кишечника происходит нарушение кровоснабжения с некрозом и последующей атрофией слизистой оболочки; могут нарушаться процессы всасывания; механическое сдавление тканей гельминтами);
- вторичное воспаление в результате проникновение бактерий вслед за мигрирующими личинками гельминтов;
- нарушение обменных процессов;
- в результате поглощения крови некоторыми гельминтами возникает анемия;
- нервно-рефлекторное влияние - раздражение гельминтами нервных окончаний провоцирует бронхоспазм, дисфункцию кишечника и т.д.;
- психогенное действие, проявляющееся невротическими состояниями, нарушением сна;
- иммуносупрессивное действие.
Для гельминтозов характерна стадийность развития. Каждая стадия характеризуется своими клиническими симптомами.
Жалобы пациентов в острой стадии:
- повышение температуры от нескольких дней до двух месяцев (субфебрильная или выше 38ºС, сопровождающаяся ознобом, резкой слабостью и потливостью);
- зудящие рецидивирующие высыпания на коже;
- локальные или генерализованные отеки;
- увеличение регионарных лимфатических узлов;
- боли в мышцах и суставах;
- кашель, приступы удушья, боль в грудной клетке, длительные катаральные явления, бронхит, трахеит, симптомы, симулирующие пневмонию, астматический синдром, кровохарканье;
- боль в животе, тошнота, рвота, расстройства стула.
Острая стадия переходит в подострую, когда «юные» гельминты постепенно созревают. Затем наступает хроническая стадия, соответствующая развитию паразитов в половозрелые особи. Клиническая картина развивается на фоне токсического влияния продуктов жизнедеятельности гельминтов, травматического действия гельминтов на органы (анкилостомоз, трихоцефалез и т.д.), механического воздействия (эхинококковая киста в печени растет, сдавливает соседние органы; цистицерки - в головном мозге), вторичного воспалительного процесса (при стронгилоидозе наблюдается дуоденит), нарушения обменных процессов (гипо- или авитаминоз), функциональных нарушений деятельности желудка и 12-перстной кишки, вторичных иммунодефицитов и др.
Для кишечных гельминтозов характерны следующие синдромы:
- диспепсический (дискомфорт в животе, чувство переполнения после еды, раннее насыщение, вздутие живота, тошнота);
- болевой;
- астеноневротический (чувство сильной усталости, повышенная нервная возбудимость и раздражительность).
Кишечные цестодозы (тениаринхоз, дифиллоботриоз, гименолепидоз, тениоз и другие) протекают бессимптомно или с малым количеством симптомов (с явлениями диспепсии, болевым синдромом, анемией).
Трематодозы печени (фасциолез, описторхоз, клонорхоз) вызывают:
- хронический панкреатит;
- гепатит;
- холецистохолангит;
- неврологические нарушения.
Мочеполовой шистомоз проявляется появлением в самом конце мочеиспускания крови, частыми позывами к мочеиспусканию, болью во время мочеиспускания.
Альвеококкоз, цистицеркоз, эхинококкоз могут длительное время протекать бессимптомно. На позднем этапе нагноение или разрыв кист, содержащих паразитов, приводит к анафилактическому шоку, перитониту, плевриту и другим тяжелейшим последствиям.
Для заболеваний, обусловленных паразитированием мигрирующих личинок зоогельминтов, когда человек не является естественным хозяином, различают кожную и висцеральную формы. Кожная форма обусловлена проникновением под кожу человека некоторых гельминтов животных: шистосоматид водоплавающих птиц (трематоды), анкилостоматид собак и кошек, стронгилид (нематоды). При контакте человека с почвой или водой личинки гельминтов проникают в кожу. Возникает чувство жжения, покалывания или зуда в месте внедрения гельминта. Может наблюдаться кратковременная лихорадка, признаки общего недомогания. Через 1-2 недели (реже 5-6 недель) наступает выздоровление.
Висцеральная форма развивается в результате заглатывания яиц гельминтов с водой и пищевыми продуктами. В начале заболевания может быть недомогание, аллергическая экзантема (кожная сыпь). В кишечнике человека из яиц гельминтов выходят личинки, которые проникают через кишечную стенку в кровь, достигают внутренних органов, где растут и достигают 5-10 см в диаметре, сдавливают ткани и нарушают функцию органов. При расположении личинок цепней (цистицерки, ценура) в оболочках и веществе головного мозга наблюдается головная боль, признаки церебральной гипертензии, парезы и параличи, эпилептиформные судороги. Личинки также могут располагаться в спинном мозге, глазном яблоке, серозных оболочках, межмышечной соединительной ткани и др.
Исходом гельминтозов может быть полное выздоровление с ликвидацией гельминтов или развитие необратимых изменений в организме хозяина.
Диагностика гельминтоза
Диагноз гельминтоза устанавливается на основании совокупности жалоб, полученных от пациента сведений о течении болезни, данных лабораторных и инструментальных методов обследования.В острой фазе гельминтозов имеется реакция крови на присутствие гельминта в организме, поэтому рекомендованы следующие исследования:
-
клинический анализ крови: общий анализ, лейкоформула, СОЭ (с микроскопией мазка крови при наличии патологических сдвигов);
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ См. также: Общий анализ – см. тест № 5, Лейкоцит.
Системные, или глубокие микозы – группа инфекционных заболеваний, вызванных грибковым поражением не только кожи, но и других органов. Некоторые из них (кокцидиоидоз и гистоплазмоз) относятся к особо опасным инфекциям, в связи с их высокой заразностью и тяжестью клинических проявлений.
Системное поражение организма грибками может проявляться патологией кожи, органов пищеварения, дыхания, лихорадкой, снижением веса, психическими расстройствами и многими другими признаками.
Большинство системных микозов вызвано грибками, которые в норме живут во внешней среде и на коже человека, не приводя к патологии. Однако при снижении защитных сил организма возбудитель активизируется, проникает в кровоток и вызывает поражение внутренних органов.
![glubokie-mikozi-1]()
В последние годы глубокие микозы встречаются все чаще. Это связано с распространением факторов риска инфекции:
- химиотерапия и облучение у онкологических больных;
- применение иммунодепрессантов и глюкокортикоидов;
- длительное лечение антибиотиками;
- ВИЧ-инфекция и СПИД;
- аутоиммунные болезни (склеродермия, псориаз, ревматоидный артрит, сахарный диабет, синдром Рейно и другие).
Заболевание имеет хронический характер, его признаки развиваются постепенно. На ранних стадиях возможно бессимптомное течение.
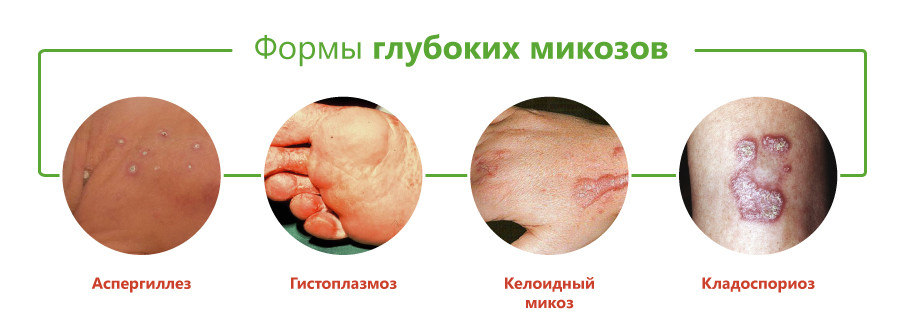
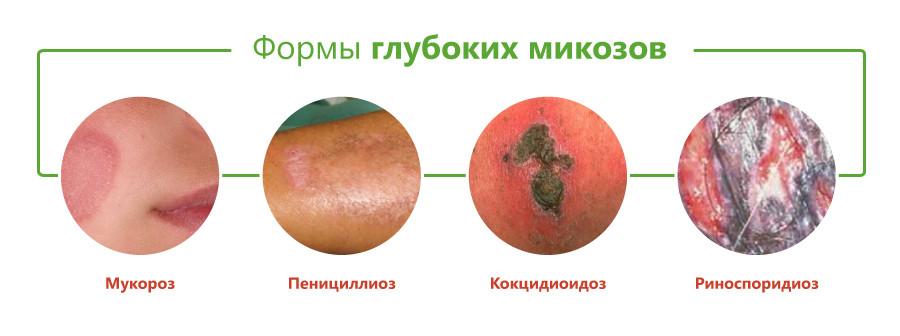
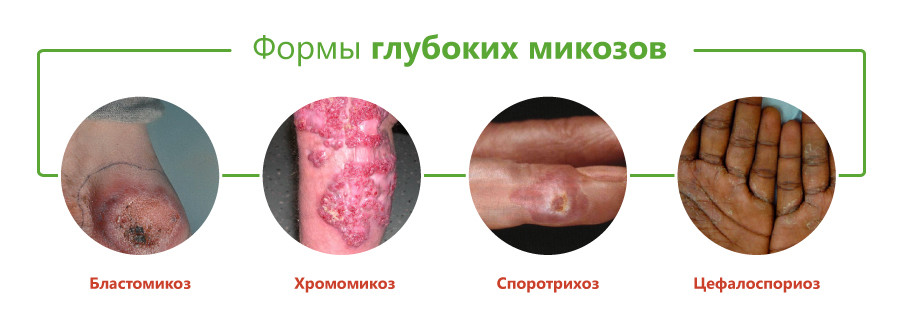
Виды глубоких микозов
Классификация глубоких микозов основана на виде возбудителя и включает следующие формы:
- бластомикоз и криптококкоз;
- гистоплазмоз;
- кокцидиоидоз;
- споротрихоз;
- мукороз;
- аспергиллез;
- пенициллиоз;
- хромомикоз;
- риноспоридиоз;
- цефалоспориоз;
- кладоспориоз;
- келоидный микоз;
- мицетомы грибковой природы.
К глубоким псевдомикозам относятся актиномикоз и нокардиоз.
![glubokie-mikozi-2]()
Принято считать, что возбудители большинства этих заболеваний вызывают глубокий эндемический микоз, то есть встречаются только на отдельных участках территории Земли. К ним относятся бластомикоз, кокцидиоидоз, паракокцидиоидоз, гистоплазмоз, пенициллиоз, хромомикоз. Они встречаются в некоторых регионах Америки, Юго-Восточной Азии, Африки, Австралии. Однако в связи с увеличением миграции населения эти болезни могут возникать и у жителей других районов.
Симптомы глубокого микоза не всегда зависят от его причины. У больных появляется кашель, лихорадка, боль в костях и суставах, боль в груди, правом подреберье, увеличение лимфатических узлов. При поражении мозга и его оболочек нарушается сознание и развивается кома.
Причины возникновения
Возбудители системных микозов часто живут в почве эндемичных участков. При контакте с пылью и землей они попадают в дыхательные пути человека. При последующей миграции населения инфекция распространяется в более благополучные страны.
Сам больной с глубоким микозом непосредственной угрозы для окружающих не представляет. Заражение происходит опосредованно. В организме больного патогенные грибки размножаются и переходят в особую «тканевую» форму, безопасную при непосредственном попадании на кожу другого человека. Тканевая форма грибка выделяется с мокротой и испражнениями больного и попадает во внешнюю среду (в воду, почву, воздух).
![glubokie-mikozi-3]()
В окружающей среде такая форма грибка трансформируется в мицелиальную. При проникновении ее с пищей, водой или воздухом она способна вызвать заболевание у другого человека.
Во многих случаях для активации грибков в организме необходимо снижение иммунной защиты человеческого организма. Эти условия возникают при длительном и необоснованном приеме антибиотиков, цитостатиков, противовоспалительных гормонов. На этом фоне может не только развиться инфекция, попавшая извне, но и внутренние сапрофитные грибки, безвредные для здорового человека (актиномицеты, аспергиллы, кандида, плесневые грибки).
Одна из главных причин развития системных микозов в нашей стране – синдром приобретенного иммунодефицита. В таком случае инфекция протекает очень тяжело, плохо поддается лечению и нередко служит причиной неблагоприятного исхода.
Кроме того, встречаются случаи заражения персонала лабораторий, работающего с культурой грибков.
Способы диагностики микозов
Эти инфекции встречаются в общей практике нечасто, поэтому диагностика обычно затруднена. Кроме того, эти заболевания имеют схожие внешние признаки с другими поражениями кожи, разнообразные общие проявления и нередко сочетаются с кожным туберкулезом и пиодермиями.
Нередко они протекают «под маской» хронической язвенной пиодермии. При углубленном обследовании у таких больных выявляется глубокий микоз.
Основа диагностики – распознавание тканевой формы грибка, имеющей особенности у каждого возбудителя. Для этого необходимо получить срез ткани, например, при биопсии, окрасить его специальными веществами и изучить под микроскопом.
![glubokie-mikozi-4]()
Получение культуры возбудителя, то есть выращивание его на питательной среде, крайне затруднено и проводится лишь в специализированных лабораториях.
Дополнительные методы диагностики:
- биопсия кожи;
- определение антигенов и антител к грибку в сыворотке крови;
- рентгенография легких и костей;
- люмбальная пункция;
- пункция костного мозга.
Лечение
Терапия системных грибковых инфекций зависит от общего состояния пациента, вида возбудителя, формы и тяжести течения болезни, сопутствующих заболеваний, переносимости лекарств.
Лечение глубоких микозов основано на применении фунгицидных препаратов.
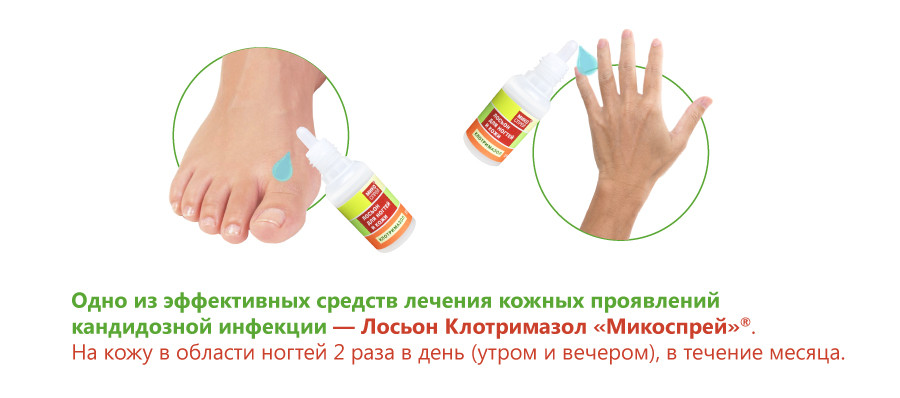
Кетоконазол может использоваться внутрь и в виде лосьона или других наружных форм для профилактики кандидоза у больных с иммунодефицитом. При кандидозном эндокардите может понадобиться хирургическая операция – замена пораженного клапана на искусственный.
![glubokie-mikozi-5]()
Лечение аспергиллеза проводят, используя амфотерицин В и итраконазол. При аллергическом варианте болезни, сопровождающемся приступами бронхиальной астмы, дополнительно назначаются глюкокортикоидные гормоны. При тяжелом поражении легких, сопровождающемся кровохарканьем, выполняют операцию – удаление доли или всего легкого.
Амфотерицин В или кетоконазол используются для лечения гистоплазмоза, криптококкоза, кокцидиоидомикоза, паракокцидиоидомикоза, бластомикоза. Только амфотерицин В применяется в терапии мукоромикоза и споротрихоза.
Дополнительно проводится патогенетическая и симптоматическая терапия, направленная на снятие интоксикации и поддержание жизненных функций организма:
- инфузии солевых растворов, гемодеза, плазмы;
- витамины и общеукрепляющие средства;
- бронхолитики;
- обезболивающие и другие.
В случае тяжелой дыхательной недостаточности, вызванной грибковой пневмонией, показана кислородотерапия или искусственная вентиляция легких.
Профилактика глубоких микозов
![glubokie-mikozi-6]()
Способы предупреждения системных микозов можно разделить на 3 группы.
Находясь в эндемичных районах Америки, Юго-Восточной Азии или Африки, следует соблюдать правила личной гигиены. Путешествуя в природных условиях, нужно избегать контакта с пылью или водой из рек и прудов. Если после возвращения на родину человек почувствовал ухудшение самочувствия, у него появился кашель, боли в груди, лихорадка, нужно обязательно проконсультироваться у инфекциониста, сообщив ему о районе своей поездки.
Чтобы повысить сопротивляемость организма к грибковой инфекции, следует избегать необоснованного применения антибиотиков и гормональных препаратов. Во время лечения по поводу злокачественной опухоли нужно соблюдать все предписания врачей по профилактике инфекций.
ВИЧ-инфицированным людям нужно регулярно наблюдаться у инфекциониста и получать при необходимости антиретровирусную терапию.
Микоз влагалища — это заболевание, которое поражает многих женщин. Можно даже испытать искушение сказать, что у большинства женщин этот недуг хотя бы раз в жизни. Кандидозные дрожжи ответственны за формирование влагалищного микоза. Стоит отметить, что в здоровом организме они являются частью естественной микрофлоры влагалища. Проблема возникает, когда нарушается правильный состав бактериальной флоры, создавая идеальные условия для развития патогенных грибов. Следствием такого быстрого размножения грибов является появление симптомов, характерных для этого заболевания.
Симптомы вагинального микоза
- густые, похожие на сыр белые выделения с неприятным запахом,
- постоянное жжение и зуд в интимных зонах,
- некоторые женщины могут испытывать боль и жжение после полового акта.
Забытая и невылеченная инфекция может распространиться на окружающую кожу, создавая зудящие пятна на половых губах и на внутренней стороне бедер.
Факторы, способствующие развитию влагалищного микоза
Исследования показывают, что пик заболеваемости составляет от 16 до 30 лет, что очень часто связано с высокой сексуальной активностью. Кроме того, факторы, с
- пособствующие инфекции:
- оральная гормональная контрацепция,
- лечение антибиотиками,
- снижение иммунитета,
- слабость тела
- диета с высоким содержанием сахара,
- аллергическая реакция, связанная с используемыми компонентами геля, мыла и др.,
- женщины во время беременности
- женщины, страдающие диабетом
- недостаток витаминов — в основном витаминов группы В,
- инвазивные процедуры,
- неадекватная личная гигиена,
- носить плотное нижнее белье.
Использование общественных бассейнов, душевых и плавание в бассейне также способствует развитию инфекции.
Лечение влагалищного микоза
Необходимым условием правильного лечения микоза является соответствующий диагноз. Исходя из этого, выбирается наиболее подходящая форма перорального или вагинального лечения для пациента. Наиболее распространенными препаратами, используемыми для лечения инфекции, являются те, которые содержат: нистатин, клотримазол и флуконазол . После лечения противогрибковыми препаратами следует принимать лактобациллы для пополнения нормальной бактериальной флоры влагалища.
Есть также несколько домашних средств, которые облегчат микозные заболевания, прежде чем вы пойдете к врачу, который назначит правильное лекарство:
- полоскание ромашки — это уменьшит неприятное жжение и зуд,
- пищевая сода — небольшое количество соды, добавляемое в воду, также оказывает успокаивающее действие на зуд и раздражение,
- Масло чайного дерева — нанесение нескольких капель на ватный тампон вызовет ощущение приятной прохлады во время постоянного зуда.
Тем не менее, следует помнить, что домашние процедуры являются лишь поддержкой, прежде чем проводить соответствующее лечение!
Как уберечься от влагалищного микоза?
К сожалению, вагинальный микоз относится к этой группе заболеваний, которые очень часто рецидивируют. Без лечения микоз может поражать с двойной силой, поэтому очень важно тщательно вылечить его с помощью лекарств, назначенных специалистом. Есть несколько правил, которым нужно следовать:
- следует соблюдать осторожность в отношении интимной гигиены — используйте соответствующие моющие средства или гели для стирки,
- мы избегаем носить искусственное, непредсказуемое нижнее белье, которое мешает нашей коже «дышать», что создает идеальную среду для развития грибков,
- избегать использования общественных туалетов, душевых,
- после посещения бассейна в кратчайшие сроки следует снять мокрый наряд и тщательно высушить тело; ношение гидрокостюма создает отличные условия для развития стригущего лишая,
Рекомендуется употреблять большое количество йогурта и использовать соответствующие пробиотики с лактобациллами, которые помогают поддерживать соответствующую бактериальную флору влагалища.
Читайте также: