Что такое уфо при фурункулезе
Обновлено: 27.04.2024
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Аденоиды и аденоидит: причины появления, симптомы, диагностика и способы лечения.
Определение
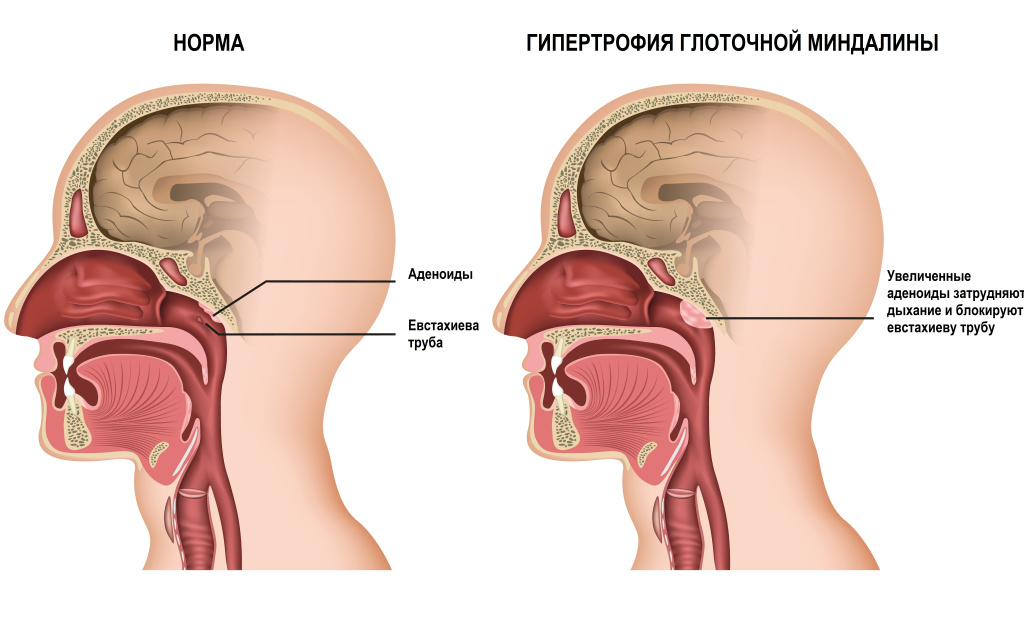
Аденоиды – это увеличенная (гипертрофированная) глоточная миндалина, а миндалина, в свою очередь, – это скопление лимфоидной ткани. На границе ротовой и носовой полостей, глотки и гортани миндалины формируют так называемое лимфатическое глоточное кольцо, или кольцо Пирогова-Вальдейера – важный орган иммунной защиты. Лимфатическое глоточное кольцо состоит из двух небных миндалин, двух трубных, глоточной, язычной миндалины, а также в него входят дополнительные скопления лимфоидной ткани на задней и боковых стенках глотки. Оно выполняет барьерную функцию и участвует в производстве иммунокомпетентных клеток – иммуноглобулинов, помогая нашему организму ежедневно бороться с воздействием агрессивных факторов внешней среды – вирусов, бактерий, аллергенов.
Глоточная миндалина существует у ребенка с рождения, а после 14-16 лет она уменьшается в размерах и, как правило, практически полностью исчезает, хотя в ряде случаев сохраняется и во взрослом возрасте.
Глоточная миндалина у здорового ребенка имеет небольшой размер, не препятствует дыханию и не причиняет неудобств.
Но в случае ее патологического увеличения (гипертрофии) она может вызывать затруднение носового дыхания, снижение слуха, храп и другие симптомы. Аденоиды чаще встречаются у детей (особенно в возрасте 3-10 лет с одинаковой частотой у мальчиков и девочек), чем у взрослых. По данным европейского метаанализа 2018 года, распространенность гипертрофии глоточной миндалины среди детей и подростков составила 34%.
Если развивается острое или хроническое воспаление глоточной миндалины, то речь идет об аденоидите. Понятия «аденоиды» и «хронический аденоидит» очень тесно взаимосвязаны.
Причины появления аденоидов и аденоидита
В ответ на проникновение инфекции происходит компенсаторное увеличение глоточной миндалины и повышение ее активности, как одного из главных органов «первой линии иммунной защиты». После выздоровления глоточная миндалина приобретает свой обычный вид. При частых и продолжительных заболеваниях развивается хроническое воспаление, а увеличение миндалины может приобрести стойкий характер с возникновением аденоидной вегетации (аденоидов).
К развитию аденоидов и хронического аденоидита предрасполагают следующие факторы:
- частые инфекционные заболевания (например, ОРВИ);
- персистенция (длительное бессимптомное существование) в носоглотке высокопатогенной микрофлоры;
- аллергия (хронический аденоидит в 21% случаев обусловлен аллергическим воспалением);
- плохая аэрация носоглотки;
- плохая экологическая обстановка;
- иммунодефицитные состояния и врожденные заболевания, сопровождающиеся снижением неспецифического иммунитета.
Увеличивают риск развития хронического воспалительного процесса и аденоидов отягощенная наследственность, частые переохлаждения, чрезмерная утомляемость, плохой аппетит, нарушения сна, гастроэзофагеальная рефлюксная болезнь, пассивное курение.
Классификация аденоидов и аденоидита
Выделяют три степени гипертрофии глоточной миндалины:
I стадия - задние отверстия полости носа (хоаны) закрыты на 1/3;
II стадия – хоаны закрыты на 2/3;
III стадия – хоаны закрыты полностью.
Аденодит бывает острым (длительностью до одного месяца и частотой не более двух раз в год) и хроническим. В свою очередь хронический аденоидит подразделяют на отечно-катаральный и гнойный. У хронического аденоидита принято выделять фазу обострения, характеризующуюся усилением клинических признаков и появлением новых симптомов, а также фазу ремиссии – с ослаблением или полным исчезновением клинической симптоматики.
Симптомы аденоидов и аденоидита
Три основные жалобы при патологии глоточной миндалины – это затруднение носового дыхания, гнусавость голоса и храп. Часто эти симптомы появляются в двухлетнем возрасте и прогрессируют до 4-5 лет.
Затруднение дыхания через нос проявляется прежде всего во время сна, особенно на спине, за счет снижения тонуса мягкого нёба и отека носовых раковин и аденоидной ткани. При аденоидах II-III степени ребенок плохо засыпает, сон беспокойный с ночными страхами, сновидениями, храпом даже в положении на боку, с эпизодами двигательного беспокойства. При аденоидах у некоторых детей наблюдается ночное недержание мочи – энурез.
Закрытие дыхательного просвета увеличенной глоточной миндалиной может вызвать даже остановку дыхания (апноэ).
Нередко отмечается затекание слизи из носоглотки в ротоглотку и гортань, что приводит к упорному кашлю. Нарушение дыхания ведет к изменениям голоса, который приобретает сильный носовой оттенок.
Аденоиды перекрывают вход евстахиевой трубы, в результате повышается риск возникновения отитов. Кроме того, отсутствие достаточной вентиляции слуховой трубы чревато развитием тугоухости.
Грудная клетка у ребенка с аденоидами более узкая и уплощена с боков, грудина выпячена вперед. При длительном течении заболевания у детей возникают нарушения в развитии лицевого скелета: постоянно отвисшая нижняя челюсть становится узкой и удлиненной, твердое небо формируется высоким и узким, нарушается прикус. Эти изменения придают лицу характерный «аденоидный» вид.
Диагностика аденоидов и аденоидита
После сбора жалоб и анамнеза врач осматривает пациента. Проводится фарингоскопия – осмотр глотки с помощью налобного рефлектора, выполняется задняя риноскопия - исследование полости носа с использованием специального носоглоточного зеркала. Для определения аденоидов и степени их увеличения показана эндоскопия носоглотки, при невозможности ее проведения - пальцевое исследование носоглотки. В ряде случаев с той же целью может быть выполнена рентгенограмма или компьютерная томография. Всем детям с патологией глоточной миндалины показано проведение акустической импедансометрии для объективной диагностики функции слуховой трубы.
Из лабораторных обследований пациенту проводят:
Синонимы: Общий анализ крови (ОАК); Гемограмма; КАК; Развернутый анализ крови. Full blood count; FBC; Complete Blood Count (CBC); Hemogram; CBC with White Blood Cell Differential Count; Peripheral Blood Smear; Blood Film Examination; Complete blood count (CBC) with differential white blood cell coun.

Фурункулез – болезнь крайне неприятная и способная доставить заболевшему множество неприятностей и страданий. Все может начаться внешне безобидно: небольшое повреждение кожи, загрязнение, возникшее на этом месте. Если при этом вы часто и обильно потеете, а кожа по своей фактуре жирная, - угроза появления фурункула достаточно велика.
Еще один фактор риска: ослабление иммунной системы, наличие такого заболевания, как сахарный диабет, который как раз и вызывает обильную потливость. А также нежный подростковый возраст, когда потливость является следствием разнообразных фантазий, присущих этим «нежным» годам.
Какие осложнения могут быть при фурункулезе?
Самый плохой вариант, это когда отдельный фурункул сначала назревает, а потом и вскрывается. Тогда гнойная масса накрывает участок кожи, где также, возможно, имеются микроповреждения или трещинки. Вот тут есть риск обзавестись множественными фурункулами и заработать болезнь под названием фурункулез. И это уже повод для тревоги.
Фурункулез сопровождается лихорадочными явлениями, само собой, - повышенной температурой и общей слабостью, когда кажется, что даже лишний шаг сделать – и то проблема. Вдобавок к этому может возникнуть ощущение, что голова просто раскалывается. А самые уязвимые места для фурункулеза – плечи, бедра и то деликатное место, которое в нашем богатом и могучем русском языке обычно сопутствует чирею – родному брату фурункула.
Что при таком состоянии делать? Один рецепт просто очевиден. Если нет желания заиметь еще более серьезное заболевание, ни в коем случае не пытаться выдавить вручную фурункулы один за другим. Этот путь может привести как к общему заражению крови, так и к фундаментальному повреждению тех органов, которые отвечают за жизнедеятельность нашего организма.
Как вылечить фурункулез?
Паниковать все-таки не стоит. Современная медицина, слава Богу, научилась многое противопоставлять этому недугу. Есть целая куча препаратов, в том числе и антибиотиков, витаминная терапия, соблюдение достаточно строгой диеты, варианты по укреплению иммунной системы, и, конечно же, физиотерапия. О соблюдении жестких правил личной гигиены даже и говорить не стоит – это само собой разумеется.
Прибор многое делает для того, чтобы у человека этой проблемы не было вообще. А более сложный аппарат под тем же симпатичным названием, но работающий на укрепление иммунитета по другому принципу – дециметровых электромагнитных волн, повысит сопротивляемость организма этому заболеванию.
Лучше всего, конечно, стараться избежать этой неприятности – фурункулеза, занимаясь его профилактикой. В конце концов, нет болячки – нет проблемы!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Фурункулёз: причины появления, симптомы, диагностика и способы лечения.
Определение
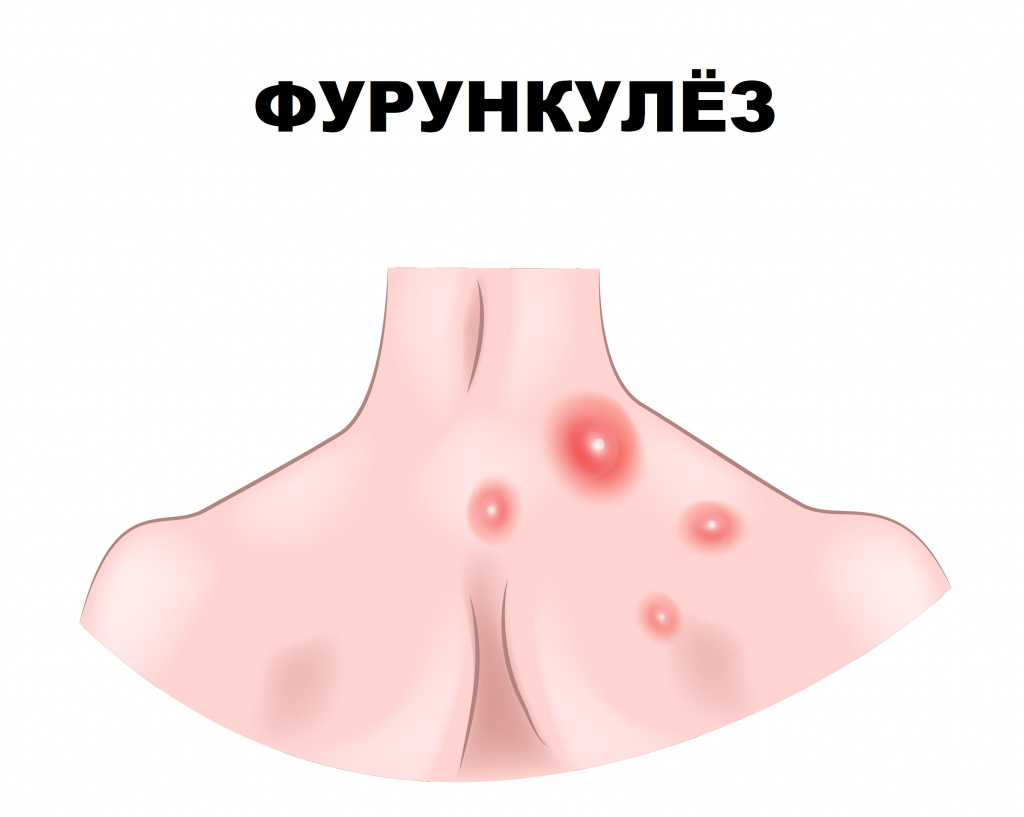
Фурункулез (фурункул) – острое гнойно-некротическое воспаление волосяного фолликула, сальной железы и окружающей ткани. Заболевание проявляется воспалительными элементами, которые со временем вскрываются, из них выделяется гной.
Причины появления фурункулов
Фурункулез характеризуется формированием множественных фурункулов на ограниченных участках кожи, хотя заболевание может иметь и распространенный характер. Рецидивы отмечаются на протяжении нескольких недель и даже лет.
Как правило, фурункулез возникает у людей с ослабленным иммунитетом, при гипо- и авитаминозе, несоблюдении гигиены кожи. Возбудителями фурункулов, как правило, являются стафилококки и стрептококки (S. aureus, S. haemolyticus, S. еpidermidis, β-гемолитический стрептококк). Заболевание могут вызывать и другие микроорганизмы (вульгарный протей, пневмококки, синегнойная палочка), которые в большинстве случаев выявляются в ассоциации со стафилококками и стрептококками.
Фурункулез нередко встречается у подростков и молодых людей с выраженной сенсибилизацией (повышенной чувствительностью) к возбудителям заболевания.
Описан ряд факторов, способствующих манифестации фурункулов: нарушение целостности эпидермиса (микротравмы, мацерация кожи), гипергидроз (повышенное потоотделение), смещение рН кожи в щелочную сторону, действие высоких и низких температур, ожоги, язвы. К эндогенным факторам риска развития фурункулеза относят нарушение углеводного обмена (сахарный диабет), недостаточное поступление в организм белков, хронические интоксикации, наличие очагов стафилококковой инфекции в различных органах и тканях, туберкулез, анемия, ангина, грипп, желудочно-кишечные расстройства.
Фурункул может локализоваться на любом участке кожи, за исключением ладоней и подошв, где отсутствуют волосяные фолликулы.
Наиболее опасной считается локализация фурункула на лице – в области носа и верхней губы. Здесь воспалительный процесс имеет тенденцию быстро переходить на клетчатку, где расположено разветвление передней лицевой вены. Распространение инфекции может привести к тромбозу синусов твердой мозговой оболочки головного мозга и гнойному менингиту. Летальность при этом осложнении достигает 80-100%.
Классификация фурункулеза
Острый фурункулез характеризуется формированием сразу нескольких фурункулов.
Хронический фурункулез – более длительный процесс (от нескольких недель до нескольких месяцев), когда после исчезновения одного фурункула появляются новые воспалительные элементы.
Симптомы фурункулеза
Фурункул проходит три стадии развития.
Первая стадия инфильтрации характеризуется образованием болезненного воспалительного узла диаметром 1-4 см. Кожа над фурункулом приобретает багрово-красный цвет. В местах с хорошо развитой подкожной жировой клетчаткой (ягодицы, бедра, лицо) фурункулы могут достигать еще больших размеров.
Во время второй, гнойно-некротической стадии происходит нагноение и формирование некротического стержня. Над поверхностью кожи выступает конусообразный узел, который размягчается в центре с образованием гнойника. Больных беспокоит жжение и пульсирующая боль. Значительную болезненность пациенты отмечают при локализации фурункулов на волосистой части головы, тыльной поверхности пальцев, передней поверхности голени, в наружном слуховом проходе. После вскрытия гнойника и отделения гноя с примесью крови постепенно отторгается и гнойно-некротический стержень.
Во время третьей стадии на месте фурункула образуется рубец. В зависимости от глубины воспалительного процесса рубцы могут быть или едва заметными, или выраженными.

Эволюция одного фурункула происходит в течение 7-10 дней, но когда одни фурункулы развиваются вслед за другими, болезнь затягивается на долгое время.
При фурункулезе возможно повышение температуры тела до 37,2-39°С, слабость, потеря аппетита.
Диагностика фурункулеза
Диагноз устанавливается на основании жалоб и осмотра пациента. У всех больных фурункулезом уточняются следующие вопросы:
- наличие сопутствующих заболеваний;
- принимаемые в настоящее время лекарственные препараты;
- находится ли пациент на диете.
-
клинический анализ крови: общий анализ, лейкоформула, СОЭ (с микроскопией мазка крови при наличии патологических сдвигов);
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ См. также: Общий анализ – см. тест № 5, Лейкоцит.

Ультрафиолетовое излучение Солнца и искусственных источников - это спектр электромагнитных колебаний в диапазоне 180-400 нм. По биологическому действию на организм и в зависимости от длины волны УФ-спектр делят на три части:
- А (400-320нм) - длинноволновое УФ-излучение (ДУФ)
- В (320-280 нм) - средневолновое (СУФ);
- С (280-180 нм) - коротковолновое (КУФ).
В чем заключается ультрафиолетовая терапия?
Механизм действия УФ-лучей основан на способности некоторых атомов и молекул избирательно поглощать энергию света. В результате этого молекулы тканей переходят в возбужденное состояние, что запускает фотохимические процессы в чувствительных к УФ-лучам молекулах белка, ДНК и РНК.
Фотолиз белков эпидермальных клеток приводит к высвобождению биологически активных веществ (гистамина, ацетилхолина, простагландинов), которые при поступлении в кровоток вызывают расширение сосудов, миграцию лейкоцитов. Не меньшее значение имеют рефлекторные реакции, вызванные активацией многочисленных рецепторов продуктами фотолиза и биологически активными веществами, а также гуморальное воздействие на нервную, эндокринную, иммунную и другие системы организма. Естественно, что УФ-излучение вызывает ответные реакции со стороны организма человека, которые и составляют основу физиологического и лечебного действия УФ-лучей.
Одним из основных компонентов этого лечебного действия являются эффекты, связанные с формированием ультрафиолетовой (или фотохимической) эритемы. Максимальным эритемообразующим свойством обладает СУФ-излучение с длиной волны 297 нм.
УФ-эритема оказывает противовоспалительное, десенсибилизирующее, трофико-регенераторное, а также обезболивающее действие. Антирахитическое действие УФ-лучей заключается в том, что под влиянием этого излучения в облученной коже образуется витамин Д. Поэтому УФО является специфической лечебно-профилактической процедурой у детей, страдающих рахитом.
Влияние ультрафиолетового облучения на организм человека
Широко используется бактерицидное действие УФО. Различают прямое и непрямое бактерицидное действие УФ-лучей. В результате прямого действия происходит коагуляция и денатурация белков микроорганизмов на поверхности раны, слизистой оболочке, что приводит к гибели бактериальной клетки. Непрямое действие УФ-излучения связано с изменением иммунобиологической реактивности организма под влиянием УФ-лучей.
УФ-лучи активно влияют на липидный, белковый и углеводный обмен. Под влиянием их субэритемных доз в коже из производных холестерина синтезируется витамин Д3, контролирующий фосфорно-кальциевый обмен. Они снижают содержание атерогенного холестерина крови у больных атеросклерозом.
УФ-лучи в малых дозах улучшают процессы высшей нервной деятельности, улучшают мозговое кровообращение, влияют на тонус мозговых сосудов, повышают устойчивость организма к неблагоприятным факторам окружающей среды. Тонус вегетативной нервной системы изменяется в зависимости от дозы УФ-излучения: большие дозы уменьшают тонус симпатической системы, а малые - активируют симпатоадреналовую систему, корковый слой надпочечников, функцию гипофиза, щитовидную железу.
Благодаря своему многообразному действию, УФО (наряду с УВЧ-терапией и ультразвуковой терапией) нашло широкое применение для профилактики и лечения широкого спектра заболеваний.
Определение биодозы
Дозируют УФ-излучение биологическим методом Горбачева-Дакфельда. Метод является простым и базируется на свойстве УФ-лучей вызывать при облучении кожи эритему. Единицей измерения в этом методе является одна биодоза. За одну биодозу принимают минимальное время облучения данного больного с определенного расстояния определенным источником УФ-лучей, которое необходимо для получения слабой, однако четко очерченной эритемы. Время измеряют в секундах или минутах.
Биодозу определяют в области живота, ягодиц либо на тыльной стороне предплечья любой руки с расстояния 10-50 см от излучателя до облучаемой части тела. Биодозиметр фиксируют на туловище. Поочередно через 30-60 сек. облучают кожу через шесть отверстий биодозиметра путем открывания заслонкой перед окошечками (предварительно закрытыми ею). Таким образом, если каждое окошечко открывать через 60 секунд, кожа в зоне первого окошечка будет облучена в течение 6 минут, в зоне второго - 5 минут и так далее, в зоне шестого - 1 минута.
Результат биодозометрии проверяется через 24 часа. Одной биодозой будет считаться наиболее слабая гиперемия кожи. С изменением расстояния от излучаемой поверхности для получения той же биодозы время облучения изменяется обратно пропорционально квадрату расстояния. Например, если время для получения одной биодозы с расстояния 20 см равняется 2 мин., то с расстояния 40 см потребуется 8 мин. Время облучения можно выбирать дискретно от 30 сек. до 60 сек., а расстояние от тела (его кожи) до излучателя от 10 см до 50 см. Все зависит от типа кожи, но выбирать эти параметры нужно так, чтобы получить наглядную картину эритем кожи.
Реакция кожи на ультрафиолет
Чувствительность кожи к УФ-лучам зависит от многих причин, среди которых наиболее важны локализация воздействия, цвет кожи, время года, возраст и исходное состояние пациента. Существенную роль играют и заболевания, которыми страдает человек. При фотодерматозах, экземе, подагре, заболеваниях печени, гипертиреозе и др. чувствительность кожи к УФ-лучам повышена, при другой патологии (пролежни, отморожения, трофические раны, газовая гангрена, рожистое воспаление, заболевания периферических нервов и спинного мозга ниже уровня поражения) чувствительность кожи к УФО, наоборот, снижена.
Кроме этого имеется большой перечень противопоказаний для лечения УФ-лучами, который необходимо знать. Поэтому, чтобы успешно и правильно применить лечение ультрафиолетовым облучением, необходимо проконсультироваться с лечащим Вас врачом - специалистом в области физических методов лечения.
Показания к УФ-облучению
Общее ультрафиолетовое облучение применяется для:
- повышения сопротивляемости организма к различным инфекциям, в том числе гриппу и другим ОРВИ
- профилактики и лечения рахита у детей, беременных и кормящих женщин;
- лечения пиодермии, распространенных гнойничковых заболеваний кожи и подкожной клетчатки;
- нормализации иммунного статуса при хронических вялотекущих воспалительных процессах;
- стимуляции гемопоэза;
- улучшение репаративных процессов при переломах костей;
- закаливания;
- компенсации ультрафиолетовой (солнечной) недостаточности.
Местное УФО имеет более широкий круг показаний и применяется:
- в терапии - для лечения артритов различной этиологии, воспалительных заболеваний органов дыхания, бронхиальной астмы;
- в хирургии - для лечения гнойных ран и язв, пролежней, ожогов и обморожений, инфильтратов, гнойных воспалительных поражений кожи и подкожной клетчатки, маститов, остеомиелитов, рожистого воспаления, начальных стадий облитерирующих поражений сосудов конечностей;
- в неврологии - для лечения острого болевого синдрома при патологии периферического отдела нервной системы, последствий черепно-мозговых и спинномозговых травм, полирадикулоневритов, рассеянного склероза, паркинсонизма, гипертензионного синдрома, каузалгических и фантомных болей;
- в стоматологии - для лечения афтозных стоматитов, пародонтоза, гингивитов, инфильтратов после удаления зубов;
- в гинекологии - в комплексном лечении острых и подострых воспалительных процессов, при трещинах сосков;
- в ЛОР-практике - для лечения ринитов, тонзиллитов, гайморитов, паратонзиллярных абсцессов;
- в педиатрии - для лечения маститов новорожденных, мокнущего пупка, ограниченных форм стафилодермии и экссудативного диатеза, пневмоний;
- в дерматологии - при лечении псориаза, экземы, пиодермии и др.
В отношении дифференцированного использования УФ-лучей различной длины волны можно отметить следующее. Показаниями для длинноволнового ультрафиолетового облучения (УФО - 400нм*320 нм) являются острые воспалительные заболевания внутренних органов (особенно дыхательной системы), заболевания суставов и костей различной этиологии, ожоги и отморожения, вялозаживающие раны и язвы, псориаз, экзема, витилиго, себорея. (Аппаратура: ОУФк-01 и ОУФк-03 "Солнышко").
Назначаются общие УФО с учетом индивидуальных особенностей и чувствительности кожи к УФ-облучению по основной или ускоренной схеме. Для нормализации иммунного статуса при хронических вялотекущих воспалительных процессах, а также для профилактики ОРВИ проводят безэритемное общее УФО длинными и средними волнами с расстояния 50-100 см.
Облучают последовательно переднюю, заднюю и боковые поверхности тела. Во время всех процедур на глаза надевают защитные очки. УФ-облучение по методике PUVА-терапии (или фотохимиотерапия) проводят следующим образом. Больным с псориазом или парапсориатическими заболеваниями дают в соответствующей дозе внутрь или наносят наружно препараты фурокумаринового ряда (пувален, псорален, бероксан и др.). Препараты принимают только в день процедуры 1 раз за 2 часа до облучения после еды, запивая молоком. Индивидуальную фоточувствительность пациента определяют обычным способом биодозиметром, но также через 2 часа после приема препарата. Начинают процедуру с минимальных субэритемных доз.
Средневолновое ультрафиолетовое облучение показано при острых и подострых воспалительных заболеваниях внутренних органов, последствиях травм костно-мышечной системы, заболеваниях периферической нервной системы вертеброгенной этиологии с выраженным болевым синдромом, рахите, вторичных анемиях, нарушениях обмена веществ, рожистом воспалении. (Аппаратура: ОУФд-01, ОУФв-02 "Солнышко").
Коротковолновое ультрафиолетовое облучение используется при острых и подострых заболеваниях кожи, носоглотки, внутреннего уха, для лечения ран с опасностью присоединения анаэробной инфекции, туберкулеза кожи. (Аппаратура: ОУФб-04 "Солнышко").
Противопоказаниями для местных и общих УФ-облучений являются злокачественные новообразования, системные заболевания соединительной ткани, активная форма туберкулеза легких, гипертиреоз, лихорадочные состояния, склонность к кровотечению, недостаточность кровообращения II и III степеней, артериальная гипертензия III степени, выраженный атеросклероз, заболевания почек и печени с недостаточностью их функции, кахексия, малярия, повышенная чувствительность к УФ-лучам, фотодерматозы, инфаркт миокарда (первые 2-3 недели), острое нарушение мозгового кровообращения.
Некоторые частные методики ультрафиолетовой терапии
Вульвит.
- Ультрафиолетовое облучение наружных половых органов. Облучение проводят ежедневно или через день, начиная с 1 биодозы. Постепенно прибавляя по 1/2 биодозы, доводят интенсивность воздействия до 3 биодоз. Курс лечения 10 облучений.
- Общее ультрафиолетовое облучение по ускоренной схеме. Облучение проводят ежедневно, начиная с 1/2 биодозы. Постепенно прибавляя по 1/2 биодозы, доводят интенсивность воздействия до 3-5 биодоз. Курс лечения 15-20 облучений.
Бартолинит.
Назначается ультрафиолетовое облучение наружных половых органов. Доза облучения - 1-3 биодозы ежедневно или через день. Курс лечения 5-6 облучений.
Кольпит.
Назначаются ультрафиолетовое облучение с использованием тубуса. Доза - 1/2-2 биодозы ежедневно. Курс лечения 10 процедур. Эрозия шейки матки. Назначается ультрафиолетовое облучение области шейки матки с помощью тубуса и гинекологического зеркала. Доза - 1/2-2 биодозы ежедневно. Дозы увеличивают через каждые две процедуры на 1/2 биодозы. Курс лечения 10-12 процедур.
При воспалении матки, придатков, тазовой брюшины и клетчатки назначается ультрафиолетовое облучение кожных покровов области таза по полям. Доза - 2-5 биодозы на каждое поле. Облучение проводят ежедневно. Каждое поле облучают 3 раза с перерывом 2-3 дня. Курс лечения 10-12 процедур.
В лечении и реабилитации больных с различными болезнями большое место занимают лечебные физические факторы, как природные, так и получаемые искусственно.
Лечебные физические факторы оказывают гомеостатическое влияние на различные органы и системы, способствуют повышению сопротивляемости организма к неблагоприятным воздействиям, усиливают его защитно-приспособительные механизмы, обладают выраженным саногенным действием, повышают эффективность других терапевтических средств и ослабляют побочные эффекты лекарств. Их применение доступно, высокоэффективно и экономически выгодно.
Очень важно понять, что ультрафиолетовая физиотерапия является одним из важнейших компонентов всего комплекса физических методов лечения и реабилитации больных. Достоинство лечебных физических факторов в полной мере реализуется при их правильном применении и комбинировании с другими лечебно-профилактическими и реабилитационными мероприятиями.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Абсцесс: причины появления, симптомы, диагностика и способы лечения.
Определение
Абсцесс - это ограниченное скопление гноя, окруженное оболочкой (пиогенной капсулой).
Причины появления абсцессов
Абсцессы могут быть асептическими и септическими. Асептические абсцессы развиваются после подкожного введения некоторых раздражающих химических веществ (скипидара, керосина, хлоралгидрата, хлористого кальция), которые вызывают некроз тканей. При этом некротизированные ткани растворяются лейкоцитами с образованием гноя, не содержащего микробов. Септические абсцессы чаще всего формируются в результате внедрения в ткани микроорганизмов (стафилококков, стрептококков, кишечной палочки, синегнойной палочки и т.д.), вызывающих гнойное воспаление.
Инфекционные агенты (бактерии, грибы) могут проникать в организм экзогенно через поврежденный эпителий кожи или слизистые оболочки (входные ворота) или эндогенно (из очага инфекции в самом организме).
Открытые повреждения кожи, инородные тела, медицинские манипуляции (инъекции, блокады, пункции), гематомы, серомы, а также гнойно-воспалительные процессы в организме (сепсис, гнойный лимфаденит, гнойный лимфангит, гнойный тромбофлебит, фурункул, карбункул и др.) могут приводить к развитию абсцесса.
На месте внедрения инфекции и воспаления ткани отмирают, и формируется гнойная полость, вокруг которой на границе со здоровой тканью начинает образовываться пиогенная капсула. Эта капсула служит своеобразным биологическим барьером, препятствующим распространению инфекции по организму. Чем дольше существует абсцесс, тем толще становится пиогенная капсула.
По распространенности самым частым считается абсцесс кожи, подкожной жировой клетчатки и мышечной ткани, хотя возникнуть он может в любом органе и ткани.
При прогрессировании гнойного процесса повышается риск разрыва пиогенной капсулы, в результате чего инфекционный процесс распространяется за ее пределы.
Классификация абсцессов
По причине возникновения:
а) стафилококковые;
б) стрептококковые;
в) пневмококковые;
г) колибациллярные;
д) гонококковые;
е) анаэробные неспорообразующие;
ж) клостридиальные анаэробные;
з) смешанные;
и) грибковые и др.
По происхождению и путям проникновения инфекции:
- метастатические (гематогенные) абсцессы, возникающие из отдаленных гнойных очагов;
- контактные абсцессы, происходящие из близлежащих очагов воспаления;
- травматические абсцессы, являющиеся следствием открытых и проникающих повреждений;
- криптогенные абсцессы, происхождение которых и пути проникновения инфекции установить не представляется возможным.
- поверхностные (поражение кожи и подкожной клетчатки);
- глубокие (в органах и тканях):
- острые абсцессы;
- хронические абсцессы.
Симптомы абсцессов
В начальной стадии формирования поверхностного абсцесса определяется отграниченная болезненная припухлость, горячая на ощупь. Через 3-4 дня в центре появляется размягчение, кожа в центре инфильтрата становится более тонкой и темной, а границы абсцесса - более четкими. На 4-7 сутки абсцесс вскрывается и из него выходит гнойное содержимое. При этом болезненность воспаленного участка уменьшается.
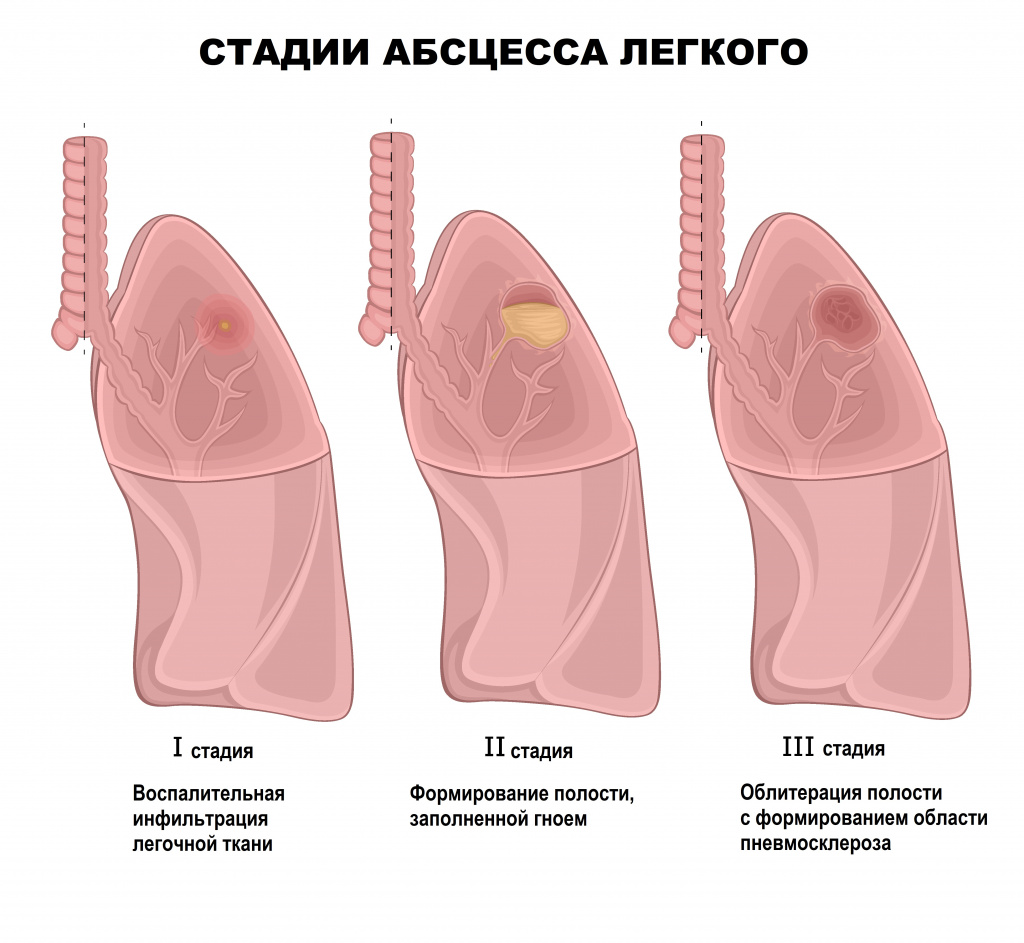
Глубокие абсцессы могут формироваться на фоне пневмонии. Чаще всего абсцесс бывает одиночным и локализуется в одном сегменте легкого, реже наблюдаются большие абсцессы, которые захватывают сразу несколько сегментов. В начале заболевания больных беспокоит кашель, боль в грудной клетке, общая слабость, озноб, отсутствие аппетита, жажда. Температура может достигать высоких значений. После прорыва абсцесса в просвет бронха пациенты отмечают отхождение мокроты «полным ртом», симптомы интоксикации уменьшаются. При раннем прорыве и хорошем полном опорожнении гнойная полость может быстро уменьшиться и зажить рубцом. При плохом или недостаточном опорожнении воспаление не затихает, и возникают повторяющиеся обострения.
Абсцесс печени чаще всего возникает в результате распространения инфекции по сосудистому руслу из воспалительных очагов других органов или тканей брюшной полости (аппендицит, холангит, язвенный колит). Абсцессы могут быть одиночными или множественными. Для заболевания характерна высокая температура, озноб, боль и тяжесть в области печени, увеличение ее размеров.
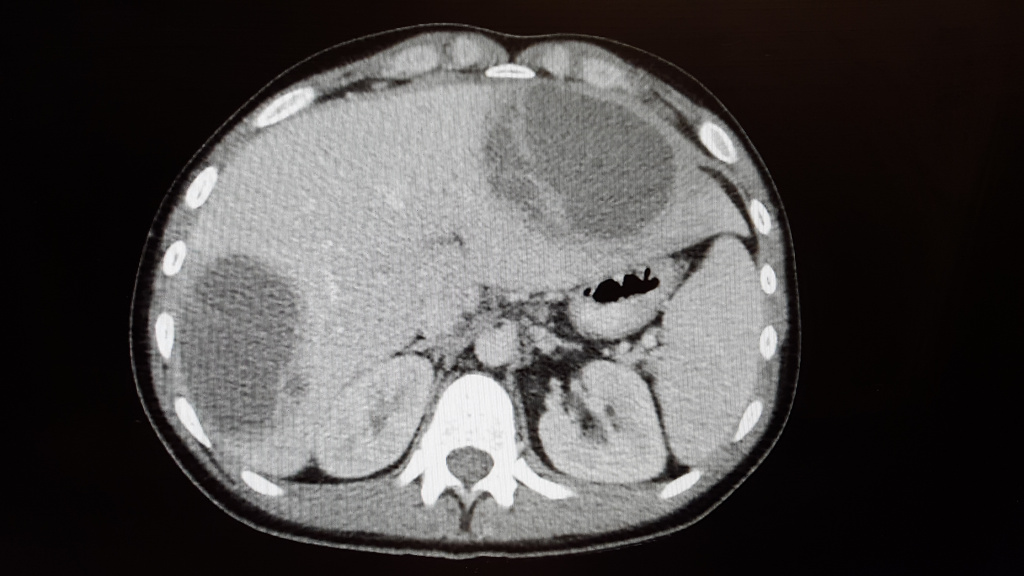
Абсцесс в печени
Абсцесс головного мозга может сформироваться в результате проникновения инфекции из среднего или внутреннего уха, придаточных пазух носа, из гнойных очагов мягких тканей головы. Абсцессы могут быть одиночными или множественными. Заболевание начинается с интоксикации, симптомов повышения внутричерепного давления (головной боли, тошноты и рвоты, сонливости, недомогания, нарушения памяти, расстройства внимания, нарушения зрения). Затем присоединяются общемозговые (головокружение, психомоторное возбуждение, галлюцинации) и очаговые симптомы (неврологические симптомы, свойственные местному поражению определенных структур центральной или периферической нервной системы).
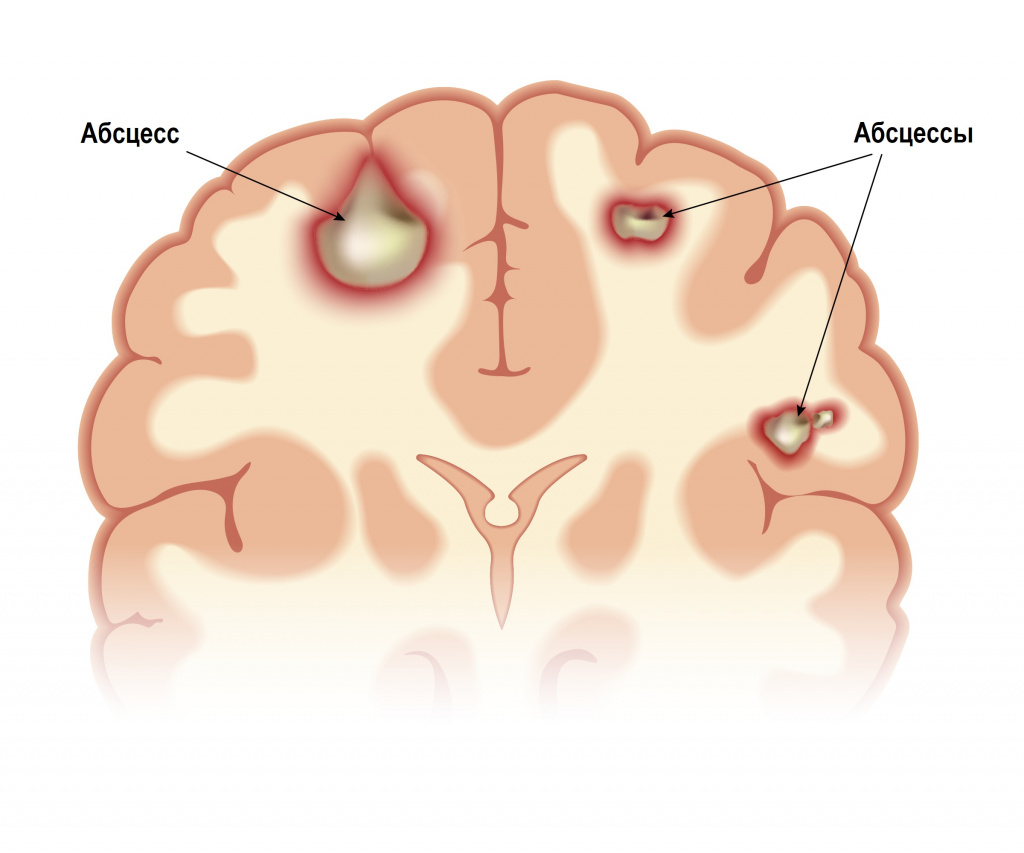
Внутримозговой абсцесс
Абсцессы брюшной полости встречаются в 30-35% у больных гнойным перитонитом. Обычно они располагаются в отлогих областях живота: подпеченочном, поддиафрагмальном пространстве, в подвздошных ямках и т.п. Клинике формирования абсцесса соответствует ухудшение состояния после небольшого светлого промежутка на фоне воспалительного заболевания брюшной полости (аппендицита, холецистита), наблюдается усиление интоксикации и боль в животе.
Внутрикостный абсцесс Броди – это отграниченный некроз губчатого вещества кости с преследующим расплавлением и образованием полости. Локализуется обычно в проксимальном отделе большеберцовой кости. Заболевание начинается с чувствительности к надавливанию. Нередко очаги ничем не проявляются, и боль носит эпизодический характер. Повышение температуры, озноб и другие симптомы интоксикации, как правило, отсутствуют, процесс может длиться годами.
Диагностика абсцессов
Диагностика поверхностного абсцесса не представляет трудностей. Диагноз устанавливается по совокупности жалоб и осмотра. Диагностика глубоких абсцессов может быть основана на результатах дополнительных лабораторных и инструментальных методов исследования.
-
Клинический анализ крови: общий анализ, лейкоформула, СОЭ (с микроскопией мазка крови при наличии патологических сдвигов) покажет присутствие в организме воспалительного процесса.
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ См. также: Общий анализ – см. тест № 5, Лейкоцит.
Читайте также:

