Что такое сыпь первичные и вторичные элементы сыпи
Обновлено: 24.04.2024
Васкулиты кожи — группа заболеваний мультифакторной природы, при которых ведущим признаком является воспаление кровеносных сосудов дермы и подкожной клетчатки.
Васкулиты кожи — группа заболеваний мультифакторной природы, при которых ведущим признаком является воспаление кровеносных сосудов дермы и подкожной клетчатки.
Трудность в освещении этой темы заключается в том, что до настоящего времени нет общепринятой классификации и даже согласованной терминологии васкулитов. В настоящее время описано около 50 различных нозологических форм, и разобраться в этом многообразии непросто. Пестрота клинических проявлений и недостаточно изученные патогенетические механизмы привели к тому, что под разными названиями может скрываться лишь вариант основного типа поражения кожи. Также, помимо первичных васкулитов, в основе которых лежит воспалительное поражение сосудов кожи, выделяют и вторичные васкулиты (специфические и неспецифические), развивающиеся на фоне определенного инфекционного (сифилис, туберкулез и др.), токсического, паранеопластического или аутоиммунного (системная красная волчанка, дерматомиозит и др.) процесса. Возможна трансформация васкулита кожи в системный процесс с поражением внутренних органов и развитием тяжелых, иногда опасных для жизни осложнений.
Васкулиты кожи — заболевания полиэтиологические. Наиболее часто наблюдается связь с фокальной инфекцией (стрептококки, стафилококки, микобактерии туберкулеза, дрожжевые грибы, вирусы и др.). Определенное значение имеет повышенная чувствительность к ряду лекарственных веществ, в частности к антибиотикам и сульфаниламидным препаратам. Нередко, несмотря на тщательно собранный анамнез и проведенное обследование, этиологический фактор остается невыясненным. Среди факторов риска при васкулитах следует учитывать: возраст (наиболее уязвимы дети и пожилые люди), переохлаждение, чрезмерную инсоляцию, тяжелые физические и психические нагрузки, травмы, операции, заболевания печени, сахарный диабет, гипертонию. Патогенетическим механизмом развития васкулитов кожи в настоящее время считается образование циркулирующих иммунных комплексов с последующей их фиксацией в эндотелии, хотя окончательно это доказано не для всех заболеваний данной группы.
Васкулиты кожи — это неоднородная группа заболеваний, и клинические проявления их чрезвычайно разнообразны. Однако существует целый ряд общих признаков, объединяющих эти дерматозы:
1) воспалительный характер изменений кожи;
2) симметричность высыпаний;
3) склонность к отеку, кровоизлияниям и некрозу;
4) первичная локализация на нижних конечностях;
5) эволюционный полиморфизм;
6) связь с предшествующими инфекционными заболеваниями, приемом лекарств, переохлаждением, аллергическими или аутоиммунными заболеваниями, с нарушением венозного оттока;
7) острое или обостряющееся течение.
Поражения кожи при васкулитах многообразны. Это могут быть пятна, пурпура, узелки, узлы, некрозы, корки, эрозии, язвы и др., но основным клиническим дифференциальным признаком является пальпируемая пурпура (геморрагическая сыпь, возвышающаяся над поверхностью кожи и ощущаемая при пальпации).
Общепринятой классификации васкулитов не существует. Систематизируют васкулиты по разным принципам: этиологии и патогенезу, гистологической картине, остроте процесса, особенностям клинических проявлений. Большинство клиницистов пользуются преимущественно морфологическими классификациями кожных васкулитов, в основу которых обычно положены клинические изменения кожи, а также глубина расположения (и соответственно калибр) пораженных сосудов. Выделяют поверхностные (поражение сосудов дермы) и глубокие (поражение сосудов на границе кожи и подкожной клетчатки) васкулиты. К поверхностным относят: геморрагический васкулит (болезнь Шенлейна–Геноха), аллергический артериолит (полиморфный дермальный ангиит), лейкокластический геморрагический микробид Мишера–Шторка, а также хронические капилляриты (гемосидерозы): кольцевидная телеангиэктатическая пурпура Майокки и болезнь Шамберга. К глубоким: кожную форму узелкового периартериита, острые и хронические узловатые эритемы.
Геморрагический васкулит — системное заболевание, поражающее мелкие сосуды дермы и проявляющееся пальпируемой пурпурой, артралгиями, поражением желудочно-кишечного тракта (ЖКТ) и гломерулонефритом. Встречается в любом возрасте, но наибольшему риску подвергаются мальчики в возрасте от 4 до 8 лет. Развивается после инфекционного заболевания, через 10–20 дней. Острое начало заболевания, с повышением температуры и симптомами интоксикации чаще всего наблюдается в детском возрасте. Выделяют следующие формы геморрагического васкулита: кожная, кожно-суставная, кожно-почечная, абдоминально-кожная и смешанная. Течение может быть молниеносным, острым и затяжным. Длительность заболевания различна — от нескольких недель до нескольких лет.
Процесс начинается симметрично на нижних конечностях и ягодицах. Высыпания имеют папулезно-геморрагический характер, нередко с уртикарными элементами, при надавливании не исчезают. Окраска их меняется в зависимости от времени появления. Высыпания возникают волнообразно (1 раз в 6–8 дней), наиболее бурными бывают первые волны сыпи. Суставной синдром появляется либо одновременно с поражением кожи, либо через несколько часов. Чаще всего поражаются крупные суставы (коленные и голеностопные).
Одним из вариантов заболевания является так называемая некротическая пурпура, наблюдаемая при быстром течении процесса, при котором появляются некротические поражения кожи, изъязвления, геморрагические корки.
Наибольшие трудности вызывает диагностика абдоминальной формы геморрагического васкулита, так как высыпания на коже не всегда предшествуют желудочно-кишечным явлениям (рвоте, схваткообразным болям в животе, напряжению и болезненности его при пальпации, кровью в стуле).
Почечная форма проявляется нарушением деятельности почек различной степени выраженности, от кратковременной нестойкой гематурии и альбуминурии до выраженной картины острого гломерулонефрита. Это поздний симптом, он никогда не встречается до поражения кожи.
Молниеносная форма геморрагического васкулита характеризуется крайне тяжелым течением, высокой лихорадкой, распространенными высыпаниями на коже и слизистых, висцерапатиями, может закончиться смертью больного.
Диагностика заболевания базируется на типичных клинических проявлениях, в атипичных случаях проводится биопсия. При абдоминальной форме необходимо наблюдение хирурга. Рекомендуется наблюдение нефролога в течение трех месяцев после разрешения пурпуры.
Термином «аллергический артериолит» Ruiter (1948) предложил называть несколько родственных форм васкулитов, отличающихся клиническими проявлениями, но имеющих ряд общих этиологических, патогенетических и морфологических признаков.
Патогенетическими факторами болезни считают простуду, фокальные инфекции. Высыпания располагаются обычно симметрично и имеют полиморфный характер (пятна, папулы, пузырьки, пустулы, некрозы, изъязвления, телеангиэктазии, волдыри). В зависимости от преобладающих элементов выделяют три формы заболевания: геморрагический тип, полиморфно-узелковый (соответствует трехсимптомной болезни Гужеро–Дюперра) и узелково?некротический (соответствует узелково?некротическому дерматиту Вертера–Дюмлинга). При регрессе сыпи могут оставаться рубцовые атрофии и рубчики. Заболевание склонно к рецидивам. Нередко перед высыпаниями больные жалуются на недомогание, усталость, головную боль, в разгар заболевания — на боли в суставах (которые иногда припухают) и в животе. Диагностика всех типов заболевания сложна из-за отсутствия типичных, характерных симптомов. При гистологическом исследовании выявляется фибриноидное поражение сосудов мелкого калибра с образованием инфильтративных скоплений из нейтрофилов, эозинофилов, лимфоцитов, плазматических клеток и гистиоцитов.
Геморрагический лейкокластический микробид Мишера–Шторка по клиническому течению сходен с другими формами полиморфных дермальных васкулитов. Признаком, позволяющим выделить это заболевание как самостоятельное, является наличие феномена — лейкоклазии (распад ядер зернистых лейкоцитов, приводящий к образованию ядерной пыли) при гистологическом исследовании. Таким образом, геморрагический лейкокластический микробид может трактоваться как дерматоз, обусловленный хронической фокальной инфекцией (внутрикожные тесты со стрептококковым антигеном положительные), протекающий с выраженной лейкоклазией.
Хронические капилляриты (гемосидерозы), в отличие от остро протекающих пурпур, характеризуются доброкачественным течением и являются исключительно кожными заболеваниями.
Болезнь Шамберга — представляет собой лимфоцитарный капиллярит, который характеризуется наличием петехий и коричневых пурпурных пятен, возникающих чаще всего на нижних конечностях. Пациентов беспокоит исключительно как косметический дефект.
Пурпура Майокки характеризуется появлением на нижних конечностях розовых и ливидно-красных пятен (без предшествующей гиперемии, инфильтрации), медленно растущих с образование кольцевидных фигур. В центральной части пятна развивается небольшая атрофия и ахромия, выпадают пушковые волосы. Субъективные ощущения отсутствуют.
Узелковый периартериит характеризуется некротизирующим воспалением мелких и средних артерий мышечного типа с последующим образованием аневризм сосудов и поражением органов и систем. Наиболее часто встречается у мужчин среднего возраста. Из этиологических факторов важнейшими являются непереносимость лекарств (антибиотиков, сульфаниламидов), вакцинация и персистирование HbsAg в сыворотке крови. Заболевание начинается остро или постепенно с симптомов общего характера — повышения температуры тела, быстро нарастающего похудания, боли в суставах, мышцах, животе, кожных высыпаний, признаков поражения ЖКТ, сердца, периферической нервной системы. Со временем развивается полевисцеральная симптоматика. Особенно характерно для узелкового периартериита поражение почек с развитием гипертонии, которая иногда приобретает злокачественный характер с возникновением почечной недостаточности. Выделяют классическую и кожную форму заболевания. Высыпания на коже представлены узелками — одиночными или группами, плотными, подвижными, болезненными. Характерно образование узлов по ходу артерий, иногда образуют тяжи. Локализация на разгибательных поверхностях голеней и предплечий, на кистях, лице (брови, лоб, углы челюсти) и шеи. Нередко не видны на глаз, могут определяться только пальпаторно. В центре может развиваться некроз с образованием длительно незаживающих язв. Периодически язвы могут кровоточить в течение нескольких часов (симптом «кровоточащего подкожного узла»).
Иногда единственным проявлением заболевания может быть сетчатое или ветвистое ливедо (стойкие фиолетово?красные пятна), локализующиеся на дистальных отделах конечностей, преимущественно на разгибательных поверхностях или пояснице. Характерно обнаружение по ходу ливедо узелков.
Диагностика заболевания основывается на сочетании поражения ряда органов и систем с признаками значительного воспаления, с лихорадкой, изменениями прежде всего в почках, в сердце, наличии полиневрита. Специфических для этой болезни лабораторных показателей не существует. Решающее значение для диагноза имеет динамическое клиническое наблюдение за больным.
Острая узловатая эритема — это панникулит, который характеризуется наличием болезненных розовых узлов на разгибательной поверхности нижних конечностей. Сопровождается лихорадкой, недомоганием, диареей, головной болью, конъюнктивитом и кашлем. Среди взрослых узловатая эритема в 5–6 раз чаще встречается у женщин, пиковый возраст — 20–30 лет. В основе заболевания гиперчуствительность к различным антигенам (бактерии, вирусы, грибы, новообразования и заболевания соединительной ткани). Половина случаев является идиопатическими. Диагностика основывается на данных анамнеза и физического осмотра. Необходимо провести полный анализ крови, рентгенограмму легких (выявляется двусторонняя аденопатия в области корней легких), мазок из зева или быстрый тест на стрептококки.
Хроническая узловая эритема — это группа различных видов узловатых дермогиподермитов. Чаще болеют женщины 30–40 лет. На голенях возникают узлы различной величины с покрасневшей над ними кожей, без наклонности к некрозу и изъязвлению. Воспалительные явления в области высыпаний и субъективные ощущения (артралгии, миалгии) мало выражены. Клинические варианты хронической узловатой эритемы имеют свои особенности, например наклонность узлов к миграции (мигрирующая эритема Беферштедта) или асимметрия процесса (гиподермит Вилановы–Пиноля).
Тактика ведения больного васкулитом кожи
- Классифицировать заболевание (характерная клиническая картина, анамнез, гистологическое исследование).
- Поиск этиологического фактора, но в 30% случаев его установить не удается (поиск очагов хронической инфекции, микробиологические, иммунологические, аллергологические и другие исследования).
- Оценка общего состояния и определение степени активности заболевания: общий анализ крови и мочи, биохимический анализ крови, коагулограмма, иммунограмма. Степень активности васкулитов: I. Высыпания не обильные, температура тела не выше 37,5, общие явления незначительные, СОЭ не выше 25, С-реактивный белок не более ++, комплемент более 30 ед. II. Высыпания обильные (выходят за пределы голени), температура тела выше 37,5, общие явления — головная боль, слабость, симптомы интоксикации, артралгии; СОЭ выше 25, С-реактивный белок более ++, комплемент менее 30 ед., протеинурия.
- Оценка признаков системности (исследование по показаниям).
- Определение вида и режима лечения в зависимости от степени активности: I ст. — возможно лечение в амбулаторных условиях; II ст. — в стационаре. Во всех случаях обострений васкулитов кожи необходим постельный режим, так как у таких больных обычно резко выражен ортостатизм, который следует соблюдать до перехода в регрессирующую стадию. Рекомендуется диета с исключением раздражающей пищи (алкогольные напитки, острые, копченые, соленые и жареные блюда, консервы, шоколад, крепкий чай и кофе, цитрусовые).
- Этиологическое лечение. Если есть возможность устранить причинный агент (лекарство, химикаты, инфекции), то быстро следует разрешение кожных очагов и другого лечения не требуется. Но надо помнить, что при санации очагов инфекции может наблюдаться усиление сосудистого процесса.
- Патогенетическое лечение.
- Профилактические мероприятия: диспансеризация, предупреждение провоцирующих факторов (инфекции, переохлаждение, инсоляции, стрессы и др.), рациональное использование лекарственных средств, трудоустройство, лечебная физкультура, санаторно-курортное лечение.
Лечение геморрагического васкулита
- Глюкокортикостероиды (преднизалон до 1,5 мг/кг) — облегчают проявление кожно-суставного синдрома, но не укорачивают заболевание и не предотвращают поражение почек. Назначаются в тяжелых случаях и под прикрытием гепарина, т. к. повышают свертываемость крови.
- Нестероидные противовоспалительные средства (НПВС) в обычных терапевтических дозировках. Выбор конкретного препарата принципиального значения не имеет (индометацин, диклофенак, ацетилсалициловая кислота).
- Антикоагулянты и антиагреганты. Гепарин при распространенном процессе 300–400 ЕД/кг/сутки. Продолжительность курса должна составлять не менее 3–5 недель. Под контролем коагулограммы.
- Лечебный плазмаферез, когда проявления заболевания не устраняются перечисленными средствами.
- Никотиновая кислота в переносимых дозах в/в капельно.
- Не следует применять: антигистаминные препараты (возможно только в самом начале заболевания), препараты кальция, все витамины.
Лечение васкулитов кожи
1) НПВС (напроксен, диклофенак, Реопирин, индометацин и др.);
2) салицилаты;
3) препараты Са;
4) витамины Р, С, антиоксидантный комплекс;
5) сосудорасширяющие средства (ксантинола никотинат, пентоксифиллин);
6) 2% раствор йодида калия по 1 ст. л. 3 раза в день (узловатая эритема);
7) антикоагулянты и антиагреганты;
8) методы детоксикации в/в капельно;
9) глюкокортикостероиды (ГКС) по 30–35 мг/сутки в течение 8–10 дней;
10) цитостатики;
11) ультравысокочастотная терапия, диатермия, индуктотермия, ультразвук с гидрокортизоном, ультрафиолетовое облучение.
Наружное лечение. При эрозивно-язвенных высыпаниях
1) 1–2% растворы анилиновых красителей;
2) эпителизирующие мази (солкосерил);
3) мази, содержащие глюкокортикоиды, и др.;
4) примочки или мази протеолитическими ферментами (Химопсин, Ируксол);
5) апликации Димексида;
При узлах — сухое тепло.
Лечение не должно заканчиваться с исчезновением клинических проявлений заболевания. Оно продолжается до полной нормализации лабораторных показателей, а в последующие полгода-год больным проводится поддерживающее лечение

Пятно (macula) - это ограниченный участок кожи с измененной окраской при сохранении рельефа и консистенции кожи. Пятно находится на одном уровне с окружающей кожей и не определяется при пальпации. Границы пятна могут быть как четкими, так и нечеткими, размытыми; размеры пятна и его цвет могут быть любыми.
Пятна бывают сосудистые, пигментные и искусственные (татуаж). Сосудистые пятна делятся на воспалительные и невоспалительные. Воспалительные пятна имеют розово-красную, иногда с синюшным оттенком, окраску и при надавливании стеклом (витропрессия) бледнеют или исчезают, а при прекращении давления восстанавливают свою окраску. В зависимости от размеров сосудистые пятна делятся на розеолы (до 1 см в диаметре) и эритемы (от 1 до 5 см и более в диаметре). Невоспалительные пятна чаще всего обусловлены расширением сосудов или нарушением проницаемости их стенок, не исчезают при витропрессии.
Пигментные пятна в зависимости от степени окраски (пигментации) делятся на гиперпигментные и гипопигментные.



Папула (узелок, papula) – поверхностный бесполостной первичный морфологический элемент диаметром до 0,5 см, как правило, характеризующийся изменением окраски кожи, ее рельефа и консистенции.
По глубине залегания выделяют папулы эпидермальные, расположенные в пределах эпидермиса; дермальные, локализующиеся в сосочковом слое дермы, и эпидермодермальные (псориаз, красный плоский лишай). Отдельно выделяют фолликулярные папулы – элементы, располагающиеся в проекции волосяных фолликулов. Основными механизмами образования папул являются: отложение экзогенных веществ или продуктов метаболизма, клеточная инфильтрация и гиперплазия тканей. При ряде дерматозов происходит периферический рост папул и их слияние и формирование более крупных элементов – бляшек. Иногда на поверхности папулы образуется пузырек. Такие элементы получили название папуло-везикулы, или серопапулы.



Везикула (пузырек, vesicula) – первичный полостной морфологический элемент, представляющий собой ограниченое скопление свободной жидкости до 0,5 см в диаметре, имеющий дно, покрышку и полость, заполненную серозным или серозно-геморрагическим содержимым. Везикулы могут располагаться в эпидермисе или под ним, возникать на фоне неизмененной кожи или на фоне эритемы. Они чаще образуются за счет спонгиоза или баллонирующей дистрофии. При вскрытии везикул образуются мокнущие эрозии, которые в дальнейшем эпителизируются, не оставляя стойких изменений кожи.

Пузырь (bulla) – первичный полостной морфологический элемент, состоящий из дна, покрышки и полости, содержащей серозный или геморрагический экссудат. Покрышка может быть напряженной или дряблой, плотной или тонкой. Пузырь отличается от везикулы большими размерами – от 0,5 см до нескольких сантиметров в диаметре. Элементы могут располагаться как на неизмененной коже, так и на воспаленной.
Пузыри могут образоваться в результате акантолиза и располагаться внутриэпидермально или в результате отека кожи, приведшего к отслоению эпидермиса от дермы, и располагаться субэпидермально.

Пустула (гнойничок, pustula) – первичный полостной морфологический элемент, заполненный гнойным содержимым. По расположению в коже различают поверхностные и глубокие , фолликулярные (чаще стафилококковые) и нефолликулярные (чаще стрептококковые) гнойнички. Поверхностные фолликулярные гнойнички формируются в устье фолликула или захватывают до 2/3 его длины, т. е. располагаются в эпидермисе или сосочковом слое дермы. Они имеют конусовидную форму, нередко пронизаны волосом в центральной части, где просвечивает желтоватое гнойное содержимое, диаметр их составляет 1 — 5мм. При регрессе пустулы гнойное содержимое может ссыхаться в желтовато-коричневую корочку, которая затем отпадает. На месте фолликулярных поверхностных пустул не остается стойких изменений кожи, возможна лишь временная гипо – или гиперпигментация. Поверхностные фолликулярные пустулы наблюдаются при остиофолликулитах, фолликулитах, обыкновенном сикозе. Глубокие фолликулярные пустулы захватывают при своем формировании весь волосяной фолликул и располагаются в пределах всей дермы (глубокий фолликулит), захватывая нередко и гиподерму (фурункул, карбункул). При этом при фурункуле в центральной части пустулы формируется некротический стержень и после ее заживления остается рубец.
Сифилис характеризуется длительным течением заболевания и определенной стадийностью.
Заражение возбудителем сифилиса (бледная трепонема или Treponema pallidum) происходит преимущественно половым путем.
При непосредственном соприкосновении слизистой оболочки структур урогенитального тракта во время незащищенного секса.
Инкубационный период (время с момента проникновения бледной трепонемы в организм до появления первых клинических признаков заболевания) в среднем длится 2-3 недели.

После чего на половых органах (реже полость рта после занятия оральным сексом) появляется твердый шанкр – первичный сифилис.
Он представляет собой безболезненное изъявление слизистой оболочки в виде кратерообразного углубления.
Без проведенного адекватного лечения, направленного на уничтожение возбудителя сифилиса, инфекционный процесс переходит во вторичную стадию.
Она характеризуется тем, что появляются
красные пятна при сифилисе
В этой статье мы подробно разберем, какие могут пятна при сифилитической инфекции.
Вы узнаете, где могут располагаться элементы и как их отличить от других заболеваний.
Расскажем, что делать, если появились подозрительные пятна у взрослого или ребенка.
Подробно разберем, какие анализы сдавать при появлении симптомов, и, какой врач занимается лечением патологии.
Пятна на коже могут появляться как при вторичном, так и при первичном сифилисе.
Это может быть в случае нетипичного течения заболевания.
Пятна при первичном сифилисе
Для первичного сифилиса характерным является формирование твердого шанкра в области проникновения возбудителя инфекции.
В редких случаях (атипичное течение заболевания) может появляться красное пятно в горле.

Пятна в горле при сифилисе
Пятнистая сыпь, ярко красного цвета может появляться на слизистой:
- Небных дужек
- Миндалин
- Язычка
Это своеобразный аналог появления шанкра.
Сыпь во рту появляется только, если инфекция проникла в организм этим путем.
Редко подобную сыпь наблюдают у детей при бытовом заражении.
Сифилис миндалин и слизистой оболочки рта без образования изъязвления чаще бывает у женщин после незащищенного орального секса.
Сифилис сегодня является одним из самых опасных и распространенных в России венерических заболеваний. Что бы поставить диагноз женщинам, гинеколог смотрит на симптомы и жалобы пациента.

О том какие симптомы сифилиса
у мужчин и женщин рассказывает
подполковник медицинской службы,
врач Ленкин Сергей Геннадьевич
Содержание данной статьи проверено и подтверждено на соответствие медицинским
стандартам врачем дерматовенерологом, урологом, к.м.н.
Ленкиным Сергеем Геннадьевичем
| Наименование | Срок | Цена |
|---|---|---|
| Прием венеролога | 900.00 руб. | |
| Микрореакция на сифилис качественно (RPR) | 1 д. | 500.00 руб. |
Локализация пятен при вторичном сифилисе
Давайте уточним, в каком месте возникают сифилитические пятна.
Образования могут появляться по всему телу.
Но, наиболее часто проявляются в определенных местах.
Это является отличительной особенностью сыпи при сифилисе и учитывается врачом при диагностике.
Выделяют следующие места расположения пятен:
- 1. Спина и живот
- 2. Плечи
- 3. Шея и грудь
- 4. Лицо и лоб
Это наиболее типичные места расположения элементов.
Стоит отметить, что пятна можно обнаружить и на других участках тела.
Редко пятна появляются на ногах.
Это считаться нетипичной локализацией и может затруднить диагностику.
Важно! Если Вы обнаружили на коже подозрительные пятна, следует немедленно обратиться к врачу.
Обязательно стоит пройти диагностические мероприятия.
Какие пятна могут быть при сифилисе?
Сифилис часто проявляется яркими элементами розового или красного цвета.
По морфологическому признаку, наиболее часто выявляют два вида пятен при вторичном сифилисе.
Это такие элементы, как:
Реже встречаются другие образования, например лейкодерма.
Разберем подробнее эти элементы.
Обычно при вторичной стадии заболевания образуются небольшие пятна на теле при сифилисе.
Они имеют красное или розовое окрашивание, размеры до 5 мм в диаметре не выступают над поверхностью кожи.
При надавливании пальцем исчезают после чего вновь появляются.
Такие элементы сыпи называются розеолы.
Четкой излюбленной локализации розеол при вторичном сифилисе нет.
Они могут обнаруживаться на коже туловища, конечностей, лица.
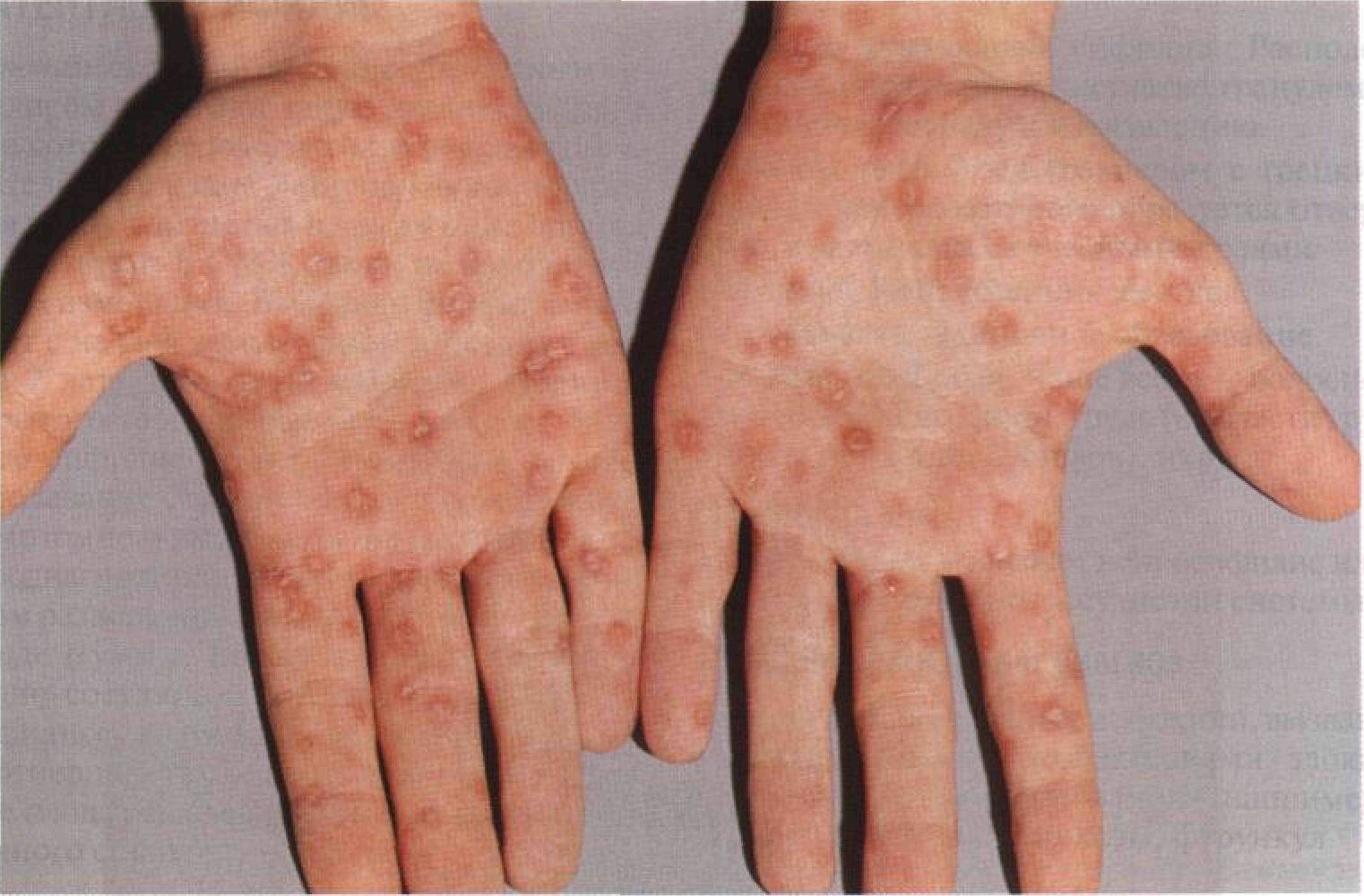
Часто пятна на коже при сифилисе формируются на груди и шее, что получило название «ожерелье Венеры».
Несколько реже на развитие вторичной стадии инфекции указывают папулы.
Они представляют собой насыщенно красные пятна при сифилисе, которые обычно выступают над кожей и не исчезают при надавливании.
Какие пятна сифилиса имеют нехарактерные свойства?
Вследствие особенностей течения инфекционного процесса, индивидуальных особенностей организма человека или свойств бледной трепонемы, классическая розеолезная сыпь при сифилисе может не развиваться.
При этом на коже появляются высыпания, которые имеют определенные особенности:
- I. Белые пятна. При сифилисе попадание патогенных бактерий в кожу может сопровождаться нарушением функциональной активности меланоцитов. Это клетки, которые вырабатывают пигмент, отвечающий за окраску кожи. Такие пятна не имеют воспалительной природы. Они характеризуются белым цветом, различной формой и размерами.

- II. Атипичная локализация сыпи, которая может указывать на сифилис. Пятна на ногах развиваются реже, но при их расположении на коже сгибательных поверхностей суставов могут появляться мокнутия (выделение серозной жидкости из элемента сыпи). Они сопровождаются болевыми ощущениями и выделением значительного количества микроорганизмов.
Белые пятна при сифилисе
Белые пятна на коже больного сифилисом появляются спустя 6-8 месяцев на второй стадии заболевания, при вторичном затяжном или «рецидивном» сифилисе.
Рассмотрим подробнее эти элементы, чем они отличаются и что делать при появлении пятен такого характера.
Как мы уже писали, данные элементы называются сифилитические лейкодермы или «ожерельем Венеры».
Пятна представляют собой ограниченные участки депигментации размером с зерно или монету, не выступают над поверхностью кожи и не причиняют беспокойства человеку.
Сифилитическая лейкодерма напоминает кружево.
Основная локализация подобных образования, это шея.
Может встречаться лейкодерма и на других участках кожи:
Часто на данные образования инфицированный человек не обращает особого внимания.
Внимание! Белые пятна не доставляют особого беспокойства, не болят и не чешутся.
В зависимости, сливаются ли пятна или нет, различают следующие виды сифилитической лейкодермии:
- пятнистую (без сливания)
- сетчатую (сливаются частично)
- мраморную (полное сливание)
Чаще белые пятна при сифилисе возникают у женщин.
Доказано, что в пятнах не присутствует возбудитель сифилиса, бледная трепонема.
Механизм образования лейкодермии точно не известен.
Считается, что нарушается синтезирование меланина под воздействием инфекции.
По другой версии, нарушение пигментации происходит в результате поражения нервной системы с нарушением питания кожи и разрушением пигмента.
Сифилитическая лейкодерма обратима, исчезает на фоне лечения в течение 2 - 3 месяцев.
Бывают ли коричневые пятна при сифилисе?
Редко, но можно наблюдать и коричневатые пятна на коже.
Давайте разберем, когда они могут появиться.
Коричневые пятна при сифилисе, также как и белые, являются нарушением пигментации кожи при сифилитической лейкодерме.
Появляются при вторичном «рецидивном» сифилисе.
Окраска пятен с гиперпигментацией может быть – от желтовато-бурого до темно-коричневого цвета.
Через 2–3 недели на данных участках кожи появляются светлые гипопигментированные пятна, округлой или овальной формы.
Пятна при сифилисе у детей
Если у ребенка появились пятна, это всегда должно насторожить.
Разберем особенности пятен при сифилисе и как отличить их от других заболеваний.
Появление сыпи при сифилисе у детей происходит во второй этап развития болезни.
Это признак вторичного сифилиса.
Сифилитическая сыпь у детей напоминает сыпь при детских инфекциях (ветрянка, корь, краснуха).
Также как и при детских инфекциях сопровождается температурой, в течение 1-5 дней.
Как же отличить сифилитические высыпания от сыпи другой этиологии?
Главной отличительной чертой является:
- 1. длительность высыпаний – от 2-3 недель до нескольких месяцев
- 2. волнообразным течением – периоды высыпаний сменяются периодами обманчивого благополучия в течение всего вторичного периода
Сыпь у детей, как и у взрослых может быть разной окраски.
В зависимости от характера элементов, различают следующие виды сифилитической сыпи:
- розеолезная – пятна по 2-3 мм
- папулезная – узелки от 1мм до 1см
- пустулезная – наличие гнойничков
После приема антибиотиков, количество сыпи может уменьшаться.
Важно! При обнаружении подобных высыпаний у ребенка, следует обязательно пройти анализы на сифилис.
Педиатры редко назначают этот анализ.
В результате, ребенок не получает лечения и заболевание прогрессирует.
Стоит понимать, что ребенок может заразиться не только от родителей, но и контактным путем.
Например, если источник заболевания есть среди его окружения или в дошкольном учреждении.
Сифилис может передаваться:
- Через посуду
- Посредством общей питьевой воды
- При тесном контакте (маленькие дети)
При отсутствии правильного лечения, данный вид сифилиса переходит в третичный!
Инфекция крайне опасна, может привести к поражению внутренних органов, инвалидности и смертельному исходу.
Лечение пятен при сифилисе у детей проводится только при помощи длительной антибиотикотерапии.
При необходимости проводится госпитализация.
Сифилис без появления пятен
Очень редко вторичный сифилис может протекать без образования пятен.
Это значительно ухудшает выявляемость заболевания.
А человек остается заразным для окружающих (для вторичного сифилиса характерна возможность инфицирования человека контактно-бытовым путем).

Сегодня для своевременного выявления сифилиса проводится скрининоговое лабораторное исследование для всех пациентов лечебных учреждений перед поступлением в стационар.
Появились пятна: что делать
Если обнаружены любые признаки, подозрительные на сифилис, следует обратиться к специалисту.
Помните! Самолечением заниматься не стоит, это чревато развитием осложнений.
Пятна при сифилисе: к какому врачу обратиться
Причина развития пятен у мужчин и женщин почти всегда одна – инфекция.
Частая причина инфицирования – незащищенный половой акт.
Лечением таких заболеваний занимаются врачей нескольких специальностей.
Это дерматовенеролог, гинеколог и уролог.
При тяжелом течении инфекции, необходим комплексный подход.
Венеролог – главный врач в лечении сифилиса.
При воспалении мочевого пузыря, уретры или нарушении половой функции – подключается уролог.
У женщин часто необходима консультация гинеколога.
Инфицирование приводит к бесплодию, нарушению менструального цикла и другим проблемам.
Если выявлены сифилитические пятна у ребенка, может потребоваться консультация педиатра.
Для лечения и проведения диагностики при любых пятнах, можно записаться на прием в нашу специализированную клинику.
Собственная лаборатория обеспечивает быстрое проведение диагностики.
Своевременная диагностика обеспечит назначение адекватного лечения.
Важно! Мы выполняем все виды диагностики сифилиса на любой стадии.
Анализы можно сдать на анонимных условиях, а результат будет готов максимально быстро.
При любом подозрении на сифилис, обращайтесь к автору этой статьи – венерологу, урологу в Москве с 15 летним опытом работы.
Первичные и вторичные морфологические элементы кожи
И наконец, врач может провести дифференциальный диагноз, опираясь на морфологию кожных очагов.
Первичные патологические элементы (пятна, папулы, бляшки, везикулы, пузыри, пустулы, волдыри, узлы и опухоли) возникают в коже de novo.
Вторичные элементы (чешуйки, корки, эрозии, язвы, рубцы с атрофией и/или фиброзом) появляются в результате расчесов пациентами первичных очагов поражения.
Первичные патологические элементы кожи.
Пятно (обычно 1 см, иногда больше): небольшой плоский очаг с изменением цвета или оттенка.
Папула: небольшой (1 см), четко очерченный, выступающий над поверхностью очаг.
Бляшка: выступающий очаг размером более 1 см. Узел: мягкое или твердое образование в дерме или подкожной жировой клетчатке. Первичные патологические элементы кожи.
Опухоль: крупный узел, локализованный и пальпируемый, разного размера и консистенции.
Везикула: пузырек с прозрачным содержимым.
Пузырь: имеет более крупные размеры. Волдырь: эфемерный, отечный, ограниченный, выступающий очаг, быстро появляется и исчезает Вторичные патологические элементы кожи.
Чешуйки: сухие и/или жирные отторгающиеся фрагменты эпидермиса.
Пустула: четко очерченный очаг, содержащий свободный гной.
Корка: сухая масса экссудата из эрозий или вскрывшихся везикул/пустул, состоящая из высохших крови и серозной жидкости, чешуек и гноя.
Эрозия: четко ограниченный очаг частичной утраты эпидермиса. Вторичные патологические элементы кожи.
Язва: четко ограниченный очаг утраты эпидермиса на полную глубину, может простираться до подкожной жировой ткани.
Рубец: перманентное изменение кожи в результате вновь образовавшейся соединительной ткани после деструкции эпидермиса и дермы. Если утрата дермы и/или жировой ткани сильно выражена, очаг атрофический.
Фиброз может проявляться плотными утолщенными папулами или бляшками.
Экскориация: любой след расчесов на поверхности кожи. Трещина: любое линейное нарушение целостности кожи, обычно сопровождается болью и воспалением
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
В практике врача-педиатра достаточно часто встречаются пациенты с сыпью, требующие детализации и постановки диагноза. При условии большого опыта у врача постановка диагноза в большинстве случаев не вызывает затруднений.
В практике врача-педиатра достаточно часто встречаются пациенты с сыпью, требующие детализации и постановки диагноза. При условии большого опыта у врача постановка диагноза в большинстве случаев не вызывает затруднений. Однако редкие заболевания с поражением кожи далеко не всегда диагностируются; как правило, такие пациенты наблюдаются с ошибочным диагнозом, получая при этом неадекватное лечение. В таких случаях огромное значение имеет квалификация врача, в связи с этим повышение профессионального уровня и расширение его знаний в этой области представляется весьма актуальным.
Как проводить диагностический поиск, если у вашего пациента сыпь? Как правило, диагноз основывается на осмотре и на ощупывании кожи. Важно не только осмотреть кожу, но и распознать то, что вы увидели. Это означает отграничить главные симптомы от второстепенных. При этом построение правильного диагноза возможно только на основе оценки симптомов заболевания и их правильного последующего анализа, подтвержденных при необходимости дополнительными методами исследований. Следовательно, при дифференциальной диагностике кожных сыпей эффективным является сопоставление данных клинического осмотра и результатов лабораторных, морфологических и инструментальных методов исследования.
При заболеваниях с поражением кожи в первую очередь необходимо распознать типичный элемент сыпи, или первичный элемент, а затем следует уточнить характер распределения элементов сыпи.
К первичным элементам кожной сыпи относятся пятно, узелок, бугорок, узел, пузырек, пузырь, гнойничок, волдырь.
Пятно — участок эпидермиса, отличающийся по цвету от остальной кожи и находящийся с ней на одном уровне. Выделяют малые (размером менее 1 см) и большие (размером более 1 см) пятна. В зависимости от цвета пятна могут быть эритемными, геморрагическими, телеангиэктатическими, дисхромическими.
Эритемные пятна обусловлены нарушениями кровообращения и являются выражением воспалительных процессов, инфекционных болезней, вазомоторных, психических расстройств, механических, физических, химических и др. раздражителей. При нажатии пальцем они исчезают полностью или почти полностью.
Геморрагические пятна обусловлены кровоизлияниями на кожу и отличаются от эритемных тем, что не исчезают при давлении, а от пигментированных пятен их отличает сравнительное быстрое изменение окраски. Цвет геморрагических пятен изменяется от ярко-красного до желтого (точечные геморрагические пятна называют петехиями, множественные, небольшой величины — пурпурой, линейные — вибисек, более крупные неправильных очертаний — экхимозами, значительными кровоподтеками).
Телеангиэктатические пятна являются результатом стойкого расширения поверхностных кожных сосудов и капилляров, образующих ограниченные пятна или мелкие сосудистые сетки.
Дисхромические пятна обусловлены увеличением (гиперхромные), уменьшением (гипохромные) или полным (ахромические) отсутствием кожного пигмента (меланина).
Узелок или папула — плотные, выступающие над окружающей поверхностью образования диаметром 1–5 см. Цвет папул варьирует от красного, красно-бурого до серовато-желтого или цвета нормальной кожи. Поверхность может быть гладкой, блестящей, а может покрываться обильным количеством чешуек. По своей форме узелки могут быть выпуклыми, куполообразными или остроконечными.
Бугорок — инфильтративный элемент, расположенный в дерме, возвышающийся в дерме, плотной или тестоватой консистенции.
Узел — крупный инфильтративный плотный элемент шаровидной или овоидной формы, располагающийся в глубоких слоях дермы и подкожной жировой клетчатки.
Бляшка — плоский элемент различных размеров, плотной консистенции, выступающий над уровнем кожи и не распространяющийся в глубь ее, часто образуется в результате слияния папул.
Пузырек (везикула) — полостной поверхностный элемент, наполненный серозным прозрачным содержимым.
Пузырь (булла) — крупный полостной элемент, возвышающийся над поверхностью кожи, круглой или овальной формы, содержащий жидкость.
Гнойничок (пустула) — полостной элемент различных размеров, содержащий гной.
Волдырь (уртика) — бесполостной элемент, возникающий за счет острого ограниченного отека сосочкового слоя дермы.
Комедоны — роговые пробки, пропитанные секретом сальных желез, задерживающиеся в волосяных фолликулах. Различают открытые (черные) и закрытые (белые) комедоны.
Первичные элементы кожи могут сопровождаться вторичными морфологическими элементами, к которым относятся чешуйки, корки, ссадины, трещины, эрозии (язва), рубец, лихенификация.
Чешуйки. Разрыхленные, отторгнувшиеся роговые пластинки, потерявшие связь с подлежащими тканями.
Корка — ссохшийся экссудат, по виду бывают серозные, геморрагические, гнойные.
Ссадина (экскориация) — возникает вследствие механического повреждения кожи (расчесы, царапины). В зависимости от интенсивности повреждения ссадины бывают поверхностные (в пределах эпидермиса) или глубокие (в толще дермы).
Трещины — дефект кожи вследствие линейного ее разрыва при длительной воспалительной инфильтрации, сухости и утрате эластичности кожи.
Эрозия — поверхностный дефект в пределах эпидермиса, образующийся после вскрытия экссудативных первичных элементов (пузырька, пузыря, гнойничка).
Язва — глубокий дефект кожи — дермы и подкожной клетчатки.
Рубец — новообразованная ткань кожи, возникающая в местах глубоких ее повреждений для замещения этого дефекта грубой волокнистой соединительной тканью.
Лихенификация — утолщение кожи вследствие различных воспалительных инфильтратов.
Наиболее часто встречающиеся сочетания первичных элементов кожи, которые важны для проведения дифференциальной диагностики.
1. Папулезно-сквамозные высыпания (папулы и бляшки) с шелушением встречаются при таких заболеваниях:
Читайте также:

