Что такое свищ между прямой кишки и мочевым пузырем
Обновлено: 19.04.2024
Коловагинальный и коловезикулярный свищ - причины, признаки, лечение
Симптомы неспецифичны для высокой или низкой локализации: патологическое отделяемое (стул/газ через влагалище, пневматурия/фекалурия); необходимость разграничивать свищи с дистальным прямокишечным/анальным и внутрибрюшным происхождением продиктована различием хирургического доступа (внутрибрюшной или промежностный).
Наиболее частые причины: дивертикулит, рак, болезнь Крона, послеоперационные осложнения (вскрытый просвет кишки, несостоятельность и т.д.). Эрозии влагалища или мочевого пузыря более характерны после гистерэктомии.
Лечение (вид операции и время) зависит от тяжести симптомов, этиологии, состояния тканей (например, после недавнего вмешательства, лучевой терапии и т.д.), уровня свища (достижим ли со стороны промежности или нет?). Необходимо дифференцировать ректовагинальный свищ от коловагинального или энтеровагинального свища (высокий).
а) Эпидемиология. Общая заболеваемость неизвестна в связи с разнообразием этиологических факторов. До 50% больных не могут вспомнить острый эпизод, предшествующий возникновению симптомов свища.
б) Симптомы:
• Вагинальный свищ: отхождение стула или газов через влагалище, частая инфекция мочевых путей, инконтиненция, раздражение перианальной кожи.
• Мочевой свищ: отхождение кала (фекалурия) или газов с мочой (пневматурия), инфекция мочевых путей, уросепсис, отхождение мочи из прямой кишки.
в) Дифференциальный диагноз:
• Дивертикулит.
• Рак.
• Болезнь Крона.
• Послеоперационный свищ (несостоятельность анастомоза, вскрытие просвета кишки).
• Постлучевая энтеропатия.
г) Патоморфология. Зависит от заболевания, приведшего к образованию свища: наиболее важна дифференцировка между злокачественным и доброкачественным.
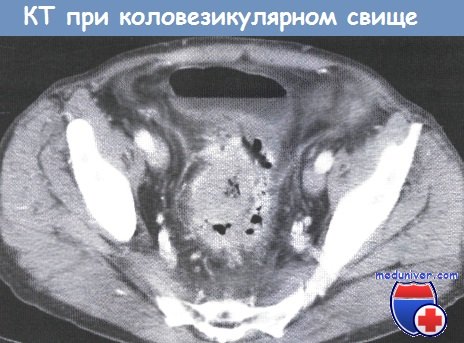
д) Обследование при коловагинальном и коловезикулярном свище
Необходимый минимальный стандарт:
• Анамнез: начало и характер симптомов, изменения стула, кровотечения из прямой кишки, фоновое заболевание органов брюшной полости, предшествующие операции, предшествующие обследования толстой кишки, системные заболевания.
• Клиническое обследование: исследования прямой кишки и влагалища, включая аноскопию/ректороманоскопию для исключения прямокишечных свищей (ректовагинального или ректовезикального), обследование брюшной полости (инфильтраты, болезненность).
• Полное обследование толстой кишки.
• Методы визуализации:
- КТ: воздух в мочевом пузыре, утолщение стенки мочевого пузыря, спаянность с толстой кишкой?
- Цистоскопия/кольпоскопия: видимый стул, дефект, воспалительные изменения?
- Ирригоскопия: поступление контраста из толстой кишки в мочевой пузырь/влагалище?
Дополнительные исследования (необязательные):
• Цистография, вагинография (кольпограмма).
• Исследование тонкой кишки: пассаж контраста, КТ энтерография, капсульная эндоскопия.
е) Классификация:
• Коловагинальный/-везикальный.
• Высокий ректовагинальный/-везикальный.
• Энтеровагинальный/-везикальный.
ж) Лечение без операции коловагинального и коловезикулярного свища. Средства, закрепляющие стул.
з) Операция при коловагинальном и коловезикулярном свище
Показания. Любой симптомный коловагинальный/-везикальный свищ.
Хирургический подход:
• Доброкачественное заболевание: резекция кишечника с первичным анастомозом, в основном без обширных вмешательств на мочевом пузыре/влагалище (возможно простое ушивание).
• Злокачественное заболевание: резекция en-bloc с соответствующей реконструкцией.
• Острое течение, «сложный» таз: проксимальная стома для выигрыша во времени => позднее соответствующая реконструктивная операция.
• При невозможности реконструкции: паллиативные меры => наружное отведение мочи или колостома.
и) Результаты. В зависимости от этиологии: доброкачественное происхождение => полное выздоровление, злокачественное => прогноз зависит от типа опухоли.
к) Наблюдение и дальнейшее лечение:
• Коловезикальный свищ: катетер Фолея в течение 10 дней, возможно, цистография перед удалением.
• Доброкачественное заболевание: повторный осмотр через 2-4 недели, если проблемы, связанные со свищом, устранены, дальнейшее наблюдение не требуется; рутинный скрининг для исключения рака толстой кишки (в соответствии со стандартами).
• Злокачественное заболевание: онкологическое лечение и наблюдение.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Прямокишечно-мочевой свищ (ректовезикальный свищ) - причины, признаки, лечение
Лечение (вариант реконструкции и время операции) зависит от тяжести течения заболевания, этиологии свища, состояния тканей (например, недавно перенесенная операция, состояние после облучения и т.д.) и уровня свища (доступен ли со стороны промежности или нет?): необходимо отличать низкий прямокишечно-мочевой свищ от высокого коловезикального или энтеровезикального свища.
а) Эпидемиология. Редкое заболевание, составляющее, тем не менее, значительное число обращений в специализированных центрах. Общая заболеваемость неизвестна в связи с разнообразием этиологических факторов.
б) Симптомы прямокишечно-мочевого свища:
• Симптомы: пневматурия, фекалурия, инфекция мочевых путей/уросепсис, гематурия, кровотечение и отхождение мочи из прямой кишки, боли в полости таза.
• Бессимптомное течение.
в) Дифференциальный диагноз:
• Коловезикальный свищ.
• Ректовезикальный свищ:
- Абсцесс (острый парапроктит).
- Посттравматический: катетеризация мочевого пузыря, инородное тело и т.д.
- Послеоперационный: простатэктомия, геморроидэктомия, НПР, проктоколэктомия и т.д.
• Опухоли.
• Болезнь Крона.
• Постлучевой (в частности, после брахитерапии и т.д.).
• Венерический лимфогранулематоз.
• Врожденный ректовезикальный свищ (например, в сочетании с атрезией ануса).
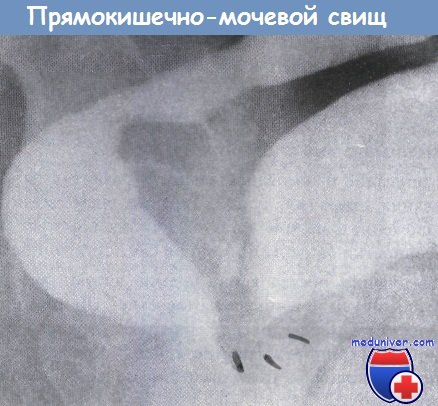
г) Патоморфология ректовезикального свища. Зависит от заболевания, приведшего к образованию свища.
д) Обследование при прямокишечно-мочевом свище
Необходимый минимальный стандарт:
• Анамнез: точное описание и последовательность развития симптомов? Предшествующие заболевания, операции, лучевая терапия, время возникновения => обоснованное предположение о внутрибрюшном или тазовом происхождении свища? • Предшествующие попытки ликвидации свища? Сопутствующие заболевания? • Клиническое обследование: обследование прямой кишки, аноскопия/ректороманоскопия => визуализируемое свищевое отверстие? Цистоскопия => выявление и локализации дефекта?
Обследование живота => дифференциация между прямокишечно-мочевым свищом низкого/среднего уровня (область мочевого треугольника или ниже) и высоким прямокишечно-мочевым/коловезикальным свищом (дно мочевого пузыря).
• Определение программы дальнейших обследований.
Дополнительные исследования (необязательные):
• Цистография/уретрография, проктография, КТ/МРТ.
• Эндоскопия (колоноскопия, фибросигмоидоскопия): 1) обследование, 2) скрининг в соответствии со стандартами.
е) Классификация:
• Высокий: коловезикальный, энтеровезикальный, высокий ректовезикальный свищ.
• Средний: прямокишечно-мочевой свищ.
• Низкий: прямокишечно-мочевой или аноуринарный свищ.
ж) Лечение без операции прямокишечно-влагалищном свище:
• Отсутствие/минимальная выраженность симптомов => консервативное лечение: средства, закрепляющие стул, антибиотики, катетер Фолея или надлобковая катетеризация, возможно, чрескожная нефростомия.
• Если у пациента уже выполнено отведение мочи/кала => выжидательная тактика (3-6 месяцев) и повторное обследование.
з) Операция при прямокишечно-влагалищном свище
Показания. Любой симптомный ректовезикальный свищ.
Хирургический подход:
- Выжидательная тактика: проксимальная стома для выигрыша во времени (например, выраженная симптоматика, недавно перенесенная операция) => соответствующая реконструкция и ликвидация свища в плановом порядке через 3-6 месяцев.
- Первичная/вторичная ликвидация свища (в зависимости от этиологии и времени): промежностный или абдоминальный доступ:
• Трансанальный/трансректальный доступ (по Йорку-Мейсону) => послойное ушивание и низведение лоскута прямой кишки.
• Промежностный доступ с интерпозицией тканей: например, нежной мышцы, лоскута из мясистой оболочки яичка, замещение уретры пересадкой слизистой со щечной поверхности ротовой полости.
• Трансабдоминальный доступ:
- НПР/БАР с колоанальным анастомозом, интерпозиция сальника.
- Цистэктомия/мочевой кондуит, ушивание дефекта стенки прямой кишки со стороны брюшной полости.
- Только паллиативные меры без ликвидации свища и реконструкции: колостома, БПЭ/эвисцерация.
и) Результаты лечения прямокишечно-мочевого свища. В зависимости от этиологии, состояния тканей, количества предшествующих попыток ликвидации свища, нутритивного статуса больного, варианта реконструкции.
к) Наблюдение и дальнейшее лечение. Повторный осмотр больного через 2-4 недели после начала лечения или выполненной операции. Если проблемы, связанные со свищом, устранены => закрытие стомы в плановом порядке. Дальнейшее наблюдение может зависеть от заболевания, вызвавшего образование свища.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Лучевая диагностика мочеполового свища
б) Визуализация:
1. Общая характеристика:
• Лучший диагностический критерий:
о Контрастное вещество из кишечника в просвете мочевого пузыря
2. Рентгенологические признаки мочеполового свища:
• Рентгенография:
о Газ в просвете мочевого пузыря
• Экскреторная урография:
о Дефект стенки мочевого пузыря ± эффект сдавливания
о Свищевой ход редко визуализируется
• Цистография:
о Кишечно-пузырная:
- Может наблюдаться только дефект стенки мочевого пузыря
- Контрастирование свищевого хода и кишечника наблюдается в < 50% случаев
- Свищевой ход может быть односторонним (например, из кишечника в мочевой пузырь)
о Пузырно-влагалищный:
- Контрастирование задней стенки влагалища
- Постмикционные изображения в боковой проекции позволяют выявить контрастирование влагалища
• Ретроградная уретрография:
о Наиболее оптимальный метод обнаружения свищей уретры
• Ирригография:
о Позволяет обнаружить только 35% ободочно-пузырных свищей
о Позволяет визуализировать признаки дивертикулита или другие потенциальные причины этих патологических изменений
о С помощью КТ можно обнаружить небольшое количество бария в мочевом пузыре после введения контраста:
- Слишком слабовыраженный признак для выявления при рентгенографии
• Фистулография:
о Катетеризация и введение контраста через отверстие на коже
о Лучший метод визуализации пузырно-кожных свищей
• Кольпография (введение контраста во влагалище):
о Ограниченная роль, используется преимущественно в случае влагалищно-прямокишечных свищей
3. КТ при мочеполовом свище:
• КТ с контрастированием:
о Кишечно-пузырный свищ:
- Газ в мочевом пузыре (наблюдается в 90% случаев)
- Пристеночное утолщение мочевого пузыря и кишечника
- Контрастное вещество из кишечника ± каловые массы в просвете мочевого пузыря
- Позволяет визуализировать сам канал, в частности, если он находится в плоскости среза КТ (< 50% случаев)
- Если КТ выполняется после цистографии, в просвете кишечника может контрастироваться моча
- Зачатую позволяет визуализировать косвенные признаки причины, приведшей к заболеванию:
Дивертикулит: наличие дивертикула, утолщение стенки ободочной кишки, сглаживание жировой прослойки между ободочной кишкой и мочевым пузырем ± прилежащий абсцесс
Воспалительное заболевание кишечника: равномерное протяженное сегментарное утолщение стенки кишечника, гиперемия
Первичное заболевание мочевого пузыря: могут определяться кальцификаты стенки мочевого пузыря (шистозоматоз или рак мочевого пузыря)
о Пузырно-влагалищный:
- Скопление газа в мочевом пузыре
- Контрастируемая моча во влагалище (в отсроченную фазу или в случае выполнения КТ после цистографии)
о Ободочно-влагалищный свищ:
- Хирургическое удаление матки (гистерэктомия является наиболее частой причиной):
Может обнаруживаться воспалительное образование между ободочной кишкой и влагалищем
- Признаки дивертикулита (вторая по частоте причина)
Абсцесс между ободочной кишкой и влагалищем
5. МРТ при мочеполовом свище:
• МРТ обладает высокой чувствительностью и специфичностью в выявлении ободочно-пузырных свищей:
о В большинстве (около 70%) случаев обнаруживается сопутствующий околопузырный абсцесс
• Очаговое утолщение стенки мочевого пузыря, скопление воздуха внутри пузыря и потеря сигнала от околопузырной жировой клетчатки служат чувствительными МРТ признаками
• Свищевой ход и абсцесс гиперинтенсивны на Т2-ВИ, а также имеют выраженное контрастирование по периферии
• Постконтрастные Т1-ВИ позволяют отличить абсцесс от очага воспаления и грануляционной ткани
6. Рекомендации по визуализации:
• Лучший метод визуализации:
о Зависит от природы и локализации предполагаемого свища
• Советы по протоколу исследования:
о Техника КТ-цистографии или КТ с введением контраста в прямую кишку позволяют улучшить визуализацию свищевого хода
о Мультипланарная реконструкция может применяться для отображения свищевого хода:
- При подозрении на ободочно-пузырный, ободочно-влагалищный или пузырно-влагалищный свищи важно получить изображение в сагиттальном срезе
о Изображения после мочеиспускания или опорожнения мочевого пузыря могут позволить улучшить выявление свищей
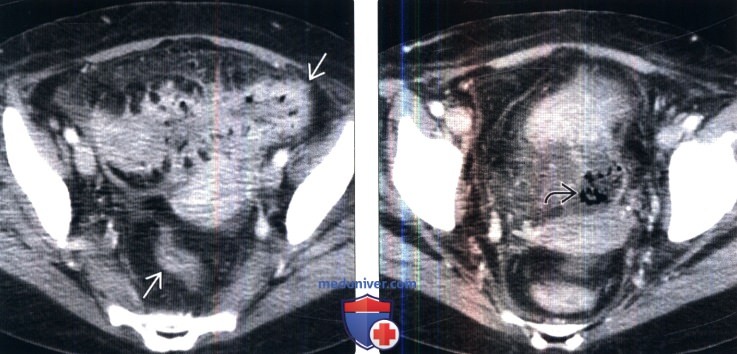
(Слева) КТ с контрастированием: у пациента с ободочно-пузырным свищом в анамнезе, возникшим вследствие гранулематозного колита, определяется заметное воспалительное утолщение прямой и сигмовидной кишок, а также гиперемия брыжейки.
(Справа) КТ с контрастированием: у этого же пациента определяется внепросветное скопление газа и жидкости между сигмовидной кишкой и куполом мочевого пузыря. Газ определялся в мочевом пузыре, и на ретроградной цистографии (изображение отсутствует) выявлен свищевой ход от мочевого пузыря к ободочной кишке.
в) Дифференциальная диагностика мочеполового свища:
1. Газ в просвете мочевого пузыря:
• Цистит (с бактериальной флорой, продуцирующей газ)
• Эмфизематозный цистит:
о Газ зачастую обнаруживается в стенке мочевого пузыря
• Наличие постоянного или недавно установленного катетера мочевого пузыря:
о Не следует ожидать слишком большого скопления газа в мочевом пузыре (необходимо проверить наличие признаков пиурии или симптомов наличия свища)
о Газ должен скапливаться на поверхности мочи, а не в внутри
• Недавнее инструментальное исследование мочевого пузыря (например, цистоскопия)
2. Утолщение стенок мочевого пузыря:
• Цистит:
о Инфекционный, радиационно-индуцированный, вызванный химиотерапией и др,
• Рак мочевого пузыря
3. Контрастное вещество во влагалище:
• Недержание мочи: моча может затекать во влагалище через промежность
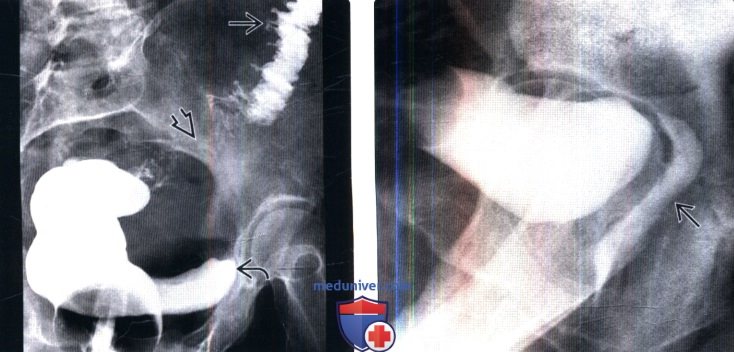
(Слева) Ирригография: у пациента с ободочно-пузырным свищом в анамнезе, возникшим вследствие дивертикулита, определяются несколько дивертикулов ободочной кишки, спазм сигмовидной кишки и заполнение мочевого пузыря контрастом, что указывает на наличие ободочно-пузырного свища.
(Справа) Цистография, выполненная через эпицистостому, боковая проекция: у пациентки с пузырно-влагалищным свищом в анамнезе, возникшим после гистерэктомии, определяется заполнение задних отделов влагалища контрастом.
г) Патология:
1. Общая характеристика:
• Этиология:
о Кишечно-пузырный свищ:
- Ободочно-пузырный свищ:
Дивертикулит (наиболее частая причина в западных индустриальных странах; является причиной 80% случаев)
Аденокарцинома прямой и сигмовидной кишок
Болезнь Крона
Лучевая терапия
- Пузырно-прямокишечный свищ:
Возникает почти всегда вследствие опухоли или травмы
- Пузырно-тонкокишечный свищ:
Болезнь Крона: наиболее частая причина
Инородное тело (например, проглоченная куриная косточка): редко
- Воспалительные заболевания: дивертикулит, болезнь Крона, инфекция мочевого пузыря с формированием гранулемы при туберкулезе или шистозоматозе
- Новообразования: рак ободочной кишки, мочевого пузыря или гинекологический рак
- Лучевая терапия: обычно возникает спустя 12-18 месяцев после терапии
о Пузырно-кожный свищ:
- Возникает чаще всего в виде осложнения при хирургическом вмешательстве, либо вследствие травмы
- Как правило, в месте предшествующей надлобковой цистостомии после удаления катетера:
При отсутствии обструкции выходного отверстия мочевого пузыря или инфицирования раны возможно спонтанное закрытие свища
- Может возникать после лучевой терапии (редко)
о Пузырно-влагалищный:
- Наиболее частой причиной служит гинекологическое оперативное вмешательство (гистерэктомия)
- Акушерские осложнения: наиболее частая причина в развивающихся странах
- После создания «неоцистиса» при радикальной цистэктомии:
Свищ между карманом подвздошной кишки и влагалищем
- Проникающая и ятрогенная травмы
о Пузырно-уретральный свищ:
- Возникает вследствие повреждения уретры (травма или оперативное вмешательство на малом тазу)
о Ободочно-влагалищный свищ:
- Наиболее частыми причинами являются дивертикулит или осложнение гистерэктомии
- Новообразования, ионизирующее облучение, воспалительное заболевание тонкого кишечника, инфекция, травма:
Все перечисленные причины являются редкими
о Прямокишечно-влагалищный свищ:
- Причина неизвестна, возникает обычно в виде акушерского осложнения
о Прямокишечно-мочеточниковый свищ:
- Является врожденным у детей:
Ассоциирован с атрезией ануса
- Приобретенный у взрослых:
Возникает в виде осложнения оперативного вмешательства на предстательной железе (наиболее частая причина)
Другие: новообразования, туберкулез, лучевая терапия, инструментальные исследования
2. Макроскопические и хирургические особенности:
• Наиболее часто поражается прямокишечно-сигмовидный сегмент толстого кишечника
• С помощью цистоскопии и сигмоскопии можно обнаружить воспалительные изменения, но как правило не сам свищ
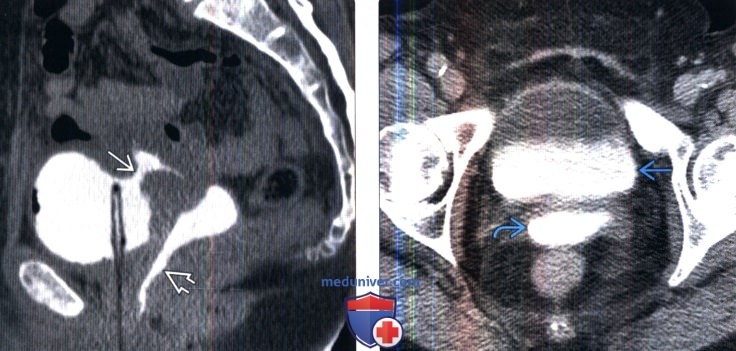
(Слева) КТ-цистография, сагиттальный срез: у пациентки с пузырно-маточным свищом в анамнезе, возникшим после кесарева сечения, определяется свищевой ход между мочевым пузырем, внутри которого находится постоянный катетер, и маткой. Выявлено последующее заполнение влагалища контрастом.
(Справа) КТ с контрастированием в отсроченную фазу: у этой же пациентки в мочевом пузыре и во влагалище определяется контрастируемая моча. В некоторых случаях необходимо тугое заполнение мочевого пузыря или влагалища с прямым введением контраста для обнаружения свища.
д) Клинические особенности:
1. Клиническая картина мочеполового свища:
• Наиболее частые признаки/симптомы:
о Наиболее частые: неспецифичные симптомы цистита
о Фекалурия или пневматурия отмечается в 40-70% случаев
о Персистирующие инфекции мочевыводящих путей (ИМП)
о Пузырно-влагалищный свищ: безболезненное подтекание мочи по каплям через влагалище
• Клинический профиль:
о Пузырно-влагалищный свищ: после гинекологического оперативного вмешательства:
- Предоперационное облучение предрасполагает к появлению свищей
о Кишечно-пузырный свищ: пациент с болезнью Крона
о Ободочно-пузырный свищ: пациенте дивертикулитом или раком ободочной кишки
2. Демография:
• Эпидемиология:
о Частота поражения мочевого пузыря при тотальной абдоминальной гистерэктомии составляет 0,5-1,0%:
- 75% пузырно-влагалищных свищей возникают после гистерэктомии по поводу доброкачественного заболевания
о В развивающихся странах акушерская травма является наиболее частой причиной возникновения пузырно-влагалищных свищей
е) Диагностическая памятка:
1. Следует учесть:
• Обратите внимание на то, что кишечно-влагалищные свищи сложнее выявить, чем пузырно-влагалищные свищи
2. Советы по интерпретации изображений:
• Дефект стенки мочевого пузыря может служить единственным признаком наличия свища
ж) Список использованной литературы:
1. Tang YZ et al: Imaging features of colovesical fistulae on MRI. Br J Radiol. 85(1018)4 371-5, 2012
2. Ezzat M et al: Repair of giant vesicovaginal fistulas. J Urol. 181 (3): 1184-8, 2009
3. Granberg CF et al: Functional and oncological outcomes after orthotopic neobladder reconstruction in women. BJU Int. 102(11): 1551-5, 2008
4. Rajaian S et al: Persistent multiple vesicocutaneous fistulas or watering-can abdomen. Urol J. 5(4):280-3, 2008
5. Smayra T et al: Vesicouterine fistulas: imaging findings in three cases. AJR Am J Roentgenol. 184(1)439-42,2005
6. Yu NCetal: Fistulas of the genitourinary tract: a radiologic review. Radiographics. 24(5)4331-52, 2004
7. Pickhardt PJ et al: Acguired gastrointestinal fistulas: classification, etiologies, and imaging evaluation. Radiology. 224(1):9-23, 2002
8. Pollack HM et al: Clinical urography. 2nd ed. Philadelphia: WB Saunders. 3001-3006,2000
9. Semelka RC et al: Pelvic fistulas: appearances on MR images. Abdom Imaging. 22(1):91-5, 1997
Свищ мочевого пузыря – это наличие патологического хода, соединяющего мочевой пузырь со смежными внутренними органами (влагалищем, кишечником) или кожей. Патология характеризуется выделением мочи через сообщающийся орган, постоянными инфекциями мочевых путей. Объем диагностического обследования должен включать гинекологический осмотр, УЗИ мочевого пузыря и органов малого таза, цистоскопию, хромоцистоскопию, фистулографию, урографию, цистографию, исследование мочи и мазков. Лечение свежих свищей может быть консервативным; при длительно незаживающих свищах показано их иссечение.
Общие сведения
С учетом вовлеченных в патологический процесс органов выделяют пузырно-генитальные, пузырно-кишечные и наружные свищи мочевого пузыря. Патология часто имеет длительное течение, доставляет моральные и физические страдания пациенту, приводит к инвалидизации, оказывает негативное влияние на функционирование мочеполового и кишечного тракта. Лечением свищей данной локализации занимаются специалисты в сфере практической урологии при участии проктологов и гинекологов.

Причины
Свищи мочевого пузыря приобретенного характера могут иметь травматическое, воспалительное, онкологическое или радиационное происхождение. Наиболее частыми причинами энтеровезикальных свищей служат рак кишечника, болезнь Крона, дивертикулит. Пузырно-генитальные свищи встречаются преимущественно у женщин и связаны с повреждениями, полученными в результате родов или гинекологических операций. Среди них большую часть (55-65%) составляют пузырно-влагалищные свищи.
Возникновение свищей между мочевым пузырем и половыми органами у женщин обычно вызывается родовыми травмами, интраоперационными повреждениями (при медицинском аборте, диагностическом выскабливании, гистерэктомии и др.). Среди других причин развития свищей выделяют ранения мочевого пузыря, урологические операции (в частности, трансуретральное удаление новообразований мочевого пузыря).
Свищи воспалительного генеза могут образовываться при прорыве в мочевой пузырь пиосальпинкса, параметрита, абсцесса предстательной железы и др. гнойных образований малого таза. В ряде случаев свищи возникают вследствие прорастания опухолью пузырной стенки при раке мочевого пузыря, раке влагалища, раке простаты и т. д. Патология может развиваться после облучения органов малого таза спустя несколько месяцев или даже лет после окончания лечения.
Классификация
По времени возникновения различают врожденные свищи мочевого пузыря и приобретенные. Врожденные свищи, наряду с кистой урахуса и дивертикулом мочевого пузыря, относятся к эмбриональным порокам и формируются в результате полного незаращения первичного мочевого протока. К таким видам аномалий относятся пузырно-пупочные, пузырно-кишечные свищи.
Довольно часто для отведения мочи в урологии прибегают к искусственному наложению надлобкового свища – эпицистостомии. Показаниями к формированию эпицистостомы служат стойкая задержка мочи и невозможность проведения катетеризации мочевого пузыря (например, при гиперплазии предстательной железы, раке простаты, стриктуре уретры и т. д.). Кроме этого, различают наружные свищи, сообщающиеся с кожей, и внутренние свищи, открывающиеся в полость органов.
Симптомы
Течение свища мочевого пузыря определяется его видом и вовлеченными органами. Наружные свищи, как правило, имеют прямой короткий ход, открываются на поверхности кожи, где вокруг отверстия возникает гиперемия, мацерация, гнойнички. Патологические ходы с более сложным строением могут быть длинными, извилистыми, с многочисленными карманами, что вызывает образование абсцессов и флегмон в окружающих тканях. Пузырно-влагалищные свищи (везиковагинальные) обычно проявляются спустя 1-2 недели после родов или гинекологического вмешательства.
Везиковагинальные свищи характеризуются появлением постоянных водянистых выделений из влагалища, интенсивность которых может быть различной. При свищах небольшого размера наблюдается периодическое непроизвольное подтекание мочи при сохраненном естественном мочеиспускании. Часто незначительные выделения мочи из влагалища ошибочно принимают за стрессовое недержание. Свищи, расположенные в основании мочевого пузыря, обычно достаточно широкие, поэтому через влагалище может выделяться часть или даже вся моча. Наряду с этими симптомами у женщин часто отмечается нарушение менструального цикла, частые циститы, кольпиты.
Пузырно-придатковые, параметрально-придатковые и комбинированные свищи протекают с явлениями выраженной общей интоксикации и болями, вызванными деструктивными процессами в малом тазу. Если свищ открывается в кишечник, то из прямой кишки постоянно выделяется жидкий кал и газы. Вытекание мочи (через наружный свищ, влагалище, прямую кишку) сопровождается мокнутием и раздражением кожи, присутствием резкого мочевого запаха, вызывает у больных психоэмоциональные расстройства и негативно сказывается на всех сферах жизни.
Диагностика
Мочепузырно-влагалищный свищ может быть обнаружен врачом-урологом или гинекологом. При констатации непроизвольного подтекания мочи требуется проведение влагалищного исследования. Большой свищ, соединяющий мочевой пузырь с влагалищем, хорошо виден при осмотре в зеркалах, поскольку полость влагалища довольно быстро заполняется свободной жидкостью – мочой. При сомнениях в характере отделяемого прибегают к биохимическому исследованию вагинального транссудата. Если в жидкости, выделяемой из влагалища, уровень креатинина превышает аналогичный показатель в сыворотке крови, то данный транссудат является мочой.
Выявить свищ мочевого пузыря также позволяет цистоскопия, проведенная на фоне тугой тампонады влагалища марлевыми тампонами. В ходе цистоскопии оцениваются локализация и размеры, выраженность воспаления и отека слизистой. Небольшие и точечные свищи могут быть обнаружены с помощью пробы с красителем. Для этого во влагалище устанавливается три тампона, а в мочевой пузырь по катетеру вводится раствор индигокармина. При окрашивании в течение 15 минут нижнего тампона наиболее вероятно стрессовое недержание мочи; при окрашивании верхних тампонов предполагается наличие свища.
С целью выявления сопутствующей инфекции мочеполовых путей производится бакпосев мочи и отделяемого уретры, бакисследование влагалищного мазка. Для контроля за функцией почек определяются биохимические показатели крови - креатинин, мочевина, электролиты. Наиболее точные сведения о характере свища, его локализации и взаимоотношениях с соседними органами получают при выполнении контрастных исследований – вагинографии, экскреторной урографии, цистографии, хромоцистоскопии, ретроградной уретеропиелографии. Для уточнения ветвления свищевого хода проводится фистулография.
Выявление мочепузырно-кишечных свищей требует проведения пальцевого исследования и дополнительного осмотра прямой кишки (аноскопии, ректороманоскопии). При свищах, вызванных лучевой терапией по поводу раковых опухолей, необходимо исключить рецидив онкопроцесса с помощью биопсии и гистологического исследования краев фистулы.
Лечение свища мочевого пузыря
При точечных (менее 3 мм в диаметре) пузырно-влагалищных свищах предпринимается попытка их консервативного закрытия. Для этого в мочевой пузырь устанавливается постоянный катетер Фолея, проводятся инстилляции мочевого пузыря, во влагалище вводятся мазевые тампоны, назначаются уросептики и антибиотики. Рубцевания удается достичь у 2-3% пациенток. Если в течение 6-8 недель свищ не закрывается самостоятельно, следует отказаться от консервативной терапии в пользу хирургического лечения.
Хирургическое закрытие свища - фистулопластику выполняют после медикаментозной подготовки и стихания гнойно-воспалительных процессов в зоне патологического хода. Независимо от вида свища, в процессе фистулопластики иссекаются рубцово-измененные ткани, мобилизуется и полностью разобщается с соседними органами и тканями стенка мочевого пузыря, после освежения краев дефекты ушиваются. Операции по закрытию сформировавшихся свищей производят надлобковым, трансвагинальным (у женщин), промежностным (у мужчин) или комбинированным доступом.
После ушивания пузырно-влагалищного свища на некоторое время оставляют эпицистостому или постоянный мочевой катетер. Наличие пузырно-кишечного свища может потребовать временного наложения колостомы, резекции сегмента кишки, пересадки мочеточников в кишечник либо цистэктомии с созданием искусственного кишечного резервуара для мочи.
Прогноз и профилактика
Профилактика свищей мочевого пузыря у женщин требует правильной организации родовспоможения, особенно у беременных с узким тазом, крупным плодом, поперечным положением плода и т. д.; предупреждения интраоперационного повреждения органов при выполнении гинекологических операций. Во всех случаях для более благоприятного прогноза необходимо своевременное распознавание травмы мочевых органов, ее правильная оценка и выбор адекватного способа устранения свища.
Свищи прямой кишки – это хроническая форма парапроктита, характеризующаяся образованием глубоких патологических каналов (фистул) между прямой кишкой и кожей или параректальной клетчаткой. Проявляется кровянисто-гнойными либо кровянистыми выделениями из отверстия на коже возле заднего прохода, локальным зудом, болями, мацерацией и раздражением кожи. Диагностика предполагает проведение зондирования патологических ходов, аноскопии, фистулографии, ректороманоскопии, ирригоскопии, ультрасонографии, сфинктерометрии. Лечение хирургическое, включающие различные методы иссечения свища прямой кишки в зависимости от его локализации.
МКБ-10
Общие сведения
В основе образования свища прямой кишки лежит хроническое воспаление анальной крипты, межсфинктерного пространства и параректальной клетчатки, ведущее к формированию свищевого хода. При этом пораженная анальная крипта одновременно служит внутренним свищевым отверстием. Течение свища прямой кишки рецидивирующее, изнуряющее пациента, сопровождающееся как местной реакцией, так и общим ухудшением состояния. Длительное наличие свища может приводить к деформации анального сфинктера, а также увеличивать вероятность развития рака прямой кишки.
Причины
По данным специалистов в области современной проктологии, около 95% свищей прямой кишки являются исходом острого парапроктита. Инфекция, проникая вглубь стенки кишки и окружающую клетчатку, вызывает формирование периректального абсцесса, который вскрывается, образуя свищ. Формирование свища прямой кишки может быть связано с несвоевременностью обращения пациента к врачу, нерадикальностью оперативного вмешательства при парапроктите.
Свищи прямой кишки также могут иметь посттравматическое или постоперационное происхождение (вследствие резекции прямой кишки). Свищи, соединяющие прямую кишку и влагалище, чаще являются следствием родовых травм (при тазовом предлежании плода, разрывах родовых путей, применении акушерских пособий, затяжных родах и пр.) или осложненных гинекологических вмешательств. Патология часто встречается у пациентов с болезнью Крона, дивертикулярной болезнью кишечника, раком прямой кишки, туберкулезом прямой кишки, актиномикозом, хламидиозом, сифилисом, СПИДом.
Классификация
По количеству и локализации отверстий свищи прямой кишки могут быть полными и неполными:
- У полного свища входное отверстие расположено на стенке прямой кишки; выходное отверстие – на поверхности кожи вокруг ануса. Нередко при полном свище имеется несколько входных отверстий, сливающихся в глубине параректальной клетчатки в единый канал, выходное отверстие которого открывается на коже.
- Неполный свищ прямой кишки характеризуется наличием только входного отверстия на и слепо заканчивается в параректальной клетчатке. Однако в результате гнойных процессов, происходящих при парапроктите, неполный свищ нередко прорывается наружу, превращаясь в полный.
По месту локализации внутреннего отверстия на стенке прямой кишки различают свищи передней, задней и боковой локализации.
По расположению свищевого хода относительно анального сфинктера свищи прямой кишки бывают интрасфинктерными, транссфинктерными и экстрасфинктерными:
- Интрасфинктерные (краевые подкожно-подслизистые) свищи прямой кишки, как правило, имеют прямой свищевой ход с наружным отверстием, выходящим вблизи ануса, и внутренним, расположенным в одной из крипт.
- При свищах транссфинктеральной локализации свищевой канал может располагаться в подкожной, поверхностной или глубокой порции сфинктера. Свищевые ходы при этом часто бывают разветвленными, с наличием гнойных карманов в клетчатке, выраженным рубцовым процессом в окружающих тканях.
- Экстрасфинктерально расположенные свищи прямой кишки огибают наружный сфинктер, открываясь внутренним отверстием в области крипт. Обычно они являются исходом острого парапроктита. Свищевой ход длинный, извитой, с гнойными затеками и рубцами, может иметь подковообразную форму и несколько свищевых отверстий.
Экстрасфинктерные свищи прямой кишки различаются по степени сложности:
- Свищи 1-ой степени имеют узкое внутреннее отверстие и относительно прямой ход; рубцы, инфильтраты и гнойники в клетчатке отсутствуют.
- При свищах 2-ой степени сложности внутреннее отверстие окружено рубцами, но воспалительные изменения отсутствуют.
- Экстрасфинктерные свищи 3-ей степени характеризуются узким внутренним отверстием без рубцов, но наличием в клетчатке гнойно-воспалительного процесса.
- При 4-ой степени сложности внутреннее отверстие свища прямой кишки расширено, окружено рубцами, воспалительными инфильтратами, гнойными затеками в клетчатке.
Симптомы свищей
Пациент, страдающий свищом прямой кишки, замечает на коже перианальной области наличие ранки – свищевого хода, из которого периодически выделяется сукровица и гной, пачкающие белье. В связи с этим больной вынужден часто менять прокладки, обмывать промежность, делать сидячие ванны. Обильные выделения из свищевого хода вызывают зуд, мацерацию и раздражение кожи, сопровождаются дурным запахом.
Если свищ прямой кишки хорошо дренируется, болевой синдром выражен слабо; сильная боль обычно возникает при неполном внутреннем свище вследствие хронического воспаления в толще сфинктера. Усиление боли отмечается в момент дефекации, при прохождении калового комка по прямой кишке; после долгого сидения, при ходьбе и кашле.
Свищи прямой кишки имеют волнообразное течение. Обострение наступает в случае закупорки свищевого хода грануляционной тканью и гнойно-некротической массой. Это может приводить к формированию абсцесса, после спонтанного вскрытия которого острые явления стихают: уменьшается отделяемое из ранки и боли. Тем не менее, полного заживления наружного отверстия свища не происходит и чрез какое-то время острая симптоматика возобновляется.
В период ремиссии общее состояние пациента не изменено, и при тщательном соблюдении гигиены качество жизни сильно не страдает. Однако длительное течение свища прямой кишки и постоянные обострения заболевания могут приводить к астенизации, ухудшению сна, головной боли, периодическому повышению температуры, снижению трудоспособности, нервозности, снижению потенции.
Осложнения
Сложные свищи прямой кишки, существующие продолжительное время, часто сопровождаются тяжелыми местными изменениями – деформацией анального канала, рубцовыми изменениями мышц и недостаточностью анального сфинктера. Нередко в результате свищей прямой кишки развивается пектеноз – рубцевание стенок анального канала, приводящее к его стриктуре.
Диагностика
Распознавание свища прямой кишки осуществляется в ходе консультации проктолога, строится на основе жалоб, клинического осмотра и инструментального обследования (зондирования, выполнения красящей пробы, фистулографии, ультрасонографии, ректороманоскопии, ирригоскопии и др.).
При полном свище прямой кишки на коже перианальной области заметно наружное отверстие, при надавливании на которое выделяется слизь и гной. Свищи, возникающие после острого парапроктита, как правило, имеют одно наружное отверстие. Наличие двух отверстий и их расположение слева и справа от ануса позволяет думать о подковообразном свище прямой кишки. Множественные наружные отверстия характерны для специфических процессов.
При парапроктите выделения из свища обычно гноевидные, желтого цвета, не имеющие запаха. Туберкулез прямой кишки сопровождается истечением из свища обильных жидких выделений. В случае актиномикоза выделения носят скудный крошковидный характер. Наличие кровянистых выделений может служить сигналом озлокачествления свища прямой кишки. При неполном внутреннем свище прямой кишки имеется только внутреннее отверстие, поэтому наличие свища устанавливается при ректальном пальцевом исследовании. У женщин обязательным является проведение гинекологического исследования, позволяющего исключить наличие свища влагалища.
Зондирование свища прямой кишки помогает установить направление свищевого хода, его разветвление в тканях, наличие гнойных карманов, отношение хода к сфинктеру. Определение протяженности и формы патологического канала, а также локализации внутреннего свищевого отверстия уточняется при проведении аноскопии и пробы с красителем (раствором метиленового синего). При отрицательной пробе с красителем или в дополнение к ней показана фистулография.
Всем пациентам со свищами прямой кишки выполняется ректороманоскопия, позволяющая оценить состояние слизистой прямой кишки, выявить новообразования и воспалительные изменения. Ирригоскопия с бариевой клизмой в диагностике свища прямой кишки имеет вспомогательное дифференциальное значение.
Для оценки функционального состояния анального сфинктера при рецидивирующих и длительно существующих свищах прямой кишки целесообразно проведение сфинктерометрии. В комплексной диагностике свища прямой кишки чрезвычайно информативна ультрасонография. Дифференциальная диагностика свищей прямой кишки проводится с кистами параректальной клетчатки, остеомиелитом тазовых костей, эпителиальным копчиковым ходом.
Лечение свищей прямой кишки
Радикальное лечение свища может быть только оперативным. Во время ремиссии, при закрытии свищевых отверстий выполнение операции нецелесообразно ввиду отсутствия четких видимых ориентиров, возможности нерадикального иссечения свища и повреждения здоровых тканей. В случае обострения парапроктита производится вскрытие абсцесса и ликвидация гнойного: назначается массивная антибиотикотерапия, физиотерапия (электрофорез, УФО), после чего в «холодном» периоде проводится операция.
При различных типах свищей прямой кишки может выполняться рассечение или иссечение свища в просвет прямой кишки, дополнительное вскрытие и дренирование гнойных затеков, ушивание сфинктера, перемещение слизистого или слизисто-мышечного лоскута для закрытия внутреннего свищевого отверстия. Выбор методики определяется локализацией свищевого хода, степенью рубцовых изменений, наличием инфильтратов и гнойных карманов в параректальном пространстве.
Постоперационное течение может осложняться рецидивами свища прямой кишки и недостаточностью анального сфинктера. Избежать подобных осложнений позволяет адекватный выбор хирургической методики, своевременность оказания хирургического пособия, правильное техническое выполнение операции и отсутствие погрешностей в ведении пациента после вмешательства.
Прогноз и профилактика
Интрасфинктерные и невысокие транссфинктерные свищи прямой кишки обычно поддаются стойкому излечению и не влекут за собой серьезных осложнений. Глубокие транссфинктерные и экстрасфинктерные свищи часто рецидивируют. Длительно существующие свищи, осложненные рубцеванием стенки прямой кишки и гнойными затеками, могут сопровождаться вторичными функциональными изменениями. Профилактика образования свищей требует своевременного лечения парапроктита, исключения факторов травматизации прямой кишки.
1. Клинические рекомендации по диагностике и лечению взрослых больных хроническим парапроктитом (свищ заднего прохода, свищ прямой кишки) / Ассоциация колопроктологов России - 2013
Читайте также:

