Что такое слоновость кожи
Обновлено: 19.04.2024
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Утолщение кожи: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Определение
Гиперкератоз – это аномальное утолщение верхнего слоя кожи (эпидермиса) в результате избыточной инсоляции, воздействия химических веществ, частого трения или давления. Кроме того, гиперкератоз может возникать на фоне некоторых заболеваний.
Утолщение кожи происходит в роговом слое эпидермиса, который является конечной точкой процесса дифференцировки кератиноцитов - клеток, содержащих белок кератин. Именно в роговом слое кератиноциты теряют воду и ядро и превращаются в чешуйки рогового слоя – корнеоциты.
При гиперкератозе происходит ускоренная дифференцировка кератиноцитов, а физиологическое слущивание роговых чешуек с поверхности кожи, наоборот, замедляется.
Разновидности гиперкератоза
В зависимости от происхождения выделяют приобретенный и наследственный гиперкератоз.
По клиническим проявлениям.
- Мозоли – часто встречающаяся разновидность гиперкератоза. Различают несколько видов мозолей, но все они появляются вследствие утолщения кожи в местах, наиболее подверженных механическому воздействию. Причем такое изменение кожи может быть связано как с усиленными физическими нагрузками, так и с различными хроническими заболеваниями, что характерно для пожилых пациентов.
- Роговая (тилотическая) экзема проявляется гиперкератозом ладоней и подошв.
- Псориаз - аутоиммунное воспалительное заболевание, при котором на коже формируются гиперкератотические чешуйчатые бляшки.
- Актинический кератоз обычно представлен небольшими красноватыми чешуйчатыми выпуклостями, которые появляются после избыточной инсоляции. Актинический кератоз – серьезное состояние с высокой вероятностью озлокачествления и требует обязательной консультации врача.
- Себорейный кератоз характеризуется маленькими коричневыми или черными пятнами, обычно локализующимися на лице, шее, плечах и спине. Это одно из наиболее распространенных доброкачественных новообразований кожи у взрослых.
- Фолликулярный гиперкератоз («гусиная кожа») характеризуется закупоркой устьев фолликулов ороговевшими клетками эпидермиса.
- Эпидермолитический гиперкератоз - редкое наследственное заболевание, которое проявляется сразу при рождении. Новорожденные имеют красноватую кожу, иногда покрытую небольшими волдырями.
Гиперкератоз кожи может возникнуть у людей, которые пренебрегают регулярными процедурами по уходу за кожей, в результате чего отмершие клетки рогового слоя скапливают и формируют кератомы – доброкачественные новообразования.
Наша кожа постоянно подвергается воздействию неблагоприятных внешних факторов, таких как хлорированная вода и моющие средства, УФ-излучение. В результате повреждается защитный липидный слой кожи, и влага начинает интенсивно испаряться с ее поверхности, а корнеоциты теряют способность к физиологическому слущиванию.
При сахарном диабете гиперкератоз становится следствием нарушения обмена веществ и ухудшения микроциркуляции кожи.
Ношение тесной или неудобной обуви, особенно при плоскостопии, врожденных патологиях стоп, ожирении, может стать причиной утолщение кожи на стопах.
Развитию гиперкератоза шейки матки (лейкоплакии) способствует вирус папилломы человека.
Причиной гиперкератоза может стать хроническое грибковое поражение, а также опоясывающий лишай.
Считается, что симптомы утолщения и сухости кожи могут быть вызваны дефицитом витаминов А, Е, D и С.
Гиперкератоз нередко становится следствием недостатка гормона эстрогена у женщин в период менопаузы.
Заболевания и состояния, при которых развивается гиперкератоз
- Сахарный диабет.
- Ожирение.
- Плоскостопие.
- Ихтиоз.
- Псориаз.
- Экзема.
- Менопауза.
- Грибковое поражение кожи.
- Опоясывающий лишай.
- Эритродермия.
- Атопический дерматит.
- Себорейный кератоз.
Чаще всего за первой консультацией по поводу утолщения кожи обращаются к врачу-дерматологу. После тщательного осмотра, сбора жалоб, выяснения медицинской и семейной истории пациента, проведения лабораторных и инструментальных исследований может потребоваться консультация врача-эндокринолога , врача-онколога , врача-инфекциониста.
Диагностика и обследования при утолщении кожи
Тщательный сбор анамнеза с учетом всех жалоб пациента, осмотр и проведение дополнительных методов диагностики помогут установить причину гиперкератоза.
-
Клинический анализ крови с развернутой лейкоцитарной формулой для выявления воспалительных процессов в организме.
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ См. также: Общий анализ – см. тест № 5, Лейкоцит.
Наследственная лимфедема – это группа генетических патологий, которые проявляются нарушением лимфооттока от различных участков тела (чаще всего – нижних конечностей) с развитием выраженного отека. Симптомами этого состояния является отечность пораженных конечностей, развивающаяся в различном возрасте (в зависимости от формы заболевания), усугубляющаяся при физической нагрузке и под воздействием иных факторов. Диагностика наследственной лимфедемы производится на основании данных наследственного анамнеза пациента и физикального осмотра. В отношении некоторых типов патологии разработаны молекулярно-генетические методы определения. Специфического лечения не существует, для ослабления выраженности симптомов используют различные техники лимфодренажного массажа и специальные диеты. В некоторых случаях проводят хирургическую коррекцию.
МКБ-10
Общие сведения
Наследственная лимфедема (первичная лимфедема, слоновость) – группа врожденных нарушений лимфообращения, которые могут быть обусловлены дисплазией лимфатических сосудов, аномалиями процесса резорбции тканевой жидкости или разрушением клапанов. Это заболевание известно с глубокой древности, но его подробное изучение началось только в XIX веке – например, в 1891 году У. Милрой описал семейную форму наследственной лимфедемы, (годом ранее подобную патологию описал Нонне, но не смог доказать ее врожденную природу). В последующие годы было открыто множество форм этого состояния с различной степенью выраженности симптомов. Были описаны как изолированные типы, проявляющиеся только отеком, так и варианты патологии, сочетающиеся с другими нарушениями.

Причины
Наследственная лимфедема любого типа возникает по причине нарушения функционирования лимфатической системы – это может быть дисплазия лимфатических сосудов, разрушение их клапанов или нарушение процессов реабсорбции тканевой жидкости. Большинство форм этого состояния является аутосомно-доминантными наследственными заболеваниями, в ряде случаев наблюдается неполная пенетрантность дефектного гена, особенно у гетерозигот. Превалирующее количество женщин в половом распределении наследственной лимфедемы обусловлено физиологическими и эндокринными особенностями – наличие повышенного уровня эстрогена снижает давление тканевой жидкости, что облегчает ее накопление. К такому состоянию могут приводить мутации различных генов, что также отражается на фенотипической картине заболевания.
Классификация
Выделяют следующие наиболее распространенные формы наследственной лимфедемы:
- Синдром Нонне-Милроя или наследственная лимфедема типа 1А – в отношении причин этого заболевания с аутосомно-доминантным типом наследования врачи-генетики еще не пришли к однозначному выводу. Выяснено, что дефектный ген располагается на 5-й хромосоме, предположительно это VEGF3 – он кодирует один из факторов роста лимфатических сосудов и массово синтезируется в период эмбрионального развития, а у взрослых людей обнаруживается в лимфатическом эндотелии. Дефект этого белка приводит к наследственной лимфедеме по причине дисплазии и недоразвития лимфатических сосудов малого калибра.
- Наследственная лимфедема типа 1В – наименее изученная форма заболевания, которую связывают с мутациями генов, расположенных на некоторых локусах 6-й хромосомы.
- Наследственная лимфедема типа 1С – самый распространенный вариант данной патологии, по некоторым данным он обуславливает более 90-94% всех случаев этого отечного состояния. Причиной развития становятся мутации гена GJC2, локализованного на 1-й хромосоме. Продуктом его экспрессии является белок коннектин-47, представитель широкого семейства протеинов, формирующих щелевые контакты между клетками различных тканей. Коннектин-47 выполняет эту роль в эндотелии лимфатических сосудов, поэтому при дефектах гена GJC2 его проницаемость изменяется, и нормальный отток тканевой жидкости становится затрудненным, что приводит к наследственной лимфедеме. По некоторым данным, при мутации вышеуказанного гена имеет место гипоплазия лимфатических сосудов, но специалисты полагают, что это вторичное явление. Как и многие другие формы этого заболевания, наследственная лимфедема типа 1С передается по аутосомно-доминантному механизму с неполной пенетрантностью.
- Синдром Мейджа или наследственная лимфедема типа 2 – достаточно редкая форма заболевания, характеризующаяся поздним началом, иногда встречаются и детские варианты. Это дает некоторым исследователям повод разделять синдром Мейджа на два подтипа – с ранним и поздним развитием. Этиология данного варианта наследственной лимфедемы досконально не изучена, предполагается мутация гена F0XC2, являющегося одним из факторов транскрипции других генов. В результате нарушается функционирование клапанов лимфатических сосудов, что задерживает транспорт жидкости и создает условия для ее накопления в тканях.
Кроме того, специалисты нередко выделяют в отдельные виды наследственной лимфедемы отеки лимфатической природы, сопровождающие некоторые другие генетические патологии. Наиболее известным вариантом такого состояния является лимфедема при болезни Шерешевского-Тернера. Кроме того, лимфатические отеки могут сопровождать такие заболевания, как синдром желтых ногтей и болезнь Хеннекама.
Симптомы наследственной лимфедемы
Различные варианты болезни характеризуются неодинаковым возрастом появления симптомов, их выраженностью и сопутствующими проявлениями. Например, болезнь Нонне-Милроя сопровождается незначительным отеком ног, который можно выявить уже при рождении больного. В дальнейшем это состояние прогрессирует, приводя к характерной клинической картине заболевания.
Наследственные лимфедемы типов 1В и 1С очень схожи между собой и начинают развиваться в детском или подростковом возрасте. В некоторых случаях отеки ног (реже – рук) могут возникать при этих формах и у взрослых людей. Это обусловлено тем, что недостаточность лимфооттока может частично компенсироваться, не привлекая к себе внимания долгие годы и проявляясь лишь незначительной или умеренной отечностью тканей после физических нагрузок. Беременность, ожирение и неправильное питание способны привести к декомпенсации этих форм наследственной лимфедемы. Синдром Мейджа чаще всего возникает в возрасте 30-50-ти лет, иногда ранее – это связано с постепенным разрушением клапанов лимфатических сосудов.
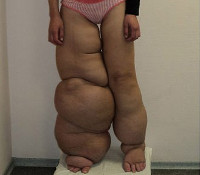
При дальнейшем течении наследственной лимфедемы образуется порочный круг – нарушения лимфооттока приводят к отеку, который еще сильнее затрудняет работу лимфатических сосудов. Сначала конечности сильно отекают, при надавливании на ткани остается след от пальца. Затем на поверхности кожных покровов ног или рук образуется так называемая «лимонная корочка» – признак застоя лимфы в дерме. Постепенно отек и кожные нарушения прогрессируют. Пораженные конечности заметно увеличиваются в объеме, иногда достигая значительных размеров (слоновость), на коже формируются участки гиперкератоза.
Застой лимфы при наследственной лимфедеме затрудняет микроциркуляцию и питание тканей, поэтому на ногах или руках возникают трофические нарушения (язвы, эрозии), которые часто осложняются вторичной инфекцией. Инфекционные агенты способны поражать еще функционирующие лимфатические сосуды (лимфангит), что еще сильнее затрудняет отток лимфы и ведет к быстрому прогрессированию заболевания. В тяжелых случаях и при отсутствии лечения наследственная лимфедема уродует внешний вид конечностей, может приводить к сепсису и сердечно-сосудистой недостаточности.
Диагностика
Определение лимфедемы вообще как отечного синдрома, как правило, не представляет особой сложности – для этого достаточно простого осмотра кожных покровов больного и пальпации пораженных конечностей. При этом определяется выраженный отек, при надавливании на ткани остаются следы в виде ямок, которые долго не расправляются. При расспросе больного наследственной лимфедемой выясняется, что отечность усиливается при длительной ходьбе, стоянии и физической нагрузке. В некоторых случаях подозрение на это состояние может возникнуть у врача-неонатолога при осмотре новорожденного – например, при болезни Нонне-Милроя. Для доказательства лимфатической природы отеков могут производить такое исследование, как лимфангиографию (контрастное рентгенологическое изучение лимфатических сосудов) – при этом состоянии будет выявляться их гипо- или аплазия.
Наличие в наследственном анамнезе пациента подобных отеков и синдромов у близких родственников указывает на генетическую природу данного состояния. Окончательный диагноз может быть подтвержден молекулярно-генетическими исследованиями – в настоящее время в лабораториях производится определение наследственной лимфедемы, обусловленной мутациями генов GJC2 и VEGF3. При этом совершают прямое секвенирование последовательности вышеуказанных генов, что позволяет обнаружить генетический дефект. В некоторых случаях имеет смысл произвести проверку на иные наследственные патологии, которые, помимо прочего, могут проявляться и отечным синдромом.
Лечение наследственной лимфедемы
Терапия наследственной лимфедемы сводится к нескольким принципам – улучшению оттока лимфы, снижению задержки тканевой жидкости и устранению вторичных нарушений, обусловленных отечным синдромом. Для улучшения оттока применяют разнообразные лимфодренажные массажи (как ручные, так и аппаратные) и особый компрессионный трикотаж, иногда используют местные лекарственные средства. Для некоторых форм наследственной лимфедемы могут быть эффективными хирургические методики, создающие более полноценные пути эвакуации тканевой жидкости в лимфатическую или кровеносную системы. Для снижения задержки лимфы в тканях назначают специальные диеты с пониженным содержанием белков и солей – эти нутриенты способны значительно усугублять течение лимфатического отека.
Прогноз и профилактика
1. Нарушения лимфатического оттока: лимфостаз, лимфедема: учеб.-метод. пособие/ С.А. Алексеев, П.П. Кошевский. – 2016.
2. Лечение лимфедемы конечностей (обзор литературы)/ Юдин В.А. Савкин И.Д.// Российский медико-биологический вестник имени академика И.П. Павлова. - 2015.
МКБ-10


Общие сведения
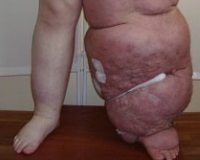
В сосудистой хирургии термин «слоновость» используется для описания тяжелой степени лимфатического отека (лимфедемы). По данным ВОЗ, патология встречается у 10% населения, причем 80-90% больных составляют женщины молодого и среднего возраста. Более 96% пациентов – люди трудоспособного возраста, что обуславливает высокую социальную значимость заболевания. В силу прямохождения человека в 95% случаев возникает слоновость нижних конечностей, оставшиеся 5% включают отечность верхних конечностей, наружных половых органов.

Первичная форма лимфатического отека в 97% случаев имеет идиопатический характер. Она возникает при гипоплазии или гиперплазии лимфатических путей, реже причиной становится клапанная недостаточность лимфососудов. Около 3% случаев первичной лимфедемы обусловлено отягощенной наследственностью (болезнь Мильроя). Этиологическая структура вторичных форм патологии более изучена, к типичным причинам застоя лимфы относят следующие:
Патогенез
В лимфатической жидкости содержится 2-4% белков, которые откладываются в интерстиции. Это провоцирует хронические воспалительные реакции, становится причиной патологической коллагенизации и склероза тканей. Уплотненная фиброзированная ткань сильнее сдавливает лимфососуды и ухудшает отток, в результате чего замыкается порочный круг лимфатической недостаточности.

Классификация
По этиопатогенетическим особенностям существует 2 формы заболевания: первичная и вторичная слоновость. Первичная вызвана врожденными аномалиями лимфатической системы либо наследственными патологиями. Вторичная слоновость возникает на фоне травматических, ятрогенных и воспалительных нарушений лимфооттока. В практической медицине наибольшую значимость имеет клиническая классификация лимфостаза конечностей, в которой выделяют следующие стадии:
Существует классификация лимфедемы по морфологическим признакам. Выделяют 3 формы: мягкую, твердую, смешанную:
- При мягкой форме наблюдается разрыхление соединительнотканных перегородок, выраженный отек, образование перемычек между жировыми дольками.
- При твердой форме жировая клетчатка замещается соединительной тканью.
- Смешанный вариант характеризуется сочетанием всех вышеописанных признаков на разных участках конечности.
Иногда слоновость сопровождается повышенной потливостью и избыточным оволосением кожи над лимфатическим отеком. Такие изменения объясняются вовлечением в патологический процесс симпатического отдела нервной системы. В запущенных случаях снижается температурная, болевая, тактильная чувствительность. Симптомы вызваны сдавлением периферических нервов фиброзной тканью.
Осложнения
При третьей-четвертой стадии заболевания на коже пораженной конечности появляются болезненные трещины, из которых выделяется лимфа (лимфорея). Слоновость осложняется мокнущей экземой, которая не поддается консервативному лечению. Трещины и трофические язвы становятся входными воротами для инфекции, поэтому возникают вторичные гнойные осложнения. Вследствие отека и сильных болей в пораженной конечности пациенты утрачивают работоспособность.
Диагностика

Консервативная терапия
Хирургическое лечение
Большинство пациентов со временем требуют проведения оперативной коррекции лимфооттока. Для создания обходных путей сброса лимфы в венозное русло накладываются лимфовенозные анастомозы, операция проводится с применением микрохиругической техники. При необратимых структурных перестройках конечности единственным методом лечения является кожно-пластическая операция, которая частично восстанавливает функцию конечности.
Прогноз и профилактика
Слоновость не является летальной патологией, однако она вызывает необратимые изменения тканей и становится причиной инвалидности. Прогноз зависит от своевременности диагностики и характера лечения. Для профилактики болезни рекомендуется повышать ежедневную физическую активность, добавлять в рацион витаминизированную пищу, богатую антиоксидантами. При длительной стоячей или сидячей работе рекомендуется компрессионный трикотаж для ног.
4. Лимфедема (слоновость) нижних конечностей (этиопатогенез, клиника, лечение)/ Н.П. Снытко// Вестник Смоленской медицинской академии. – 2003. – №1.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Рожа: причины появления, симптомы, диагностика и способы лечения.
Определение
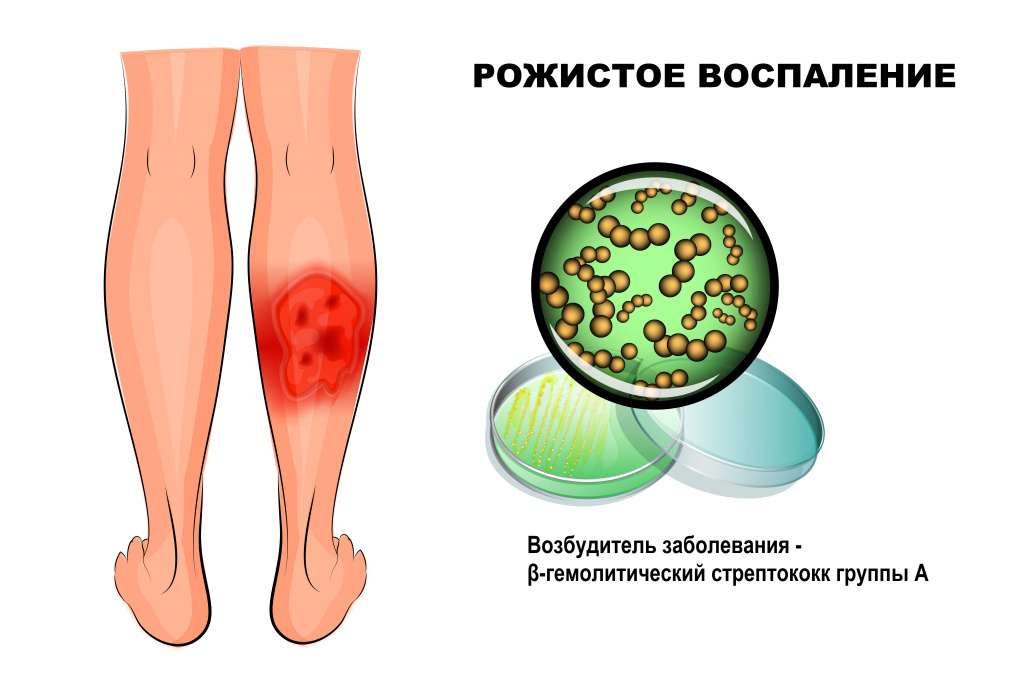
Рожа – это инфекционное заболевание, возбудителем которого чаще всего становится β-гемолитический стрептококк группы А. Болезнь протекает с выраженными симптомами интоксикации и очаговым поражением кожи.
Причины появления рожистого воспаления
Стрептококк группы А (Streptococcus pyogenes) широко распространен в окружающем мире, может являться возбудителем инфекций мягких тканей (импетиго, рожи), верхних дыхательных путей (фарингита, тонзиллита), инфекционных заболеваний (скарлатины), ревматической болезни сердца, постстрептококкового гломерулонефрита и др.
Занос возбудителя на кожу происходит через руки из первичного источника инфекции (например, из носоглотки) при наличии любых (даже минимальных) нарушениях целостности кожного покрова. Инкубационный период составляет от 2 до 7 дней.
Из очагов стрептококковой инфекции процесс может распространяться лимфогенно (по лимфатическим путям) или гематогенно (с током крови). Наличие в крови бактерий и их токсинов приводит к интоксикации (повышению температуры тела, ознобу, слабости и др.).
Предрасполагающими факторами развития рожи могут быть:
- сопутствующие заболевания (микозы стоп, сахарный диабет, ожирение, хроническая венозная недостаточность при варикозной болезни вен, хроническая недостаточность лимфатических сосудов (лимфостаз), экзема и др.);
- наличие очагов хронической стрептококковой инфекции (тонзиллита, отита, синусита, кариеса, пародонтоза, остеомиелита, тромбофлебита, трофических язв);
- профессиональные вредности, связанные с повышенной травматизацией, загрязнением кожных покровов, ношением резиновой обуви и др.;
- хронические соматические заболевания со снижением иммунитета;
- пожилой возраст.
Классификация заболевания
По кратности течения выделяют следующие виды рожистого воспаления:
- первичное;
- повторное (через два года и более после первого случая заболевания или в более ранние сроки, но при иной локализации процесса);
- рецидивирующее (рецидивы возникают в период от нескольких дней до 2 лет при одной и той же локализации процесса).
- эритематозная рожа;
- эритематозно-буллезная рожа;
- эритематозно-геморрагическая рожа;
- буллезно-геморрагическая рожа.
- рожистое воспаление на лице;
- на волосистой части головы;
- на верхних конечностях;
- на нижних конечностях;
- на туловище;
- на половых органах.
- легкая рожа;
- средней тяжести рожа;
- тяжелая рожа.
- локализованное рожистое воспаление - местный процесс захватывает одну анатомическую область (например, голень или лицо);
- распространенное (мигрирующее) рожистое воспаление - местный процесс захватывает несколько смежных анатомических областей;
- метастатическое рожистое воспаление с возникновением отдаленных друг от друга очагов (например, голень и лицо и т.д.).
На участках кожи, где впоследствии возникают локальные поражения, некоторые пациенты ощущают расстройство чувствительности, распирание, жжение, болезненность.
Увеличиваются и становятся болезненными регионарные лимфатические узлы. Затем на коже появляется небольшое красное или розовое пятно, которое превращается в эритему – четко отграниченный участок покрасневшей кожи с неровными границами в виде зубцов, языков. Кожа в области эритемы уплотнена, напряжена, горячая на ощупь, умеренно болезненная при пальпации, напоминает кожуру апельсина.
При эритематозно-буллезной и буллезно-геморрагической форме воспаления происходит отслойка эпидермиса с образованием пузырей. При буллезно-геморрагической роже пузыри (буллы) разных размеров заполнены геморрагическим (кровянистым) или фиброзно-геморрагическим содержимым, имеются обширные кровоизлияния в кожу.
Для эритематозно-геморрагической формы рожи характерны кровоизлияния различных размеров (от небольших до обширных сливных) в кожу на фоне рожистой эритемы.
По выраженности симптомов интоксикации, распространенности и характеру местного процесса определяют тяжесть течения рожи.
Легкая форма рожистого воспаления протекает с субфебрильной температурой тела (не выше 38°С), слабо выраженными симптомами интоксикации. Температура держится 1-2 дня. Чаще всего наблюдается эритематозный характер поражения кожи.
Для тяжелого течения характерно повышение температура тела до 40°С и выше более 4 дней, выраженные симптомы интоксикации, сходные с симптомами менингита (сильная головная боль, рвота, иногда бред, спутанность сознания, судороги). Местный процесс – выраженный и распространенный, часто с наличием обширных булл и геморрагий.
При своевременно начатом лечении и неосложненном течении заболевания продолжительность лихорадки составляет не более 5 суток.
Лихорадка, длительность которой превышает 7 суток, свидетельствует о генерализации процесса и неэффективности терапии.
Выздоровление начинается с нормализации температуры и исчезновения симптомов интоксикации. Острые местные проявления рожи сохраняются при эритематозной форме до 5-8 суток, а при геморрагических - до 12-18 суток и более.
До нескольких недель и даже месяцев после выздоровления могут сохраняться застойная гиперемия, пастозность и пигментация кожи в местах поражения рожей, плотные сухие корки на месте булл, отечный синдром.
Диагностика рожистого воспаления
Рожа подозревается при наличии у пациента следующих проявлений:
- острого начала заболевания с повышением температуры тела;
- выраженной интоксикации;
- локального чувства жжения и распирания в пораженной области;
- характерного поражения кожи (эритемы с четкими границами, краевым валиком и отеком);
- регионального лимфаденита.
-
Клинический анализ крови с определением концентрации гемоглобина, количества эритроцитов, лейкоцитов и тромбоцитов, величины гематокрита и эритроцитарных индексов (MCV, RDW, MCH, MCHC), лейкоформула и СОЭ (с микроскопией мазка крови при наличии патологических сдвигов).
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ См. также: Общий анализ – см. тест № 5, Лейкоцит.

array(6) < ["ID"]=>string(5) "29478" ["WIDTH"]=> int(620) ["HEIGHT"]=> int(470) ["SRC"]=> string(86) "/upload/sprint.editor/9de/img-1655804775-9046-573-174e1a86c7c43135910cdf636bb89d02.jpg" ["ORIGIN_SRC"]=> string(86) "/upload/sprint.editor/9de/img-1655804775-9046-573-174e1a86c7c43135910cdf636bb89d02.jpg" ["DESCRIPTION"]=> string(0) "" >
Лимфатический отек нижних конечностей – хроническое заболевание, при котором наблюдается нарушение циркуляции лимфы – биологической жидкости организма. Последняя образуется в тканях, скапливается в лимфатических капиллярах и оттуда распространяется по организму. Нарушение ее тока приводит к застою жидкости в конечностях.
Заболевание может поражать одну или обе ноги. Недугу подвержены и мужчины, и женщины, но, как показывает практика, представительницы прекрасного пола страдают от него намного чаще. Сама собой такая проблема не проходит. Если лимфостаз нижних конечностей никак не лечить, он перейдет в необратимую форму, при которой наблюдается утолщение ног – слоновость.
В Юсуповской больнице совместными усилиями специалистов в разных областях медицины разработана оригинальная комплексная методика лечения лимфостаза нижних конечностей. Суть метода состоит не только в том, что «сгоняется» отек с пораженной конечности, но и путем комплексного воздействия на лимфатическую систему происходит активация лимфатического оттока. Это позволяет в дальнейшем организму самому регулировать дренажную функцию лимфатической системы.
Лечение лимфостаза ног необходимо начинать незамедлительно. Данная патология может достаточно быстро прогрессировать, приводя к серьезным осложнениям, таким как нарушение двигательной активности, появление язв на коже, воспаление, сепсис. Лечение патологии успешно выполняют в Юсуповской больнице. Для терапии лимфостаза врачи составляют индивидуальный план лечения, что позволяет получать лучший результат при устранении недуга.
Разновидности патологии
В соответствии с современной классификацией, различают первичный лимфатический отек ног и вторичный, то есть приобретенный, который развивается при воспалении конечностей. Причины лимфостаза врожденного – нарушения строения лимфатической системы, вроде отсутствия некоторых лимфатических сосудов или расширение их. Проявляет себя такой тип недуга еще в раннем возрасте. Приобретенный лимфостаз ног имеет более разнообразные причины.
На начальных этапах лимфостаз ног приводит к образованию обширных отеков. По мере развития из мягких и обратимых они превращаются в трудноизлечимые и плотные образования. Если не остановить приобретенный лимфостаз нижних конечностей на второй стадии, будет развиваться слоновая болезнь. Она ухудшает качество жизни и может стать причиной развития сопутствующих недугов.
Самая опасная – третья стадия. На данном этапе наблюдаются нарушения кровоснабжения нижних конечностей. Как следствие – на коже, пораженной отеками, образуются красные участки, где через некоторое время появляются трофические язвы. Лимфостаз третьей степени часто сопровождается инфекционными осложнениями. Кроме того, повышается риск развития онкологий.
array(6) < ["ID"]=>string(5) "29479" ["WIDTH"]=> int(1200) ["HEIGHT"]=> int(675) ["SRC"]=> string(67) "/upload/sprint.editor/a33/img-1655804926-3542-594-maxresdefault.jpg" ["ORIGIN_SRC"]=> string(67) "/upload/sprint.editor/a33/img-1655804926-3542-594-maxresdefault.jpg" ["DESCRIPTION"]=> string(0) "" >
Стадии
Избыточное накопление лимфы является длительным процессом. Оно происходит очень медленно. При этом нарушается лимфоотток и даже вся система кровоснабжения.
Различают три стадии в развитии лимфостаза:
- Первая, или легкая – по вечерам наблюдается отечность ног, которая к утру проходит. Возможно отекание нижних конечностей после продолжительного нахождения в неподвижном состоянии либо чрезмерных физических нагрузок. Если болезнь находится на ранней стадии, то она может исчезнуть на длительное время и вновь проявить себя по прошествии нескольких лет;
- Вторая, или средней тяжести, – отеки не исчезают даже после отдыха, кожа уплотняется и становится натянутой, развивается болевой синдром. Если нажать пальцем на отечный участок, остается след на длительное время;
- Третья, или тяжелая, – сбои в лимфооттоке становятся необратимыми, наблюдаются фиброзно-кистозные изменения. На поздних стадиях патология захватывает коленные суставы и даже пупартовые связки. Возможно увеличение регионарных лимфоузлов. В особо тяжелых случаях встречается слоновость и лимфосаркома. При развитии сепсиса возможен летальный исход.
При «позднем» отеке сначала наблюдается умеренное поражение одной конечности. Со временем болезнь распространяется и на вторую конечность. В большинстве случаев отечность одной ноги заметна намного лучше, чем второй.
Читайте также:

