Что такое скрининг родинки
Обновлено: 02.05.2024
Скрининг — выявление бессимптомного заболевания (когда человека ничего не беспокоит и никаких признаков заболевания нет).
Скрининг меланомы проводят при помощи самообследования кожи или визуального осмотра врачом. Скрининг может снизить смертность от меланомы. Тем не менее есть и потенциальный вред от скрининга. Например, можно выявить меланому, которая никогда бы не вызвала симптомов, если бы осталась незамеченной. Человек при этом перенесет ненужные оперативные вмешательства и психологический стресс. Такая ситуация называется гипердиагностика.
Не все организации рекомендуют скрининг рака кожи. Целевая группа по профилактическим услугам США (USPSTF) заявляет, что информации недостаточно, чтобы давать рекомендации по скринингу всего населения. Другие группы, такие как Австралийское онкологическое общество и Канадское онкологическое общество, предлагают проводить скрининг в группах высокого риска населения.
Массовый скрининг меланомы (то есть проверка всего населения) не имеет пользы, поскольку:
- Меланома — это редкая опухоль. Ложноположительные результаты при обследовании кожи могут привести к более частым обращениям к дерматологам и ненужным биопсиям, влекущим, как и любое оперативное вмешательство, риски осложнений.
- Не проводилось исследований, которые могли бы установить, что скрининг меланомы снижает смертность.
Для пациентов с высоким риском развития меланомы рекомендуется ежегодный скрининг с осмотром кожи всего тела врачом-дерматологом. Скрининговое обследование может проводиться во время обычного визита к врачу. К группе пациентов с высоким риском относятся:
- Пациенты 50 лет и старше.
- Пациенты с общим количество невусов более 50 и/или с большими (атипичными/диспластическими) невусами.
- Пациенты, у которых в прошлом была меланома.
- Пациенты, которые длительно принимают лекарства, подавляющие иммунную систему.
- Чувствительные к солнцу люди и люди с «рыжеволосым фенотипом» (светлая кожа, рыжий или светлый цвет волос, высокая плотность веснушек и светлый цвет глаз).
- Пациенты с семейной историей меланомы у одного или нескольких родственников первой степени родства или более чем у одного родственника второй степени родства по одной линии. Люди, у которых по крайней мере у трех членов семьи по одной линии была меланома (включая одного или нескольких родственников первой степени родства), подвергаются очень высокому риску.
Пациентам, не входящим в группу высокого риска, скрининг с обследованием кожи всего тела не рекомендуется.
Данных об эффективности самоосмотра кожи немного. Несколько исследований показали, что самоосмотр связан с обнаружением более тонких опухолей и снижением смертности.
При самоосмотре особое внимание следует уделять обследованию спины, особенно у мужчин, поскольку примерно половина меланом возникает у мужчин на туловище и примерно одна треть — на спине. Поскольку выполнить самостоятельный осмотр спины сложно, могут помочь супруги, друзья или члены семьи.
Участие близкого человека в самообследовании кожи может увеличить частоту выявления меланомы. Полезно, чтобы этот человек знал родинки пациента и мог отследить изменения в них, особенно если родинки находятся в труднодоступных местах. Сами пациенты или их близкие также могут фотографировать подозрительные родинки. Пациенты с подозрением на меланому должны немедленно обратиться к врачу для дальнейшего обследования.
Выполняйте осмотр кожи в таком порядке:
- Вся передняя и задняя часть тела;
- Бока тела с поднятыми руками;
- Ладони, предплечья, плечи и подмышечные впадины; .
- Пациентам высокого риска (нужно посещать дерматолога ежегодно).
- При внешнем изменении родинки по цвету, форме и размеру.
- Людям, которые обнаружили пятно или образование на коже, которые, по их мнению, могут быть меланомой.
- Людям, у которых появилась новая родинка, меняющая форму, цвет или размер.
- Людям, у которых есть родинка, имеющая три и более цвета или потерявшая свою симметрию.
- Людям, у которых есть родинка, которая зудит или кровоточит.
- Людям, у которых появилась новая пигментированная линия на ногте, особенно если ноготь был поврежден.
- Людям, у которых есть пятно или образование, растущее под ногтем.
Картирование тела — создание цифровой фотографии всей поверхности тела человека с определением на коже всех видимых образований (родинок, гемангиом и т.д.). Снимки родинок позволяют отслеживать изменения на коже, если у пациента большое количество необычных родинок или если в анамнезе были опухоли кожи.
Картирование родинок показывает историю изменений кожи с течением времени. Поэтому оно может помочь дерматологам диагностировать меланому и рак кожи раньше. Картирование родинок может быть особенно полезным для пациентов с высокой вероятностью развития опухолей кожи.
В последнее время к онкологам все чаще обращаются пациенты с меланоцитарными невусами на коже, которые в народе называются просто «родинками». Они относятся к доброкачественным опухолям кожи, отличающиеся повышенным уровнем пигментирования клеток. Родинки встречаются одинаково часто, как у мужчин, так и у женщин. Они могут наблюдаться в любом возрасте.
Почему появляются родинки?
Появление родинок обусловлено, прежде всего, повышенной солнечной активностью, местным раздражением кожи, вирусными, эндокринными и иммунными нарушениями. Под влиянием этих факторов обычная родинка способна переродиться в злокачественное образование — меланому. Поэтому их необходимо держать под постоянным контролем. [6]
Все ли родинки опасны?
Обычно люди больше обращают внимание на выпуклые родинки. Тем не менее, большую угрозу для здоровья представляют плоские приобретенные невусы, так называемые «черные и коричневые пятна». Если такой невус неравномерно окрашен, неправильной формы, то его рассматривают как диспластический. [1,3]
Диспластические невусы могут появиться на любой части тела, но обычно они возникают на участках, подвергающихся воздействию солнца (часто на спине). Как правило, диспластические родинки стабильны в течение долгого времени, но вероятность развития меланомы при их наличии выше. Особенно опасно, когда такие родинки растут или, наоборот, уменьшаются. [2,5]
Признаки трансформации родинки в меланому:
- изменение цвета, потемнение или просветление;
- появление неравномерности в окраске;
- невус становится меньше или больше;
- изменение поверхности, кожа становится сухой;
- возникновение зуда;
- уплотнение, ощущение образования на коже;
- воспаление и кровоточивость.
При появлении хотя бы одного из симптомов, необходимо немедленно обратиться к онкологу. [1,5]
В некоторых случаях визуальные признаки перерождения могут отсутствовать, а образование уже является атипичным. В данном случае поставить правильный диагноз поможет эпилюминисцентная микроскопия (дерматоскопия). [3]
Дерматоскопия родинки
Дерматоскопия — диагностический метод, позволяющий выявить меланому (злокачественное новообразование кожи) на ранних стадиях. Дерматоскопия проводится без хирургического вмешательства, с помощью специального прибора — дерматоскопа. Он представляет собой портативный микроскоп, позволяющий сделать невидимым верхний (роговой) слой кожи. Перед процедурой на кожу наносится особый гель, повышающий прозрачность ее верхних слоев. Используется эффект эпилюминисценции, который достигается путем создания масляной среды между кожей и дерматоскопом. [3,4]
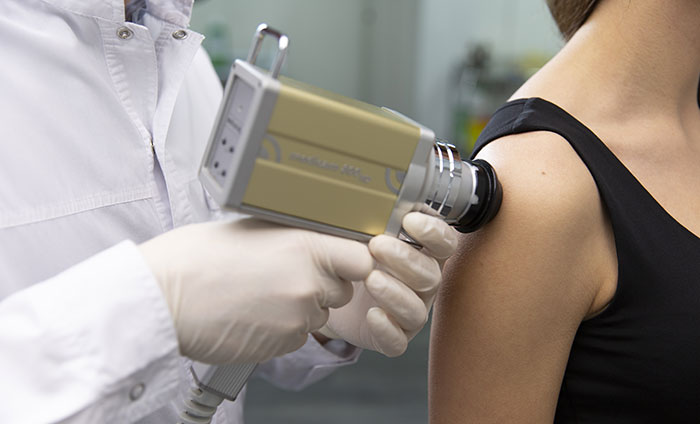
Дерматоскопия позволяет тщательно осмотреть родинку (невус) и изучить ее структуру, цвет, рельеф и границы. Оценив потенциальную опасность новообразования (оценка производится в баллах), врач может сделать его снимки с помощью дерматоскопа и при необходимости назначить удаление. Ткань удаленной родинки отдают на биопсию — и в результате лабораторного исследования определяют окончательно, было ли новообразование злокачественным.
Дерматоскопию стоит делать:
- Если у вас светлая кожа и есть 4 и более невусов, особенно диспластических;
- Если в области родинки появились неприятные ощущения, она начала расти или менять цвет (особенно после пляжного отдыха);
- Если количество родинок выросло;
- Если родинка была травмирована.
Ранняя диагностика меланомы чрезвычайно важна, поскольку прорастание опухоли в толщу кожи даже на несколько миллиметров приводит к рассеиванию раковых клеток и образованию вторичных опухолевых очагов. [1,5]
Удаление родинок в онкологическом центре
Очень часто родинки на открытых участках лица и тела могут вызывать сильный психологический и физический дискомфорт. Удаление таких родинок рекомендовано по эстетическим соображениям. Существуют и медицинские показания: если родинка может травмироваться, например, находится на шее, талии, паху, под бретелью бюстгальтера — обязательно стоит удалить эту родинку. Это позволит исключить риск перерождения родинки в злокачественную опухоль.

Выбор способа удаления родинки зависит от состояния и размеров. Как именно лучше удалить родинку, сможет определить дерматолог-онколог. Для этого используют аппаратные методики:
- лазер,
- радионож,
- электрокоагуляцию,
- криовоздействие.
Но наиболее радикальным методом лечения является хирургическое иссечение новообразования скальпелем.
Дерматоскопия — инструментальное неинвазивное исследование, при котором врач изучает родинки и другие образования на коже при помощи специального прибора, создающего многократное увеличение. В онкологии дерматоскопия помогает отличать безобидные образования от рака кожи и выявлять меланому на ранних стадиях.
Показания к дерматоскопии
- появление на коже любого образования красного, коричневого или черного цвета;
- травмирование родинки; неравномерное изменение ее цвета;
- увеличение общего числа родинок и пигментных пятен;
- зуд и покалывание в области образования;
- увеличение родинки в размерах.
С профилактической целью дерматоскопию рекомендуют проводить:
- светлокожим людям с родинками и пигментными пятнами;
- при отягощенной наследственности по меланоме (если она была диагностирована у близких родственников);
- людям, у которых на теле много родинок и веснушек;
- при приеме оральных контрацептивов более 1 года;
- при работе на вредных производствах;
- при регулярных выездах в жаркие страны;
- при диспластических невусах рекомендуется проходить дерматоскопию раз в полгода-год.
Специальной подготовки к дерматоскопии не требуется. Не рекомендуется использовать в день обследования косметику и местные лекарственные средства. Для получения более четкого изображения на место исследования иногда наносят небольшое количество геля, который уменьшает отражение света от поверхности кожи.
Современные цифровые дерматоскопы имеют множество преимуществ перед обычными. Трубка прибора соединена с монитором компьютера, на который выводится изображение. Цифровая дерматоскопия служит методом мониторинга для пациентов из группы высокого риска по развитию меланомы. Она также позволяет составлять карту родинок всей поверхности тела и наблюдать за их изменениями в динамике, сравнивая результаты с предыдущими. Методика проведения цифровой дерматоскопии проста, безопасна и полностью автоматизирована. В течение 3 минут можно получить подробный анализ всех новообразований.
Следует помнить, что дерматоскопия не позволяет поставить окончательный диагноз «меланома», для этого необходима биопсия и гистологическое исследование образца ткани. [1,3]
Чем опасны родинки?
Родинки (пигментные невусы) — доброкачественные новообразования, но некоторые из них способны трансформироваться в агрессивную опасную злокачественную опухоль — меланому. Риски повышены при следующих состояниях:
- Большое количество родинок на теле.
- Диспластические невусы — особые родинки, которые имеют большие размеры, неровные края, неравномерную окраску.
- Врожденные меланоцитарные невусы — родинки, которые присутствуют на теле ребенка с рождения. Обычно дети рождаются без родинок — они появляются в течение жизни. Наиболее опасны гигантские врожденные невусы диаметром более 10 см. Они перерождаются в меланому с вероятностью 30%.
Важно знать: научные исследования показывают, что только 30% меланом развиваются из ранее существовавших пигментных невусов. В 70% случаев злокачественная опухоль возникает на неизмененной коже, там, где родинок не было. [2]
Как проводится дерматоскопия?
Классическая дерматоскопия проводится с помощью специального инструмента, напоминающего лупу — дерматоскопа. С помощью него врач осматривает кожу, оценивает размеры и внешний вид обнаруженных новообразований.
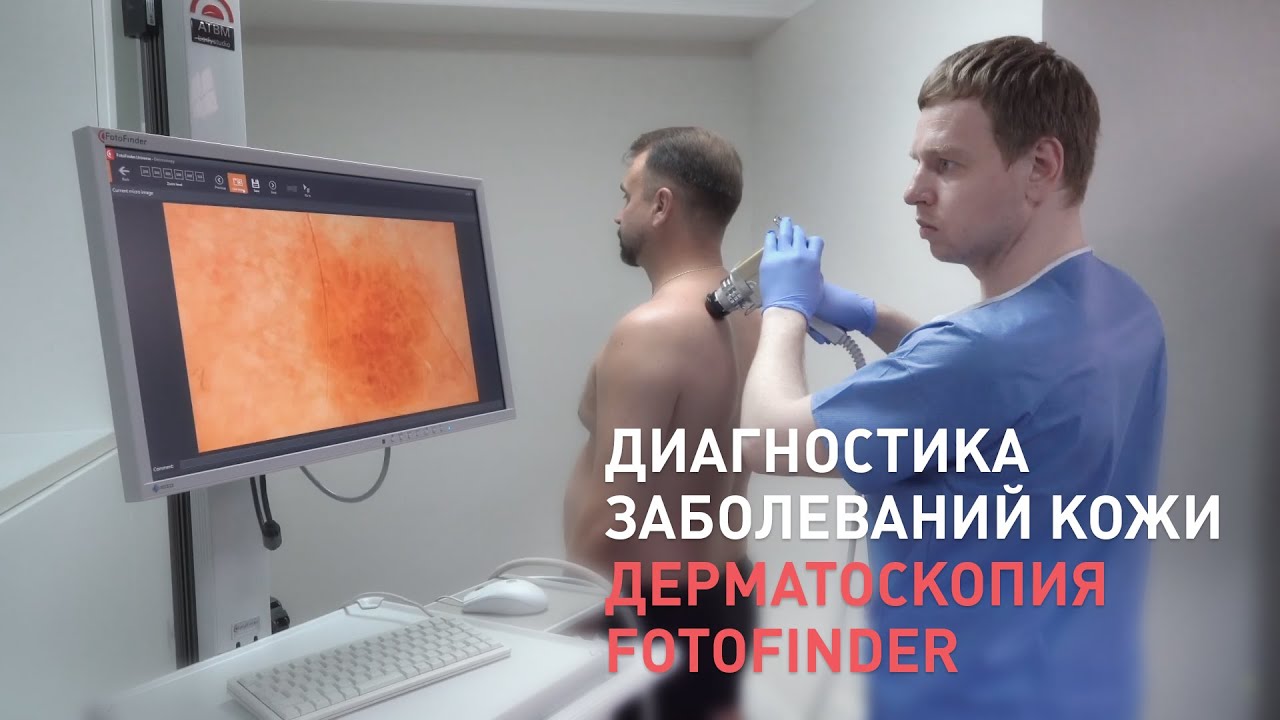
Более современная методика, которая применяется в «Евроонко», — видеодерматоскопия с помощью немецкой установки ФотоФайндер. Аппарат делает снимки всей поверхности кожи пациента, составляет «карту родинок» и сохраняет изображения в компьютере. Процедура абсолютно безболезненна. [3]
Оборудование для дерматоскопии в «Евроонко»
В «Евроонко» проводится дерматоскопия с помощью современной установки ФотоФайндер от немецкой компании FotoFinder Systems GmbH. Этот производитель вот уже более 20 лет выпускает высокотехнологичные готовые решения для визуализации новообразований кожи и анализа изображений. Аппарат делает снимки всей поверхности тела и загружает их в компьютер, где они сохраняются и обрабатываются специальной программой.

Как оценить злокачественность родинки
Во время дерматоскопии оценивается ряд характеристик, таких как размеры, его возвышение над кожей, форма, симметрия, состояние границ, цвет, характер поверхности, наличие изъязвлений. Однако оценка данных показателей достаточно субъективна. В связи с этим были разработаны различные методики определения злокачественности новообразования. Чаще других используются следующие:
- Шкала 3 признаков. Оценивается асимметрия, типичная пигментная сеть и наличие бело-голубых структур.
- Шкала 7 признаков (G.Argenziano). Оцениваются основные критерии (атипичная пигментная сеть и сосудистый рисунок, бело-голубая пелена) и дополнительные (атипичные разветвления, пигментация, пятна, а также области регрессии).
- Шкала 11 признаков (S.Menzies). В рамках данной системы выделяют положительные критерии (черные точки по краю образования, бело-голубая пелена, много коричневых точек, наличие у образования более 5 цветов, много голубых и серых точек и др.), а также отрицательные (симметрия формы, наличие одного цвета).
- Система ABCD (W.Stolz). Данный алгоритм учитывает асимметрию, неравномерность и четкость границ и цвета, а также наличие дерматоскопических структур.
Каждая из описанных систем продемонстрировала высокую практическую значимость и имеет свой алгоритм подсчета. За наличие того или иного признака добавляется определенное количество баллов. Если при их суммировании превышено пороговое значение, новообразование признается подозрительным, проводится его биопсия или сразу удаление как злокачественного новообразования. [4]
В системе ФотоФайндер компьютерная программа автоматически анализирует снимки, за счет чего достигается большая точность диагностики.
Пигментные невусы (родинки) и другие доброкачественные изменения кожи могут стать основой для развития меланомы и других злокачественных новообразований кожи. Возникновение новых пигментных или беспигментных образований на коже или изменение уже имеющихся требует дифференциальной диагностики. Для этого может быть использована дерматоскопия — метод исследования, позволяющий рассмотреть кожные покровы под многократным увеличением.
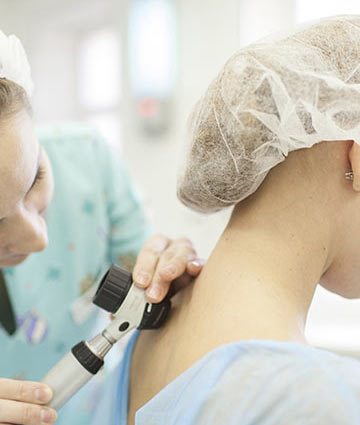
Принцип и виды дерматоскопии
Дерматоскопия – это оптический неинвазивный метод исследования, предполагающий детальное рассмотрение и оценку состояния кожных покровов под увеличением до 30 раз. Дерматоскопия бывает двух видов:
- Иммерсионная (неполяризационная) – классический метод, требующий использования жидкости для иммерсии (спиртовые растворы, гель для проведения ультразвукового исследования).
- Поляризационная – использование источника поляризованного света и специального фильтра для блокирования отраженного света.
В настоящее время классическая дерматоскопия практически не используется. Методика поляризационной дерматоскопии имеет большее удобство проведения и улучшенную визуализацию, особенно участков фиброза, сосудистых элементов и милиум-подобных кист.
Современные дерматоскопы – цифровые. Цифровая дерматоскопия имеет ряд преимуществ: возможность вывода полученного изображения на монитор для детального рассмотрения, хранения или передачи для врачебной телеконсультации. Документирование изображений одного и того же пациента также позволяет сравнивать изменения в родинках и беспигментных образованиях с течением времени. Сочетание цифровой дерматоскопии и компьютерных систем для автоматического анализа полученных изображений позволяет исключить субъективизм исследователя.
Единственный недостаток дерматоскопии – невозможность одномоментно оценить все кожные покровы целиком. Как правило, врач осматривает только тот участок кожи, который вызывал настороженность у пациента. При этом имеется риск упустить злокачественное кожное новообразование, развивающееся в другом месте.
В «Евроонко» для визуализации кожных покровов используется система FotoFinder, включающая в себя цифровой дерматоскоп, систему для фотосъемки и картирования всего тела (составление «карты» имеющихся родинок), а также встроенный анализатор полученной информации. Аппарат позволяет изучить состояние всех кожных покровов и не упустить измененные участки из виду.
Май — месяц распространения информации о меланоме — самом агрессивном виде рака кожи. Меланома у детей и подростков — редкость: как и большинство злокачественных опухолей, рак кожи чаще всего появляется в пожилом возрасте. Однако причины, по которым он может развиться, нередко «родом» из детства.
Почему меланома и другие виды рака кожи возникают у детей и как солнечные ожоги в детстве влияют на развитие этих заболеваний? Что родителям важно знать о защите ребенка от солнца? Нужно ли проверять родинки у детей и какие могут быть потенциально опасными?
На эти вопросы отвечаем вместе с выпускниками и резидентами Высшей школы онкологии — детским онкологом Дарьей Моргачевой, врачом Центра Алмазова, и онкодерматологом Мариной Воропаевой, ординатором НМИЦ онкологии имени Н. Н. Петрова.
Что такое меланома и почему возникает рак кожи?

Меланома — это редкая, но самая агрессивная форма злокачественных опухолей кожи. Она может появиться на любом ее участке, в том числе на спине и в других труднодоступных местах, часто выглядит как коричневое или черное новообразование и в целом похожа на родинку.
Эта опухоль развивается из меланоцитов — клеток, которые призваны защитить кожу от солнечного излучения. В ответ на воздействие ультрафиолета они вырабатывают пигмент меланин. Чем больше этого пигмента в коже, тем она темнее и лучше поглощает избыточные УФ-лучи: темнокожие люди болеют меланомой в 4 раза реже, чем светлокожие.
Однако сильное ультрафиолетовое излучение — в частности, солнечные ожоги и длительное пребывание на солнце без защитных средств — повреждает даже защитные меланоциты. Каждый новый ожог нарушает структуру их ДНК, в результате чего в генетическом коде происходит поломка. После этого «сломанная» клетка может восстановиться и починить ДНК, но бывает и так, что она продолжает накапливать генетические мутации, постепенно «озлокачествяясь».
Именно поэтому солнечное излучение считается главным фактором риска развития как меланомы, так и других типов рака кожи. Чем больше и дольше человек подвержен воздействию ультрафиолета, тем выше вероятность заболеть.
Так, самая высокая заболеваемость отмечается в экваториальных районах, в частности, в Австралии и Новой Зеландии, и снижается по мере удаления от экватора.
Загар в солярии также опасен: один сеанс повышает вероятность появления меланомы на 20%, базально-клеточного рака кожи — на 29%, а плоскоклеточного — на целых 67%.
Справка: Базальноклеточный и плоскоклеточный рак относятся к группе немеланомных опухолей кожи. Они возникают из клеток верхнего слоя нашей кожи (эпидермиса), который тоже повреждается от солнца.
— Базалиома считается сравнительно безобидной опухолью. Она редко метастазирует и хорошо поддается лечению, особенно при обнаружении на ранних стадиях. У разных людей базалиома может выглядеть совершенно по-разному, в зависимости от формы заболевания: как открытые язвы, красные пятна, розовые наросты, блестящие бугорки, шрамы.
— Плоскоклеточный рак часто выглядит как красноватое шелушащееся пятно и на начальной стадии имеет хороший прогноз.
Среди других основных факторов риска развития рака кожи:
-
I — II фототипы кожи: светлая кожа, рыжие и светлые волосы, большое количество веснушек, зеленые, голубые или серые глаза. Эти люди наиболее подвержены солнечному излучению: их кожа практически не загорает, вместо этого сразу возникают ожоги. Риск развития меланомы у них в 2-4 раза выше, чем у обладателей темной кожи и карих глаз.
Бывает ли меланома и другие виды рака кожи у детей?

Ежегодно с меланомой сталкивается около 320 тысяч человек в мире, в том числе 12 тысяч — в России. Это небольшая цифра: на меланому приходится около 1% всех случаев рака кожи, но именно эта опухоль становится причиной большинства смертей от него.
Как и большинство злокачественных опухолей, рак кожи появляется в пожилом возрасте.
«В среднем меланома кожи диагностируется в 65 лет: к этому моменту у человека накапливается и суммарное солнечное излучение, и количество ожогов, — объясняет онкодерматолог Марина Воропаева. — Однако все чаще ее обнаруживают и у молодых пациентов — после 30 лет, и одна из причин, с чем это может быть связано, — диагностика становится лучше».
«Риск у детей тоже увеличивается с возрастом, — рассказывает детский онколог Дарья Моргачева. — Так, ежегодная заболеваемость меланомой в возрасте от 1 до 4 лет составляет 1 случай на миллион, а с 15 до 19 лет — уже 9 случаев на миллион. Наибольшая заболеваемость меланомой представлена как раз в группе 15-19 лет, причем болеют в основном девочки. Исследователи связывают это с тем, что девочки загорают и посещают солярии чаще мальчиков».
Как и у взрослых, факторами риска развития меланомы у детей также считаются:
-
Светлая кожа, которая часто обгорает.
— Пигментная ксеродерма — наследственное заболевание, которое проявляется очень высокой чувствительностью кожи к УФ-излучению, в результате чего нарушается пигментация.
— Ретинобластома — злокачественная опухоль сетчатки глаза, которую чаще всего диагностируют у двухлетних детей.
По словам Дарьи Моргачевой, детские меланомы отличаются от взрослых своими биологическими характеристиками — в том числе быстрым ростом, менее агрессивным течением и более благоприятным прогнозом в целом.
«Другие опухоли кожи — базалиома и плоскоклеточный рак — встречаются у детей крайне редко, и часто они связаны с синдромом Горлина-Гольца (наследственное заболевание, при котором возникают врожденные пороки развития, такие как расщелина губы, сращение пальцев рук, аномалии скелета — прим.ред.), облучением и длительным иммунодефицитом, — поясняет Марина Воропаева. — Гораздо чаще у детей все-таки встречаются доброкачественные опухоли кожи».
Как солнечные ожоги в детстве влияют на развитие меланомы?

Хотя рак кожи считается болезнью пожилых, причины, по которым он может развиться, нередко «родом» из детства.
Доказано, что если у ребенка или подростка было 5 и более тяжелых солнечных ожогов (покраснение кожи с образованием волдырей), риск развития меланомы удваивается , по некоторым данным — увеличивается на 80%. Кроме того, такие ожоги в детстве на 68% повышают вероятность развития базалиомы и плоскоклеточного рака кожи.
«Даже если кожа не болит, а лишь краснеет, это уже относится к солнечному ожогу кожи и повреждению ДНК — тем самым увеличивается вероятность возникновения опухоли кожи, — поясняет онкодерматолог Марина Воропаева. — С помощью средств после загара (пантенола, масла после загара, алоэ, сметаны) можно лишь снизить дискомфорт в области солнечного ожога, но это не поможет починить возникшие мутации. Единственный вариант их предотвратить — защищать ребенка от солнечного повреждения кожи».
Что родителям нужно знать о защите детей от солнца?
Есть несколько правил, которые помогут защитить ребенка от воздействия солнца:
-
Ограничьте прогулки и нахождение ребенка под солнцем с 10.00 до 16.00, когда УФ-излучение наиболее интенсивное. Не игнорируйте эти правила и в пасмурные дни: более 70 % солнечных лучей проходят через облака.
— Одежда должна быть из легкой, при этом плотной ткани и желательно с длинным рукавом, так как 30% солнечных лучей могут проникать через тонкие ткани.
— Обязательно наденьте на ребенка головной убор с широкими полями и носите такой сами, подавая пример.
-
При плавании отдавайте предпочтение рубашкам для плавания, спортивным рубашкам, имеющим более плотную структуру и обеспечивающим защиту от ультрафиолета.
Важно: Дети до 6 месяцев должны всегда оставаться в тени. Использовать санскрин разрешается с 6 месяцев.
- Каждые 300 метров над уровнем моря увеличивают воздействие солнечного излучения на 4% — учитывайте этот факт, находясь в высокогорье.
Нужно ли проверять родинки у детей? Какие могут быть опасными?

Больше половины взрослых пациентов находят у себя меланому сами. Признаки этой опухоли обычно описывают с помощью критериев ABCDE — аббревиатуры из первых букв английских слов:
-
A — asymmetry — асимметричное образование.
Однако в диагностике меланом у детей и подростков есть нюансы. Во-первых, родинки у детей могут появляться и исчезать, менять цвет и размер, на них могут расти волосы, что затрудняет наблюдение за родинкой, объясняет Марина Воропаева. Во-вторых, меланому в детском возрасте заподозрить сложно, поскольку она не попадает под традиционные ABCDE-критерии для взрослых.
«Детская меланома может выглядеть по-разному, в том числе как симметричное образование розового цвета с четкими и ровными границами, — рассказывает Дарья Моргачева. — Поэтому существуют модифицированные критерии ABCD + CUP для детей. Сегодня их предлагают использовать в комбинации со стандартными ABCDE критериями меланомы взрослых»:
-
A — amelanotic — беспигментное образование: то есть оно не обязательно темное, как родинка — может быть и цвета кожи, и розовым.
Еще один способ самодиагностики — поиск «гадкого утенка». Если на коже ребенка есть подозрительное образование, которое отличается от остальных родинок, его стоит показать онкологу или дерматологу и провести дерматоскопию.
Важно: Взрослый онколог в России по закону не может работать с пациентами младше 18 лет — приемы детей и подростков ведет только детский врач.
«Биопсия (хирургическое удаление) новообразований у детей проводится крайне редко и только по показаниям, которые определяет онколог, — объясняет онкодерматолог Марина Воропаева. — Одно из таких показаний — шпиц-невус (куполообразная родинка розового цвета) у детей старше 12 лет: под его маской может прятаться меланома».
Бояться любой родинки на теле ребенка не надо, добавляет детский онколог Дарья Моргачева:
«Потенциальную опасность представляют большие и гигантские невусы, но даже в этом случае риск озлокачествления такой родинки невелик и составляет от 2 до 5%».
Как же дети будут получать витамин Д, если нужно избегать солнца?

Синтез витамина Д, который регулирует уровень кальция в организме, действительно начинается в коже человека под действием UVB-лучей. Но для этого не нужно часами находиться под солнцем: получить необходимый уровень поможет короткая прогулка (например, до магазина) без солнцезащитного крема в менее опасные часы — до 10:00 и после 16:00.
Восполнить дефицит также можно с помощью препаратов, биологически активных добавок и многих продуктов — молока, яичных желтков, печени, красных сортов рыбы.
Важно: Необходимо оценить уровень витамина Д в крови и проконсультироваться со специалистом для подбора индивидуальной дозы препаратов для вашего ребенка.
При подготовке материала использовалась информация из справочника «Онко Вики» — онлайн-энциклопедии об онкологических заболеваниях. Прочитать раздел про меланому и другие виды рака кожи можно здесь.
Читайте также:


