Что такое сифилитические высыпания во рту
Обновлено: 28.04.2024
Уральская государственная медицинская академия, Екатеринбург
ГБОУ ВПО УГМА Минздрава России, Екатеринбург
Уральская государственная медицинская академия, Екатеринбург
Уральский государственный медицинский университет Минздрава России, Екатеринбург, Россия, 620028
Уральский государственный медицинский университет Минздрава России, Екатеринбург, Россия, 620028
Детская клиническая больница восстановительного лечения — научно-практический центр «Бонум», Екатеринбург, Россия, 620149
Уральский государственный медицинский университет Минздрава России, Екатеринбург, Россия, 620028
Особенности клинических проявлений сифилиса в челюстно-лицевой области. Часть II
Журнал: Стоматология. 2018;97(3): 62‑64
Уральская государственная медицинская академия, Екатеринбург
Представлен обзор литературы с описанием типичных проявлений в челюстно-лицевой области при вторичном, третичном периодах сифилиса. Представлены соответствующие фото. Во вторичный период сифилиса высыпания могут встречаться как на коже, так и слизистых оболочках. При вторичном рецидивном сифилисе в 56% случаев поражена ротовая полость. Типичные проявления заболевания в этом периоде — розеолезная сыпь, папулезный и пустулезный сифилиды. В полости рта (ПР) наиболее часто наблюдается сифилитическая эритематозная или папулезная ангина. Сифилитическая папула слизистой оболочки ПР плоская, резко отграниченная; вследствие мацерации, травматизации эрозируется и является высококонтагиозным элементом. Пустулезный сифилид встречается преимущественно на коже лица; им проявляется злокачественное течение заболевания. Третичный период сифилиса — редкая форма инфекции, при которой наблюдаются деструктивные поражения органов и систем человека. Наиболее часто гуммозный сифилид локализуется на голове. Актуальность статьи обусловлена высокой частотой манифестации инфекции в челюстно-лицевой области, на слизистой ротовой полости, а также высокой контагиозностью проявлений, в том числе у детей.
Уральская государственная медицинская академия, Екатеринбург
ГБОУ ВПО УГМА Минздрава России, Екатеринбург
Уральская государственная медицинская академия, Екатеринбург
Уральский государственный медицинский университет Минздрава России, Екатеринбург, Россия, 620028
Уральский государственный медицинский университет Минздрава России, Екатеринбург, Россия, 620028
Детская клиническая больница восстановительного лечения — научно-практический центр «Бонум», Екатеринбург, Россия, 620149
Уральский государственный медицинский университет Минздрава России, Екатеринбург, Россия, 620028
Вторичный период сифилиса характеризуется поражением кожи и слизистых оболочек в виде характерных высыпаний (сифилидов), возможным поражением внутренних органов, нервной системы. Различают сифилис вторичный свежий и рецидивный. Сифилис вторичный свежий наступает через 2,5—3 мес от момента заражения вслед за первичным сифилисом и характеризуется обильной генерализованной (чаще — розеолезной или папулезной) сыпью, полиаденитом. Вторичный рецидивный сифилис возникает через 6 мес от момента заражения и, чередуясь со скрытыми периодами, может давать клинические рецидивы в течение 2—4 лет. Вторичный рецидивный сифилис характеризуется необильной крупной сгруппированной папулезной, розеолезной или пустулезной сыпью [1].
Более чем в 50% случаев у больных вторичным сифилисом выявляются поражения слизистой оболочки полости рта (ПР) [2]. Слизистая ротовой полости, часто раздражаемая острой пищей, курением, бактериальной флорой, является locus minoris resistentiae при гематогенной диссеминации инфекции во вторичном периоде, обусловливая частоту рецидивов сифилидов в этой области [3].
Задачей авторов было продемонстрировать разнообразие клинических проявлений и сложность диагностики вторичного и третичного сифилиса.
Материал и методы
С использованием поисковых систем PubMed, Google Scholar, BioMed Central проведен обзор публикаций (всего 64 статьи) отечественных и зарубежных исследователей, описывающих клинические проявления вторичного и третичного сифилиса. Описаны клинические наблюдения. Диагноз сифилиса устанавливался в соответствии со стандартами оказания специализированной медицинской помощи больным с ранним и поздним сифилисом, утвержденными приказами Минздравсоцразвития от 17.01.07 № 43, от 08.12.06 № 829 клиническими рекомендациями Российского общества дерматовенерологов и косметологов (РОДВК) (2015), на основании эпидемиологического анамнеза, клинических проявлений, обнаружения бледной трепонемы в образцах, полученных из очагов поражений, с помощью микроскопического исследования в темном поле зрения, серологических методов диагностики.
Сифилиды в ПР — единственные проявления вторичного сифилиса у 6,8% больных. Вторичный свежий сифилис имеет проявления в ПР у 32,3% больных, вторичный рецидивный — у ≥56,1% [4].
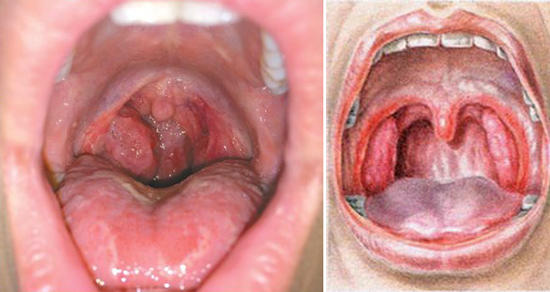
Розеолезные высыпания слизистой оболочки рта у больных вторичным сифилисом обычно сливаются в сплошные очаги поражения в области дужек, мягкого неба, миндалин (сифилитическая эритематозная ангина). Пораженная область имеет застойно-красный цвет, иногда с медным оттенком, резкие границы. Слизистая оболочка пораженной области слегка отечна; больные ощущают неловкость при глотании, болезненность, субъективные ощущения часто отсутствуют. Разрешение эритематозной ангины начинается с центральной зоны [5].
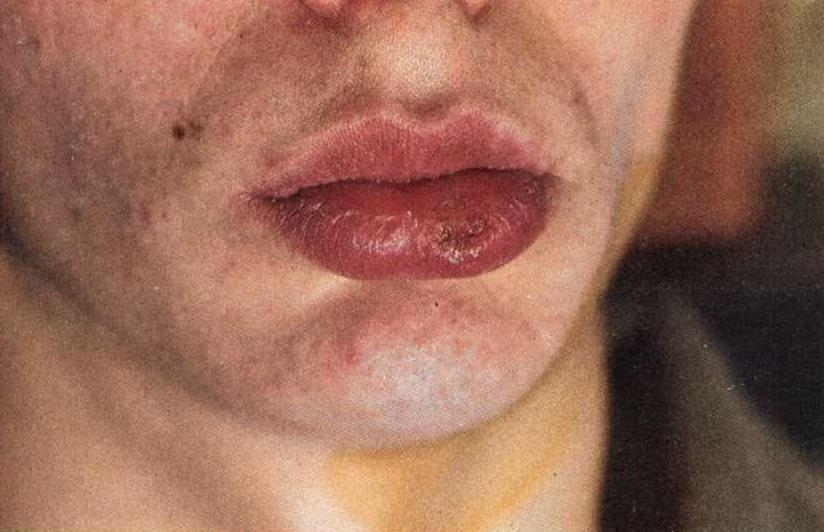
Папулезный сифилид — самое частое клиническое проявление вторичного сифилиса на слизистых оболочках, чаще возникает на миндалинах, дужках, мягком небе (папулезная сифилитическая ангина); локализуется также на языке, слизистой оболочке щек, особенно по линии смыкания зубов, деснах, твердом небе. Сифилитическая папула на слизистой оболочке — плоская, слабоинфильтрированная, почти не возвышается, застойно-красного цвета, круглой формы, резко отграниченная, безболезненная. Вследствие мацерации, разрыхления папула в центральной части приобретает опалово-белый цвет, по периферии сохраняется насыщенно-красный цвет. При отторжении мацерированного эпителия, травматизации элементов формируются эрозивно-папулезный сифилид или папуло-язвенные элементы. При вторичном рецидивном сифилисе папулы могут сливаться, образуя очаги неправильных очертаний, или, разрастаясь, значительно возвышаться (широкие кондиломы).

Больной К., 30 лет. Сифилис вторичный рецидивный. На слизистой оболочке нижней губы слева — сгруппированные и частично слившиеся папулы серовато-белого цвета, некоторые папулы эрозированы, насыщенно-красного цвета (рис. 1 и далее). Рис. 1. Больной К., 30 лет. Сифилис вторичный рецидивный. Эрозированные папулы внутренней поверхности нижней губы.

Больной П., 19 лет. Сифилис вторичный рецидивный. Папула опалового цвета с ветчинным ободком на слизистой нижней губы. Папула-заеда округлых очертаний слева в стадии обратного развития. В анамнезе 2 эпизода стоматита неясного генеза, которые регрессировали без лечения, что можно расценить как нераспознанные проявления сифилиса на более ранних стадиях инфекции (рис. 2). Рис. 2. Больной П., 19 лет. Сифилис вторичный рецидивный. Папула опалового цвета с ветчинным ободком на внутренней поверхности нижней губы.
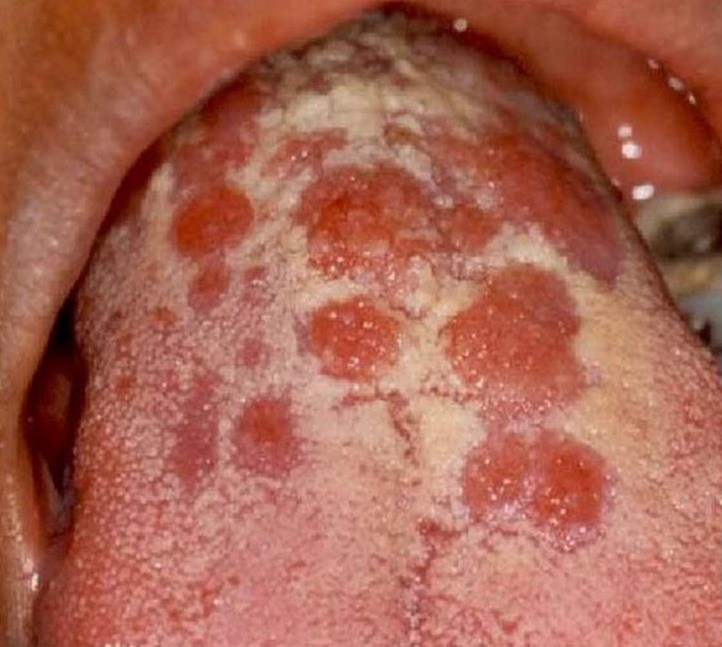
Папулы языка чаще всего встречаются на его спинке и боковых поверхностях. Нитевидные сосочки на спинке языка гипертрофируются либо атрофируются, папулы принимают форму больших кольцеобразных дисков. При атрофии сосочков образуются овальные, гладкие, блестящие очаги, располагающиеся чуть ниже уровня окружающей слизистой оболочки («лоснящиеся» папулы, бляшки «скошенного луга») [5].

Больная А., 38 лет. Сифилис вторичный рецидивный. Сгруппированные папулы в области спинки языка. Симптом «скошенного луга». Крупная папула округлых очертаний — в области красной каймы верхней губы справа с переходом на кожу (рис. 3). Рис. 3. Больная А., 38 лет. Сгруппированные папулы в области спинки языка. Симптом «скошенного луга».

Больная М., 38 лет. Сифилис вторичный рецидивный. Сгруппированные папулы твердого и мягкого неба опалово-белого цвета с застойно-красным ободком. Высыпаний в ротовой полости не замечала, субъективно не беспокоили (рис. 4). Рис. 4. Больная М., 38 лет. Сифилис вторичный рецидивный. Сифилитическая папулезная ангина.
S. Friuli, R. Crippa (2013) описывают 29-летнюю женщину, больную вторичным сифилисом, у которой высыпания на слизистой ПР, языке (безболезненные, со специфической ульцерацией) были расценены как признаки герпетического гингивостоматита, рецидивирующего афтозного стоматита, болезни Бехчета [6].
P. Carbone и соавт. (2015) описали 29-летнего больного вторичным сифилисом с безболезненными язвами на слизистой ПР, окруженными белым налетом, которому первоначально диагностирован кандидоз ПР [7].
Пустулезный сифилид при вторичном сифилисе на слизистых оболочках встречается редко и обычно является признаком злокачественного течения заболевания; в динамике развития приобретает язвенный характер и при локализации на красной кайме губ может оставлять стойкий косметический дефект [8]. Пустулезный сифилид представлен различными по глубине и очертаниям язвами с подрытыми или крутыми краями, гладким или изрытым дном. Клинически распознать специфический процесс сложно, помогают наличие других проявлений сифилиса и положительные серологические трепонемные реакции. Пустулезные сифилиды в области лица могут иметь следующие клинические формы: угревидную, импетигинозную, форму сифилитической эктимы, оспенновидную форму, «сифилитической рупии» [9].
Угревидный сифилид представляет собой фолликулярную папулу, на вершине которой имеется пустула диаметром 0,2—0,3 см конусообразной формы. Гнойный экссудат довольно быстро ссыхается в желтовато-бурую корку, после отторжения которой можно увидеть едва заметные вдавленные пигментированные рубчики. По клинике напоминает вульгарные угри, отличаясь от последних меньшей остротой воспаления [9].
Основным морфологическим элементом импетигинозного сифилида является папула, в центре которой через 3—5 дней происходит образование слоистой поверхностно-расположенной корки. Отдельные импетигинозные элементы могут сливаться в более обширные бляшки, поверхность которых, освобожденная от корок, представляется сочной, вегетирующей, красного цвета — фрамбезиформный сифилид. Syphilis framboesi-formis — разновидность сифилитического импетиго, при котором сифилид приобретает вид «ягоды малины» [10].

Больной Н., 36 лет. Вторичный свежий сифилис на фоне ВИЧ-инфекции. Обильные диффузно расположенные папулезные высыпания застойно-красного цвета, папулы-заеды слева, единичные поверхностные корки бурого цвета периоральной области — остаточные проявления сифилитического импетиго (рис. 5). Рис. 5. Больной Н., 36 лет. Вторичный свежий сифилис на фоне ВИЧ-инфекции. Обильные папулы застойно-красного цвета, папулы-заеды слева. Остаточные проявления сифилитического импетиго.
Сифилитическая эктима является обычно признаком поздних рецидивных форм сифилиса и возникает не ранее чем через 0,5 года и позже после начала заболевания. Морфологически представлена глубокой язвой, покрытой мощной коркой, которая как бы погружена в кожу. Краевой валик инфильтрата имеет багрово-синюшный цвет. Часто корка отстоит от краевого валика, вследствие чего образуется периферическая полоска язвенной поверхности. Заживление происходит с образованием рубца [9].
Рост частоты поздних форм сифилиса в последние годы, злокачественное течение сифилиса на фоне ВИЧ-инфекции делают возможным увеличение числа больных с проявлениями третичного сифилиса, редкой сегодня формы инфекции. Имея структуру инфекционной гранулемы, сифилиды третичного периода (гуммы, бугорки) вызывают деструктивные поражения систем и органов человека; при этом сифилиды часто локализуются на голове с поражением кожи, слизистых оболочек, плоских костей черепа [11].
Гуммозный сифилид обычно солитарный. Вначале образуется безболезненный узел, который постепенно увеличивается, а затем вскрывается. После отделения стержня гуммозная язва имеет кратерообразную форму, плотные края, безболезненна. После очищения язвы от некротических масс на дне появляются грануляции, инфильтрированные края уплощаются, размягчаются. Формируется стойкий втянутый в центре звездчатый гиперпигментированный рубец. Гуммозные инфильтрации возникают самостоятельно (например, диффузный гуммозный глоссит) либо в результате слияния нескольких гумм. Эти очаги имеют стадийность развития солитарной гуммы. Образовавшиеся в нескольких местах изъязвления сливаются, образуя обширную язву с фестончатыми полициклическими краями. Язвы заживают рубцом. При локализации на небе нередко образуется перфорация, сохраняющаяся после завершения процесса [12].
В последние годы увеличивается число больных манифестным сифилисом, что связано в том числе с неблагоприятной эпидемиологической ситуацией по ВИЧ-инфекции. На фоне иммунодефицитного состояния сифилис протекает злокачественно: высыпания склонны к изъязвлению, чаще регистрируются папуло-пустулезные сифилиды, отмечается укорочение сроков манифестации проявлений третичного сифилиса. Своевременная диагностика способствует предотвращению поздних инвалидизирующих форм сифилиса.
Таким образом, сифилис — одно из заболеваний, при лечении которых важна преемственность в работе врачей разных специальностей, в том числе врачей-стоматологов.
Сифилитическая инфекция во рту приносит массу неудобств. В данной статье описываются основы заболевания, его классификация, этиология, диагностирование, лечение сифилиса полости рта и профилактика.

Основы патологии
Сифилис ротовой полости является разновидностью венерической патологии, передающейся половым путем. Вызывается патология бледной спирохетой, локализирующейся на слизистой ротовой полости. Первые признаки визуализируются в этой части организма.
Согласно Международной классификации болезней по этиологии сифилис классифицируется на:
Важно! Сифилис во рту поддается терапии лишь на начальной стадии развития патологии. Если не проводить лечения, инфекция быстро распространяется с потоком крови и лимфы во все органы и ткани.
Причины возникновения сифилиса во рту

Бледная трепонема – возбудитель сифилиса
Существует врожденный и приобретенный сифилис. Первый возникает при попадании патогена через плаценту от зараженной матери плоду. Второй развивается, когда бледная трепонема инфицирует человека, проникая через травмированные слизистые, кожные покровы, вовремя полового акта.
Специалисты обращают внимание на факторы, способствующие вызвать сифилис во рту:
- Использование не стерильных медицинских инструментов в стоматологии, ЛОР практике.
- Попадание возбудителя в кровяное русло во время переливания крови, при проведении инъекций, при оперативном вмешательстве.
- Пользование одними и теми же бытовыми предметами (столовыми приборами, зубной щеткой, банными принадлежностями).
- Оральный секс.
Имеются обстоятельства, повышающие риск заражения. К ним относятся:
- Травмы слизистой стенки ротовой полости.
- Нездоровый жизненный образ.
- Слабый общий и местный иммунитет.
Пути заражения
Развитие сифилиса во рту предусматривает такие пути заражения:
- Внутриутробный, когда больная сифилисом беременная женщина не получила терапевтический курс, то существует риск заражения плода. Он зависит от степени заболевания и тогда ребенок может родиться с врожденным сифилисом, с уродствами, с патологиями, приводящими к летальному исходу, а может быть и здоровеньким.
- Бытовой путь инфицирования возникает при игнорировании элементарных правил личной гигиены, использовании обиходных предметов и медицинского инструментария, обсемененных возбудителями сифилиса, которые не продезинфицированы и не помыты надлежащим способом.
- Половой путь заражения сифилисом ротовой полости происходит от инфицированного здоровому партнеру в момент занятия оральными ласками и при поцелуях.

Внутриутробное заражение сифилисом
Бледная трепонема проникает в человеческий организм вследствие ссадин, царапин эпидермиса и слизистой, а также через кровь. Внедрившись в организм, спирохета локализуется в тканевой основе. Инкубационная стадия длится от двух недель до полугода. В этот период микроб проник в слизистую оболочку, но еще не вызывает ту степень поражения, которая бы имела клиническую картину.
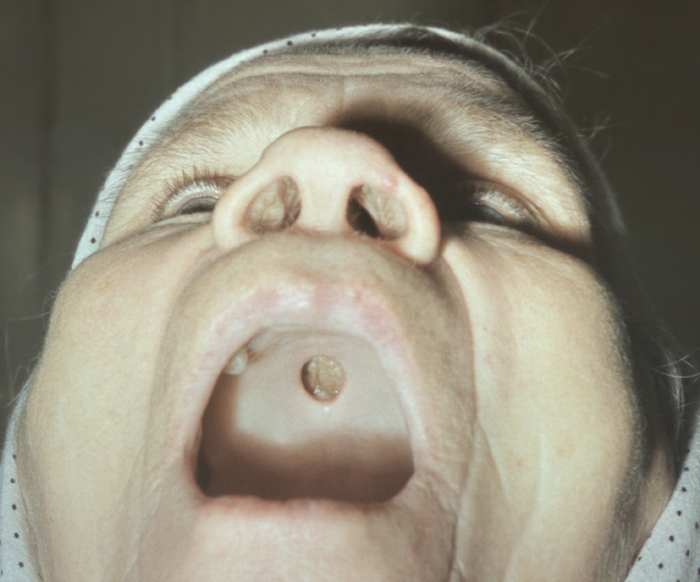
Врожденный сифилис в полости рта может возникнуть в результате внутриутробной передачи трипонемы. При родоразрешении зараженной женщины, не прошедшей соответствующий терапевтический курс, ребенок рождается с признаками сифилиса в ротовой полости.
Симптомы и стадии (+фото)
Образование сифиломы возможно в любой области ротовой полости. Зачастую вызывает беспокойство твердое образование, появившееся в районе десны либо на слизистой губ. Оно безболезненное, но вызывает дискомфорт при жевании, артикуляционных движениях и выглядит не эстетично. Величина высыпания составляет от 0,1 до 2,0 см. Их расположение может быть единичное либо групповое.
Внешние признаки сифилиса во рту характеризуются визуальными проявлениями, каждое из которых характерно для стадии заболевания.



Признаки различных видов сифилиса в полости рта
В медицинской практике в зависимости от стадии развития патологии выделяют:
- Первичный сифилис во рту проявляется твердым язвенным образованием, так называемым твердым шанкром. В начальной стадии недуга отмечается увеличение шейных, подчелюстных и затылочных лимфоузлов. Длительность данного периода составляет от шести до восьми недель. Но даже при наличии первых симптомов сифилиса лабораторно не удается определить возбудителя болезни. В таких случаях назначают анализ крови на полимеразную цепную реакцию.
- Вторичный сифилис во рту характеризуется появлением высыпаний разнообразного вида и более яркой симптоматикой. После окончания течения второй фазы заболевания наступает ремиссия, которая периодично может прерываться обострением патологии. Это действие может происходить до десяти раз. Продолжительность периода достигает в среднем пяти лет.
- Третичный сифилис во рту является последней стадией болезни, проявляющейся необратимыми поражениями органов различных систем организма. Особенно страдает центральная нервная система в виде парезов, церебральных расстройств, слабоумия и других патологий.
Диагностика

За диагностикой обращайтесь к дерматовенерологу.
При проявлении малейших признаков патологии необходимо немедленно обращаться за квалифицированной медицинской помощью. Лечением сифилиса в полости рта занимается в первую очередь дерматовенеролог.
Для диагностирования сифилиса в ротовой полости специалисты рекомендуют пройти ряд обследований. Прежде всего они:
- Изучают жалобы пациента
- Проводят тщательный визуальный осмотр
- Направляют на лабораторные исследование кровь на:
- Классическую серологическую реакцию
- РВ (р-цию Вассермана)
- РИФ (реакцию иммунофлюоресценции).
- РИБТ
- РПГА (реакцию пассивной гемагглютинации)
Наличие сифилиса подтверждается обнаружением патогена заболевания в области первичной язвочки либо в содержимом близко расположенных лимфоузлов. Если получаем отрицательный результат, необходимо исследование эксудата твердого шанкра на присутствие бледной спирохеты повторить, так как ее наличие является основным в диагностических мероприятиях сифилиса первой фазы развития.
Серологическое лабораторное обследование будет немного позже, спустя 21 день после образования твердого шанкра. С 22 дня все серологические реакции приобретают стойкий позитивный ответ. Поэтому первичную стадию сифилиса разделяют на первичный серонегативный, когда реакция Вассермана, осадочные реакции имеют отрицательный результат, и первичный серопозитивный, возникающий спустя 21-28 дней после формирования твердого шанкра.
В это время анализы, проведенные серологическим методом, имеют результаты с плюсами и наблюдаются такими продолжительное время.
Важно! В зависимости от этиологии заболевания, а также для дифференциации сифилиса от других патологий могут быть назначены дополнительные обследования. Чаще всего это рентгенография, пункция жидкости из спинного мозга.
Лечение
![Спрей для полости рта]()
Ни в коем случае не занимайтесь самолечением!
Основной задачей терапевтического курса является ликвидация бледной трепонемы из организма, купирование симптоматики и профилактика патологии. Лечение проводится исключительно в условиях венерологического отделения специализированных медицинских учреждений.
Лечебный курс состоит из:
- Местная терапия, которая заключается в промывании сифилитических поражений антисептическими препаратами. Чаще всего основным действующим компонентом таких антисептиков является хлорамин. При кровоточивости язвы обрабатываются ртутной белой мазью. Эффективное симптоматическое оказывают присыпки каломель либо ксероформ. Купировать процесс разрастания гипертрофических язв поможет раствор хромовой кислоты либо 10% ляпис.
- Антибактериальная терапия. Назначается длительный прием антибиотиков. Чаще всего проводится длительный курс инъекций пенициллина. При непереносимости пенициллина проводится прием таблетированных антибиотиков различных групп.
- Прием иммуномодуляторов способствует укреплению защитных функций организма.
- Симптоматическое лечение подбирается с учетом стадии развития сифилиса и сопровождающих признаков. Для этого назначаются жаропонижающие, обезболивающие, антигистаминные препараты, средства для стимулирования регенерации тканей.
- Секвестроэктомия проводится при условии полного стихания клиники заболевания.
Важно! Вторичная и третичная форма сифилиса практически не поддаются терапии. Регулярное обследование на данную патологию позволит своевременно выявить недуг и провести его эффективное лечение.
Прогноз на выздоровления после диагностирования сифилиса во рту может быть положительным при условии своевременного выявления и немедленной терапии патологии. При лечении данного заболевания важно пройти полноценный курс и не принять временное снижение симптоматики за выздоровление.
Возможные осложнения
Осложнения сифилиса во рту зачастую развиваются при несвоевременном лечении и диагностическом обследовании. В связи с чем патогенное воздействие спирохет распространяется кроме тканей в ротовой полости и на системные органы внутри организма.
![Сифилис на нёбе]()
Наглядный пример осложнения сифилиса во рту.
В результате этого возникают различные осложнения, проявляющиеся:
- Поражением костной системы и органов.
- Некрозе мышечного скелета на месте поражения.
- Кровотечением местного характера.
- Дисфункциями кровеносно-сосудистой системы.
- Асимметрией лица при поражении лицевой и шейной мускулатуры.
- Разрушением клеточной структуры мозга.
Важно не затягивать с посещением венерологической клиники, чтобы не допустить развитие тяжелых последствий коварного заболевания. И необходимо помнить, что иммунитет к данному вензаболеванию не образуется и поэтому при появлении на слизистой щек, десен, языка любых высыпаний следует обращаться за медицинской консультацией к специалистам.
Профилактические меры
Профилактика сифилиса, передающегося половым путем основывается на следующих мероприятиях:
- Систематическое прохождение обследования на сифилис, особенно при активной половой жизни.
- Исключение случайных сексуальных отношений с малоизвестными партнерами.
- Обязательное использование барьерных контрацептивов, особенно во время орального секса.
Бытовой сифилис предотвратить можно, соблюдая такие профилактические мероприятия:
- Строгое соблюдение правил личной гигиены.
- Исключение телесного контакта с инфицированным человеком.
- При совместном проживании с больным человеком должна быть строго индивидуальная посуда, предметы личной гигиены, одежда и постель.
- Систематическое дезинфицирование предметов санузла.
Справка! Прохождение профилактической терапии назначается членам семьи, у которой имеется больной человек.
Профилактика врожденного сифилиса заключается в:
- Предварительном прохождении обследовании на сифилис на подготовительном этапе к беременности.
- На протяжении всей беременности проходить плановые обследования на сифилис РПГА.
- При положительных результатах женщина проходить обязательное лечение.
- Прохождении профилактического лечения при условии, что женщина ранее перенесла сифилис.
В течении 2 суток после полового контакта с возможно инфицированным человеком у венеролога можно получить экстренную профилактику сифилиса.
Популярные вопросы
![Поцелуй]()
Сифилис МОЖЕТ передаться при поцелуе!
Проникновение бледной трепонемы в организм, провоцирующей развитие сифилиса, через ротовую полость возможно при поцелуях и оральном сексе.
Стоит отметить, что возбудитель сифилиса проникает в слюну даже не смотря на целостность слизистой ротовой полости. При проникновении спирохета в полость рта возбудитель патологии будет однозначна находится в слюне.
- Что происходит со ртом при сифилисе?
При сифилитической инфекции поражается слизистая оболочка, наблюдается кровоточивость или нагноение пораженных участков. При прогрессировании заболевания изменяется форма и размеры языка.
- На какой день проявляется сифилис во рту?
Характерной особенностью данной патологии является бессимптомное прохождение инкубационного периода. Лишь на 25 – 30 день после инфицирования во рту на слизистых оболочках губ, языка, парадонтальной ткани либо миндалинах начинают проявляться сифилитические поражения в виде первичного сифилида либо твердого шанкра.
- Чем брызгать во рту чтобы вылечить сифилис?
Одним из составляющих комплексного лечения сифилиса во рту является использование местных препаратов. Среди них высокий терапевтический эффект демонстрируют спреи гексорал, йокс, либо тантум-верде.
Сифилис – это инфекция, которая может поражать любые участки тела человека.
В том числе симптомы заболевания появляются во рту.
![признаки сифилиса во рту]()
Как сифилис поражает горло?
Один из основных путей передачи сифилиса – половой.
В том числе он передается через генитально-оральный контакт.
После этого может развиваться сифилис горла.
![сыпь в горле при сифилисе]()
Симптомы этого состояния на начальной стадии включают появление твердого шанкра соответствующей локализации (шанкр амигдалит).
Он представляет собой язву с углубленными краями.
Она обычно бывает безболезненной.
![шанкр амигдалит]()
В зависимости от входных ворот инфекции могут появляться первые симптомы сифилиса на губах рта, на языке, в глотке или на миндалинах.
Субъективные ощущения возникают далеко не всегда.
Изредка пациент может ощущать сухость в горле, боль при глотании, осиплость голоса.
Возможно увеличение регионарных лимфатических узлов (околоушные, шейные).
![шейный лимфаденит при сифилисе]()
Однако в большинстве случаев, если у пациента развился сифилис горла, симптомы можно обнаружить только при объективном обследовании.
Основной признак – визуально обнаруживаемое изъязвление соответствующей локализации.
Если же шанкр при сифилисе появился в недоступных для осмотра местах, пациент может не заметить его и не обратиться вовремя к врачу.
При присоединении другой бактериальной или вирусной инфекции ведущим симптомом становится боль в горле.
Когда появляются симптомы?
У любой инфекционной болезни есть инкубационный период.
Это промежуток времени, который проходит с момента заражения пациента до появления у него первых объективных или субъективных симптомов заболевания.
Для сифилиса, который имеет первичный очаг инфекции во рту, инкубационный период обычно составляет 30 дней или больше.
![инкубационный период]()
Чем отличается сифилис во рту?
Симптомы данного заболевания отличаются от других инфекций.
Их особенности:
- нет болевого синдрома (если не присоединяется неспецифическая инфекция)
- увеличенные лимфатические узлы безболезненны
- не повышается температура тела
В случае присоединения бактериальной флоры появляются дополнительные симптомы:
Ротовая полость может поражаться сифилисом на любом этапе развития заболевания: атипичное расположение первичного сифилида, обширные высыпания во вторичную фазу и вегетации в третичном периоде.
Учитывая разнообразие проявлений сифилиса во рту, симптомы его при такой локализации далеко не однозначны и могут доставить сложности в диагностике.
Сифилис: симптомы первичного периода
![Проявления сифилиса во рту]()
Внедрение бледной трепонемы через слизистые оболочки органов ротовой полости – не столь уж и редкое явление.
Путей заражения с такой локализацией ворот инфекции два.
Прямой (поцелуи, оральные ласки) и непрямой (в быту через посуду, при медицинских манипуляциях).
Шанкр может появляться в любом месте ротовой полости и даже на ЛОР-органах.
Типичные места следующие:
- Красная кайма губ.
- Спинка, боковые поверхности и корень языка.
- Слизистая оболочка твердого неба.
- Десна.
- Миндалины.
- Задняя стенка глотки.
Чаще всего приходится встречаться с первичными сифилидами на губах.
Нижняя – поражается примерно на 10% чаще.
![Шанкр на губе]()
Почти в 95% случаев, шанкр носит односторонний характер.
Внешне, он может проявляться типичной картиной (блестящая безболезненная эрозия).
Или имеет карликовый характер – вид мелкой папулки, быстро переходящей в небольшую язву с уплотнением в основании.
![Шанкр на слизистой щеки]()
Увеличение лимфатических узлов (регионарный аденит), развивается после 21 дня с момента заражения.
Затрагиваются подчелюстные или передние шейные лимфоузлы с одной стороны(чаще).
В принципе, первые симптомы сифилиса на губах рта несложно увидеть.
И тогда лучше пройти обследование, не дожидаясь прогрессирования болезни.
Ведь клинические проявления трепонемной инфекции, несмотря на их доступность осмотру, правильно интерпретировать непросто и без лабораторного подтверждения точный диагноз не установить.
Вторичный период сифилиса: симптомы
Типичное течение сифилиса предусматривает синхронное появление вторичных сифилидов на коже и в ротовой полости.
Это облегчает диагностику и обычно приводит человека к правильному врачу.
Однако нередко встречаются рецидивные формы болезни, при которых высыпания локализуются только во рту.
![Сифилиды на языке]()
Обладают характерными внешними признаками:
-
резко отграничены от окружающих, не измененных тканей.
- Часто носят характер эрозий.
- Приводят к изменению цвета и рельефа слизистой.
Имеют несколько разновидностей.
Пятнистый сифилид выглядит как синюшные пятна, имеющие тенденцию к слиянию.
Типичная локализация такой формы – мягкое небо и гланды.
Самая частая форма – папулезные сифилиды.
Возвышаются над окружающей поверхностью, имеют диаметр около 10 мм.
Цвет красный, насыщенный, иногда – фиолетовый оттенок.
Медленно растут, увеличиваясь до 15-20 мм.
Если их поверхность хронически раздражается (табачным дымом или алкоголем) – эрозируются и покрываются желтоватым налетом.
По краям появляется тонкий вал инфильтрации фиолетового цвета, отграничивающий папулу от здоровых тканей.
Чащ всего появляются манифестирующие вторичный сифилис симптомы на языке, в углах рта, на слизистой оболочке щек.
Если соблюдать гигиену полости рта, то не заметить их сложно.
Верным решением в таком случае станет обращение к медикам.
Сифилис сегодня является одним из самых опасных и распространенных в России венерических заболеваний. Что бы поставить диагноз женщинам, гинеколог смотрит на симптомы и жалобы пациента.

О симптомах сифилиса во рту
рассказывает подполковник
медицинской службы, врач
Ленкин Сергей Геннадьевич
Содержание данной статьи проверено и подтверждено на соответствие медицинским
стандартам врачем дерматовенерологом, урологом, к.м.н.
Ленкиным Сергеем Геннадьевичем
| Наименование | Срок | Цена |
|---|---|---|
| Прием венеролога | 900.00 руб. | |
| Микрореакция на сифилис качественно (RPR) | 1 д. | 500.00 руб. |
Третичный период сифилиса: симптомы
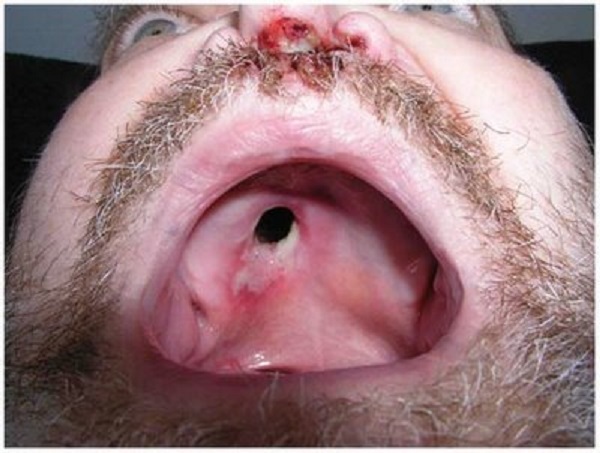
На этом этапе сифилитические поражения не столь активны, как во вторую фазу.
Морфологических элементов всего три:
- Бугорки.
- Гуммы.
- Гуммозная инфильтрация.
Учитывая свойства каждого из видов, излюбленная локализация у них будет своя.
Но в целом, третичные сифилиды можно встретить в разных местах:
- Область носа.
- Мягкое и твердое небо.
- Небная занавеска.
- Спинка и боковые поверхности языка.
- Задняя поверхность зева.
Учитывая значительные размеры гумм и бугорков, их локализация будет определять клиническую симптоматику и жалобы больного.
Так любимые первичным сифилисом губы, в третичном периоде поражаются крайне редко.
Гумма носа обычно развивается изнутри, на слизистой оболочке – в месте перехода хрящевой части носа в костную.
Сначала проявляется односторонним затруднением дыхания.
Затем, на фоне распада инфильтрата, из носа начинается выделение гноя, формируются гнойные корки.
Характерный «седловидный» нос развивается при отсутствии патогенетической терапии, что приводит к большим размерам сифилида.
После его распада, ткань носовой перегородки заместить нечем, и переносица в этом месте проседает.

Для третичного сифилиса горла, симптомы будут следующими:
- I. Синюшное образование на задней стенке глотки.
- II. Инфильтрат отграничен от окружающих тканей.
- III. После распада остается язва, окруженная валом инфильтрации.
- IV. Дно язвы покрывает гнойно-некротический налет.
- V. Образования безболезненны.
При поражениях языка в третичном периоде развивается глоссит, который является вариантом гуммозного сценария.
Одиночные гуммы могут достигать размеров голубиного яйца.
Разлитое воспаление – гуммозная инфильтрация языка – характеризуется отеком разной степени выраженности.
Мышечная ткань иногда погибает настолько массивно, что после рассасывания инфильтрации, функция языка утрачивается полностью.
Значительные трудности для клинической идентификации первичных проявлений сифилиса рта составляет присоединение вторичной инфекции.
Размножение гноеродных микроорганизмов смазывает клинику трепонемной инвазии.
Пациенты часто обращаются к стоматологам, повышая риск заразить других через инструментарий и в быту.
При длительном течении вторичной фазы, папулы сливаются в бляшки.
Располагаясь в области миндалин – могут симулировать тонзиллит.
Пятнистую форму на языке, губах и щеках, можно спутать с красным плоским лишаем.

Третичные сифилиды при визуальном осмотре можно спутать с «медленными» процессами: туберкулезом, опухолями.
Иногда сопровождающие поздний сифилис симптомы настолько невнятны, что приходится использовать биопсию для установления точного диагноза.
При подозрении на сифилис обращайтесь к автору этой статьи – венерологу в Москве с 15 летним опытом работы.
Что такое язвенный стоматит? Причины возникновения, диагностику и методы лечения разберем в статье доктора Грачевой Юлии Александровны, стоматолога со стажем в 17 лет.
Над статьей доктора Грачевой Юлии Александровны работали литературный редактор Вера Васина , научный редактор Елена Страндстрем и шеф-редактор Лада Родчанина

Определение болезни. Причины заболевания
Язвенный стоматит — воспаление и нарушение поверхностного слоя слизистой оболочки полости рта с появлением язв. Болезненные язвы также могут образовываться и на языке. Немного реже возникают беловатые поражения слизистой, и совсем редко ротовая полость выглядит нормальной, но присутствует синдром жжения во рту .
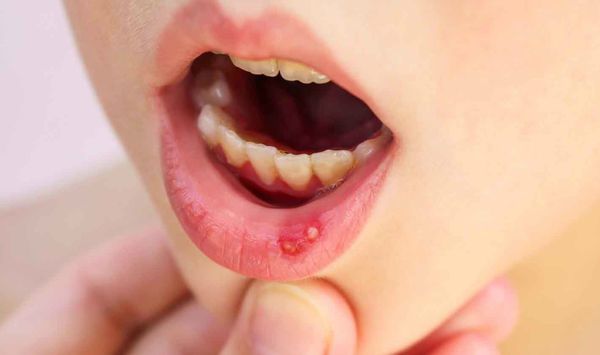
Язвенный стоматит — это самая сложная форма стоматита. Его проявления в полости рта мешают приёму пищи, могут приводить к обезвоживанию и развитию вторичной инфекции, особенно это выражено у пациентов с иммунодефицитом.
Предрасполагающие факторы для развития язвенного стоматита:
- ослабление иммунной системы;
- курение, алкоголь;
- травмы ротовой полости;
- передача инфекции через грязную еду, игрушки, бытовые вещи, от животных;
- пища и вода плохого качества.
Часто причиной стоматитов становится аллергия или токсическая реакция на некоторые вещества, используемые в стоматологии — препараты для анестезии, пломбировочный материал, брекеты, протезы, ортодонтические пластинки.
Провоцирующими факторами также являются:
- воспалительные заболевания кишечника (язвенный колит, синдром Рейтера);
- болезни системы кровообращения (циклическая нейтропения, хроническая анемия);
- гормональные дисфункции;
- хронический иммунодефицит;
- травмы рта, возникающие, например, из-за плохо подобранных зубных протезов;
- аллергия;
- хронический стресс.
Стоматитам наиболее подвержены дети, распространённость в зависимости от возраста:
- дети 1—3 лет (31 % от общего числа детей, заболевших стоматитом);
- дети грудного возраста (26 %);
- дошкольного возраста (20 %);
- младшего школьного возраста (13 %);
- старшего школьного возраста (10 %).
Чаще всего стоматиты возникают в весенний период, на который приходится 38 % заболевших детей, что связано с ослаблениеи защитных сил организма в это время года. Затем следует зима — 26 %, осень — 25 % и лето — 11 % [17] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы язвенного стоматита
Виды язвенного стоматита:
- травматический;
- инфекционный;
- аллергический;
- хронический рецидивирующий афтозный стоматит.
Все эти формы обладают схожими симптомами: отёком, покраснением слизистой оболочки, наличием язвенных элементов. Расположение воспаления зависит от причины возникновения, например, язвы на боковой поверхности языка могут появляться при травмировании острым краем разрушенного зуба или съёмным зубным протезом.
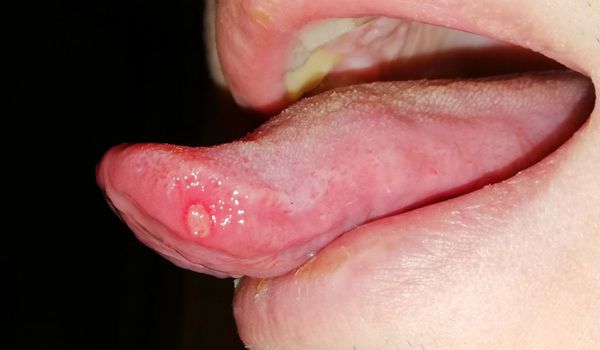
Ещё одним симптомом язвенного стоматита являются везикулы (пузырьки). Они появляются в основном при инфекционном стоматите. Везикулы возникают на слизистой оболочке рта и коже лица (крыльях носа, щеках, верхней губе) и сохраняются 10-12 дней. Мелкие пузырьки быстро превращаются в эрозии с налётом. Воспаление может сопровождаться болями в суставах, мышцах, невралгией, головной болью и увеличением лимфатических узлов.
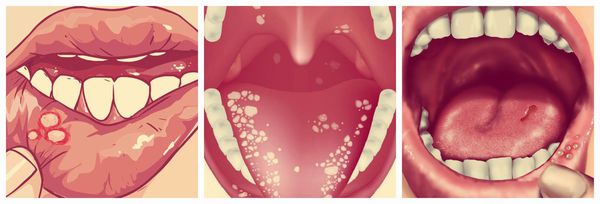
Другие симптомы язвенного стоматита — зуд, жжение и сухость во рту, а также боль при приёме пищи. На слизистой оболочке возникают отёк и покраснение, может наступить омертвение сосочков языка. Подобные симптомы чаще наблюдаются при аллергическом стоматите.
Патогенез язвенного стоматита
Механизмы развития стоматита до конца не изучены, но, вероятнее всего, заболевание вызвано реакцией иммунной системы на раздражители. Одна из самых распространённых теорий возникновения заболевания — инфекционно-аллергическая [18] . Согласно ей, стоматит возникает в результате повышенной чувствительности организма к различным аллергенам и микроорганизмам . Важное значение в развитии заболевания имеют аутоиммунные процессы — на слизистой оболочке полости рта обитают различные микроорганизмы, в ответ на их присутствие организм вырабатывает антитела, которые могут атаковать собственные клетки эпителия.
При первых симптомах стоматита под влиянием медиаторов воспаления происходит раздражение чувствительных нервных окончаний . При этом возникает аллергическая реакция немедленного типа с выделением биологически активных веществ, таких как гистамин, брадикинин, ацетилхолин и др. Это приводит к повреждению эпителия слизистой оболочки , расширению стенок сосудов, увеличению их проницаемости, что становится причиной отёка.
К развитию стоматита также могут приводить хронические инфекции желудочно-кишечного тракта и ЛОР-органов. Они способствуют повышению чувствительности к аллергенам и снижению сопротивляемости к микробам.
Хроническое течение и рецидивы могут быть связаны с обострением болезней внутренних органов. Рецидивы обусловлены развитием иммунопатологических реакций на фоне ослабления защитных сил организма.
Классификация и стадии развития язвенного стоматита
Выделяют:
- Травматический стоматит.
- Инфекционный стоматит:
- герпетический;
- везикулярный;
- язвенно-некротический стоматит Венсана.
- Аллергический стоматит.
- Хронический рецидивирующий афтозный стоматит.
- Стоматиты, вызванные интоксикацией солями тяжёлых металлов (свинца, ртути, висмута).
Травматические стоматиты возникают при повреждении слизистой оболочки зубным камнем, краем разрушенной коронки зуба, съёмным зубным протезом, неправильно расположенными зубами. При этом происходит воспаление дёсен, а в дальнейшем — образование язв.
Инфекционные стоматиты. К развитию герпетического стоматита приводит вирус простого герпеса первого типа. При поражении слизистой оболочки сперва появляется воспаление в виде пятна, которое затем превращается в пузырёк с прозрачным либо с мутным содержимым. После этого возникает язва — болезненный покрасневший участок слизистой. В дальнейшем язва превращается в афту — белесоватое внутри образование с покраснением по краям. Затем афта вновь переходит в пятно, и происходит заживление.
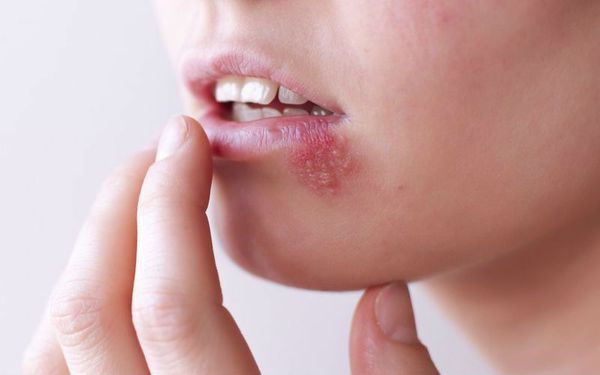
Везикулярный стоматит — острая форма инфекционного заболевания, вызванная везиловирусом. Инкубационный период составляет 2-6 дней, после чего пациент ощущает головную боль, дискомфорт при движениях глаз, общую мышечную слабость, озноб, появляется насморк, боль в горле, повышается температура тела. Больные часто жалуются на увеличение шейных лимфоузлов. При везикулярном стоматите на слизистой оболочке рта появляются пузырьки с красным контуром, наполненные жидкостью. Везикулы расположены на дёснах, губах, языке и внутренней поверхности щёк. Они чувствительны, поэтому приём пищи вызывает боль [10] [13] .
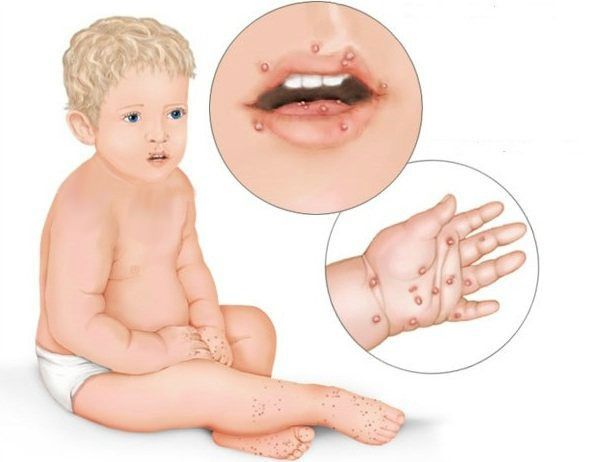
При язвенно-некротическом стоматите Венсана на десневых сосочках появляются поверхностные язвочки, покрытые беловатым налётом. В начале заболевания пациенты испытывают головную боль, общую слабость, у них повышается температура, возникает ломота в суставах. У больных кровоточат дёсны, во рту возникает ощущение жжения и сухости. Боль усиливается при малейшем прикосновении, из-за этого язык при разговоре малоподвижен. Приём пищи и чистка зубов практически невозможны. Усиливается выделение слюны, увеличиваются и становятся болезненными регионарные лимфатические узлы, появляется сильный гнилостный запах изо рта.
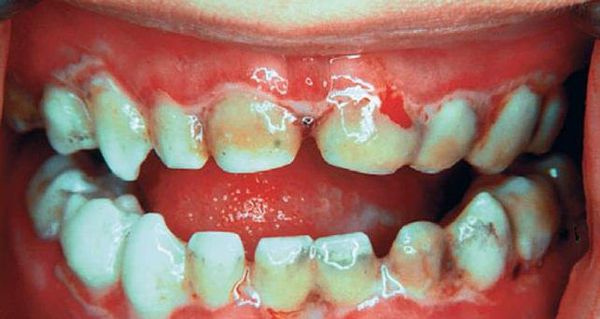
Для аллергического стоматита характерны покраснение и отёк дёсен. При пузырно-эрозивной форме появляется эрозия с беловатым налётом и крупный пузырь на слизистой оболочке твёрдого нёба, который впоследствии разрывается. Аллергический стоматит часто возникает при аллергии на лекарственные препараты. Самая тяжёлая его форма — язвенно-некротическая, при которой сперва появляются язвы, а в дальнейшем происходит отмирание тканей и образование рубцов на поверхности слизистой.
Хронический рецидивирующий афтозный стоматит. Выделяют три формы:
- Фибринозная форма (афта Микулича) — чаще заболевают девочки и женщины в возрасте от 10 до 30 лет. В полости рта появляются резко болезненные одиночные или множественные изъязвления (афты). Количество афт составляет от 1 до 100, в большинстве случаев — 1-6. Заживление происходит за 7-14 дней с образованием нежного рубца или без видимого рубцевания.
- Некротический периаденит (афта Сеттона) — стоматит начинается как глубокая язва, протекает длительно и волнообразно. Количество язв, как правило, от 2 до 10. При заболевании встречается "ползущая" язва, для которой характерны заживление на одном полюсе и рост на другом. Размер язв — от 1 см до значительного поражения участков слизистой оболочки. При заживлении образуется деформирующий рубец.
- Герпетиформный афтозный стоматит — множественные мелкие неглубокие афты, резко болезненные с частыми рецидивами и кратковременными ремиссиями в течение 1-3 лет. Заболевание начинается с небольших эрозий размером 1-2 мм, которые затем увеличиваются и сливаются в обширные эрозивные поверхности. Изъязвления могут поражать любые участки полости рта.
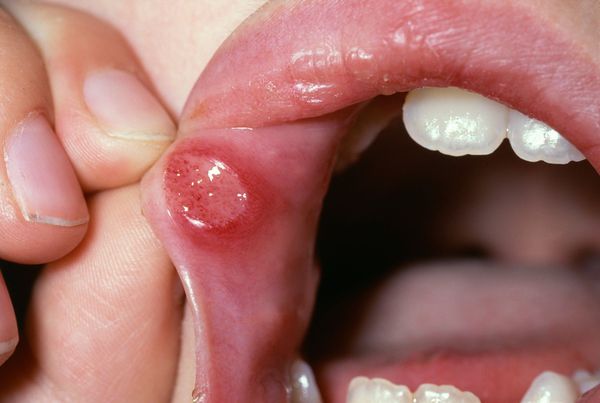
Осложнения язвенного стоматита
Длительное воздействие слабого раздражителя, например зубного протеза, приводит к разрастанию участков слизистой оболочки щёк, губ, нёба. Вследствие этого может развиться лейкоплакия — заболевание, поражающее слизистую оболочку и приводящее к её визуальным и структурным изменениям. На начальных стадиях болезнь проявляется ороговением и покрытием белесым налетом слизистой нёба, дёсен, языка, внутренней стороны щёк. В дальнейшем возможно образование злокачественной опухоли.
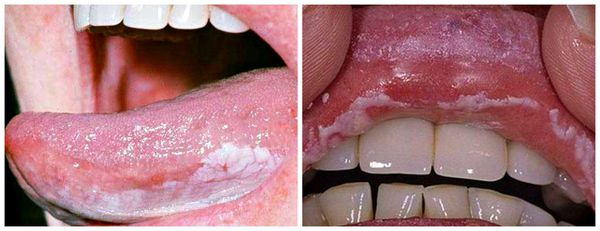
При язвенном стоматите нередко кровоточат дёсны, в отдельных случаях могут выпадать зубы. Также при заболевании снижается иммунитет, из-за чего организм более подвержен инфекциям. Речь больного становится осипшей или хриплой, что чревато возникновением ларингита — болезни горла и связок.
Диагностика язвенного стоматита
На приёме врач расспросит пациента , как давно проявились первые симптомы заболевания, какова их интенсивность, возникали ли подобные случаи ранее. Также доктору необходимо знать о сопутствующих и перенесённых заболеваниях и аллергологическом статусе.
При осмотре ротовой полости стоматолог обратит внимание на зубные отложения, наличие острых краёв коронок зубов, на состояние ортопедических конструкций, патологическую стираемость зубов.
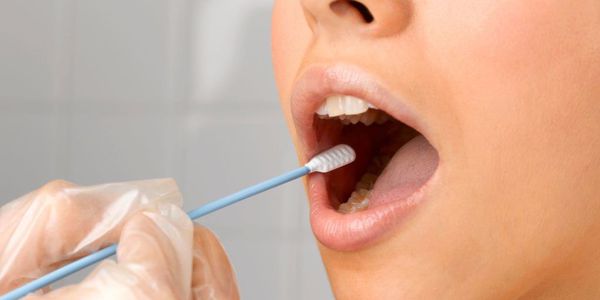
В ряде случаев потребуется лабораторная диагностика. Для этого из полости рта берётся мазок, который поможет выявить возбудителя и подобрать лекарственные препараты.
При аллергическом стоматите дополнительная диагностика может включать биохимический анализ слюны с выявлением активности ферментов. Также может потребоваться определение болевой чувствительности слизистой оболочки и гигиеническая оценка протезов.
Дифференциальную диагностику проводят с трофической язвой, с изъязвлённой опухолью, туберкулёзной и сифилитической язвами, стоматитом Венсана.
Инфекционный стоматит дифференцируют с другими вирусными заболеваниями (везикулярным стоматитом, ящуром и др.), а также с аллергическим стоматитом. Пузырно-эрозивные поражения при аллергическом стоматите слизистой оболочки рта следует отличить от пузырчатки, многоформной экссудативной эритемы, герпетического стоматита.
Лечение язвенного стоматита
Основная цель терапии состоит в том, чтобы уменьшить боль и ускорить заживление. Прежде всего необходимо устранить раздражители, которые причиняют дискомфорт пациенту. Далее следует уменьшить симптомы настолько, насколько это возможно.
Для лечения стоматита назначают полоскания растворами фурацилина, мирамистина, хлоргексидина, перекисью водорода. Полоскания уменьшат боль и зуд, очистят ротовую полость от остатков пищи, которые травмируют повреждённые участки.
При сильной боли назначают аппликации с обезболивающими средствами — "Камистадом", "Лидокаин асептом". Лечение различных форм стоматитов будет отличаться.
Инфекционный стоматит. При лечении в первую очередь необходимо понять, вследствие какой проблемы с иммунитетом возникло это состояние, и укрепить защитные силы организма. Для этого внутримышечно вводят "Продигиозан", полость рта обрабатывают антисептиками, протеолитическими ферментами, назначают УФ-терапию [11] .
Везикулярный стоматит. Для уменьшения симптомов будут полезны полноценный отдых, обильное питьё, приём жаропонижающих препаратов. Также слизистую оболочку рта обрабатывают антисептиками ("Супрастин", "Гексэтидин", "Пипольфен") и применяют противовирусные мази — риодоксоловую и теброфеновую. Часто назначают антигерпетические препараты — "Фамцикловир", "Ацикловир", "Валацикловир". Если придерживаться рекомендаций врача, то симптомы заболевания быстро уходят, и больной выздоравливает.
Язвенно-некротический стоматит Венсана. При лечении тщательно удаляют зубные отложения, обрабатывают слизистую оболочку полости рта антисептиками и назначают приём поливитаминов (например, "Компливита").
Аллергический стоматит. Лечение заключается в устранении причины аллергии и приёме внутрь антигистаминных препаратов. В тяжёлых случаях аллергического стоматита вводят внутривенно раствор тиосульфата натрия. При лечении в стационаре назначают капельное вливание гемодеза, изотонического раствора хлорида натрия, полиглюкина, а также приём кортикостероидов.
Хронический рецидивирующий афтозный стоматит. При местном лечении устраняют травматические факторы, полоскают рот тетрациклином (250 мг на 5 мл воды 4 раза в день в течение 5-7 дней), делают аппликации с кортикостероидами и антибиотиками, назначают обезболивающие. При глубоких язвах применяют протеолитические ферменты.
Общее лечение включает приём препаратов:
-
, рифампицин (две капсулы дважды в сутки); (по одной таблетке дважды в сутки в течение 20 дней); (10 мл 30 % раствора внутривенно один раз в сутки или 1,5-3 г внутрь);
- "Продигиозан" (начинают с 15 мкг один раз в пять дней и увеличивают дозу до 100 мкг); (50 мг три раза в сутки два дня подряд в неделю или 150 мг однократно);
- "Делагил" (по одной таблетке один раз в день);
- "Колхицин" (по одной таблетке дважды в день в течение двух месяцев);
- "Аевит" (1 мл один раз в день внутримышечно в течение 20 дней);
- "Гистаглобулин" (2 мл подкожно один раз в три дня) [11] .
Стоматиты при интоксикациях солями тяжёлых металлов и химическими растворами. Если на слизистую попало химическое вещество, необходимо сразу смыть его нейтрализующим раствором. Дальнейшее лечение пациентов с химическими ожогами проводится обезболивающими и антисептическими средствами и препаратами, ускоряющими восстановление эпителия. Также важна высококалорийная диета. При обширных рубцах показано оперативное вмешательство [15] .
Прогноз. Профилактика
При своевременном обращении к врачу и адекватном лечении прогноз благоприятный [12] . Тяжелее всего поддаётся терапии хронический рецидивирующий афтозный стоматит. Для профилактики рецидивов следует:
- исключить контакты с провоцирующими факторами;
- придерживаться диеты;
- соблюдать гигиену полости рта;
- своевременно лечить инфекции;
- отказаться от вредных привычек [7][12] .
Для предпреждения стоматита важно следить за состоянием зубов: регулярно посещать стоматолога, вовремя лечить кариес, снимать зубные отложения.
Читайте также: