Что такое сифилисный рубец
Обновлено: 25.04.2024
Третичный сифилис возникает через несколько лет после заражения.
Третичный сифилис проявляется в поражении:
- Кожи
- Слизистые оболочки
- Суставы
- Внутренние органы
В отличие от вторичного сифилиса он вызывает необратимое нарушение внутренних органов.
Выделяют две формы клинических проявлений третичного сифилиса:
- Бугорковые сифилиды
- Гуммозный сифилис
Рассмотрим факторы, влияющие на появление третичного сифилиса
Сифилис – это венерологическое заболевание, которое развивается не несколько этапов.
Для каждой стадии сифилиса характерны свои симптомы.
Выделяют следующие этапы болезни:
- I. Первичный (2 - 3 месяца);
- II. Вторичный (до четырех лет);
- III. Третичный (появляется через 7 лет после заражения).
Чаще всего третичный сифилис заканчивается летальным исходом пациента.
Это происходит по причине разрешения гранулемами тканей органов.
Выделяют следующие факторы, которые способствуют развитию третичного сифилиса:
- Запущенное течение заболевания;
- Во время не проведенный курс терапии;
- При поражении бледной трепонемой в раннем и пожилом возрасте;
- Беспорядочные половые связи;
- Ослабленный иммунитет.
Симптомы третичного сифилиса
Третья стадия сифилиса характеризуется длительным течением в скрытой форме.
Обычно это может длиться несколько лет.
Признаков воспаления при третичном сифилисе не отмечаются.
Но, для этой стадии заболевания, характерно появление сифилид.
Сифилиды способствуют разрушению костной и хрящевой ткани.
Разрушается перегородка носа, и происходит перфорация твердого неба у больного сифилисом.
Если сифилис не лечился в течение 10 лет, происходит поражение:
- Сердечно-сосудистой системы;
- Костной системы;
- Печени;
Нарушается работа желудочно – кишечного теракта.
Часто страдают почки, легкие и нервная система.
Бугорковый сифилид
Основной элемент – бугорок до вишневой косточки.
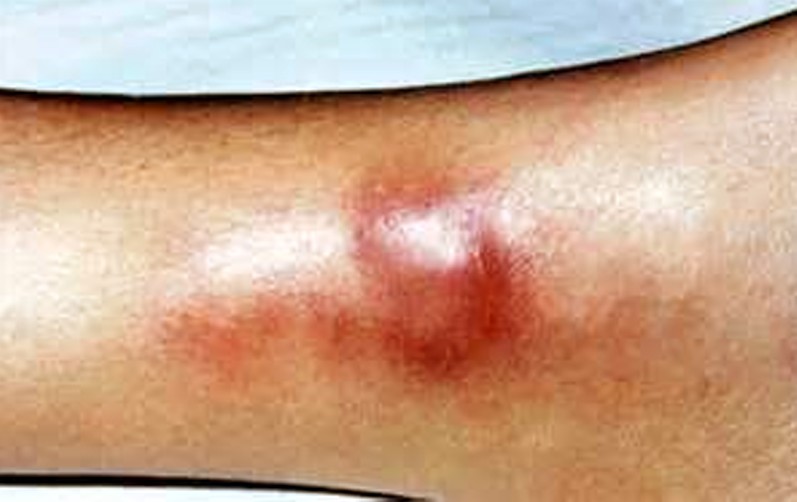
Чаще бугорки расположены в глубине кожи. Бугорки плотные на ощупь, темно-красного цвета.
Поверхность гладкая. Зуд или болезненность отсутствуют.
Бугорок постепенно преобразуется:
Гуммозный сифилис
Гуммозный сифилис встречается:
- На коже
- На слизистых оболочках
- Во внутренних органах
- В костях
- В мышцах
Гуммы бывают различной величины: до грецкого ореха и больше.
Вначале они подвижны и неспаянны и окружающими тканями и кожей.
По мере роста становятся неподвижными.
Цвет гуммы от красного до синюшно-багрового.
Постепенно в центре гуммы наступает размягчение.

О том что такое третичный
сифилис рассказывает
подполковник медицинской службы,
врач Ленкин Сергей Геннадьевич
Содержание данной статьи проверено и подтверждено на соответствие медицинским
стандартам врачем дерматовенерологом, урологом, к.м.н.
Ленкиным Сергеем Геннадьевичем
| Наименование | Срок | Цена |
|---|---|---|
| Микрореакция на сифилис качественно (RPR) | 1 д. | 500.00 руб. |
| Антитела к Treponema pallidum, суммарные | 1 д. | 600.00 руб. |
Кожа над ее поверхностью истончается и гумма вскрывается.
Из образовавшегося отверстия выделяется малое количество гноя, плотного и липкого.
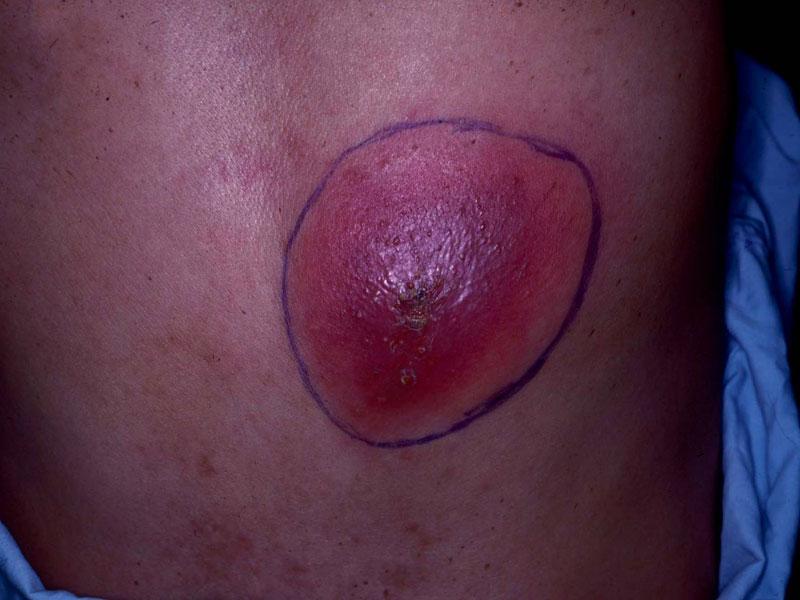
Из гуммы образуется язва.
На дне язвы видна серая плотноватая масса – гуммозный стержень.
После заживления язвы остается рубец - плотный в центре и тонкий по периферии.
Гуммы могут существовать годами.
Во рту могут разрушать небо, приводя к образованию отверстия.
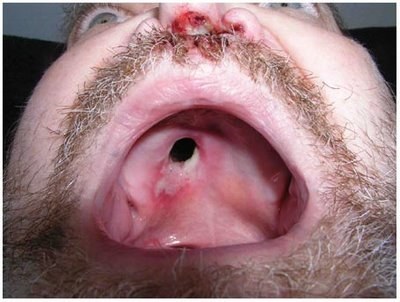
Поражение суставов и костей на третьей стадии сифилиса
Сегодня разрушения костных тканей отмечаются гораздо реже.
Это связано с тем, что сифилис выявляется на более ранних этапах в большинстве случаев.
Гуммы сифилиса располагаются преимущественно на плоских и трубчатых костях.
К ним относятся;
- Ключица;
- Плечевые кости;
- Локти;
- Череп;
- Бедренные кости;
- Внутренняя часть большеберцовой кости.
Иногда гуммы поражают позвоночник.
Появляется боль в костях, которая становится сильнее в ночное время суток.
Спустя какое-то время на мете гуммы появляется припухший участок кожи.
Он болезненный при ощупывании.
Если на протяжении двух, трех недель лечение не было проведено, кость становится бугристой.
Иногда может образовываться язва с костным дном.
При этом ткань спаивается с костью.
Изменения в суставах при третичном сифилисе характеризуются скоплением жидкости в них.
При накоплении жидкости в суставе, он начинает увеличиваться в размерах.
Сопровождается это сильными болями, которые сохраняются даже в спокойном состоянии.
Увеличение сустава в размере не нарушает его функций.
должны включать комплекс реакций на сифилис с числовым выражением. Эти числа используются для контроля лечения.
Часто для установления диагноза требуются анализы спинномозговой жидкости.
Пункцию для ее получения выполняет невролог.

Третичный сифилис: методы диагностики
Лабораторные исследования являются неотъемлемой частью для постановки диагноза.
Исследования проводятся по назначению врача.
Первым делом проводится осмотр.
Врач назначает ряд лабораторных анализов.
Обычно при подозрении на сифилис применяют:
- I. РИФ;
- II. ИФА;
- III. РПГА;
- IV. РИБТ;
- V. ПЦР – анализ;
- VI. RPR- тест.
Чтобы определить, насколько поражены внутренние органы пациента, назначается проведение УЗИ печени, сердца, почек.
Выполняют в качестве дополнительной диагностики:
- Гастроскопию;
- Аортографию;
- Печеночные пробы;
- Рентген легких и костей;
- УЗИ внутренних органов;
- МРТ;
- ЭКГ.
Проводится консультация у смежных специалистов.
Дополнительно обследуются у окулиста, невролога, ЛОРа, кардиолога.
Лечение третичного сифилиса
Зависит от результатов анализов и наличия поражения внутренних органов.
Обычно лечение длится 1-2,5 месяца. Оно состоит из капельниц, уколов, таблеток.
Схема лечения третичного сифилиса
На третьей стадии заболевания происходит поражение органов и систем в организме человека.
Основными в лечении являются препараты антибактериального действия.
Они направлены на уничтожение патогенной флоры.
Для лечения третьей стадии сифилиса выделяют три этапа лечения:
- I. Элиминация бледной трепонемы;
- II. Восстановление пораженных органов и их функции;
- III. Пластика пораженных участков на теле больного.
Чтобы добиться максимального эффекта, существуют специальные схемы лечения.
Терапия обязательно должна быть комплексной.
Для лечения применяют водорастворимый пенициллин.
Дозировка составляет 1 000 000 ЕД.
Вводить препарат больному следует 4 раза в день.
Курс лечения составляет 28 дней.
После того как первый курс пройден делается перерыв в две недели, затем повторяют.
Второй курс лечения проводится с теми же дозами.
Современное лечение сифилиса предполагает применение пенициллинов пролонгированного действия.
Такие технологии позволяют вводить препарат 1-2 раза в сутки.
При этом, обеспечивается достаточная концентрация лекарства в крови.
Пролонгированные формы пенициллинов позволяют лечить инфекцию амбулаторно.
Внимание! Дозировку назначает лечащий врач.
При третичном сифилисе пациент находится на диспансерном наблюдении.
Курс лечения должен контролироваться путем проведения лабораторных исследований.
Если необходимо, назначают дополнительный курс лечения.
Третичный сифилис: лечение нейросифилиса
Методы лечения будет зависеть от стадии развития заболевания.
Нейросифилис может быть:
Разберемся с каждой схемой лечения отдельно.
Ранний нейросифилис лечиться путем внутривенного капельного введения бензилпенициллина натриевой соли.
Препарат применят два раза в день по 10 млн. ЕД.
Для этого разводят в 400 миллилитрах изотонического раствора и капают в течение двух часов.
Курс лечения составляет две недели.
Запомните! Раствор для лечения вводят сразу после приготовления.
Чтобы не было обострения неврологических признаков, в первые дни лечения могут назначить преднизалон.
Суточная доза этого препарата составляет 50-60 миллиграмм.
Принимать следует один раз рано утром.
Обязательно через 6 месяцев после окончания терапевтического лечения, следует сделать контрольные исследования ликвора.
Поздний нейросифилис характеризуется сильными поражениями спинного мозга.
Сопровождается прогрессирующими параличами.
Методы лечения применяют такие же, как и для раннего нейросифилиса.
Отличие состоит в том, что заболевание требует дополнительных реабилитационных программ.
Подключаются препараты для коррекций нарушения ЦНС.
Лечение третичного сифилиса при аллергии на пенициллин
У некоторых людей с сифилисом, при лечении, могут появиться аллергические реакции на препараты пенициллинового ряда.
В таком случае, назначают резервные препараты.
Доксициклин следует принимать ежедневно по два раза в день.
Дозировка составляет 0,1 грамму перорально.
Для третичного сифилиса курс продолжается в течение месяца.
Тетрациклин и эритромицин следует принимать 4 раза в сутки по 0,5 г. в течение 30 дней.
Оксациллина натриевая соль вводится внутримышечно в количестве 1 млн. ЕД. 4 раза в день.
Введение следует проводить через каждые 6 часов на протяжении 28 дней.
Виды осложнений при третичном сифилисе
Третичный сифилис характеризуется разрушениями жизненно важных тканей и органов.
Примерно 25 % больных третьей стадией сифилиса умирают.
В качестве осложнений может наблюдаться дефект внешности.
Часто может наступить инвалидность.
К летальному исходу чаще всего приводят следующие осложнения:
- Аневризма аорты;
- Сифилитический аортрит;
- Бронхоэктазия;
- Пневмосклероз.
Выделяют ряд осложнений, которые приводят к инвалидности и внешней непривлекательности:
- Периостит;
- Перфорация неба;
- Остит;
- Седловидный нос.
После язв с гноем, как правило, остаются рубцы, которые выглядят неприятно.
Часто развиваются неврологические или психиатрические нарушения.
У пациентов может выявляться слабоумие.
Если третичный сифилис был диагностирован у беременной, он может спровоцировать выкидыш.
Часто бывают преждевременные роды или инвалидность у малыша.
Помните! Как можно скорее начните лечение третичного сифилиса, чтобы не допустить появление вышеуказанных осложнений.
Своевременно пройденное лечение поможет улучшить качество жизни и предотвратить летальный исход.
Если у ВАС есть признаки любой стадии сифилиса, то обращайтесь к автору этой статьи – венерологу в Москве с 15 летним опытом работы.
Что такое шанкр мягкий? Причины возникновения, диагностику и методы лечения разберем в статье доктора Агапова Сергея Анатольевича, венеролога со стажем в 39 лет.
Над статьей доктора Агапова Сергея Анатольевича работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов
Определение болезни. Причины заболевания
Мягкий шанкр (венерическая язва, третья венерическая болезнь или шанкроид) — эпидемическое инфекционное заболевание, вызванное стрептобациллой Дюкрея — Петерсена (Haemophilus ducreyi) и передаваемое преимущественно половым путём.
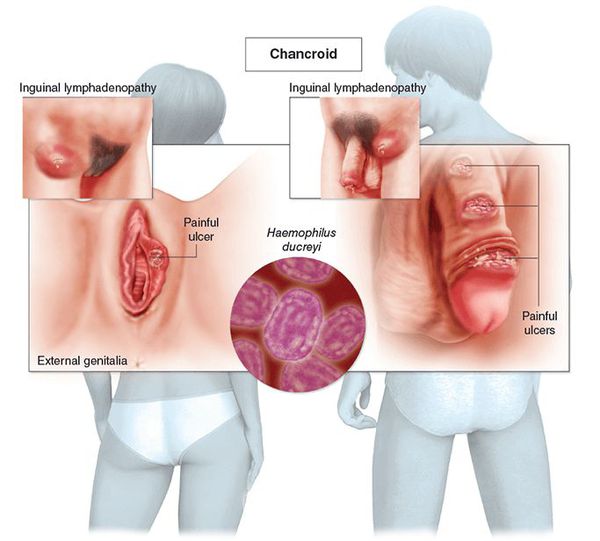
По оценкам ВОЗ (Всемирной организации здравоохранения), до 2001 года ежегодно регистрировалось более семи миллионов случаев мягкого шанкра [1] , однако из-за трудностей диагностики, вероятно, эти цифры были занижены. Наибольшая заболеваемость наблюдалась в странах Юго-Восточной Азии, Африки, Центральной и Южной Америки.
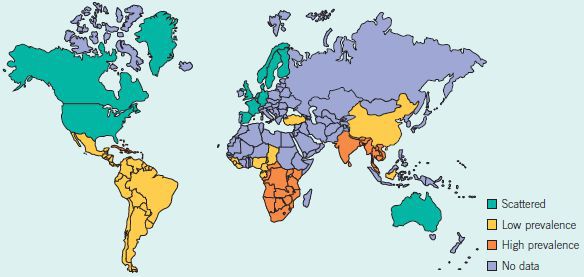
Спорадические (нерегулярные) случаи отмечались в странах Северной Америки, Европы и Австралии. Они были связаны с заражением туристов из указанных стран в эндемичных районах. Однако, после внедрения рекомендаций ВОЗ по синдромному лечению генитальных язв в 2001 году [2] заболеваемость мягким шанкром стала резко уменьшаться.
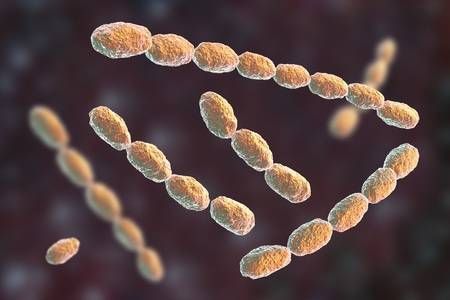
Причиной заболевания является инфицирование стрептобациллой Дюкрея — Унны — Петерсона (Haemophilus ducreyi). Это анаэробная гемофильная грамотрицательная бактерия, обычно палочкообразной формы, располагающаяся в виде цепочек из 5-30 микроорганизмов, напоминающих «стаю рыб». [5] Бактерии жизнеспособны в гное, слизи и каплях крови в течение нескольких часов.
- случайные половые связи;
- незащищенный презервативом половой акт;
- длинная крайняя плоть; [6]
- воспалительные заболевания кожи, травмы, приём лекарственных препаратов, вызывающих аллергические реакции в области гениталий; [7]
- сопутствующие половые инфекции (ВИЧ, генитальный герпес, сифилис); [8]
- незащищённый контакт кожи с язвами. [9]
Группы риска составляют: [10]
- гомосексуалисты;
- коммерческий секс;
- дети;
- беременные;
- женщины после удаления матки.
Пути передачи инфекции:
- половой контакт, включая анальный [11] и оральный [12] секс;
- контактно-бытовой — сообщается о случаях внеполового заражения, проявляющегося кожными язвами на конечностях у детей [13] и взрослых [14] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы мягкого шанкра
Болезнь чаще встречается у мужчин, чем у женщин. В некоторых странах соотношение женщин и мужчин колеблется от 3:1 до 25:1. [3] Большинство женщин не имеют клинических симптомов и являются резервуаром инфекции. [15]
Мягкий шанкр
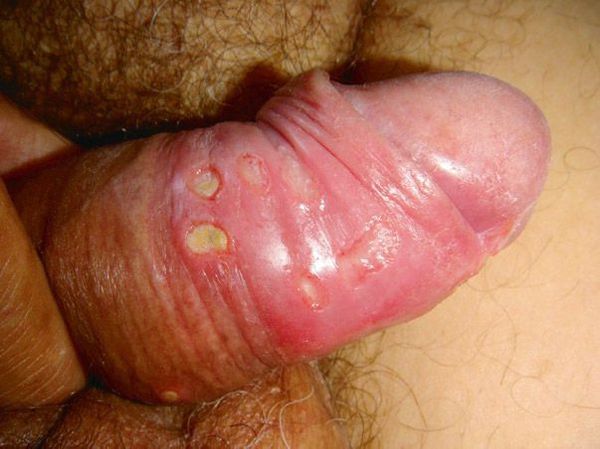
Основным симптомом является шанкр [16] — одиночная или множественные язвы округлой или неправильной формы диаметром 2-3 см с узким эритематозным ободком по периферии. Края язвы подрытые, мягкие, нависающие. Дно язвы часто неровное и покрыто некротическим неприятно пахнущим экссудатом серого или жёлтого цвета. При пальпации основание язвы мягкое, отмечается резкая болезненность.
Локализация у мужчин:
- крайняя плоть;
- головка полового члена;
- уздечка;
- венечная борозда;
- ствол полового члена и мошонка.
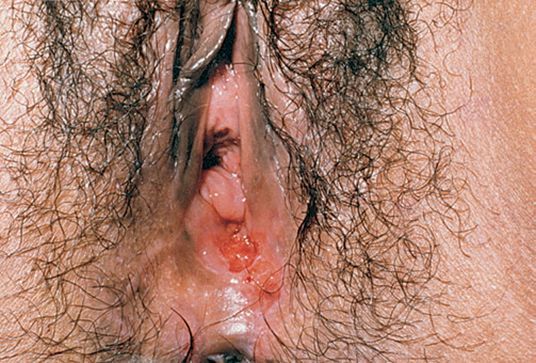
Локализация у женщин:
- большие и малые половые губы;
- преддверие влагалища;
- клитор.
Описан случай локализации шанкра во влагалище и шейке матки. [17]
Отсевы появляются в результате аутоинокуляции (случайного переноса микробов) или одновременного инфицирования нескольких участков кожи. Они представляют собой множественные язвы, как правило, небольшого диаметра, зачастую расположенных на соприкасающихся поверхностях или в удалении от основного очага поражения (в области лобка, бёдер, промежности). Являются специфическим симптомом инфекции. [16]
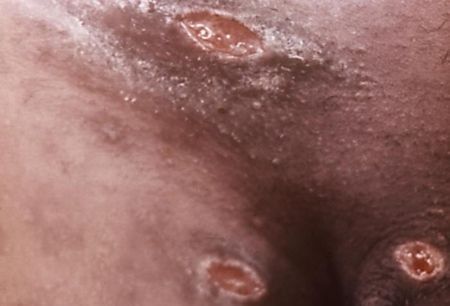
Экстрагенитальные шанкры
Сообщалось о возникновении шанкров на руках, веках, губах, груди, слизистой полости рта, перианальной области и анусе. [16] Но за исключением локализации в области слизистой рта, красной каймы губ и ануса эти случаи, вероятнее всего, являлись результатом аутоинокуляции.
Шанкр, возникающий при анальном контакте, представляет собой резко болезненную небольшую язву, часто линейной формы.
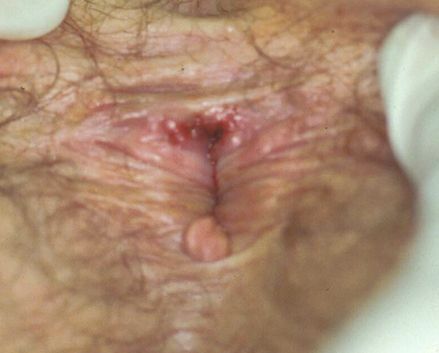
Атипичные шанкры [18]
Карликовый шанкр представляет собой небольшую, поверхностную, относительно безболезненную язву.
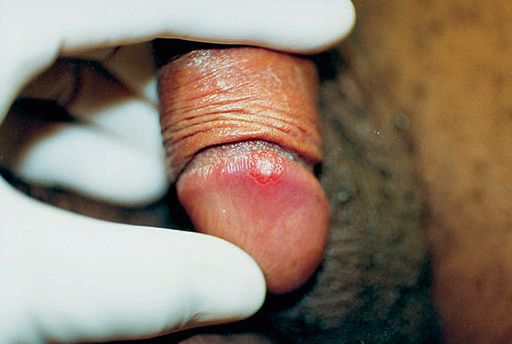
Гигантский шанкр — большая гранулематозная язва на месте вскрывшегося пахового бубона, простирающаяся за его пределы.
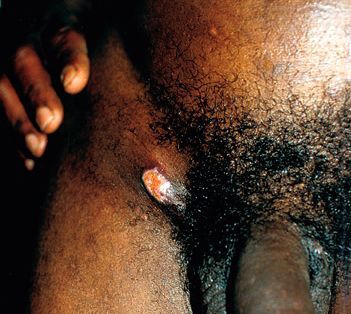
Фолликулярный шанкроид ассоциирован с волосяными фолликулами больших половых губ и лобка у женщин. Вначале он выглядит как фолликулярная пустула, которая позже трансформируется в классическую язву.
Переходный шанкр представлен в виде поверхностных герпетиформных быстро заживающих язв, но с типичным паховым лимфаденитом.
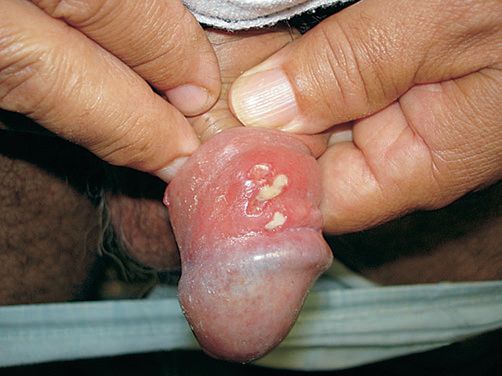
Серповидный шанкр представляет собой слившиеся между собой множественные язвы, образующие сплошной очаг дуговидной формы.
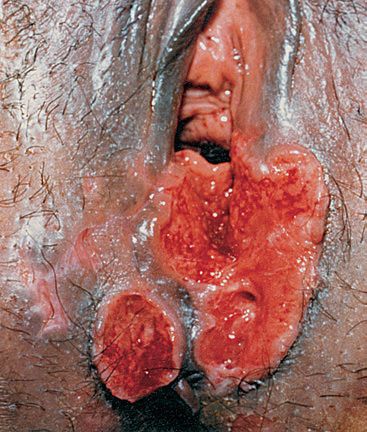
Фагеденитический шанкр возникает при вторичном инфицировании фузоспирохетами. Изъязвление вызывает обширное разрушение тканей полового члена, вплоть до его самоампутации.
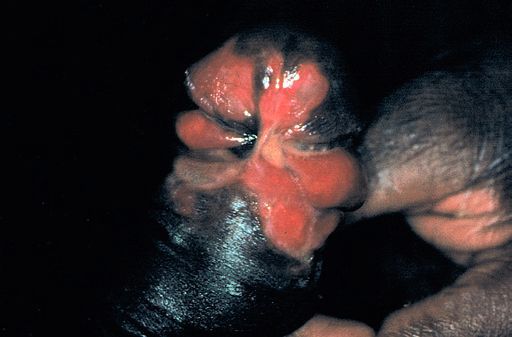
Папулезный (возвышающийся) шанкроид представлен в виде гранулематозной изъязвленной папулы, напоминающей донованоз или широкую кондилому.
Смешанный шанкр возникает при совместном инфицировании бледной трепонемой (возбудителем сифилиса) и стрептобациллами, при котором вначале возникает классическая язва мягкого шанкра, а через 3-4 недели происходит уплотнение ее основания с формированием твёрдого шанкра.
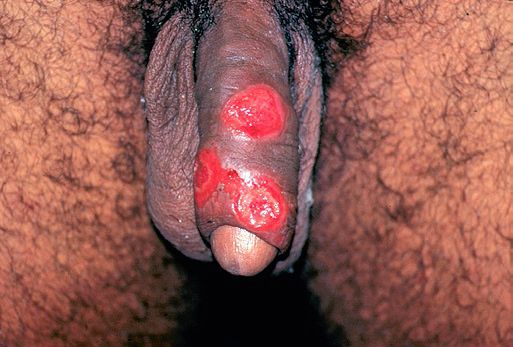
Паховый лимфаденит (бубон)
Развивается в течение 1-2 недель после появления первичной язвы примерно у 30-60% больных, чаще у мужчин.
Паховые лимфатические узлы увеличены с одной стороны и при пальпации болезненные. У четверти больных процесс прогрессирует с образованием гнойного абсцесса c последующим его вскрытием, а также с формированием свищей. [8]
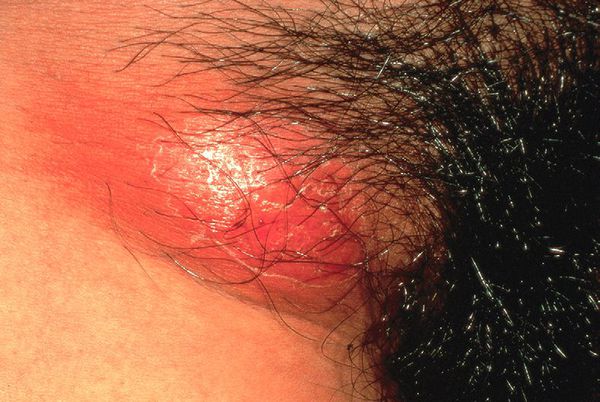
Кожный (внеполовой) шанкроид
Недавние исследования выявили H. ducreyi как ранее непризнанную причину негенитальных кожных язв у детей и у взрослых в тропических районах. [19] Заражение происходит контактно-бытовым путём. Очаги поражения часто представляют одиночную язву в области голеней и бёдер, клинически не отличающуюся видом и течением процесса от классической половой язвы.
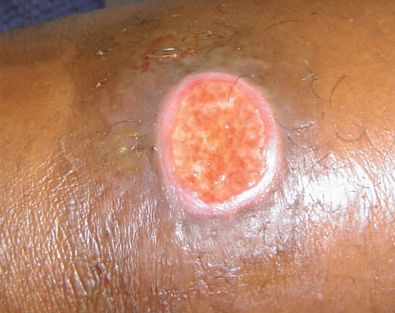
Другие поражения
Сообщается о нескольких казуистических (редких) случаях заболеваний, вызванных Haemophilus ducreyi — конъюнктивита [20] и поражения пищевода у ВИЧ-инфицированного пациента [21] .
Патогенез мягкого шанкра
H. ducreyi является строгим патогеном человека. Проникая в кожу или слизистые оболочки через микроповреждения в результате их травмирования, стрептобациллы образуют в тканях внеклеточные микроколонии в виде микропустул.
Лимфоциты и макрофаги быстро окружают возбудителя, но благодаря его вирулентным свойствам, он уклоняется от фагоцитоза (захвата и поглощения) и, следовательно, от уничтожения.
В процессе развития заболевания формируется гранулематозный инфильтрат, заполненный нейтрофилами и фибрином, трансформирующийся в язву [22] .
Исследованиями выявлены следующие вирулентные факторы H. ducreyi:
- адгезины LspA1 и LspA2 — белки, ингибирующие (подавляющие) фагоцитарную активность гранулоцитов и макрофагов; [23]
- белок DsrA — участвует в формировании резистентности (устойчивости) к сывороточному комплементу и связывается с кератиноцитами (основными клетками эпидермиса кожи) человека; [24]
- MOMP — основной белок наружной мембраны, который участвует в формировании резистентности к иммуноглобулинам сыворотки; [25]
- белок теплового шока GroEL — отвечает за присоединение H. ducreyi к углеводным рецепторам; [26]
- фимбриаподобный белок flp — участвует в прикреплении H. ducreyi к фибробластам крайней плоти человека; [27]
- лектин DltA — распознаёт гликозилированные рецепторы на клетках-хозяевах и играет роль в адгезии (прикрепления) H. ducreyi к тканям-хозяевам; [28]
- Липополигосахарид (LOS) — обеспечивает прилипание бактерий к кератиноцитам и фибробластам крайней плоти человека; [29]
- белки OmpP2A и OmpP2B — облегчают получение питательных веществ и обеспечивают стабильность мембраны возбудителя; [30]
- Ftp-гены — помогают в присоединении к клетке-хозяину и необходимы для образования микроколоний H. Ducreyi; [31]
- Cu, Zn-супероксиддисмутаза (Cu, Zn-SOD) — защищает возбудителя от супероксид-анионов; [32]
- цитолептический токсин (CDT) — индуцирует апоптоз (гибель) B-клеток и Т-клеток; [33]
- липопротеин , ассоциированный с пептидогликаном (PAL) — основной липопротеин H. ducreyi, который связывает внешнюю мембрану с пептидогликаном. [33]
Классификация и стадии развития мягкого шанкра
Международная классификация болезней 10-го пересмотра (МКБ-10) относит мягкий шанкр (шанкроид) к классу инфекций, передающихся преимущественно половым путём, и кодирует как A57.
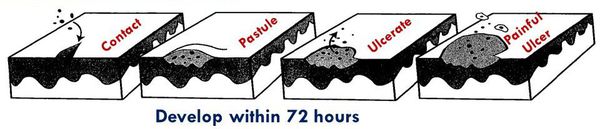
Клиническими наблюдениями и экспериментальной моделью на людях-добровольцах [34] были определены следующие стадии патологического процесса:
- инкубационный (скрытый) период — от 2 до 10 суток;
- эритематозно-папулёная стадия — болезнь начинается с эритематозного пятна, которое в течение 24 часов трансформируется в папулу;
- пустулёзная стадия — папула эволюционирует в пустулу, которая существует в течение 24-72 часов и вскрывается с образованием язвы;
- язвенная стадия — характеризуется существованием стойкого язвенного дефекта в течение 3-4 недель;
- стадия заживления и рубцевания — в среднем она наступает через четыре недели после начала заболевания и продолжается около нескольких недель с образованием плоского рубца.
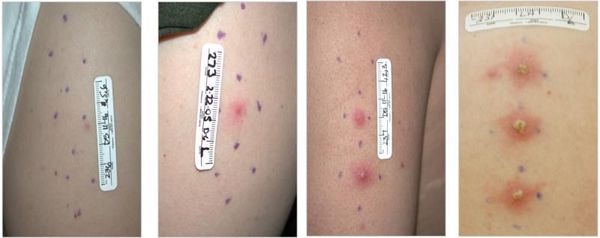
Осложнения мягкого шанкра
ВИЧ-инфекция
Шанкроид является важным кофактором (необходимым компонентом) передачи ВИЧ-инфекции. В язве мягкого шанкра содержится повышенное количество CD4-позитивных лимфоцитов, вызванное клеточным иммунным ответом на H. ducreyi, которые являются первичными мишенями ВИЧ.
Фактически, шанкроид является распространённой инфекцией во всех 18 странах, где распространённость вируса иммунодефицита взрослого человека превышает 8% населения. Также известно, что нарушение целостности слизистой оболочки является входными воротами вируса, а H. ducreyi увеличивает экспрессию рецептора CCR-5 на макрофагах, тем самым повышая восприимчивость этих клеток к заражению ВИЧ. [35]
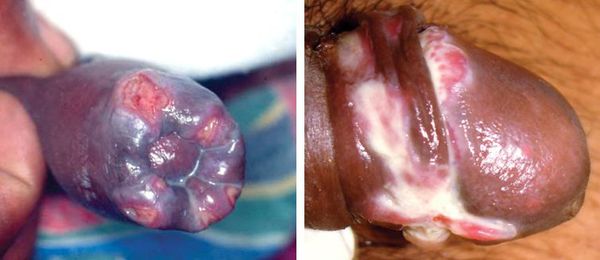
Фимоз и парафимоз
Наличие язв в области крайней плоти ведёт к образованию фимоза (сужению крайней плоти с невозможностью открыть головку полового члена) или к парафимозу (ущемлению головки полового члена кольцом суженной крайней плоти). [36]
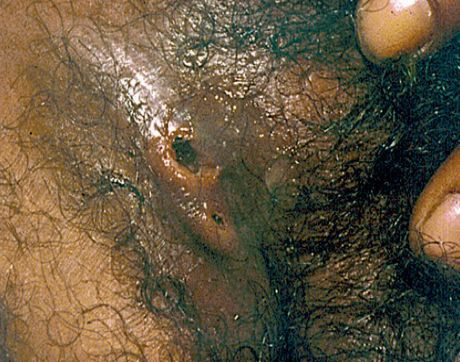
Свищи
Такие осложнения образуются при вскрытии поражённых паховых лимфатических узлов.
Диагностика мягкого шанкра
Диагноз устанавливают на основании клинического осмотра, анамнеза и результатов лабораторных исследований. Центры по контролю за заболеваемостью (США) рекомендуют следующие критерии для постановки вероятного диагноза мягкого шанкра: [37]
- одна или несколько болезненных генитальных язв;
- болезненные паховые лимфатические узлы;
- отрицательный результат при исследовании экссудата из язвы в тёмном поле или теста амплификации нуклеиновой кислоты (ПЦР) на Treponema pallidum и отрицательный серологический тест на сифилис, проведённый по меньшей мере через семь дней после появления язв;
- отрицательный результат теста амплификации нуклеиновой кислоты (ПЦР) на вирус простого герпеса.
Для диагностики мягкого шанкра применяются следующие лабораторные исследования: [38]
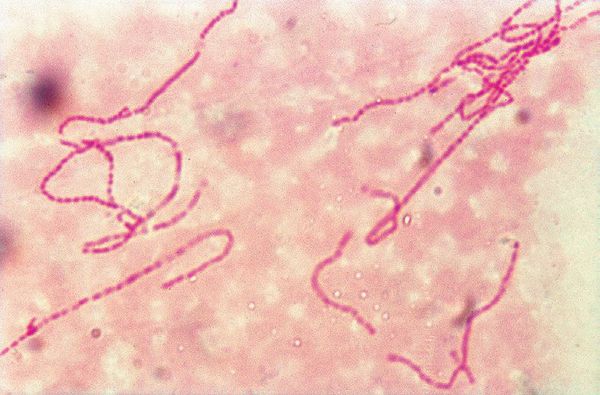
-
Бактериоскопический метод, при котором обнаруживаются грамотрицательных стрептобациллы в виде цепочек из 20-30 коротких палочек. Чувствительность колеблется от 5% до 63%, а специфичность — от 51% до 99%. [5]

При диагностике мягкого шанкра рекомендовано одновременное исследование на ВИЧ-инфекцию, сифилис и генитальный герпес. [40]
Дифференциальный диагноз мягкого шанкра проводят с:
- первичным сифилисом;
- генитальным герпесом;
- острой язвой вульвы Липшютца-Чапина;
- донованозом;
- кожным туберкулезом;
- синдромом Бехчета;
- болезнью Крона;
- многоформной экссудативной эритемой;
- плоскоклеточной карциномой.
Лечение мягкого шанкра
Всемирная организация здравоохранения рекомендует в случае наличия генитальных язв, при отсутствии возможностей для лабораторной диагностики, провести синдромное лечение [2] , заключающееся в однократном применении внутримышечного введения 2,4 млн ЕД бензатина бензилпенициллина + перорального приёма 1 г азитромицина.
Исходя из восприимчивости in vitro (в живой среде), наиболее активными препаратами против H. ducreyi являются азитромицин, цефтриаксон, ципрофлоксацин и эритромицин.
Международный союз борьбы с венерическими болезнями (IUSTI) [40] и Центры по контролю заболеваемости (CDC) [37] рекомендуют для лечения мягкого шанкра следующие схемы:
- Первая линия терапии:
- Цефтриаксон — однократная внутримышечная инъекция 250 мг, или
- Азитромицин — однократная пероральная доза 1 г. антибиотика
- Вторая линия терапии:
- Ципрофлоксацин — приём 500 мг перорально 2 раза в день в течение трех дней, или
- Эритромицин — приём 500 мг перорально 4 раза в день в течение семи дней.
Абсцедирующие лимфатические узлы аспирируют иглой или вскрывают с последующим дренированием. [37]
Цефтриаксон может применяется у детей и беременных. Ципрофлоксацин противопоказан беременным и кормящим женщинам, а также детям и подросткам младше 18 лет — в этих случаях следует применять схемы с эритромицином или цефтриаксоном.
При успешном лечении язвы обычно начинают заживать в течение первых трёх дней. Время, необходимое для полного выздоровления, зависит от размера язвы — для больших поражений может потребоваться более двух недель. Даже при вовремя начатом лечении возможно образование рубцов.
Пациенты должны воздерживаться от любого сексуального контакта, пока курс лечения не закончен. Какие-либо контрольные тесты для установления излеченности не требуются. Пациенты должны пройти повторный тест на сифилис и ВИЧ через три месяца после лечения, если ранние результаты тестов были отрицательными.
Сексуальные партнёры больных независимо от наличия симптомов заболевания подлежат обследованию и лечению, если они имели половой контакт с пациентом в течение 10 дней, предшествующих возникновению язв у пациента. [37]
Прогноз. Профилактика
При своевременном выявлении и вовремя начатой адекватной терапии прогноз благоприятный.
Самой эффективной мерой профилактики является использование презерватива при случайных половых контактах, включая оральный и анальный секс. Но следует помнить, что очаги поражения при шанкроиде могут находиться вне зоны защиты презерватива. Поэтому следует избегать любых половых контактов во время туристических поездок с жителями стран, эндемичных по мягкому шанкру.
Третичный сифилис — третий период сифилиса, развивающийся у недостаточно пролеченных пациентов или больных, вообще не проходивших лечение. Проявляется образованием сифилитических инфильтратов (гранулем) в коже, слизистых, костях и внутренних органах. Гранулемы при третичном сифилисе сдавливают и разрушают ткани, в которых находятся, что может привести к летальному исходу заболевания. Диагностика третичного сифилиса включает клиническое обследование больного, постановку серологических и иммунологических реакций, обследование пораженных систем и органов. Терапия третичного сифилиса осуществляется курсами пенициллино-висмутового лечения с дополнительным применением симптоматических и общеукрепляющих средств.
Общие сведения
В настоящее время третичный сифилис является редко встречающейся формой сифилиса, поскольку в современной венерологии выявление и лечение большинства случаев заболевания происходит на стадии первичного или вторичного сифилиса. Третичный сифилис может возникнуть у больных, прошедших неполный курс лечения или получавших препараты в недостаточной дозировке. При отсутствии лечения сифилиса (например, в связи с недиагностированным скрытым сифилисом) примерно у трети заболевших развивается третичный сифилис. Предрасполагающими к возникновению третичного сифилиса факторами являются сопутствующие хронические интоксикации и заболевания, алкоголизм, старческий и детский возраст.
Больной третичным сифилисом практически не заразен, поскольку находящиеся в его организме немногочисленные трепонемы располагаются глубоко внутри гранулем и погибают при их распаде.

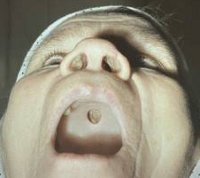
Симптомы третичного сифилиса
Кожные поражения при третичном сифилисе — третичные сифилиды — развиваются в течение месяцев и даже лет без признаков воспаления и каких-либо субъективных ощущений. В отличие от элементов вторичного сифилиса они располагаются на ограниченном участке кожи и медленно регрессируют, оставляя после себя рубцы. К проявлениям третичного сифилиса относятся бугорковый и гуммозный сифилид.
Бугорковый сифилид — образующийся в дерме инфильтративный узелок, слегка выступающий над поверхностью кожи, имеющий размер 5-7 мм, красно-бурую окраску и плотную консистенцию. Обычно при третичном сифилисе высыпания узелков происходят волнообразно и асимметрично на локальном участке кожи, при этом отдельные элементы находятся в разных стадиях своего развития и не сливаются между собой. Со временем бугорковый сифилид подвергается некрозу с образованием округлой язвы с ровными краями, инфильтрированным основанием и гладким чистым дном. Заживление язвы третичного сифилиса протекает недели и месяцы, после чего на коже остается участок атрофии или рубец с гиперпигментацией по краю. Рубцы, появляющиеся в результате разрешения нескольких сгруппированных бугорковых сифилидов, образуют картину единого мозаичного рубца. Повторные высыпания третичного сифилиса никогда не возникают в области рубцов.
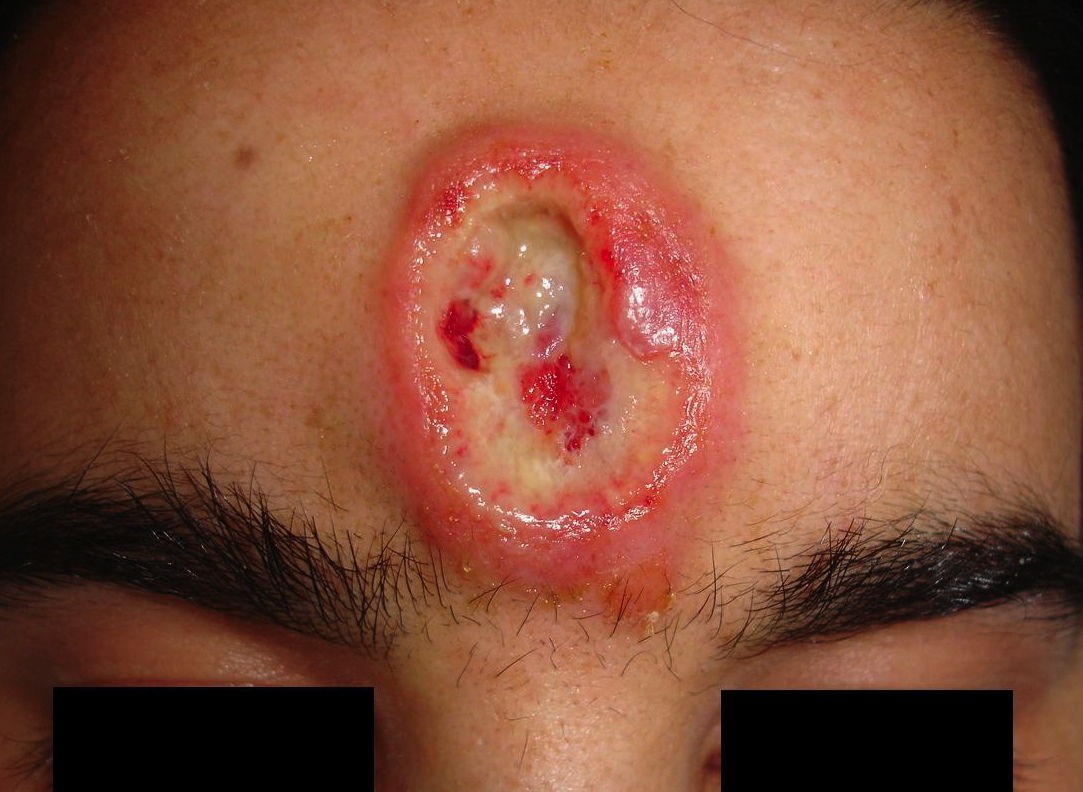
Гуммозный сифилид (сифилитическая гумма) чаще бывает единичным, реже встречается образование нескольких гумм у одного пациента. Гумма представляет собой расположенный в подкожной клетчатке безболезненный узел. Наиболее частая локализация гумм третичного сифилиса — это лоб, передняя поверхность голеней и предплечий, область коленных и локтевых суставов. Вначале узел подвижен и не спаян с расположенными рядом тканями. Постепенно он увеличивается в размерах и теряет подвижность из-за сращения с окружающими его тканями. Затем в средине узла появляется отверстие, через которое происходит отделение студенистой жидкости. Медленное увеличение отверстия приводит к образованию язвы с кратерообразными обрывающимися краями. На дне язвы виден некротический стержень, после отхождения которого язва заживает с образованием звездчатого втянутого рубца. Иногда при третичном сифилисе наблюдается разрешение гуммы без перехода в язву. В таких случаях отмечается уменьшение узла и его замещение плотной соединительной тканью.
При третичном сифилисе гуммозные язвы могут захватывать не только кожу и подкожную клетчатку, но и подлежащие хрящевые, костные, сосудистые, мышечные ткани, что приводит к их разрушению. Гуммозные сифилиды могут располагаться на слизистых оболочках. Чаще всего это слизистая носа, языка, мягкого неба и глотки. Поражение третичным сифилисом слизистой носа приводит к развитию ринита с гнойным отделяемым и нарушением носового дыхания, затем происходит разрушение носовых хрящей с образованием характерной седловидной деформации, возможны носовые кровотечения. При поражении третичным сифилисом слизистой языка развивается глоссит с затруднением речи и пережевывания пищи. Поражения мягкого неба и глотки приводят к гнусавости голоса и попадании пищи при жевании в нос.
Нарушения со стороны соматических органов и систем, обусловленные третичным сифилисом, наблюдаются в среднем через 10-12 лет после заражения. В 90% случаев третичный сифилис протекает с поражением сердечно-сосудистой системы в виде миокардита или аортита. Поражения костной системы при третичном сифилисе могут проявляться остеопорозом или остеомиелитом, поражения печени — хроническим гепатитом, желудка — гастритом или язвой желудка. В редких случаях отмечаются поражения почек, кишечника, легких, нервной системы (нейросифилис).
Осложнения третичного сифилиса
Основные и самые грозные осложнения третичного сифилиса связаны с поражением сердечно-сосудистой системы. Так, сифилитический аортит может приводить к аневризме аорты, которая может постепенно сдавливать окружающие ее органы или внезапно разорваться с развитием массивного кровотечения. Сифилитический миокардит может осложниться сердечной недостаточностью, спазмом коронарных сосудов с развитием инфаркта миокарда. На фоне осложнений третичного сифилиса возможна гибель пациента, что наблюдается примерно в 25% случаев заболевания.
Диагностика третичного сифилиса
При третичном сифилисе диагностика основана преимущественно на клинических и лабораторных данных. У 25-35% пациентов с третичным сифилисом RPR-тест дает отрицательный результат, поэтому основное значение имеют исследования крови при помощи РИФ и РИБТ, которые положительны в большинстве случаев третичного сифилиса (92-100%).
Для выявления степени поражения соматических систем и органов по показаниям проводят ЭКГ, УЗИ сердца, аортографию, рентгенографию костей, риноскопию и фарингоскопию, гастроскопию и УЗИ печени, исследование печеночных проб, рентгенографию легких, люмбальную пункцию с исследованием цереброспинальной жидкости и пр. Пациенту может потребоваться дополнительная консультация кардиолога, невролога, отоларинголога, гастроэнтеролога, окулиста.
Дифференциальную диагностику третичного сифилиса проводят со скрофулодермой, индуративной эритемой, язвенными проявлениями рака кожи, милиарным туберкулезом, актиномикозом, лепрой, распадающимися липомами.
Лечение третичного сифилиса
Терапию третичного сифилиса начинают с подготовительного этапа в виде 2-х недельного курса эритромицина или тетрациклина. Затем преступают к пенициллинотерапии двумя курсами с промежутком в 2 недели. Продолжительность курсов и дозировки подбирают в соответствии с выбранным препаратом, состоянием пациента и локализацией гумм. Терапию пенициллином дополняют введением препаратов висмута. При наличие противопоказаний к висмуту (поражения почек или печени) дополнительно назначают третий курс пенициллинотерапии. В ходе лечения третичного сифилиса обязательно проводится контроль основных показателей функционирования пораженных органов: клинический анализ крови и мочи, биохимические пробы печени, коагулограмма, ЭКГ и др. По показаниям назначают общеукрепляющие средства и симптоматическое лечение.
Скрытый сифилис — вариант развития сифилитической инфекции, при котором не выявляются какие-либо клинические проявления заболевания, но наблюдаются положительные результаты лабораторных исследований на сифилис. Диагностика скрытого сифилиса сложна и основана на данных анамнеза, результатах тщательного осмотра пациента, положительных специфических реакциях на сифилис (РИБТ, РИФ, RPR- тест), выявлении патологических изменений со стороны цереброспинальной жидкости. Для исключения ложноположительных реакций практикуется многократное проведение исследований, повторная диагностика после лечения сопутствующей соматической патологии и санации инфекционных очагов. Лечение скрытого сифилиса осуществляется препаратами пенициллина.

Общие сведения
Современная венерология сталкивается с ростом случаев скрытого сифилиса по всему миру. В первую очередь это может быть связано с широким применением антибиотиков. Пациенты с недиагностированными начальными проявлениями сифилиса самостоятельно или по назначению врача проходят антибиотикотерапию, считая что больны другим венерическим заболеванием (гонореей, трихомониазом, хламидиозом), ОРВИ, простудой, ангиной или стоматитом . В результате такого лечения сифилис не излечивается, а приобретает скрытое течение.
Многие авторы указывают на то, что относительное увеличение заболеваемости скрытым сифилисом может быть обусловлено его более частым выявлением в связи с принятым в последнее время в стационарах и женских консультациях массовым обследованием на сифилис. По данным статистики около 90% скрытого сифилиса диагностируется в ходе профилактических осмотров.

Классификация скрытого сифилиса
Ранний скрытый сифилис соответствует периоду от первичного сифилиса до рецидивного вторичного сифилиса (примерно в течение 2-х лет со времени заражения). Хотя у пациентов отсутствуют проявления сифилиса, в эпидемиологическом отношении они являются потенциально опасными для окружающих. Это связано с тем, что в любой момент ранний скрытый сифилис может перейти в активную форму заболевания с различными кожными высыпаниями, содержащими большое число бледных трепонем и являющимися источником заражения. Установка диагноза раннего скрытого сифилиса требует проведения противоэпидемических мероприятий, направленных на выявление бытовых и половых контактов пациента, его изоляцию и лечение до полной санации организма.
Поздний скрытый сифилис диагностируется при давности возможного заражения более 2-х лет. Пациенты с поздним скрытым сифилисом не считаются опасными в инфекционном плане, поскольку при переходе заболевания в активную фазу его проявления соответствуют клинике третичного сифилиса с поражением внутренних органов и нервной системы (нейросифилис), кожными проявлениями в виде малозаразных гумм и бугорков (третичных сифилидов).
Неуточненный (неведомый) скрытый сифилис включает случаи заболевания, когда пациент не располагает никакой информацией о давности своего заражения и врач не может установить сроки заболевания.
Диагностика скрытого сифилиса
В установлении вида скрытого сифилиса и давности заболевания врачу-венерологу помогают тщательно собранные анамнестические данные. Они могут содержать указание не только на подозрительный в отношении сифилиса половой контакт, но и на отмечавшиеся в прошлом у пациента единичные эрозии в области половых органов или на слизистой ротовой полости, высыпания на коже, прием антибиотиков в связи с каким-либо заболеванием, схожим с проявлениями сифилиса. Также принимается во внимание возраст пациента и его половое поведение. При осмотре пациента с подозрением на скрытый сифилис нередко обнаруживается рубец или остаточное уплотнение, сформировавшиеся после разрешения первичной сифиломы (твердого шанкра). Могут быть выявлены увеличенные и фиброзированные после перенесенного лимфаденита лимфатические узлы.
Большую помощь в диагностике скрытого сифилиса может оказать конфронтация — выявление и обследование на сифилис лиц, находящихся в половом контакте с пациентом. Выявление у полового партнера ранней формы заболевания свидетельствует в пользу раннего скрытого сифилиса. У половых партнеров пациентов с поздней формой скрытого сифилиса чаще не выявляются никакие признаки этого заболевания, реже наблюдается поздний скрытый сифилис.
Диагноз скрытого сифилиса обязательно должен быть подтвержден результатами серологических реакций. Как правило, у таких пациентов отмечается высокий титр реагинов. Однако у лиц, получавших антибактериальную терапию, он может быть и низким. Проведение RPR-теста должно быть дополнено РИФ, РИБТ и ПЦР-диагностикой. Обычно при раннем скрытом сифилисе результат РИФ резко положительный, в то время как РИБТ у некоторых пациентов может быть и отрицательной.
Диагностика скрытого сифилиса представляет для врача сложную задачу, поскольку нельзя исключить ложноположительный характер реакций на сифилис. Такая реакция может быть обусловлена перенесенной ранее малярией, наличием у пациента инфекционного очага (хронический синусит, тонзиллит, бронхит, хронический цистит или пиелонефрит и др.), хронических поражений печени (алкогольная болезнь печени, хронический гепатит или цирроз), ревматизма, туберкулеза легких. Поэтому исследования на сифилис проводят несколько раз с перерывом, повторяют их после лечения соматических заболеваний и ликвидации очагов хронической инфекции.
Дополнительно производят исследование на сифилис цереброспинальной жидкости, взятой у пациента путем люмбальной пункции. Патология в цереброспинальной жидкости свидетельствует о скрытом сифилитическом менингите и чаще наблюдается при позднем скрытом сифилисе.
Пациенты со скрытым сифилисом в обязательном порядке консультируются терапевтом (гастроэнтерологом) и неврологом для выявления или исключения интеркурентных заболеваний, сифилитических поражений соматических органов и нервной системы.
Лечение скрытого сифилиса
Лечение раннего скрытого сифилиса направлено на предупреждение его перехода в активную форму, представляющую собой эпидемиологическую опасность для окружающих. Основной целью лечения позднего скрытого сифилиса является профилактика нейросифилиса и поражений соматических органов.
Терапия скрытого сифилиса, как и других форм заболевания, проводится в основном системной пенициллинотерапией. При этом у пациентов с ранним скрытым сифилисом в начале лечения может наблюдаться температурная реакция обострения, что является дополнительным подтверждением правильно установленного диагноза.
Эффективность лечения скрытого сифилиса оценивается по снижению титров в результатах серологических реакций и нормализации показателей цереброспинальной жидкости. В ходе лечения раннего скрытого сифилиса к концу 1-2 курса пенициллинотерапии обычно отмечается негативация серологических реакций и быстрая санация ликвора. При позднем скрытом сифилисе негативация серологических реакций происходит лишь к концу лечения или вообще не происходит, несмотря на проводимую терапию; изменения в ликворе сохраняются длительное время и регрессируют медленно. Поэтому терапию поздней формы скрытого сифилиса предпочтительно начинать с подготовительного лечения препаратами висмута.
Сифилис – одно из самых известных венерических заболеваний.
В современной венерологии сифилис – вполне излечимое заболевание, не представляющее большой сложности при диагностике.

Возбудителем заболевания является бледная трепонема, хорошо сохраняющаяся во внешней среде и передающаяся при половых контактах, в быту и от матери к малышу в родах и при кормлении.
Как скоро от момента заражения появятся кожные симптомы точно предсказать невозможно.
Инкубационный период вариабельный – от семи до сорока пяти суток, так что все зависит от реактивности человека.
Сахарный диабет, ВИЧ, аутоиммунные заболевания на фоне лечения, беременность или послеродовый период сокращают инкубационный период.
У здорового молодого мужчины он может увеличиться.
Общая клиническая характеристика сифилиса
К внешним проявлениям сифилиса относят твердый шанкр, сифилитическую сыпь и, конечно, сифилитические язвы.
Через одну – восемь недель после инфицирования появляется твердый шанкр (безболезненная припухлость в области внедрения бледной трепонемы).
Спустя несколько дней шанкр переходит в состояние эрозии или сифилитической язвы.
Вторичный сифилис также характеризуется появлением язв на месте сифилитической сыпи.
Папулы (плотные фиолетово-красные или оранжевые с желтизной приподнятые над кожей, шелушатся или мокнут) начинают гноиться, переходя в пустулы.
Это болезненная припухлость с серым гнойным стержнем.
А те, сливаясь, образуют язвы при вторичном сифилисе.
Третичный сифилис сейчас встречается реже, манифестируя с появления гранулем (парные или одиночные бляшки плотной текстуры).
Затем формируются гуммы – сифилитические язвы третичного периода.
Оцениваются реакция лимфоузлов при язвах, температура и общее состояние человека.
При первичном сифилисе лимфатические узлы увеличиваются, напоминая гроздь слив с одной особенно крупной ягодой (симптом «риккора плеяда»).
Сперва отмечают увеличение соседних лимфоузлов, потом развивается полиаденит.
Встречаются и лимфангиты – красные полосы от шанкра к лимфоузлам, свидетельство воспаления лимфатических сосудов.
Температура повышается, может быть «разбитость», утомляемость как при простуде.
Вторичный сифилис сопровождается воспалениями внутренних органов: гастрит, менингит, ангина, артрит; при этом температура повышается, общее состояние болезненное.
Ночами могут болеть ноги.
Как выглядит язва при сифилисе?
Прежде всего, следует разобрать, какими бывают сифилитические язвы.
На месте шанкра нарушается целостность покровных тканей.
Образуются красные как сырое мясо, неровные и плотные, различной глубины повреждения, сочащиеся понемногу бесцветной серозной жидкостью.
Язва может не болеть, но выглядит неприятно.
Исключение составляют язвы у основания ногтя (шанкр-панариций).
Язвы сохраняются от трех недель до двенадцати недель, затем исчезают даже без лечения.
Язвы на коже и слизистых при сифилисе вторичном сперва похожи на несколько серых гноящихся пустул, прихваченных одной корочкой.
Иначе выглядят язвы при сифилитической эктиме и рупии.
Они образуются при более тяжелом течении и при рецидивах болезни.
Эктима – язва под корочкой аккуратной овальной или круглой формы с алым припухлым венчиком, увеличивающаяся в стороны как круги на воде.
Несколько эктим, распадаясь, образуют рупию (язва с несколькими корочками в три-четыре слоя подобно устрице).
Рупия заживает долго, оставляя «на память» грубые келоидные рубцы.

На фоне лечения все кожные проявления (и сыпь, и папулы, и язвы) обостряются, это называют «симптомом воспламенения».
При третичном сифилисе формируются гуммы, приподнятые над поверхностью кожи поверхностные язвы с плотным стержнем, наименее заразные из всех сифилитических язв.
Gumma syphilitica – глубокий сифилид сперва плоский, затем поднимающийся над кожей.
Овальная или шарообразная язва, плотная, но эластичная, поначалу подвижная при ощупывании, не болит.
Цвет тоже постепенно меняется от розового до багрового, с четко очерченными границами.
Гумма способная рассосаться бесследно или распасться.
Она либо подвергается творожистому некрозу, либо вскрывается, распадаясь с кровотечением.
Потом дно язвы становится чистым, гранулирует и заживает с образованием рубца коричнево-бурового оттенка, светлеющего со временем («сифилитическое клеймо»).
Гумма не болит, если только не образовалась в области нервов.
Возбудителей сифилиса в ней тоже немного, поэтому мазок бывает ложно отрицательным.
Локализация язв при сифилисе меняется на разных стадиях течения.
Первичный сифилис приводит к образованию язв в местах входных ворот инфекции.
В зависимости от пути заражения язвы локализуются на гениталиях, возле ануса и ректально, в ротовой полости и на губах, на пальцах рук.
Также язвы на коже появляются на местах сифилитической сыпи при вторичном и третичном сифилисе.
Язвы во рту при сифилисе
Особое внимание уделяется сифилитическим язвам ротовой полости.
Язвы при сифилисе могут появиться на слизистой рта, по красной кайме губ, на языке и миндалинах.
Ротовая полость может быть входными воротами инфекции, если заражение произошло при поцелуе, бытовым путем (пользование одной посудой), при оральном сексе.
С точки зрения эпидемиолога, такие язвы наиболее опасны, так как это увеличивает риск распространения заболевания.
Пациент может не обращаться за помощью, никак не ассоциируя их с венерическим заболеванием и не соблюдая никаких ограничений поведения.
Как выглядят язвы во рту при сифилисе?
При первичном сифилисе
Твердый шанкр полости рта обычно маленький, чаще атипичной формы.
На губах обычно язвы с бурой корочкой на дне, похоже на герпес или эпителиому.
В углах рта шанкры щелевидные подобно трещинам и заедам.
Однако встречается и классический твердый шанкр, плотный, подвижный, округлый и блестящий как шляпка подберезовика.
Язвы на языке располагаются на кончике или в средней трети, мясистого цвета, блестящие и не вызывающие боли.
На десне полулунная язва ничем не напоминает сифилиду, и заболевание выявляется лабораторным путем, иногда случайно.
Язвенный шанкр миндалин больше эрозивного, дно серое, глотать немного больно.
Голос слегка хрипнет, подчелюстные и шейные лимфоузлы увеличены со стороны язвы.
При вторичном сифилисе
При вторичном сифилисе язвы и эрозии часто появляются во рту, иногда это единственное клиническое проявление сифилиса наряду с розеолами и папулами той же локализации.
Пустулы, предшественники язв, появляются при злокачественной форме.

Характеристики язвы:
- одиночная;
- глубокая;
- форма разная;
- края подрытые;
- дно гнойное, серое;
- болезненная.
Язвы языка для вторичного сифилиса специфичны, так как на участке его спинки сосочки сглаживаются.
Язва блестящая, розовато-синяя, неправильная по форме, «лоснящаяся», на вид чуть ниже неповрежденных участков.
При третичном сифилисе
Около трети пациентов с третичным сифилисом имеют во рту гуммы или диффузные гуммозные инфильтраты.
Особенности гумм ротовой полости:
- одиночная;
- блестящая;
- по форме подобна кратеру с плотными краями;
- яркая, хорошо кровоснабжается;
- почти не заразна;
- безболезненна;
- активно разрушается с нарушением функций языка, губ, миндалин, неба;
- звездчатые рубцы после заживления.
Наиболее настораживающей перспективой являются деформации костной ткани твердого неба, носа, с появлением полостей в связи с разрушением участка кости.
Может деформироваться язычок миндалин, глоточная стенка, небная занавеска, части языка.
Поначалу язык плотный, красноватый, плохо помещается во рту.
Затем он уплотняется и уменьшается («усыхает»), плохо двигается, что нарушает речь и питание пациента.
Поверхность языка бугриста я трещинами, сосочков нет.
ВИЧ и сифилис: особенности язв
Сифилис может сопровождаться вирусом иммунодефицита человека или совпадать с периодами выраженного снижения интенсивности и напряженности иммунного ответа.
Тогда наряду с прочим, при сочетании ВИЧ и сифилиса язвы имеют некоторые особенности.
Первичный сифилис характеризуется большими, болезненными гноящимися язвами.
Да и сам твердый шанкр также болит и воспаляется из-за присоединения местно стафилококковой инфекции.
Вторичный период почти сразу сопровождается образованием последовательно гнойных пустул, эктим и рупий.
Больные жалуются на зуд, расчесывают язвы срывая корочки, что способствует рецидивам.
Особенно ужасают их пустулы и эктимы на лице.
На третьей стадии гуммы также гигантские со склонностью к быстрому разрушению с образованием рубцов.
При вторичном и третичном сифилисе язвы могут кровоточить.
Язвы при сифилитической пузырчатке
Одним из путей передачи сифилиса является вертикальный.
Плод заражается в утробе, а ребенок, если рождается живым, имеет врожденный сифилис.

Одно из клинических проявлений последнего – сифилитическая пузырчатка.
У младенца на ладонях и подошвах, предплечьях и голени появляются малиновые полусферические пузыри серозного или кровянистого содержимого.
Вокруг пузыря бурый венчик воспаления.
Вскрываясь, пузыри переходят в эрозии или язвы с красновато-малиновым дном, могут кровоточить и покрываться корочками.
К сожалению, такой ребенок нежизнеспособен из-за тяжелых поражений внутренних органов
Дифференциальная диагностика сифилиса
Сифилитические язвы внешне можно перепутать с другими кожными заболеваниями, сопровождающимися изъязвлениями.
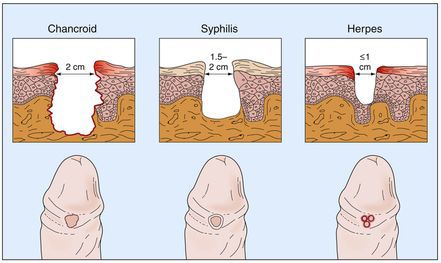
Рассмотрим отличия сифилид от язв при мягком шанкре и герпесе, шанкриформной пиодермии.
Мягкий шанкр – отдельное венерическое заболевание – тоже приводит к появлению язв, но при этом отмечаются следующие различия:
- Язвы множественные разной величины (при сифилисе чаще встречаются единичные).
- Язвы болезненны (при сифилисе это редкость).
- Язвы неправильной формы (при сифилисе в основном круглые и овальные).
- Края подрыты (при сифилисе края хорошо очерчены).
- Дно язвы неровное (при сифилисе дно ровное, блестящее, гладкое).
- Соседние лимфоузлы увеличены и болезненны, спаяны, гноятся (при сифилисе лимфоузлы увеличены, но подвижны и не болят).
При герпесе локализация язв будет такой же как при сифилисе.
Но сами язвы не гноятся, болезненные с серозным отделяемым и венчиком воспаления.
Края язвы фестончиковые, очень выражен зуд (при сифилисе встречается только при присоединении ВИЧ), но лимфоузлы зачастую в пределах нормы.
Шанкриформная пиодермия характеризуется наличием уплотнения в основании язвы, по размеру ее превышающего.
Различают эти заболевания по нескольким лабораторным тестам.
Вопрос дифдиагностики очень важен, так как при пиодермии антибиотикотерапия противопоказана.
Лабораторная диагностика сифилиса
При сифилитических язвах или подозрении на венерическое происхождение изъязвлений врач-венеролог захочет выполнить некоторые анализы.
Серологическая лабораторная диагностика использует трепонемные и нетрепонемные тесты.

Первые нужны для получения быстрого скринингового результата.
Население хорошо знает такие анализы крови как:
- «микрореакция на сифилис» (реакция микропреципитации или РМП),
- «быстрый тест» (быстрый плазмареагиновый тест или RPR),
- «реакцию Вассермана» (иммуноферментный анализ с кардиолипиновым антигеном или RW).
Лаборант устанавливает при нетрепонемных тестах реакцию склеивания сыворотки крови пациента с антигеном.
Скрытый, затянувшийся, протекающий атипично, например, на фоне ВИЧ, сифилис устанавливают при помощи трепонемных тестов.
Также они информативны спустя несколько недель после заражения и позволяют определить стадию заболевания.
Речь идет о таких трепонемных тестах как:
- реакция пассивной гемагглютинации и реакция иммобилизации трепонем (РПГА и РИТ, информативны спустя 8 недель после инфицирования);
- иммуноферментный анализ и реакция иммунофлюоресценции (ИФА антитела IgM, IgG и РИФ, информативны через 3-4 недели после заражения).
С поверхности язв берутся мазки для посева биоматериала и ПЦР.
Посев позволяет обнаружить саму бледную трепонему, проросшую на чашке Петри, метод весьма точен, но требует времени на образование бактериальных колоний.
Стекла также изучаются под микроскопом методом темнопольной микроскопии.
Дело в том, что микроорганизмы рассеивают свет.
Стекло освещается косыми лучами, которые, рассеиваясь, отражаются в специальном объективе.
Трепонема буквально «светится» подвижной спиралькой, так мы видим кружащуюся в воздухе пыль, если на нее попадают косые лучи солнца.
ПИФ (прямая иммунофлюоресценция) применяется для обнаружения бледных спирохет из язв слизистых, в частности при язвах во рту.
Наиболее точным считается метод полимеразной цепной реакции (ПЦР), при котором обнаруживаются части ДНК возбудителя сифилиса.

ПЦР и посев на флору относятся к контрольным лабораторным тестам, повторяемым неоднократно после выздоровления.
Сифилис: куда обратиться и как лечить
Для пациента жизненно важно своевременно обратиться за медицинской помощью к врачу-венерологу, в КВД.
Лечение длительное и в большинстве случаев эффективное, несколько лет после выздоровления продолжается диспансерное наблюдение.
Именно врач может поставить точный диагноз на основании лабораторных данных и своего клинического опыта, а затем назначить лечение.
Как лечить язвы – определяет венеролог.

Опасно сосредоточиваться на местных проявлениях сифилиса, используя мази, растворы и присыпки без общего антибактериального лечения.
Так симптоматика «забивается», а патологический процесс продолжается.
Приводя к вторичному, третичному сифилису и даже нейросифилису.
Назначаются антибиотики (чаще в инъекциях), и только в сочетании с ним – местное лечение язв.
Вопросы венерологу о сифилисе
Как скоро проходят язвы при правильном лечении?
У сифилитических язв на каждом этапе прогрессирования сифилиса есть свои сроки существования.
Язвы первичного сифилиса существуют от полумесяца до месяца, независимо от лечения, при вторичном – два - три месяца, при третичном гумма существует три-пять месяцев.
Влияние окажет напряженность иммунитета и общее состояние пациента, наличие /отсутствие сопутствующих заболеваний, ранняя диагностика и лечение, особенности штамма спирахеты.
Есть ли болезненность сифилитических язв и когда она появляется?
Обычно сифилиды, к которым относятся и язвы, вполне безболезненны.
Это является одним из диагностических признаков сифилиса.
Хотя при образовании в области нервных стволов и сплетений, при инфицировании другими микроорганизмами, при ВИЧ-позитивном статусе, сифилитической пузырчатке язвы будут болеть.
Умеренно болят эктимы и рупии при вторичном сифилисе, некоторые язвы слизистой языка и глотки.
Опишите заразность язв при сифилисе. Как можно заразиться от язв? Когда они не заразны?
Язвы содержат возбудителей сифилиса, поэтому прямой контакт с ними приводит к заражению.
Наиболее контагиозен пациент с первичным и вторичным сифилисом, а также врожденным сифилисом.
Достаточно прямого бытового контакта с язвой и ее содержимым при условии восприимчивости организма.
Хотя наиболее опасными эпидемиологически считают половой и вертикальный пути.
Наличие презерватива не обеспечивает полной гарантии.
Так как сифилис передается при соприкосновении с кожей (особенно при микротравмах), поцелуях, оральном сексе.
Наименее заразны язвы при третичном сифилисе, так как в гуммах возбудителей очень мало.
Для диагностики сифилиса обращайтесь к автору этой статьи – венерологу в Москве с многолетним опытом работы.
Читайте также:

