Что такое рубцы после перелома
Обновлено: 24.04.2024
Вторичное заживление костей. Осложненные переломы
«Вторичное заживление», по Г. И. Лаврищевой,— виды заживления костных рай (переломов) с образованием в костной мозоли волокнистой и хрящевой ткани.
При консервативном лечении переломов в подавляющем числе наблюдений костные отломки срастаются в итоге вторичного заживления. Сроки его всегда больше, чем сроки первичного заживления, особенно в случаях необоснованных хирургических вмешательств в зоне перелома, в частности применения несовершенных фиксаторов и т. п.
В большем количестве первоначальная мозоль формируется в периостальной зоне, в меньшем — в эндостальной, что А. В. Русаков объясняет физиологическими особенностями этих отделов кости.
Возникновение хорошо кровоснабженных, минерализирующихся костных структур в мозоли определяется рентгенологически с 12—15-го дня после травмы. Этот рентгенологический показатель имеет определенное клиническое значение (О. К. Хмелевский и соавт., 1983).
Перестройка окончательной мозоли и восстановление исходной структуры кости продолжаются месяцами, а иногда и несколько лет. Заживление переломов при некоторых локализациях отличается рядом особенностей.
Заживление переломов эпифизов трубчатых костей может быть первично в условиях непосредственного контакта отломков, что возможно лишь при прочном, биологически оправданном остеосинтезе или при самопроизвольно вколоченных переломах. Во всех других случаях заживление вторично или осложнено возникновением, например, ложного сустава.
Метаэпифизарная локализация переломов предопределяет более быстрое их заживление вследствие лучших условий кровоснабжения этой части кости.
Повреждение проксимального эпифиза, как и переломы головки плеча, особенно в старческом возрасте, сопровождается резким ухудшением условий местного кровообращения, частым возникновением в проксимальном отломке очаговых остеонекрозов, рассасыванием части эпифиза и другими осложнениями.
Осложненные переломы — развиваются, как правило, при выраженных травматических повреждениях костей со значительным расхождением отломков, разрывом мягких тканей, в том числе сосудов и нервов, инфицировании костной мозоли и пр. В этих случаях образование мозоли замедляется, концы отломков отчасти резорбируются и может образоваться ложный сустав, или псевдоартроз, признаком которого является закрытие костно-мозгового канала пластинкой компактного вещества.
Если внутрисуставной перелом осложняется инфекцией, возникают тягкелые остеоартриты с последующим анкилозом костей. При открытых переломах может развиться остеомиелит. Продолжительные инфекции вызывают остеопороз, а позднее — выраженную атрофию пораженных костей. Иногда образующаяся костная мозоль бывает избыточной или недостаточно развитой; могут появляться посттравматические синостозы, чаще это бывает при переломах предплечья, голени, ребер и др. При тяжелых разрывах и размозжениях мягких тканей около места перелома поздпее может образоваться местный оссифицирующий миозит.
Иногда наблюдаются асептические травматические некрозы осколков и даже полное рассасывание костной ткани в зоне поражения.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
На первый взгляд кость выглядит, как неживая, обездвиженная часть нашей опорно-двигательной системы. Но весь наш скелет является таким же живым, как и любая часть организма. Тело сохраняет минералы в жесткой части кости. Во внутреннем красном костном мозге производятся красные кровяные клетки, а в желтом костном мозге жиры. Важно помнить, что кости постоянно меняются. Старая костная ткань заменяется новой - этот процесс называется костное ремоделирование. Костная ткань состоит из остеокластов, остеобластов и хондробластов. Последние отвечают за формирование хрящей, а все они в комплексе формируют всю костную ткань.
Хондробласты, остеобласты и остеокласты
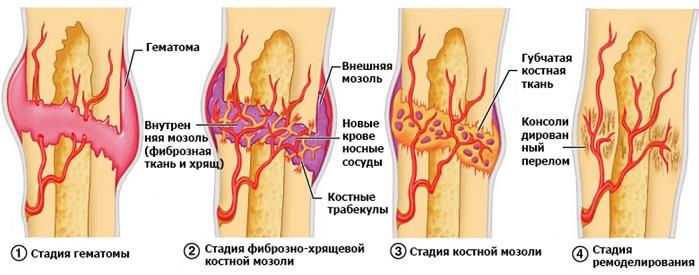
После перелома организм сразу же пытается восстановить костную ткань в первоначальное состояние. Когда кость сломалась, трещина разрывает кровеносные сосуды, находящиеся по всей длине кости. Утечки крови образуют сгусток, называемый гематомой. Это помогает придерживать кость в первоначальном положении и отсекает приток крови к поврежденным краям кости. Без свежей крови эти костные клетки быстро погибают. Крошечные кровеносные сосуды разрастаются в гематоме, чтобы питать процесс заживления. После нескольких дней в местах гематомы развивается жесткая ткань, называемая мозолями. Клетки, называемые фибробластами, начинают вырабатывать волокна коллагена, главного белка в костной и соединительной ткани. Затем хондробласты начинают производить волокнистые хрящи. Эта ткань делает мозоли жестче, устраняя разрыв между частями костей. Данный процесс длится около трех недель.
Костная мозоль после перелома
Далее остеобласты начинают производить костные клетки, превращая мозоли в костные мозоли. Эта костная скорлупа обеспечивает необходимую защиту в течение 3-4 месяцев, прежде чем кость пройдет финальную стадию исцеления.
Должно пройти достаточно большое количество времени, прежде чем кость будет готова взять на себя полную нагрузку. Остеокласты и остеобласты в течение нескольких месяцев будут трудиться над превращением мозоли в полноценную костную ткань. Эти клетки так же уменьшают выпуклость, возвращая кости первоначальный вид. Кровообращение улучшается вместе с притоком таких питательных веществ, как кальций и фосфор, которые укрепляют кости.
Даже самые незначительные переломы требуют медицинской помощи, чтобы процесс заживления прошел максимально быстро. Для скорейшего восстановления может потребоваться физиотерапия и электрофорез.
Костная мозоль — это многослойная структура, возникающая в процессе сращения тканей после перелома. Ее основная причина – нарушение целостности структур. В ходе регенерации вырастает хрящевая провизорная ткань. Она выступает в качестве соединителя в месте травмы.
Что за болячка – костная мозоль
Что такое костная мозоль? Это патолого-анатомический субстрат, который появляется при заживлении. Образуется после переломов или неправильного сращения. Имеет специфический вид, допускается консолидация с элементами фосфора и кальция. Проявляется в виде шишки в области перелома.
Отлично лечится на первичной стадии развития и не вызывает отрицательных последствий. Важно не запускать патологию. В противном случае возникает риск осложнений, связанных с ограничением подвижности.

Типы и причины формирования костной мозоли
Формирование костной мозоли происходит по следующим причинам:
- Старческий возраст.
- Лучевая болезнь.
- Ожирение.
- Беременность.
- Сифилис.
- Остеопороз.
- Амилоидоз.
- Истощение.
- Гипопротеинемия.
- Туберкулез.
- Эндокринные нарушения.
- Авитаминоз.
Среди форм мозолей можно выделить:
- Периостальные или наружные. Растут после перелома кости, возможно быстрое заживление.
- Интермедиальные. Появляются в пространстве между обломками сломанных костей. Зона заполнена сетью сосудов. Высока вероятность устранения мозоли.
- Эндостальные или внутренние. Возникают в клетках костного мозга.
- Параоссальные. Неблагоприятная форма. Мозоль растет из мягких соединительных тканей, заживление происходит медленно. Образует крупный выступ.

Как выявить её наличие
Диагностика патологии происходит после таких исследований как:
- Рентген. Мозоль становится видимой на 4-ю неделю после кальцинирования тканей. Через 3 месяца после травмы приобретает выраженные очертания.
- КТ и МРТ.
Как лечить костную мозоль?
Лечение подбирается в индивидуальном порядке. Для ускоренного восстановления рекомендуют:
- Витаминотерапию.
- Препараты крови.
- Гормоны анаболического ряда.
- Кровезамещающие составы.
- Инфузию плазмы.
В сложных ситуациях проводят хирургическое лечение. В качестве восстановительных процедур – массаж и ЛФК. Необходимо придерживаться здоровой диеты, содержащей:
- Белки (бобы, мясо, творог, сыр).
- Минералы (молочные продукты, йогурты, морепродукты).
- Антиоксиданты и витамины (овощи, смузи, зелень, морсы).
- Жиры (орехи, семечки, нерафинированное масло).
- Углеводы (цельнозерновые продукты, каши).
Профилактика костных образований включает:
-
под контролем врача.
- Антибактериальную профилактику.
- Коррекцию костных, суставных патологий.

И.Н. Ярухин , 15 апреля, 2021
Опорно-двигательный аппарат – это самая обширная система в организме человека. Она включает в себя скелет, мышцы, сухожилия, связки – все то, что позволяет телу человека перемещаться и совершать любые движения. Лечением опорно-двигательного аппарата занимаются такие разделы медицины как ортопедия, травматология, неврология и другие. Опасность таких болезней состоит в том, что они затрагивают не только двигательную […]
И.Н. Ярухин , 11 января, 2022
Любые медикаментозные препараты – это дополнительная, зачастую очень существенная нагрузка на организм. При болезнях суставов злоупотребление таблетками может нанести серьезный ущерб желудку печени, почкам, другим внутренним системам и органам. Избежать этого помогает такой метод как акупунктура, или иглоукалывание. О том, что это за метод, а также в чем состоит его эффективность – читайте в нашей […]
Врач-остеопат Ярухин И.Н. , 9 марта, 2021
Независимо от локализации боли при остеохондрозе позвоночника причиняют дискомфорт и снижают качество жизни пациента. Рассмотрим, как протекает заболевание, а также какие меры профилактики и лечения использует современная медицина. Грудной отдел: как проявляются симптомы остеохондроза? Пациенты ощущают опоясывающую боль, которая отдает в плечи, под лопатки, мешает нормально вздохнуть. Иногда больше поражается левая часть, тогда человек чувствует […]
Регенерация кости после перелома. Как зарастает кость после перелома?
При переломах костей наблюдаются прямые и непрямые повреждения тканей, так как разрываются связанные с костью соединительные, мышечные ткани, кровеносные сосуды и нервы. В область перелома изливается кровь, которая свертывается, образуя сгусток. На некотором расстоянии от места перелома кости остеоциты в поврежденных остеонах гибнут и часть костной ткани отмирает. Регенерация происходит путем образования новой костной ткани между отломками и вокруг них.
В процессе формирования регенерата различают наружную (периостальную), межотломковую (интермедиарную) и внутреннюю (эндостальную) его части.
Источником развития периостальной части регенерата служат остеогенные клетки надкостницы. Интермедиарная часть образуется за счет остеогенных элементов, сохранившихся в каналах остеонов. Источником эндостального остеогистогенеза являются остеогенные клетки в составе эндоста и костного мозга. Кроме детерминированных остеогенных клеток в формировании костного регенерата принимают участие камбиальные (адвентициальные) клетки, сопровождающие растущие сосуды, которые могут дифференцироваться в остеобласты.
В наружных частях регенерата за счет пролиферации эндотелиоцитов идет рост сосудов, но медленный. Это отражается на дифференцировке остеогенных клеток: в отсутствие капилляров (и кислорода) остеогенные клетки превращаются в хондроциты, в результате чего в наружных частях регенерата образуется хрящ. Если капилляры прорастают в регенерат быстро, то в присутствии кислорода из остеогенных клеток сразу возникает ретикулофиброзная костная ткань.
По мере перестройки регенерата хрящ замещается костью губчатого типа. Костные перекладины вблизи от костных отломков прочно скрепляются с ними и между собой. В губчатой костной ткани между перекладинами образуются полости (туннели) за счет резорбции мертвых участков кости остеокластами. В образующиеся полости (туннели) врастают капилляры и остеобласты. Выстилающие изнутри эти полости остеобласты путем аппозиционного роста образуют слоистую структуру стенок. За счет заполняющейся изнутри концентрическими слоями костной ткани стенки полостей становятся толще, а просвет суживается.
Таким образом возникают остеоны (гаверсовы системы). Внутри остеонов имеется один или два кровеносных сосуда, доставляющих питательные вещества для остеоцитов, окруженных пятью-шестью концентрически лежащими костными пластинками. Процесс внутренней перестройки регенерата в области перелома кости с превращением ретикулофиброзной костной ткани в пластинчатую продолжается долго, иногда несколько месяцев. Однако в конце концов в результате этого сложного процесса в месте перелома кости, как правило, происходит полное восстановление конфигурации архитектоники кости. Тесное соприкосновение и жесткая фиксация отломков кости способствуют более быстрому процессу регенерации.
Регенерация при огнестрельном повреждении кости имеет ряд особенностей. Огнестрельный снаряд при ударе о кость вызывает в последней возникновение трещин и множества осколков, что замедляет процесс регенерации. В экспериментальных и клинических работах показано, что сохранившие жизнеспособность остеогенные клетки костных осколков способны к пролиферации, дифференциации и формированию ретикулофиброзной костной ткани, являясь источником посттравматической регенерации костной ткани.
Непременным участником регенерации являются макрофаги костномозгового происхождения — остеокласты. Последние участвуют в ремоделировании костной ткани.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
а) Терминология:
• Клиническое срастание: достаточный рост кости вокруг перелома независимо от рентгенологического закрытия линии просветления перелома с восстановлением исходной функции
• Рентгенологическое срастание: костная мозоль соединяет линию перелома, объединяя фрагменты; мозоль такой же плотности или почти такой же плотности, как и нормальная кость
• Несрастание: костные отломки не соединились за счет зрелой кости и процесс срастания остановился
• Замедленное срастание: отсутствие клинического или рентгенологического срастания в течение ожидаемого периода времени, но соответствующее лечение может привести к максимальному срастанию перелома
• Неправильное срастание: костные отломки срастаются под углом и/или с вращением поперечно перелому, с изменением длины конечности или неконгруэнтностью сустава, которая функционально или косметически неприемлема
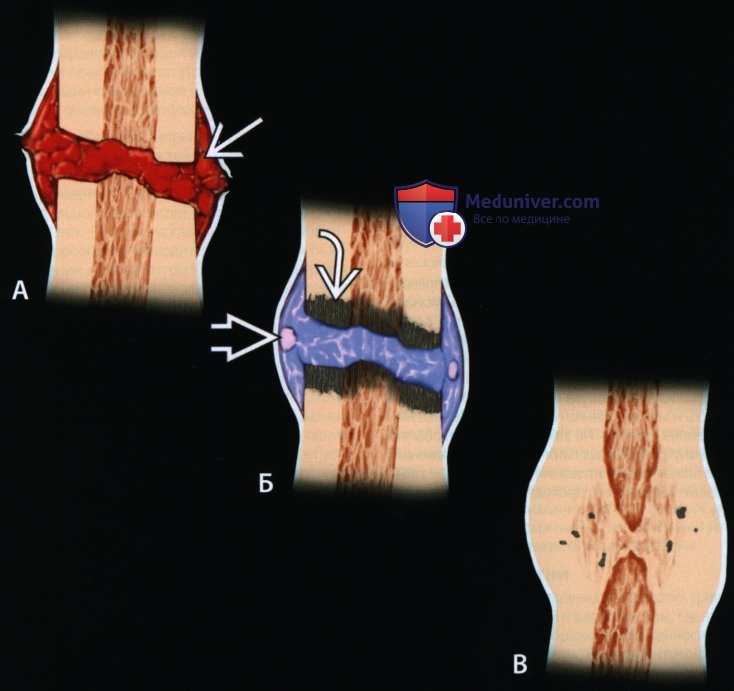
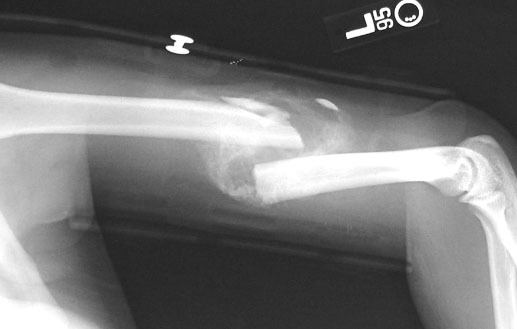
Постепенное срастание кости.
А: Острый перелом сопровождается повреждением тканей; гематома наполняет щель, поднимает надкостницу и начинается воспалительная фаза.
Б: Грануляционная ткань превращается в незрелую костную (голубой) и хрящевую мозоль, соединяющую щель снаружи и внутри. Омертвевшая кость продолжает резорбироваться (этот процесс начался в фазе воспаления).
В: Происходит замещение незрелой мозоли зрелой костью и продолжается ремоделирование. Кость заполняет всю щель.
б) Визуализация:
• Расширение линии перелома, расплывчатость краев перелома являются основными рентгенологическими признаками срастания
• Частично вокруг и поперек перелома появляется кальцифицированная незрелая мозоль (первичная мозоль или мягкая мозоль)
• Дуга периферической мозоли должна протянуться поперечно линии перелома до центрального схватывания кости
• Гипертрофическое несрастание: образуется избыточная мозоль, не пересекающая линию перелома
• Атрофическое несрастание: значительная мозоль не образуется
• В случаях клинической и рентгенологической неопределенности относительно срастания/несрастания методом выбором для оценки перелома является КТ
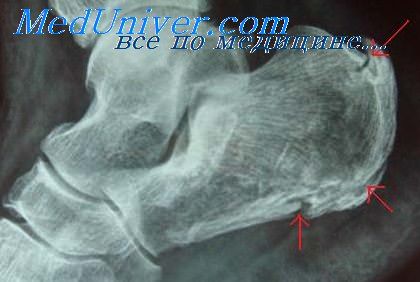
(Слева) На рентгенограммах в заднепередней (слева) и латеральной проекции можно видеть запястье у мальчика 11 лет через месяц после перелома Салте-ра-Харриса II учевой кости в типичном месте. Линия перелома не совсем четкая и имеется незрелая мозоль пересекающая снаружи линию перелома. Репозиция перелома неполная .
(Справа) На рентгенограммах в заднепередней (слева) и латеральной проекции у этого же пациента через месяц определяется интенсивный рост мозоли и нечеткость линии перелома. Смещение все еще заметно, но уже не так выражено, несмотря на иммобилизацию в течение всего периода времени. (Слева) На рентгенограммах в заднепередней (слева) и латеральной проекции у этого же па -циента через месяц определяется почти полное закрытие линии перелома с ремоделированием мозоли. Мозоль уже напоминает здоровую кость. В этот момент перелом, вероятно, клинически стабилен.
(Справа) На рентгенограммах в заднепередней (слева) и латеральной проекциях у этого же пациента через девять месяцев можно видеть полное срастание перелома Салтера-Харриса II лучевой кости в типичном месте. Правильное положение восстановлено, несмотря на кажущееся значительное смещение на исходных снимках. У молодых пациентов переломы ремоделируются в большей степени, чем у пожилых пациентов. (Слева) На рентгенограммах в латеральной (слева) и заднепередней проекциях запястья у мальчика 14 лет после наложения гипсовой лонгеты при переломе обеих костей предплечья виден выступающий изгиб перелома как лучевой, так и локтевой кости.
(Справа) На рентгенограммах в латеральной (слева) и заднепередней проекциях в динамике у этого же пациента через шесть месяцев можно видеть полное срастание обеих переломов. Процесс ремоделирования уменьшил степень смещения обеих переломов. Учитывая возраст пациента, при дальнейшем ремоделировании, вероятно, через несколько лет перелом не будет заметен.
в) Диагностическая памятка:
• Нарушение фиксации металлоконструкции свидетельствует о несрастании или неполном срастании
• Ожидаемое время срастания зависит от возраста пациента и кости, в которой произошел перелом
Читайте также:

