Что такое розовый дерматоз
Обновлено: 01.05.2024
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Розацеа: причины появления, симптомы, диагностика и способы лечения.
Определение
Розацеа – хроническое заболевание кожи, характеризующееся эритемой (покраснением), наличием папулопустулезных элементов (узелков), фим (бугристости) и поражением глаз.
Причины появления розацеа
Розацеа чаще развивается у женщин в возрасте 30-50 лет. Мужчины болеют реже, но тяжелее. Это заболевание свойственно людям с белой кожей и сочетает в себе генетическую предрасположенность и триггерные факторы.
Причины розацеа до конца не изучены. Возникновение заболевания может быть обусловлено сосудистой патологией, иммунологическими расстройствами, болезнями желудочно-кишечного тракта, изменениями в эндокринной системе.
К триггерным факторам, запускающим этот процесс, относятся: сильный стресс, воспалительные заболевания или воздействие температур, включая резкие перепады от жары к холоду и наоборот.
Патологии желудочно-кишечного тракта, вероятнее всего, не являются ведущими в развитии заболевания. Однако у пациентов с розацеа часто встречаются сопутствующие патологии ЖКТ: гастрит, язвенная болезнь желудка и двенадцатиперстной кишки, хронические воспалительные заболевания кишечника, хронические гепатиты; нередко в желудке обнаруживается бактерия Helicobacter pylori.
Половые гормоны могут оказывать влияние на состояние микроциркуляции (движение крови по мелким сосудам) кожи и на развитие иммунного воспаления. Их дисбаланс - одна из возможных причин развития заболевания.
Клещи рода Demodex обычно присутствуют на коже здорового человека. Однако отмечается достоверное увеличение из количества у больных розацеа.

Классификация заболевания
В зависимости от характера кожных проявлений выделяют несколько подтипов розацеа.
- эритематозно-телеангиэктатический;
- папулопустулезный;
- фиматозный, или гипертрофический;
- глазной, или офтальморозацеа;
- гранулематозный.
В зависимости от выраженности клинических симптомов подтипа выделяют степени тяжести: легкую, средне-тяжелую и тяжелую.
Симптомы розацеа
Заболевание имеет хроническое течение с периодами обострения и ремиссии.
При эритематозно-телеангиэктатическом подтипе розацеа пациент отмечает покраснение кожи лица, реже - шеи и груди. Вначале покраснение появляется только в ответ на провоцирующие факторы, но по мере развития заболевания приобретает стойкий характер. Пациента беспокоит ощущение жжения и покалывания в области эритемы, сухость, чувство стягивания кожи. Отмечается повышенная чувствительность кожи к наружным лекарственным препаратам, средствам для ухода за кожей, солнцезащитным средствам и ультрафиолетовому излучению.
При папулопустулезном подтипе на фоне стойкой эритемы в центральной части лица возникают беспорядочно расположенные ярко-розовые папулы - узелки или бугорки размером 3–5 мм. В дальнейшем формируются полостные элементы - пустулы со стерильным содержимым. Пациенты жалуются на жжение, покалывание в месте высыпаний. Шелушение обычно отсутствует.
При фиматозном, или гипертрофическом подтипе помимо стойкой эритемы, множественных телеангиэктазий, папул и пустул отмечается утолщение кожи, неравномерная бугристость и формирование шишковидных образований — фим. Поражается кожа носа, реже – лба, подбородка, ушных раковин, век.
При офтальморозацеа наблюдается покраснение, жжение и зуд глаз; ощущение инородного тела и пелены перед глазами; светочувствительность, вплоть до светобоязни. Офтальморозацеа часто диагностируется при наличии кожных симптомов, однако у некоторых больных глазные симптомы появляются раньше кожной симптоматики, что затрудняет диагностику.
При гранулематозной розацеа покраснение кожи лица выражено незначительно, но присутствуют желтые, коричневые или красные папулы, которые впоследствии могут приводить к формированию рубцов. Пациентов беспокоит сухость кожи лица и ощущение стянутости.
Диагностика розацеа
Диагноз, как правило, устанавливается по результатам физикального осмотра и анализа жалоб пациента. Дополнительные лабораторные и инструментальные исследования обычно не требуются.
В затруднительных ситуациях при постановке диагноза может быть проведена биопсия кожи для исключения других кожных заболеваний, таких как волчанка или саркоидоз.
Взятие биоматериала оплачивается отдельно. Согласно требованиям п. 17 Правил проведения патолого-анатомических исследований, утв. Приказом Минздрава России от 24.03.2016 № 179н, в целях уточнения диагноза заболевания (состояния) с учетом требований стандартов медицинской помощи и кл.
Перед назначением лекарственной терапии ретиноидами и на протяжении всего курса лечения необходим ежемесячный контроль крови. Для этого назначают биохимическое исследование: общего билирубина, АЛТ, АСТ, триглицеридов, общего холестерина, глюкозы, креатинина, щелочной фосфатазы.
Синонимы: Общий билирубин крови; Общий билирубин сыворотки. Totalbilirubin; TBIL. Краткая характеристика определяемого вещества Билирубин общий Билирубин – пигмент коричневато-желтого цвета, основное количество которого образуется в результате метаболизма гемовой части гемоглобина при дест.
Аланинаминотрансфераза − внутриклеточный фермент, участвующий в метаболизме аминокислот. Тест используют в диагностике поражений печени, сердечной и скелетных мышц. Синонимы: Глутамат-пируват-трансаминаза; Глутамат-пируват-трансаминаза в сыворотке; СГПТ. Alanine aminotransferase; S.
Синонимы: Глутамино-щавелевоуксусная трансаминаза; Глутамат-оксалоацетат-трансаминаза сыворотки крови (СГОТ); L-аспартат 2-оксоглутарат аминотрансфераза; ГЩТ. Aspartateaminotransferase; Serum Glutamicoxaloacetic Transaminase; SGOT; GOT. Краткая характеристика определяемого вещества АсАТ .
Синонимы: Липиды крови; нейтральные жиры; ТГ. Triglycerides; Trig; TG. Краткая характеристика определяемого вещества Триглицериды Триглицериды (ТГ) – источник получения энергии и основная форма ее сохранения в организме. Молекулы ТГ содержат трехатомный спирт глицерол и остатки жирных кис.
Синонимы: Холестерол, холестерин. Blood cholesterol, Cholesterol, Chol, Cholesterol total. Краткая характеристика определяемого вещества Холестерин общий Около 80% всего холестерина синтезируется организмом человека (печенью, кишечником, почками, надпочечниками, половыми железами), остальные 20%.
Материал для исследования Сыворотка или плазма крови. Если нет возможности центрифугировать пробу через 30 минут после взятия для отделения сыворотки/плазмы от клеток, пробу берут в специальную пробирку, содержащую ингибитор гликолиза (флюорид натрия). Синони.
Синонимы: Анализ крови на креатинин; Сывороточный креатинин; Креатинин сыворотки, оценка СКФ. Сreat; Сre; Blood Creatinine; Serum Creatinine; Serum Creat. Краткая характеристика определяемого вещества Креатинин Креатинин – низкомолекулярное азотсодержащее вещество, продукт метаболизма креа.
Синонимы: Анализ крови на щелочную фосфатазу; Фосфатаза щёлочная. ALK PHOS; ALKP; ALPase; Alk Phos. Краткое описание определяемого вещества Щелочная фосфатаза Щелочная фосфатаза катализирует щелочной гидролиз сложных эфиров фосфорной кислоты и органических соединений. Понятие «щелоч.
К каким врачам обращаться
Лечением пациентов с розацеа занимаются дерматологи. При подозрении на офтальморозацеа может потребоваться консультация офтальмолога, так как при тяжелом течении заболевания есть риск ухудшения зрения.
В ряде случаев эффективное лечение гастроэнтерологических заболеваний терапевтом или гастроэнтерологом может способствовать уменьшению частоты обострений розацеа.
Лечение розацеа
Надо понимать, что розацеа – это хроническое заболевание, поэтому достичь его полного излечения нельзя. Задача терапии состоит в том, чтобы вывести пациента в ремиссию, убрать признаки розацеа. Тем не менее, они могут возникнуть снова в течение жизни.
Перед началом любой терапии розацеа врач должен подробно рассказать пациенту о триггерных (провоцирующих) факторах и о необходимости их максимально возможного уменьшения. Триггерами обычно являются слишком горячая и холодная пища, резкие перепады температур, алкоголь, избыточная физическая нагрузка, стресс, многие косметические средства. Основными рекомендациями в лечении являются: бережное очищение кожи, использование увлажняющего крема и регулярное нанесение солнцезащитных средств с фактором защиты от 30 до 50.
Терапию розацеа следует выстраивать в соответствии с диагностированными подтипами болезни. Терапевтическое воздействие выбирают в зависимости от активности процесса.
Эритематозно-телеангиэктатическая розацеа
Эритема достаточно хорошо реагирует на применение топических адренергических агонистов, которые индуцируют сужение поверхностных сосудов и уменьшают эритему в течение нескольких часов. Однако они не действуют на телеангиэктазии - для их удаления применяют световые методы воздействия - лазеры и источники импульсного света (IPL). Хорошего эффекта можно добиться с помощью средств, содержащих бримонидин.
К препаратам второй линии относятся некоторые антигипертензивные средства, но, по мнению экспертов, они еще не имеют хорошей доказательной базы безопасного и эффективного применения.
Папулопустулезная розацеа
В лечении этого подтипа розацеа применяют системные препараты в виде низких доз доксициклина, а также моноциклина, азитромицина и изотретиноина. Для местной терапии назначают метронидазол, азелаиновую кислоту и ивермектин. Отек снимают при помощи дренажных препаратов с кофеином. Для лечения тяжелых проявлений папулопустулезного подтипа розацеа дополнительно применяют физиотерапевтические методы воздействия.
Фиматозная розацеа
Фиматозный подтип является наиболее сложным для лечения и требует комбинации местных и системных противомикробных препаратов, а также лазерной и/или радиочастотной обработки гипертрофированной ткани.
Однако ремоделирование кожи можно проводить только при отсутствии воспалительной реакции, поскольку измененные ткани очень чувствительны к различным раздражителям, что чревато обострением розацеа.
Офтальморозацеа
В зависимости от характера протекания патологического процесса назначаются противовоспалительные препараты и увлажняющие капли. При прогрессирующем течении заболевания и наличии угрозы для зрения требуется применение антибиотиков.
Все лечебные средства важно наносить на кожу и принимать в строгом соответствии с назначением врача. Терапию розацеа необходимо начинать при появлении первых симптомов, поскольку сосуды имеют тенденцию необратимо расширяться.
Важно помнить, что розацеа требует динамического наблюдения, т.к. успех терапии определяется не только положительной динамикой, но и стабилизацией достигнутого результата.
Профилактика обострений розацеа
Для предупреждения усиления выраженности эритемы показан бережный уход за кожей с использованием специализированных средств для чувствительной кожи. Необходимо избегать провоцирующих факторов, защищать кожу от УФ-лучей и отказаться от посещения соляриев.
Тщательно следить за рационом питания, уменьшив долю молочных продуктов, приправ и ароматизаторов. К рецидивам розацеа может приводить избыточное употребление томатов, шпината, гороха, авокадо, винограда, инжира, цитрусовых.
- Клинические рекомендации. Розацеа. Российское общество дерматовенерологов и косметологов. 2019 . 34 с.
- Юсупова Л.А., Юнусова Е.И., Гараева З.Ш., Мавлютова Г.И., Валеева Э.М. Клинические варианты и терапия больных розацеа. Лечащий врач, журнал. № 6. 2019.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Розовый лишай Жибера (розеола шелушащаяся) — острое дерматологическое заболевание, характеризующееся появлением на коже туловища и конечностей розовых пятен, располагающихся по линиям Лангера и постепенно приобретающих вид медальонов. Типично начало заболевания с возникновения на коже туловища одной материнской бляшки и его завершение в течение 1-1,5 месяцев. Розовый лишай Жибера диагностируется с применением дерматоскопии, соскоба на патогенные грибы, люминесцентной диагностики, исследования крови на сифилис и биопсии. Лечение заключается в исключении раздражающих воздействий на кожу, применении антигистаминных средств, кортикостероидных мазей и индифферентных «болтушек».
Общие сведения
Розовый лишай Жибера входит в группу полиэтиологических заболеваний кожи, которых объединяет единое название - «лишай». К данной группе относятся красный плоский лишай, опоясывающий лишай, стригущий и отрубевидный лишай. Типичными элементами при этих заболеваниях являются зудящие пятна, отличающиеся своей формой, расположением, морфологическими особенностями и характером течения.
Розовый лишай Жибера наиболее часто встречается среди людей 20-40 лет. У лиц пожилого возраста и детей младше 10 лет случаи заболевания крайне редки. Для розового лишая Жибера типично значительное повышение уровня заболеваемости в весенний и осенний периоды. Подобная сезонность характерна и для простудных заболеваний, на фоне которых обычно возникает розовый лишай Жибера.

Причины возникновения розового лишая Жибера
Точные причины и патогенез розового лишая Жибера пока не определены. Предполагается инфекционно-аллергическая природа заболевания, в связи с чем современная дерматология относит его к группе инфекционных эритем. Подтверждает инфекционную теорию выявление у пациентов с розовым лишаем Жибера положительной реакции на внутрикожное введение стрептококковой вакцины. Однако большинство авторов склоняется к вирусному генезу заболевания, поскольку его случаи наиболее часто возникают после перенесенной ОРВИ. Отдельные исследователи утверждают, что розовый лишай Жибера вызывает герпевирус 7 типа.
Симптомы розового лишая Жибера
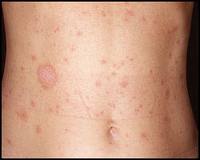
По различным данным у 50-80% заболевших розовый лишай Жибера начинается с появления на коже одной (реже 2-3) материнской бляшки. Для нее характерна ярко-розовая окраска, шелушащаяся поверхность и крупный размер около 3-5 см в диаметре. Примерно через 7-10 дней на коже наблюдаются множественные высыпания в виде мелких розовых пятен, имеющих овальную или округлую форму. Их типичная локализация — кожа конечностей и туловища. Обычно материнская бляшка появляется на груди, затем высыпания распространяются на живот, паховую область, бедра, плечи, руки, ноги и шею. Отличительной особенностью розового лишая Жибера является расположение элементов сыпи по линиям Лангера — условным линиям, вдоль которых возможно достигнуть максимального растяжения кожи.
Пятна розового лишая в течение нескольких дней увеличиваются в размерах до 2 см и более, но при этом они практически не сливаются друг с другом. Их центральная часть становится желтоватой окраски, ее роговой слой начинает отшелушиваться с образованием мелких чешуек. При этом по краю пятна сохраняется его розовый цвет и отсутствует шелушение, что придает элементам розового лишая Жибера вид медальонов. Период появления новых высыпаний занимает в среднем 2-3 недели. Затем пятна постепенно бледнеют и исчезают, оставляя на коже депигментированные участки или гиперпигментации. Со временем кожа в этих местах приобретает нормальный цвет.
У половины пациентов розовый лишай Жибера протекает с легким зудом, 25% заболевших не наблюдают никаких субъективных ощущений. Примерно четверть больных жалуется на достаточно сильный зуд, что может быть обусловлено дополнительным раздражением кожи или повышенной нервно-эмоциональной лабильностью пациента. Иногда в период прогрессирования высыпаний у пациента могут отмечаться небольшие повышения температуры тела, общее недомогание, увеличение поднижнечелюстных и шейных лимфоузлов.
Особенностью течения розового лишая Жибера является его четко ограниченная длительность. При проведении лечения или без него через 6-8 недель происходит выздоровление. Рецидивы, как правило, не отмечаются. Встречаются клинические варианты розового лишая Жибера с пятносто-уртикарным или пятнисто-папулезным характером сыпи. Они обычно протекают более длительно.
В редких случаях возможно развитие осложнений: инфицирование очагов розового лишая Жиьера с развитием пиодермии, гидраденита, фолликулита, остиофолликулита, стрептококкового импетиго или их экзематизация с постепенным переходом в экзему. Чаще всего причиной развития осложнений является частое мытье или трение кожи, нерациональная местная терапия, повышенная потливость, склонность к аллергическим реакциям.
Диагностика розового лишая Жибера
В типичных клинических случаях розового лишая Жибера для диагностики достаточно осмотра дерматолога и дерматоскопии. В случаях, когда высыпания розового лишая Жибера сохраняются дольше 6 недель, берут биопсию кожи и выполняют ее гистологическое исследование для исключения парапсориаза. При инфекционных осложнениях берут соскоб или отделяемое из очага поражения и производят его бакпосев.
Для дифференциальной диагностики розового лишая Жибера от отрубевидного лишая проводят люминесцентную диагностику и исследование соскоба кожи на патогенные грибы. Проявления розового лишая могут быть схожи с вторичным сифилисом. В таких случаях для исключения последнего проводят RPR-тест на сифилис.
Лечение розового лишая Жибера
Розовый лишай Жибера в большинстве случаев проходит самостоятельно и может не нуждаться в лечении. Во избежания осложнений пациентам на время заболевания рекомендуется придерживаться гипоаллергенной диеты, ограничить водные процедуры, исключить трение кожи мочалкой, избегать использования косметических средств для тела, носить только хлопчатобумажное нательное белье.
При выраженном зуде назначают антигистаминные препараты внутрь, кортикостероидные и противозудные мази наружно. Применяют индифферентные водно-взбалтываемые наружные средства (оксид цинка). По данным некоторых дерматологических исследований хороший эффект при розовом лишае Жибера дает применение с первых дней заболевания эритромицина и ацикловира. Такое лечение способствует более быстрому выздоровлению без развития осложнений.

Возникновение на коже сомнительных пятен, которые порой зудят и шелушатся, – серьезный повод обратиться к врачу и проверить наличие дерматологических заболеваний.
Розовый лишай (болезнь Жибера, розеола шелушащаяся, питириаз, питиаз) – острое кожное заболевание со специфичными высыпаниями, своеобразным течением и склонностью к сезонным рецидивам. Проявляется образованием на коже груди, спины, конечностей и других участков тела розовых пятен, расположенных по линиям максимальной растяжимости (линии Лангера). Со временем высыпания становятся похожи на крупные медальоны. С момента обнаружения первой материнской бляшки (крупного пятна) до полного исчезновения симптомов заболевания проходит 30-45 дней.
Причины питириаза
Несмотря на то, что болезнь Жибера встречается очень часто, механизм заболевания изучен не до конца. Предполагают, что первоначальную роль играют следующие факторы:
- Воздействие вирусов (герпевирус 7типа и пр.), бактерий и других инфекционных агентов. Это подтверждается тестами, доказывающими присутствие в организме возбудителей. Очень часто кожное заболевание появляется на фоне гриппа, ОРЗ и других инфекций.
- Присоединение аллергических реакций.
- Укусы клопов, вшей и других кровососущих насекомых.
- Сниженная иммунная защита.
- Частые переохлаждения и стрессы.
- Нарушение ЖКТ-функций и обмена веществ.
- Введение вакцин.
Симптомы питириаза

Клинические проявления розового лишая обусловлены воздействием инфекционных возбудителей и развитием аллергических реакций. Кожное заболевание проявляется следующими симптомами:
- Общая слабость, увеличение лимфоузлов, повышенная температура тела.
- Образование на теле небольших розоватых, а также розовато-лиловых пятен, имеющих симметричную форму и проступающих по линиям Лангера. Высыпания появляются на спине, конечностях, на груди, на шее, в паху и на других участках тела.
- Появление на коже 2-3 ярко-красных материнских бляшек (их диаметр - 4 см), усеянных чешуйками. Через неделю из этих больших пятен образуются небольшие высыпания-отсевы розового оттенка.
- Пятна-отсевы распространяются по всему телу и увеличиваются в размерах (их диаметр – 1-2 см), могут шелушиться, по форме напоминают медальоны.
- Сильный кожный зуд.
- Повышенная раздражительность.
При грамотной терапии симптомы питириаза пропадают через 5-8 недель, пациент полностью выздоравливает. Более продолжительная терапия требуется, если высыпания имеют плотные узелки, волдыри или папулы. В исключительных случаях розовый лишай переходит в экзему, развиваются гнойные воспаления кожи, фолликулиты, стрептококковые инфекции и пр. Развитию осложнений способствует чрезмерная потливость пациента, склонность к аллергии, постоянное трение кожи и неправильное лечение.
Диагностика питириаза
При обнаружении на кожных покровах подозрительных пятнышек необходимо своевременно обратиться к дерматологу. При визуальном осмотре врач оценивает характер высыпаний, их форму, размеры, расположение на теле и способен поставить правильный диагноз. После дерматоскопии дополнительно проводятся следующие исследования – биохимические анализы крови и мочи, РМП (реакции микропреципитации с антигенами), кожные соскобы с травмированных участков.
Более сложная диагностика проводится, если кожное заболевание длится более шести недель. В этих случаях отделяемое из пораженных очагов отправляют на бакпосев. Поставить правильный диагноз поможет проведение биопсии и последующие гистологические исследования. С целью отличить болезнь Жибера от других типов лишая, токсидермии, псориаза, осложненного сифилиса и других патологий проводится люминесцентная диагностика, проверка соскоба на наличие патогенных грибков, делаются RPR-тесты на сифилис и пр.
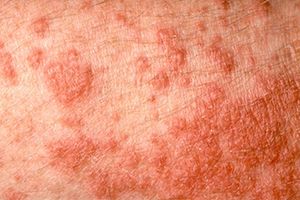
Фотодерматозы — воспалительный процесс обширного участка кожного покрова, который обусловлен высокой чувствительностью к солнечным лучам прямого и непрямого действия и выражено в виде высыпания прыщей, пузырей и везикул.
Внешняя симптоматика схожа с множеством различных кожных заболеваний, и чтобы безошибочно диагностировать фотодерматоз, необходимо обратиться к врачу. Требуется консультация терапевта, дерматолога и аллерголога, в некоторых случаях необходимо внутреннее обследование организма у иммунолога и эндокринолога.
Практически все участки кожи тела человека подвержены воздействию ультрафиолетовых лучей, особенно это касается открытых участков. При этом иногда одежда не способна защитить кожу от негативных последствий солнца. Чаще всего аллергическая сыпь покрывает кожу лица, рук, груди, спины и живота и характеризуется выраженным покраснением и отечностью. При везикулярной и папулезной сыпи может возникать жжение.
Солнце не является прямым аллергеном, оно — мощный раздражитель, который, воздействуя на кожные покровы, активирует работу фотосенсибилизаторов, что провоцирует возникновение аллергической реакции. В активной форме фотосенсибилизаторы вовлекают в процесс свободные радикалы, которые соединяются с белковыми клетками. Итогом этого союза становится появление антигенов, вызывающих реакцию иммунных клеток.
Кроме того, чувствительность к ультрафиолетовому излучению может быть обусловлена не только внешними факторами, но наследственностью и гормональными нарушениями.
Ультрафиолетовое воздействие вызывает различные виды реакции в организме:
- фототравматическая (ожоги от длительного воздействия прямых лучей в период солнечной активности с 11 до 16 часов);
- фототоксическая (реакция иммунитета на отравление из-за бесконтрольного приема лекарственных средств, или последствий их непереносимости организмом);
- фотоаллергическая (активизация фотосенсибизаторов).
Почему возникает фотодерматит?
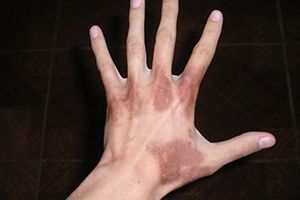
Внешние причины появления представляют собой стресс-факторы окружающей среды и быта:
- агрессивное воздействие бытовых химических веществ;
- нанесение лекарства в виде мази, крема или геля;
- использование косметики и парфюмерии на основе ароматических масел;
- выделение растительного сока некоторых растений.
Внутренние причины появления — это сбой в организме генетического или приобретенного характера:
- наследственность;
- заболевания щитовидной железы;
- болезни печени;
- нарушения обмена веществ;
- излишний вес;
- признаки иммунодефицита;
- нехватка витаминов и микроэлементов;
- склонность к аллергии;
- передозировка лекарств или их несовместимость.
Среди пищевых раздражителей следует выделить цитрусы и косточковые плоды, яйца, мед, морепродукты, выпечка и шоколад, клубника, орехи, алкогольные напитки, пищевые добавки и красители.
Спровоцировать аллергическую реакцию может контакт с борщевиком, крапивой, лютиками, осокой, лебедой, полынью, сухоцветом и орхидеей.
Лекарства также выступают аллергенами. Так, вызвать фотодерматит способны антибиотики, кардиологические и успокоительные лекарства, гормональные препараты, антидепрессанты и химические противогрибковые вещества.
Формы фотодерматоза и симптомы
Заболевание приобретает разнообразные формы, симптоматику и развитие.
Острая форма (интенсивное течение болезни, слабость, болезненное состояние, сильный приступообразный зуд. Неправильная стратегия лечения или ее отсутствие способствует развитию хронической формы)
Проявляются от 30 минут до 2 часов и характеризуются воспалительным процессом местных или обширных участков кожного покрова, чувством жжения максимальной силы, и появлением пузырьков, в которых скапливается лимфатическая жидкость. Кроме того, сопутствуют такие симптомы солнечного удара как высокая температура, тошнота, рвота, головокружение, головная боль и слабость.
На коже появляются волдыри красного цвета, также наблюдается зуд и отечность. Признаки исчезают в случае отсутствия повторного солнечного воздействия. Лечение предполагает прием антигистаминов и противоаллергенных препаратов местного действия.
Стресс-факторами являются бытовая химия и косметика. Проявляется эритемой и появлением отеков. Внешне напоминает ожог 1 степени. Лечится с помощью мазей и антигистаминов.
Хроническая форма
Наличие хронической формы фотодерматоза обуславливает постоянную защиту эпидермиса от воздействия прямых ультрафиолетовых лучей и наблюдение у дерматолога.
Развитие хронической формы из-за отсутствия должного лечения при острой форме фотодерматоза. Возникновение рецидива приобретает ежегодный характер. Шею, грудь и предплечья покрывают маленькие красные узелки с нагноением внутри, которые могут сливаться воедино. Присутствует зуд и шелушение кожи.
Наследственное заболевание, после активного солнечного воздействия переходящее временно в острую форму с небольшими папулами и ярко выраженным зудом. Обычно распространяется на кисти рук и лицо. Возобновление недомогания может возникнуть как летом, так и зимой. Терапия подразумевает внутреннее и внешнее применение лекарственных средств.
Характерные элементы на коже в виде пузырей, углубленных в центр. Как правило, поражают голени, руки и лицо. Выраженной чертой заболевания являются рубцы, которые остаются после исчезновения пузырьков.
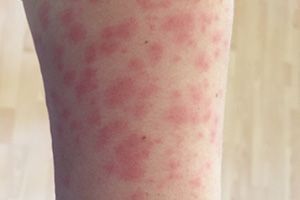
Токсикодермия – это острое воспаление кожи и слизистых оболочек, имеющее аллергическую природу, при этом аллерген попадает в толщу кожи через кровь (гематогенным путем). Непосредственного контакта кожи с аллергеном нет. Токсикодермия проявляется такими кожными элементами:
- пятна;
- папулы или узелки;
- везикулы или пузырьки;
- пустулы или гнойные пузырьки;
- волдыри.
Элементы сыпи могут быть не только на коже, но и на слизистых оболочках рта, половых органов, анального кольца. Тяжесть состояния пациента определяется количеством кожных элементов и общей реакцией организма. Другое название болезни – токсико-аллергический дерматит. Некоторые исследователи считают токсикодермию лекарственной болезнью. При появлении первых признаков заболевания следует незамедлительно обратиться к врачу-аллергологу.
Почему возникает токсикодермия?
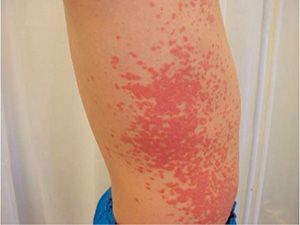
Основной механизм развития болезни – токсико-аллергический. Это значит, что вещество, циркулирующее в крови, имеет ядовитые (токсические) и аллергические свойства. Однако дело не только во внешнем факторе. Организм пациента изначально имеет аллергическую «настроенность», или эпизоды поражения других органов уже бывали раньше. Основные предпосылки заболевания – наследственная ферментативная недостаточность, индивидуальная непереносимость, кумуляция (накопление) лекарств, взаимодействие с ультрафиолетовым спектром солнечного излучения и другие.
Непосредственные причины возникновения токсикодермии чаще всего экзогенные, то есть находящиеся во внешней среде. Наиболее часто в качестве мощных аллергенов выступают:
- лекарства, на их долю приходится до 20% всех случаев;
- бытовая химия или производственные вредности;
- пищевые продукты;
- аутотоксические соединения.
Среди лекарств наибольшей аллергенностью обладают антибиотики, вакцины и сыворотки, нестероидные противовоспалительные средства, сульфаниламидные соединения, барбитураты, витамины и другие. В некоторых случаях заболевания отмечается реакция даже на кортикостероиды и антигистаминные средства, т.е. на вещества, которые обычно используются как раз для борьбы с аллергией.
Бытовая химия – не менее частая причина кожных поражений. Особенно это касается соединений, имеющих бензольное кольцо в своей химической формуле. Чаще всего кожа реагирует на стиральный порошок, растворители и краски, эпоксидную смолу. Среди веществ, используемых на производстве, наибольший вред приносят мышьяк и ртуть.
Среди пищевых продуктов опасность несут те, что содержат консерванты и красители. В этом смысле опасен даже хлеб, если он испечен с добавлением большого количества разрыхлителей. Под подозрением, как правило, снеки, колбасы, консервы, некоторые полуфабрикаты. Природные аллергизирующие свойства имеют шоколад, куриные яйца, морепродукты, мёд, цитрусовые и кофе.
Токсидермия аутотоксическая – это поражение кожи, возникающее под действием собственных патологических продуктов обмена вещества. Это бывает при болезнях почек и пищеварительного тракта, злокачественных опухолях. Нередко аутотоксический дерматит развивается при беременности, особенно при патологическом ее течении.
Все чаще в последние годы токсический дерматит возникает у детей, причиной его становится респираторно-вирусная инфекция вкупе с неправильным питанием. Страдают малыши, которым назначается много лекарств и аптечных витаминов одновременно.
Важно, что при токсикодермии раздражающее вещество напрямую не контактирует с кожей, а попадает с током крови.
Симптомы токсикодермии
Симптомы заболевания могут развиться как через несколько часов после попадания аллергена в организм, так и спустя несколько дней.
Проявления болезни разнообразны, включают практически все известные кожные элементы: эритему, папулы, везикулы, волдыри. Кожа вокруг элементов может быть покрасневшей или нет. Элементы могут проходить полный цикл своего развития (покраснение, образование, разрешение, заживление через язву с образованием рубца) или остановиться на какой-то стадии. При этом прямой зависимости между тем, какой кожный элемент образуется, и раздражающим веществом нет.
Одновременно человек испытывает различные неприятные ощущения: как местные (на коже), так и общие. Может быть болезненность, жжение, напряжение, зуд в месте поражения. Особенно тяжело переносятся поражения слизистых оболочек, которые затрудняют прием пищи и отправление естественных потребностей.
Общие симптомы – это лихорадка, недомогание, суставные боли, снижение аппетита, вялость, нарушение концентрации внимания, раздражительность, расстройства сна. Если поражается сосудистая стенка, присоединяется кровоточивость или геморрагический синдром. Могут поражаться почки и печень, сердце и другие органы. Часто присоединяются рвота и расстройства стула.
Классификация токсико-аллергического дерматита
В зависимости от площади поражения выделяют 2 основные формы токсикодермии:
Фиксированная форма – это несколько элементов на коже, каждый из которых имеет диаметр не более 3 см, и незначительная общая реакция. Если элементов много, диаметр их превышает 3 см или они сливаются, то такая форма относится к распространенной. Фиксированная форма чаще всего поражает слизистую рта и половых органов.
Самой легкой формой считается пятнистая токсидермия, когда на коже возникают только возвышенные эритематозные пятна, которые могут сливаться и шелушиться. Общее состояние страдает незначительно.
Пустулы развиваются под действием химических веществ, содержащих йод, бром или хлор (йододерма, бромодерма). Вещества способствуют размножению стафилококков, имеющихся в волосяных фолликулах.
К тяжелым формам распространенной токсикодермии относят такие синдромы:
- синдром Стивенса-Джонсона или злокачественная экссудативная эритема, когда на коже и слизистых образуются буллы (обширные полости с жидкостью и воздухом), из-за чего может возникнуть кровотечение и даже слепота;
- синдром Лайела или эпидермальный некролиз (злокачественная пузырчатка), который по тяжести находится на втором месте после анафилактического шока.
Токсикодермия может развиваться по механизму аллергической реакции немедленного (антитела к иммуноглобулину Е) или замедленного (сенсибилизированные Т-лимфоциты) типа.
Диагностика заболевания
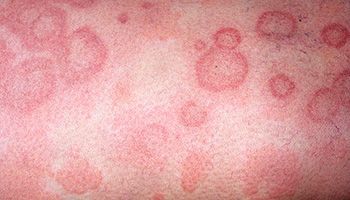
Характерные кожные высыпания, их явная связь с провоцирующим фактором сомнений в диагнозе не оставляют. Кожная реакция развивается немедленно после употребления аллергена вовнутрь или его вдыхания, либо максимум в течение 2-х суток. При тщательном расспросе и сопоставлении фактов обычно обнаруживается вещество, которое стало причиной поражения кожи.
Точное определение аллергена возможно только косвенным путем. Кожные тесты при заболевании не проводят, поскольку это может привести к развитию шока. Выполняют те исследования, которые возможны с венозной кровью в пробирке: трансформация лимфоцитов, дегрануляция базофилов, агломерация лейкоцитов и подобные.
Для выявления аллергической природы болезни проводят различные исследования:
- бактериальный посев отделяемого кожных элементов;
- микроскопия мазка (можно обнаружить бледную трепонему – возбудителя сифилиса);
- соскоб кожи (тест на грибы);
- общий анализ крови;
- общий анализ мочи;
- коагулограмма и другие.
По показаниям при подозрении на поражение внутренних органов могут привлекаться специалисты других направлений (кардиологи, нефрологи, гастроэнтерологи) и назначаться профильные исследования. Точная диагностика – основа выздоровления.
Читайте также:

