Что такое раздражение красного ростка
Обновлено: 17.04.2024
Болезнь Маркиафавы-Микели - достаточно редкая форма приобретенной гемолитической анемии, характеризующаяся нарушением структуры эритроцитов, нейтрофилов и тромбоцитов, сопровождающаяся признаками внутрисосудистого разрушения эритроцитов. При этом очень часто наблюдаются увеличение гемоглобина, гемосидеринурия (гемосидерин в моче), повышение свободного гемоглобина плазмы. Болезнь нередко осложняется тромбозами периферических вен и сосудов внутренних органов.
Болезнь была подробно описана в 1928 г. Markiafava под названием «гемолитическая анемия с постоянной гемосидеринурией», затем в том же году Micheli и названа болезнью Маркиафавы - Микели.
Общее распространенное название заболевания «пароксизмальная ночная гемоглобинурия» (ПНГ).
Данное название мало соответствует сути заболевания, так как при этой болезни нет ни настоящих пароксизмов, ни обязательной гемоглобинурии.
Внутрисосудистое разрушение эритроцитов с гемосидеринурией, кроме болезни Маркиафавы – Микели, наблюдается при ряде других заболеваний. Оно обнаруживается при многих формах аутоиммунной гемолитической анемии как с тепловыми, так и с Холодовыми антителами, особенно при формах с тепловыми гемолизинами; постоянное внутрисосудистое разрушение эритроцитов выявляется при некоторых формах наследственных гемолитических анемий, связанных с нарушением структуры мембраны эритроцита.
Болезнь Маркиафавы - Микели относится к числу редких форм гемолитической анемии.
Что провоцирует / Причины Болезни Маркиафавы-Микели:
В настоящее время не вызывает сомнений, что при болезни Маркиафавы - Микели причиной повышенного разрушения эритроцитов является их дефект. Это было доказано при переливаниях донорских эритроцитов больным и эритроцитов больных здоровым людям.
Патогенез (что происходит?) во время Болезни Маркиафавы-Микели:
При болезни Маркиафавы - Микели поражаются не только эритроциты, но и лейкоциты и тромбоциты. Уменьшение количества этих форменных элементов связано, с одной стороны, с некоторым уменьшением их производства, с другой - с нарушением их структуры и ускоренным разрушением. Было доказано, что тромбоциты и лейкоциты больных синдромом Маркиафавы - Микели обладают повышенной чувствительностью к воздействию комплемента. Они во много раз чувствительнее к действию изоагглютининов, чем донорские тромбоциты и лейкоциты. Другими словами, тромбоциты и лейкоциты имеют тот же дефект мембраны, что и эритроциты.
На поверхности эритроцитов, лейкоцитов и тромбоцитов не удается обнаружить иммуноглобулинов самыми чувствительными методами и таким образом показать принадлежность болезни Маркиафавы - Микели к группе аутоагрессивных заболеваний.
Убедительно доказано существование двух самостоятельных популяций эритроцитов при болезни Маркиафавы Микели. Наиболее стойкие клетки у здорового человека, ретикулоциты, оказываются наиболее хрупкими при болезни Маркиафавы - Микели.
Идентичность поражения мембраны эритроцитов, нейтрофилов и тромбоцитов указывает на то, что патологическую информацию, скорее всего, получает клетка, следующая за стволовой: общая клетка – предшественница миелопоэза.
Описаны единичные случаи развития быстрого лейкоза на фоне этой болезни.
Главную роль в механизме развития тромботических осложнений приписывают внутрисосудистому распаду эритроцитов и стимуляции свертывания факторами, освобождающимися из клеток во время их распада. Было доказано, что ретикулоциты содержат большое количество факторов, способствующих свертыванию крови.
При болезни Маркиафавы - Микели разрушаются в основном ретикулоциты; может быть, этим следует объяснить высокую частоту тромботических осложнений при болезни Маркиафавы - Микели и сравнительную редкость таких осложнений при других формах гемолитических анемий с выраженным внутрисосудистым гемолизом.
Симптомы Болезни Маркиафавы-Микели:
Болезнь чаще начинается внезапно. Больной жалуется на слабость, недомогание, головокружение. Иногда больные обращают внимание на небольшую желтизну склер. Обычно наиболее распространенной первой жалобой является жалоба на боли: сильные головные боли, боли в области живота. Возможно бессимптомное течение заболевания, и тогда лишь склонность к повышенному тромбообразованию заставляет больного обратиться к врачу. Гемоглобинурия редко бывает первым симптомом болезни.
Приступы боли в животе - один из характерных признаков болезни Маркиафавы -Микели. Локализация боли может быть самой различной. Описаны операции в связи с подозрением на острый аппендицит, язву желудка, желчнокаменную болезнь, вплоть до удаления части желудка у таких больных. Вне криза болей в животе, как правило, не бывает. Нередко к болям в животе присоединяется рвота. Вероятно, боли в животе связаны с тромбозами мелких мезентериальных сосудов. Нередко наблюдаются тромбозы периферических сосудов. Тромбофлебит встречается у 12% больных с болезнью Маркиафавы - Микели, как правило, при этом поражаются вены конечностей. Описаны тромбозы сосудов почек. Тромботические осложнения - наиболее частая причина смерти при болезни Маркиафавы – Микели.
При обследовании больного выявляются бледность с небольшим желтушным оттенком, одутловатость лица, иногда излишняя полнота. Небольшое увеличение селезенки возможно, но не обязательно. Печень нередко увеличена, хотя это также не является специфическим признаком болезни.
Болезнь Маркиафавы - Микели сопровождается признаками внутрисосудистого гемолиза, в первую очередь повышением свободного гемоглобина плазмы, наблюдаемым почти у всех больных. Однако выраженность такого повышения различна и зависит от того, в какой период болезни проводилось исследование. В период криза этот показатель значительно возрастает, увеличивается также количество метальбумина плазмы. Уровень свободного гемоглобина зависит и от содержания гаптотлобина, фильтрации гемоглобина в почках, скорости разрушения комплекса гемоглобин - гаптоглобин.
При прохождении через канальцы почек гемоглобин частично разрушается, откладывается в эпителии канальцев, что приводит к выделению с мочой гемосидерина у большинства больных. Это важный признак болезни. Иногда гемосидеринурия выявляется не сразу, лишь в процессе динамического наблюдения за больным. Следует также отметить, что гемосидерин выделяется с мочой при ряде других заболеваний.
Диагностика Болезни Маркиафавы-Микели:
Содержание гемоглобина у больных с болезнью Маркиафавы - Микели колеблется от 30 до 50 г/л в период обострения, до нормы - в период улучшения. Содержание эритроцитов снижается соответственно снижению гемоглобина. Цветовой показатель долго остается близким к единице. Если больной теряет много железа с мочой в виде гемосидерина и гемоглобина, то содержание железа постепенно падает. Низкий цветовой показатель наблюдается приблизительно у половины больных. Иногда повышен уровень гемоглобина F, особенно при обострении.
У значительной части больных содержание ретикулоцитов бывает повышенным, но сравнительно невысоким (2-4%). Иногда в эритроцитах обнаруживаются точечные дефекты. Количество лейкоцитов при болезни Маркиафавы – Микели в большинстве случаев снижено. У многих больных количество лейкоцитов составляет 1,5-3,0 Ч 109/л, но иногда снижается до очень низких цифр (0,7-0,8 Ч 109/л). Лейкопения у большинства больных обусловлена уменьшением количества нейтрофилов. Однако иногда при болезни Маркиафавы - Микели содержание лейкоцитов бывает нормальным и редко повышенным до 10-11 Ч 109 г/л.
При болезни Маркиафавы - Микели снижается фагоцитарная активность нейтрофилов. Тромбоцитопения тоже встречается часто, однако снижения агрегации не наблюдается. Вероятно, с этим связана редкость геморрагических осложнений, хотя количество тромбоцитов иногда падает до очень низких цифр (10-20 Ч 109/л). Обычно у большинства больных содержание тромбоцитов колеблется от 50 до 100 Ч 109/л. Нормальное количество тромбоцитов не исключает болезни Маркиафавы - Микели.
Исследование костного мозга выявляет в основном признаки гемолитической анемии -раздражение красного ростка при нормальном количестве миелокариоцитов. У ряда больных несколько снижено количество мегакариоцитов.
Уровень железа сыворотки при болезни Маркиафавы - Микели зависит от стадии болезни, выраженности внутрисосудистого разрушения эритроцитов и активности кроветворения. В ряде случаев болезнь Маркиафавы - Микели начинается с признаков гипоплазии. Запасы железа в организме у больного зависят, с одной стороны, от потери
железа с мочой, с другой - от интенсивности кроветворения. В частности, это не позволяет считать дефицит железа диагностическим признаком болезни Маркиафавы -Микели.
Болезнь Маркиафавы - Микели может протекать по-разному. П–и этом самочувствие больных вне криза не страдает, содержание гемоглобина около 8090 г/л.
При другом, также типичном, варианте общее состояние больных вне криза нарушается значительно больше. Уровень гемоглобина постоянно низкий - 40-50 г/л. За все время болезни может не быть черной мочи, а если и бывает, то после трансфузии плазмы или свежих неотмытых эритроцитов. Кроме этих двух вариантов, существует ряд переходных форм, когда вначале имеются гемолитические кризы, а затем при прогрессировании анемии они сглаживаются. У некоторых больных тяжелые гемолитические кризы следуют один за другим, приводят к выраженной постоянной анемии. Кризы часто сопровождаются тромботическими осложнениями. У некоторых больных картина болезни в основном определяется тромбозами, а уровень гемоглобина держится около 9,5-100 г/л.
У части больных болезнь Маркиафавы - Микели начинается с апластической анемии.
Дифференциальная диагностика проводится с рядом заболеваний в зависимости от того, на какой симптом болезни врач обратил внимание.
Если у больного бывает черная моча, а в лаборатории не вызывает затруднений идентификация гемосидерина в моче, то диагностика облегчается. Круг болезней с внутрисосудистым разрушением эритроцитов ограничен, поэтому правильный диагноз ставят довольно быстро.
Чаще, однако, внимание врача привлекают другие симптомы болезни: боли в животе, тромбозы периферических сосудов, анемия. Нередко это заставляет заподозрить злокачественное новообразование желудочно-кишечного тракта. У таких больных проводят рентгенологические исследования желудка, кишечника, а если видят красную мочу, то исследуют почки.
Нередко врачи обращают внимание на высокий белок в моче и предполагают какое-либо заболевание почек. При этом не учитывается, что выраженная протеинурия, темный цвет мочи и отсутствие в ней эритроцитов чаще бывают при гемоглобинуриях, поскольку гемоглобин - это тоже белок.
В этих случаях целесообразно выполнить бензидиновую пробу Грегерсена с мочой, если в ней нет эритроцитов. Кроме гемоглобина, положительную пробу Грегерсена может обусловить миоглобин, однако миоглобинурии бывают значительно реже, чем гемоглобинурия, и при них содержание гемоглобина не снижается.
Выраженная панцитопения при болезни Маркиафавы - Микели приводит к диагностике апластической анемии. Однако для этой группы заболеваний не характерны повышение количества ретикулоцитов, раздражение красного ростка костного мозга, внутрисосудистое разрушение эритроцитов.
Гораздо труднее отличить от болезни Маркиафавы - Микели с гемолизиновой формой аутоиммунную гемолитическую анемию. Они практически почти не различаются по
клинической картине, однако количество лейкоцитов при болезни Маркиафавы - Микели чаще снижено, а преднизолон практически неэффективен, тогда как при аутоиммунной гемолитической анемии лейкоциты чаще повышены, а при ее гемолизиновых формах преднизолон часто дает хороший эффект.
Диагностике помогают выявление гемолизинов сыворотки по стандартной методике и по модификациям сахарозной пробы, а также выявление на поверхности эритроцитов антиэритроцитарных антител.
Выделение с мочой гемосидерина в сочетании с болями в животе, гипохромной анемией, тромбоцитопенией наблюдается иногда при тяжелой свинцовой интоксикации. Однако в этих случаях бывает полиневритический синдром, отсутствующий при болезни Маркиафавы - Микели. Кроме того, для болезни Маркиафавы – Микели характерны положительные сахарозная проба и проба Хема. При свинцовом отравлении они отрицательные. Свинцовое отравление сопровождается резким повышением содержания 6-аминолевулиновой кислоты и копропорфирина в моче.
Лечение Болезни Маркиафавы-Микели:
Методов лечения, направленных на механизм развития заболевания, не существует. Глубина анемии при болезни Маркиафавы - Микели определяется выраженностью, с одной стороны, гипоплазии, а с другой - разрушением эритроцитов. Тяжелое общее состояние больного и низкий уровень гемоглобина служат показателями для переливания крови.
Число переливаний крови определяется состоянием больного, быстротой повышения уровня гемоглобина. Многие больные постоянно нуждаются в переливаниях крови с интервалами от 3–4 дней до нескольких месяцев. Вначале больные хорошо переносят процедуры, но после месяцев или лет болезни у них нередко развиваются тяжелые реакции даже на тщательно отмытые эритроциты. Это требует подбора эритроцитов по непрямой пробе Кумбса.
Часть больных получали неробол по 5 мг 4 раза в день с некоторым эффектом. Неробол следует применять в течение нескольких месяцев под контролем функции печени в связи с возможностью развития холестатического гепатита. Действие препарата пролонгированного действия (ретаболила) слабее.
Оксиметалон значительно менее токсичен, чем неробол, назначается по 150-200 мг/сут.; холестатический эффект больших доз препарата значительно меньше, чем у неробола. Анаполон применяется по 150-200 мг/сут. в течение 3-4 месяцев.
В связи с повышенной способностью к образованию перекисей непредельных жирных кислот в мембране эритроцитов больных болезнью Маркиафавы - Микели возникает вопрос о применении препаратов токоферола. Витамин Е обладает антиоксидантными свойствами, способен противостоять действию окислителей. В дозе 3-4 мл/сут. (0,15-0,2 мкг ацетата токоферола) препарат оказывает определенное антиоксидантное действие. В частности, его можно использовать для профилактики гемолитического криза при применении препаратов железа.
Препараты железа показаны при его значительной потере и выраженном дефиците.
Для борьбы с тромбозами при болезни Маркиафавы - Микели используют гепарин, чаще в небольших дозах (5000 ЕД 2-3 раза в день в кожу живота), а также антикоагулянты непрямого действия.
Прогноз
Продолжительность жизни больных колеблется от 1 до 7 лет, описаны больные, жившие 30 лет. Возможны улучшение и даже выздоровление. Полное клиническое улучшение у больных говорит о принципиальной возможности обратного развития процесса.
К каким докторам следует обращаться если у Вас Болезнь Маркиафавы-Микели:
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Болезни Маркиафавы-Микели, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору .
Почему лицо беспрестанно краснеет? Лечение блашинг-синдрома
Многие из нас знакомы с людьми, у которых лицо краснеет даже при новом знакомстве, косом взгляде, неудачной фразе собеседника, не говоря уже о стрессовых ситуациях. Иногда у некоторых людей внезапное покраснение лица регулярно наблюдается даже в спокойной обстановке. Резкое покраснение лица от малейшего волнения или смущения в медицине называют блашинг-синдромом.
Блашинг-синдром - это болезнь, которая не относится к сфере медицинских заболеваний, но она свидетельствует о нарушениях в работе нервной системы и лечится у психиатра. Блашинг-синдром очень похож на гипергидроз - повышенную потливость, которая, так же как и нездоровый румянец, затрудняет общение с людьми и доставляет неудобство обладателю. Всем известно, что покраснение лица является результатом расширения кровеносных сосудов и усиленного кровообращения.
На любое волнение или малейшее смущение нервная система человека, страдающего блашинг-синдромом, отвечает повышенным притоком крови к капиллярам лица и нежелательным покраснением. Блашинг-синдром доставляет человеку очень большие неудобства: он из-за боязни покраснеть не заводит новые знакомства, старается не выступать на публике, избегает любых дискуссий и обсуждений проблем. Сегодня неожиданное покраснение лица у собеседника воспринимается как признак неуверенности в себе, некомпетентности и неискренности. Повышенная застенчивость осложняет современному человеку жизнь и лишает его возможности достичь успехов в карьере.
Боязнь нежелательного покраснения называется эритрофобией, она также относится к сфере деятельности психиатрии. Причина того, почему некоторые люди постоянно краснеют, а некоторые нет, до конца не изучена. Но врачи связывают внезапное покраснение лица с повышенной чувствительностью нервной системы, которая слишком сильно реагирует на разные раздражители. Человек, который боится покраснеть, постоянно находится в депрессивном и скованном состоянии.

Прежде чем начать лечение блашинг-синдрома врач назначает консультацию у психолога или психотерапевта. Если регулярные покраснения лица связаны со слишком критичным отношением к своим недостаткам и неспособностью адекватно оценить ситуацию, то после психологических методов лечения блашинг-синдром проходит сам по себе. Медицинские методы лечения блашинг-синдрома должны быть направлены на блокирование нервных импульсов по симпатическому нервному стволу, который передает информацию к кровеносным сосудам кожи лица.
Достичь этого можно путем приема лекарственных средств и хирургического вмешательства. Принимать лекарственные средства для снижения активности симпатической нервной системы без контроля врача невропатолога нельзя, ведь полное блокирование нервных импульсов может привести к нарушению работы внутренних органов и жизненно важных систем. Очень небольшое количество людей, страдающих блашинг-синдромом, решаются на оперативное вмешательство.
Прежде чем принять решение устранить покраснение лица хирургическим вмешательством, задайте себе вопрос: "Действительно ли мне мешает нежелательное и частое покраснение лица жить нормальной жизнью?". Если ответ будет положительным, то обратитесь за помощью к врачу и будьте готовы к тому, что уже во время консультации он постарается смутить вас и уточнить насколько тяжела у вас ситуация с покраснением. Человек, страдающий сильной степенью эритрофобии, обычно заливается ярким румянцем не менее 5-ти раз за 30 минут.
Эффективным методом лечения блашинг-синдрома является операция симптэктомия. Суть этого метода заключается в хирургическом воздействии на симпатический нервный ствол, что может иметь побочные влияния на организм. Более прогрессивный метод операционного лечения блашинг-синдрома - тораскоскопическое клипирование симпатического ствола. Операция клипирования выполняется в районе подмышечной впадины. Врач делает два прокола - по одному с каждой стороны и через эти проколы вводит специальную хирургическую камеру, после чего с помощью титановой клипсы пережимает симпатический ствол. Операция проводится под общим наркозом и занимает около 30 минут. Несмотря на то, что операция малотравматичная пациент в клиники проводит не менее одной сутки. За это время врач наблюдает за выздоровлением больного и эффективностью лечения. Обычно после операции полное избавление от покраснения лица происходит в 85% случаев.
Иногда человек может почувствовать только частичное улучшение от операционного вмешательства. У всех пациентов после операции возникает повышенное потоотделение в области живота, спины и груди или так называемый рефлекторный гипергидроз. Правда, выраженная форма гипергидроза, при которой пациенты жалеют о том, что решились на операцию, наблюдается только у 10% пациентов. В число этих пациентов попадают и те, кому операция не принесла полного избавления от покраснения лица.
- Вернуться в оглавление раздела "Дерматология"
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Розовый лишай - причина появления красных пятен на коже. Заразный ли розовый лишай?
Розовый лишай - распространенное кожное заболевание, сопровождающийся появлением шелушащихся красных пятен на коже. Другие наименования этого заболевания болезнь Жибера и розеола шелушащаяся.
Причина возникновения розового лишая неизвестна, предполагается вирусная природа заболевания. Нередко оно развивается после переохлаждения организма, перенесенной простуды и инфекции. В группе риска люди с ослабленным иммунитетом, у них заболевание может возникать повторно. Иногда причиной развития розоцеи может быть постоянное мытьё тела жесткими мочалками и мылом, а также очищение скрабами. Пересушенная и раздраженная кожа лишается природной защиты и становится легкой мишенью для проникновения различных микроорганизмов. Чаще всего диагностируют болезнь весной и осенью, а болеют ею молодые люди в возрасте 20-35 лет намного чаще, чем люди зрелого возраста.
Сначала на коже появляется одно крупное округлое пятно розового цвета диаметром около 2 см и более. Ее называют материнской бляшкой, через 1-2 недели после ее появления на коже возникает сыпь, представляющая собой множественные розовые пятна диаметром до 1 см. Центральная часть материнской бляшки постепенно начинает шелушиться и приобретает желтоватый оттенок. В целом, отличительным признаком розового лишая является красная кайма по краям пятен и шелушение в центре, отчего пятна приобретают сходство с медальоном. Отдельные пятна не сливаются между собой. Чаще всего появляются пятна на спине, плечах и боковых поверхностях туловища.
Как правило, больных розовым лишаем ничего кроме небольшого зуда не беспокоит. Продолжительность заболевания - 1-1,5 месяца, после чего высыпания сами по себе бесследно исчезают. При постоянных раздражениях кожи частым мытьем с мылом, использования мазей, содержащих серу, тальк и деготь, а также при наличии аллергической реакций и повышенной потливости высыпания могут оставаться значительно дольше.
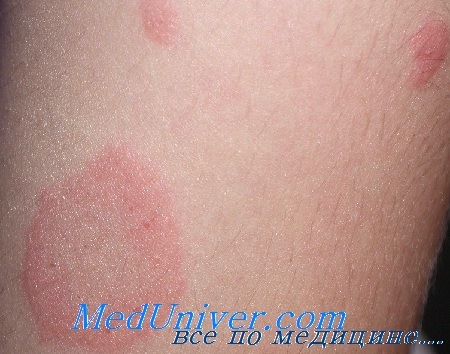
Диагноз розовый лишай устанавливает дерматолог после визуального осмотра, а проходить специальные исследования не требуется. Врач может взять с кожи соскоб, но, как правило, грамотный специалист определяет заболевание визуально. В 1860 году доктор Жибер, фамилию которого носит болезнь, выдвинул предположение о том, что розовый лишай не требует специальной терапии и способна исчезнуть самостоятельно. Этого подхода дерматологи придерживаются и по сей день - если не лечить розовый лишай, он пройдет сам по себе через 2-3 месяца.
Если же зуд сильный и больной не хочет ждать столько времени, можно принять меры, ускоряющие протекание болезни. Для этого рекомендуется принимать ванну и мыться в душе как можно реже, при этом нельзя использовать моющие средства. Необходимо стараться избегать контакта пятен с водой, чтобы не допустить большего распространения сыпи. В период заболевания также нельзя загорать и носить синтетическую одежду.
Применять мази и пасты самостоятельно не следует, их должен назначать врач. Для снятия сильного зуда применяются противоаллергические и противовоспалительные крема и мази, а в сложных ситуациях может назначаться приём препаратов группы антигистаминов, например, Супрастин и Тавигил.
При лечении розового лишая наиболее эффективной признана мазь Гидрокортизон, который содержит гормоны надпочечников, также можно наружно обработать сыпи, применяя мази Лоринден A, Синалар и Флуцинар. Редко при неправильном лечении и у больных со сниженным иммунитетом может наблюдаться осложненное течение заболевания с повышением температуры. В этом случае врач назначает дополнительно антибиотики и жаропонижающие препараты.
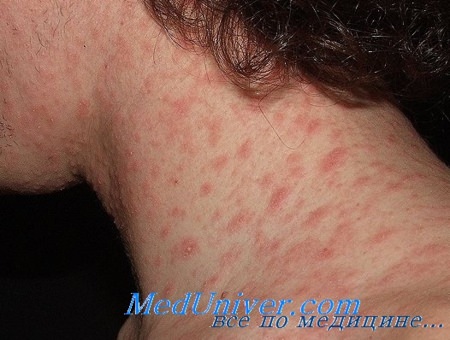
Если заболевание возвращается вновь, а назначенные врачом таблетки и мази дают лишь временный эффект, для улучшения общего состояния при розеоле шелушащейся и снятия проявлений интоксикации рекомендуется придерживаться специальной диеты, а для очищения организма от токсинов следует принять 4 таблетки активированного угля за полчаса до еды. Хороший эффект при лечении розового лишая дает и применение водно-взбалтываемых смесей, так называемых болтушек. Известная всем болтушка, которую можно купить в аптеке - Циндол. Приготовить болтушку можно и самостоятельно в домашних условиях.
Часто рецепт приготовления болтушки заключается в перемешивании салициловой кислоты, оксида цинка, крахмала, талька и глицерина. Но купить эти компоненты и приготовить смесь, точно соблюдая пропорции, бывает довольно сложно. Наш рецепт более простой, но не менее эффективный. Купите в аптеке детскую присыпку "Гальманин" и бутылочку глицерина. В этой присыпке уже содержатся все необходимые компоненты в нужных пропорциях, а вам остается только добавить в "Гальманин" глицерин в таком количестве, чтобы получить пастообразную массу. Намажьте ею розовые пятна лишая утром и вечером ежедневно до тех пор, пока пятна не исчезнут. Лечение розового лишая домашней болтушкой обойдется вам в сущие копейки.
"Заразный или нет розовый лишай?" - этот вопрос интересует всех, кто контактировал с больным этой болезнью. К сожалению, однозначного мнения на этот счет у врачей дерматологов нет. Вообще по своему характеру лишай - заразная болезнь. В ходе изучения причин розового лишая Жибера некоторые исследователи выдвинули теорию, что провоцируют появление красных пятен на коже вирусы и бактерии, в частности вирусы герпеса и стрептококки.
Они дают толчок развитию недуга, а затем затихают, но кожа уже начинает реагировать на их активность аллергической реакцией. Поэтому некоторые дерматологи утверждают, что розовый лишай может передаваться даже при кратковременных контактах с больным человеком. Замечено, что переносчиками болезни Жибера могут быть вши и клопы. Место их укуса превращается в большое пятно, которое врачи называют материнской бляшкой, а затем пятен становится множество.
- Вернуться в оглавление раздела "Профилактика заболеваний"
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Диагностика миелодиспластических синдромов - нарушения эритропоэза
Установление диагноза миелодиспластических синдромов (МДС) основывается на выявлении диспластических изменений одного или нескольких ростков гемопоэза. Морфологические изменения клеток эритро-, гранулоцито- и мегакариоцитопоэза в костном мозге и крови очень разнообразны, соотношение нормальных и диспластических элементов у разных больных существенно варьирует. Принято считать клеточную линию измененной, если число диспластических элементов в ней составляет более 10 %.
Для подтверждения клональности процесса и прогнозирования течения заболевания диагностика миелодиспластических синдромов (МДС) должна непременно включать цитогенетическое исследование клеток костного мозга, особенно при незначительном числе гемопоэтических клеток с признаками дисплазии или отсутствии цитопении.
Нарушения эритропоэза при миелодиспластических синдромах. Анемия — наиболее частая патология кроветворения, наблюдаемая у большинства пациентов. Как показали собственные исследования (82 больных первичными миелодиспластическими синдромами (МДС)), анемия была диагностирована у 95,2 % пациентов: наиболее часто — в составе панцитопении (47,6 %), только в сочетании с лейкопенией — 15,9 % и тромбоцитопенией — 17,1 %. Изолированная анемия обнаруживалась у 14,6 % больных. По данным другого отечественного исследования (71 больной первичным МДС), одноростковая цитопения определялась у 33,9 % больных, двухростковая — у 40,8 %, панцитопения выявлялась наиболее редко — у 25 %.
Обычно анемия носит макро- или нормоцитарный характер. В редких наблюдениях описана микроцитарная анемия, выражающаяся в преобладании микроцитов в общей популяции эритроцитов. По данным нашего исследования, наиболее часто отмечалась макроцитарная анемия (53 %), несколько реже — нормоцитарная (44 %). Микроцитарная анемия была выявлена только у 4 % пациентов.
Использование автоматических анализаторов крови позволяет точно измерить средний объем клеток и охарактеризовать распределение фракций по размеру в популяции эритроцитов. Увеличение среднего объема эритроцитов (MCV) более 100 фл свидетельствует о макроцитозе, уменьшение менее 85 фл — о микроцитозе. Показатель средней концентрации гемоглобина в эритроците (МСН) выше 31 пг свидетельствует о гиперхромном характере изменений, ниже 27 пг — о гипохромном.
В большинстве случаев у больных миелодиспластическими синдромами (МДС) констатируется нормохромная анемия. Следует отметить, что анемия у больных миелодиспластическими синдромами (МДС) может иметь смешанный характер и протекать на фоне хронической железодефицитной анемии, особенно у женщин, поэтому на основании данных автоматического анализатора анемия может быть квалифицирована как нормоили микроцитарная, а также нормо- или гипохромная. Только микроскопическое исследование мазков крови в этих случаях позволяет более точно охарактеризовать свойства эритроцитов.

Количество ретикулоцитов у больных миелодиспластическими синдромами (МДС) может колебаться достаточно широко, обычно их число нормальное или сниженное. Ретикулоцитоз может быть обусловлен появлением патологической фракции длительно живущих клеток (4 дня вместо 36 ч в норме), что позволяет обозначить этот процесс как «псевдоретикулоцитоз». В других случаях выраженность анемии при миелодиспластических синдромах (МДС) может усугубляться за счет продукции антиэритроцитарных антител и гемолиза эритроцитов, который сопровождается ретикулоцитозом. Аутоиммунный гемолиз с ретикулоцитозом определяют у 7—14 % больных, в связи с чем предложено выделять подвариант миелодиспластического синдрома с гемолитическим компонентом анемии.
Дисплазия эритроцитов выражается в изменении их формы, в частности, возникающем вследствие нарушения белков цитоскелета. В мазках крови выявляют пойкилоциты, овалоциты, эллиптоциты, стоматоциты и акантоциты. В литературе приводятся наблюдения о сфероцитозе эритроцитов, предшествовавшем развитию миелодиспластического синдрома. Для картины крови характерны также тельца Жолли, кольца Кеббота, базофильная пунктация цитоплазмы и ядросодержащие эритроциты. Подобные признаки не являются строго специфичными для миелодиспластического синдрома и могут быть обнаружены при различных других патологических состояниях.
Наличие нормоцитов в периферической крови наблюдается у 1/4— 1/3 больных миелодиспластическими синдромами (МДС). По нашим наблюдениям, нормоциты присутствуют у 26 % больных первичными миелодиспластическими синдромами (МДС), среднее количество нормоцитов составляет 1,7 ± 1,4 на 100 лейкоцитов.
Данные автоматических анализаторов и тщательное морфологическое исследование мазков являются важными условиями для правильной оценки количественных и качественных параметров красной крови.
В пунктате костного мозга определяется либо резкое уменьшение (до 5 % всех ядросодержащих клеток), либо расширение (до 90 %) красного ростка. Наиболее частым признаком дизэритропоэза является его мегалобластоидный характер, наблюдаемый почти у 90 % больных. В этих случаях определяются макронормобласты как с базофильной окраской цитоплазмы, так и с оксифильной. Встречаются многоядерные формы нормобластов и клетки с цитоплазматической перемычкой. Цитоплазма клеток окрашена неравномерно, включает тельца Жолли и имеет неправильные очертания. Ядра дольчатые, фрагментированные, клетки соединяются ядерными мостиками вследствие нарушенного митоза. Встречаются двух- и многоядерные формы. Структура хроматина — разреженная.
При цитохимическом исследовании реакции Перлса в части случаев в нормобластах определяют резкое увеличение числа (более 10) сидерофильных гранул, расположенных венчиком вокруг ядра. Они представляют собой митохондрии с избыточным накоплением железа. Такие клетки обозначаются как кольцевые сидеробласты. В отдельных работах имеются указания на то, что сидеробластоз при миелодиспластическх синдромах (МДС) может ассоциироваться с редко встречающимся микроцитарным характером анемии].
Нарушение строения органелл эритроцитов сопровождается образованием патологических форм гемоглобина. В литературных источниках указывается, что HbF обнаруживается у 87,5 % пациентов РА, причем преимущественно в эритробластах (F-бластах), но не в эритроцитах, что свидетельствует, по мнению авторов, о неспособности эритробластов к нормальной дифференцировке.
Диспластические нарушения клеток эритроидного ростка включают изменения энзимного спектра клеток. Снижается активность ферментов гликолиза, повышается содержание а-нафтилацетатэстеразы и кислой фосфатазы в нормобластах и эритроцитах. В части случаев наблюдается увеличение содержания ШИК-положительного вещества в диффузной и гранулярной форме. Однако эти цитохимические особенности не являются специфичными для миелодиспластических синдромов (МДС) и могут быть обнаружены при других гемобластозах.
Представляют интерес наблюдения миелодиспластических синдромов (МДС), при которых в клетках эритроидного ростка обнаружены ферменты, характерные только для нейтрофилов. Так, в нормобластах костного мозга цитохимическим методом обнаружена щелочная фосфатаза, а электронно-микроскопическим — пероксидаза. По нашим данным, щелочная фосфатаза в нормобластах присутствует у 69 % больных миелодиспластическими синдромами, число ферментсодержащих клеток составляет 2—63 %. Указанные цитохимические особенности эритроидных предшественников выявляются при любых вариантах заболевания и свидетельствуют о глубоких нарушениях процесса дифференцировки.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Что такое Наследственные гемолитические анемии, обусловленные нарушением активности ферментов эритроцитов -
Понижение активности ферментов эритроцитов обычно влечет за собой нарушение выработки АТФ в этих эритроцитах. Данная патология нарушает ионный состав эритроцитов, вследствие чего снижается продолжительность их жизни, а также уменьшается способность эритроцитов противостоять воздействию окислителей. Это вызывает окисление гемоглобина и образование перекисей непредельных жирных кислот мембраны эритроцитов и быструю гибель эритроцитов. Причиной повышенного разрушения эритроцитов может быть и нарушение активности ферментов, участвующих в метаболизме АТФ.
Что провоцирует / Причины Наследственных гемолитических анемий, обусловленных нарушением активности ферментов эретроцитов:
Распад глюкозы в эритроцитах осуществляется главным образом путем гликолиза (процесс расщепления углеводов). 1 молекула глюкозы расщепляется на 2 молекулы молочной кислоты. Единственным источником энергии в эритроцитах является гликолиз. Данный процесс состоит из ряда последовательных реакций. Таким образом, после цепи реакций расходуются 2 молекулы АТФ, а образуются 4, так как из каждой молекулы глюкозы возникает 2 молекулы пирувата. Это небольшое количество энергии обеспечивает эритроциту сохранение нормального ионного баланса.
Патогенез (что происходит?) во время Наследственных гемолитических анемий, обусловленных нарушением активности ферментов эретроцитов:
В механизме развития анемии, связанной с дефицитом активности ферментов гликолиза, главную роль играет нарушение выработки энергии, вследствие чего изменяется ионный состав эритроцитов, укорачивается продолжительность их жизни.
При нарушении активности ферментов разрушение эритроцитов связывается с перекисным окислением мембраны, и чаще эритроциты разрушаются при воздействии окислителей, обычно в сосудистом русле. Иногда при этих ферментных нарушениях происходит внутриклеточное разрушение эритроцитов, неотличимое по клинической картине от разрушения эритроцитов при анемиях, связанных с дефицитом ферментов гликолиза.
Симптомы Наследственных гемолитических анемий, обусловленных нарушением активности ферментов эретроцитов:
Клинические признаки гемолитической анемии при недостаточности ферментов гликолиза могут быть различными - от тяжелых до бессимптомных форм. В большинстве случаев по клиническим проявлениям невозможно отличить один ферментный дефицит от другого.
У большинства больных имеется нетяжелая гемолитическая анемия с постоянным понижением гемоглобина до 90-110 г/л и периодическими гемолитическими кризами на этом фоне при инфекции или беременности. У некоторых больных содержание гемоглобина никогда не снижается, болезнь проявляется лишь небольшой желтушностью склер. Значительно реже при ферментодефицитных гемолитических анемиях бывает выраженная желтуха.
Селезенка увеличивается у большинства больных, у некоторых значительно. Ее нормальные размеры не исключают гемолитическую анемию, связанную с нарушением активности ферментов. У некоторых больных увеличивается печень.
Единичные описанные случаи наследственного дефицита активности глюкозофосфатизомеразы сопровождаются тяжелой гемолитической анемией. При дефиците различных других ферментов клинические проявления могут отсутствовать, однако описаны случаи очень тяжелых форм ферментативного дефекта эритроцитов.
При дефиците активности глюкозо-6-фосфатдегидрогеназы чаще наблюдается острая гемолитическая анемия, связанная с приемом лекарств, хотя эти же дефициты могут обусловливать постоянную гемолитическую анемию, клинически и гематологически не отличимую от гемолитической анемии, характеризующуюся дефицитом активности фермента гликолиза.
Гематологические показатели различны в зависимости от клинических проявлений болезни. Содержание гемоглобина и эритроцитов может быть нормальным, но возможна и выраженная анемия (40-60 г/л). При этом цветовой показатель приближается к единице, а средняя концентрация гемоглобина в эритроците находится в пределах нормы.
Довольно часто при данной группе патологий обнаруживаются: выраженный анизоцитоз, пойкилоцитоз, полихромазия эритроцитов. При многих формах анемии определяется мишеневидность.
Количество лейкоцитов и тромбоцитов у большинства больных нормальное. Лишь в редких случаях бывает сочетанный ферментный дефект эритроцитов, лейкоцитов и тромбоцитов. СОЭ обычно нормальна.
Для всех форм гемолитической анемии с постоянным разрушением эритроцитов характерны раздражение красного ростка костного мозга, то или иное повышение количества ретикулоцитов.
При взятии материала для исследования часто обнаруживают структурное увеличение костного мозга вследствие повышения количества эритрокариоцитов и уменьшение количества жира.
Клинические и гематологические признаки болезни зависят от уровня поражения. Важно не только нарушение образования АТФ в результате того или иного дефекта, но и то, какой промежуточный продукт накапливается. Это зависит от локализации наследственного ферментного дефекта. Имеет значение и неоднородность ферментного нарушения при одной и той же локализации дефекта. Так же, как и при гемоглобинопатиях, аминокислотные замещения в молекуле фермента эритроцитов по-разному изменяют функцию фермента и обусловливают различия в клинических проявлениях болезни.
Диагностика Наследственных гемолитических анемий, обусловленных нарушением активности ферментов эретроцитов:
Дифференциальная диагностика ферментодефицитных гемолитических анемий с различными заболеваниями зависит от клинических признаков болезни. Первый этап диагностики - это уточнение природы гипербилирубинемии, связанной с увеличением свободного, непрямого билирубина; ферментодефицитную анемию необходимо дифференцировать от болезни Жильбера и легкой формы хронического гепатита.
Для гемолитической анемии характерны увеличение селезенки, раздражение красного ростка костного мозга, ретикулоцитоз, изменение морфологии эритроцитов, иногда снижение уровня гемоглобина, укорочение продолжительности жизни эритроцитов. При болезни Жильбера признаков повышенного разрушения эритроцитов и нарушения функции печени нет.
Сравнительная диагностика наследственных гемолитических анемий и хронического гепатита вызывает значительные трудности. Хотя при гепатитах чаще повышен как прямой, так и непрямой билирубин, в ряде случаев хронического или не полностью разрешившегося острого гепатита билирубин повышен главным образом за счет непрямого. Дифференциально-диагностические трудности возрастают тогда, когда при гепатите увеличена селезенка, особенно если хронический гепатит сопровождается аутоиммунной гемолитической анемией.
Исследование функционального состояния печени, а при необходимости и исследование печени помогают установить точный диагноз.
Следует различать наследственные дизэритропоэтическую и гемологическую анемии. Дизэритропоэтическую анемию сопровождают гипербилирубинемия за счет увеличения непрямой фракции, увеличение селезенки и в отличие от гемолитических анемий нормальный уровень ретикулоцитов. В костном мозге при этом обнаруживаются резкое преобладание клеток красного ряда и большое количество двуядерных эритрокариоцитов.
Второй этап диагностики - это дифференцировка различных видов гемолитической анемии. Для исключения гемолитических анемий, обусловленных мембранным дефектом эритроцитов (микросфероцитоз, эллиптоцитоз, стоматоцитоз, акантоцитоз), необходимо исследование морфологии эритроцитов.
Для постановки правильного диагноза врачу в большей степени помогает изучение типа наследования болезни. Следует отметить, что формы гемолитической анемии, обусловленные дефектом белков мембраны, например микросфероцитоз, стоматоцитоз, передаются по доминантному типу, а большинство ферментодефицитных гемолитических анемий - рецессивно.
Наследование дефицита фермента глюкозо-6-фосфатдегидрогеназы сцеплено с X-хромосомой, поэтому болеют этой формой наследственной патологии в основном мужчины. При дифференциальной диагностике с гемоглобинопатиями следует иметь в виду, что эти формы анемии наследуются кодоминантно и при гемоглобинопатиях, связанных с носительством нестабильных гемоглобинов, болезнь клинически проявляется у гетерозиготных носителей и, следовательно, передается из поколения в поколение.
Достаточно трудно врачу установить точный диагноз при наследственных гемолитических анемиях, характеризующихся дефицитом активности ферментов, и аутоиммунной гемолитической анемии. При ферментодефицитных гемолитических анемиях не всегда удается выявить другого члена семьи, страдающего данным наследственным заболеванием.
Самым главным критерием болезни является лабораторное обнаружение ферментного дефекта эритроцитов. Существуют экспресс-методы для выявления дефицита активности глюкозо-6-фосфатдегидрогеназы. При выявлении дефицита экспресс-методом необходима количественная проверка активности для подтверждения диагноза.
Лечение Наследственных гемолитических анемий, обусловленных нарушением активности ферментов эретроцитов:
Лечение назначают лишь тогда, когда клинические проявления гемолитической анемии требуют активной терапии. Переливания крови требуются только при тяжелых гемолитических кризах с признаками нарушения гемодинамики.
К каким докторам следует обращаться если у Вас Наследственные гемолитические анемии, обусловленные нарушением активности ферментов эритроцитов:
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Наследственных гемолитических анемий, обусловленных нарушением активности ферментов эретроцитов, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору .
Читайте также:

