Что такое пункция кожи
Обновлено: 27.04.2024
Техника биопсии кожи. Возможности гистологического исследования
Для биопсии важно выбрать подходящее место. В большинстве случаев гистологическое исследование полностью развившегося элемента дает больше, чем исследование свежего или развивающегося элемента. Как правило, не рекомендуется включать норхмальную ткань в участок биопсии: неточное приготовление срезов лаборантом может привести к тому, что в препарате будет видна только нормальная кожа.
Биопсированный участок должен включать подкожную жировую ткань, так как многие дерматозы характеризуются гистологическими изменениями нижней части дермы и подкожной жировой ткани. Если имеются различные типы высыпных элементов, то для точного гистологического диагноза иногда целесообразно исследовать несколько элементов.
На основании собственного опыта я считаю достаточным для гистологического исследования кусочек кожи, полученный при помощи 6-миллиметровой биопсийной пробойной иглы. Для заживления раны бывает достаточно двух швов.
Прежде чем поместить биопсированный кусочек кожи в обычный фиксатор, каковым в большинстве больниц служит раствор Ценкера (Zenker) или раствор Хелли (Helly), следует решить вопрос о применении наиболее целесообразных для данного случая красок. Некоторые из специальных красок могут быть применены лишь в том случае, если биопсированный кусочек предварительно фиксировался в соответствующем фиксаторе.
Хотя гистологическое исследование — один из наиболее ценных диагностических методов в дерматологии, оно имеет свои границы. Часто точный диагноз не может быть установлен. Причиной этого является то обстоятельство, что достаточно характерное для установления диагноза гистологическое строение имеют лишь немногие дерматозы (кроме опухолей).
Чаще гистологическая картина заставляет только предполагать тот или иной диагноз; она может быть и совершенно неспецифичной. Даже при опухолях могут возникать диагностические трудности. Например, не всегда удается гистологически отличить спиноцеллюлярный рак кожи от псевдоэпителиоматозной гиперплазии. В случаях инфекционных гранулем — таких, как сифилис, туберкулез и глубокие микозы, — точный диагноз часто не может быть установлен до тех пор, пока не удастся обнаружить возбудителя.
Наибольшие трудности, однако, встречаются при гистологическом исследовании большой группы неинфекционных воспалительных дерматозов. При чешуйчатом лишае, красном плоском лишае и красной волчанке гистологические изменения обычно характерны, но в ряде случаев этих заболеваний гистологический диагноз может быть поставлен лишь предположительно. При других заболеваниях этой группы, при различных формах экземы и дерматитов, гистологический диагноз в лучшем случае может быть лишь предположительным. А при розовом лишае, парапсориазе и др. гистологические изменения всегда неспецифичны.
Тем не менее, часто в тех случаях, когда гистологическая картина не является абсолютно характерной, сочетание клинических и гистологических данных делает диагностику возможной.
Часто значение гистопатологического исследования заключается в подтверждении клинического диагноза или в исключении тех дерматозов, диагностика которых предполагалась на основании клинической картины. Естественно, что патологоанатом может предоставить клиницисту максимальные сведения лишь в том случае, если направление на гистологическое исследование сопровождается детальными клиническими данными, включая дифференциальный диагноз.
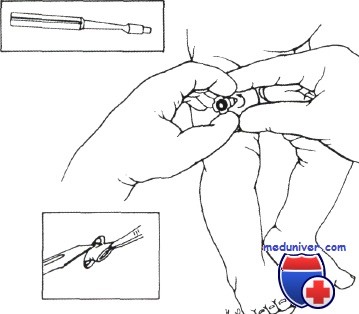
Методика щипковой биопсии кожи у ребенка
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Патология кожи — довольно распространенное явление и среди детей, и у взрослых. Пациенты направляются за диагностикой к дерматологу, однако далеко не во всех случаях простой осмотр может дать ответы касательно диагноза и последующего лечения. Одним из наиболее информативных способов уточнить характер патологии считается биопсия кожи — ее прижизненное патогистологическое исследование, которое может быть дополнено современными иммуногистохимическими тестами.Кожный покров — самый большой по площади орган человеческого тела. Без него невозможна нормальная жизнедеятельность в принципе, а процессы, происходящие в коже, являются отражением правильности работы внутренних органов, эндокринной системы, иммунитета. Кожа довольно прочна, способна к активной регенерации, прекрасно кровоснабжается. Вместе с тем, кожа очень уязвима, ведь она постоянно испытывает самые разные неблагоприятные воздействия из вне, выполняя роль защитного барьера между внешней и внутренней средой организма.Число пациентов с самой разной патологией наружного покрова тела растет из года в год из-за широкой распространенности аллергии, ухудшения экологических показателей, пищевых привычек современных людей, увеличения случаев патологии внутренних органов, что неизбежно сказывается на метаболизме и состоянии кожи.Еще совсем недавно диагноз дерматолога строился на данных осмотра, пусть и с применением специальных ламп, микробиологического исследования. На основании осмотра назначалось лечение, которое далеко не всегда давало желаемый эффект. С внедрением биопсии кожи в практику врачей дерматологов появилась возможность заглянуть «внутрь» кожного покрова, определить особенности гистологического строения и микроскопических изменений, происходящих в нем при патологии.

Биопсия кожи позволяет в разы повысить эффективность консервативного лечения дерматологической патологии, поскольку дает возможность точно определить субстрат для воздействия лекарств. В случае злокачественного процесса пациента срочно направляют к онкологу, который не станет терять времени и проведет радикальное лечение.Биопсию кожи проводят хирурги, а назначают — врачи дерматологи, которые испытывают трудности в постановке точного диагноза или само заболевание требует микроскопического подтверждения. Аллергический дерматит, классический псориаз, некоторые поверхностные грибковые поражения могут быть диагностированы и без биопсии, однако кожные изменения при системных заболеваниях соединительной ткани, злокачественных опухолях, поражении сосудов почти всегда требуют дополнительной гистологической верификации, ведь от точности заключения напрямую зависит и эффективность терапии.

Сама процедура забора ткани длится недолго, не требует длительной или сложной подготовки, проводится амбулаторно, однако важно, чтобы ее проводил грамотный специалист, знающий не только особенности строения кожи, но и правила взятия и подготовки биологического материала (достаточный объем, глубина, полное описание диагноза, включая подозрения, если возможных заболеваний — несколько).Ожидание результата может затянуться на несколько недель из-за проведения дополнительных иммунологических, бактериологических и других исследований. Вердикт должен выносить патоморфолог, имеющий опыт работы с биопсиями кожи, так как этот орган — один из наиболее сложных в диагностическом плане ввиду многообразия патологических изменений и вариабельности клиники.Для биопсии кожи разработано несколько методик. Конкретную из них выбирает врач исходя из локализации заболевания, площади поражения, особенностей симптоматики. Пациенту остается лишь явиться в клинику в назначенный срок и дождаться результата исследования.
Показания и противопоказания к биопсии кожи
Биопсия кожи чаще носит сугубо диагностический характер, однако в случае, если в ходе процедуры полностью удаляется измененный участок кожного покрова, ее можно назвать еще и лечебной. Показаниямик биопсии кожи считаются:
- инфекционные поражения;
- воспалительный процесс неясного характера;
- новообразования;
- аутоиммунная патология, васкулиты (системная красная волчанка, склеродермия и др.);
- кожный туберкулез;
- псориаз;
- подозрение на амилоидоз;
- болезнь Дарье;
- лимфомы кожи;
- глубокие грибковые поражения.

Помимо заболеваний, поводом к биопсии может стать контроль проведенного лечения. Противопоказанием к биопсии кожи являются:
- патология свертываемости крови;
- острый воспалительный процесс в месте забора ткани;
- гнойничковое поражение;
- острое инфекционное общее заболевание;
- аллергия на местные анестетики.
Подготовка к проведению биопсии кожи
Биопсия кожи с гистологическим исследованием не требует специфической подготовки, но некоторые условия все же придется соблюсти, иначе результат может оказаться не совсем достоверным. Так, перед процедурой пациента консультирует дерматолог или хирург, которые выясняют список принимаемых препаратов и возможные противопоказания.Антикоагулянты и прочие средства, снижающие свертываемость крови, нужно будет отменить за пару недель до биопсии во избежание кровотечения. Кроме того, прием гормональных и противовоспалительных средств тоже нужно будет временно приостановить, так как они могут исказить результат за счет «смазанности» морфологических проявлений патологии. Важно выяснить, нет ли аллергии на препараты для анестезии или любые другие лекарства.Перед процедурой врач подробно объясняет суть и цель биопсии, рассказывает о возможных осложнениях и берет письменное согласие пациента на исследование. В назначенное время нужно прийти в клинику, где в условиях процедурного кабинета или малой операционной будет взят фрагмент кожи.
Методы взятия материала для гистологического исследования кожи
Биопсия кожи длится от 5 минут до получаса. Ее проводят специальными инструментами, которые предварительно стерилизуются — иглы, скальпель, ножницы, вакуумный аспиратор. Набор для биопсии может быть одноразовым, включающим иглы, шприцы, лезвия и др.Игла для биопсии кожи может быть разного диаметра — тонкой, соединенной со шприцем, толстой в автоматическом устройстве или аспираторе. Игла позволяет получить столбик ткани, содержащий все слои кожи, начиная с эпидермиса и заканчивая подкожным жиром. При необходимости получения крупного по объему участка кожи, удаления небольшого новообразования хирург может применить обычный скальпель.Техника проведения биопсии кожи включает несколько этапов;
- обработка места биопсии антисептическим средством;
- иссечение или аспирация участка ткани;
- наложение косметического шва или повязки.
Чтобы пациент не испытывал боли и чувствовал себя комфортно, биопсию проведут под местной анестезией.В зависимости от конкретной техники манипуляции различают:
- дерматомную («сбривающую») биопсию — скальпелем или лезвием хирург срезает поверхностные слои кожи, выступающие над ней разрастания или имеющиеся патологические элементы, после чего происходит самостоятельное полное заживление;
- трепанобиопсию — забор участка ткани в виде цилиндра специальной трепанационной иглой большого диаметра из наиболее измененных областей кожи;
- эксцизионную технику — скальпелем иссекается не только патологически измененный фрагмент кожи, но и окружающая его здоровая ткань.
При проведении трепанобиопсии хирург предварительно обеззараживает место прокола, затем растягивает и прокалывает кожу, слегка вращая иглу. Когда игла достигнет глубоких слоев и клетчатки, ее извлекают, а столбик биоптата захватывают пинцетом и отсекают. В случае, когда оставшееся отверстие более трех миллиметров в диаметре, его необходимо ушить косметическим швом, если менее — достаточно просто приклеить стерильный пластырь. После окончания манипуляций место прокола еще раз обрабатывается антисептиком.

Эксцизионная биопсия всегда проводится под местной анестезией. Она показана при изменениях, носящих очаговый характер, доброкачественных или даже злокачественных новообразованиях, при этом хирург должен быть предельно аккуратен из-за риска кровотечения и возможности распространения раковых клеток, если таковые обнаружатся в биоптате. После эксцизии обычно требуется наложение шва на образовавшийся кожный дефект.

Выступающие образования на тонкой ножке хирург может срезать специальными ножницами, одновременно и избавив пациента от патологии, и получив материал для гистологического анализа. Такой способ возможен, если нет сомнений в доброкачественности образования. Кроме того, отделить такое образование можно посредством электрокоагуляции в области его основания, преимуществом которой считают отсутствие кровотечения и рубца.
Если есть хоть малейшие подозрения относительно злокачественного роста, врач предпочтет действовать скальпелем, удаляя не только измененную кожу, но и участок здоровой вокруг, чтобы не дать возможности раковым клеткам выйти за пределы границ своего роста. Иссеченный участок имеет округлую или эллипсоидную форму, а место забора ткани требует наложения шва.
В некоторых случаях для биопсии применяют специальную ложку с острыми краями, которой специалист как бы вычерпывает верхнюю часть кожи вместе в дермой. Методика получила название «кюретаж».Полученный в ходе биопсии фрагмент ткани нужно сразу поместить в емкость, наполненную формалином, который дает возможность сохранить кожу по пути в лабораторию. Конечный результат будет зависеть от аккуратности и правильности биопсии, качества фиксации материала в формалине и изготовления окрашенного среза. При диагностике инфекционной патологии используют стерильные емкости, позволяющие исключить возможность внешнего обсеменения биоптата микроорганизмами.

Биопсия кожи головы показана при подозрении на глубокий микоз, наличии длительно не заживающих раневых поверхностей, выпадении волос неуточненного генеза, пигментациях, высыпаниях, очаговых опухолевидных процессах и т. д. В ходе процедуры используются иглы, а пациент не чувствует боли благодаря местному обезболиванию.
После взятия достаточного объема ткани с головы на ранку накладываются швы, которые нужно будет удалить спустя несколько дней. На протяжении этапа заживления врачи не советуют мыть голову, дабы не занести в рану инфекцию и не травмировать ее. Биопсию кожи лица проводят в случае выявления новообразований, при подозрениях на системную красную волчанку или васкулит другой этиологии. Манипуляция требует большой осторожности и аккуратности из-за возможного последующего рубцевания на открытом участке кожи и формирования косметического недостатка. Для биопсии кожи лица можно применить сбривающую технику или тонкоигольную биопсию, которые не требуют наложения швов.Биопсия кожи с гистологическим исследованием дает возможность найти причину изменений кожного покрова, дифференцировать самые разные заболевания не только местного характера, но и системные поражения сосудов и соединительной ткани. Для адекватной оценки биоптата он должен содержать эпидермис и участок дермы с сосудами, так как только комплексная оценка всех составляющих кожи может дать ответ о характере патологии.В ряде случаев классическая биопсия с применением стандартных методов окрашивания дополняется более современными исследованиями — иммуногистохимия, в частности. Специальные сыворотки применяются для диагностики онкологических процессов — лимфома, рак кожи, меланома и др.Иммуногистохимическое исследование показано в сложных для диагностики и спорных случаях, она довольно дорогая и доступна не во всех клиниках. При необходимости такого исследования время ожидания результата может увеличиться.
Что делать пациенту после биопсии?
После взятия фрагмента кожи для патоморфологического исследования пациенту предстоит тщательно ухаживать за образовавшейся раной, чтобы предотвратить попадание туда инфекции и нагноение. Если швы не накладывались, то на протяжении нескольких суток рана укрывается стерильной салфеткой, исключаются водные процедуры, баня, сауна, солярий.В случае, когда биопсия завершается наложением шва, пациенту предстоят ежедневные обработки раны антисептическим средством и удаление шовных нитей на 7-10 день, которое производит хирург. До снятия швов лучше не принимать ванны, хотя возможен обычный гигиенический душ. Баня, сауна, открытые водоемы, бассейн — под запретом до полного заживления.

Обычно главный вопрос пациентов после биопсии — можно ли и как мыться, ведь привычную ежедневную гигиену никто не отменял. В первый после забора ткани день лучше поврежденный участок кожи не мочить, далее — по ситуации: если ранка сухая и чистая, то душ принять можно. После мытья место биопсии нужно обработать антисептиком и заклеить пластырем. Руками кожу лучше не трогать, категорически нельзя ее растягивать. Полное заживление произойдет спустя одну-две недели.Если проводилась биопсия кожи лица или головы, то имеет смысл провести пару-тройку дней дома, избегая выходов на открытое солнце. Кроме того, повреждение кожи на видимых участках кожи и, тем более, на лице создает некоторые психологические неудобства, хотя и временные.В ближайшие после биопсии несколько дней возможно появление некоторых осложнений, которые должны стать поводом для обращения к врачу. Таковыми являются:
- кровотечение;
- нарастание отека, боли в месте биопсии;
- появление гноевидных мутных выделений;
- нарушение общего состояния — повышение температуры тела, озноб.
При наличии осложнений специалист назначит необходимое лечение — противовоспалительные средства, антибиотики, обезболивающее, местные ранозаживляющие препараты. Самолечение категорически недопустимо!
Биопсия кожи проводится бесплатно при наличии показаний, но если пациент сам хочет пройти исследование в качестве дополнительного диагностического мероприятия, то он может сделать это и на платной основе. Направление на биопсию дает врач дерматолог. Ожидание результата может занять от 7-10 дней до нескольких недель. Если морфологическая картина сложна и неоднозначна, требуются иммуногистохимическое исследование и дополнительные консультации специалистов-патоморфологов крупных клиник — ждать придется дольше. Сложные биопсии могут быть проконсультированы даже дистанционно, если пациент живет на значительном расстоянии от диагностического центра необходимого уровня.Результат биопсии помогает уточнить характер опухолевого роста, исключить или подтвердить рак, но часто даже не этот вопрос волнует пациента и его врача. Длительно не заживающие язвенные поражения, прогрессирующее уплотнение или пигментация кожи, сосудистые расстройства, необъяснимая потеря волос, отсутствие эффекта от многочисленных испробованных лекарств — лишь малая часть причин, доставляющих не только физическое, но и психологическое страдание их обладателю. В таких случаях именно биопсия может поставить окончательную точку в диагностическом поиске и помочь определиться с действительно эффективным лечением.

Пункция суставов производится шприцем на 10-20 г, с иглой 5-6 см в длину и 1-2 мм в толщину. Тонкие иглы используют для введения в сустав лекарств, когда нет необходимости забора жидкости изнутри, что позволяет существенно снизить травматизацию. Для откачивания применяют 2-ух мм иглы, при этом уменьшается риск, что они забьются твердыми частицами. От врача требуются исключительно аккуратные движения. Так, игла не должна входить в суставную сумку более, чем на 1-1,5 см, а малейшие колебания кончика, когда он проходит через синовиальную оболочку, сильно ее травмируют. Существует прием, который препятствует заражению и вытеканию содержимого сустава через отверстие: кожу необходимо оттянуть, чем достигается искривление полости прокола.В целях уменьшения рисков патологий, на ногу после пункции накладывают тугую повязку, или иммобилизируют ее шиной. Для профилактики осложнений врач тщательно следит за ходом заживления, хотя возможно и амбулаторное лечение.
Риски и осложнения
Синовиальная оболочка, составляющая стенки суставной сумки — нежная ткань, повреждение которой будет долго восстанавливаться и может стать причиной патологических процессов. Так же она особенно уязвима для микробов, поэтому действуют строгие правила антисептики. Так, поверхность сустава обеззараживают двумя способами: двукратно йодом, после чего спиртом. Тут необходимо быть аккуратным: йод, проникнув на кончике иглы в рану, может вызвать химической ожог оболочки. Инструменты стерилизуются химическим и термическим путями.Если суставная пункция проводится на здоровом суставе с целью забора — она уменьшает и без того небольшой объем синовиальной жидкости. Обильное количество пунктата может привести к началу воспалительных процессов и разрушению хряща. Так же, за счет отрицательного давления в сумке, через ее стенки происходит осмос воды и иных инородных примесей из синовиальной жидкости, а уменьшение ее количества отрицательно скажется на этом процессе.
Показания
- биохимический анализ пунктата, а так же тест на наличие примесей (гной или кровь при травмах и воспалительных процессах);
- используя рентгенографию и препараты, которые задерживают лучи, можно получить точную информацию о повреждениях менисков. При этом препарат вводится непосредственно внутрь сумки.
Множество информации получают не из лабораторного анализа, а прямо во время операции. Когда жидкость начинает поступать в шприц — следят за ней. Обращают внимание на цвет, консистенцию, наличие кровяных или гнойных примесей. Иногда для этого применяют новокаин, который имеет свойство изменять цвет и вязкость при контакте с инородными биологическими жидкостями. Биохимические анализы пунктата позволяют выявить патологии в обменных процессах, происходящих в сумке. Кроме механической, она исполняет питательную функцию: доставляет необходимые вещества к бессосудистым хрящам.
- откачивание экссудата, примесей крови и гноя из полости суставной сумки. Показано при острых воспалительных процессах;
- введение различных лекарственных средств. К примеру, местную анестезию при операциях и болезненных манипуляциях. При воспалениях — антибиотики, кортикостероидные препараты;
- при гемартрозе в полости сустава возникают гематомы, которые затрудняют двигательную функцию и способствуют развитию инфекции, поэтому показана пункция крови из них.
Существует третье показание — введение кислорода в суставную сумку. Применяется при дегенеративно-дистрофических поражениях опорно-двигательного аппарата, при плечелопаточном периартрите, артрозе суставов или как средство профилактики посттравматического артроза. У этого метода лишь одно противопоказание — наличие острых гнойно-воспалительных процессов в месте пункции.Применяется медицинский кислород и специализированный инструмент, хотя возможно использование и другого оборудования, вроде аппарата для продувки фаллопиевых труб.
Нюансы проведения пункции разных суставов
Техника проведения операции различна для разных суставов из-за их строения, врач должен отчетливо понимать, как и где расположены те или иные ткани, кости и другие анатомические образования, чтобы максимально точно проложить путь прокола между ними, не задев ничего лишнего или не уперевшись в кость.
Пункция плечевого сустава
Принято различать три вида пункций плечевого сустава: переднюю, заднюю и боковую. Принципиального отличия в технике нет, во всех случаях ориентиром служит акромиально-ключичное сочленение, а игла вводится соответственно спереди, сзади и сбоку от него.Прокол кожи осуществляется строго перпендикулярно ее поверхности, после чего направление продвижения меняется на нужное. Ввод осуществляется до появления ощущения, будто игла «провалилась» или пока в шприце не появится пунктат.
Пункция локтевого сустава
Перед началом руку сгибают в локте под углом 90°. Иглу проводят в полость сзади, между наружным краем локтевого отростка и нижним краем наружного надмыщелка, непосредственно над головкой лучевой кости.Если нужно взять пункцию с заднего заворота сустава, то иглу вкалывают через сухожилие трицепса, над вершиной локтевого отростка, и осторожно проводят по направлению к синовиальной оболочке.
Пункция лучезапястного сустава
Прокол производится на задней поверхности, у дистального конца лучевой кости, между сухожилиями разгибателей большого и указательного пальцев.
Пункция тазобедренного сустава
Осуществляется спереди или сбоку. При первом способе точка прокола находится на середине линии, проводимой от верхнего края большого вертела к точке между средней и внутренней третью паховой связки. Иглу вкалывают спереди, перпендикулярно к верхнему краю головки бедренной кости, у края вертлужной впадины.При втором способе иглу вводят снаружи, над верхушкой большого вертела, и продвигают во фронтальной плоскости по направлению к соответствующей точке противоположной стороны.
Пункция коленного сустава
Прокол осуществляется около верхнего края надколенника, иглу продвигают через сухожилие квадрицепса по направлению к кости, совершая вращательные движения. Возможно выполнение пункции и верхненаружного, верхневнутреннего и нижненаружного краев надколенника.
Пункция голеностопного сустава
Прокол осуществляется впереди, между наружной лодыжкой и сухожилием длинного разгибателя пальцев. Продвигают в заднемедиальном направлении, между лодыжкой и латеральной поверхностью таранной кости.
Биопсия кожи - это удаление образца кожи. Обычно это делается с использованием местного анестетика в кожу, чтобы обезболить область. От укола не приятные временные ощущения. После процедуры на место биопсии может быть наложен шов или повязка.

Зачем делают биопсию кожи?
Биопсия кожи может считаться необходимой в процессе диагностики. Дополнительная информация, полученная из биопсии, может помочь идентифицировать диагностические признаки, которые невидимы невооруженным глазом.
Типы биопсии кожи
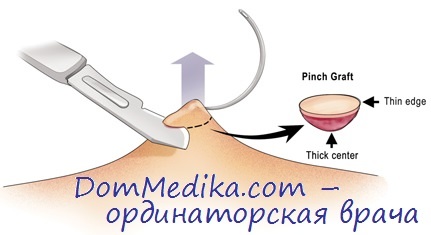
Щипковая биопсия

Щипковая биопсия, как правило, является наиболее полезным типом биопсии. Она быстро выполняется, удобна и оставляет только небольшую рану. Она создает образец кожи полной толщины, что позволяет патологу получить хороший обзор эпидермиса, дермы и, в большинстве случаев, подкожной клетчатки.
Используется одноразовый пунш для биопсии кожи с круглым лезвием из нержавеющей стали диаметром от 2 до 6 мм. 3 и 4 мм штампы являются наиболее распространенными размерами. Клиницист держит инструмент перпендикулярно анестезированной коже и вращает его, чтобы проколоть кожу. С помощью щипцов и ножниц образец кожи впоследствии удаляют.
Шов может использоваться, чтобы закрыть пунш биопсии раны или помочь контролировать кровотечение. Если рана небольшая, она может зажить без нее.
Скарификационная биопсия.

Скарификационная биопсия может использоваться, если поражение кожи является поверхностным, например, для подтверждения предполагаемого диагноза интраэпидермальной карциномы или базальноклеточной карциномы.
Тангенциальное бритье кожи берется с помощью скальпеля, специального бритвенно-биопсийного инструмента или бритвенного лезвия. Швы не требуются. Рана образует струп, который должен заживать через 1–3 недели.
Поскольку скарификационная биопсия не охватывает всю толщину кожи, недостатком такой биопсии является то, что патологу может быть трудно исключить или выявить инвазивное заболевание.
Черпальная биопсия - это глубокая форма биопсии после скарификационной биопсии, используемая для удаления кожного повреждения, такого как доброкачественная родинка, путем "вычерпывания" его. Это также называется «соусом» или «тангенциальным удалением». Из-за увеличенной глубины этот тип биопсии после скарификационной биопсии может привести к более обширному рубцеванию, если его заживить вторичным натяжением. В некоторых случаях это может потребовать зашивание.
Выскабливание

Кожная кюретка может использоваться для удаления поверхностного повреждения кожи, такого как себорейный кератоз. Некоторые из кюретингов отправляются на гистопатологию. Эти образцы не подходят для определения того, было ли повреждение полностью удалено.
Прицельная биопсия
Биопсия после разреза относится к удалению более крупного и обычно более глубокого эллипса кожи с использованием лезвия скальпеля. Швы обычно требуются после послеоперационной биопсии. Этот тип биопсии может быть полезен для лучшего обзора патолога, что может повысить точность диагностики. Это также может быть полезно, когда предполагается, что более глубокие слои или ткани вовлечены в процесс заболевания (например, подкожный жир или кровеносные сосуды среднего размера).
Эксцизная биопсия
Эксцизионная биопсия относится к полному удалению повреждения кожи, такого как рак кожи, при котором берется край окружающей кожи, чтобы улучшить шансы на полное удаление. Небольшие поражения чаще всего удаляются с помощью лезвия скальпеля в качестве эллипса, с первичным закрытием с использованием швов. Большие иссечения могут быть исправлены с использованием кожного лоскута (перемещение смежной кожи, чтобы покрыть рану) или трансплантата (кожа, взятая с другого участка, чтобы залатать рану).
Выбор типа и места для биопсии
Крайне важно, чтобы место биопсии было выбрано тщательно, иначе патологический диагноз может быть неверным или вводящим в заблуждение. Вот несколько рекомендаций, которые помогут найти лучшее место, несколько общих советов и ошибок, которых следует избегать, в зависимости от типа поражения кожи.
Для подозреваемого рака кожи:
Щипковая биопсия - обычно дает патологу лучший образец кожи для определения характера роста и глубины инвазии. Забор 3 мм будет достаточным в большинстве случаев.
Избегайте взятия биопсии из центра поражения, если оно изъязвлено. Будет сложнее зашить рану, если она кровоточит, плюс ткань может быть в значительной степени некротической, что затрудняет получение правильного образца ткани.
Если имеется много отложений, сначала аккуратно удалите это и возьмите биопсию с непосредственной кожи.
Как правило, не рекомендуется пытаться полностью удалить рак кожи с помощью пункционной биопсии.
Для большинства воспалительных заболеваний кожи:
Пункционная биопсия обычно дает хороший обзор всей кожи для патолога, и обычно достаточно 4-миллиметрового удара.
Поскольку поражения развиваются с течением времени, они будут проявлять больше (или меньше) полезных свойств при гистологическом исследовании, поэтому при выборе места биопсии возраст поражения является важным аспектом, который следует учитывать.
При подозрении на васкулит лучшим повреждением для биопсии является свежее (в возрасте от 24 до 48 часов).
В общем, лучше всего взять биопсию из центра более крупного, хорошо развитого участка. Это должно быть взято от приподнятого края кольцевой доски.
Избегайте областей, которые поцарапаны / вычеркнуты, поскольку они покажут неспецифические изменения.
По возможности избегайте областей, которые были обработаны местными стероидами или другими противовоспалительными средствами.
Для язв, эрозий и волдырей:
Кожа, прилегающая к эрозиям и язвам, обычно предоставляет наиболее полезную диагностическую информацию.
При наличии волдырей биопсию лучше всего брать с края пузыря, включая две трети нормальной смежной кожи.
Маленький неповрежденный блистер может показать больше полезной информации, чем угол большого
Ударная биопсия для иммунофлюоресценции лучше всего проводится на перилиляционной коже.
Заполнение формы запроса
Клиницист должен убедиться, что форма запроса на патологию включает основную информацию о пациенте (включая возраст и идентификационные данные), место и тип биопсии, а также время и дату. Левый и правый лучше всего выписаны полностью, чтобы избежать ошибок
В дополнение к этому крайне важно, чтобы патологу была предоставлена клиническая информация и ряд возможных диагнозов. Для лучшей клинико-патологической корреляции клиническая информация должна включать описание длительности, симптомов и дерматологическое описание.
Пробоотборник должен быть помечен идентификационными данными пациента, местом проведения биопсии, временем и датой и проверен на соответствие форме запроса. Когда взяты несколько биопсий, римские числа лучше всего использовать, чтобы сопоставить формы запроса с соответствующими им горшками с образцами.
Форма запроса

Что происходит с образцом биопсии?
Большинство биоптатов кожи помещаются в формалин в небольшом сосуде и отправляются в лабораторию для фиксации парафинов, обработки и гистопатологического исследования.
Если рассматривать глубокую грибковую инфекцию или микобактерии, образец можно разделить так, чтобы одна часть образца была отправлена в формалине для гистопатологии, а другая помещена в пропитанный физиологическим раствором марлевый тампон для микробиологии.
Образцы для прямой иммунной флуоресценции помещают в транспортную среду, быстро замораживают в жидком азоте или отправляют «свежим» (например, помещают на увлажненный марлевый тампон в стерильном пустом сосуде).
Осложнения биопсии кожи
Биопсия кожи обычно проста, а осложнения встречаются редко. Как правило, чем больше удален образец кожи, тем выше вероятность осложнений. Могут возникнуть следующие осложнения.
Интраоперационное или послеоперационное кровотечение может возникнуть у любого, но оно может быть особенно проблематичным у людей с склонностью к кровотечению или принимающих разжижающие кровь лекарства, такие как варфарин или аспирин.
Бактериальная раневая инфекция поражает около 1–5% эксцизионных биопсий. Это, однако, крайне редко при небольших пунш, бритье или послеоперационной биопсии. Изъязвленные или покрытые коркой поражения кожи, место биопсии, особенности пациента, такие как диабет, пожилой возраст или использование иммунодепрессантов, могут способствовать повышенному риску инфекции.
Лезвие может разрезать поверхностный чувствительный нерв, вызывая боль или онемение. Это наиболее вероятно, когда кожа тонкая, например, на лице или тыльной стороне ладони. Риск нарушения двигательного нерва крайне редок, но может возникнуть во время операции по раку кожи в зонах лицевой опасности. К ним относятся височные, маргинальные нижнечелюстные, скуловые ветви лицевого нерва и вспомогательный спинной нерв (в точке Эрба).
Обычно на месте биопсии образуется значительный постоянный рубец. Некоторые участки тела, такие как центр груди, склонны к развитию чрезмерных или гипертрофических рубцов. Это также чаще встречается у афро-карибских типов кожи.
Многие биопсии являются преднамеренно частичными и предназначены только для диагностических целей. При эксцизионной биопсии существует риск не удалить полное повреждение, которое может повториться позже.
Аллергия на местные анестетики возможна, но также встречается крайне редко. Вазовагальная реакция встречается чаще, что может привести к обмороку пациента и потенциальной травме. Сердцебиение - еще один побочный эффект, связанный с адреналином, обычно присутствующим в местной анестезии.
Это редкое осложнение ушивания ран. Скорее всего, это происходит в местах тела, где имеется большое напряжение шрама (например, грудная клетка, спина), сразу после снятия шва или в результате инфекции. Избегание физических упражнений, использование бретелей и растворимых швов могут помочь предотвратить это.
Получение результатов биопсии
Обычно для получения результата из лаборатории патологии требуется около одной или двух недель, но иногда может потребоваться больше времени, если требуются специальные пятна или повторное мнение. Патолог описывает то, что наблюдается под световой микроскопией в нескольких частях образца биопсии, и либо ставит диагноз, либо помогает различать предлагаемый диапазон клинических диагнозов.
Клинико-патологическая корреляция
Кожные заболевания и состояния иногда могут быть очень трудно точно диагностировать. В этих случаях клинические и гистопатологические данные в совокупности формируют более полную картину для постановки правильного диагноза. Это называется клинико-патологической корреляцией. Многие организации проводят регулярные междисциплинарные совещания (МДМ), на которых группа экспертов анализирует клиническую информацию, клинические фотографии и слайды с патологией, чтобы определить лучший диагноз и лечение для пациента.
Пункция мягких тканей – это прокол тканей с диагностической или лечебной целью. Пункция может быть рекомендована с целью диагностики в случае обнаружения патологических изменений в мягких тканях. Полученный материал (жидкость или ткань) в дальнейшем направляется на цитологической исследование, направленное на определение наличия или констатацию отсутствия злокачественных клеток. Данный метод исследования является единственным наиболее точным методом обнаружения рака мягких тканей. Кроме того, методом пункции обнаруживаются абсцессы мягких тканей.

Пункция мягких тканей позволяет определить наличие гнойного содержимого и характер инфекции в очаге воспаления. Подтвердить доброкачественность новообразований в мягких тканях тоже можно, используя метод пункции.
С лечебной целью методом пункции вводят различные лекарственные препараты в патологические участки мягких тканей. Методом пункции можно излечивать жидкостные кисты мягких тканей.
Метод пункции и анастезия
Пункция проводится шприцем с длинной иглой. Толщина и длина иглы определяется в зависимости от того, насколько глубоко расположен очаг патологии, какова его консистенция и размеры. В некоторых случаях используется анестезия, а если патологический очаг расположен в верхних слоях мягких тканей, процедуру можно проводить и без обезболивания.
Наши специалисты квалифицированно проводят пункции мягких тканей тем способом, который назначает врач, с учетом всех особенностей области патологии и состояния здоровья пациента.
Если при комплексном обследовании, для уточнения диагноза или в лечебных целях доктор вам порекомендовал пункцию, обращайтесь к нашим специалистам. Все манипуляции, связанные с проведением этой процедуры будут проведены качественно и умело. Вы сможете в указанные сроки получить результаты обследования, проконсультироваться с опытными врачами, получить соответствующее лечение и рекомендации.
Читайте также:

