Что такое потертость кожи
Обновлено: 26.04.2024
ПОТЁРТОСТЬ — острое воспаление кожи (дерматит), вызванное механическим фактором, чаще всего длительным трением, давлением обуви, плохо пригнанной одежды, ремней амуниции и т. п. Предрасполагающим моментом служит повышенное потоотделение. Наиболее часто встречаются П. на пальцах ног, в области пяток и лодыжек, а также на коже ладоней (давление инструментом при физической работе). П. начинается с чувства жжения, болезненности и покраснения участка кожи, подвергающегося механическому воздействию. При дальнейшем механическом воздействии на фоне гиперемии образуются напряженные пузыри, наполненные светлой серозной или геморрагической жидкостью. После их вскрытия остаются эрозии, окруженные синюшно-розовым венчиком. Возможно нагноение пузыря или эрозии с развитием регионарного лимфангиита (см.) или лимфаденита (см.). Повторное длительное механическое воздействие приводит к хрон, заболеванию кожного покрова, характеризующемуся застойной гиперемией, инфильтрацией, лихенизацией (см.), гиперкератозом (см.).
Лечение. При умеренно выраженной П. (эритема) пораженные места смазывают 5% водным р-ром танина или 1—2% спиртовым р-ром анилинового красителя (метиленового синего, бриллиантового зеленого). При резкой болезненности целесообразно наложение повязок с цинковой пастой, индифферентными кремами или кортикостероидной мазью (преднизолоновой, гидрокортизоновой и др.). Пузыри после дезинфекции кожи осторожно вскрывают, сохраняя пузырную покрышку. Образовавшиеся при П. эрозии следует смазать спиртовым р-ром анилинового красителя и закрыть стерильной сухой или влажно-высыхающей повязкой с дезинфицирующим р-ром (фурацилин 1 : 5000). При последующих перевязках применяют мази (цинковую, 5—10% дерматоловую, кортикостероидные, линимент Вишневского и др.). При нагноении П. необходимо удалить отслоившийся эпидермис, на эрозивные поверхности наложить дезинфицирующие влажно-высыхающие повязки, в случае развития лимфангиита или лимфаденита назначить антибиотики. При хрон, дерматите с явлениями гипер-кератоза показаны повязки с 5—10% салициловой мазью, повторные теплые ванночки с последующим удалением разрыхленных роговых масс механическим путем (скальпелем, пемзой и т. п.).
Профилактика должна быть направлена на устранение причин, вызывающих развитие П. Большое значение имеет ношение хорошо подобранной обуви, в условиях армии — своевременная ее обноска перед длительной ходьбой, правильное пользование портянками. Лица, занимающиеся тяжелым физическим трудом, должны пользоваться рукавицами, следить за состоянием инструментов. Важен регулярный уход за ногами: борьба с потливостью стоп, ежедневное мытье прохладной водой, ходьба босиком в летнее время.
Библиография: Антоньев А. А. Профессиональная дерматология, М., 1975; Справочник по кожным и венерическим болезням, под ред. О. К. Шапошникова, с. 77, «JT., 1973; Энциклопедический словарь военной медицины, т. 4, ст. 795, М., 1948.
Дермографическая крапивница – дерматологическое заболевание неясной этиологии, характеризующееся развитием кожных реакций в виде покраснения и появления волдырей в ответ на механические раздражения. Ее симптомы характерны для остальных разновидностей уртикарии – появление эритемы, высыпаний, кожного зуда, однако такие явления возникают в ответ на физическое давление, например от одежды, ремня сумки или других предметов. Диагностика дермографической крапивницы сводится к проведению специальных кожных тестов и оценке их результатов. Лечения в легких случаях не требуется, при более серьезных формах назначаются антигистаминные средства, проводится терапия сопутствующих заболеваний.

Общие сведения
Дермографическая крапивница, или уртикарный дермографизм – один из вариантов аномальной реакции кожи на механические раздражители. Согласно данным медицинской статистики, является одним из наиболее распространенных вариантов крапивницы, опережая даже ее аллергическую форму. От дермографической крапивницы страдает, по некоторым сведениям, почти 5% населения Земли, что является очень высоким показателем, однако к дерматологу обращается лишь незначительное число пациентов. Это связано с тем, что большинство случаев этого состояния имеют довольно слабо выраженные симптомы, и многие больные попросту их не замечают или не считают необходимым обращаться к специалисту. Исследование механизмов развития дермографической крапивницы происходит до сих пор, однако достоверных гипотез по этому поводу пока нет. В некоторых случаях был доказан ее генетический характер с аутосомно-доминантным механизмом наследования.

Причины дермографической крапивницы
Этиология дермографической крапивницы на сегодняшний момент точно неизвестна, предполагается, что заболевание является гетерогенным состоянием, к развитию которого может привести множество факторов. Это объясняет высокую распространенность данного типа уртикарии среди разных национальностей и рас. Для некоторых случаев заболевания была доказана роль наследственного фактора, также подмечено, что дермографическая крапивница может развиваться на фоне эмоциональных стрессов, эндокринных расстройств, после перенесенных вирусных заболеваний. Но большинство случаев этого состояния относят к так называемой идиопатической дермографической крапивнице – так как их этиология неизвестна.
Механизм развития покраснений и высыпаний при уртикарном дермографизме аналогичен другим типам крапивницы – происходит активация лаброцитов (тучных клеток) кожи с выделением гистамина и других биологически активных соединений. Они расширяют артериолы, повышают проницаемость сосудистой стенки, замедляют резорбцию тканевой жидкости, приводя к отеку, а также раздражают рецепторы кожи, вызывая ощущение зуда. Однако главным секретом дермографической крапивницы остается тот факт, почему и как именно активируются лаброциты кожи – предполагается, что из-за генетических или обменных факторов их мембрана становится нестабильной, и их дегрануляция происходит при простом механическом воздействии.
Другие дерматологи утверждают, что и у здорового человека при механическом воздействии на ткани происходит активация небольшого количества тучных клеток. Однако количество выделяемых биологически активных веществ при этом столь мало, что не может вызвать сильной реакции. Тогда как у больных дермографической крапивницей по тем или иным причинам сильно повышается чувствительность тканей к гистамину, поэтому даже его микроскопические количества способны вызвать уртикарию. Иными словами, приверженцы этой гипотезы полагают, что проблема уртикарного дермографизма заключается не в лаброцитах, а нарушениях реактивности тканей организма. Вполне возможно, что в развитии дермографической крапивницы играют роль оба вышеописанных механизма.
Симптомы дермографической крапивницы
Дермографическая крапивница наиболее часто проявляется развитием эритемы, высыпаниями в виде волдырей, кожным зудом на тех участках, которые подверглись механическому воздействию – от швов одежды, ремней сумки. В некоторых случаях причиной развития таких симптомов может быть незначительный удар по телу, проведение по коже пальцем или другим предметом с легким нажатием – иногда на кожных покровах даже можно таким образом «рисовать». Высыпания и покраснения при дермографической крапивнице могут сохраняться от нескольких часов до нескольких дней, после чего бесследно исчезают при отсутствии повторных физических воздействий. Никаких атрофических или иных последствий на коже даже при многократных высыпаниях не наблюдается.
Некоторые формы так называемой «аллергии на воду» (в дерматологии носит название «аквагенной крапивницы») на самом деле являются разновидностью уртикарного дермографизма. При этом после посещения душа у больного проявляются эритема в виде продольных полос, кожный зуд, высыпания в виде волдырей. Доказано, что это обусловлено механическим воздействием струй воды на кожные покровы, то есть причина развития таких симптомов такая же, как и при дермографической крапивнице. Во многих случаях проявления этого состояния могут наблюдаться на фоне эндокринных расстройств, проблем с желудочно-кишечным трактом, глистных инвазий и некоторых других патологий.
Диагностика дермографической крапивницы
Определение дермографической крапивницы не представляет особых проблем – как правило, используется диагностический тест в виде воздействия на кожу твердым предметом с последующей оценкой результатов через 2, 12 или 48 часов. Лучше всего для этой цели использовать специальный прибор – дермографометр, который позволяет дозировать степень нажатия на кожные покровы и таким образом выявить тот порог раздражения, который приводит к появлению высыпаний. Кроме того, можно использовать другие виды воздействий – холодом, теплом, водой (смачивание влажной салфеткой). Это необходимо для дифференциальной диагностики дермографической крапивницы от других видов уртикарии.
Общие анализы, такие как исследование картины крови, редко отражают какие-нибудь изменения при дермографической крапивнице. Лишь в крайне тяжелых и длительно протекающих случаях заболевания возможно незначительное повышение уровня эозинофилов; в то же время сильная эозинофилия на фоне таких кожных проявлений свидетельствует о глистной инвазии, что может быть провоцирующим фактором уртикарного дермографизма. Помимо дерматолога, больному дермографической крапивницей желательно пройти обследование у гастроэнтеролога, эндокринолога и аллерголога-иммунолога – вполне возможно, что кожные проявления являются следствием скрытых внутренних патологий.
Лечение и прогноз дермографической крапивницы
Как правило, в легких случаях дермографической крапивницы лечения не требуется – высыпания и эритема самопроизвольно и бесследно исчезают через несколько часов после своего возникновения. Однако в более тяжелых случаях может понадобиться назначение антигистаминных средств – их принимают либо разово при появлении высыпаний, либо систематически - при рецидивирующих и хронических формах. К этой группе препаратов относят лоратадин, цетиризин и другие лекарственные средства. К профилактическим препаратам относят также кетотифен, который способен стабилизировать мембраны тучных клеток и затруднить выход гистамина в ткани, однако он неодинаково эффективен у разных пациентов. Если дермографическая крапивница была спровоцирована иным заболеванием, то при его лечении кожные проявления также будут уменьшаться.
Прогноз дермографической крапивницы чаще всего благоприятный – при правильном лечении (в том числе и провоцирующих заболеваний) может наступить даже полное выздоровление. Но в большинстве случаев пациентам достаточно только ослабления выраженности симптомов, простое и временное покраснение кожи, пропадающее за пару часов, их не тревожит. Также желательно избегать эмоциональных стрессов, которые могут усугубить протекание дермографической крапивницы.

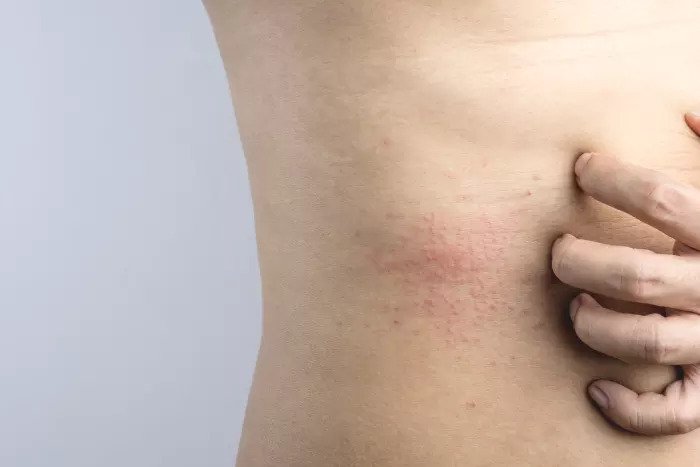
Потница — это раздражение кожи, которое возникает из-за того, что у человека сильно выделяется пот и при этом он медленно испаряется. В результате потовые железы закупориваются — и начинается раздражение. Чаще всего такое заболевание встречается у детей, но и у взрослых оно тоже иногда наблюдается — поэтому о нем нужно знать.
Симптомы
Говоря о симптомах потницы, необходимо сразу затронуть такой момент, как виды раздражения, потому что у каждого типа свои проявления.
Наиболее простой и безопасной формой является кристаллическая потница. Она проявляется небольшими (до миллиметра) безболезненными высыпаниями — это мелкие пузырьки, которые расположены рядом друг с другом и могут сливаться. Локализуются такие высыпания на шее, лице, лбу, туловище, а также в местах сгиба ног, рук. Часто эта потница возникает ненадолго и быстро исчезает при соблюдении привычной гигиены.
Более опасен такой вид потницы, как красная (воспалительная). Ее признаки, следующие:
- Высыпания в виде более крупных пузырьков (до двух миллиметров) с красными воспаленными венчиками. В этих пузырьках наблюдается содержимое мутного вида.
- Зуд, который может быть довольно сильным и беспокоить пациента неприятными ощущениями.
- Мокрые корочки. Если они появились, это означает, что к обычной болезни у взрослого присоединилась бактериальная инфекция — то есть возникло осложнение.
Обычно красная разновидность недуга локализуется подмышками, на животе и коже между ягодицами, а также на сгибах локтя, предплечьях. У людей, страдающих ожирением, она часто появляется в паху. В отличие от предыдущего варианта, этот не проходит самостоятельно и всегда требует целенаправленного лечения.

Если течение красной потницы осложняется, может развиться так называемая папулезная форма с острым воспалением. Тут уже появляются не только зуд, но и симптомы интоксикации. Кожа болезненная, состояние больного сложное. Вылечить такое заболевание можно только специально подобранными медикаментами — в ряде случаев для этого требуется не один месяц.
Еще один вариант потницы у взрослых — апокринная. Она связана с работой специальных желез, которые находятся на ареоле соска, в области анального отверстия, подмышками, а также у женщин в области больших половых губ. В этих местах появляется мелкая сыпь, а также специфические скопления в области желез. Эти образования часто лопаются прямо внутри кожи и к ним присоединяется инфекционный процесс. В данном случае также требуется помощь специалистов.
Причины
Причины потницы у взрослых людей выглядят так:
- Гипергидроз. У людей с повышенной потливостью болезнь может приобретать хронический характер.
- Серьезные нарушения обмена веществ. Поскольку пот — это часть обменных реакций, некоторые заболевания могут повлиять на его выделение и испарение.
- Отдельные эндокринные патологии — например, сахарный диабет, гипертиреоз, гипотиреоз.
- Некоторые болезни нервной системы.
- Лихорадка, повышенная температура в течение длительного времени. В таком состоянии пот всегда активно выделяется, поэтому на коже может возникнуть сыпь.
- Ожирение или просто избыточный вес. При лишних килограммах люди, как правило, потеют гораздо сильнее, что тоже может привести к раздражению кожных покровов.
- Малоподвижность, постоянный контакт кожи с кроватью. Такая потница у взрослых встречается у лежачих больных или у людей, которые в силу определенных болезней мало ходят, но много лежат или сидят.
Все это причины, которые можно отнести к патологическим — то есть они уже сами по себе связаны с каким-то негативным состоянием организма или заболеванием. Но есть еще и так называемые провоцирующие факторы — их можно назвать внешними причинами. Сюда отнесем:
- Жаркий, сухой климат, способствующий сильному потоотделению, а также повышенная влажность с высокой температурой.
- Активные и постоянные занятия спортом, при которых человек много потеет и сам пот постоянно находится на коже.
- Работа, связанная с интенсивной физической нагрузкой или с нахождением в жарких помещениях. Например, люди сильно потеют, если работают на заводах возле раскаленных печей.
- Плохо подобранная обувь. Если она сильно пережимает стопу и не обеспечивает достаточное количество воздуха, может развиться потница на коже ног.
- Применение неправильной косметики: сильно плотных и питательных кремов, когда коже жарко. Например, сыпь на лице может появиться из-за того, что в летнюю жару женщина наносит очень плотный тональный крем.
- Несоблюдение всех правил гигиены, когда пот, смешанный с пылью и загрязнениями, подолгу остается на коже.
- Слишком частый и длительный загар, который может повредить кожные покровы и сделать их более восприимчивыми к любым негативным факторам.
Вызвать проблему может как одна причина, так и совокупность нескольких — все зависит от конкретного организма.
Диагностика
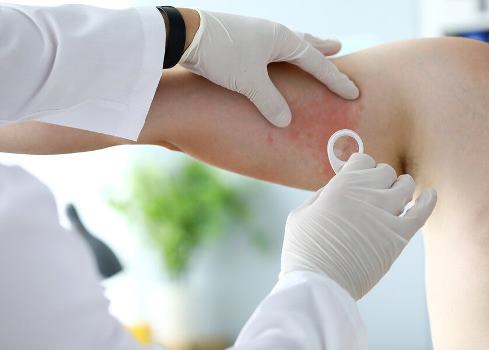
Как правило, диагностика потницы не требует сложных манипуляций — врач-дерматолог или терапевт может определить заболевание чисто визуально, по его внешним признакам. Но в ряде случаев нужно обследовать клетки пораженных участков, а также сдать общие анализы. Особенно это актуально при сложных случаях, когда вместе с первичной проблемой необходимо выявить вторичную инфекцию.
Лечение
Если речь о простой форме, лечение потницы будет заключаться в том, чтобы устранить негативный фактор (например, перегревание), соблюдать гигиену и обрабатывать пострадавшие участки кожи антисептическими средствами.
В сложных случаях пациентам выписывают антигистаминные препараты, антибиотики (не всегда), антибактериальные, противовоспалительные и подсушивающие средства.

Также в план лечения могут включаться:
- Разные методики лечения гипергидроза. Например, это лазерное лечение, инъекции ботулотоксина, операция на нервных волокнах, удаление потовых желез. Чем серьезнее операция, тем реже она применяется, поскольку важно, чтобы ее риски перекрывались полученным эффектом.
- Физиотерапия. Пациентам могут назначать рефлексо- и иглорефлексотерапию.
- Фитотерапия. В ряде ситуаций врач может предложить использовать отвары на основе разных полезных трав. Но это далеко не всегда обязательно, так как есть много уже готовых средств с более выраженным и быстрым эффектом.
Сложные случаи требуют обязательной консультации у врача, в такой ситуации самостоятельное лечение потницы у взрослых невозможно. Если у вас возникла подобная проблема, мы рекомендуем незамедлительно обратиться в АО «Медицина». В нашей клинике вы получите квалифицированную помощь опытных дерматологов и сможете избавиться от недуга настолько быстро, насколько это возможно.
Профилактика
Чтобы понять, какая профилактика нужна в данном случае, нужно обратиться к причинам потницы и исключить все негативные факторы. Важно поддерживать тело в оптимальной температуре, носить хорошую дышащую одежду, постоянно следить за здоровьем организма, поддерживать оптимальный вес. Обязательным условием является правильное и регулярное соблюдение личной гигиены.
Вопросы-ответы
Чешется ли потница?
В том случае, если к ней присоединяется дополнительная инфекция и речь идет уже об осложненном состоянии, могут наблюдаться зуд и неприятные ощущения.
Можно ли заразиться потницей?
Нет. Это заболевание не передается бытовым или другим путем.
Как избавиться от потницы?
Простая форма может пройти сама, а в остальных случаях требуется помощь специалистов, которые подберут специальные таблетки, мази и процедуры, необходимые конкретному пациенту.

Гиперкератоз – общее название для группы патологий, основным признаком которых служит неумеренное ороговение кожи. Клетки внешнего, рогового слоя под действием определенного фактора активизируют процесс деления, при этом слущивание отмерших клеток замедляется. В результате кожа покрывается роговым слоем, толщина которого варьирует от долей миллиметра до нескольких сантиметров. Ороговению могут подвергаться любые участки тела, в зависимости от причин патологии.
Разновидности процесса ороговения
Различают наследственный и приобретенный гиперкератоз кожи. В зависимости от клинических проявлений, патология может принимать различные формы:
- фолликулярную – чешуйки отслаивающейся кожи закупоривают протоки фолликулов, из-за чего на коже появляются многочисленные мелкие бугорки, похожие на прыщики;
- лентикулярную – на волосяных фолликулах нижних конечностей появляются роговые папулы, при их удалении на коже остаются небольшие углубления;
- диссеминированную – на коже появляются образования, напоминающие короткие и утолщенные волоски;
- себорейную – на волосистой части головы, иногда на коже лица образуются участки шелушения в виде жирной, легко удаляемой корки, под которой обнаруживаются красноватые пятна кожи;
- диффузную – поражаются большие участки кожи на любых частях тела, иногда даже вся кожа полностью, сальные железы перестают работать, кожа иссушается и шелушится;
- бородавчатую – на коже появляются образования, напоминающие бородавки, но без участия папилломавируса, причем иногда они перерождаются в опухоли;
- старческую – на коже пожилых людей появляются темные ороговевшие пятна.
Диссеминированная и лентикулярная формы, как правило, развиваются у пожилых мужчин. Женщин и молодежь они поражают крайне редко.
Симптоматика

Основным симптомом гиперкератоза служит появление на каких-либо участках тела утолщений кожного покрова с пониженной чувствительностью, нередко с измененным цветом, отличающимся от основного оттенка. В начальной стадии кожа производит впечатление огрубевшей, затем толщина ороговевшего слоя увеличивается, иногда до такой степени, что начинает доставлять дискомфорт. В частности, запущенный гиперкератоз стоп может привести к изменению походки. Ороговевшая кожа шелушится или частично отслаивается, на наиболее утолщенных и сухих участках могут появляться болезненные трещины, которые долго заживают и становятся местами проникновения инфекции. Часто патология сопровождается сухостью кожи, снижением функции сальных желез.
Причины развития патологии
Все вызывающие развитие кератоза причины можно разделить на две группы. В первую входят внешние воздействия – тесная обувь или натирающая определенные участки кожи одежда, интенсивный физический труд, постоянный контакт с химическими реагентами или другими веществами, негативно воздействующими на кожу, несоблюдение правил гигиены и т. д.
Вторая группа включает заболевания и патологические состояния, которые приводят к чрезмерному образованию рогового слоя:
- системные нарушения, врожденные либо приобретенные – ихтиоз, сахарный диабет, псориаз, кератодермия и др.;
- нарушения кровообращения, наиболее часто возникающие в нижних конечностях, – варикозная болезнь, облитерирующий атеросклероз;
- недостаток витаминов;
- грибковые заболевания кожи (лишай) и стоп;
- желудочно-кишечные заболевания;
- стрессы;
- лишний вес, патологии стопы, хромота.
Под влиянием тех или иных факторов в верхнем слое кожи нарушается капиллярное кровоснабжение, ухудшается иннервация. Из-за этого активизируется процесс деления клеток рогового слоя с одновременным замедлением их слущивания и образованием утолщенных ороговевших участков.
Диагностические методы
Как правило, при гиперкератозе диагностика заключается в выявлении заболевания, которое привело к образованию ороговевших участков. Дерматолог проводит наружный осмотр и опрос пациента, проверяет, нет ли признаков кожных заболеваний. Как правило, квалифицированный специалист может распознать заболевание по внешним признакам. Для уточнения может понадобиться дифференциальная диагностика, которая необходима при сходстве проявлений патологии с другими кожными заболеваниями, для которых тоже характерны шелушение и сухость кожи. При затруднениях с определением диагноза проводят биопсию пораженного участка кожи с гистологическим исследованием ткани.
Лечение
Метод лечения гиперкератоза зависит от формы заболевания и от причины, которая его вызвала. Как правило, в периоды обострения показано местное применение кортикостероидных мазей, которые снимают воспаление и отшелушивают ороговевшую кожу. Мягкий кислотный пилинг при помощи специальных кремов помогает освободиться от затвердевших слоев кожи. Механическое удаление огрубевших участков не рекомендуется, так как из-за него образование рогового слоя может усилиться. Хороший эффект дают теплые ванны с добавлением соли, пищевой соды либо крахмала, после которых на кожу наносят увлажняющий крем.
Гиперкератоз кожи головы лечат при помощи смягчающих компрессов, для которых используют касторовое масло, вазелин или глицерин, рыбий жир и т. д. При необходимости могут быть назначены мази с содержанием гормонов. При фолликулярной форме заболевания наружное лечение пне приносит большой пользы, поэтому терапия направлена на устранение нарушений в работе организма.
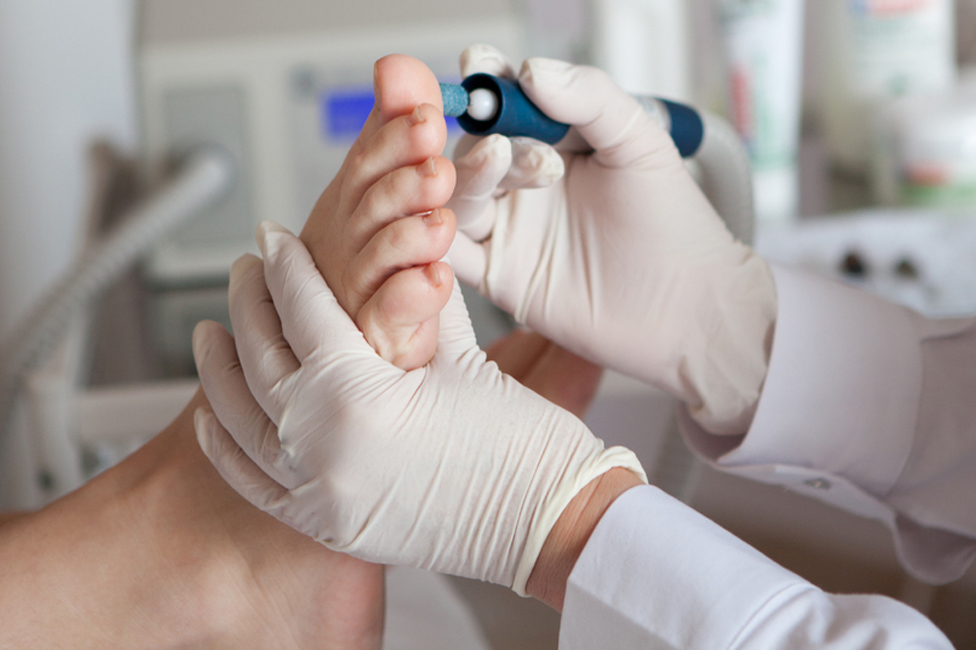
При гиперкератозе кожи стоп необходимо вначале устранить фактор, вызывающий патологию. Часто в роли патологического фактора выступает грибок кожи, от которого избавляются при помощи специальных противогрибковых мазей. Хороший эффект дают ножные теплые ванночки с поваренной солью, после которых распаренный ороговевший слой снимают при помощи пемзы, а кожу смазывают смягчающим кремом. Необходимо выбрать удобную обувь, которая не сдавливает и не натирает стопу. Если пациент страдает косолапостью или плоскостопием, следует позаботиться о выборе специальной обуви.
Профилактика
Чтобы не допустить повторного развития гиперкератоза, необходимо ухаживать за кожей, обеспечивать ее питание и гигиену. Предупредить рецидивы заболевания помогут:
- нормализация питания, обеспечение разнообразного сбалансированного рациона;
- отказ от длительного пребывания на солнце или переохлаждения кожи;
- соблюдение гигиены, уход за кожей;
- использование защитных средств при работе с химическими реагентами.
Некоторые формы заболевания крайне тяжело поддаются лечению и остаются с человеком в течение всей жизни. В этом случае особенно важно уделять внимание профилактическим мерам, которые снижают риск рецидивов.
Вопросы и ответы
Какой врач лечит гиперкератоз?
По поводу диагностики и лечения гиперкератоза следует обратиться к дерматологу. Если речь идет о заболевании стоп, то желательно проконсультироваться у подолога. В ходе лечения, возможно, придется обратиться к флебологу, эндокринологу или другим специалистам, в зависимости от выявленных заболеваний.
Как лечить гиперкератоз народными методами?
Домашние рецепты народной медицины при гиперкератозе помогают только на начальных стадиях и при легкой форме заболевания. Неплохой эффект дают смягчающие кожу аппликации с листьями алоэ, компрессы с прополисом или с отваром луковой шелухи. Можно использовать березовый деготь – действенное противовоспалительное средство, а также барсучий жир для смягчения потрескавшейся кожи.
Чем опасен гиперкератоз?
При отсутствии лечения могут развиться осложнения. Так, при ороговении кожи стоп у пациента нередко появляются трещины и натоптыши, а также высок риск заражения грибком. Бородавчатая форма патологии может оказаться предраковым состоянием кожи. Фолликулярная форма часто сопровождается пиодермией.

Гнойное поражение мягких тканей стопы, которое носит разлитой характер, т. е. не имеет четко обозначенных границ, и может с течением времени распространяться на костную ткань или сухожилия, называют флегмоной стопы. Это достаточно распространенный гнойный процесс, к тому же, часто протекающий с различными осложнениями. Заболевание поражает людей в любом возрасте, однако наиболее частые случаи приходятся на наиболее активную возрастную группу 35-45 лет. Мужчины травмируются чаще, чем женщины. Это объясняется характером повреждений, приводящих к инфицированию, которые в большинстве случаев пациенты получают в ходе трудовой деятельности.
Общие сведения
Код флегмоны стопы по МКБ-10 - L03.0, а ее непосредственной причиной является инфицирование тканей стопы бактериями, вызывающими гнойное воспаление. Они проникают в ткани:
- при повреждении кожного покрова в виде ссадины, царапины, трещины, прокола или пореза кожи, потертости, образуемой неудобной обувью;
- при повреждении ногтевой пластины во время выполнения педикюра без соблюдения надлежащих требований асептики;
- при попадании в мягкие ткани инородного тела;
- из прорвавшегося гнойника, расположенного в другом месте на стопе или ноге;
- из подмозольного гнойника, образовавшегося из-за появления мозоли на коже;
- через кровь либо лимфу из очага хронической инфекции в организме, в качестве которого может выступать кариозный зуб, фурункул, воспаление миндалин и т. д.
Кроме того, воспалительный процесс может быть спровоцирован попаданием определенных химических веществ в мягкие ткани, однако такие случаи происходят крайне редко.
В качестве возбудителя воспаления выступает ряд патогенных бактерий – стафилококки, стрептококки, кишечная палочка, синегнойная палочка, протей и др. При инфицировании анаэробной бактерией развивается наиболее тяжелая гангренозная форма патологии. Среди микроорганизмов, которые могут вызвать воспаление, наиболее часто встречаются пептококки и клостридии.
Все перечисленные микроорганизмы вызывают гнойное воспаление в острой форме. Существует и хроническая флегмона стопы, которая развивается из-за инфицирования мягких тканей пневмококками, дифтерийной либо паратифозной палочкой.
Характерной особенностью развития гнойного процесса является его распространение: при поражении подошвенной части воспаление часто переходит на фаланги пальцев ноги или на голень. Достаточно часто процесс осложняется остеомиелитом. Инфекция распространяется по кровеносным и лимфатическим путям, мышцам, сухожилиям. Все это делает флегмону стопы патологией, создающей непосредственную опасность для жизни больного.
Факторы, провоцирующие развитие воспаления
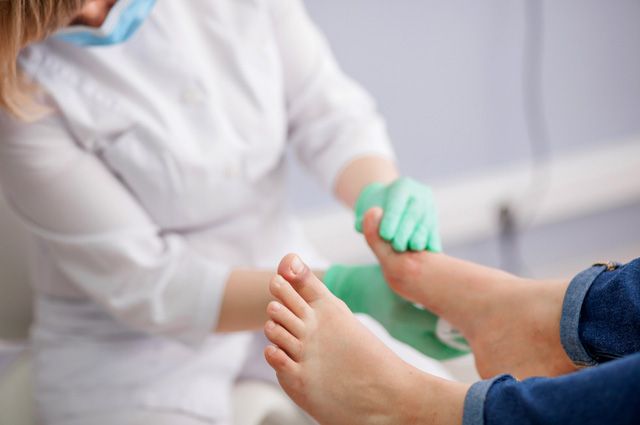
Травмы кожи стоп встречаются достаточно часто, однако они далеко не всегда приводят к развитию гнойного воспаления. Как правило, флегмона голеностопного сустава или стопы наиболее часто развивается на фоне ослабления иммунитета, вызванного:
- сахарным диабетом или другим эндокринным заболеванием, приводящим к развитию диабетической ангиопатии – ухудшению кровообращения в стопе;
- сосудистой патологией, которая приводит к нарушению микроциркуляции крови и тем самым ухудшают питание тканей;
- истощением организма из-за длительных нарушений питания, предшествующего тяжелого заболевания, восстановления после травмы, перенесенной операции, лучевой или химической терапии.
Клинические проявления гнойного воспаления
Комплекс местных симптомов флегмоны левой или правой стопы развивается в течение нескольких суток с момента инфицирования.
- На тыльной части стопы в течение двух-трех дней появляется опухоль в виде плотного инфильтрата, формируется отек тканей, появляются боли распирающего характера.
- С течением времени инфильтрат размягчается в направлении от центра к периферии.
- Кожа в пораженном месте приобретает свекольно-красный цвет с локальным повышением температуры тканей.
- Пальпация во время осмотра причиняет боль, пациенту сложно локализовать очаг воспаления.
- Попытки движения ногой, а тем более ходьбы отзываются приступами острой боли.
- Двигательная функция стопы ограничивается.
- Увеличиваются подколенные лимфатические узлы.
Кроме того, достаточно быстро развиваются клинические проявления, характерные для большинства воспалительных процессов, – повышение температуры тела до 39-40°С, снижение работоспособности, слабость, головные боли. Если процесс быстро распространяется в глубину, состояние пациента ухудшается: появляются одышка и сердцебиение, развивается интоксикационный синдром, нарушается мочеиспускательная функция. Больной нуждается в немедленной госпитализации.
Диагностика
Визуальный осмотр поврежденной конечности обычно выявляет признаки воспаления: опухание и отечность тканей, сглаженность подошвенного свода, покраснение, гипертермию и т. д. Большинство этих признаков характерны для разных видов течения воспалительного процесса, поэтому необходима инструментальная диагностика флегмоны стопы, которая включает исследования:

-
;
- пунктата содержимого воспалительного очага с бактериоскопическим изучением и идентификацией возбудителя;
- бактериологический посев пунктата на лабораторные среды для выявления инфекционного агента и определение резистентности к антибиотикам.
Кроме того, может понадобиться рентгенография стопы для определения глубины поражения тканей, а также дифференциальная диагностика для уточнения характера гнойного процесса.
Лечебные методы
Из-за особенностей анатомического строения стопы гнойно-воспалительный процесс быстро распространяется по нижней конечности и прогрессирует. Поэтому немедленная госпитализация пациента необходима при любой форме патологии. Амбулаторное лечение флегмоны стопы исключено, так как пациент должен находиться под постоянным наблюдением медиков. В медицинском учреждении проводятся хирургическое вмешательство и последующая консервативная терапия.
Хирургическая операция заключается во вскрытии очага воспаления, удаления гноя и некротизированных тканей, промывания и дренирования образовавшихся полостей. По окончании процедуры на рану накладывают асептическую повязку. Дальнейшее лечение заключается в применении антибактериальных и противовоспалительных препаратов, обезболивающих и общеукрепляющих средств. При флегмоне анаэробного генеза пациенту вводят противогангренозные сыворотки. В случае сильной интоксикации показана инфузионная терапия.
Поскольку гнойное воспаление тканей является тяжелой патологией, чрезвычайно важны меры по профилактике флегмоны стопы, которые заключаются в:
- предупреждении травм стопы, даже незначительных;
- использовании крепкой обуви с прочной подошвой в травмоопасных ситуациях;
- своевременной антисептической обработке травмированных участков;
- быстром выявлении воспалительного процесса и обращении в медицинское учреждение;
- своевременном лечении любых воспалительных очагов в организме, в том числе кариозных зубов, хронического тонзиллита и др.;
- укреплении иммунитета, лечении иммунодефицитных состояний.
Часто возникающие вопросы
Чем опасна флегмона стопы?
Степень опасности зависит от характера воспалительного процесса. Если это поверхностное воспаление тканей, то его легко выявить и ликвидировать. Глубокие воспаления часто выявляют с задержкой, из-за чего процесс успевает развиться и перейти на другие ткани, а также спровоцировать развитие тяжелых осложнений – воспаление сосудов, лимфоузлов, кожных покровов, тромбофлебит, сепсис и т. д. Интоксикационный шок и сепсис могут вызвать сердечно-сосудистую недостаточность, которая при отсутствии адекватной медицинской помощи чревата летальным исходом.
Как выглядит флегмона стопы?
Гнойное воспаление приводит к покраснению кожи, сильному опуханию и отеку конечности. Оно сопровождается острой болью, точно локализовать которую не всегда удается. При появлении признаков воспаления следует немедленно обратиться к врачу, так как своевременное начало лечения позволяет избежать перехода нагноения на костную ткань и сухожилия.
К какому врачу нужно обратиться?
Как правило, при воспалительных процессах стопы пациент нуждается в консультации хирурга. Лечение флегмоны стопы происходит в стационарном отделении гнойной хирургии.
Читайте также:

