Что такое порок развития кожи
Обновлено: 26.04.2024
Аномалии развития покровов тела. Полимастия и полителия
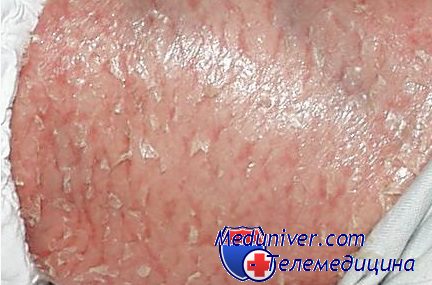
Иногда кожа чрезмерно кератинизируется, на ней появляются трещины и образуются крупные чешуйки. Крайнее состояние ихтиоза, показанное на рисунке, наблюдается очень редко. Чаще встречаются случаи, когда кожные чешуйки меньше и тоньше.
Избыточное количество волос на тех местах, где их в норме мало, или такое состояние, когда волосы длиннее и толще, чем обычно, называется гипертрихозом. Слабо выраженные случаи гипертрихоза встречаются довольно часто, но резко выраженные случаи крайне редки. Иногда отмечается недоразвитие волосяного покрова, называемое гипотрихозом. Очень редко наблюдается полное отсутствие волос (atrichia). В этих случаях атрихозу обычно сопутствуют дефекты в строении ногтей и зубов.
Пигмент меланин, который придает коже глубину тона, подвержен ряду вариаций. Иногда он почти полностью отсутствует (альбинизм) или имеется в чрезмерном количестве (меланизм). Он может быть распределен в виде пятнышек (веснушки) или больших пятен (родимые пятна). Очень часто меланин скапливается в маленьких приподнятых участках кожи (родинки). Последние при раздражении могут перерождаться в злокачественные опухоли, называемые меланобластомами. Поэтому за ними надо внимательно следить, и если возникает подозрение, что они начинают воспаляться или увеличиваться в размерах, то необходимо немедленно обратиться к врачу-хирургу для решения вопроса об их удалении.
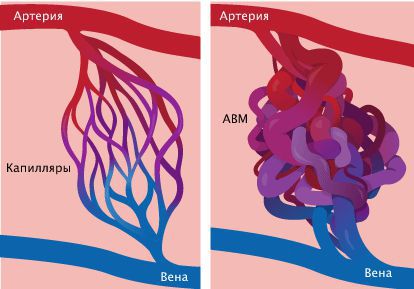
Некоторые сильно окрашенные родимые пятна связаны не с необычной пигментацией эпидермиса, а с просвечиванием расположенных в дерме ненормально густых сплетений кровеносных сосудов. Цвет их варьирует от красного до фиолетового, в зависимости от количества извитых, густо переплетенных мелких сосудов, образующих ангиому.
Полимастией называются те случаи, когда, помимо одной пары трудных желез, имеются дополнительные, также содержащие ткань молочной железы. Термин «полителия» применяется в сходных случаях, когда образуются только соски. Наиболее часто добавочные грудные железы или соски располагаются вдоль молочных линий. Гораздо реже грудные железы или соски развиваются у представителей обоего пола на таких участках кожи, которые не имеют отношения к образованию молочных желез ни у одного из известных видов животных — взрослых или эмбрионов.
Схемы, представленные на рисунке и показывающие все места, на которых, как сообщалось, были обнаружены дополнительные молочные железы или соски, свидетельствуют о значительных отклонениях от обычного их расположения вдоль молочных линий. Такие спорадические случаи возникновения структур на необычных местах, которые нельзя понять из хода нормального развития, подчеркивают невозможность объяснения всех аномалий на основе теории тормошения развития Стоккарда.
В некоторых редких случаях у мужчин образуются грудные железы женского типа. Это состояние, называемое гинекомастией, несомненно является результатом нарушения в сфере половых гормонов и может быть связано, хотя и не всегда, с гермафродитизмом. В необычном случае, описанном Хенелем (1928), имела место настоящая секреция молока молочными железами у взрослого мужчины, являющегося отцом трех детей.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Что такое капиллярная мальформация? Причины возникновения, диагностику и методы лечения разберем в статье доктора Сафина Динара Адхамовича, сосудистого хирурга со стажем в 14 лет.
Над статьей доктора Сафина Динара Адхамовича работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов и шеф-редактор Лада Родчанина

Определение болезни. Причины заболевания
Капиллярная мальформация — это врождённый порок развития капилляров кожи, который возникает из-за случайной мутации, не связанной с наследственностью. Данный генетический дефект приводит к появлению избыточного количества сосудов в коже, иногда нарушает связь поражённой области с нервной системой . Причём диаметр избыточных сосудов больше, чем у нормальных капилляров.
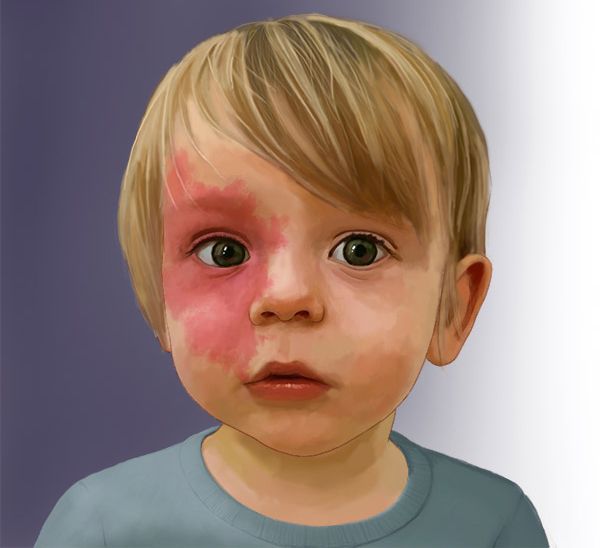
Капиллярная мальформация встречается у 0,3-0,5 % новорождённых, т. е. у 3-5 детей на 1000 новорождённых [2] [3] [4] . Одинаково часто возникает у мальчиков и девочек.
Понятие "капиллярная мальформация" включает в себя комплекс различных заболеваний и состояний. Всем им характерен порок развития капилляров кожи и их изменения. К таким заболеваниям относят "винное пятно" , капиллярную ангиодисплазию , невус Унна и др. [1] . По сути, данные изменения являются вариациями капиллярной мальформации.
По такому же принципу, из-за сходства с цветом красного вина, получило своё название и "винное пятно" — "portwine stain", или сокращённо PWS. Данный термин до сих пор используется в западной медицинской литературе, в том числе и в научной.
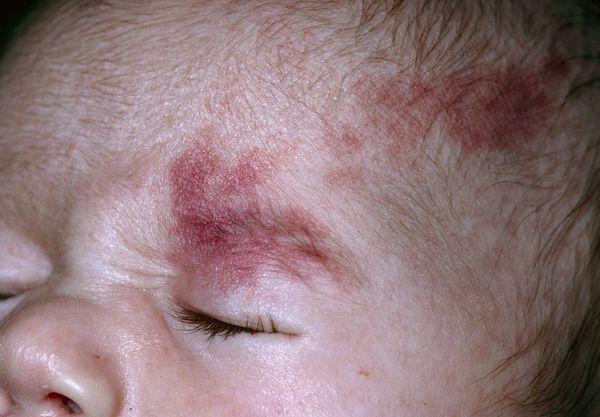
Термин "капиллярная ангиодисплазия" наиболее распространён в отечественной медицинской литературе. В переводе с древнегреческого языка он означает неправильное формирование сосудов. По сути, такой термин включает более широкий круг заболеваний, сопровождающихся различными патологиями капилляров.
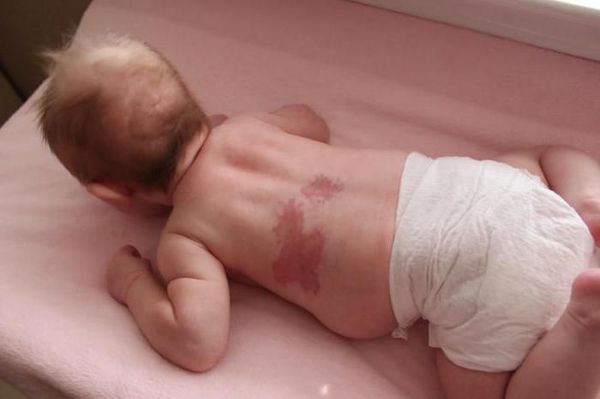
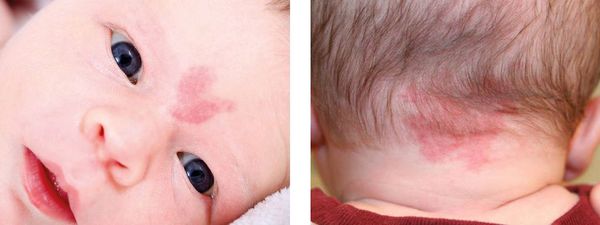
Невус Унна — это капиллярные пятна, возникающие на коже у новорождённых в области лба, между бровей, верхних век, носа, верхней губы и затылка. Данные пятна появляются из-за внутриутробного сдавления кожи между крестцом матери и костями черепа ребёнка. Капилляры за счёт длительного давления становятся более широкими и распластанными, но постепенно тонус капиллярной стенки нормализуется и цвет становится менее интенсивным.
Встречается невус Унна более чем у 50 % белокожих новорождённых детей [1] . Иначе его называют "поцелуем ангела", если пятна располагаются в области лба, век, носа, верхней губы, или "укусом аиста", если пятна располагаются в области затылка, а также лососевым и затухающим капиллярным пятном.
Пламенеющий невус — устаревшее название капиллярной мальформации. Данное название болезни появилось из-за ярко-красной окраски некоторых пятен, похожих на цвет пламени. Сейчас такой термин не используется.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы капиллярной мальформации
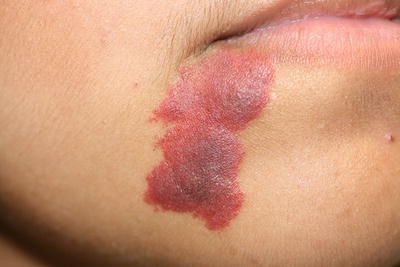
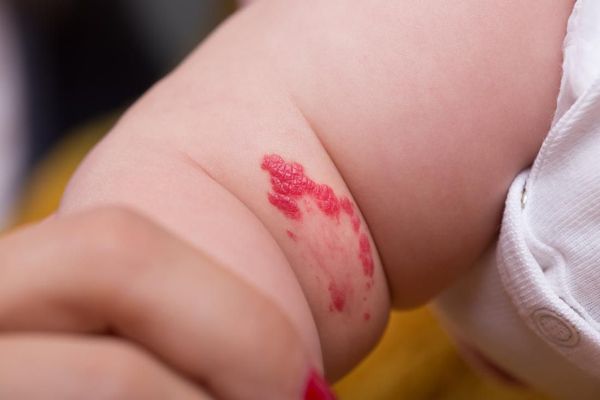
Для капиллярной мальформации характерно наличие пятна от бледно розового до фиолетового цвета. Располагается пятно на уровне кожи, иногда возвышается над ней в виде "булыжной мостовой".
Интенсивность цвета может меняться в течение дня, к примеру утром светлее, вечером темнее. Яркость пятна повышается при подъёме температуры тела или окружающей среды, во время физической нагрузки или кормления ребёнка. Но эти изменения носят обратимый характер: когда воздействие раздражающего фактора прекращается, пятно приобретает свой обычный цвет.
По размеру мальформация бывает разной: от небольшого пятнышка до обширного пятна, которое занимает половину лица, шеи, туловища, распространяется на руки и ноги. Причём это может быть как сплошное пятно, так и мозаичное, с участками здоровой непоражённой кожи.
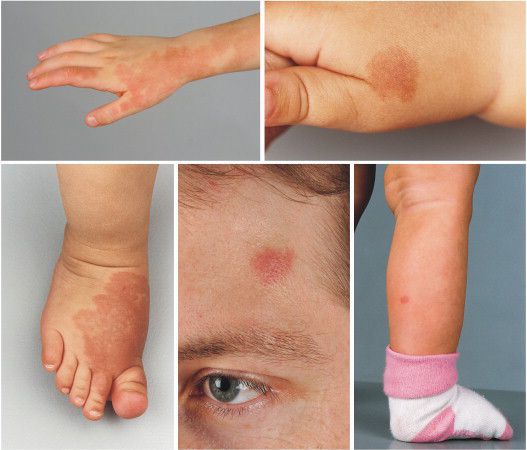
Наиболее частая локализация капиллярной мальформации — область лица и шеи [4] . Пятно может располагаться на любом участке лица и занимать различную площадь, переходя на волосистую часть головы, ушную раковину и слизистую оболочку рта.
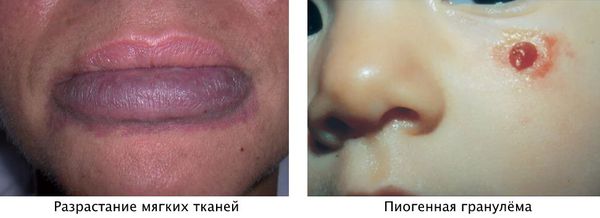
Для пятна на лице характерен интенсивный цвет. Для пятна на лице характерен интенсивный цвет. При этом у 55-70 % пациентов отмечается разрастание мягких тканей (чаще вовлекаются губы), у 22-45 % — разрастание костной ткани (чаще верхней челюсти) и у 18 % — локализованные поражения кожи на пятне, например пиогенные гранулёмы — мясистые сосудистые узелки [5] .
В ряде случаев при определённом расположении пятна на лице можно заподозрить синдром Штурге — Вебера. В этом случае помимо винного пятна могут наблюдаться неврологические расстройства, например судороги, очаговый неврологический дефицит и умственная отсталость [13] .

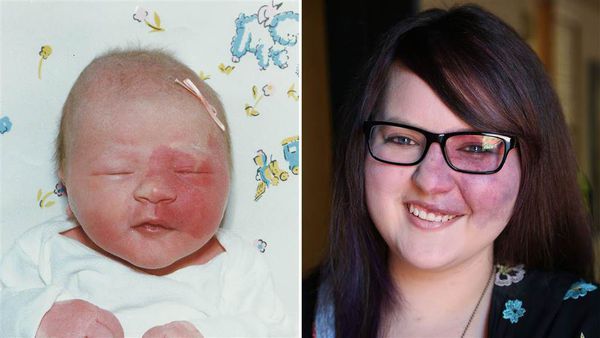
При расположении капиллярной мальформации на туловище или конечностях пятно, как правило, имеет бледно розовый цвет. С течением времени такая мальформация светлеет или наоборот темнеет до фиолетового цвета. Чаще такое происходит с пятнами на коже ног.
По мере взросления цвет и размер капиллярной мальформации медленно меняются. Как правило, с возрастом пятно темнеет, становится розовым или красным.
Поскольку капиллярная мальформация расположена в дерме и не имеет тенденцию к разрастанию, основной жалобой пациента будет стойкий косметический дефект, который может спровоцировать развитие депрессии и навязчивых состояний.
Патогенез капиллярной мальформации
Капиллярная мальформация — это врождённый порок развития сосудов. Появление данной патологии связано с возникновением случайной мутации в определённых генах [5] .
Такие генетические изменения не связаны с передачей по наследству. Эти мутации возникают на ранних этапах образования и развития эмбриона.
Некоторые причинные мутации уже выявлены [6] , но для ряда капиллярных мальформаций такие генетические изменения не определены. Например, у пациентов с невусом Унна специфические мутации не установлены. А для простых капиллярных мальформаций, в том числе и при синдроме Штурге — Вебера, выявлена случайная мутация в гене GNAQ, также возможны изменения в гене GNA11.
При сочетании капиллярной мальформации с другими патологиями наблюдаются изменения в других генах:
- при сочетании с артериовенозной мальформацией (АВМ) характерны изменения в гене RASA1 или EPHB4;
- при сочетании с микроцефалией — изменения в гене STAMBP;
- при сочетании с увеличением головного мозга и дефектом коры в виде мелких неглубоких извилин — изменения в гене PIC3CA.
При врождённой геморрагической телеангиэктазии — синдроме множественных сосудистых мальформаций — в зависимости от типа определяются изменения в трёх генах:
- 1 тип — ENG;
- 2 тип — ACVRL1;
- 3 тип — SMAD4.
Нарушение закладки капилляров в дерме приводит к появлению расширенных сосудов. Выдвигались теории о том, что иннервация таких сосудов нарушается, особенно при расположении пятна на лице — в зоне иннервации тройничного нерва. Однако при расположении пятна на других участках тела признаки нарушения иннервации не наблюдаются.
Классификация и стадии развития капиллярной мальформации
Наиболее удобная классификация сосудистых аномалий создана Международным обществом по изучению сосудистых аномалий (ISSVA) [7] . Она постоянно дополняется новыми нозологиями и уточняется. Сейчас в этой классификации выделены следующие виды капиллярной мальформации:
- простая;
- сочетающаяся с другими видами сосудистых аномалий: капиллярно-венозная, капиллярно-лимфовенозная, капиллярно-артериовенозная;
- в составе синдромов, например синдрома Штурге — Вебера и синдрома Клиппеля — Треноне. Первый синдром сопровождается поражением кожи, глаз, нервной системы и внутренних органов. Характеризуется наличием капиллярной мальформации на коже лица, ангиомой сосудистой оболочки мозга и мягкой мозговой оболочки. Синдром Клиппеля — Треноне является редким врождённым заболеванием, при котором нарушается формирование кровеносных и лимфатических сосудов, кожи, мышц и костей. Сопровождается появлением винного пятна, пороками развития вен, разрастанием мягких тканей и костей.
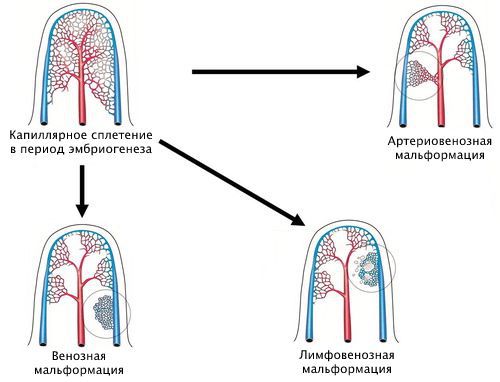
Хотя классификация ISSVA удобна в использовании, она не отображает всю полиморфность капиллярных мальформаций. Её следует дальше структурировать и дополнять.
Осложнения капиллярной мальформации
С возрастом цвет капиллярной мальформации может перейти к красным или бордово-фиолетовым тонам. Часто такое изменение совпадает с утолщением кожи в области пятна [4] [8] . Данный феномен можно объяснить постепенным увеличением диаметра капилляров, которое увеличивает застой крови в зоне пятна. Возникает патологический круг: увеличение диаметра и количества сосудов приводит к усилению кровотока, в свою очередь активный кровоток стимулирует появление новых капилляров. Постепенно участок поражённой кожи утолщается и деформируется.
Активный кровоток в толще кожи приводит к появлению различных новообразований на поверхности капиллярной мальформации. Такие образования вынесены в отдельную группу — CEAN (cutaneous epithelioid angiomatous nodule), т. е. кожные эпителиоидные ангиоматозные узелки. Данная группа включает в себя редкие доброкачественные сосудистые новообразования, в состав которых входят гистиоциты — это эндотелиальные клетки, которые в основном находятся в дерме или под кожей. Такая группа опухолевидных образований впервые была описана итальяно-американским доктором J. Rosai в 1979 году [9] .
Кровотечение как осложнение не характерно для капиллярной мальформации из-за небольшого диаметра патологических сосудов. При порезе или другом повреждении кожи в области капиллярной мальформации не будет сильного кровотечения, оно остановится самостоятельно. Но следует помнить, что частое травмирование кожи, например при бритье, может спровоцировать появление кожных аденоматозных эпителиодных узелков на поверхности мальформации.
Диагностика капиллярной мальформации
Для постановки диагноза при простой капиллярной мальформации достаточно осмотра врача, который занимается лечением этой болезни. Проведения инструментальных или лабораторных исследований для такой формы патологии не требуется [5] . Но при сочетании мальформации с другими сосудистыми аномалиями или синдромами необходимо дополнительное обследование с участием команды врачей: педиатра, хирурга, ортопеда, генетика, онколога, специалиста лучевой диагностики, окулиста и дерматолога.
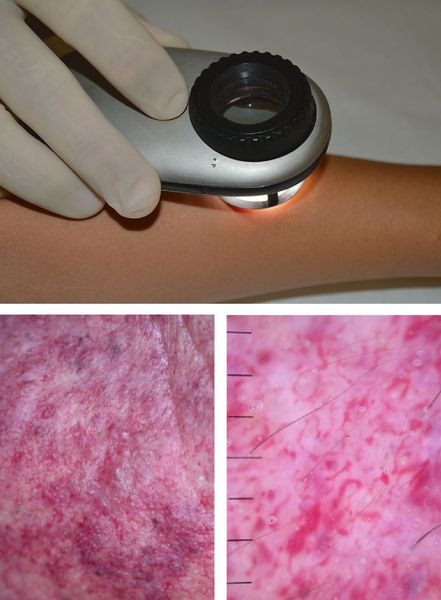
Одним из методов обследования, которые позволяют достоверно визуализировать капиллярную мальформацию, является дерматоскопия — визуальный осмотр кожи через прибор с большим увеличением.
МРТ позволяет определить наличие сосудистого компонента в мягких тканях. В случае простой капиллярной мальформации такие изменения незначительны, поэтому информативность такого исследования минимальная. Учитывая, что у детей младшего возраста это исследование проводится под наркозом или седацией, рутинно выполнять МРТ детям не рекомендуется. Показаниями к МРТ служат: сочетанные формы сосудистых мальформаций и синдромальные формы заболевания, например синдром Штурге — Вебера.
Проведение КТ или МСКТ (мультиспиральной КТ) обязательно при подозрении на распространение патологических процессов на костные структуры, которые сопровождаются их утолщением или деформацией. При сочетанных сосудистых аномалиях и подозрении на проникновение патологических сосудов в костные структуры следует проводить МСКТ с контрастированием. Без введения контраста КТ не информативна.
Чем отличается младенческая гемангиома от капиллярной мальформации?
Гемангиома — это доброкачественная сосудистая опухоль, которая развивается после рождения ребёнка, способна расти и постепенно исчезать. Тогда как капиллярная мальформация — это врождённая сосудистая аномалия, которая появляется уже при рождении. Для неё не характерен пролиферативный рост, отмечается постепенное изменение в цвете.
Иногда гемангиомы возникают при рождении, например врождённые или младенческие гемангиомы. Чтобы отличить их от капиллярной мальформации, ребёнка с сосудистой патологией нужно показать профильному специалисту.
Лечение капиллярной мальформации
Лазерная терапия — основной метод лечения капиллярной мальформации. Она проводится только на селективных лазерах, так как их волны воздействуют исключительно на гемоглобин крови [2] [3] [4] [10] .
Лазерное излучение затрагивает верхние слой капилляров, при котором происходит резкий нагрев эритроцитов. В результате капилляр либо разрывается, либо резко сужается.
Лазерную терапию можно начинать в любом возрасте, но оптимальнее — с 1-го месяца жизни. Если лечение проводится под наркозом, лазерную обработку выполняют в среднем три раза в год, но не больше четырёх. Считается, что для успешной социализации в обществе нужно достичь максимального результата лечения до начала обучения в школе.
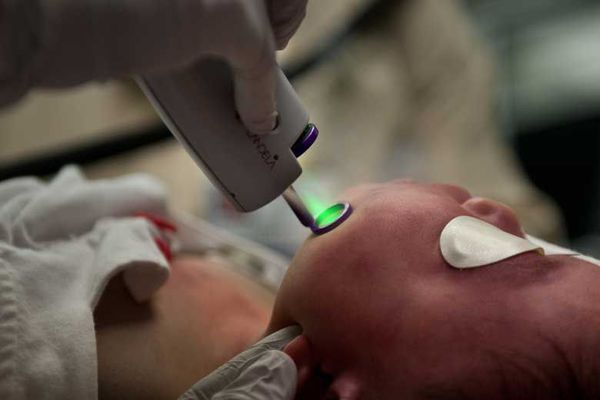
Лазерное лечение имеет свои осложнения : временные (обратимые) и постоянные (необратимые). Все они возникают из-за теплового воздействия лазерного излучения на ткани.
Отёк, покраснение и "синячки" относятся к временным осложнениям. Они свидетельствуют об эффективности проведённой процедуры и проходят, как правило, через 7-10 дней после лечения.
Необратимые изменения возникают при чрезмерном воздействии излучения на кожу. Полученный ожог может приводить к появлению рубца . Избежать этих осложнений можно при выборе грамотного специалиста и правильного лазера.
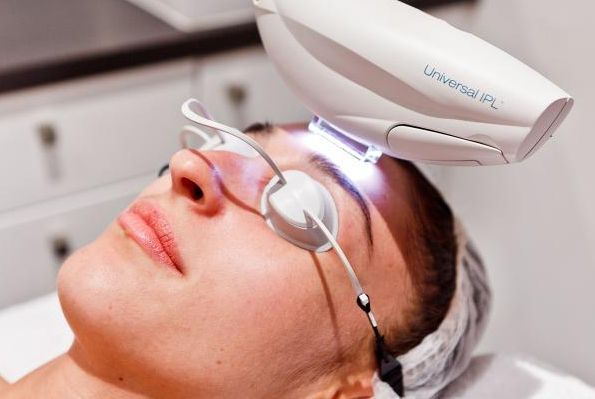
Другим аппаратным методом лечения является IPL — intensivepulselight, т. е. интенсивный импульсный свет. В отличие от лазера, IPL представляет широкополосный свет. По сути, это мощная лампа, для отсечения ненужных диапазонов которой используют специальные фильтры. Такая технология часто используется в косметологии для лечения кожных заболеваний, в том числе для лечения капиллярной мальформации.
До появления лазерных технологий основным методом лечения винных пятен было хирургическое удаление изменённой кожи с пластической коррекцией образовавшегося дефекта. Проводились многочасовые травматичные операции, которые часто оставляли уродующие шрамы, причинявшие больший дискомфорт, чем само пятно.
Склерозирование — ведение лекарственного препарата (склерозанта) через укол — используется при лечении комбинированных мальформаций, например капиллярно-венозной. В лечении простых винных пятен этот метод не используется из-за отсутствия полости, в которую нужно ввести препарат.
Применение бета-адреноблокаторов в виде системной ( пропранолол , атенолол ) или местной терапии ( тимолол , арутимол ) в лечении капиллярной мальформации неэффективно, так как они не действуют на капиллярную ангиодисплазию.
Помимо прочего, сейчас проводятся экспериментальные работы по использованию препарата сиролимуса в качестве системной и местной терапии, но пока широкого применения этот метод не получил.
Прогноз. Профилактика
Как показывают исследования, лазер полностью осветляет только 10-15 % капиллярных мальформаций [11] . В остальных случаях или остаются заметные участки пятна, или лечение совсем не приносит результата. Причина кроется не только в особенностях капиллярной мальформации, но и в нюансах работы лазеров. Однако несмотря на такие цифры, проведённое лечение улучшает качество жизни пациентов [12] .
Специфической профилактики для предупреждения капиллярной мальформации нет. Это врождённый порок развития. У каждого такого пятна есть свои особенности: количество и распределение сосудов в толще кожи, диаметр просвета и преобладание одного типа сосудов над другим. Чтобы лечение было эффективным, врач должен учесть эти нюансы, так как вместе они создают особенности кровоснабжения внутри каждой мальформаций. Иногда доктору удаётся выявить "питающие" сосуды, которые стали причиной неэффективности лазерной коррекции.
Моноизлучение лазеров также имеет свои особенности — определённая длина волны лучше воздействует только на определённую цель. Оператор не может изменить длину волны, но может путём изменения мощности и ширины импульса обработать другие слои кожи. Как показывает опыт, сложнее устранить мелкие капилляры, расположенные у поверхности кожи.
Врожденная аплазия кожи – группа состояний неясной этиологии, которые характеризуются очаговым нарушением формирования кожных покровов с развитием рубцов. Симптомы этого состояния выявляются сразу после рождения ребенка, у которого наблюдается одна или несколько эрозий или изъязвлений на коже головы или, очень редко, на других участках тела. Диагностика врожденной аплазии кожи осуществляется на основании данных осмотра дерматологом, гистологического изучения тканей в очаге поражения. Лечение только симптоматическое с целью недопущения развития вторичной инфекции, но возможна хирургическая коррекция рубцов для уменьшения косметического дефекта.
Общие сведения
Врожденная аплазия кожи – это очаговый дефект развития кожи, при котором нарушается формирование эпидермиса, дермы, придатков, а в особо тяжелых случаях и подкожной клетчатки. Это состояние известно человечеству уже более 250 лет, однако выявить причины его развития до сих пор не удалось, в дерматологии имеются лишь теории на этот счет. Встречаемость врожденной аплазии кожи точно неизвестна, большинство исследователей оценивают ее на уровне 1:10000. Иногда такое состояние сочетается с некоторыми генетическими заболеваниями, другими пороками внутриутробного развития. Врожденная аплазия кожи в большинстве случаев не приводит к тяжелым последствиям, однако косметический дефект в виде рубца на месте патологического очага остается у человека на всю жизнь.

Причины врожденной аплазии кожи
На сегодняшний день нет единой и общепризнанной теории, которая бы объясняла развитие этого врожденного дефекта развития кожи. Предполагается, что причиной врожденной аплазии кожи является целая группа различных патологических факторов, которые ведут к нарушению процесса закрытия нервной трубки или же тормозят развитие эмбриональных зачатков дермы и эпидермиса. Иногда удается выявить семейные формы этого состояния, при этом механизм его наследования, предположительно, аутосомно-доминантный. Но намного чаще встречаются спорадические формы врожденной аплазии кожи, причем иногда в сочетании с другими пороками развития, обусловленные генетическими заболеваниями или воздействием тератогенных факторов. Это дает повод рассматривать данное состояние как следствие влияния на формирующийся плод различных повреждающих факторов.
Симптомы врожденной аплазии кожи
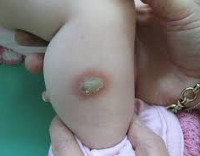
Аплазия кожи выявляется сразу после рождения ребенка. Чаще всего на теменной области обнаруживается очаг округлой формы диаметром 1-3 сантиметра. Примерно в трети случаев возникает два очага, еще реже встречаются три и более участка аплазии кожи. Патологический участок представляет собой эрозию или язву, покрытую корочкой и грануляциями, волосяной покров на нем отсутствует. Однако вокруг язвы вырастают более длинные и темные волоски, что получило название симптома «волосяного воротничка». Цвет образования варьируется от розового до ярко-красного.
Со временем, при отсутствии осложнений (вторичной инфекции, например), участок врожденной аплазии кожи начинает разрешаться с образованием рубца белого цвета. На нем в дальнейшем также не вырастают волосы, и он остается у человека на всю жизнь. Помимо кожных симптомов, у ребенка с очагом врожденной аплазии кожи могут регистрироваться нарушения формирования более глубоко расположенных тканей и другие пороки развития – заячья губа, волчья пасть, атрофия глаз. У детей старшего возраста и взрослых на месте рубца иногда могут развиваться злокачественные новообразования.
Диагностика врожденной аплазии кожи
Распознавание этого заболевания обычно не представляет труда для врача-дерматолога – его симптоматика достаточно специфична, и спутать его с другими врожденными кожными состояниями довольно сложно. Однако в некоторых случаях похожую на врожденную аплазию кожи картину могут иметь и иные патологические процессы и состояния. Поэтому необходимо производить дифференциальную диагностику этой патологии с такими заболеваниями, как очаговая склеродермия, дискоидная красная волчанка, а также с последствиями перинатальной травмы (от щипцов и других акушерских инструментов). Очень похожи на аплазию семейные формы гипоплазии кожи лица, однако при этом атрофические очаги наблюдаются в области висков.
Наиболее точные диагностические данные может дать гистологическое изучение тканей патологического очага. При врожденной аплазии кожи наблюдается резкое уменьшение толщины (вплоть до 1-го слоя клеток) эпидермиса, дермы, иногда подкожной клетчатки. Признаков воспаления и лейкоцитарной инфильтрации (при отсутствии вторичной инфекции) не наблюдается, также не выявляют придатков кожи.
Лечение и прогноз врожденной аплазии кожи
Лечение врожденной аплазии кожи условно разделяется на два этапа. Первый производится непосредственно после рождения ребенка – в этот период показаны только профилактические и уходовые мероприятия (обработка эрозий антибактериальными мазями, увлажняющими средствами), наложение повязки для уменьшения риска травмирования. Через несколько недель на месте патологического очага сформируется рубец, который хоть и остается на всю жизнь, но может быть прикрыт окружающими волосами. Второй этап сводится к хирургическому устранению дефекта (чаще всего, по косметическим причинам), и проводить его можно в позднем детском или взрослом возрасте. При коррекции значительных по площади участков врожденной аплазии кожи может применяться пересадка кожи. Прогноз заболевания в целом благоприятный, некоторые исследователи указывают на необходимость ежегодного осмотра рубца у дерматолога из-за риска развития онкологических процессов.
Расщелины лица формируются в раннем внутриутробном периоде вследствие спонтанных мутаций, провоцируемых биологическими, химическими или физическими тератогенными факторами. Помимо эстетического дефекта внешности, у ребенка возникают множественные расстройства питания, речи, дыхания. Диагностика выполняется антенатально на УЗИ, постнатально с помощью КТ лицевой части черепа, орофарингоскопии, для уточнения причины патологии назначаются кордоцентез, амниоцентез, генетическое тестирование. Лечение расщелины лица предполагает разные типы пластических операций, помощь ортодонтов, логопедов, реабилитологов.
МКБ-10

Общие сведения
Частота встречаемости аномалий формирования лица — 0,6-1,6 случаев на 1000 новорожденных. Патология составляет 13% среди всех врожденных пороков, занимает среди них 2-3 место по распространенности. За последние 40 лет число больных возросло в среднем в 1,5-2 раза, что вызвано нарастанием числа тератогенных влияний, улучшением качества медицинской помощи, в результате чего такие дети имеют значительно большую ожидаемую продолжительность жизни. Расщелины лица — не только медицинская, но и социальная проблема, которая требует комплексных лечебных мероприятий.

Причины
Согласно схеме, предложенной в 1991 году белорусским генетиком Г.И. Лазюком с соавторами, в развитии врожденных аномалий строения лица участвуют экзогенные тератогенные влияния, эндогенные воздействия, которые включают мутации генетического материала и различные заболевания родителей. При комбинации этих факторов нарушается процесс эмбриогенеза, у плода деформируется лицевой скелет.
Точечные изменения генетического кода считаются самым частым этиологическим фактором, встречаются у 92-93% детей, имеющих расщелины. Оставшиеся 7-8% составляют грубые хромосомные аберрации, в том числе при синдромах Патау, Эдвардса, синдроме кошачьего крика. К возможным причинам повреждений генетического материала, сопровождающихся формированием расщелин лица, относят следующие:
- Повреждение половых клеток. Биологическая неполноценность родительского материала при зачатии связана с неправильным образом жизни (курение, алкоголь, наркотические вещества), воздействием профессиональных вредностей, факторов экологии. Чем старше родители, тем выше риск формирования расщелины у ребенка.
- Особенности течения беременности. Значимыми предпосылками порока развития являются: неправильное положение плода, опухоли матки, многоплодная беременность. Эти факторы мешают нормальному формированию скелета ребенка. Травмы живота в первые месяцы гестации также служат фактором риска.
- Экстрагенитальные болезни матери. Риск развития врожденных пороков повышается, если у беременной есть эндокринные нарушения: сахарный диабет, гипотиреоз, гиперкортицизм. Костные аномалии могут провоцироваться анемией у материи и сопутствующей ей хронической внутриутробной гипоксией на ранних сроках гестации.
- Химические факторы. Сильное тератогенное влияние оказывают яды (бензин, формальдегид, соли тяжелых металлов), лекарственные средства – цитостатики, кортикостероидные гормоны, избыточное потребление витамина А. Вероятность образования расщелины лица увеличивается, если беременная женщина страдает хроническим алкоголизмом, токсикоманией, наркоманией.
- Биологические факторы. В группе риска находятся дети, матери которых во время беременности переболели краснухой, корью, ветряной оспой либо являются носителями цитомегаловируса, вируса простого герпеса. Изредка нарушения эмбриогенеза провоцируются инфицированием бактериями, простейшими.
Патогенез
Комбинированные поражения лица, неба и верхней губы возникают у зародыша со 2 по 7 неделю внутриутробного развития. В это время закладываются зачатки будущего лицевого черепа, лобные, верхнечелюстные, нижнечелюстные бугры. Если тератогенный фактор влияет на раннем сроке беременности, возможны массивные расщелины костей, мягких тканей, вплоть до несовместимых с жизнью состояний.
После 7 недели основы челюстно-лицевой зоны сформированы, поэтому влияние экзогенных факторов провоцирует не такие тяжелые поражения. На этом этапе у эмбриона появляются изолированные расщелины неба. Опасный срок продолжается до 10-11 недели внутриутробного развития — к этому времени лицевой череп ребенка уже сформирован, поэтому тератогенные факторы, влияющие в более поздние стадии гестации, не вызывают костных аномалий.
Классификация
С учётом этиологического фактора выделяют наследственные, экзогенные, мультифакториальные аномалии, однако в 25% случаев точные причины установить не удается. По степени тяжести бывают грубые летальные и нелетальные пороки. В практической педиатрии, как правило, используется классификация по анатомической локализации дефектов строения лицевого черепа, согласно которой выделяют:
- Собственно расщелины лица: срединная, косая (колобома), поперечная (макростома).
- Расщелины верхней губы: врожденная скрытая, врожденная неполная (с/без деформации носа), врожденная полная.
- Расщелины неба: скрытые, полные, неполные.
Симптомы
Признаки расщелины лица выявляются сразу после рождения ребенка. Анатомические нарушения строения лицевого скелета различны и зависят от вида патологии. Наиболее типичные проявления аномалий развития лица у новорожденных: явное или скрытое расщепление с укорочением верхней губы, деформация кожно-хрящевого отдела носа, расщепление и укорочение неба.
Изменения лицевого скелета сопровождаются множественными функциональными расстройствами у новорожденного. Повреждения носа обуславливают нарушения дыхания, из-за деформации губ и отсутствия герметичности полости рта ребенок не может сосать материнскую грудь. Дефекты неба способствуют забрасыванию молока в верхние, а затем и нижние дыхательные пути.
Осложнения
При наличии расщелины лица непрогретый воздух вследствие ротового дыхания попадает в дыхательные пути, провоцируя назофарингиты, ларингиты, бронхиты. Воспаление носоглотки в 75% случаев осложняется евстахиитом и отитом, что приводит к стойкому снижению слуха у младенца. Аспирация пищи при сосании вызывает тяжелые пневмонии. Вследствие несостоятельности артикуляционного аппарата у ребенка отмечается слабый тихий крик, замедляется речевое развитие, развивается открытая ринолалия.
Большую опасность представляют нарушения потребления молока/смесей, из-за чего младенец недополучает нутриенты, отстает в физическом развитии, страдает от гиповитаминозов. По мере взросления беспокоят проблемы с прорезыванием зубов, аномалии прикуса, нарушения жевания. Вторичные функциональные осложнения появляются в раннем детстве и у дошкольников. Они включают снижение иммунитета, психоневротические проявления.
Диагностика
Врожденные аномалии лица в основном определяются еще в антенатальном периоде при плановом УЗ-скрининге беременной. При этом врач оценивает размеры и глубину поражения, чтобы заранее спланировать ход реконструктивной операции, скорректировать протокол ведения родов. При подозрении на сочетанные нарушения проводится амниоцентез, кордоцентез с последующей генетической диагностикой. В постнатальном периоде назначается полный комплекс обследований:
- КТ лицевого черепа. Наиболее информативный метод для выявления деформаций костей и мягких тканей, определения степени их выраженности и глубины дефекта. Томография показывает сопутствующие патологии ЛОР-органов, которые зачастую сопровождают расщелины лица.
- Риноскопия. Детальный осмотр носовой полости проводится для диагностики незаращения неба, искривления носовой перегородки, деформации хрящевой части наружного носа. При исследовании врач исключает атрезию хоан, которая может возникать при комбинированном варианте порока.
- Орофарингоскопия. Обследование начинается с тщательного осмотра ротовой полости, в ходе которого педиатр диагностирует расщелины мягкого и твердого неба, деформацию альвеолярных отростков верхней челюсти. Затем врач изучает состояние глотки и миндалин.
- Телерентгенография. Специальный метод диагностики рекомендован перед ортодонтической коррекцией. Он дает стоматологу детальную информацию про аномалии развития зубочелюстного ряда, показывает состояние прикуса, выявляет воспаления пародонта и другие осложнения. В комплексном обследовании метод дополняется ортопантомографией.
Лечение расщелин лица
Коррекция аномалий лицевого скелета представляет сложною задачу, требует участия неонатолога, ортодонта, челюстно-лицевого хирурга. При выявлении показаний к лечению новорожденного привлекают нейрохирурга, отоларинголога, генетика. На первом этапе (0-1 мес. жизни) обеспечивается тщательная диагностика порока и планирование операции, назначается поддерживающая терапия, подбирается оптимальный метод вскармливания. Комплексное лечение включает следующие этапы:
- В грудном возрасте (1-12 месяцев) выполняют начальную ортодонтическую коррекцию съемными или несъемными начелюстными аппаратами. Хирургическая помощь включает первичную хейлопластику, хейлоринопластику, первый этап двухэтапной уранопластики. В этом периоде хирурги также проводят первичную коррекцию колобомы, макростомии.
- В период раннего детства (1-3 года) продолжается ортодонтическое лечение, начинается логопедическое обучение ребенка для правильного формирования речи. Производится второй этап уранопластики, краниопластика, восстановление назоорбитальной области. При необходимости осуществляются костно-пластические реконструкции, дистракционный остеосинтез.
- В дошкольном возрасте (3-7 лет) обеспечиваются повторные реконструктивно-восстановительные вмешательства, чтобы окончательно устранить видимый дефект, достичь максимально возможного эстетического результата. Проводятся речеулучшающие и слухоулучшающие операции. Для исправления прикуса используется различная ортодонтическая аппаратура.
- В школьном возрасте выполняется остеопластика альвеолярного отростка для формирования правильного постоянного прикуса, зубы выравниваются брекет-системой. Повторную открытую ринопластику делают в подростковом периоде для улучшения симметричности и эстетики лица. По показаниям пациенту рекомендуют другие эстетические пластические операции.
Основной массив реабилитационных мероприятий планируется на ранний детский и дошкольный возраст, чтобы к моменту поступления в школу ребенок был максимально адаптирован, не имел грубых деформаций внешности. Родителям необходимо настроиться на продолжительное лечение, поскольку среднее число действий при расщелинах составляет около 4-7 операций, до 65 приемов у ортодонта, до 60 посещений детского психолога.
Прогноз и профилактика
Результаты лечения определяются локализацией расщелины, степенью повреждения артикуляционного аппарата, своевременностью проведения операции. В дальнейшем ребенку могут потребоваться услуги логопеда, психолога, реабилитолога. Профилактика заболевания включает медико-генетическое консультирование, исключение влияния тератогенных факторов при беременности, соблюдение родителями здорового образа жизни при планировании зачатия.
1. К вопросу детализации классификаций врожденной расщелины верхней губы и неба. Ю.С. Рогожина, С.И. Блохина// Проблемы стоматологии. — 2019.
2. Врожденные пороки развития лица, врожденные расщелины верхней губы и неба у детей (методические рекомендации)/ О.Ю. Ершова, Е.В. Меньшикова. — 2016.
3. Ортодонтия: учебное пособие для студентов стоматологического факультета, врачей-ортодонтов, врачей-интернов/ В.И. Куцевляк, А.В. Самсонов. – 2016.
4. Врожденные пороки развития челюстно-лицевой области у детей/ А.К. Корсак, Т.Н. Терехова, А.Н. Кушнер. — 2005.
Врожденные аномалии верхних конечностей - это группа пороков развития, обусловленных нарушением нормального формирования конечностей во внутриутробном периоде. Включает врожденные ампутации, недоразвитие, укорочение одной или обеих рук, наличие врожденного ложного сустава, амниотические перетяжки, косорукость, фокомелию, кампомелию, аномальное количество пальцев кисти или их сращение. Патологии диагностируются на основании осмотра и данных рентгенографии. Лечение чаще хирургическое. Важное значение имеет протезирование, обучение ребенка использованию аномальной конечности для самообслуживания и в быту.
МКБ-10

Причины
Врожденные аномалии верхних конечностей обусловлены нарушением нормального формирования конечностей в периоде внутриутробного развития. Наибольшее значение при возникновении врожденных аномалий верхних конечностей имеет воздействие тератогенных факторов (инфекционные заболевания, прием алкоголя и некоторых лекарственных средств, ионизирующее излучение) на 3-7 неделях беременности. Зачастую причина возникновения врожденных аномалий верхних конечностей остается неизвестной.
Классификация

Классификация врожденных аномалий верхних конечностей, принятая в травматологии и ортопедии, достаточно условна. Затруднения при создании единой классификации обусловлены большим разнообразием дефектов развития. Часто встречающиеся врожденные аномалии верхних конечностей можно классифицировать следующим образом:
- врожденные ампутации верхних конечностей;
- пороки развития (частичное недоразвитие) отдельных сегментов верхних конечностей;
- врожденное укорочение верхних конечностей;
- избыточный рост верхних конечностей или их сегментов;
- амниотические перетяжки;
- врожденные ложные суставы.
Первые три группы (частичное недоразвитие, врожденные ампутации и врожденное укорочение) объединяются в группу редукционных пороков (пороков, обусловленных остановкой формирования или задержкой роста отдельных частей скелета).
Виды аномалий
Врожденные ампутации
Группа поперечных редукционных пороков конечностей, характерным признаком которых, в отличие от продольных пороков, является полное отсутствие нижнего отдела конечности. Тяжелая патология. Встречается достаточно редко. Возможна врожденная ампутация на любом уровне: плечо, предплечье, кисть, фаланги пальцев. Конечность заканчивается культей. Если конец культи располагается не на уровне сустава и образован трубчатой костью, по мере роста ребенка нередко возникает деформация культи, обусловленная неравномерным ростом кости и мягких тканей.
Кость растет быстрее, культя становится заостренной, возникает опасность повреждения кожи заострившимся концом кости. В таких случаях показана реампутация. Если ребенок продолжает расти, культю формируют с избытком мягких тканей для предупреждения повторного развития осложнения. Лечение этой патологии заключается в протезировании конечности. В некоторых случаях выполняются реконструктивные операции для расширения возможностей последующего протезирования и обеспечения большей функциональности протеза.
Амелия
Полное отсутствие конечности. Возможно отсутствие конечностей с обеих сторон (абрахия) или одностороннее отсутствие конечности (монобрахия). Плечевой пояс на стороне отсутствующей конечности деформирован и недоразвит. Лечение заключается в проведении корригирующих операций и последующем протезировании.
Фокомелия
Врожденная аномалия верхних конечностей, при которой полностью или частично отсутствуют близкие к туловищу (проксимальные) отделы конечности. Кисть прикрепляется к туловищу или к недоразвитому проксимальному отделу плеча. Конечность по внешнему виду напоминает ласт тюленя, чем и обусловлено второе название этого порока развития. Кисть при фокомелии может быть нормально сформированной или рудиментарной (неполной, недоразвитой). Если от туловища вместо нормальной кисти отходит один палец (недоразвитый или полностью сформированный), патология называется перомелией. Как правило, дети обучаются пользоваться деформированной конечностью в объеме, достаточном для самообслуживания. Протезирование проводится с целью устранения косметического дефекта.
Врожденная косорукость
Врожденная аномалия верхних конечностей, относящаяся к группе продольных редукционных пороков, для которых характерно недоразвитие отдельных сегментов верхней конечности вдоль ее продольной оси. Причиной врожденной косорукости может быть недоразвитие одной из костей предплечья или аномалия развития мышц предплечья.
Лучевая косорукость (патология, обусловленная недоразвитием лучевой кости) встречается чаще локтевой косорукости. Дефект может быть односторонним или двусторонним. Дефект лучевой кости сочетается с недоразвитием первого пальца, мышц предплечья и костей запястья с лучевой стороны. При этой патологии кисть ребенка наклонена кнутри. Функция кисти снижена, захват предметов затруднен из-за недоразвития первого пальца.
Локтевая косорукость обусловлена недоразвитием или отсутствием локтевой кости, что подтверждается при проведении рентгенографии. Сопровождается недоразвитием мышц с локтевой стороны предплечья. Возможно недоразвитие костей запястья и пястных костей с локтевой стороны, отсутствие или недоразвитие IV-V пальцев. Кисть ребенка наклонена кнаружи, функция кисти снижена.
Лечение врожденной косорукости длительное, многоэтапное, должно проводиться детским ортопедом с первых дней жизни ребенка. Детям в возрасте до 2 лет назначают лечебную физкультуру и массаж, накладывают специальные гипсовые повязки для исправления контрактур. Оперативные вмешательства проводятся после того, как ребенку исполнится 2 года. Количество и характер операций зависят от выраженности патологии. При невозможности обеспечить достаточное восстановление функции конечности и для устранения косметического дефекта проводится протезирование.
Эктродактилия
Врожденная аномалия верхних конечностей, сопровождающаяся расщеплением кисти. Выделяют типичную эктродактилию, при которой глубокое расщепление кисти сопровождается отсутствием одного или нескольких пальцев, а иногда – и одной или нескольких пястных костей. Вторая разновидность этой аномалии развития – нетипичная эктродактилия, при которой анатомическая структура кисти практически не изменена, а расщелина нерезко выражена и имеет вид увеличенного межпальцевого промежутка.
Тактика лечения выбирается в зависимости от выраженности патологии. Консервативная терапия включает в себя лечебную физкультуру, массаж и наложение гипсовых повязок. При сохранении функции первого пальца проводятся реконструктивные операции.
Брахидактилия (короткопалость)
Врожденная аномалия верхних конечностей, для которой характерно отсутствие, недоразвитие или выраженное укорочение фаланг пальцев. Консервативная терапия (ЛФК, массаж) направлена на разработку мышц и связок кисти. При выраженной брахидактилии проводят реконструктивные операции.
Полидактилия
Увеличение количества пальцев. Полидактилия может характеризоваться полным и неполным развитием дополнительных пальцев. Лечение оперативное, заключается в удалении добавочного пальца.
Синдактилия
Сращение нескольких пальцев между собой носит название синдактилия. Чаще срастаются второй и третий пальцы. Возможно сращение всех мягких тканей, сращение костей или образование кожной перепонки между пальцами. В возрасте 2-3 лет ребенку пальцы ребенка разделяют хирургическим путем.
Гигантизм
Врожденная аномалия верхних конечностей, при которой наблюдается увеличение некоторых сегментов (чаще – пальцев) или всей конечности.
Кампомелия
Искривление трубчатых костей верхних конечностей (плечевой кости и/или костей предплечья). В некоторых случаях с возрастом деформация конечностей исчезает самостоятельно. Если искривление не выравнивается, проводят хирургическую коррекцию.
Читайте также:

