Что такое полиморфный дерматоз беременных
Обновлено: 29.04.2024
Christine Savervall, Freja Laerke Sand, Simon Francis Thomsen. Dermatological Diseases Associated with Pregnancy: Pemphigoid Gestationis, Polymorphic Eruption of Pregnancy, Intrahepatic Cholestasis of Pregnancy, and Atopic Eruption of Pregnancy.
Дерматозы, ассоциированные с беременностью: пемфигоид, полиморфные высыпания, холестаз беременных, атопическая сыпь
Абстракт
Дерматозы, возникающие во время беременности, очень важно знать для клинициста, так как они поражают большое количество беременных и представляют собой опасность для плода. К этим заболеваниям относятся пемфигоид беременных, полиморфные высыпания беременных, внутрипеченочный холестаз беременных и атопическую сыпь беременных. В данном обзоре описывается патогенез, клинические особенности и лечение данных дерматозов.
Введение
В период беременности выделяют три группы кожных заболеваний. К первой группе относятся доброкачественные заболевания, возникающие вследствие гормональной перестройки, происходящей во время беременности; ко второй группе относятся ранее существовавшие заболевания, обострившиеся во время гестации; к третьей группе относятся дерматозы, специфические для беременности [1].
Дерматозы беременных – это специфическая группа зудящих патологий, которые возникают только у беременных. Из – за неясности этиопатогенеза, редкой встречаемости и сходства в клинической картине постоянно ведутся дискуссии о том, как классифицировать эти заболевания. Последняя классификация предложена Амбрус – Рудольф [2] в 2006 году, и включает пемфигоид беременных, полиморфный дерматоз беременных, внутрипеченочный холестаз и атопическую сыпь беременности (Табл.1).
Циркулирующие IgG, активация комплемента, реагирование антител с амниотическим эпителием, плацентой, базальной мембраной кожи, приводя к аутоиммунной реакции и повреждению тканей с образованием пузыря.
Гистология: выявление поверхностных и глубоких лимфоцитогистиоцитарных эозинофильных инфильтратов; ПИФ: отложения IgG и С3 на базальной мембране
Системные ГКС в дозе 0.5 мг/кг, с постепенным снижением до поддерживающей дозировки в зависимости от активности заболевания; топические ГКС
III и IV классы;
Циклоспорин а, дапсон, азатиоприн или Метотрексат (после родов)
Крапивница или везикулярные высыпания у новорожденных (из-за переноса антител от матери к плоду); преждевременные роды, гипотрофия плода; токсичность при применении циклоспорина А.
Перерастяжение передней брюшной полости вследствие увеличение массы тела, приводящее к воспалению соединительной ткани; изменения уровня кортизола; атопия.
Сильно зудящие уртикарные высыпания, отечные папулы и бляшки, папуловезикулы, эритема, пузыри, волдыри.
Гистология: дермальный отек, с периваскулярным лимфоцитарным инфильтратом, состоящим из эозинофилов, Т- клеток и макрофагов
Нет побочных эффектов, связанных с заболеванием и использованием системных ГКС; использовать только разрешенные во время беременности антигистаминные препараты
Гормональные изменения, генетическая предрасположенность, экзогенные факторы (сезонные колебания), диета.
Сначала на ладонях и подошвах, с последующим распространением на весь кожный покров; экскориации, пруриго, узелки
Преждевременные роды, интранатальный дистресс плода, мертворождение, дефицит витамина К, коагулопатии
Снижение продукции цитокинов Т – хелперами 1 типа, увеличение продукции цитокинов Т – хелперами 2 порядка
66% - экзематозные поражения кожи в типичных для атопического дерматита местах; 33% - незначительный зуд, папулы на туловище и конечностях
Нет патогномоничных симптомов, специфичных для заболевания,
повышенный уровень IgE в сыворотке крови у 20-70%
Топические ГКС II–IV класса. Топические ГКС.
Антигистаминные препараты.
фототерапия
Антибиотики в случаях вторичной инфекции.
Целью данного обзора является изучение четырех специфических дерматозов беременных. Некоторые дерматозы представляют собой риск для развития плода, и тем самым, являются важной темой для клиницистов.
Пемфигоид (герпес) беременных
Пемфигоид беременных – это редкое кожное аутоиммунное заболевание, сопровождающее интенсивным зудом и возникающее только во время беременности. Пемфигоид беременных по клинико – иммунологическим особенностям имеет сходство с другими пузырными дерматозами.
Из – за схожести морфологической картины – волдыри – прежнее название этого заболевания – герпес беременных. Название было изменено из – за отсутствия связи с герпесвирусной инфекцией. Заболевание возникает во втором и третьем триместре беременности [2,3], однако сообщается о случаях возникновения в первом триместре и послеродовом периоде [2,4,5]. Распространенность заболевания одинакова во всем мире и составляет 1:60.000 [6,7]. Патогенез до конца не выяснен, но в 61 – 80% случаев существует ассоциация с HLA – DR3 и 52 – 53% - с HLA – DR4 [8].
Патогенез
Первичный иммунный ответ происходит внутри плаценты. Циркулирующие IgG реагируют с амниотическим эпителием плацентарной ткани и базальной мембраной кожи. Аутоиммунные реакции, происходящие в коже, связаны с накоплением иммунных комплексов, активацией комплемента, хемотаксисом и дегрануляции эозинофилов, в результате чего происходит повреждение ткани и формирование пузырей [9]. Основной инициирующий фактор остается невыясненным, но предполагается, что аллогенная или аутоиммунная реакция связанна с отклонением от нормальной экспрессии TI продукта главным комплексом гистосовместимости [10].
Клинические особенности
Пемфигоид беременных начинается с появления сильно зудящих уртикарных кольцевидных высыпаний, затем появляются везикулы и большие напряженные пузыри на эритематозном фоне. Излюбленной локализацией является околопупочная область (Рис.1). В 90% случаях в дальнейшем высыпания распространяются по всему животу, а в некоторых случаях, и до бедер, ладоней и подошв [11]. Зачастую в последний месяц заболевание стихает и обостряется сразу после родов. Активность процесса уменьшается и исчезает в течение первых месяцев после родов, и вновь возникает при последующих беременностях. У большинства пациентов заболевание разрешается спонтанной ремиссией, без лечения, через несколько недель или месяцев после родов.
Диагностика
Диагноз пемфигоида беременных основывается на характерной клинической картины, данных гистологического обследования и прямой иммунофлюоресценции. Для классической гистологической картины характерно наличие поверхностных и глубоких периваскулярных лимфогистиоцитарных эозинофильных инфильтратов. При прямой иммунофлюоресценции обнаруживается отложение на базальной мембране IgG и С3 – комплемента [4, 11]. Отложение С3 – комплемента обнаруживается в 100% случаев, в то время как отложение IgG только в 25 – 50% [11].
Лечение
Лечение пемфигоида беременных начинается с приема пероральных ГКС в дозе 0.5 мг/кг, далее доза постепенно снижается до поддерживающей, в зависимости от активности заболевания. При легком течении возможно применение топических ГКС III и IV класса. Если топические и системные ГКС оказываются неэффективными, лечение дополняют применением системных иммуносупрессантов, таких как Циклоспорин, Дапсон, Азатиоприн, Метотрексат (после родов).
Влияние пемфигоида беременных на плод
В результате трансплацентарной передачи антител IgG1 от матери к плоду, у 10% новорожденных развивается слабая клиническая картина, состоящая из крапивницы или везикулярных высыпания на коже [9] (Рис.2). Пемфигоид беременных ассоциирован с преждевременными родами и гипотрофией плода. Некоторые исследователи предполагали, что отклонения от нормы у новорожденных связаны с применением системных ГКС, но скорее всего, это связано с активностью дерматоза, а не с применением ГКС. Высокий риск развития патологии у плода чаще связан с развитием пемфигоида беременных в первом и втором триместре. Системное применение ГКС не влияет на исход беременности [14]. Однако, необходимо осуществлять мониторинг состояния беременной во время приема системных ГКС. Также из – за токсичности для организма матери и гипотрофии со стороны плода необходим тщательный контроль за пациентами при приеме Азатиоприна. Азатиоприн можно принимать во время беременности, но его прием должен быть под контролем. Метотрексат при беременности противопоказан.
Коморбидные заболевания
Пемфигоид беременных часто ассоциирован с другими аутоиммунными заболеваниями, такими как, болезнь Грейвса, тиреоидит, злокачественная анемия [5,11]. Это связано с наличием антигенов HLA – DR3 и DR4 [15] при этих аутоиммунных заболеваниях.
Полиморфный дерматоз беременных
Полиморфный дерматоз беременных – доброкачественное, саморазрешающееся воспалительное заболевание, чаще встречается у первобеременных в третьем триместре или послеродовом периоде [9,16,17]. Редко встречается при последующих беременностях [17]. Это самый распространенный дерматоз у беременных, его частота составляет 1 на 160 случаев беременностей [9,18]. Несмотря на то, что частота заболевания высока, этиология до сих пор не ясна. Отмечается взаимосвязь с большой прибавкой массы тела, иммуно – гормональной перестройкой, но ни одна теория до сих пор не является обоснованной [3,9,18].
Патогенез
Патогенез заболевания до сих пор не изучен. Предполагают, что перерастяжение брюшной стенки приводит к повреждению соединительной ткани, вызывая воспалительную реакцию [9,18]. В проведенном исследовании, в котором приняли участие 200 пациентов с полиморфным дерматозом, было обнаружено снижение кортизола в сыворотке крови по сравнению с контрольной группой. Другая теория заключается в наличии атопии у беременных. Исследовав 181 пациентов было обнаружено, что у 55% была выявлена атопия [18]. До сих пор нет доказательств относительно вклада в патогенез циркулирующих иммунных комплексов и наличия HLA класса.
Клинические особенности
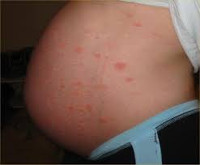
Излюбленной локализацией высыпаний является живот, обычно на стриях, не затрагивая область пупка, заболевание начинается с появления зудящих эритематозных уртикарных папул и бляшек (Рис.3). Характерно быстрое распространение на бедра, ягодицы, грудь и спину. Вовлечение ладоней и стоп встречается редко [9]. Высыпания отличаются полиморфизмом: папуловезикулы, пурпура, пузырьки.
Диагностика
В настоящее время не существует методов диагностики. Гистопатология различается в зависимости от стадии заболевания. Диагноз основывается на клинической картине и биопсии. При биопсии обнаруживают поверхностный дермальный отек, периваскулярный лимфоцитогистиоцитарный инфильтрат, состоящий из эозинофилов, Т – хелперов и макрофагов. На более поздних стадия обнаруживаются эпидермальные изменения: гипер – и паракератоз [9,16].
Лечение
Лечение симптоматическое. Обычно для устранения зуда и высыпаний достаточно применение кортикостероидов с или без приема антигистаминных препаратов. В тяжелых случаях может понадобиться применение системных ГКС. Чаще заболевание саморазрешается в течение нескольких недель после родов без пигментных поствоспалительных рубцов.
Риски для плода
Полиморфный дерматоз беременных не опасен для плода и новорожденных. Исход заболевания у матери обычно благоприятный. При приеме топических и системных ГКС необходим контроль за состоянием организма беременной. При назначение антигистаминных препаратов следует отдать рпедпочтение Цетиризину, Лоратадину и Фексофенадину.
Внутрипеченочный холестаз беременных
Внутрипеченочный холестаз беременных характеризуется тяжелым кожным зудом и вторичным поражением кожи в третьем триместре беременности. Холестаз беременных представляет собой обратимую форму холестаза, который развивается у генетически предрасположенных к нему индивидуумов. Холестаз беременных не относится к первичным дерматозом, но из – за корреляции проявлений кожных симптомов во время гестации и наличием рисков для плода, был отнесен к специфическим дерматозам беременных. Распраненность дерматоза наиболее высока в Скандинавии и Южной Африке, частота около 1%.
Патогенез
В основе патогенеза лежит взаимодействие гормональных, генетических и средовых факторов [9]. К экзогенным факторам относятся сезонные колебания окружающей среды [21], а также особенности диеты, дефицит селена [22]. Роль экзогенных факторов в развитии заболевания до сих пор изучается.
Клиническая картина
Внутрипеченочный холестаз беременных характеризуется наличием зуда без первичного поражения кожи с или без желтухи. Частота желтухи: 0.02 – 2.4% [23]. Зуд обычно начинается на ладонях и подошвах, далее распространяется по всему кожному покрову. Интенсивный зуд часто сочетается со вторичными экскориациями (Рис.4). Обычно они локализуются на нижних конечностях, чаще в области голеней. Симптомы обычно проходят в течение 1 – 2 дней после родов, но могут сохраняться в течение 1 – 2 недель [9]. Существует высокий риск повторного возникновения заболевания при повторных беременностях (50 – 70%), а также при применение оральных контрацептивов.
Диагностика
Диагноз основывается на наличии кожного зуда, повышения уровня желчных кислот и аминотрансфераз.
Лечение
Целью лечения является снижение уровня желчных кислот в сыворотке крови и устранение кожного зуда. Для облегчения кожного зуда возможно использование урсодезоксихолевой кислоты, при их применении не наблюдаются побочных эффектов и влияния на исход беременности [24]. Использование Холестирамина, антигистаминных препаратов, топических и системных кортикостероидов не имеет доказательной базы и может оказать неблагоприятное воздействие на исход беременности [1,24]. В исключительных случаях может быть использована фототерапия.
Риски для плода
Холестаз беременных ассоциирован с преждевременными родами (20 – 60%), с последующим развитием интранатального дистресса плода (20 – 30%), а также с мертворождением (1 – 2%) [9]. Тяжелое течение холестаза может приводит к дефициту витамина К и коагулопатиям у беременных и детей [1]. За этим необходимо тщательно следить во время и после беременности.
Атопическая сыпь беременных
Атопическая сыпь беременных – доброкачественное состояние, для которого характерны зудящие экзематозные или папулезные очаги, чаще у предрасположенных к атопическому дерматиту или имеющие атопический дерматит в анамнезе. Термин «Атопическая сыпь беременных» обозначает гетерогенную группу зудящих расстройств во время беременности, такие как, пруриго беременных, зудящий фолликулит беременных, экзема беременных. Атопическая сыпь является наиболее частой причиной зуда во время беременности [2,16]. Заболевание имеет две группы пациентов: первая группа пациентов, которые имеют в анамнезе атопический дерматит, а ко второй группе пациентов относятся беременные, у которых атопическая сыпь появилась впервые во время беременности. У 80% беременных сыпь появилась впервые [2]. Заболевание развивается в начале первого или второго триместра и обычно рецидивирует при последующих беременностях. У большинства беременных с атопической сыпью имеется повышенный уровень IgE в крови. У таких беременных положительные тесты на аллергены, а также отягощенный наследственный анамнез по атопическому дерматиту.
Патогенез
Считается, что в основе патогенеза атопической сыпи лежат иммунологические изменения. Беременность ассоциирована сдвигом иммунного ответа в сторону продукции цитокинов Th 2 порядка (ИЛ – 4 и ИЛ – 10). Продукция противовоспалительных цитокинов ответственна за изменения кожи во время беременности [25].
Клиническая картина
Основными клиническими особенностями являются кожный зуд, пруриго, экскориации, экзематозные поражения кожи (Рис.5). У двух третей беременных высыпания локализуются на типичных для атопического дерматита местах, на лице, шеи, сгибательных поверхностях конечностях, у оставшихся беременных сыпь локализуется на туловище и конечностях и сопровождается незначительным зудом. Рассчесывания приводят к экскориациям и вторичным инфекциям кожи. Экзема обычно исчезает после родоразрешения.
Диагностика
Диагноз основывается в основном на клинической картине. Патогномоничных симптомов при атопической сыпи беременных нет. В сыворотке крови можно выявить повышенный уровень IgE (20 – 70%) [2].
Лечение
Лечение зависит от тяжести заболевания. Обычно достаточно применение топических ГКС III и IV класса, но при тяжелом состоянии могут быть необходимы системные ГКС и антигистаминные препараты. При неэффективности лечения возможно использования фототерапии. При присоединении бактериальной инфекции необходимо применение антибиотиков.
Риск для плода
Атопическая сыпь беременных не влияет на развитие и состояние плода и новорожденных, но указывает на то, что у ребенка высокий риск развития атопического дерматита в будущем.
Выводы
Кожный зуд и высыпания являются общими во время беременности и, как правило, имеют доброкачественный характер и склонны к саморазрешению. Они составляют немногочисленную группу воспалительных заболеваний, ассоциированные с беременностью и/или раннем послеродовым периодом, которые могут приводить к тяжелым патологиям плода, мертворождению и преждевременным родам [23].
Зуд является общим симптомом для этой группы заболеваний. Заболевания различаются по морфологии высыпаний, локализации, времени возникновения, но в то же время имеют много общего. Для неопытных клиницистов порой бывает сложно поставить диагноз, основываясь только на клинической картине. К вспомогательным методам диагностики относятся гистопатология, анализ крови, прямая иммунофлюоресценция. Для пемфигоида беременных и холестаза беременных лабораторные анализы являются основополагающими. Поэтому, необходимо для постановки диагноза учитывать данные анамнеза, клиническую картину и гистопатологию.
Риск для плода имеется только при пемфигоиде и холестазе беременных. Для успешного исхода беременности необходим многопрофильный контроль с участием дерматолога, педиатра, акушера, гастроэнтеролога.
Dermatological Diseases Associated with Pregnancy: Pemphigoid Gestationis, Polymorphic Eruption of Pregnancy, Intrahepatic Cholestasis of Pregnancy, and Atopic Eruption of Pregnancy
Дерматозы беременных — это группа специфических кожных заболеваний, которые возникают при гестации и спонтанно разрешаются после родов. Проявляются зудом, уртикарными, папулезными, везикулярными, буллезными, пустулезными высыпаниями, изменением цвета кожи. Диагностируются на основании данных иммунограммы, РИФ, ИФА, результатов гистологического исследования биоптата, биохимического анализа крови, посева отделяемого или соскоба. Для лечения применяются противогистаминные препараты, мембраностабилизаторы, топические и системные глюкокортикостероиды, эмоленты.
МКБ-10
Общие сведения
К категории дерматозов беременных относят четыре заболевания с кожными симптомами, ассоциированные с гестационным периодом и лишь в редких случаях проявляющиеся после родов, — атопический дерматит, пемфигоид, полиморфный дерматоз, акушерский холестаз. Только у 20% пациенток с атопическим дерматитом характерные расстройства выявлялись до беременности. Патологии диагностируются у 1,5-3% беременных женщин, как правило, имеющих наследственную предрасположенность к аллергическим реакциям и аутоиммунным заболеваниям. Общим отличительными особенностями, позволяющими объединить гестационные дерматозы в одну группу, являются доброкачественное течение, связь с периодом беременности, наличие зуда в клинической картине.

Причины
Этиология специфических поражений кожи, выявляемых при беременности, изучена недостаточно. Большинство специалистов в сфере акушерства связывают их с физиологической гормональной и иммунной перестройкой в период гестации. Определенную провоцирующую роль играют изменения, происходящие в коже, — растяжение соединительнотканных волокон, активация эккриновых потовых желез. Непосредственными причинами дерматозов считаются:
- Повышение активностиTh2. Изменения иммунитета у беременных направлены на предотвращение отторжения плода. Во время вынашивания ребенка уменьшается выработка гуморальных антител, угнетается активность Т-хелперов 1-го типа (Th1). Относительное усиление активности Т-хелперов 2-го типа стимулирует образование аллерген-специфических Ig-антител и пролиферацию эозинофилов, что становится предпосылкой для формирования или обострения атопического дерматита.
- Повреждение соединительной ткани. Увеличение объема живота, вызванное ростом беременной матки, сопровождается растяжением кожи и повреждением соединительнотканных волокон. Фрагменты коллагена и эластина могут восприниматься клетками иммунной системы как аллергены, что приводит к развитию локальной аутоиммунной реакции с появлением кожной сыпи. Подобные нарушения чаще наблюдаются при многоплодной беременности, значительном увеличении веса.
- Наследственная предрасположенность. Основой большинства специфических дерматозов, диагностируемых у беременных, являются аутоиммунные процессы. Зачастую атопические кожные заболевания имеют семейный характер и возникают в результате генетически обусловленной аллергической реакции на человеческий лейкоцитарный антиген A31 (HLA-А31), гаптоген HLA-B8, плацентарный антиген, имеющий сходство с коллагеном базальной мембраны кожных покровов (BPAG2, BP180).
Патогенез
Предположительно механизм развития дерматозов беременных обусловлен нарушением иммунной реактивности с развитием реакций гиперчувствительности Th2-типа, активацией тучных клеток и базофилов, выделяющих медиаторы воспаления. У 70-80% пациенток в ответ на стимуляцию плацентарным антигеном, фрагментами соединительнотканных волокон, другими аутоантигенами усиливается пролиферация Т-лимфоцитов 2 типа. Th2-клетки активно синтезируют интерлейкины 4 и 13, которые стимулируют образование IgE. Под действием иммуноглобулинов Е дегранулируются тучные клетки и базофилы, активируются макрофаги, возникает эффект множественной сенсибилизации. Дополнительно под влиянием интерлейкинов 5 и 9 дифференцируются и пролиферируют эозинофилы, что усугубляет атопический ответ.
В 15-20% случаев реакция вызвана не гиперпродукцией IgE, а влиянием провоспалительных цитокинов, гистамина, серотонина, других факторов. Под действием медиаторов, поступающих в межклеточное пространство, кожные сосуды расширяются, развивается эритема, ткани отекают, инфильтрируются Т-хелперами-2. В зависимости от выраженности воспалительных изменений наблюдаются зуд, папулезная, везикулезная, пустулезная сыпь. Определенное значение в патогенезе гестационных дерматозов, особенно атопического дерматита, имеет дисбаланс вегетативной нервной системы, проявляющийся высокой активностью холинэргических и α-адренергических рецепторов на фоне угнетения β-адренорецепторов. У пациенток, страдающих акушерским холестазом, раздражение кожи вызвано усиленной экскрецией и накоплением желчных кислот.
Классификация
Систематизация форм расстройства учитывает этиологические факторы, особенности патофизиологических изменений, клиническую картину заболевания. Выделяют следующие типы дерматозов беременных, которые отличаются распространенностью, кожной симптоматикой, вероятностью осложненного течения:
- Атопический дерматит. Составляет более половины случаев поражения кожи при гестации. Обусловлен усиленным Th2-ответом. В 80% случаев впервые диагностируется при беременности и в последующем никак не проявляется. Может быть представлен экземой, пруриго (почесухой) или зудящим фолликулитом беременных. Обычно эти формы дерматита сопровождаются дискомфортом, но не представляют угрозы для течения беременности.
- Полиморфный дерматоз беременных. Вторая по распространенности кожная патология гестационного периода (заболеваемость составляет 0,41-0,83%). Чаще выявляется в 3-м триместре у пациенток с многоплодной беременностью и у женщин с большой прибавкой веса. Связана с аутоиммунным ответом на повреждение коллагеновых волокон. Характеризуется зудом, полиморфной сыпью. Не влияет на вероятность осложнений при гестации.
- Внутрипеченочный холестаз (зуд) беременных. Наследственное заболевание, возникающее у 0,1-0,8% больных с генетическими дефектами аллелей HLA-B8 и HLA-А31. Зуд беременных обычно развивается в последнем триместре беременности. Вероятнее всего, дерматологические симптомы являются результатом раздражающего воздействия желчных кислот, циркулирующих в коже. Из всех гестационных дерматозов наиболее опасен в плане осложнений.
- Пемфигоид (герпес) беременных. Редкая аутоиммунная патология, распространенность которой составляет 0,002-0,025%. Аллергеном служит плацентарный антиген, вызывающий перекрестную реакцию на коллаген базальной кожной мембраны. Проявляется зудом, уртикарной, везикулезной сыпью. Возможно осложненное течение беременности, наличие высыпаний у новорожденного, рецидив заболевания при повторных гестациях.
Симптомы дерматозов беременных
Общими признаками гестационных заболеваний кожи являются зуд разной интенсивности, сыпь, изменение цвета кожных покровов. Клиническая симптоматика определяется видом дерматоза. Атопический дерматит чаще выявляется у первородящих беременных в 1-2 триместрах, может повторяться при последующих гестациях. Зудящие экзематозные и папулезные высыпания обычно локализованы на лице, шее, сгибательных поверхностях верхних и нижних конечностей, ладонях и подошвах, реже распространяются на живот. При зудящем фолликулите — редко встречающемся варианте атопического дерматита — на верхней части спины, груди, руках, плечах, животе возникает угревая сыпь, представленная множественными папулами и пустулами размерами 2-4 мм, расположенными в основании волосяных фолликулов.
Признаки полиморфного дерматоза появляются у первородящих пациенток в III триместре, реже — после родов. Зудящие красные папулы, бляшки, пустулы вначале образуются на коже живота, в том числе над растяжками, после чего могут распространяться на грудь, плечи, ягодицы, бедра, однако практически никогда не поражают слизистые, кожу возле пупка, на лице, подошвах, ладонях. Диаметр отдельных элементов составляет 1-3 мм, возможно формирование сливных полициклических очагов.
Уртикарная, везикулезная, буллезная сыпь у беременных с пемфигоидом возникает на 4-7 месяце, изначально локализуется в околопупочной области, затем обнаруживается на груди, спине, конечностях. При повреждениях пузырьков и волдырей появляются эрозии, корки. Часто элементы высыпаний сгруппированы. С каждой последующей гестацией пемфигоидный дерматоз начинается раньше, сопровождается более выраженной симптоматикой.
Отличительными особенностями внутрипеченочного холестаза являются первичный характер интенсивного кожного зуда и пожелтение кожи, выявляемое у 10% беременных. Зудящие ощущения обычно возникают остро на ладонях, подошвах, постепенно распространяясь на живот, спину, другие части тела. Сыпь, как правило, вторичная, представлена расчесами (экскориациями), папулами. Чаще всего клинические признаки заболевания определяются в 3 триместре.
Осложнения
Вероятность осложненного течения зависит от вида заболевания. В большинстве случаев дерматозы беременных повторяются при следующих гестациях. Наиболее благоприятным является атопический дерматит, который не провоцирует развитие акушерских осложнений и не оказывает влияния на плод. Однако в отдаленном периоде дети, матери которых страдали этим дерматозом, более склонны к атопическим кожным заболеваниям. При полиморфном дерматозе возможно преждевременное рождение ребенка с маленькой массой. В связи с трансплацентарным переносом антител у 5-10% детей, выношенных женщинами с пемфигоидом беременных, выявляются транзиторная папулезная и буллезная сыпь.
При этом дерматозе также возрастает риск развития фетоплацентарной недостаточности, гипотрофии плода, преждевременных родов, послеродового тиреоидита и диффузного токсического зоба у пациентки, рецидива заболевания при приеме оральных контрацептивов и в период месячных. Зуд беременных может осложниться преждевременными родами, попаданием мекония в амниотическую жидкость, внутриутробным дистрессом, антенатальной гибелью плода вследствие токсического действия высоких концентраций желчных кислот. Из-за нарушения всасывания витамина К при внутрипеченочном холестазе чаще страдают процессы коагуляции, возникают послеродовые кровотечения.
Диагностика
Несмотря на выраженные клинические симптомы, постановка правильного диагноза при дерматозе беременных часто затруднена из-за неспецифичности высыпаний, которые могут наблюдаться при многих кожных болезнях. В пользу гестационного происхождения патологии свидетельствует ее возникновение в период беременности, отсутствие признаков микробного поражения, этапность развития элементов сыпи, их распространения по коже. В диагностическом плане наиболее информативны:
- Определение содержания антител. Для атопических дерматитов характерно повышение содержания IgE — специфического маркера аллергических реакций. При герпесе беременных в крови пациенток увеличивается содержание антител IgG4, у всех больных в ходе прямой иммунофлуоресценции определяется отложение комплемента 3 вдоль базальной мембраны, которое иногда сочетается с осаждением IgG. С помощью ИФА выявляются противоколлагеновые антитела, характерные для пемфигоида.
- Исследование биоптата кожи. Результаты гистологических исследований более показательны при пемфигоидном и полиморфном дерматозах. В обоих случаях наблюдается отек дермы, периваскулярное воспаление с инфильтрацией тканей лимфоцитами, эозинофилами, гистиоцитами. Для герпеса беременных патогномоничны субэпидермальные пузыри, для полиморфного дерматоза — эпидермальный спонгиоз. Патогистологические изменения при атопическом дерматите и зуде беременных менее специфичны.
- Биохимический анализ крови. Стандартным методом диагностики акушерского холестаза является исследование пигментного обмена. Из-за нарушенного оттока желчи в крови определяется высокий уровень желчных кислот. У 10-20% беременных с тяжелым течением дерматоза возрастает содержание билирубина. В 70% случаев увеличивается активность печеночных ферментов, особенно АЛТ и АСТ. При остальных гестационных дерматозах биохимические показатели крови обычно не нарушены.
Для исключения бактериального и грибкового поражения рекомендован посев соскоба или отделяемого высыпаний на микрофлору, люминесцентная диагностика. Дифференциальный диагноз осуществляется между различными видами гестационных дерматозов, исключаются чесотка, лекарственная токсидермия, диффузный нейродермит, герпетиформный дерматит Дюринга, себорея, акне, микробный фолликулит, экзема, гепатит и другие заболевания печени. К обследованию пациентки привлекается дерматолог, по показаниям — инфекционист, невропатолог, гастроэнтеролог, гепатолог, токсиколог.
Лечение дерматозов беременных
Возникновение гестационных поражений кожи обычно не становится препятствием для продолжения беременности. Хотя такие дерматозы сложно поддаются лечению из-за постоянного присутствия провоцирующих факторов, правильный подбор препаратов позволяет существенно уменьшить клиническую симптоматику. Схему лечения подбирают с учетом срока беременности, интенсивности зуда, вида и распространенности сыпи. Для медикаментозной терапии обычно используют:
- Антигистаминные препараты и мембраностабилизаторы. Благодаря блокированию гистаминовых рецепторов подавляют воспалительный процесс, уменьшают зуд и высыпания. Назначаются с осторожностью из-за возможного воздействия на плод, особенно в 1 триместре. Предпочтительны противогистаминные средства 2-3 поколения.
- Кортикостероиды. Из-за выраженного противовоспалительного действия эффективны всех гестационных дерматозах, кроме зуда беременных. Обычно применяются в виде топических форм. При тяжелом течении пемфигоида, полиморфного дерматоза, атопического дерматита допустимы короткие курсы системных глюкокортикоидов.
- Эмоленты. Используются в качестве вспомогательных средств для восстановления поврежденного эпидермиса. Увлажняют и смягчают кожу, восстанавливают межклеточные липидные структуры, ускоряют регенерацию. Большинство эмолентов не имеют противопоказаний для назначения беременным с дерматозами.
- Урсодезоксихолевая кислота. Назначается при лечении внутрипеченочного холестаза. Воздействует на кальций-зависимую α-протеинкиназу гепатоцитов, снижая концентрацию токсичных фракций желчных кислот. За счет конкурентного взаимодействия тормозит их всасывание в кишечнике. Усиливает отток желчи.
Беременность при гестационных дерматозах обычно завершается в срок естественными родами. Досрочное родоразрешение рекомендовано только при тяжелом акушерском холестазе с возникновением угрозы для плода. Роды стимулируются на сроках с высокими показателями выживаемости новорожденных. Кесарево сечение выполняется только при наличии акушерских показаний.
Прогноз и профилактика
Прогноз для матери и плода при дерматозах беременных обычно благоприятный. Выбор правильной тактики ведения гестации и мониторинг состояния ребенка позволяет избежать осложнений даже в сложных случаях холестаза. Специальные меры профилактики дерматозов отсутствуют. Пациенткам, перенесшим гестационное поражение кожи при предыдущей беременности, необходимо до 12-недельного срока стать на учет в женской консультации, регулярно наблюдаться у акушера-гинеколога и дерматолога, исключить контакты с пищевыми, производственными, бытовыми аллергенами, контролировать набор веса. Рекомендованы замена синтетического белья натуральным, тщательный гигиенический уход и увлажнение кожных покровов.
1. Дерматозы беременных/ Коробейникова Э.А., Чучкова М.В.// Здоровье, демография, экология финно-угорских народов. – 2011 - №2.
3. Взгляд на проблему специфических дерматозов беременных/ Хачикян Х.М., Карапетян Ш.В.// Клиническая дерматология и венерология.- 2014 - №6.
4. Специфичные для беременности дерматозы/ Уайт С., Филипс Р., Нэйл М., Келли Е.// Skin Therapy Letter – 2014 – 19 (№5).

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.

Ожидание малыша для женщины – это период испытаний, потому что с будущей мамой происходит множество трансформаций: и хороших, и не очень. Во время беременности могут обостриться хронические заболевания или актуализироваться новые проблемы, которые никогда до этого не беспокоили женщину. Полиморфный дерматоз беременных, как раз, и является подобным недомоганием, которое провоцирует исключительно изменения, происходящие в организме будущей мамы.
Заболевание носит и другие названия – эритема беременных токсическая, зудящий уртикарно-папулёзный дерматоз, бляшечный дерматоз беременных и относится к группе дерматозов, которые возникают именно у беременных женщин. Частота его появления следующая: один случай на двести сорок будущих мам. Некоторые специалисты считают, что такого рода дерматоз возникает чаще – одна аномальная беременность с кожными проблемами на сто двадцать здоровых беременностей.
Появление такого рода проблемы характерно для третьего триместра ожидания малыша. В подавляющем количестве случаев полиморфным дерматозом страдают первородящие женщины и очень редко – имеющие вторую беременность. Чаще всего подобные кожные высыпания появляются на тридцать шестой неделе ожидания малыша или за одну-две недели до родов. В некоторых случаях отмечено возникновение дерматоза в послеродовой период, но такие случаи достаточно редки.
При этом важно отметить, что подобные проблемы кожи никак не имеют никаких осложнений для здоровья матери и её будущего малыша. Исключаются даже токсические неблагоприятные влияния, что даёт беременной женщине повод к оптимизму и позволяет более легко в психологическом плане перенести недомогания этого периода.

[1], [2], [3], [4], [5], [6]
Код по МКБ-10
Причины полиморфного дерматоза беременных
В подавляющем большинстве все проблемы со здоровьем у будущих мам возникают из-за резкого и бурного изменения гормонального фона. Такие метаморфозы влияют на все процессы женского организма, а в первую очередь – на обмен веществ. Изменения обменных процессов беременной женщины влияют на некоторые внешние и внутренние трансформации, одна из которых – увеличение массы её тела. Это вполне нормальное явление для беременности потому, что в материнском организме с каждым днём растёт не только плод, но и матка, плацента, увеличивается количество околоплодных вод и так далее.
Но случается, что материнский вес приобретает аномальные цифры – очень увеличивается вопреки нормальным параметрам набора веса в этот период. Это происходит из-за тех же нарушений обменных процессов беременной женщины, а также вследствие того, что обостряются её хронические заболевания, вызывающие избыточную массу тела. Кроме того, нельзя сбрасывать со счетов хороший аппетит будущих мам, многие из которых едят во время беременности столько, что это начинает сильно вредить не только их внешнему виду, но и самочувствию.
Избыточное количество пищи, особенно, сладких и мучных блюд, жирной и жареной пищи, а также копчёностей и так далее приводят к тому, что не только беременная женщина начинает приобретать лишние килограммы. Такое неуёмное питание сказывается на повышении веса плода, приводя к его аномальному увеличению.
Всё вышеперечисленное – избыточный материнский вес и высокая массам тела плода – есть именно те причины полиморфного дерматоза беременных, которые известны специалистам. При этом нужно знать, что многоплодная беременность, при которой вес беременной женщины естественным образом увеличивается, является провоцирующим фактором для возникновения заболевания.

[7], [8], [9], [10], [11], [12], [13]
Симптомы полиморфного дерматоза беременных
Признаки данного кожного заболевания очень ярки и, главное, неприятны для будущей мамы. Что, во-первых, облегчает диагностику заболевания, а во-вторых, помогает правильно и своевременно выбрать терапевтические средства.
Симптомы полиморфного дерматоза беременности следующие:
- Начальная область высыпаний – на животе, с дальнейшим распространением по иным участкам кожи.
- Область пупка не поражается.
- Локализация кожных проблем на коже живота, ягодиц и бёдер. Реже – на верхних и нижних конечностях, ладонях и стопах, груди, а также лице женщины.
- Возникновение высыпаний в данной области, которые по виду напоминают крапивницу. Называются данные высыпания папулами. По виду образовавшиеся папулы – красные, отёчные и эритематозные, а по размеру - от одного до трёх миллиметров.
После своего появления высыпания в очень короткий срок сливаются и образуют бляшки, напоминающие большие волдыри. При этом иногда из бляшек образовываются сливные полициклические очаги поражения. В некоторых случаях на поражённых участках кожи образовываются везикулы – маленькие пузырьки с жидкостью.
- Имеются чёткие границы высыпаний.
- Возникновение сильного зуда поражённой области.
- Половина случаев возникновения папул – на стриях, которые являются растяжками кожи после увеличения объёма беременной женщины.
- Отсутствие поражения слизистых оболочек.
Характер протекания болезни следующий: высыпания появляются и прогрессируют в течение одной или двух недель. Ощущения зуда имеются в области живота, часто начинают чесаться стрии – кожные растяжки. Характер зуда приобретает настолько сильные формы, что это мешает ночному сну беременной женщине, а также её нормальному самочувствию в течение дня.
Угасание, то есть полное исчезновение сыпи происходит сразу же после родов и наблюдается в течение от одной недели до десяти дней.
Диагностика
Диагностика полиморфного дерматоза беременных не является затруднительной. Клиническая картина настолько ясна, что ещё при осмотре больной специалист может поставить правильный диагноз.
При дифференциальной диагностике важно отличать полиморфный дерматоз от клинически схожих иных заболеваний беременных женщин:
- герпеса беременных,
- лекарственной токсикодермии,
- диффузного нейродермита.
При данном виде заболевания может потребоваться проведение лабораторных исследований. Обычно, назначаются следующие анализы:
- общий анализ крови,
- серологический анализ крови,
- биохимическое исследование крови,
- проведение биопсии участка поражённых тканей.
При обработке результатов исследования крови не выявляются каких-либо отклонений от нормы. Результатами биопсии является обнаружение периваскулярной лимфогистиоцитарной инфильтрации, которая локализуется в верхних слоях дермы. Также при биопсии тканей констатируется наличие паракератоза – нарушения рогообразования клеток вследствие потери ими функции производства кератина. И последнее, чем может быть полезна биопсия – в выявлении спонгиоза, который является экссудативным воспалительным процессом в эпидермисе. При этом серозная жидкость начинает скапливаться в межклеточном пространстве шиповатого слоя кожи, что приводит к увеличению межклеточных лакун.

[14], [15], [16], [17], [18], [19], [20]
К кому обратиться?
Лечение полиморфного дерматоза беременных
Среди медикаментов, которые назначаются будущим мамам, можно выделить следующие лекарственные средства:
- Приём седативных (или успокоительных) препаратов.
К разрешённым медикаментам во время беременности относится пустырник, валериана и другие успокоительные средства, которые не настояны на спирту.
Вышеуказанные лекарства назначаются перорально. Они стабилизируют состояние нервной системы беременной женщины, а также способствуют минимизации аллергических реакций организма. Успокоительные препараты позволяют сбросить напряжение, накопленное в течение дня неприятными ощущениями в области живота, и ощутить ночью крепкий и здоровый сон.
Их наружных средств, которые рекомендованы к применению, нужно выделить следующие:
- Смеси с противозудным эффектом, которые необходимо взбалтывать.
- Кремы, в состав которых входит каламин, являющийся цинковой кремистой рудой.
- Кортикостероидные мази и кремы.
Иногда, когда случай полиморфного дерматоза особенно силён, специалист может назначить пероральный приём Преднизона в количестве сорока граммов в сутки.
Профилактика
Не все заболевания поддаются стопроцентным мерам предупреждения. Профилактика полиморфного дерматоза беременных относится к таким же сложным задачам. Конечно, беременной женщине необходимо предпринимать определённые шаги к тому, чтобы не провоцировать такое неприятное кожное заболевание. Но, всё же, нельзя дать гарантию, что при соблюдении всех правил и предписаний, в последнем триместре беременности будущая мама избежит кожных проблем.
Итак, для того, чтобы снизить риск возникновения заболевания женщине необходимо следить за своим весом, а также вести здоровый образ жизни. Профилактические процедуры, относящиеся к питанию, заключаются в следующем:
- Исключить их меню сладости, мучные и кондитерские изделия, белый хлеб и макароны.
- Перестать употреблять жирные продукты, а также блюда с большим количеством растительных масел и животных жиров.
- Изменить технологию приготовления блюд. Вместо жарки лучше всего готовить пищу на пару, варить или тушить.
- Избавиться от консервированной и маринованной пищи.
- На время прекратить употреблять слишком солёные продукты, а также острые блюда.
- Ввести в рацион большое количество растительной пищи, желательно, в свежем виде по сезону. Важно употреблять как можно больше разнообразных овощей, фруктов, ягод и зелени. При этом нужно обращать внимание на своё самочувствие, чтобы избежать аллергических реакций на данную пищу.
- Пить достаточно чистой воды.
- Исключить из употребления кофе, чёрный и крепкий чай, газированные напитки.
- Стараться не есть за два часа до отхода ко сну.
К мерам, помогающим стабилизировать излишний вес, относятся посильные физические упражнения:
- Прогулки на свежем воздухе – в скверах и парках, у водоёмов.
- Вечерняя получасовая прогулка перед сном.
- Лёгкие гимнастические упражнения, которые можно выполнять при беременности.
Также важно обеспечить коже достаточное дыхание и чистоту. Поэтому важно придерживаться следующих правил:
- Носить одежду только из натуральных материалов.
- Не одеваться слишком тепло, чтобы не провоцировать прение кожи.
- Каждый день принимать гигиенический душ.
- Для профилактики растяжек кожи использовать масла и средства для тела, которые рекомендуются беременным.
Прогноз
Многие заболевания, возникшие при беременности, проходят сразу же после родов. Не является исключением и полиморфный дерматоз: в течение десяти суток после появления малыша на свет молодая мама замечает исчезновение всех неприятных кожных симптомов.
Чаще всего, рецидивов болезни не возникает. Но если, всё же, кожные проблемы вернулись, их симптоматика гораздо менее выражена, что указывает на более лёгкое течение заболевания. Хотя большинство женщин отмечает, что после родов проблем с кожей не возникает, даже при приёме пероральных контрацептивов. И последующие беременности также проходят без дерматозов, которые мучили женщину в период ожидания первенца. Поэтому можно сказать, что прогноз полиморфного дерматоза беременности положительный практически в ста процентах случаев.
Специалистами проводились исследования, которые изучали влияние данного заболевания на качество протекание беременности. В результате работы над этой темой было выявлено, что полиморфный дерматоз никаким образом не влияет на перенашивание или недонашивание плода, а также на возникновение самопроизвольных абортов. Кроме того, какие-либо врождённые аномалии у детей женщин, перенесших заболевание во время беременности, отсутствуют. Поэтому кожная проблема будущих мам не считается опасной ни для будущего ребёнка, ни для самой женщины. В акушерской практике описан только один случай рождения мёртвого малыша - из пары близнецов, но причины мертворождения находятся совсем в другой плоскости, не из области кожных заболеваний матери.
Полиморфный дерматоз беременных – неприятное заболевание кожи, которое может доставить женщине множество беспокойств. Но не стоит волноваться о том, что теперь такие проблемы будут с женщиной постоянно. Пройдёт время родов, и после такого волнующего события организм молодой мамы естественным образом справится с кожной проблемой, которая исчезнет навсегда.

[21], [22], [23], [24], [25], [26], [27], [28], [29], [30]

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Полиморфный фотодерматоз клинически объединяет в себе особенности солнечной пруриго и экземы, возникающей от воздействия солнца. Болезнь, в основном, развивается под влиянием УФВ, иногда УФА-лучей. Термин «полиморфный фотодерматоз» в 1900 г. предложил датский дерматолог Rash. Он наблюдал 2 больных, у которых клинические проявления заболевания были очень похожи на солнечную экзему и солнечное пруриго. Однако некоторые ученые считают эти заболевания самостоятельными.
Термин «полиморфный фотодерматоз» трактуется учеными по-разному. Например, английские дерматологи понимают эту болезнь как заболевание, встречающееся у маленьких детей, у которых появляются розовые красные папулы полусферической формы, имеющие твердую консистенцию, содержащие па поверхности желтоватый пузырек (сыпь располагается на открытых и закрытых участках). Сыпь зимой подвергается небольшой регрессии, но совсем не исчезает. В научной литературе Южной Америки полиморфный дерматоз включается в число наследственных болезней. Он встречается, в основном, в семьях индейцев (80 % больных - девочки) и проявляется высокой чувствительностью к солнечным лучам.
Патогенез полиморфного фотодерматоза. Патогенез заболевания полностью не изучен. По мнению некоторых ученых, в возникновении заболевания большое значение имеют нарушения в иммунной системе. В крови больных выявлены повышение общего содержания Т-лимфоцитов, увеличение в коже Т-хелперов по сравнению с другими клетками. Отмечается повышение в крови больных содержания В-лимфоцитов и IgG-иммуноглобулинов и увеличение сенсибилизации нейтрофилов но отношению к белку. В возникновении заболевания большое значение имеет эндокринная и желудочно-кишечная система. Одновременное действие вышеуказанных факторов и высокая чувствительность больного к солнечным лучам ускоряют развитие заболевания.
Симптомы полиморфного фотодерматоза. Болезнь встречается между 10-30 годами и чаще всего у женщин. Она обычно начинается в весенние месяцы. Спустя 7-10 дней после действия лучей появляются симптомы, свойственные этому заболеванию. Одним из признаков считается появление на открытых участках кожи (лице, шее, руках) пруригииозных или везикулезных высыпаний, сопровождаемых зудом. Наблюдаются конъюнктивит и хейлит. Болезнь протекает сезонно, сыпь появляется в весенние и летние месяцы, осенью уменьшается. Папулы величиной 0,2-1 см, розово-красного цвета, располагаются на эритематозной коже. Сливаясь, они образуют бляшки. В результате сильного зуда на коже имеются экскориации и геморрагические корочки. У 1/3 больных наблюдаются папуловезикулезная сыпь, мокнутие кожи, и клиническое проявление болезни больше напоминает острую экзему.
Для заболевания характерна смена папулезной сыпи везикулезиой. Однако, если болезнь рецидивирует и проявляется с такими морфологическими элементами, как эритема, пруригинозно-лихеноидные папулы, экскориация, корка, то можно поставить диагноз "солнечное пруриго". При длительном течении болезни на коже можно наблюдать поверхностные дипигментные рубци. У одного больного можно видеть как пруригинозные, так и экзематозные очаги поражения.
Вместе с тем, на коже больного может встречаться уртикарная и гранулематозная сыпь. При прогрессировании болезни сыпь может распространяться и на те участки тела, куда не попадают солнечные лучи.
В диагностике и дифференциальной диагностике важное значение имеет определение минимальной эритемной дозы, которая является высокой для полиморфного фотодерматоза.
Гистопатология. Морфологические изменения не имеют специфического характера. В эпидермисе выявляются акантоз, спонгиоз, а в дерме - инфильтрат, состоящий из лейкоцитов.
Дифференциальный диагноз. Дерматоз cлeдует отличить от красной волчанки, эритропоэтической протопорфирии, саркоидоза, hydroa aestivalis.
Наследственный полиморфный фотодерматоз американских индейцев описали A. R. Birt, R. А. Davis в 1975 г. Заболевание встречается среди индейцев в Северной и Южной Америке; начинается в детском возрасте. Соотношение больных женщин к мужчинам составляет 2:1. Семейные случаи заболевания составляют 75 % и предполагается, что оно передается доминантным путем по наследству.
Дерматоз начинается в весенние месяцы, сыпь располагается только на участках, подверженных действию солнечных лучей. У маленьких детей болезнь протекает как острая экзема на коже лица и часто ассоциируется с хейлитом (начинается одновременно).
Эпидемиологическое обследование американских индейцев показало, что этот дерматоз может способствовать развитию таких заболеваний, как стрептококковая пиодермия, постстрептококковый гломерулонефрит.
Летнее пруриго Гетчинсона является клинической формой полиморфного фотодерматоза и встречается очень редко. Дерматоз начинается у детей подросткового возраста и проявляется высыпанием узелков, на поверхности которых имеются пузырьки. Сыпь наблюдается не только на открытых участках тела, но и на коже ягодиц и голеней. Зимой морфологические элементы полностью не исчезают. При проведении фототеста с УФВ-лучами у 50 % больных выявлено появление узелков, наблюдаемых при полиморфном фотодерматозе. Некоторые дерматологи отмечают, что летнее пруриго Гетчинсона является формой hydroa aestivale, другие относят ею к полиморфному фотодерматозу. Однако частое появление в молодом возрасте, на поверхности узелков пузырьковых элементов, слабовыраженная связь между сыпью и действием солнечных лучей, неполное исчезновение сыпи зимой, наличие морфологических элементов на участках, не подвергнутых влиянию солнечных лучей, отличают его от полиморфного фотодерматоза.
Лечение. Рекомендуется предохранение больных от солнечных лучей, применение мазей и других фотозащитных средств. Рекомендуют витаминотерапию (группы В, С, РР), антиоксиданты (альфа-токоферол), метионин, тионикол. Использование противолихорадочных лекарств (делагил, один раз в сутки по 0,25 г в течение 5 дней) дает хороший результат. Применение бета-каротина вместе с ксантаксантином повышает эффективность лечения. В целях профилактики полиморфного фотодерматоза ранней весной и в период ремиссии проводят ПУВА-терапию или фототерапию с УФВ-лучами, которые дают положительные результаты. Применение профилактической ПУВА-терапии вместе с бета-каротином повышает эффективность лечения.

[1], [2], [3], [4], [5], [6], [7], [8]
Читайте также:

